Выделяют множество причин появления боли в правом подреберье спереди и тошноты. Указанные признаки присутствуют при развитии опасных заболеваний пищеварительной, мочевыделительной, репродуктивной системы, требующих специального лечения.
Выраженный дискомфорт в боку является поводом для беспокойства и обращения к врачу. Тошноту, слабость и боль вызывают различные патологии внутренних органов.

- Гепатит. Характеризуется воспалением органа, которое происходит из-за вирусов, негативного действия алкоголя, медикаментов. Сопутствующие симптомы – желтушность кожи, горечь во рту, отрыжка, слабость, изжога. Боль в подреберье усиливается после физических нагрузок, нарушения диеты.
- Гемангиома печени. Это сосудистое новообразование доброкачественной природы происхождения. При значительном увеличении она сдавливает окружающие ткани, что приводит к появлению боли и тошноты.
- Киста печени. Представляет собой полостное образование с жидкостью внутри. При увеличении размера кисты появляется чувство тяжести в боку, тупая боль, понос, одышка, тошнота. Небольшие образования обычно не беспокоят.
При раке печени также может появиться боль в подреберье и тошнота. Человек жалуется на слабость, периодическую рвоту, потерю аппетита. Он стремительно худеет, развивается анемия, отеки ног, печеночная недостаточность.
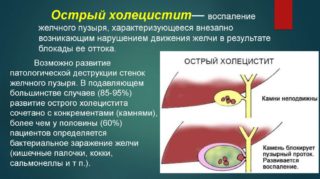
При наличии конкрементов в желчном пузыре развивается сильная боль, отдающая в спину, плечи. Печеночная колика проявляется после употребления жирной тяжелой пищи, алкоголя, на фоне физических нагрузок, эмоционального потрясения. Больного человека обычно тошнит, развивается рвота, не приносящая облегчения.
При панкреатите появляется боль опоясывающего характера. Человек жалуется на тошноту и непрекращающуюся рвоту, метеоризм, повышенную температуру тела.
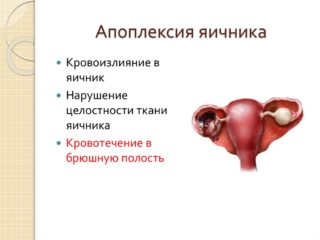
- Апоплексия яичника. Нарушение целостности тканей органа приводит к появлению острой боли в боку, отдающей в спину, поясницу, промежность. На фоне развития внутреннего кровотечения женщина становится бледной, у нее падает артериальное давление, наблюдается головокружение, тошнота.
- Перекрут образования в яичнике. Появляется сильная боль в животе, тошнота и рвота, выступает холодный пот, повышается температура тела.
- Внематочная беременность. Оплодотворенная яйцеклетка закрепляется за пределами матки, что может привести к разрыву органа. Симптомы – появление признаков обычной беременности, мажущие кровянистые выделения из влагалища, тянущие боли в животе, тошнота.
Указанные состояния требуют немедленного медицинского вмешательства, поскольку представляют опасность для жизни женщины.
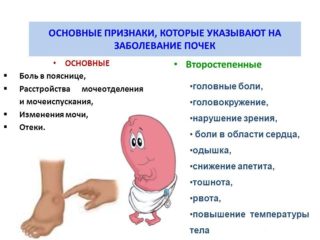
- Нефролитиаз. При наличии камней появляется острая боль, которая локализуется в пояснице, распространяется в пах, промежность. Дополнительная симптоматика – повышение температуры тела, метеоризм, тошнота, кровь в моче.
- Нефроптоз. При данном заболевании происходит смещение почки относительно своего естественного анатомического положения. Нефроптоз сопровождается сильной болью, головокружением, тошнотой, запором или поносом, потерей аппетита.
- Гидронефроз. Нарушается отток мочи, что приводит к расширению почки. При остром гидронефрозе появляются приступообразные боли, проблемы с мочеиспусканием, тошнота и рвота.
При почечной недостаточности, которая является осложнением многих недугов, человек жалуется на выраженную слабость, снижение аппетита. Беспокоит зуд, сухость во рту, подергивание мышц.
Появление острой боли в животе спереди может указывать на воспаление придатка кишки. Неприятные ощущения усиливаются во время кашля, смеха и уменьшаются, когда человек ложится на бок. Дополнительно больной жалуется на тошноту, рвоту, задержку стула или понос, повышение температуры тела.
Существуют состояния, при которых крайне необходимо лечение в условиях стационара. Они сопровождаются следующими признаками:
- высокая температура тела;
- сильная головная боль;
- выраженная слабость;
- нездоровая сухость кожи;
- непрекращающаяся рвота или понос.
Срочно обратиться к врачу необходимо, если человека беспокоит головокружение, чередование озноба и жара. При появлении крови в кале или рвотных массах также нужно вызвать скорую помощь.
При развитии болевого синдрома в подреберье следует обратиться к терапевту. При необходимости он направит к другому специалисту – хирургу, инфекционисту, гастроэнтерологу, гинекологу, эндокринологу, урологу. Врач осматривает больного и назначает ряд исследований:
- общий анализ крови;
- исследование мочи;
- биохимический анализ крови;
- копрограмму.
Обязательно выполняется ультразвуковое исследование внутренних органов. В тяжелых случаях назначается МРТ, КТ.
Лечение болей в подреберье происходит под наблюдением врача и с учетом патологии, которая вызвала такую проблему. Обязательно назначаются спазмолитики и анальгетики. При наличии патологий ЖКТ применяются следующие препараты:
- Антациды. Предназначены для регулировки кислотности желудочного сока (Ренни, Гевискон).
- Ферментные препараты. Нормализуют процесс пищеварения при патологиях поджелудочной железы (Креон, Мезим).
- Средства для увеличения моторики желудка. Помогают в борьбе с отрыжкой, тошнотой, тяжестью в животе (Мотилиум, Итомед).
Если заболевание внутренних органов вызвано инфекцией, назначают антибиотики. При аппендиците, гинекологических патологиях применяется хирургическое лечение.
Не лишним будет соблюдение диеты, исключающей употребление жирной, жареной пищи. Категорически запрещено принимать алкоголь, который вызывает обострение всех хронических недугов.
Врач терапевт второй категории, трансфузиолог, стаж 29 лет
Диагностика и лечение проблем с опорно-двигательный аппаратом (голень) и животом.
- боль и дискомфорт в животе;
- ушибы и травмы голени;
- кашель, боли в груди;
- ОРЗ, ОРВИ;
- пищевое отравление;
- простуда;
- насморк;
- общее недомогание;
- головная боль;
- ломота в суставах;
- повышенная температура.
- Диплом по специальности «Лечебное дело (Лечебно-профилактическое дело)», Чувашский государственный университет им. И.Н. Ульянова, медицинский факультет (1990 г.)
- Интернатура по специальности «Избранные вопросы терапии», Казанская государственная медицинская академия (1996 г.)
Курсы повышения квалификации
- «Вопросы нефрологии для терапевтов», Государственный институт для усовершенствования врачей имени В.И. Ленина (1995 г.)
- «Терапия», Казанская государственная медицинская академия (2001 г.)
- «Трансфузиология», Российская медицинская академия последипломного образования МЗ РФ (2003 г.)
- «Терапия и пульмонология», Санкт-Петербургская медицинская академия последипломного образования Федерального агентства по здравоохранению и социальному развитию (2006 г.)
- «Трансфузиология», Санкт-Петербургская медицинская академия последипломного образования Федерального агентства по здравоохранению и социальному развитию (2007 г.)
- «Трансфузиология», Институт усовершенствования врачей Министерства здравоохранения и социального развития Чувашии (2012 г.)
- «Терапия», Институт усовершенствования врачей Министерства здравоохранения и социального развития Чувашии (2013 г.)
- «Терапия», Российский университет дружбы народов (2017 г.)
Место работы: клиника МедЦентрСервис на Курской
источник
Боль в правом подреберье является признаком многих заболеваний, поэтому поставить точный диагноз только на основании этого симптома не сможет даже опытный и квалифицированный специалист.
Вызвать болевой синдром могут вполне безобидные причины, например переедание или чрезмерные физические нагрузки. Но чаще дискомфорт в области правого подреберья провоцирует воспалительный процесс, острые и хронические заболевания пищеварительной, мочеполовой системы, внутренних органов (печени, почек), желчевыводящих путей.
Почему болит правое подреберье, в каких случаях этот симптом не представляет опасности, а в каких – требует немедленного обращения за медицинской помощью? Ответы на все вопросы найдете в нашем материале.
Боли в правом подреберье могут быть обусловлены массой причин. В некоторых ситуациях дискомфорт появляется и у вполне здоровых людей: в таком случае речь идет о варианте физиологической нормы. Однако нередко проблема заключается в развитии патологий ЖКТ и других органов.
Физиологические причины, почему болит в правом подреберье:
- Беременность. У беременных женщин в третьем триместре матка колоссально растянута и давит на все органы, с которыми соприкасается, вытесняя кишечник, придавливая пень и желчный пузырь. Поэтому для здоровых беременных совсем нередки колющие или давящие боли в правом подреберье. К тому же прогестерон, сохраняющий беременность на поздних сроках, расширяет желчные пути и стимулирует застой желчи. А уж если с таким пузиком дать физическую нагрузку, то некий дискомфорт можно почувствовать с высокой вероятностью.
- Боль при физической нагрузке. Наверняка многие замечали, как после интенсивной физической нагрузки возникает боль в правом боку. Это происходит из-за чрезмерного растяжения тканей печени, которое, в свою очередь, обусловлено резким притоком крови к органу. Особенно часто такое происходит после плотного приема пищи. Опасности это состояние не представляет.
- Боль у женщин. В конце менструального цикла у части женщин возникает резкий дисбаланс между низким прогестероном и высокими эстрогенами, что приводит к спазму желчевыводящих путей и также может стать причиной колик в правом подреберье. Прием гормональных контрацептивов может ухудшать течение предменструального синдрома и учащать колющие боли за счет нарушения пассажа желчи.
Анатомически верхний правый квадрант живота включает: печень, желчный пузырь, часть диафрагмы и тонкий кишечника, двенадцатиперстную кишку, правую почку, поджелудочную железу.
Заболевания и травмы данных органов могут активизировать возникновение болевых ощущений в правом боку под ребрами:
- Наиболее очевидная причина болей — заболевания печени. Сюда входят гепатиты, гепатозы и цирроз печени, паразитарные поражения.
- Нарушение проходимости желчевыводящих путей (холецистит). Резкая, острая боль, которая неожиданно началась, особенно в ночное время, формируется при нарушении проходимости желчевыводящих путей и при остром холецистите. В случае повышения тонуса желчного пузыря увеличивается его склонность к сокращению, увеличивается также частота и сила его сокращений. Такие процессы сопровождаются резкой и кратковременной болью и часто провоцируются нервным перенапряжением и стрессами.
- Мочекаменная болезнь. Причиною, когда болит в правом подреберье, может быть мочекаменная болезнь, при которой болевые ощущения от правой почки чувствуются остро, но не ясно и могут ощущаться в сзади в пояснице, внизу живота, а также под левой или правой стороной нижних ребер. Мочекаменная болезнь проявляется обнаружением камней в почках, мочевом пузыре и мочевыводящих путях. Ощущается острая боль, усиливающаяся с каждым движением.
- Почечная колика. Она возникает, когда камни, находящиеся в почках, начинают двигаться и своими острыми краями задевают внутренние органы. Боль становится очень сильной, когда человек двигается. Камни перекрывают мочевыводящие пути, в связи с этим боль смещается в пах.
- Язвенная болезнь. Характерные боли в правом подреберье спереди сопутствуют язвенной болезни желудка и 12- перстной кишки. Характер боли и ее интенсивность зависит от многих факторов. Дискомфорт возникает после приема пищи, на голодный желудок или после физических нагрузок. Болевой синдром сопровождается изжогой, кислой отрыжкой, рвотой, упадком сил, чередованием диареи и запора, учащенным сердцебиением. Зачастую язвенная болезнь протекает в скрытой форме, в запущенных случаях возникает угроза внутреннего кровотечения и перитонита, что представляет опасность для жизни больного и требует срочного хирургического вмешательства.
- Дискинезия желчевыводящих путей – нарушение моторной функции органа. Основной причиной развития болезни являются стрессы, неправильное питание, большие физические нагрузки. Обычно при обследовании по поводу дискинезии у пациента обнаруживаются заболевания пищеварительной системы. Патология возникает спонтанно, сопровождается тяжестью, приступообразной острой болью в правом боку, тошнотой, расстройством стула (диарея или запор), тахикардией, появлением привкуса горечи во рту, в редких случаях – головной болью. Дискинезии сопутствует застой желчи в желчном пузыре, что способствует образованию камней и развитию желчнокаменной болезни.
- Панкреатит. Пульсирующая боль свидетельствует о панкреатите. Точной причины воспаления поджелудочной железы не установлено. Патология начинается с пульсирующей, интенсивной, опоясывающей боли. При возникновении указанных симптомов пациент нуждается в немедленной госпитализации и проведении неотложного хирургического лечения. Ярко выраженная боль в правом квадрате живота наблюдается при переходе панкреатита с острой в хроническую стадию и поддается консервативному лечению.
- Межреберная невралгия. Далеко не всегда боль в подреберье вызвана патологией внутренних органов. Так, боль в области ребер может возникать при заболеваниях скелета. Такое распространенное заболевание как остеохондроз протекает с дегенерацией хрящей позвоночника. Измененные хрящи сдавливают нервы, что приводит к появлению болевых ощущений.
Другими заболеваниями и патологиями, симптомом которых могут быть в том числе болезненные ощущения различного характера в области нижних ребер с правой стороны тела, являются следующие:
- Со стороны нервной системы: сдавливание нервных окончаний, которые находятся в межреберном пространстве (межреберная невралгия), опоясывающий герпес, характеризующийся острыми болями, появлением высыпаний, кожного зуда;
- Со стороны пищеварительной системы: гастрит, язвенная болезнь, различные воспалительные процессы, кишечная непроходимость, колит, панкреатит, спазмы и боли, имитирующие гинекологические болезни, перитонит и т. д.;
- Со стороны мочевыделительной системы: пиелонефрит с поражением преимущественно правой почки (иначе боли локализуются с левой стороны, а не в области нижних ребер справа), почечные колики, камни;
- Со стороны дыхательной системы: пневмония (воспаление легких) или бронхит в остром или хроническом течении — кашель провоцирует спазмы органов дыхания, которые отдаются болезненными ощущениями в правом подреберье;
- воспаление придатков матки, остеохондроз, аппендицит и т.п.
- Со стороны печени: дистрофия печени, цирроз, абсцесс, гепатиты А, В, С и другие, сердечная недостаточность, сопровождающаяся застоем крови в печени, и другие хронические заболевания и острые воспалительные процессы.
Если пациент жалуется, что сзади под правой лопаткой болит, причины этого явления могут быть связаны с травмами нижних ребер, поражением межреберных нервов. Проявляются сзади боли под правой лопаткой со стороны спины и при поражениях правой почки, надпочечника. Причины болей сзади могут быть связаны также с болезнями нижней полой вены.
- Мочекаменная болезнь. Болезни правой почки и в первую очередь, мочекаменная болезнь способны вызывать интенсивные боли. Камень или песок, начавший путешествие из почечной лоханки, царапает ее, а затем и мочеточник, поэтому боль при почечной колике будет не только в проекции нижних ребер, но и в пояснице и в боковом отделе живота. Боль приступообразная и сильная. Она отдает в бедро, половые органы. При поколачивании ребром ладони по пояснице боль усиливается и может отдавать в пах. При этом в моче могут появиться следы крови. У части больных почечную колику сопровождает рвота.
- Пиелонефрит. Развитие острого инфекционного воспаления почки сопровождается болезненностью в области почек, интоксикацией, повышением температуры. Болит и при мочеиспускании, отмечаются периодические ложные позывы, на лице появляются отеки.
- Некроз почечных сосочков. Он может стать следствием кислородного голодания почечной ткани при закупорке сосудов, которые ее питают (инфекционными агентами или при сахарном диабете). При этом боль постоянная, сочетается с кровью в моче. Больной может погибнуть от септического шока.
- Рак почки. Это состояние может не проявляться долго. Несильные боли и кровотечения появляются уже на последних стадиях болезни. Иногда опухоль мешает оттоку мочи, тогда отмечается острая боль. Болезненность в области подреберья проявляется и при опухолях правого надпочечника, при условии, что опухоль большая.
- Острый верхний паранефрит. Это воспаление жировой клетчатки у верхней части почки на фоне попадания инфекции из миндалин, кариозных зубов или других очагов воспаления. Сначала отмечается температура до 38, умеренные боли в пояснице на стороне поражения. Через 2-3 дня боль перемещается и в правое подреберье, усиливается при глубоком вдохе. Боли в пояснице усиливаются при резком выпрямлении тела и при ходьбе.
- Межреберная невралгия. Причиной того, что у человека тянет правый бок, немеет в области подреберья, может быть межреберная невралгия. В таком состоянии иногда тянет со спины, болят ребра с двух сторон спереди. При невралгии сильно покалывает в разных областях, вплоть до ограничения подвижности. Боль становится сильнее при наклонах, поворотах. Также причиной того, что внезапно закололо под ложечкой или дергается с двух сторон, может являться миозит, когда у человека воспалены мышцы.
- Остеохондроз поясничного отдела. Он дает боли разной интенсивности, которые сопровождаются ограничением подвижности, мышечной зажатостью и смптомами натяжения. Боли при этом могут быть от ноющих до стреляющих разной степени интенсивности.
- Опоясывающий лишай. В таком случае появляются герпетические высыпания по ходу нерва в виде пузырьков с мутной жидкостью, краснеет кожа. В месте поражения развивается зуд, жжение, боли. Это значит, что необходимо обратиться к дерматологу.
- Тромбоз полой вены. Редкий вариант тромбоза нижней полой вены (когда тромб приходит из подвздошных вен и закупоривает основной ствол вены) дает боли в пояснице (правом подреберье со стороны спины) и клинику, похожую на позднюю стадию опухолей почек. Если же затромбирован печеночный сегмент, то интенсивные боли возникнут в правом подреберье спереди и будут отдавать под правую лопатку. При этом появится скопление жидкости в брюшной полости и желтуха.
Покалывание или острая боль в правом боку проявляется вследствие заболеваний тех органов, которые прилегают в этой области. Некоторые состояния сопровождает боль со стороны спины, иногда она отдает в ногу, в лопатку, в почку и т. п. Может отмечаться также боль в легких при глубоком вдохе. При одних диагнозах болевые ощущения могут быть периодическими, проявляться при ходьбе, при кашле. При других – неприятные ощущения беспокоят постоянно.
- Гепатиты. Гепатиты вирусные, алкогольные или токсические дают картину интоксикации (слабость, вялость, потеря трудоспособности) и диспепсии (тошноту, потерю аппетита, рвоту). В разгар болезни присоединяется желтуха с лимонным оттенком кожи и белков глаз. В этот же период моча приобретает цвет пива, а кал – цвет глины за счет нарушений обмена желчных пигментов.
- Цирроз печени. У больных циррозом отмечается гибель клеток печени и изменение ее структуры. У людей с таким диагнозом болит в правом боку на уровне талии, иногда боль чувствуется и сзади. При циррозе человек может отмечать, что болит в правом боку ниже ребер, уже в самом начале заболевания. При этом жжение в правом боку упорное. На поздних стадиях цирроза печень уменьшается, снижается ее работоспособность, у больного развивается печеночная кома, вероятен летальный исход.
- Эхинококкоз. Это кисты с жидким содержимым, которые вызываются глистом эхинококком. Кисты чаще всего располагаются в правой доле печени и, по мере роста, сдавливают капилляры и внутрипеченочные желчные протки, вызывая сильную тяжесть в подреберье и неравномерное увеличение печени. Если киста нагноится, то развивается полость, заполненная гноем — абсцесс печени. При этом боли усиливаются, повышается температура тела и может развиться воспаление брюшины или даже заражении крови.
- Застойная сердечная недостаточность. Почему беспокоит дискомфорт в правом подреберье в этом случае, объясняет состояние пациента. Изначально у него ухудшается кровообращение, как следствие, увеличивается печень, в брюшной полости накапливается жидкость. Появляется тянущая боль в правом боку, чувство тяжести. Тянущая боль беспокоит по мере развития болезни. При абдоминальном инфаркте миокарда пациента беспокоит сильная, жгучая боль в нижнем участке правого подреберья. Иногда пациент жалуется, что в боку давит. Но в некоторых случаях начало болевых ощущений иногда очень резкое, схожее с ударом ножа, болевое ощущение проявляется в лопатке, грудине. Как правило, подобное происходит при развитии инфарктов задней стенки сердечной мышцы. Иногда пациенту кажется, что это болевое ощущение проявляется волнами: периодически оно уменьшается и усиливается. При этом может отмечаться бледность, нарушения ЧСС, падение давления.
- Болезни желчного пузыря. Они дают наибольший процент интенсивных и острых (режущих или колющих болей), которые характерны для острого воспаления. При этом виноват в воспалении может быть сдвинувшийся камень, закрывающий просвет шейки пузыря или желчного протока или бактериальная флора. Боли при остром воспалении возникают в точке между прямой мышцей живота справа и реберной дугой. Они схваткообразные, сильные, отдают в правое плечо или левое подреберье. Могут быть горечь во рту, отрыжка воздухом, тошнота и рвота желчью. Иногда поднимается температура тела. Для калькулезного холецистита типично развитие механической желтухи с желто-зеленым оттенком кожи и слизистых.
Прием пищи ускоряет выделение и продвижение желчи, увеличивает кровенаполнение печени и стимулирует кишечную перистальтику. Поэтому едой провоцируются боли при патологиях печени, желчного пузыря, кишечника.
При этом характер болей может быть различным: тошнота и боль тупого оттенка характерны для холецистита, резкая боль спастического характера сопровождает колит и дисбактериоз кишечника, колющие боли сопровождают дискинезию желчевыводящих путей или желчекаменную болезнь.
Неприятные ощущения в виде тянущей или колющей боли возникают после нагрузок физического характера у людей с гепатитом, циррозом, застойной печени. После тряски, физических нагрузок может проявиться приступ калькулезного холецистита. Также периодические боли при нагрузке появляются у больных миозитом, межреберной невралгией, остеохондрозом, переломом ребер, тромбозом полой вены.
Аппендикс — это лимфоидный орган, который принимает участие в иммунной защите пищеварительной системы. Располагается в области правой подвздошной кости, однако его положение достаточно изменчиво. Это и обусловливает трудности в диагностике воспаления аппендикса. Аппендицит имеет свои четкие стадии развития, которые может диагностировать только хирург.
- Разлитая боль в области пупка и желудка;
- Боль на протяжении трех часов локализуется в правой половине живота;
- Уменьшение болевого синдрома в положении лежа на правом боку;
- Усиление боли при ходьбе и лежании на левом боку;
- На фоне боли ухудшается общее самочувствие, повышается температура тела, возникает рвота и понос.
В таких случаях проводится экстренное оперативное лечение в хирургическом стационаре.
В зависимости от того, какую боль ощущает пациент, обратившийся к врачу с данной проблемой, можно выявить, с заболеванием какого органа связаны те или иные болезненные ощущения.
Итак, боли в правом подреберье, что это может быть:
- Жгучая боль в области правого подреберья зачастую является причиной острого холецистита.
- Острая боль в правом подреберье вероятнее всего связана с заболеваниями желчного пузыря.
- Сильные боли в правом подреберье, как правило, ощущают пациенты страдающие гепатитом.
- Тупая боль может быть следствием воспалительных процессов в желчном пузыре.
- Ноющую или давящую боль можно отнести к симптомам, проявляющимся при дискинезии желчевыводящих путей.
- Тянущие боли характерны для хронического гепатита.
- Распирающий тип боли может быть вызван хроническими заболеваниями поджелудочной железы.
- Пульсирующие боли, свойственны пациентам с диагнозом панкреатит.
- Колющая боль наблюдается у пациентов с проблемами правой почки.
Также боли в правом подреберье могут провяляться только лишь в вечернее или ночное время суток. Как показывает врачебная практика, постоянные ночные боли в этой области зачастую являются первым признаком язвы двенадцатиперстной кишки.
При жалобах доктору на боли в правом подреберье, он вправе назначить:
- биохимический анализ крови;
- анализ образцов мочи на билирубин;
- УЗИ брюшной полости
При неопределенности результатов, могут потребоваться МРТ, КТ с упором на исследование органов брюшной полости или биопсия печени. И только после получения всех результатов исследований доктор назначит курс лечения и диету, а также определит необходимость госпитализации.
Для того, чтобы снять болевые ощущения, можно выпить но-шпа, но злоупотреблять обезболивающим не стоит – это не даст возможности правильно установить причину возникновения дискомфортных ощущений.
Без промедления вызывать бригаду скорой помощи необходимо, если у больного наблюдаются следующие симптомы:
- непрекращающаяся рвота;
- обмороки и предобморочное состояние;
- задержка или полная невозможность мочеиспускания;
- боль острая, нестерпимая, продолжается более нескольких минут (не приступы — спазмы, характеризующиеся схваткообразными болевыми ощущениями, а постоянный значительный дискомфорт);
- маточное кровотечение;
- кровь в рвотных массах, кале, моче;
- значительное повышение температуры тела (выше 38,5°С);
- диарея или запор, продолжающиеся несколько дней.
Если болит в правом подреберье и причины выяснены, остается вопрос что делать. Главное, что должен знать пациент — ни при каких обстоятельствах не стоит заниматься самолечением. Прием спазмолитиков, анальгетиков и им подобных препаратов существенно смазывает картину и усложняет работу врачу.
Широко растиражированные в интернете рецепты первой помощи также неэффективны, но и опасны. Ни в коем случае нельзя принимать спиртовые настойки, класть грелки на живот и тому подобное: при невыясненных причинах это может стать причиной летального исхода. Главное, что следует сделать пациенту — обратиться к врачу. При этом не обязательно к участковому. При интенсивных болях нужно обращаться в скорую помощь.
Лечение почти всегда медикаментозное и включает в себя прием анальгетиков, спазмолитиков, диуретических препаратов, желчегонных средств и т.д. Назначаются эти лекарства исключительно врачом. Хирургическая помощь требуется в крайних, неотложных случаях, вроде непроходимости кишечника, прободной язвы и др. Во всех остальных случаях показана консервативная терапия.
Профилактические мероприятия по предупреждению болевого синдрома в правом подреберье сводятся к соблюдению следующих рекомендаций:
- прием лекарственных средств только по назначению врача;
- избегание стрессовых ситуаций;
- соблюдение правил личной гигиены;
- здоровый и активный образ жизни;
- отказ от вредных привычек;
- правильное и полноценное питание;
- использование барьерных контрацептивов при половых контактах, отказ от случайных связей.
Регулярное прохождение медицинского обследования (1 раз в год) позволят предупредить или своевременно обнаружить любые отклонения в здоровье и получить необходимое лечение.
источник
Содержание статьи:
Боль в правом боку, сопровождающаяся тошнотой и рвотой, может сигнализировать о наличии серьезных проблем с желчным пузырем, печенью, кишечником, желудком или репродуктивными органами. При отсутствии своевременной диагностики и лечения заболевания вышеуказанных органов могут быстро прогрессировать, вызывая различного рода осложнения – в ряде случаев, несовместимые с жизнью. Чтобы исключить подобную вероятность, медики советуют не откладывать визит к специалисту, если тошнота и боль сохраняются на протяжении нескольких суток и сопровождаются повышенной температурой тела, лихорадкой, ознобом, побледнением кожных покровов, «одервенением» мышц живота, расстройством стула и пищеварения. Если добраться до больницы самостоятельно не представляется возможным ввиду резкого ухудшения состояния, следует вызвать неотложную помощь, принять горизонтальное положение и постараться по мере возможности не тревожить ту зону брюшной полости, где локализованы болевые ощущения (не прощупывать мышцы, не надавливать на живот, не ложиться на больной бок).
Главной задачей почек является выработка эритроцитов и поддержание водно-солевого баланса, влияющего на показатели артериального давления. Сахарный диабет, глистная инвазия, передозировка лекарственными препаратами, употребление спиртных напитков или наркотических веществ, заболевания сердечно-сосудистой системы, кишечная непроходимость, отравление токсичными веществами, мочекаменная болезнь, опухолевые образования, травма брюшной полости, инфекционные заболевания могут спровоцировать почечную недостаточность, характерными симптомами которой являются высокая температура тела, слабость, тошнота и сильные боли в области пораженного органа (как правило, справа, так как правая почка расположена ниже левой и больше подвержена негативному воздействию внешних и внутренних факторов).
Нередко к возникновению болей в боку, сопровождающихся тошнотой, приводят интенсивные физические нагрузки, поднятие тяжестей, несоблюдение ежесуточной нормы потребления жидкости, несбалансированный рацион с преобладанием продуктов животного происхождения, тряская езда – указанные факторы провоцируют почечные колики, которые усиливаются при движении и стихают при принятии горизонтального положения.
Поджелудочная железа вырабатывает панкреатический сок, содержащий ферменты, участвующие в процессе пищеварения. При злоупотреблении жирной, соленой, острой, копченой пищей орган вынужден работать в усиленном режиме, что негативным образом сказывается на его состоянии. Сбой в деятельности поджелудочной железы влечет за собой возникновение таких неприятных симптомов, как боль в правом боку, понос, тошнота и рвота с кислым привкусом. В большинстве случаев сбой в деятельности поджелудочной железы носит кратковременный характер и устраняется посредством соблюдения специальной диеты, включающей каши, сваренные на воде, черствый хлеб, диетические (постные) супы, приготовленную на пару рыбу. Если смена рациона не приводит к желаемому результату, необходимо проконсультироваться с врачом: возможно, причина неприятных ощущений кроется в чем-то другом.
Боль в правом боку вкупе с тошнотой могут сигнализировать о начавшемся воспалении аппендикса – придатка слепой кишки, выполняющего функцию кишечного фильтра. При скоплении гноя в отростке нередко наблюдаются высокая температура тела, понос, напряжение мышц брюшной полости, рвота, постепенно усиливающаяся боль внизу живота. Если больному вовремя не оказать помощь, заключающуюся в хирургическом удалении придатка, аппендикс может разорваться, спровоцировав заражение крови, а также воспаление стенок брюшной полости (перитонит) и расположенных поблизости от придатка органов, что в девяноста девяти случаях из ста приводит к летальному исходу.
Печень – главный фильтр организма, «поломка» которого может вызвать необратимые изменения в других органах и повлечь за собой гибель человека. Чтобы не допустить дистрофии этого важного органа, без которого невозможно полноценное функционирование организма, важно научиться распознавать признаки приближающейся катастрофы с целью принятия своевременных мер по стабилизации работы печени. На что же необходимо обратить внимание в первую очередь? Стоит насторожиться, если боль в правом подреберье, возникшая, казалось бы, без видимых на то причин, сопровождается тошнотой, рвотными позывами, отсутствием аппетита, потемнением мочи, изменением цвета склер и кожных покровов (желтухой): при обнаружении данных признаков необходимо вызвать неотложную помощь. Чем раньше будет выявлена причина, повлекшая за собой дисфункцию печени, и начато лечение, тем ниже вероятность развития осложнений, представляющих угрозу жизни человека.
Дискинезия желчевыводящих путей, желчнокаменная болезнь и холецистит нередко сопровождаются острой болью в правом боку, отдающей в плечо, тошнотой, привкусом горечи во рту, высокой температурой тела, ознобом и тахикардией. Лечение подобных заболеваний – процесс длительный, требующий точного соблюдения рекомендаций лечащего врача. Отказ от посещения специалиста и попытки устранить болезнь с помощью народных средств могут привести к развитию серьезных осложнений, представляющих угрозу жизни человека, поэтому врачи настоятельно рекомендуют не заниматься самолечением, а доверить устранение заболеваний желчного пузыря квалифицированному медперсоналу.
Почему болит правый бок в области подреберья и тошнит, причины – заболевания репродуктивной системы органов
К возникновению боли в правом боку вкупе с тошнотой могут приводить:
2 воспаление правого придатка;
3 спаечный процесс в маточных трубах;
4 апоплексия (разрыв оболочки) правого яичника.
Помимо вышеуказанных причин, боль в правом боку вкупе с тошнотой могут спровоцировать внематочная беременность, овуляция (разрыв оболочки доминантного фолликула нередко сопровождается болью и ощущением общего недомогания), а также пункция фолликулов в рамках протокола ЭКО (в процессе забора яйцеклеток яичник несколько раз промывают изнутри специальным раствором, и после прекращения действия наркоза травмированный орган отзывается на любое неосторожное движение болью и тошнотой).
Терапия в условиях стационара крайне необходима в тех случаях, когда лечение в домашних условиях представляет угрозу и для самого больного, и для его ближайшего окружения. Опасные симптомы, при которых показана госпитализация:
1 высокая температура тела;
2 невыносимая головная боль;
4 постоянное чувство жажды;
5 нездоровая сухость кожи, заостренные черты лица;
8 нехарактерный цвет кала, примеси крови в каловых массах;
10 желтоватый цвет кожных покровов;
11 чередование озноба и жара;
Причины боли в правом подреберье и тошноты, чувства подташнивания
В правом подреберье находятся следующие органы: печень, желчный, часть тонкого кишечника и диафрагмы, поджелудочную железу, почку, двенадцатиперстную кишку.
Именно проблемы в работе этих внутренних органов могут спровоцировать появление боли в правой верхней части живота. К таким заболеваниям относятся:
1 Холецистит — воспалительное заболевание желчного пузыря, приводящее к нарушению проходимости желчевыводящих протоков. Для этого недуга характерна острая, интенсивная, внезапная боль, которая чаще всего возникает в темное время суток. Как правило, повышается сократительная способность желчного, что провоцирует его сокращаться чаще и сильнее. В результате появляются резкие, непродолжительные болезненные ощущения. Повышение тонуса желчного пузыря нередко провоцируют стрессовые ситуации и повышенная тревожность.
2 При остром холецистите камни из желчного пузыря перекрывают протоки, провоцируя появление застоя желчи и воспалительного процесса. Характерными симптомами такого состояния являются невыносимые болезненные ощущения в правом подреберье, отдающие в руку, повышение температуря тела, чувство тошноты и рвота.
3 Язвенный дуоденит двенадцатиперстной кишки характеризуется появлением колющей, схваткообразной боли в подложечной части живота. Провоцирует появление данного недуга патогенная бактерия Helicobacter Pylori, которая способна разрушить слизистую кишечника. Колющая боль обычно появляется в темное время суток и постепенно проходит после употребления пищи. Помимо боли язвенный дуоденит сопровождается повышением температуры тела, вздутием живота, чувством тошноты и тяжести в животе, общей слабостью.
4 Почечные колики — приступы внезапной, колющей боли в области почек или по ходу мочеточника. Болезненные ощущения при этом возникают неожиданно и не проходят даже при смене положения тела больного. Как правило, боль появляется из-за камней мочеточника, которые препятствуют естественному оттоку мочи и повреждают слизистую оболочку острыми краями.
5 Панкреатит — воспалительное заболевание поджелудочной железы, характеризующееся пульсирующей болью в правом подреберье. Для начальной стадии заболевания характерна очень сильная, опоясывающая боль. Лечение острого панкреатита необходимо проводить исключительно в условиях стационара, как правило, для этого используют оперативное вмешательство.
Если ноет и болит в правом боку, какие могут быть причины ноющей боли в области правого подреберья?
Ноющие болезненные ощущения в правом подреберье возникают при следующих заболеваниях:
1 болезни печени. Большинство людей обращаются в медицинские учреждения только тогда, когда появляется острая боль. Хотя чаще всего все начинается с ноющих болезненных ощущений. К примеру, одним из характерных симптомов вирусного гепатита любого вида является боль ноющего характера. Долгое время эти заболевания могут никак не проявлять себя, затем возникают следующие симптомы, проявляющиеся в большей или меньшей степени: постоянное чувство усталости, апатия, снижение работоспособности, скачки температуры тела, ноющие болезненные ощущения в правом боку, желтый оттенок кожных покровов, мутность мочи. Установление точного диагноза возможно только в лабораторных условиях;
2 ноющая боль характерна также для цирроза печени. Однако болезненные ощущения при этом недуге появляются только на последней стадии. Начало заболевания, как правило, протекает бессимптомно, хотя при этом погибает значительное количество печеночных клеток, вместо которых разрастается соединительная ткань. Постепенно органу становится все труднее функционировать и в этот период появляются ноющие болезненные ощущения;
3 рак печени также характеризуется появлением боли ноющего характера в животе справа. Помимо этого у больного может наблюдаться потеря массы тела, постоянное чувство усталости, увеличение печени, температура тела длительное время слегка повышена. При сочетании таких симптомов необходимо обратиться к онкологу;
4 воспалительные процессы в любом из внутренних органов, расположенных в правой части живота.
Выделяют следующие заболевания, характеризующиеся появлением тупой боли в животе справа:
1 Хронический холецистит — воспалительное заболевание желчного пузыря, имеющее рецидивирующий характер и проходящее на фоне мочекаменной болезни. Возникновению недуга способствует повреждение слизистой оболочки острыми краями камней, что провоцирует появление язв и рубцов, которые ухудшают отток желчи и способствуют ее застою. Больной при этом испытывает тупую боль в правой части живота, у него также наблюдается рвота и вздутие живота. Усиление болевого симптома происходит после приема в пищу острой, жирной, жареной пищи и спиртных напитков.
2 Хронический панкреатит. Длительный воспалительный процесс в поджелудочной железе в основном появляется при отсутствии лечения острого панкреатита или мочекаменной болезни. Для данного недуга характерна тупая боль в верхней части живота, возникающая после приема пищи, вздутие живота и чувство тяжести в нем, тошнота, рвотные позывы и проявления диспепсии. Если заболевание не лечить, то в поджелудочной железе возникают необратимые изменения, способствующие нарушению ее функционирования.
3 Хронический пиелонефрит — воспалительный процесс, локализующийся в чашечно-лоханочной системе почек. Тупая боль при этом заболевании возрастает после любых физических нагрузок. У данного недуга есть и другие симптомы: повышение температуры, нарушение мочеиспускания, артериальная гипертензия, головная боль и снижение трудоспособности.
4 Хронический гепатит. Данное заболевание возникает в результате отсутствия лечения острой формы гепатита. Течение недуга зависит от общего состояния здоровья больного и факторов, способствующих возникновению гепатита. Основные симптомы при этом могут быть следующими: тупые, тянущие боли в правом подреберье, чувство тошноты, рвота, повышенное газообразование в кишечнике, отказ от еды, непереносимость спиртных напитков и жирной пищи. Печень при обследовании оказывается слегка увеличена, при надавливании на нее больной будет испытывать тупую боль.
5 Хронический дуоденит — воспалительно-дистрофические изменения слизистой оболочки двенадцатиперстной кишки. При этом больной испытывает тупую боль в животе справа, чувство тошноты, рвотные позывы, изжогу. Помимо этого у него наблюдается диарея и отсутствие аппетита.
В указанных ниже случаях не стоит тратить время на попытки самостоятельной диагностики и устранения причины тошноты и боли в правом боку, так как промедление чревато серьезными последствиями:
1 Если боль в боку сопровождается рвотой с примесью крови, слизи, желчи.
2 Если интервал между приступами рвоты постепенно сокращается, при этом количество рвотных масс не уменьшается, а увеличивается.
3 Если тошноте и боли в боку сопутствуют обесцвечивание каловых масс и пожелтение склер и кожных покровов.
4 Если помимо тошноты и боли наблюдается озноб, высокая температура тела, побледнение кожных покровов, слабость, лихорадка, мышечные судороги, головокружение, расстройство стула.
5 Если боль в боку усиливается до такой степени, что «не разогнуться».
6 Если тошнота и боль в боку сохраняются на протяжении длительного отрезка времени, при этом стандартные методы устранения неприятных симптомов (соблюдение диеты, отказ от физических нагрузок, прекращение приема лекарств, побочные эффекты которых включают тошноту и абдоминальные боли, и т. п.) не дают положительного результата.
В подобных ситуациях необходимо срочно проконсультироваться со специалистом (если состояние позволяет посетить поликлинику) либо вызвать неотложную помощь (если состояние не позволяет самостоятельно добраться до больницы). В ожидании врачей рекомендуется выпить теплой кипяченой воды (во избежание обезвоживания) и лечь на кровать, повернув голову на 30˚ — в этом положении рвотные массы при очередном приступе не смогут перекрыть дыхательные пути.
источник
Нередко тошнота и боль в боку справа служит сигналами различных проблем в человеческом организме. С этой стороны брюшной области расположены жизненно важные органы: печень, поджелудочная железа, желчный пузырь, правая почка, мочеполовая система. Появление недомоганий такого характера говорит о проблемах со здоровьем, поэтому больному требуется квалифицированная медицинская помощь.
Доктор проведет нужные исследования, поставит диагноз и на основании результатов назначит соответствующую терапию. Оставлять без внимания такие недомогания, заглушая их обезболивающими средствами, опасно. Так как болезнь со временем перетекает в хроническую стадию или заканчивается летальным исходом. Рассмотрим более подробно, каким болезням сопутствуют эти симптомы.
Сначала рассмотрим признаки и лечение вирусного гепатита А. Ему присущ ноющий и тянущий характер боли в правом подреберье, переходящий со временем в резкую. На начальном этапе вирус способен никак себя не проявлять. Инкубационный период в ряде случаев длится до месяца. Инфекция поражает клетки в печени, способствуя развитию воспалительного процесса.
- Болит правый бок, возникает чувство тяжести.
- Сильная интоксикация.
- Головокружение.
- Помутнение мочи с примесями пены.
- Слабость и вялость.
- Пожелтение кожи, слизистых оболочек.
- Обесцвечивание кала.
Гепатит А требует стационарного лечения. Длительность госпитализации зависит от тяжести заболевания. Своевременно оказанная медицинская помощь и соблюдение всех рекомендаций врача приводит к выздоровлению пациента.
Ноющая боль под правым боком с тошнотой наблюдается при циррозе печени. Здоровые клетки погибают, а на их месте образуются клетки соединительной ткани. По этой причине печень перестает нормально функционировать. Больной иногда начинает ощущать дискомфорт уже на запущенной стадии заболевания.
Медикаментозное лечение включает назначение гепатопротекторов – вид препаратов, восстанавливающих клетки печени и благотворно влияющих на работу органа. В дополнение могут назначить лекарства, подавляющие тошноту и рвоту. В лечении болезней печени применяют физиотерапию, а также дозированную лечебную физкультуру.
Среди народных средств полезен отвар из овса, а также всевозможные травяные сборы.
Набирает популярность метод Нормана Уокера, при котором нужно каждый день употреблять свежевыжатые овощные соки. Желательно не менее одного литра в сутки.
При больной печени следует придерживаться диеты, которая исключает жирную и жареную пищу; хлеб и другую выпечку; овощи и фрукты, вызывающие вздутие живота; острые блюда; сладости; алкогольные напитки.
Полезно употребление следующих продуктов:
- Различные каши;
- Рыба;
- Молоко, кисломолочные продукты: кефир, творог;
- Нежирное мясо: кролик, индейка. В том числе супы из них.
В случае если печеночная функция не восстанавливается вышеуказанными способами, требуется оперативное вмешательство, предполагающее трансплантацию органа.
Для начала рассмотрим симптомы камней в желчном пузыре. Желчнокаменная болезнь развивается в результате формирования камней в пузыре, которые образуются из твердых кусочков желчи. Симптоматикой нарушения в работе органа являются резкие боли в подреберье из-за продвижения камня в желчный проток, а также тошнота, горький привкус в ротовой полости.
Болит правая сторона живота и при холецистите – закупорке путей, выводящих желчь. Воспаление в таком случае спровоцировано вирусами, паразитами или бактериями. Орган часто и сильно сокращается, поэтому человек ощущает резкую кратковременную боль под ребрами, которая в большинстве случаев беспокоит ночью. К причинам закупорки путей желчью также относятся травмы, сильные стрессы, нервное перенапряжение.
Холецистит способен вызывать:
- Ощущение тошноты;
- Рвоту;
- Вздутие живота;
- Диарею;
- Озноб;
- Тахикардию;
- Спазмы в области головы.
Повышенная температура, невыносимые боли, отдающие в правое ребро, плечо или лопатку, характерны для острого холецистита. Это состояние очень опасно, так как приводит к перитониту. Следует срочно обратиться к врачу.
Чаще всего единственный метод лечения – это хирургический. Операция сводится либо к удалению камней, либо желчного пузыря, в зависимости от стадии болезни. При легкой форме холецистита можно обойтись приемом спазмолитиков, снимающих болевые ощущения. А также назначают антибиотики для борьбы с микробной средой. Полезно делать и лечебные упражнения, направленные на восстановление этого органа.
Больной должен придерживаться строгой диеты без продуктов питания, провоцирующих выброс желчи. Полезно употреблять при болезни желчного пузыря:
- Кисломолочные продукты с низким содержанием жира;
- Овощи и фрукты с содержанием грубой клетчатки;
- Отварная нежирная рыба, мясо, птица;
- Компоты и кисели;
- Овощные супы;
- Крупы.
В лечении желчного пузыря также применяют и народные способы. Но только после консультации с лечащим врачом. Для очищения желчного пузыря используют методы, основанные на использовании оливкового масла, черной редьки, яичных желтков, лимонного сока. Полезен настой шиповника.
Панкреатит – болезнь связана с нарушением функционирования поджелудочной железы по причине воспалительного процесса. Когда боли локализуются спереди, в правой верхней половине живота, сопровождаются тошнотой – это говорит о неполадках с головкой органа. Появление частого жидкого стула с включениями непереваренной пищи – дополнительный симптом панкреатита.
Спазмы при панкреатите имеют пульсирующий характер и будто опоясывают всю брюшную полость. Если в течение длительного времени не обращаться к доктору, болезнь перетекает в хроническую стадию. Поэтому самолечение только навредит.
До приезда скорой больному стоит положить грелку с холодной водой на живот с правой стороны. Лечение носит индивидуальный характер. Обязательно соблюдение строгой диеты, исключающей жирную и жареную пищу. А также распространена практика приема противовоспалительных и обезболивающих препаратов.
Полезна фитотерапия из следующих трав:
- Бессмертник;
- Цветы ромашки;
- Подорожник;
- Перечная мята;
- Плоды шиповника;
- Ноготки календулы.
Нередко болевой синдром в правом боку и тошнота свидетельствуют о проблемах с почкой. К таким нарушениям относятся:
- Инфицирование почки.
- Мочекаменная болезнь.
- Наличие абсцесса, гноя в почке.
Помимо вышеуказанных симптомов, будет возникать общая слабость, повышение температуры, рвота.
Это колющие спазмы, захватывающие область почки или мочеточника. Заглушить боль не помогает даже смена положения тела. Причины почечных колик – камни и песок, затрудняющие нормальный отток мочи и вызывающие болезненный дискомфорт.
При инфицировании почки организм очищают от шлаков, образовавшихся в результате нарушения оттока мочи. Прибегают к гемодиализу, используют соляные растворы, мочегонные и антибактериальные средства. Немаловажным фактором в успешном лечении служит режим питания и диета.
Камни крупного размера удаляются хирургическим путем. От песка и небольших камней избавляются путем приема таблеток, физиотерапии, а также обильным питьём под присмотром медицинского персонала. Иногда камень из мочеточника удаляют при помощи специальной петли. Применяются также настои из целебных трав и почечные чаи, но с разрешения врача.
При заболевании человека нередко тошнит, а также беспокоит бок справа в нижней части живота. До приезда скорой нужно положить холод на живот и принять обезболивающее средство, чтобы временно перестал болеть правый бок.
Различают хроническую и острую формы болезни. Лечение острой формы сводится к хирургическому вмешательству, чтобы не допустить разрыва стенок аппендикса и исключить возможность развития перитонита.
Если аппендэктомия противопоказана по каким-либо причинам, следует говорить, что заболевание носит хронический характер. Для снятия неприятных ощущений пациенту нужно соблюдать лечебную диету, а в случае обострения принимать лекарственные препараты, которые назначит врач.
Симптомы тошноты и ощущение боли в области правого бока могут сопровождать заболевания женской половой сферы, а именно:
- Эндометриоз;
- Киста в яичниках;
- Опухоль;
- Аднексит;
- Внематочная беременность.
Внематочная беременность лечится строго хирургическим методом. При остальных заболеваниях назначают лекарственную терапию или операцию, если стадия запущенная и не поддается медикаментозному лечению.
источник
Боль в боку приносит тяжкие страдания, лишает покоя и трудоспособности, но она выполняет и роль стража целостности нашего организма и является важным биологическим фактором, обеспечивающим сохранение жизни. Поэтому не стоит заглушать болевые ощущения, будь они в подреберье или внизу живота, болеутоляющими средствами без назначения врача и до установления точной причины их появления. Опасны боли в правом боку под рёбрами тем, что там располагаются важные органы, такие как: печень, желчный пузырь, поджелудочная железа, правая почка. Риск для здоровья увеличивается, если появляется отрыжка, тошнота, а боли в подреберье или внизу живота сопровождаются расстройством желудка.
В тех случаях, когда оказание медицинской помощи и лечение на дому представляет опасность как для больного, так и для окружающих, решается вопрос о госпитализации.
Этому могут послужить следующие причины:
температура около 40°C и выше, сопровождающаяся бредом, сильно проявляются головные боли; появляется слабость, больной много пьет, образуется сухость кожи, щеки вваливаются, черты лица заостряются; частые позывы к опорожнению желудка, 7-10 раз в сутки, понос; необычного цвета жидкий кал с вкраплениями зелено-желтого цвета и появлением крови; рвотные массы темного цвета; пожелтевшие глаза и кожа; сильный озноб, что “стучат зубы”, сменяющийся сильным жаром; острые, колющие боли под рёбрами.
Воспаление аппендикса называется аппендицитом. Обычно орган располагается ниже печени, в правой подвздошной области справа внизу, имеет небольшую полость, которая открывается в слепую кишку, посредством небольшого клапана-заслонки. Причиной заболевания являются микроорганизмы-сапрофиты, которые при определённых условиях проявляют свои болезнетворные свойства. Заболеванию может способствовать засорение отростка каловыми массами, которое происходит при запорах.
Различают острый и хронический аппендицит.
При остром аппендиците появляется боль внезапно внизу живота, чаще справа. Боль имеет тенденцию к нарастанию, усиливается при кашле, при изменении положения тела, сопровождается тошнотой, рвотой, появляется понос. Боли настолько сильные, что появляется липкий пот, поднимается резко температура, человека, как говорится, «бросает то в жар, то в холод». Диагностика проводится пальцами рук. При проявлении признаков аппендицита, больного необходимо уложить в постель, положить на правый бок холодную воду или лед и вызвать медицинскую помощь. Больной подлежит госпитализации, и помощь оказывается хирургическим путем. В ином случае, стенки аппендикса могут разрушиться, гной попадет в брюшную полость, что может явиться причиной перитонита, который характеризуется очень тяжелым общим состоянием больного.
Хронический аппендицит развивается, когда по медицинским показаниям невозможно удаление аппендикса. Заболевания может годами не давать покоя и беспокоить болезненными приступами внизу в правом боку. Обычно они появляются при сотрясении организма от долгой езды по проселочной дороге на автомашине, езде на лошади. Работа на приусадебном участке также провоцирует боли. Постоянная боль «выбивает» из привычного жизненного ритма и может настигнуть в любом месте и в любое время: при прогулке вечером, после приятных хлопот по случаю какого-либо праздника, после принятия пищи может появляться еще и отрыжка. Лечение заключается в соблюдении диеты, снижающей нагрузки на кишечник, а при обострениях показана медикаментозная терапия.
Печень является самой большой пищеварительной железой и располагается справа под рёбрами. Принимает участие в процессе обмена веществ, в синтезе белков крови, вырабатывает желчь, способствует расщеплению и усвоению жиров. Чаще всего печень страдает от различных гепатитов. Выделяют несколько видов этого заболевания:
Острое инфекционное заболевание. Другое его название – болезнь Боткина. Вирус А передаётся через заражённую пищу и воду, фекально-оральным путем, при недостаточном уровне санитарных условий. Болезнь опасна тем, что заболевают не по одному, а сразу целыми группами. Вирус устойчив к высокой температуре, до +60 градусов, сохраняется до нескольких месяцев в пресной и соленой воде, инкубационный период длится от 15 дней до двух месяцев. Дополнительным фактором, влияющим на распространение болезни, является миграция населения.
Симптомами заболевания являются:
общая слабость, сопровождающаяся легким ознобом; тошнота и расстройство желудка, понос; снижение аппетита; во рту после приема пищи появляется горький соленый привкус и отрыжка; появляется мышечная боль и суставная; резкое повышение температуры тела до + 40 градусов; проявление болей под ребрами с правой стороны и внизу живота.
По мере усиления болезни кожа приобретает желтоватый цвет с оранжевым оттенком, белки глаз приобретают желтоватый оттенок, мочевые выделения темнеют и приобретает цвет крепко заваренного чая, цвет кала становится белесо-серым, болевые ощущения под рёбрами усиливаются, болеть может и со стороны спины, и внизу живота.
Диагностика заболевания проводится путем исследования крови, мочи и кала в лаборатории. Лечение проводится стационарно в больнице. Срок лечения зависит от тяжести заболевания. Во время выполненная госпитализация и выполнение всех требований врачей, имеют, как правило, положительный результат.
С целью восстановления функции печени можно использовать народный метод, с использованием овса.
На половину стакана овса берется 500 мл воды, оставляется на две недели под неплотно закрытой крышкой. По истечению этого срока крышка плотно закручивается и ставится на медленный огонь на полчаса, снимается с огня и ставится в темное место на 11-13 часов. После чего, полученная масса процеживается через марлю и добавляется вода так, чтобы получился объём 600 мл. Употреблять три раза в день перед едой за полчаса.
На протяжении 1 года, после выписки из больницы нельзя:
поднимать тяжести, бегать, прыгать, заниматься спортом; употреблять спиртное, в т.ч. пиво; употреблять жареную, копченую, жирную пищу, маринады и шоколад;
Рекомендуется употреблять следующие продукты:
все каши, без добавления мясных бульонов; рыбные блюда; молочные продукты — кефир, молоко, творог; легкие супы на курином бульоне; кроличье мясо, индейку.
При очередном появлении болей в подреберье нужно обратиться к своему лечащему врачу.
В отличии от гепатита А, форма В более тяжелая, так как развиваются различные формы осложнений. Опасность заразиться не исчезает при температуре как ниже нулевой отметки, так и в сторону высокой. Значения высоких температур может достигать 100 градусов, а отрицательных до минус 20-25 градусов.
Заражение происходит половым путем, бытовым и искусственным. Инфекция может находиться в слюне, моче, сперме, влагалищном секрете, менструальной крови. В быту заражение происходит при пользовании общими зубными щетками, полотенцами, маникюрными ножницами. Заражение происходит, когда нарушается кожный покров человека: порезы, открытые травмы, трещины на пятках, воспаления кожи, ожоги, инъекции в медицинских учреждениях, заражение может происходить при родах. Лица, употребляющие наркотики, более подвержены заболеванию. Инкубационный период длится от 60 до 180 суток.
Общими симптомами заболевания могут быть:
Кашель и насморк; Отрыжка и тошнота, повышение температуры до 39-40 градусов; Пожелтение ладоней и белков глаз; Изменение цвета мочи (моча становиться похожа на цвет темного пива и пенится); Головокружение; Зуд и сыпь по всему телу; Тянущие боли в правом подреберье; Понос.
Болезнь характеризуется переходом от острой к хронической активной форме, что в дальнейшем ведет к циррозу печени.
клинический и биохимический анализ крови; общий анализ мочи; компьютерная томография или ультразвуковое сканирование печени; биопсия тканей печени.
Лечение медикаментозное больные проходят в стационаре, где проводится сложный курс, направленный на детоксикацию, коррекцию нарушенных функций печени и внепечёночных проявлений. Если болезнь протекает с тяжелыми осложнениями – появляется понос и рвота, боли под ребрами и внизу живота, при которых больной резко теряет в весе, то применяют специальное лечение, направленное на восполнение потерь жидкости. При тяжелой форме может развиться отек головного мозга, печеночная энцефалопатия, которая проявляется расстройством психики, сознания, неадекватным поведением.
Заболевание называют еще «тихим убийцей». Длительное время клинических проявлений болезни не имеется, и люди узнают случайно, что они заболели гепатитом С при сдаче анализов крови и при медицинских плановых обследованиях. Болезнь от больных, являющихся носителями активного гепатита С, передается здоровым при наступлении определённых условий:
используется один шприц многими лицами, имеющих зависимость от наркотиков; нанесение на тело татуировок в антисанитарных условиях: предметы личной гигиены используются несколькими людьми при совместном проживании в общежитиях, походах, гостиницах; при переливании крови; половым путем; от матери к плоду при родах.
В случаях заражения, в период 14-21 день проявляются следующие симптомы:
боли в мышцах и суставах; повышенная утомляемость и слабость; расстройство пищеварения, отрыжка, понос; повышение температуры, но незначительное.
С целью выявления этого вируса, проводится лабораторная диагностика с использованием серологических и молекулярно-биологических методов исследования.
В ряде случаев иммунная система организма сама подавляет вирус, и таким людям лечение не требуется, но таких счастливчиков мало. Большинству назначается медикаментозная терапия, которая может длиться от 12 до 48 недель.
Острый гепатит С в хронический переходит постепенно: в течение нескольких лет нарастает количество поврежденных клеток печени, развивается фиброз. Функция печени может долгое время сохраняться. Определенные признаки болезни — желтизна кожи, увеличенный объём живота, появление сосудистых звездочек на коже живота, могут появиться уже при циррозе печени, который требует хирургического лечения.
Опасное заболевание желчного пузыря, которое происходит при наличии камней в желчном пузыре. По статистике встречается у женщин в 6 раз чаще, чем у мужчин. По течению заболевания различают острый и хронический.
Причинами холецистита могут быть:
нарушение оттока желчи; нерегулярное питание и переедание, особенно на ночь; малоподвижный образ жизни; запоры; беременность.
Также причинами заболевания могут быть различные инфекции в виде кишечных палочек и других возбудителей, которые попадают с током крови из кишечника.
Острое течение болезни проявляется приступом боли в правом подреберье и сопровождается тошнотой, рвотой, повышением температуры до 38-39 градусов, появляется понос и отрыжка с горечью. Внезапная нестерпимая боль отдает в правое плечо и лопатку. Приступ острого холецистита может появиться через 3-4 часа после употребления жирной пищи. Через 3-4 дня после приступа кожа может приобрести желтоватый оттенок, а цвет мочи изменится и стать тёмным.
В данном случае вызывается врач и больной подлежит госпитализации, иногда необходима операция. До приезда врача нельзя прикладывать грелки, промывать желудок, использовать слабительные средства.
Хронический холецистит развивается после приступов острого, особенно при наличии камней в желчных путях. Сопровождается тошнотой и тупыми болями в правом подреберье, появляется чувство тяжести в верхнем отделе живота, понос. Боли и отрыжка появляются при несоблюдении режима питания и употребления жирной пищи.
Полезны следующие продукты:
простокваша, кефир, нежирный творог; фрукты, овощи, содержащие грубую клетчатку, что способствует более качественному опорожнению кишечника; нежирные блюда из отварной рыбы, птицы, мяса; компоты, кисели, чай; вегетарианские супы; различные крупы.
Благоприятное действие на течение болезни оказывает санаторно-курортное лечение.
Показанием к операции могут послужить непрекращающиеся изнуряющие боли и наличие камней в желчном пузыре
Является самостоятельным заболеванием при нарушении моторики желчного пузыря и протоков. Болезнь проявляется длительными тупыми ноющими болями в правом подреберье и боку, может быть и отрыжка. Иногда боли под ребрами появляются после волнений и стрессовых ситуаций, повышается давление, что может провоцировать появление головных болей.
Целью лечения является нормализация функции вегетативной нервной системы, для этого используются минеральные воды и физиотерапевтические процедуры.
Возникает в результате катарального или гнойного воспаления внепечёночных и внутрипечёночных желчных протоков. Причиной является бактериальная инфекция.
Различают острый и хронический холангит.
Острый холангит проявляется болями в правом подреберье и увеличением печени. Боли под ребрами сопровождаются ознобом, лихорадкой, тошнотой, повышенной бледностью, происходит обильное выделение пота. Болезнь опасна возможным осложнением в виде гнойника печени, печёночной недостаточности.
Хронический холангит протекает не так бурно. Болевые приступы не такие яркие, как у острого холангита. Боль наступает волнами, с периодами увеличения и уменьшения, но печень также увеличивается.
В лечении холангита используется грязелечение, хлоридно-натриевые ванны, парафино- и озокеритотерапия, УВЧ, диатермия.
располагается слева, но головка этого органа располагается справа. Если повреждена она, то болит, соответственно, правый бок.
Среди заболеваний поджелудочной железы наиболее часто встречается панкреатит.
Различают острый и хронический панкреатит.
Диагностируется заболевание лабораторными исследованиями, а также применяются следующие аппаратные методы:
ультразвуковой, рентгеноконтрастный; радиоизотопный; гастроскопия; колоноскопия; эзофагоскопия.
При остром панкреатите сильные боли опоясывающего характера проявляются в верхней половине живота, в боку, отдаются в спину и сопровождаются тошнотой, рвотой, появляется липкий пот, повышенная бледность, отрыжка. При ярко выраженном характере таких болей может наступить шок. В этом случае необходимо вызвать скорую помощь, а до ее приезда положить больному холод на верхнюю половину живота.
Причинами воспаления поджелудочной железы являются:
поражение сосудов; инфекционные заболевания; травма; воспалительные процессы в брюшной полости; образование камней в желчном пузыре; злоупотребление спиртным или алкоголизм; нерациональное питание, переедание.
Острый панкреатит лечится в стационаре. Основу лечения составляют:
антибактериальные препараты; средства подавления ферментативной активности поджелудочной железы; строгая диета; постельный режим.
В некоторых случаях возможно хирургическое вмешательство
Острый панкреатит при несвоевременном лечении может перейти в хроническую форму. При обострении хронического панкреатита, боли проявляются в верхней части живота, отдаются в спину. Болевые симптомы не такие яркие как при остром панкреатите.
тошнотой и рвотой; вздутием живота и отсутствием аппетита; отрыжкой и изжогой; кал, подчас, жирный и напоминает глину.
Лечение хронического панкреатита основывается на индивидуальном подходе к пациенту. Важно строгое соблюдение рекомендаций врача относительно режима питания, исключающего жирные блюда, спиртное. Широко в лечении панкреатита применяют противовоспалительные препараты и таблетки: папаверина гидрохлорид, Но-шпа, Феникаберан. Для обезболивания: Атропин, Метацин, Хлорозил.
Двенадцатиперстная кишка играет важную роль в пищеварительном процессе. Часть данного органа располагается справа и при его заболевании боли локализуются с правой стороны, хотя боли могут появляться и слева.
Это заболевание возникает при воспалительных процессах слизистой оболочки двенадцатиперстной кишки. Возникает заболевание из-за ускоренного прохождения кислого желудочного сока из желудка в кишечник, и который не успевает нейтрализоваться в поджелудочной железе.
нерегулярное питание; злоупотребление острой и жирной пищей; употребление алкогольных напитков, особенно на «голодный» желудок; курение; наличие паразитов (лямблии, глисты)
В верхних отделах живота под ребрами появляются боли, усиливающиеся через 2-3 часа, после приема пищи. Боли сопровождаются чувством тяжести в подложечной области.
С целью диагностики проводятся:
дуоденальное зондирование; биохимическое исследование крови; исследование желудочного сока; рентгенография желудка и 12-ти перстной кишки.
Главным фактором при излечении недуга является установление режима питания и исключения из рациона продуктов жирных, острых, маринованных, солёных. Для нормализации кишечной флоры и восстановления пищеварительной функции кишечника применяются ферментные препараты: Панкреатин, Мезим, Пензитал, Креон. Применение лекарств без разрешения врача опасно для здоровья
Это острое воспаление луковицы двенадцатиперстной кишки и является разновидностью дуоденита. Способствует развитию этого заболеванию бактерия Helicobacter pylori, которая изменяет кислотность содержимого луковицы.
Разновидности глистных паразитов способствуют развитию хронической формы бульбита. Причиной острого бульбита является алкоголь, различные отравления, прием лекарств, действующих отрицательно на слизистую оболочку пищеварительного тракта, травмы.
Заболевание проявляется ноющими болями в правом подреберье. Иногда резкая боль возникает в подложечной области, иррадиирует в правое подреберье. Боль нередко возникает по истечению двух часов после приема пищи и вызывает тошноту, рвоту с примесью желчи и горькую отрыжку, появляется неприятный запах изо рта. Происходит это по причине нарушения двигательной функции 12-перстной кишки.
Диагностируется заболевание с помощью лабораторных методов исследования и рентгенографии.
Лечение этого заболевания начинается с установления режима питания, диеты и отказа от курения и алкоголя. Исключаются продукты, которые оказывают раздражающее действие на слизистую – соленая, жареная, жирная, острая пища. При лечении используется курс антибиотиков, фитотерапия. Применяются лекарства, обладающие обволакивающим действием — Гастал, Маалокс, Альмагель.
Мочевыделительная система у человека представлена почками, мочеточниками, мочевым пузырем, мочеиспускательным каналом. Нарушение работы любого органа этой системы отрицательно влияет на работу всего организма. Почки выводят из организма мочевину, креатинин, мочевую кислоту. Но, главное в работе почек – регуляция водного и электролитного обмена, благодаря чему и сохраняется важные составляющие организма: объём и осмотическое давление крови и жидкостей тела.
При несвоевременном обращении к врачу, в случае заболевания почек, может развиться почечная недостаточность.Результатом этого в организме происходит накопление ядовитых веществ белкового обмена.
Выделяют острую и хроническую форму почечной недостаточности.
Острая форма возникает при внезапном ухудшении работы почек и когда поражается большая часть почки.
тяжёлые инфекционные заболевания (сыпной и брюшной тиф, дифтерия); шок различного происхождения; поражение сосудов самой почки;
На первой стадии наблюдается: озноб, лихорадка, головная боль, боль в мышцах и суставах, тошнота, рвота.
Вторая стадия характерна такими проявлениями: уменьшение количества мочи, что ведет к обширным отёкам, в результате чего увеличивается масса тела из-за скопления жидкости. Состояние больного резко ухудшается. Появляется тошнота, рвота.
На третьей стадии количество мочи увеличивается, оно даже больше обычного, и кроме воды и солей в ней ничего нет. Вывода из организма вредных веществ не происходит. Опасность для больного сохраняется.
В случае благоприятного исхода наступает период восстановления. На данном этапе, моча выделяется небольшими порциями, затем её объём увеличивается и превышает обычный. Происходит выведение азотистых шлаков из организма. Впоследствии, количество мочи нормализуется и наступает фаза выздоровления.
Лечение заключается в удалении из организма вредных веществ. Для освобождения организма от азотистых шлаков прибегают к гемодиалиазу, при котором очищение крови осуществляется через искусственную мембрану с применением аппарата «искусственная почка». Вводятся растворы солевых растворов. Используются мочегонные средства и антибактериальные.
Хроническая форма почечной недостаточности развивается постепенно, при этом происходит постепенная и необратимая гибель почечных клеток. В результате потери почкой своих фильтрующих поверхностей, в организме происходит накопление азотистых шлаков.
Симптомами такого заболевания являются:
выделение мочи в ночное время больше, чем днём; отёки на лице по утрам; недомогание, слабость; боли внизу живота.
По мере прогрессирования болезни появляются:
отдышка; неприятный запах изо рта: нарушение зрения; белый налет на коже, сопровождающийся сильным зудом; кровь в моче.
Лечение хронической формы почечной недостаточности решается комплексно. Совместно с медикаментозной терапией, немаловажное значение имеет диета и режим питания. Целью лечения является поддержание функциональных обязанностей почки. Проводят дезинтоксикационную терапию, которая включает в себя комплекс лечебных мероприятий, направленных на борьбу с заболеванием и выведение из организма токсичных субстанций.
Болезнь мочевыделительной системы, при которой происходит образование конгломератов из составных частей мочи. Мочевые камни — результат нарушенного обмена некоторых веществ и функций желез внутренней секреции.
непостоянные и мучительные боли в нижней части спины ниже рёбер; при мочеиспускании происходит прерывание мочи; моча с кровью и мутная; жжение при мочеиспускании; тошнота и рвота.
Проявления мочекаменной болезни зависят от местонахождения камня. Если камень располагается в почках, то он вызывает ноющую боль в поясничной области, которая усиливается при физической нагрузке, при езде по неровной дороге. Камни, которые длительно находятся в почечной лоханке — вызывают ее расширение, что сопровождается воспалительными процессами. В результате этого появляется боль, сопровождаемая:
тошнотой и рвотой; выделением холодного пота; вздутием живота; повышением температуры.
При лечении мочекаменной болезни камни удаляются, но способ лечения зависит от величины и местонахождения камня. Камни мелкого размера изгоняют из почек и мочеточников при помощи лекарственных средств, физиотерапевтических процедур, обильным питьём под наблюдением врача. Из мочеточника камень иногда удаляют специальной петлей, если это невозможно, то применяют оперативное вмешательство.
Боль в правом боку может возникнуть при заболевании женских половых органов. Причин может быть очень много. Это может быть внематочная беременность, разрыв или перекрут яичника, киста яичника, различные воспаления маточных труб. Боли могут быть очень сильными, терпеть их нельзя, необходимо срочно вызвать врача. В ином случае может наступить летальный исход.
При обращении в больницу за медицинской помощью, обычно записываются на прием к терапевту. Терапевт проведя осмотр, выслушав жалобы пациента о болях, которые его беспокоят, выписывает направления на сдачу анализов — крови, мочи, кала, прохождение кардиограммы, УЗИ. Исходя из полученных результатов, ставится предварительный диагноз и человек направляется к узкому специалисту, который может назначить дополнительные исследования и затем определит курс лечения.
Кардиолог — проводит диагностику, лечение и профилактику заболеваний сердца и сосудов. К числу болезней, который лечит данный врач относятся — ишемическая болезнь, стенокардия, гипертоническая болезнь, порок сердца, различные аритмии, выражающиеся в учащении сердцебиения.
Врач-гастроэнтеролог занимается диагностикой и лечением органов пищеварения, т.е. его специализация — это заболевания пищевода, желудка и поджелудочной железы, печени, желчного пузыря, кишечника.
Эндокринолог выясняет причины и лечит следующие заболевания: сахарный диабет, различные гипоталамо-гипофизарные нарушения, болезни щитовидной железы, ожирение.
Врач-уролог поможет, если пациент жалуется на боль и рези при мочеиспускании, недержание, колики в пояснице, частые позывы, т.е. симптомы, связанные с заболеванием почек и мочевыводящей системы.
Мужской/женский уролог, т.е андролог/гинеколог, специализируется на диагностике и лечении заболеваний внутренних и наружных половых органов, а также инфекций, которые передаются половым путем (хламидиоз, уреаплазмоз, генитальный герпес и др.).
В настоящее время необходимо каждый год проходить медицинское обследование у врачей, сдавать кровь, мочу и другие анализы, поскольку многие заболевания на начальном этапе могут протекать безболезненно, когда же появляются боли в боку, под рёбрами справа или слева, внизу живота, то это уже говорит о прогрессирующем заболевании. И очень важно на этом этапе не ждать, когда всё само пройдёт, а как можно скорее посетить врача, поскольку промедление может грозить очень серьёзными осложнениями.
Судя по тому, что вы сейчас читаете эти строки — победа в борьбе с заболеваниями желудочно-кишечного тракта пока не на вашей стороне…
И вы уже думали о хирургическом вмешательстве? Оно и понятно, ведь желудок — очень важный орган, а его правильное функционирование- залог здоровья и хорошего самочувствия. Частые боли в животе, изжога, вздутие, отрыжка, тошнота, нарушение стула… Все эти симптомы знакомы вам не понаслышке.
Но возможно правильнее лечить не следствие, а причину? Вот история Галины Савиной, о том как она избавилась от всех эти неприятных симптомов… Читать статью >>>
Содержание статьи:
Тошнота и боль в правом боку Тошнота и боль в боку справа живота, спровоцированные заболеваниями почек Тошнота и боль в правом боку, спровоцированные сбоем в деятельности поджелудочной железы Если сильно болит справа живота и тошнит, рвота – аппендицит (воспаление аппендикса) Если боли в правом боку и мутит, сильно тошнит, причина – заболевания печени Подташнивание, тошнота и боли в боках, спровоцированные сбоем в деятельности желчного пузыря Почему болит правый бок в области подреберья и тошнит, причины – заболевания репродуктивной системы органов Когда нужно обязательно обратиться к врачу, если появилась тошнота и боль в правом боку? 12 интенсивная боль в области ребер.
Причины боли в правом подреберье и тошноты, чувства подташнивания
Тупая боль в правом боку, причины тупой боли в правом подреберье Что делать, если сильно болит правый бок, тошнит, мутит или рвота, когда обращаться за помощью к врачу?
Боль в правом боку, сопровождающаяся тошнотой и рвотой, может сигнализировать о наличии серьезных проблем с желчным пузырем, печенью, кишечником, желудком или репродуктивными органами. При отсутствии своевременной диагностики и лечения заболевания вышеуказанных органов могут быстро прогрессировать, вызывая различного рода осложнения – в ряде случаев, несовместимые с жизнью. Чтобы исключить подобную вероятность, медики советуют не откладывать визит к специалисту, если тошнота и боль сохраняются на протяжении нескольких суток и сопровождаются повышенной температурой тела, лихорадкой, ознобом, побледнением кожных покровов, «одервенением» мышц живота, расстройством стула и пищеварения. Если добраться до больницы самостоятельно не представляется возможным ввиду резкого ухудшения состояния, следует вызвать неотложную помощь, принять горизонтальное положение и постараться по мере возможности не тревожить ту зону брюшной полости, где локализованы болевые ощущения (не прощупывать мышцы, не надавливать на живот, не ложиться на больной бок).
Главной задачей почек является выработка эритроцитов и поддержание водно-солевого баланса, влияющего на показатели артериального давления. Сахарный диабет, глистная инвазия, передозировка лекарственными препаратами, употребление спиртных напитков или наркотических веществ, заболевания сердечно-сосудистой системы, кишечная непроходимость, отравление токсичными веществами, мочекаменная болезнь, опухолевые образования, травма брюшной полости, инфекционные заболевания могут спровоцировать почечную недостаточность, характерными симптомами которой являются высокая температура тела, слабость, тошнота и сильные боли в области пораженного органа (как правило, справа, так как правая почка расположена ниже левой и больше подвержена негативному воздействию внешних и внутренних факторов).
Нередко к возникновению болей в боку, сопровождающихся тошнотой, приводят интенсивные физические нагрузки, поднятие тяжестей, несоблюдение ежесуточной нормы потребления жидкости, несбалансированный рацион с преобладанием продуктов животного происхождения, тряская езда – указанные факторы провоцируют почечные колики, которые усиливаются при движении и стихают при принятии горизонтального положения.
Поджелудочная железа вырабатывает панкреатический сок, содержащий ферменты, участвующие в процессе пищеварения. При злоупотреблении жирной, соленой, острой, копченой пищей орган вынужден работать в усиленном режиме, что негативным образом сказывается на его состоянии. Сбой в деятельности поджелудочной железы влечет за собой возникновение таких неприятных симптомов, как боль в правом боку, понос, тошнота и рвота с кислым привкусом. В большинстве случаев сбой в деятельности поджелудочной железы носит кратковременный характер и устраняется посредством соблюдения специальной диеты, включающей каши, сваренные на воде, черствый хлеб, диетические (постные) супы, приготовленную на пару рыбу. Если смена рациона не приводит к желаемому результату, необходимо проконсультироваться с врачом: возможно, причина неприятных ощущений кроется в чем-то другом.
Боль в правом боку вкупе с тошнотой могут сигнализировать о начавшемся воспалении аппендикса – придатка слепой кишки, выполняющего функцию кишечного фильтра. При скоплении гноя в отростке нередко наблюдаются высокая температура тела, понос, напряжение мышц брюшной полости, рвота, постепенно усиливающаяся боль внизу живота. Если больному вовремя не оказать помощь, заключающуюся в хирургическом удалении придатка, аппендикс может разорваться, спровоцировав заражение крови, а также воспаление стенок брюшной полости (перитонит) и расположенных поблизости от придатка органов, что в девяноста девяти случаях из ста приводит к летальному исходу.
Печень – главный фильтр организма, «поломка» которого может вызвать необратимые изменения в других органах и повлечь за собой гибель человека. Чтобы не допустить дистрофии этого важного органа, без которого невозможно полноценное функционирование организма, важно научиться распознавать признаки приближающейся катастрофы с целью принятия своевременных мер по стабилизации работы печени. На что же необходимо обратить внимание в первую очередь? Стоит насторожиться, если боль в правом подреберье, возникшая, казалось бы, без видимых на то причин, сопровождается тошнотой, рвотными позывами, отсутствием аппетита, потемнением мочи, изменением цвета склер и кожных покровов (желтухой): при обнаружении данных признаков необходимо вызвать неотложную помощь. Чем раньше будет выявлена причина, повлекшая за собой дисфункцию печени, и начато лечение, тем ниже вероятность развития осложнений, представляющих угрозу жизни человека.
Дискинезия желчевыводящих путей, желчнокаменная болезнь и холецистит нередко сопровождаются острой болью в правом боку, отдающей в плечо, тошнотой, привкусом горечи во рту, высокой температурой тела, ознобом и тахикардией. Лечение подобных заболеваний – процесс длительный, требующий точного соблюдения рекомендаций лечащего врача. Отказ от посещения специалиста и попытки устранить болезнь с помощью народных средств могут привести к развитию серьезных осложнений, представляющих угрозу жизни человека, поэтому врачи настоятельно рекомендуют не заниматься самолечением, а доверить устранение заболеваний желчного пузыря квалифицированному медперсоналу.
Почему болит правый бок в области подреберья и тошнит, причины – заболевания репродуктивной системы органов
К возникновению боли в правом боку вкупе с тошнотой могут приводить:
2 воспаление правого придатка;
3 спаечный процесс в маточных трубах;
4 апоплексия (разрыв оболочки) правого яичника.
Помимо вышеуказанных причин, боль в правом боку вкупе с тошнотой могут спровоцировать внематочная беременность, овуляция (разрыв оболочки доминантного фолликула нередко сопровождается болью и ощущением общего недомогания), а также пункция фолликулов в рамках протокола ЭКО (в процессе забора яйцеклеток яичник несколько раз промывают изнутри специальным раствором, и после прекращения действия наркоза травмированный орган отзывается на любое неосторожное движение болью и тошнотой).
Терапия в условиях стационара крайне необходима в тех случаях, когда лечение в домашних условиях представляет угрозу и для самого больного, и для его ближайшего окружения. Опасные симптомы, при которых показана госпитализация:
1 высокая температура тела;
2 невыносимая головная боль;
4 постоянное чувство жажды;
5 нездоровая сухость кожи, заостренные черты лица;
8 нехарактерный цвет кала, примеси крови в каловых массах;
10 желтоватый цвет кожных покровов;
11 чередование озноба и жара;
Причины боли в правом подреберье и тошноты, чувства подташнивания
В правом подреберье находятся следующие органы: печень, желчный, часть тонкого кишечника и диафрагмы, поджелудочную железу, почку, двенадцатиперстную кишку.
Именно проблемы в работе этих внутренних органов могут спровоцировать появление боли в правой верхней части живота. К таким заболеваниям относятся:
1 Холецистит — воспалительное заболевание желчного пузыря, приводящее к нарушению проходимости желчевыводящих протоков. Для этого недуга характерна острая, интенсивная, внезапная боль, которая чаще всего возникает в темное время суток. Как правило, повышается сократительная способность желчного, что провоцирует его сокращаться чаще и сильнее. В результате появляются резкие, непродолжительные болезненные ощущения. Повышение тонуса желчного пузыря нередко провоцируют стрессовые ситуации и повышенная тревожность.
2 При остром холецистите камни из желчного пузыря перекрывают протоки, провоцируя появление застоя желчи и воспалительного процесса. Характерными симптомами такого состояния являются невыносимые болезненные ощущения в правом подреберье, отдающие в руку, повышение температуря тела, чувство тошноты и рвота.
3 Язвенный дуоденит двенадцатиперстной кишки характеризуется появлением колющей, схваткообразной боли в подложечной части живота. Провоцирует появление данного недуга патогенная бактерия Helicobacter Pylori, которая способна разрушить слизистую кишечника. Колющая боль обычно появляется в темное время суток и постепенно проходит после употребления пищи. Помимо боли язвенный дуоденит сопровождается повышением температуры тела, вздутием живота, чувством тошноты и тяжести в животе, общей слабостью.
4 Почечные колики — приступы внезапной, колющей боли в области почек или по ходу мочеточника. Болезненные ощущения при этом возникают неожиданно и не проходят даже при смене положения тела больного. Как правило, боль появляется из-за камней мочеточника, которые препятствуют естественному оттоку мочи и повреждают слизистую оболочку острыми краями.
5 Панкреатит — воспалительное заболевание поджелудочной железы, характеризующееся пульсирующей болью в правом подреберье. Для начальной стадии заболевания характерна очень сильная, опоясывающая боль. Лечение острого панкреатита необходимо проводить исключительно в условиях стационара, как правило, для этого используют оперативное вмешательство.
Если ноет и болит в правом боку, какие могут быть причины ноющей боли в области правого подреберья?
Ноющие болезненные ощущения в правом подреберье возникают при следующих заболеваниях:
1 болезни печени. Большинство людей обращаются в медицинские учреждения только тогда, когда появляется острая боль. Хотя чаще всего все начинается с ноющих болезненных ощущений. К примеру, одним из характерных симптомов вирусного гепатита любого вида является боль ноющего характера. Долгое время эти заболевания могут никак не проявлять себя, затем возникают следующие симптомы, проявляющиеся в большей или меньшей степени: постоянное чувство усталости, апатия, снижение работоспособности, скачки температуры тела, ноющие болезненные ощущения в правом боку, желтый оттенок кожных покровов, мутность мочи. Установление точного диагноза возможно только в лабораторных условиях;
2 ноющая боль характерна также для цирроза печени. Однако болезненные ощущения при этом недуге появляются только на последней стадии. Начало заболевания, как правило, протекает бессимптомно, хотя при этом погибает значительное количество печеночных клеток, вместо которых разрастается соединительная ткань. Постепенно органу становится все труднее функционировать и в этот период появляются ноющие болезненные ощущения;
3 рак печени также характеризуется появлением боли ноющего характера в животе справа. Помимо этого у больного может наблюдаться потеря массы тела, постоянное чувство усталости, увеличение печени, температура тела длительное время слегка повышена. При сочетании таких симптомов необходимо обратиться к онкологу;
4 воспалительные процессы в любом из внутренних органов, расположенных в правой части живота.
Выделяют следующие заболевания, характеризующиеся появлением тупой боли в животе справа:
1 Хронический холецистит — воспалительное заболевание желчного пузыря, имеющее рецидивирующий характер и проходящее на фоне мочекаменной болезни. Возникновению недуга способствует повреждение слизистой оболочки острыми краями камней, что провоцирует появление язв и рубцов, которые ухудшают отток желчи и способствуют ее застою. Больной при этом испытывает тупую боль в правой части живота, у него также наблюдается рвота и вздутие живота. Усиление болевого симптома происходит после приема в пищу острой, жирной, жареной пищи и спиртных напитков.
2 Хронический панкреатит. Длительный воспалительный процесс в поджелудочной железе в основном появляется при отсутствии лечения острого панкреатита или мочекаменной болезни. Для данного недуга характерна тупая боль в верхней части живота, возникающая после приема пищи, вздутие живота и чувство тяжести в нем, тошнота, рвотные позывы и проявления диспепсии. Если заболевание не лечить, то в поджелудочной железе возникают необратимые изменения, способствующие нарушению ее функционирования.
3 Хронический пиелонефрит — воспалительный процесс, локализующийся в чашечно-лоханочной системе почек. Тупая боль при этом заболевании возрастает после любых физических нагрузок. У данного недуга есть и другие симптомы: повышение температуры, нарушение мочеиспускания, артериальная гипертензия, головная боль и снижение трудоспособности.
4 Хронический гепатит. Данное заболевание возникает в результате отсутствия лечения острой формы гепатита. Течение недуга зависит от общего состояния здоровья больного и факторов, способствующих возникновению гепатита. Основные симптомы при этом могут быть следующими: тупые, тянущие боли в правом подреберье, чувство тошноты, рвота, повышенное газообразование в кишечнике, отказ от еды, непереносимость спиртных напитков и жирной пищи. Печень при обследовании оказывается слегка увеличена, при надавливании на нее больной будет испытывать тупую боль.
5 Хронический дуоденит — воспалительно-дистрофические изменения слизистой оболочки двенадцатиперстной кишки. При этом больной испытывает тупую боль в животе справа, чувство тошноты, рвотные позывы, изжогу. Помимо этого у него наблюдается диарея и отсутствие аппетита.
В указанных ниже случаях не стоит тратить время на попытки самостоятельной диагностики и устранения причины тошноты и боли в правом боку, так как промедление чревато серьезными последствиями:
1 Если боль в боку сопровождается рвотой с примесью крови, слизи, желчи.
2 Если интервал между приступами рвоты постепенно сокращается, при этом количество рвотных масс не уменьшается, а увеличивается.
3 Если тошноте и боли в боку сопутствуют обесцвечивание каловых масс и пожелтение склер и кожных покровов.
4 Если помимо тошноты и боли наблюдается озноб, высокая температура тела, побледнение кожных покровов, слабость, лихорадка, мышечные судороги, головокружение, расстройство стула.
5 Если боль в боку усиливается до такой степени, что «не разогнуться».
6 Если тошнота и боль в боку сохраняются на протяжении длительного отрезка времени, при этом стандартные методы устранения неприятных симптомов (соблюдение диеты, отказ от физических нагрузок, прекращение приема лекарств, побочные эффекты которых включают тошноту и абдоминальные боли, и т. п.) не дают положительного результата.
В подобных ситуациях необходимо срочно проконсультироваться со специалистом (если состояние позволяет посетить поликлинику) либо вызвать неотложную помощь (если состояние не позволяет самостоятельно добраться до больницы). В ожидании врачей рекомендуется выпить теплой кипяченой воды (во избежание обезвоживания) и лечь на кровать, повернув голову на 30˚ — в этом положении рвотные массы при очередном приступе не смогут перекрыть дыхательные пути.
источник