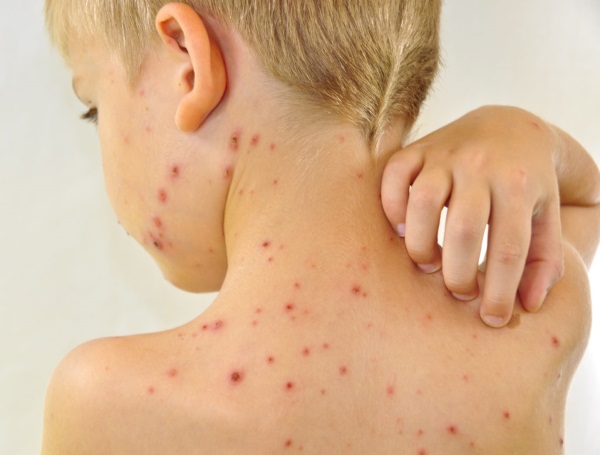
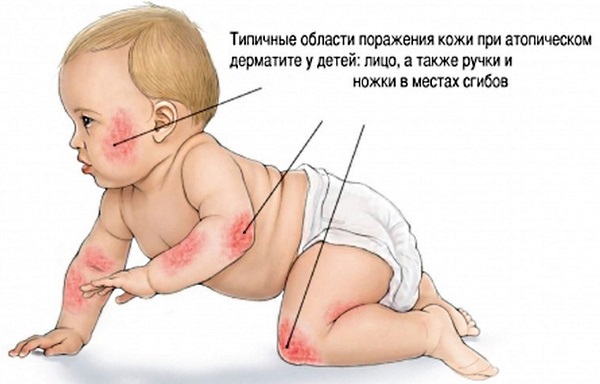
В медицине обычно выделяют шесть видов первичной инфекционной сыпи у ребенка. К ним относятся высыпания при скарлатине, инфекционной эритеме, мононуклеозе, кори, детской розеоле и краснухе.
Об инфекционном характере высыпаний говорит ряд симптомов, сопровождающих течение заболевания. К таким признакам относят:
- синдром интоксикации, который включает в себя подъем температуры, слабость, недомогание, отсутствие аппетита, тошноту, рвоту, головные и мышечные боли и прочее;
- признаки конкретного заболевания, например, при кори появляются пятна Филатова-Коплика, при скарлатине обычно отмечается ограниченное покраснение зева и другие;
- в большинстве случаев у инфекционных болезней можно отследить цикличность течения, также наблюдаются случаи подобных патологий у членов семьи больного, сослуживцев, друзей и знакомых, то есть людей, имевших тесный контакт с ним. Но при этом нужно учитывать, что характер сыпи может совпадать при различных заболеваниях.
У детей инфекционная сыпь чаще всего распространяется контактным или гематогенным путем. Развитие ее связано с быстрым размножением болезнетворных микробов на коже малыша, переносом их через плазму крови, инфицированием клеток крови, протеканием реакции «антиген-антитело», а также повышенной чувствительностью к определенным антигенам, которые выделяют бактерии, вызывающие инфекцию.
Папулезные высыпания, которые в дальнейшем начинают мокнуть, зачастую вызываются прямым заражением кожных покровов патогенными микроорганизмами или вирусами. Однако такая же сыпь может появиться под влиянием иммунной системы на воздействие возбудителя.
При диагностике макулопапулезных высыпаний и невезикулярной сыпи, вызванных вирусной инфекцией, становится преимущественно поражение ладоней и ступней, что в других случаях встречается довольно редко. Так, для бактериальных и грибковых инфекций, иммунных заболеваний, а также при побочном действии на различные лекарственные средства такая зона поражения абсолютно не свойственна.
Инфекционная сыпь у ребенка может сопровождать как острое, так и хроническое течение заболеваний. Из острых патологий высыпаниями чаще всего проявляются корь, ветрянка, скарлатина и прочие, а из хронических – туберкулез, сифилис и другие. При этом диагностическая значимость элементов сыпи может быть различной. Так, в одном случае диагноз можно поставить по одним только характерным высыпаниям, в других – элементы сыпи становятся вторичным диагностическим признаком, а в третьих – сыпь является нетипичным симптомом.
Корь представляет собой инфекционное заболевание, характеризующиеся интоксикацией, лихорадкой, поражением верхних органов дыхательной системы, выраженной цикличностью и сыпью на коже в виде пятен и папул. Эта патология легко передается при контакте с больным воздушно-капельным путем. Высыпания обычно возникают на 3-4 день болезни. В последние годы распространенность кори резко сократилось, это связано с проведением своевременной вакцинации. При отсутствии в крови антител к возбудителю кори человек очень восприимчив к этому заболеванию.
Первые элементы сыпи могут появиться на третий, в более редких случаях на второй или на пятый день болезни. Обычно кожные проявления кори сохраняются на протяжении примерно 4 дней, после чего наблюдается их обратное развитие. При этом сыпь имеет ярко выраженную этапность. Первыми поражаются области переносицы и заушного пространства, затем – лицо и шея, далее – туловище и руки, в последнюю очередь – ноги, стопы и кисти. К четвертому дню элементы становятся буроватого цвета и утрачивают папулезный характер. В дальнейшем на этом месте образуется пигментация, в некоторых случаях шелушащаяся. Отдельные элементы сыпи при кори имеют круглую форму, нередко сливаются вместе, возвышаются над окружающей кожей, которая остается неизменной.
Для диагностирования кори важны следующие моменты заболевания и характерные проявления:
Резкое начало заболевание, быстрое повышение температуры, кашель, насморк, конъюнктивит, блефарит, сильное слезотечение и выраженная светобоязнь.
На второй день на внутренней поверхности щек начинают появляться пятна Вельского-Филатова-Коплика. Они представляют собой небольшие белые точки, вокруг которых наблюдается зона гиперемии. Пятна держатся около двух дней, а затем пропадают, оставляя после себя рыхлую слизистую.
В течении болезни прослеживается четкая этапность. Сыпь появляется на 3-4 день. В первый день высыпаний поражается лицо, во второй – туловище, в третий – конечности. Можно отметить своеобразное развитие элементов: вначале это пятно или папула, размером примерно 5 мм, затем она быстро растет до 1-1,5 см, при этом отдельные пятна нередко сливаются в сплошную поверхность.
Характер сыпи: обильная, склонна к слиянию, нередко приобретает геморрагический вид.
Обратное развитие сыпи начинается примерно через три дня после ее появления и проходит в том же порядке, в котором она появлялась.
В некоторых случаях высыпания, свойственные для кори, могут возникнуть у ребенка в период после живой противокоревой вакцинации. Этот период может длиться до 10 дней с момента введения вакцины. Кроме инфекционной сыпи, у ребенка могут наблюдаться субфебрильная температура, конъюнктивит, длящийся несколько дней, кашель, насморк и прочие симптомы. В таких случаях появляющиеся элементы необильны и не сливаются. Сыпь возникает без характерных для кори этапов. Диагноз ставится на основе осмотра, опроса и сбора анамнеза.
Возбудителем краснухи является вирус. При этом заболевании отмечается увеличение лимфузлов, расположенных в затылочной области и задней части шеи, а также появление инфекционной сыпи. Эта патология часто встречается у детей младшего, школьного и юношеского возраста. Наиболее часто она передается воздушно-капельным путем, возможен трансплацентарный путь. В зависимости от этого заболевание разделяют на врожденное и приобретенное.
Врожденная краснуха – довольно опасная патология, так как она оказывает на ребенка тератогенное действие, в результате чего у него могут возникать различные уродства. Наиболее часто встречается классический синдром, сопутствующий врожденной краснухе. Он проявляется тремя патологиями: пороком сердечно-сосудистой системы, катарактой и глухотой. Менее распространен так называемый расширенный синдром, при котором отмечаются патологии развития нервной, мочеполовой или пищеварительной систем.
Приобретенная краснуха – менее опасное заболевание. В детском возрасте ее течение, как правило, легкое, повышение температуры несильное. В подростковом возрасте все симптомы более выражены: температура доходит до фебрильных значений, отмечаются признаки интоксикации и болезненность суставов. Инфекционная сыпь появляется уже в первый день болезни, в более редких случаях – на второй. Элементы высыпаний образуются очень быстро, чаще всего в течение суток. В первую очередь поражается лицо, затем сыпь сползает на шею, туловище и конечности. Самая излюбленная локализация — бока, разгибательные части ног и рук, ягодицы. Высыпания остаются на коже около трех дней, реже – до недели, после чего пропадают, не оставляя никаких следов.
Примерно в одном из пяти случаев краснуха протекает без появления сыпи. Такие формы очень сложно диагностировать и распознать. Однако они представляют определенную опасность, в основном из-за возможности контакта и заражения беременных женщин.
В большинстве случаев течение приобретенной краснухи доброкачественное. Осложнения возникают редко, чаще всего у детей старшего возраста и подростков. Проявляться осложнения могут в виде менингоэнцефалита или простого энцефалита, которым свойственен довольно большой процент смертности, также после краснухи могут развиться артралгии, тромбоцитопеническая пурпура или артриты.
Данное заболевание в большей степени протекает очень тяжело, сопровождаясь высокой температурой. Кроме этого, симптомами энтеровирусной инфекции становятся гастроэнтерит, герпетическая ангина, мышечные боли, серозный менингит, полиомиелитоподобный синдром.
Инфекционная сыпь у ребенка, пораженного энтеровирусом, возникает примерно на 3-4 день с начала болезни. Обычно ее появление сопровождается нормализацией температуры и заметным облегчением состояния больного. Высыпания образуются сразу, в течение дня. Преимущественно поражаются лицо и туловище. Характерный вид сыпи – пятнистый или пятнисто-папулезный. Размер элементов может быть различен, цвет – розовый. Высыпания держатся несколько дней (не дольше 4), а затем исчезают. В редких случаях на их месте остается пигментация.
Возбудителем мононуклеоза инфекционного является вирус Эпстайна-Барра. Характерными проявлениями заболевания становятся генерализованная лимфаденопатия, сильная лихорадка, тонзиллит, гепатоспленомегалия и образование в крови нетипичных мононуклеаров. Заболевают мононуклеозом чаще дети и подростки. Вирус, являющийся возбудителем данной патологии, относится к ДНК-содержащим и входит в группу герпес-вирусов. Он может стать причиной возникновения раковых опухолей, таких как назофарингеальная карцинома и лимфома Беркитта. Инфекционный мононуклеоз сложно передается, то есть низкоконтагиозен.
В большинстве случаев при этом заболевании сыпь не образуется. Если же она появляется, то примерно на пятый день. Элементы высыпаний имеют вид пятен неправильной формы, размер которых 0,5-1,5 см. Иногда эти пятна сливаются в общую поверхность. Как правило, на лице отмечаются более обильные высыпания, также могут поражаться конечности и туловище. Сыпь появляется хаотично, без характерных этапов, в этом состоит отличие от кори. При инфекционном мононуклеозе высыпания полиморфны и имеют экссудативный характер. Размер отдельных элементов может значительно различаться. Возникновение сыпи не связано с каким-либо определенным периодом болезни: она может появляться как в первый день болезни, так и в ее конце. Обычно она остается на коже несколько дней, после чего пропадает без следа или с легкой пигментацией на ее месте.
К типичным поражениям кожи, возникающим при гепатите В, можно отнести синдром Крости-Джанотти, свойственный детям в младшем возрасте и проявляющийся в виде папулезного акродерматита, и крапивницу. Последняя становится характерным симптомом, свидетельствующим о продромальной стадии заболевания. Высыпания присутствуют на коже в течение пары дней. К моменту их исчезновения начинается желтуха и суставные боли. Сыпь может проявляться в виде макул, папул или петехий.
Синдром Крости-Джанотти зачастую сопутствует безжелтушной форме заболевания. При этом остальные признаки гепатита В появляются одновременно с высыпаниями или значительно позднее. Сыпь остается на коже до трех недель.
Это заболевание вызывается паровирусом человека. Течение инфекционной эритемы обычно легкое, она относится к низко контагиозным и самостоятельно купирующимся патологиям. Сыпь при этом заболевании имеет вид папул или макул. При инфекционной эритеме продромальный период слабо выражен, а общее самочувствие практически не нарушается. Более подвержены этому заболеванию дети, у взрослых оно встречается намного реже.
Данная патология вызывается вирусом простого герпеса, относящегося к шестому типу, характеризуется острым течением и поражает преимущественно маленьких детей. Начинается болезнь с резкого подъема температуры до 40-41 градуса, лихорадка может сохраняться на протяжении нескольких дней. При этом симптомы интоксикации слабо выражены или совсем отсутствуют. Кроме температуры, отмечается генерализованная лимфаденопатия и высыпания. Кожные проявления обычно возникают после нормализации температуры, примерно на третий-четвертый день. Элементами инфекционной сыпи могут стать пятна, макулы или пустулы. Высыпания остаются на коже около суток, после чего исчезают безо всяких следов.
Скарлатина – это одно из заболеваний, возбудителем которой становится стрептококк. Сыпь при данной патологии обычно возникает к концу первых или к началу вторых суток болезни. Затем она довольно быстро охватывает все тело. В первую очередь элементы высыпаний поражают лицо, особенно щеки, потом шею, руки, ноги и туловище. Излюбленные локализации сыпи – внутренние поверхности рук и ног, грудь, боковые поверхности грудной клетки, поясница, области сгибов: локти, подмышки, подколенные впадины, пах. Элементы высыпаний представлены мелкими розеолами, диаметр которых порядка 2 мм. Кожа под сыпью гиперемирована. Сразу после появления цвет сыпи довольно яркий, а затем он заметно бледнеет.
При этом заболевании сыпь появляется в течение нескольких первых часов, в более редких случаях – ко второму дню. Перед возникновением высыпаний у больного могут отмечаться симптомы воспалительных процессов в полости носа и глотке, такое явление продолжается около пяти дней. Затем появляются выраженные признаки интоксикации, сильно повышается температура, возникают элементы сыпи. Они могут быть представлены розеолами или папулами и быстро переходят в стадию геморрагической сыпи, которая распространяется и увеличивается в размерах. Такие геморрагии выступают над поверхностью тела. Преимущественная локализация высыпаний – лицо, конечности, ягодицы и туловище.
Другое название этой болезни доброкачественный лимфоретикулез. Это воспалительный процесс, поражающий лимфузлы и характеризующийся гнойным характером. Возбудителем этого заболевания становятся хламидии, передающиеся человека через царапину или укус кошки. Проявлениями фелиноза становятся лихорадка, местный лимфаденит, долгое заживление полученных повреждений кожи. В начале кожные изменения выглядят как красноватые папулы, которые безболезненны на ощупь. В дальнейшем они могут нагнаиваться, при заживлении рубец не остается. Через две недели после получения от животного царапины увеличиваются местные лимфузлы, чаще всего поражаются подмышечные узлы, реже паховые или шейные. Примерно через два месяца лимфузлы приходят в норму. Однако почти в трети случаев заболевания происходит расплавление лимфатических узлов.
Симптомами этих заболеваний являются выраженная интоксикация, поражение опорно-двигательного аппарата и брюшной полости, в большинстве случаев также у больных наблюдается образование инфекционной сыпи на коже. Клиническая картина при обеих патологиях довольно схожа. Поставить точный диагноз можно только на основании определенных лабораторных анализов.
Для псевдотуберкулеза характерно единомоментное возникновение сыпи, происходит это обычно на 3 день от начала болезни. Высыпания чаще всего размещаются симметрично по бокам туловища, низу живота, паху, области основных суставов рук и ног, в основном на сгибательной части. Но может поражаться и вся поверхность тела. В период, когда еще не было описания этиологии и механизма заболевания, оно носило название ДСЛ, расшифровывающееся как дальневосточная скарлатиновая лихорадка.
Паратиф типа А, В или С, а также брюшной тиф вызываются микроорганизмами, относящимися к сальмонеллами. Для этих патологий свойственны все симптомы интоксикации, сильная лихорадка, гепатоспленомегалия и сыпь, имеющая вид розеол. По клиническим проявлениям оба этих заболевания схожи. Начинаются они обычно остро, внезапно с резкого подъема температуры до 39 градусов и выше. Кроме того, могут отмечаться заторможенность, слабость, апатия, недомогание и прочее. С течением времени симптомы имеют свойство нарастать. Другими словами, ребенок становится все более вялым, не идет на контакт, отказывается от еды. Обычно при этом происходит увеличение селезенки и печени, язык становится обложенным, по его краям видны четкие отпечатки зубов. Ко второй неделе с начала болезни на коже появляются розеолы, чаще всего их количество невелико, поражаются боковые части грудной клетки и живот.
Данное заболевание характеризуется поражением кожных покровов с появлением выраженных, ограниченных очагов и симптомами интоксикации организма. Причиной его становится стрептококковая инфекция. Элементом высыпаний в этом случае становится гиперемия, имеющая яркий цвет, четкие края и ограниченную зону поражения. Границы ее могут приобретать неправильную форму. Типичные области появления сыпи – это веки, уши, а также кисти и стопы. Кожа под элементами высыпаний заметно отекает. При этом отмечается воспаление и увеличение лимфатических узлов и сосудов от места поражения кожи до регионарных узлов. Если своевременно не начать лечение, то рожистое воспаление быстро разрастается и может привести к тяжелой интоксикации организма и сепсису.
Сифилитические высыпания свойственные врожденной формы сифилиса обычно возникают в первые недели и месяцы жизни ребенка. Выглядит инфекционная сыпь у ребенка в таком случае как крупные пятна, в некоторых случаях имеющие коричневатый цвет, или мелкие узелочки. Кроме высыпаний, отмечается увеличение селезенки и печени, выраженная анемия и положительные пробы на сифилис.
Боррелиоз также называют болезнь Лайма или клещевая эритема. Эта патология характеризуется острым течением, причиной ее становится спирохета. Заражение происходит при укусах клещей. Симптомами боррелиоза являются кожные высыпания и поражения сердца, нервной системы и суставов. Распространено это заболевание в тех местностях, где водятся иксодовые клещи.
Выделяют два вида кожного лейшманиоза: сельский, или остронекротизирующийся, и городской, или поздноизъязвляющийся. Первый из них переносится в большинстве случаев мелкими грызунами, такими как суслики, хомяки, песчанки и прочие. Источником городского лейшманиоза становится человек. Возбудители этого заболевания переносятся москитами. Инкубационный период довольно длительный. В большинстве случаев он продолжается около двух месяцев, но иногда может длиться и несколько лет.
Характерным проявлением кожного лейшманиоза становится поражение кожи в том месте, куда укусил москит. Как уже говорилось, различают два типа заболевания, в зависимости от вида поражения. При городской форме болезни появляющиеся на коже элементы инфекционной сыпи сухие, а при сельской – мокнущие. Открытые части тела после укусов москитов покрываются зудящими папулами, которые быстро растут. Через несколько месяцев, иногда через полгода, на месте поражения возникает язва с гранулезным основанием, размер которой может быть более 1 см. Она болезненна на ощупь, покрыта сверху коркой и долго не заживает. Излечение наступает внезапно, обычно до этого момента проходит пара месяцев, на месте поражения образуется тонкий, белый рубец. Возбудители заболевания при этом могут проникать в лимфатические сосуды, передвигаться по ним и заражать новые области, что определяется по воспалению лимфузлов и отечности ткани. Как правило, мокнущая форма лейшманиоза развивается более динамично и быстро. После перенесенного заболевания образуется стойкий иммунитет.
Инфекционная сыпь у ребенка в виде папул или макул может свидетельствовать о наличии гельминтоза. Чаще всего такое проявление встречается при эхинококкозе, трихинеллезе, аскаридозе и других заболеваниях. Появление сыпи в этих случаях сопровождается сильным зудом.
Чесотка у маленьких детей имеет некоторые отличительные особенности. Так, чесоточные ходы по большей части располагаются на подошвах ног и ладонях. Может появляться сыпь в виде пузырьков, пятен или волдырей, локализующихся на затылочной части головы, бедрах, сгибательной поверхности рук, голенях, в районе сосков и пупка.
Эта патология очень заразна и легко передается от человека к человеку, вызывается она ДНК-содержащим вирусом. Характерными признаками ветрянки становятся признаки интоксикации и характерная сыпь в виде везикул, поражающая кожу и слизистые. Медики относят ветряную оспу к неуправляемым инфекциям, чаще всего ей болеют дети дошкольного возраста. В редких случаях могут заболеть новорожденные малыши (если мама не болела ветрянкой в детстве) и взрослые люди.
Диагноз обычно ставят на основе выраженной симптоматики. Важными в этом смысле являются следующие признаки:
- Сыпь представлена однокамерными везикулами и расположена в равной мере на коже и слизистых.
- Элементы локализуются на волосистой части головы.
- Сильный зуд
Высыпания имеют ложный полиморфизм. Это обусловлено периодическим (раз в 2 дня) появлением новых элементов. Поэтому на пораженных участках кожи часто располагаются элементы, свойственные разным стадиям развития: макулы, папулы, пузырьки, корочки.
Возбудителем герпеса является специфический вирус, который разделяется на 2 типа: I тип преимущественно поражает слизистые и кожу лица, II тип – область половых органов и нижнюю часть тела. Однако вирусы обоих типов могут появляться в любых локализациях в зависимости от контакта. Герпес клинически проявляется в виде пузырьковой инфекционной сыпи на кожи и слизистых, а также может поражать разные ткани и органы. Перед возникновением элементов сыпи на месте поражения отмечается покалывание, зуд и повышенная чувствительность, могут возникать боли и невралгии в этой области. Кожные проявления имеют вид группы пузыречков с тонкими стенками и покрасневшим, отечным основанием. Локализация их может быть различна, хотя чаще всего они появляются на границе слизистой и кожи. В детском возрасте пузырьки после лопанья часто вторично инфицируются.
Опоясывающий герпес имеет острое течение, его характерными симптомами становятся пузырьковые высыпания, невралгии, повышенная чувствительность в определенных местах, соответствующих зонам поражения. При сборе анамнеза обычно выясняется, что больной в недавнем прошлом переболел ветрянкой. В самом начале патологии в областях поражения появляются боли, уплотнения на коже, повышение температуры, слабость, разбитость и другие признаки общего недомогания. Чаще всего поражаются область грудного и поясничного отделов, у маленьких детей могут также захватываться крестцовые и черепные нервы, о чем говорят высыпания на половых органах и ногах. Если происходит вовлечение в процесс тройничного нерва, то кожные проявления могут возникать на лбу, носу, в области глаз и волосистой половины головы, щеках и небе и нижней челюсти. Через два-три дня появляются красные папулы, имеющие групповое расположение. Затем они переходят в стадию пузырьков, содержимое которых сначала прозрачное, потом мутное. Эти пузырьки высыхают и превращаются в корки. Полный цикл развития элементов такой сыпи занимает около 1-1,5 недель. Характерно одностороннее расположение высыпаний. С момента первых симптомов до появления сыпи может проходить до двух суток. Местные лимфузлы при этом заболевании обычно увеличены.
Данная патология может развиваться после перенесенных инфекций. Начало ее, как правило, острое, внезапное. Выражается в ухудшении общего состояния, появлении лихорадки, кожных проявлениях, локализующихся в паховой области, на ягодицах и бедрах. Высыпания представлены пузырями разного размера, заполненными прозрачным или геморрагическим содержимым. Кожа под элементами сыпи не изменена. Стопы и кисти в процесс не вовлекаются. Отмечается резкий, сильный зуд.
Дерматит, причиной которого стал укус насекомого, чаще всего поражает открытые места. Элементами такой сыпи могут стать узелки или волдыри. Они обычно сильно чешутся. На месте поражения могут образовываться расчесы или высыпания, похожие на импетиго.
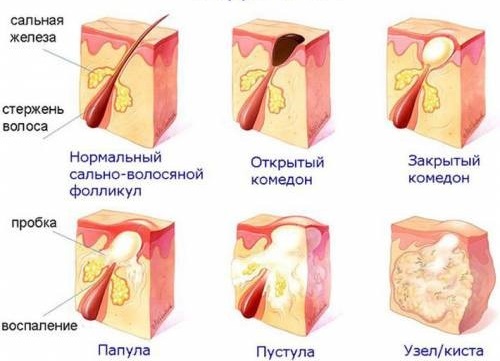
Это заболевание характеризуется гнойным воспалением на коже. Возбудителями пиодермии зачастую становятся стафилококки или стрептококки. Данная патология может возникать как первичное самостоятельное заболевание или становится осложнением других болезней, таких как нейродермит, экзема и другие. Пиодермия может принимать различные формы, выделяют эксфолиативный дерматит Риттера, псевдофурункулез, везикулопустулез, пузырчатка новорожденных и прочие.
Такие инфекции нередко возникают в детских учреждениях, а за счет высокой контагиозности быстро распространяются и приобретают характер эпидемии. Проявляется импетиго инфекционной сыпью, представленной средними или малыми пузырьками. Для заболевания свойственны волнообразные высыпания, повторяющиеся на волосистой части и лице. В процессе развития пузырьки лопаются, секрет, который в них содержится, подсыхает, оставляя корки желтого цвета.
Заболевание эктима, внешне сильно схоже с импетиго, однако, при нем поражаются еще и глубокие слои кожи. Локализуется такая сыпь преимущественно на ногах.
Буллезное импетиго – локализованная кожная инфекция, вызывающаяся стафилококком. Характерным ее проявлением становятся пузыри, образующиеся на фоне нормальной кожи. Содержимое таких пузырей может быть бледным, прозрачным или темно-желтым, в последующем оно мутнеет.
Эта патология также носит название эксфолиативный дерматит Риттера и поражает детей младшего возраста. Первыми симптомами заболевания становится покраснение кожных покровов лица, паха, шеи и подмышек. Поражение довольно быстро распространяется, кожа приобретает морщинистый вид, обусловленный формирующимися вялыми пузырями. Жидкость, заполняющая их, имеет светлый оттенок и прозрачна на вид. Затем начинается отслойка верхнего слоя кожи, внешний вид сходен с ожогом 2 степени.
Для данного заболевания характерна инфекционная сыпь, имеющая вид подкожных узлов. Величина их может быть различна, от небольшой горошины до лесного ореха. Цвет элементов сыпи обычно буро-красный, возможен синюшный оттенок. Чаще всего поражаются затылок, ягодицы, задняя часть бедра и спина.
источник
Детские болезни часто сопровождаются особенными признаками, одним из которых являются высыпания на коже. При обнаружении любой сыпи на теле или лице ребёнка, следует незамедлительно обратиться к педиатру за консультацией. Постановка верного диагноза может гарантировать полное выздоровление.
Детские болезни с высыпаниями на коже встречаются очень часто. Существует множество различных причин, вызывающих сыпь.
Целый ряд заболеваний характеризуется таким симптомом:
- ветряная оспа;
- аллергия на холод;
- опоясывающий герпес;
- псориаз;
- корь;
- аллергический дерматит;
- стоматит;
- контактный дерматит;
- себорея;
- атопический дерматит;
- сифилис;
- экзема;
- краснуха;
- скарлатина;
- диатез;
- акне новорожденных;
- инфекционный мононуклеоз;
- витилиго;
- геморрагический васкулит;
- тиф;
- волчанка;
- чесотка;
- демодекоз;
- розацеа;
- микоз кожи;
- потница;
- тромбоцитопеническая пурпура;
- энтеровирусные инфекции;
- контагиозный моллюск;
- иерсиниоз.
Каждое из этих заболеваний имеет свои отличительные особенности, согласно которым педиатры вместе с дерматологами ставят точный диагноз.
Высыпания на теле у ребёнка могут быть легкими, не ярко выраженными. Такая сыпь не доставляет неудобства и практически всегда исчезает сама по себе. Если же сыпь сопровождается и другими симптомами, значит, причиной может быть какая-либо инфекция, и необходимо срочно обратиться к врачу.
Дополнительные симптомы заболеваний с высыпаниями:
Методы лечения варьируются в зависимости от причин возникновения сыпи.
Если заболевание вирусное, необходимо симптоматическое лечение:
- Обильное питье.
- Снижение температуры выше 38 0 С
- Промывание носа и горла солевыми растворами.
Если причина — бактериальная инфекция, необходимо применять антибиотикотерапию. В случае если высыпания доставляют дискомфорт, нужна местная обработка кожи различными мазями, кремами. Выдавливать и ковырять сыпь категорически запрещается.
В таблице приведена общая классификация высыпаний на коже:
| Критерий классификации | Пример |
| Вид образования на коже | Пустула, узел, эритема, булла, петехия |
| Размер образования | Мелкое: до 2 мм в диаметре Крупное: более 5 мм |
| Форма элемента | Правильная, неправильная |
| Обилие высыпаний | Единичное, множественное |
| Однородность элементов | Однородные (все элементы подобные), полиморфные (элементы различаются по форме и размерам) |
| Расположение высыпаний | Симметричное, несимметричное |
Ветряная оспа является одним из самых распространённых инфекционных заболеваний. Его возбудитель — один из вирусов герпеса. Передаётся воздушно-капельным путём, и инкубационный период может составлять до 3 недель.
Характеризуется:
- резким повышением температуры;
- головной болью;
- высыпаниями с пузырьками.

Лечение симптоматическое, направленное на облегчение состояния:
- обработка сыпи зеленкой, фукорцином;
- нормализация температуры тела;
- обильное питье.
Диагностировать аллергию на холод довольно сложно. Необходимо обратиться к иммунологу и аллергологу. Они направят на анализы и исследования для выявления аллергена.
Аллергия на холод сопровождается рядом симптом:
- насморк, чихание;
- слезоточивость, отечность глаз;
- высыпания на коже.
Лечение этой болезни заключается в облегчении состояния антигистаминными препаратами.
Крайне важно заниматься профилактикой аллергии:
- тепло одеваться в холодное время хода, надёжно укрывая как можно больше открытых участков тела;
- пользоваться специальными кремами от холода;
- не переохлаждаться;
- смазывать обветренные участки кожи увлажняющими средствами;
- заниматься закаливанием.
Чтобы окончательно победить аллергию на холод, необходимо вести здоровый образ жизни.
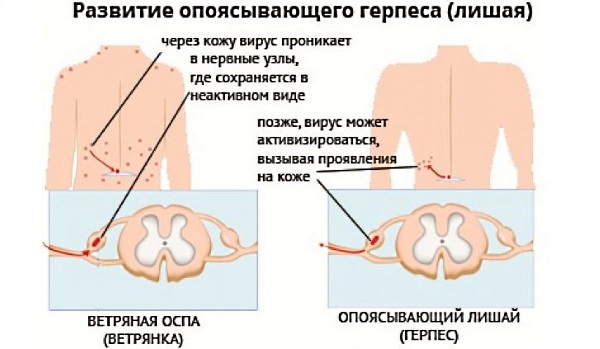
Опоясывающий герпес (лишай) — очень заразное инфекционное заболевание, возбудителем которого является вирус герпеса. Болезнь начинается с сильных болевых ощущений в области поясницы, затрагивая грудь, спину. Вирус опоясывающего герпеса развивается в нервных окончаниях.
В области поражённого нерва возникает сыпь, образуются пузырьки. Часты случаи инфицирования сыпи: в открытые ранки попадает вторичная инфекция. При хорошем исходе сыпь проходит самостоятельно через несколько дней или недель. Лечение заключается в приеме антигерпетических препаратов и снятии болевых ощущений.
Для обработки сыпи существует множество антисептических средств:
- перманганат калия;
- хлоргексидин;
- фукорцин.
Псориаз — неинфекционная болезнь. Характерным признаком ее является зудящая сыпь с шелушением. Отдельные высыпания часто сливаются и образуют бляшки. Причиной заболевания являются иммунологические сдвиги в организме, которые чаще всего происходят на фоне стресса.
Псориаз может передаваться по наследству. В группе риска — люди старше 40 лет. Природа заболевания до конца не изучена, поэтому и вылечиться до конца практически невозможно. Однако можно перевести болезнь в стадию ремиссии.
Основные методы лечения заключаются в облегчении симптомов, в частности зуда:
- криотерапия;
- УФ- воздействие;
- очищение крови.
Следует помнить, что перечисленные процедуры может назначить только врач-дерматолог.
Корь — одно из опасных инфекционных заболеваний.
Его симптомы:
- высокая температура;
- характерная сыпь;
- сильная боль в горле;
- кашель.
Возбудителем является парамиксовирус. Передаётся воздушно-капельным путём. Очень часто болезнь переходит в осложнения, и нередки летальные исходы. Именно поэтому вакцинация от кори входит в обязательный календарь прививок.
Лечение заболевания то же, что и при любых вирусных инфекциях:
- снижение температуры;
- обильное питье;
- щадящая обработка сыпи.
Аллергический дерматит — кожная реакция на воздействие какого-либо аллергена.
Самые распространённые аллергены:
- шерсть животных;
- пыльца растений;
- химические вещества;
- некоторые продукты питания (мёд, цитрусы, шоколад).
Дерматит проявляется в виде покраснений на коже. Больной чувствует жжение и зуд. Может сопровождаться чиханием, насморком. Для диагностики заболеваний необходимо выявить аллерген. Существует ряд лабораторных анализов и исследований на аллергопробы. Лечение заключается в приеме антигистаминных препаратов и обработке сыпи.
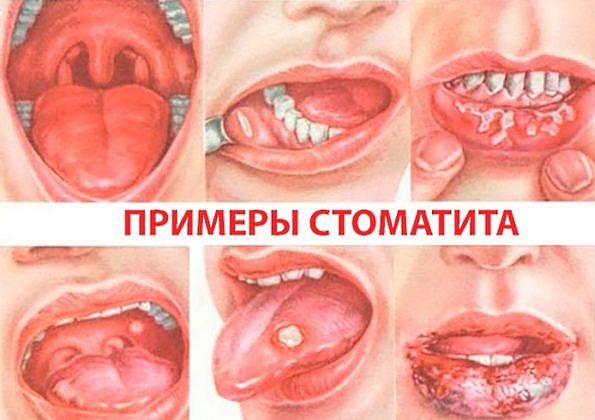
Стоматит — нарушение целостности слизистой рта с появлением язв.
Существует множество причин возникновения заболевания:
- Несоблюдение гигиены рта.
- Неправильное питание.
- Действие инфекций.
- Оперативное вмешательство.
- Заболевания желудочно-кишечного тракта.
Высыпания при стоматите чаще всего располагаются на миндалинах, небе и внутренней поверхности щёк. Бывают случаи повышения температуры и общей интоксикации организма.
Лечение вполне возможно в домашних условиях.
Необходима щадящая диета с ограничением острых блюд, а также местное обезболивание и полоскание обеззараживающими средствами:
Детские болезни с высыпаниями на коже начинаются, как правило, с контактного дерматита. Это кожная реакция иммунной системы на внешний раздражитель. Обычно первым раздражителем является одежда или пеленки малыша, постиранного химическими средствами.
Симптомами заболевания являются:
- покраснение кожи с образованием мелкой сыпи;
- жжение и зуд;
- отёчность в области поражения.
Лечение, в первую очередь, предусматривает исключение контакта с аллергеном. Приём антигистаминных препаратов улучшит общее состояние. Местная обработка сыпи антисептиками и заживляющими мазями предупредит присоединение вторичной инфекции. Однако эти меры не могут заменить обращение к дерматологу: это обязательная мера при контактном дерматите.
Себорейный дерматит — воспаление кожного покрова в месте большого скопления сальных желез. Основная локализация — волосистая часть головы.
Характеризуется следующими симптомами:
- высыпания в виде эритем (мелкие фолликулы могут сливаться в бляшки);
- сильный зуд и жжение;
- образование чешуек и корочек.
Заболевание может длиться несколько лет или даже десятилетий. В зимнее время наблюдается обострение. Этиология и патогенез болезни до конца не выяснен. Основной причиной возникновения называют чрезмерную секрецию сальных желёз и изменённый биохимический состав секрета.
Однако существует множество факторов, которые усиливают течение болезни, в первую очередь, это стресс и неустойчивое эмоциональное состояние. Лечение заключается в обработке высыпаний противомикробными, противовоспалительными и антигрибковыми средствами. Консультация дерматолога также является обязательной.
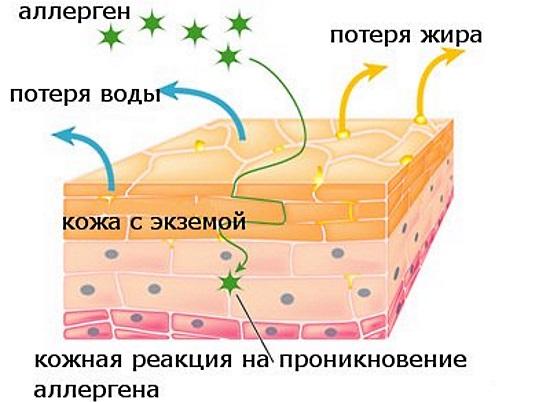
Детские болезни с высыпаниями на коже иногда обобщенно называют атопическим дерматитом, потому что именно это заболевание не вызвано ни бактерией, ни вирусом. А возникает оно из-за потери защитной функции кожи. Иммунологический сбой в организме приводит к неправильной реакции кожного покрова на внешние раздражители.
Реакция эта — сыпь, иногда покрывающая все тело ребёнка. В основном болеют дети первых лет жизни. В 30% случаях атопический дерматит сопровождает пищевая аллергия. Это говорит о том, что диета показана не всем.
Для облегчения состояния ребёнка необходимо:
- использовать увлажняющие средства — эмоленты;
- обострение снимать гормональными мазями;
- поддерживать достаточную влажность в комнате ребёнка;
- при сильном зуде использовать антигистаминные средства;
- одевать ребёнка исключительно в одежду из натуральных тканей;
- при доказанной пищевой аллергии держать диету, исключающую аллерген.
Чаще всего это заболевание не вылечивается, а переходит в стадию длительной ремиссии. Дети просто «перерастают» его.
Сифилис — заболевание, передающееся половым путём. Возбудитель его — бледная спирохета (трепонема). Начинается болезнь с образования язвы в том месте, где произошло попадание трепонемы в организм. Размножается и переносится по телу возбудитель, используя лимфатическую систему.
Больной может чувствовать:
- головную боль;
- усталость и общее недомогание;
- увеличение лимфоузлов;
- редко лихорадку.
Течение сифилиса волнообразное. Постепенно трепонема разрушает кожный покров, покрывая его язвами. Затем страдают слизистые оболочки и внутренние органы. Если болезнь не лечить, начнут разрушаться кости и мышечная ткань человека.
Лечение назначить может только врач-венеролог после лабораторных анализов на сифилис. В настоящее время эта болезнь хорошо поддаётся излечению. Принцип — антибиотикотерапия с применением средств пенициллинового ряда. Трепонема проявляет высокую чувствительность к данному антибиотику.
Экзема — острое воспаление кожного покрова. Может носить и хроническую форму. Характеризуется высыпаниями с мелкими пузырьками.
В зависимости от причины возникновения выделяют несколько разновидностей экзем:
- себорейная;
- грибковая;
- микробная;
- профессиональная;
- истинная.
Каждый вид отличается своими симптомами, но объединяет их одно — мелкие красные пузырьковые высыпания. Различают также сухую и мокнущую экземы. Лечение сводится к устранению причины возникновения (в зависимости от вида), а также к антисептической обработке высыпаний. Мокнущие раны обрабатывают гормональными средствами.
Для профилактики экземы необходим здоровый образ жизни:
- правильный распорядок дня;
- полноценный отдых;
- здоровое питание.
Скарлатина — одно из самых тяжелых инфекционных детских заболеваний. Возбудитель его — бактерия стрептококк группы А. Может передаваться как воздушно-капельным, так и бытовым путём.
Основными симптомами являются:
- характерная сыпь, покрывающая все тело;
- лихорадка с повышением температуры;
- сильная боль в горле;
- ломота в костях;
- увеличение лимфоузлов.
Лечение предусматривает:
- антибиотики пенициллинового ряда не менее 10 дней;
- полоскание горла фурацилином, настоем ромашки.
- постельный режим.
Заболевание опасно возможными осложнениями, поэтому следует подумать о профилактических мерах: закаливании и поддержании иммунитета ребёнка на должном уровне.
Краснуха — заразное детское заболевание, вызываемое вирусом. Характеризуется повышением температуры тела и красными высыпаниями по телу. Передаётся воздушно-капельным путём.
Специального лечения болезни не существует, но прививка от краснухи является обязательной. Дети переносят довольно легко, у взрослых могут возникнуть серьезные осложнения. В период беременности женщина, заболевшая краснухой, может потерять ребёнка.
Диатез — наследственная предрасположенность организма к аллергическим реакциям. Не является диагнозом, поэтому и лечения специального нет. Может переходить в атопический или аллергические дерматиты. Следует держать щадящую диету с исключением продуктов-аллергенов.
Детские болезни с высыпаниями на коже тревожат многих родителей. Но акне новорожденных — абсолютно безобидное состояние ребёнка в первые недели жизни. Иногда его ещё называют «цветением». Представляет собой мелкие отдельные красноватые точки с белым наполнением.
Акне вызвано гормонами матери, которые скопились в организме ребёнка во время беременности. Состояние безопасное, следует просто соблюдать основные правила гигиены. Кожа очистится без всякого лечения в течение 3 месяцев.
Крапивница — острое состояние, при котором на коже в течение короткого времени появляется выпуклая бледно-розовая сыпь в ответ на встречу организма с аллергеном. Волдыри легко распознать: они возвышаются над поверхностью кожи. Состояние больного облегчается значительно после приема антигистаминных препаратов. Сыпь трогать не нужно.
Так как крапивница — разновидность аллергической реакции, то и лечение необходимо начинать с поиска аллергена, вызвавшего острое состояние.
Мононуклеоз — острое вирусное заболевание. Диагноз ставится только после подтверждённого анализа крови.
Характеризуется:
- головной болью;
- повышением температуры;
- увеличением лимфоузлов;
- сильной болью в горле;
- сыпью на миндалинах.
Кроме того, у пациента увеличены некоторые внутренние органы, такие как печень и селезенка. Корректное лечение назначается только врачом-инфекционистом. Оно направлено на борьбу с возбудителем болезни — вирусом Эпштейна-Барра.
Назначается:
- антибиотикотерапия;
- приём кортикостероидов;
- обработка горла фурацилином или солевыми растворами;
- нормализация температура тела жаропонижающими;
- диета для снижения нагрузки на печень.
Детский мононуклеоз хорошо поддаётся лечению.
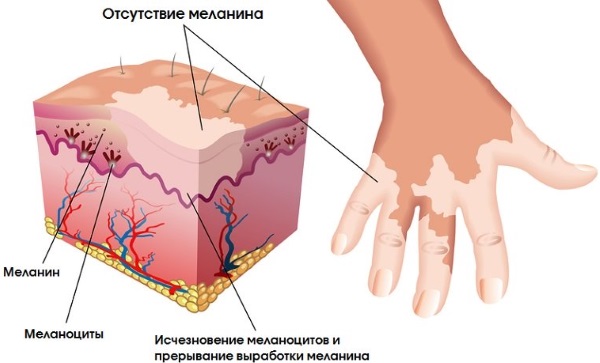
Витилиго — сложная и не изученная до конца болезнь. Проявляет себя как появление белых или розоватых пятен на коже, которые лишены меланина — пигмента. Эти пятна могут разрастаться и объединяться друг с другом. При нахождении на солнце больной может получить сильный ожог из-за отсутствия пигмента.
Точных причин болезни нет, однако существует масса медицинских теорий возникновения таких пятен. Считается, что витилиго не несёт никакого вреда здоровья. Лечение назначает врач-дерматолог только для косметических целей. Прогноз излечения сомнителен, восстановление пигмента, как правило, происходит не полностью.
Геморрагический васкулит — болезнь, связанная с иммунологическим сбоем организма: действием иммунных клеток на стенки сосудов. В результате чего образуются кожные геморрагии — характерная для заболевания сыпь. Отличительный признак — расположение сыпи только на нижних конечностях пациента. Геморрагии маленького размера, бурого цвета.
Постепенно сливаются друг с другом и бледнеют. Болезнь сопровождается болью в мышцах и суставах. Диагноз ставится на основании лабораторных анализов крови врачом-дерматологом. Лечение назначается с целью уменьшения риска тромбообразований: выписывают антиагреганты, гепарины.
Тиф — инфекционное заболевание, характеризующееся сильной лихорадкой. Распространённые разновидности тифа: брюшной, сыпной, возвратный.
Основные симптомы:
- лихорадка с повышением температуры;
- характерная сыпь на теле;
- отечность лица;
- конъюнктивит.
Из-за сильной интоксикации нарушается психическое состояние больного. По мере развития болезни поражаются внутренние органы, может развиться тахикардия, миокардит. Наблюдаются двигательные нарушения. Дыхательные органы также страдают: начинаются риниты, бронхиты. При брюшном тифе могут быть сильные боли в животе, расстройство желудка.
Появление вышеуказанных симптомов требует незамедлительного обращения к врачу.
Для лечения назначается:
- терапия препаратами тетрациклинового ряда;
- симптоматическое лечение;
- общая терапия, направленная на снятие интоксикации организма.
Осложнений заболеваний множество, возможно присоединение вторичных инфекций.
Системная красная волчанка — до конца не изученное тяжелое заболевание. Клетки иммунитета начинают борьбу с собственными клетками организма, избавляясь от них.
Болезнь характеризуется:
- повышением температуры;
- покраснением носа, щёк, зоны декольте;
- воспалением кожи и суставов.
Сыпь проявляется в виде красных колец с бледной кожей внутри. Заболевание довольно серьезное, так как поражает все органы со временем.
Лечение заключает в себе:
- обработку сыпи глюкокортикоидными средствами;
- терапию иммунодепрессантами;
- поддержание специальной диеты.
При малейшем подозрении на волчанку следует незамедлительно обратиться к врачу-дерматологу.
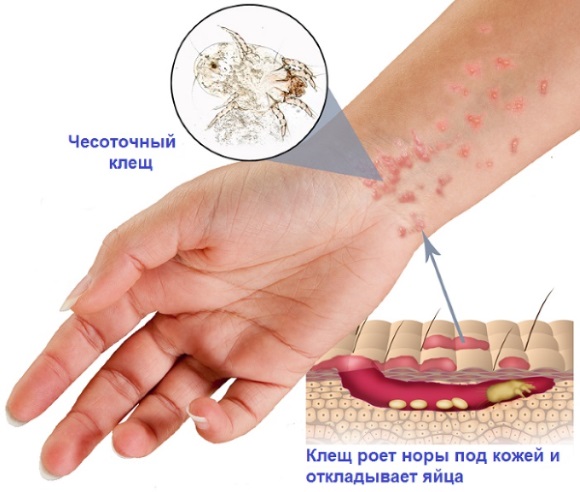
Чесотка — заболевание кожи, характеризующееся сильным зудом. Чесоточный клещ вызывает болезнь. Усиливающийся в ночное и вечернее время зуд провоцирует появление расчёсов.
Локализация этих высыпаний:
- половые органы;
- кисти рук и пальцы;
- подмышечные впадины;
- локти;
- ягодицы.
Диагностика проводится по обнаружению ходов клещей и характеру высыпаний.
Для лечения используют:
После лечения рекомендуется прокипятить и прогладить с обеих сторон всю одежду и постельное белье.
Демодекс — клещ, представитель обычной микрофлоры кожного покрова человека. Другими словами, этот клещ живет на коже каждого. Демодекоз — заболевание, которое вызвано усиленным размножением демодекса. Результатом является угревая сыпь на лице или теле.
Этому причины:
- стресс;
- длительные физические или умственные нагрузки;
- неправильное питание;
- нарушение гормонального фона;
- заболевания желудочно-кишечного тракта.
Также спровоцировать демодекоз может усиленная выработка кожного сала в подростковом возрасте. Следует понимать, что бороться нужно не с самим клещом, а с причиной, вызвавшей его размножение. Здоровый образ жизни, полноценное питание и сон отрегулируют жизнедеятельность демодекса, и он снова будет мирно существовать на поверхности кожи.
Розацеа — неинфекционное хроническое нарушение работы сосудов лица. Проявляется в виде покраснения щёк, носа. Высыпания ярко-розовые, в виде сосудистых звездочек или гнойничков. Основная причина — повышенная чувствительность сосудов кожного покрова.
Чаще болеют женщины. Высыпания могут увеличиться, вызывая утолщение кожи. В качестве лечения назначаются мази с антибиотиком. При отсутствии результата — антибиотики внутрь. Для профилактики розацеа необходимо посещать косметолога для работы над сосудистыми звездочками.
Эритема — яркие высыпания на коже лица вследствие расширения капилляров. Этим термином называют физиологичные или нефизиологичные процессы, происходящие с поверхностью кожи. Различают инфекционную и неинфекционную эритему.
Фактически это не заболевание, а обобщенное название высыпаний на коже. Многие из рассмотренных выше заболеваний характеризуются таким симптомом, как эритема. И для лечения необходимо выяснить причину ее возникновения.
Микоз — грибковое заболевание кожи. Может возникать на любом участке тела. Отличается появлением желтоватых или розовых высыпаний с шелушениями. Сыпь немного возвышается над поверхностью кожи. Заразиться грибком можно в общественных местах с повышенной температурой и влажностью. Для лечения принимаются противогрибковые препараты.
Детское заболевание потница связано с нарушением потоотделения. Чаще всего возникает у новорождённых детей. Это связано с их нестабильной терморегуляцией и последующей закупоркой потовых желёз. Проявляется в виде высыпаний на коже: мелкой красноватой сыпи. При правильном уходе за ребёнком потницы можно избежать.
Если же она возникла, необходимо придерживаться следующих правил:
- создать правильный микроклимат в комнате ребёнка: прохладный воздух и достаточная влажность;
- одевать ребёнка только в натуральные ткани;
- купать ежедневно;
- для избавления от сыпи использовать присыпки и специальные крема.
Гиперемия не является отдельным заболеванием. Это состояние кожи, при котором кровь сильно приливает к сосудам, вызывая покраснение лица. Гиперемия может являться симптомом как инфекционных, так и неинфекционных состояний. Необходимо установить источник, вызвавший гиперемию кожи.
Данное заболевание вызвано дефицитом тромбоцитов и, как следствие, склонностью к кровоточивости.
Признаками являются:
- носовые, маточные кровотечения;
- кровоизлияния в поверхность кожи;
- синяки.
Причины возникновения и механизм течения болезни до конца не изучены. Для постановки диагноза дерматолог назначает ряд лабораторных и клинических исследований.
Для лечения назначают:
- гормональную терапию;
- применение нормального иммуноглобулина;
- при отсутствии эффекта от лечения и угрозе жизни человека показано удаление селезёнки как основного источника антитромбоцитарных антител.
Основным осложнением является кровоизлияние в мозг и летальный исход.
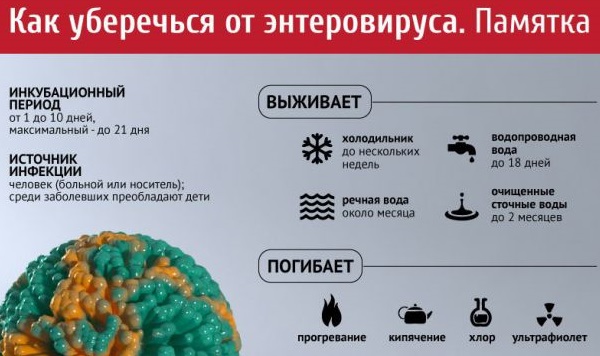
Это вирусное заболевание, вызываемое энтеровирусом. В основном болеют дети. Инфекция может принимать различные формы — от респираторных болезней до расстройств нервной системы.
Симптомами являются:
- повышение температуры (но не всегда);
- слабость, боль в мышцах;
- характерная сыпь.
Высыпания при энтеровирусе представляют собой крупные красные прыщи с белым наполнением. Лечение направлено на снятие симптомов (снижение температуры). Сыпь проходит самостоятельно в течение 2 недель.
Контагиозный моллюск — вирусное заболевание. Сыпь в виде телесных узелков с углублением в центре может возникать на любом участке тела, кроме стоп и ладоней. Узелок может быть единичный, также могут встречаться и сгруппированные узелки.
Других симптомов практически никогда не бывает. Чаще всего болеют маленькие дети. В качестве лечения используются противовирусные препараты, а сыпь удаляют различными механическими способами.
Иерсиниоз — острое инфекционное заболевание с поражением желудочно-кишечного тракта.
Основными симптомами являются:
- головная боль;
- повышенная температура;
- боль в мышцах;
- нарушение работы желудка;
- пятнисто-папулезные высыпания.
Сыпь сопровождается жжением в ладонях, шелушением. В целом, заболевание протекает как острая кишечная инфекция.
Лечение заключает в себе:
- антибиотикотерапию;
- дезинтоксикационные растворы;
- противовоспалительные препараты;
- витаминотерапию, приём пробиотиков.
Детские болезни — очень важная тема в педиатрии. А те, которые проявляются с высыпаниями на коже, требуют особого внимания. При появлении высыпаний любого характера на теле ребёнка следует обратиться к педиатру и дерматологу для точной постановки диагноза.
Доктор Комаровский о ветрянке:
Симптомы и методы лечения кори:
Столько болячек, тут без специалиста точно не разберешься! Я при каждом пятнышке, каждом прыщике бью тревогу. Хорошо с врачом могу быть всегда на связи, консультирует и успокаивает.
Полезно готовить для ребенка витаминные чаи. Использовать 1:1 плоды шиповника и смородины, залить кипятком, настоять и употреблять 2-3 раза в день.
В период кожной сыпи стоит заваривать отвары из растений календулы, василька, ромашки и мать-и-мачехи. Для этого берут 3 столовых ложки травы и заливают 5 стаканами кипятка, настаивая в закрытой посудине до 1 часа. Данным отваром промывать кожу ребенка до 3 раз в сутки.
Успокаивающим действием обладает отвар из валерианы, пустырника и эдельвейса. Для этого данный травяной сбор нужно настоять в течении 10 часов в закрытой посудине. 1 чн.л. на 1 стакан кипятка. Пить настой рекомендовано до 3-4 раз на день. Можно добавлять мед для улучшения вкуса ребенку.
Нужно повышать детям иммунитет, употреблять молочные продукты (молоко, творог, кефир, ряженка), свежих овощей и фруктов, которые содержат витамины С и фосфор.
Витамин С способствует повышению и укреплению иммунитета ребенка для борьбы с заболеванием. Содержится в таких продуктах: земляника, шиповник, смородина, калина, цветная капуста, лимон, апельсин, малина, помидоры.
Фосфор необходим для осуществления химических реакций в организме, которые повышают выработку энергии, что необходима ребенку при заболевании. Содержится в таких продуктах: разные виды рыбы, творог.
Также ребенку необходимо обеспечивать достаточным количеством жидкости для выведения токсинов, что вырабатываются в организме ребенка при заболеваниях. Для этого подойдут рисовый и морковный отвары, теплый чай из ягод малины, шиповника, смородины, кипяченная вода.
источник
Сыпь! С температурой или без, мелкая и крупная, зудящая и не очень, «пузырьками»; или «бляшками» — она всегда одинаково пугает родителей, ведь найти причину «высыпаний» порой бывает непросто. Неожиданно покрывшийся красными пятнами ребенок и сам напоминает ожившего монстра, и жизнь родителей превращает в фильм ужасов. Бояться не надо, надо лечиться!
Возбудитель: вирусварицелла-зостер (Varicella-Zoster virus, VZV).
Способ передачи: воздушно-капельный. Передается от больного человека здоровому при разговоре, кашле, чихании.
Иммунитет к ветрянке: пожизненный. Вырабатывается либо в результате болезни, либо после вакцинации. У детей, чьи матери болели ветрянкой или были привиты от нее, иммунитет к ветряной оспе передается от матери внутриутробно и сохраняется первые месяцев жизни.
Инкубационный период: от 10 до 23 дней.
Заразный период: весь период сыпи +5 дней после последнего высыпания.
Проявления: красные точки появляются одновременно с подъемом температуры. Впрочем, иногда температура может оставаться нормальной или повышаться незначительно. Пятнышки очень быстро превращаются в одиночные пузырьки-везикулы, наполненные прозрачной желтоватой жидкостью. Вскоре они подсыхают и покрываются корочками. Отличительная особенность ветрянки — сыпь на голове под волосами и на слизистых (во рту на веке и т.д.). Очень часто эта сыпь чешется.
Лечение: ветряная оспа проходит самостоятельно, поэтому лечение может быть только симптоматическим: сбить температуру, обработать зудящую сыпь зеленкой (для того чтобы, расчесывая пузырьки, ребенок не занес туда дополнительную инфекцию), дать антигистаминный препарат, чтобы чесалось меньше. Купаться при ветрянке можно! Но при этом нельзя растирать пораженные места — вместо этого нужно аккуратно промакивать их полотенцем.
Важно: использовать зеленку или другие красители (фукорцин и т.д.) нужно и для того, чтобы не пропустить очередные высыпания, — ведь намазанными будут только старые пятнышки. Так же проще отследить и появление последнего очага сыпи.
Возбудитель: вирус простого герпеса. Бывает двух типов: вирус простого герпеса I типа вызывает высыпания в области рта, II типа — в области половых органов и заднего прохода.
Способ передачи: воздушно-капельный и контактный (поцелуи, общие предметы обихода и т.д.).
Иммунитет: не вырабатывается, болезнь протекает с периодическими обострениями на фоне стресса или других инфекций (ОРВИ и т.д.).
Заразный период: все время высыпаний.
Проявления: за несколько дней до появления сыпи могут отмечаться зуд и болезненность кожи. Потом в этом месте появится группа тесно расположенных пузырьков. Температура поднимается крайне редко.
Лечение: специальные противовирусные мази, например с ацикловиром и т.д.
Важно: мазь использовать сразу после возникновения зуда и болезненности еще до появления пузырьков. В этом случае высыпания могут и вовсе не возникнуть.
(от английского названия Hand-Foot-and-Mouth Disease, HFMD), или энтеровирусный везикулярный стоматит с экзантемой.
Способ передачи: фекально-оральный и воздушно-капельный. Вирус передается от человека к человеку при общении, разговоре, использовании общих предметов обихода (посуда, игрушки, постель и т.д.).
Иммунитет: после перенесенного заболевания — пожизненный.
Инкубационный период: от 2 дней до 3 недель, в среднем — около 7 дней. Заразный период: с начала заболевания.
Проявления: вначале повышается температура и начинается стоматит: высыпания на слизистой рта, боль при приеме пищи, обильное слюноотделение. Температура держится нередко на ее фоне отмечается понос, в некоторых случаях появляются насморк и кашель. На второй-третий день болезни появляется сыпь в виде одиночных пузырьков или небольших пятнышек. Название болезни идет от мест дислокации сыпи: она располагается на кистях, стопах и вокруг рта. Сыпь держится после чего бесследно исчезает.
Лечение: специфического лечения нет, используются симптоматические средства для снижения температуры и облегчения боли при стоматите. Заболевание проходит самостоятельно, осложнения возможны только в случае присоединения бактериальной или грибковой инфекции в полости рта.
Поставить диагноз энтеровирусного везикулярного стоматита нелегко, т.к. сыпь проявляется не сразу и очень часто ее расценивают как проявление аллергии.
Важно: несмотря на активное использование в лечении стоматита различных обезболивающих средств, первые несколько дней ребенку может быть очень больно есть. В таких случаях хорошо использовать максимально жидкую пищу (молоко, кисломолочные продукты, молочные коктейли, детское питание для малышей, супы и т.д.) и давать ее через соломинку. Обязательно следите за температурой пищи: она не должна быть ни холодной, ни слишком горячей — только теплой.
(внезапная экзантема, шестая болезнь)
Возбудитель: еще один представитель славного семейства герпесвирусов — вирус герпеса типа.
Способ передачи: воздушно-капельный. Инфекция распространяется при разговорах, общении, чихании и т.д.
Иммунитет: после перенесенного заболевания — пожизненный. У детей до 4 месяцев есть иммунитет, полученный внутриутробно, от матери. Инкубационный период:
Заразный период: все время заболевания.
Проявления: внезапный подъем температуры и через дней ее самопроизвольное снижение. Одновременно с нормализацией температуры появляется розовая мелко- и среднепятнистая сыпь. Располагается она преимущественно на туловище и, как правило, не вызывает зуда. Проходит самостоятельно через 5 дней.
Лечение: только симптоматическая терапия — обильное питье, снижение температуры и т.д.
Заболевание проходит самостоятельно, осложнений практически нет.
Розеолу нередко называют псевдокраснухой, т.к. кожные проявления этих болезней очень похожи. Отличительной чертой розеолы является появление высыпаний после падения температуры.
Важно: как и в случае с энтеровирусным стоматитом, сыпь, появившуюся не в первый день болезни, часто расценивают как аллергическую, Иногда их действительно сложно отличить, но аллергическая сыпь, как правило, довольно сильно чешется, при розеоле же зуда быть не должно.
Возбудитель: вирус краснухи (Rubella virus)
Способ передачи: воздушно-капельный. Вирус передается при общении, кашле, разговоре.
Иммунитет: пожизненный. Вырабатывается либо после болезни, либо после вакцинации. Детям, чьи матери болели краснухой или были привиты от нее, иммунитет к краснухе передается внутриутробно и сохраняется первые месяцев жизни.
Инкубационный период: от 11 до 24 дней.
Заразный период: с дня от заражения и до полного исчезновения сыпи + еще 4 дня.
Проявления: повышается температура. На лице, конечностях, туловище появляется мелкая, бледно-розовая, не зудящая сыпь, и одновременно с этим увеличиваются заднешейные лимфоузлы. Температура держится не больше а сыпь проходит на 2-7-й день от возникновения.
Лечение: только симптоматическая терапия: обильное питье, при необходимости снижение температуры и т.д. Дети переносят болезнь легко, а вот у взрослых часто бывают осложнения. Краснуха особенно опасна в первом триместре беременности: вирус проникает через плаценту и вызывает у ребенка врожденную краснуху, в результате которой у новорожденного могут быть глухота, катаракта или порок сердца. Поэтому всем, особенно девочкам, настоятельно рекомендуется проводить курс вакцинации от этого заболевания.
Возбудитель: вирус кори (Polinosa morbillarum)
Способ передачи: воздушно-капельный. Необычайно заразный и очень летучий вирус кори может не только передаваться при непосредственном общении с больным человеком, но и, например, распространяться по вентиляционным трубам, заражая людей в соседних квартирах.
Иммунитет: пожизненный. Вырабатывается либо после болезни, либо после вакцинации. Детям, чьи матери болели корью или были привиты от нее, иммунитет к кори передается внутриутробно и сохраняется первые месяцев жизни.
Заразный период: С двух последних дней инкубационного периода до дня высыпаний/
Проявления: повышение температуры, кашель, осиплость голоса, конъюнктивит. На 3-5-й день болезни появляются яркие, крупные иногда сливающиеся пятна на лице, при этом температура сохраняется. На день сыпь появляется на туловище, на на конечностях. Примерно на четвертые сутки от момента возникновения высыпания начинают угасать в таком же порядке, как и появились.
Лечение: симптоматическая терапия: обильное питье, затемненная комната (т.к. конъюнктивит сопровождается светобоязнью), жаропонижающие. Детям до 6 лет назначают антибиотики для предотвращения присоединения бактериальной инфекции. Благодаря вакцинации корь стала сейчас довольно редким заболеванием.
Возбудитель: парвовирус В19
Способ передачи: воздушно-капельный. Чаще всего инфекция встречается у детей в организованных детских коллективах — яслях, детских садах и школах.
Иммунитет: после перенесенного заболевания — пожизненный.
Заразный период: инкубационный период + весь период болезни.
Проявления: все начинается как обычное ОРВИ. В течение дней ребенок ощущает некоторое недомогание (болит горло, небольшой насморк, головная боль), но стоит ему «поправиться», как на фоне полного здоровья, без всякого повышения температуры, появляется красная, сливающаяся сыпь на щеках, больше всего напоминающая след от пощечины. Одновременно с этим или через несколько дней возникают высыпания на туловище и конечностях, которые образуют «гирлянды» на коже, но при этом не чешутся. Красный цвет сыпи быстро сменяется синевато-красным. На протяжении последующих двух-трех недель держится невысокая температура, а сыпь то появляется, то исчезает, в зависимости от физических нагрузок, температуры воздуха, контакта с водой и т.д.
Лечение: специфического лечения нет, только симптоматическая терапия. Заболевание проходит самостоятельно, осложнения бывают крайне редко.
Возбудитель: бета-гемолитический стрептококк группы А.
Способ передачи: воздушно-капельный. Возбудитель передается при разговоре, кашле, использовании общих предметов обихода (посуда, игрушки и т.д.).
Иммунитет: после перенесенного заболевания — пожизненный.
Заразный период: первые несколько дней заболевания.
Проявления: болезнь начинается так же, как и обычная ангина (боль в горле, температура). Характерные для скарлатины высыпания появляются на 1-3-й день от начала заболевания. Сыпь мелкая, ярко-розовая, располагается в основном на щеках, в паху и по бокам туловища и через дней проходит. Носогубный треугольник остается бледным и свободным от сыпи — это отличительный признак скарлатины. После исчезновения сыпи на ладонях и стопах начинает активно шелушиться кожа.
Лечение: только антибиотиками широкого спектра действия. Очень важно начать лечение как можно раньше, т.к. скарлатина может спровоцировать развитие таких аутоиммунных заболеваний, как ревматизм, гломерулонефрит, аутоиммунное поражение головного мозга.
Иногда болезнь протекает в стертой форме, без выраженного повышения температуры, воспалений в горле и сыпи. В таких случаях родители замечают только внезапно начавшееся шелушение на ладонях. Если это произошло — надо обязательно консультироваться с врачом.
Важно: так как скарлатина может провоцировать развитие серьезных аутоиммунных заболеваний, то для ранней диагностики возможных осложнений врачи рекомендуют делать анализы крови и мочи. В первый раз их сдают во время болезни, а потом повторяют через две недели после выздоровления, Тогда же рекомендуется сделать и электрокардиограмму.
Суламифь Вольфсон, врач-педиатр,
сотрудник Клиники питания НИИ питания РАМН
источник