Кожа человека самый большой орган, который, как лакмусовая бумажка, отображает то, что происходит внутри организма. Любое высыпание — это первый признак заболевания или инфекции, поэтому не стоит медлить, если на теле появилась сыпь. Обратиться с кожными высыпаниями нужно к дерматологу, а если сыпь проявилась в области половых органов — к гинекологу или урологу.
Сыпь — это визуальное изменение структуры и цвета кожного покрова, для неё характерны покраснение, зуд, шелушения и даже боль. Ореол высыпания, не смотря на внешнюю целостность, состоит из отдельных элементов, к которым относятся:
- язвы (дефекты на поверхности эпидермиса, вызванные замедлением восстановительных процессов в верхних слоях кожи);
- эрозия (поверхностный дефект эпителия без образования рубца)
- папула (плотный узелок, расположенный над поверхностью кожи);
- везикула (наполненный жидкостью капсула, располагающаяся в верхних слоях эпидермиса);
- пустула (полостное образование на поверхности кожи, наполненное гноем);
- волдырь (элемент на поверхности кожи, вызванный воспалением и отёком сосочкового слоя дермы);
- узлы (плотные безболезненные узелки на коже);
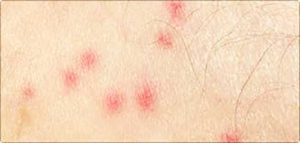
- геморрагии (подкожные кровоизлияния, вызванные высокой проницаемостью стенок сосудов);
- петехии (точечные подкожные кровоизлияния, вызванные травмой капилляров);
- гнойники (глубоко расположенные образования, наполненные гноем).
В зависимости от локализации кожной сыпи можно определить источник проблемы. В частности:
- Аллергические реакции дают сыпь на руках и лице;
- Для инфекций характерны высыпания на туловище (животе, спине);
- ИППП локализуются на половых органах, внутренней поверхности бёдер и коже вокруг анального отверстия;
- Стрессы ослабляют иммунитет, поэтому сыпь локализуется по всему телу (но, в отличие от аллергии или сыпи на почве инфекций, реакция на аллергены и иммуноглобулин будет отрицательной)%;
- Проблемы органов ЖКТ выражаются в виде серьёзных аномалий кожи (при язвенном колите — узловая эритема (воспаление подкожной клетчатки и сосудов в виде узлов), при проблемах с поджелудочной железой — атопический дерматит, кишечные инфекции провоцируют пиодермию — гнойники на коже);
- Высыпания при проблемах с кровью или сосудами возникает на животе, а затем распространяется по всему телу. Для неё характерно отсутствие зуда.
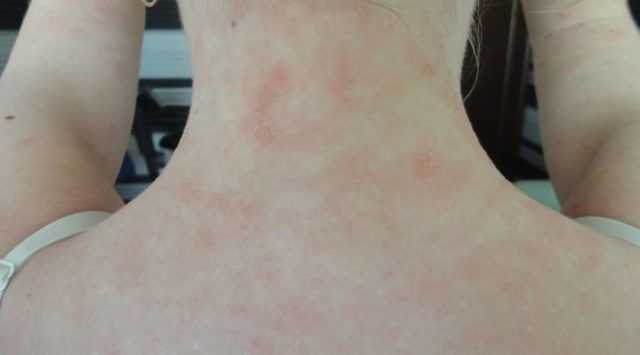
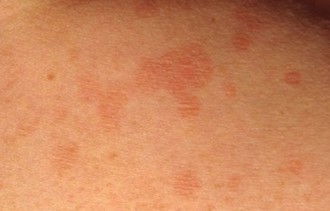
Высыпания на коже при аллергии вызваны вовсе не иммунной реакцией крови на элементы аллергии. Всему виной гаптены — простые химические соединения, не обладающие иммуногенностью. Но они имеют свойство соединяться с белком-носителем. Прикрепляясь к макромолекуле, новообразовавшийся комплекс синтезирует иммуноглобулины. Организмом он воспринимается как инородный, провоцируя повышение уровня лейкоцитов. В итоге кожа покрывается красными пятнами разных размеров и разной локализации.
Аллергическая сыпь характеризуется следующими характеристиками:
- Она не всегда вызывает зуд и повышение температуры;
- Сопровождается отёком лица, век, насморком;
- Область высыпания соответствует местам соприкосновения кожи в аллергеном (при аллергии на украшения — на запястье или пальцах, на дезодорант — в области подмышек, на косметику — на веках или вокруг рта);
- Анализ крови показывает повышение количества эозинофилов;
- Биохимический анализ крови остаётся без изменений.
Самая распространённая форма сыпи при аллергии — крапивница. По внешнему виду она напоминает розовые пятна, появляющиеся на коже после контакта с крапивой. Крапивница — это реакция на пыльцу, косметику, пыль. Часто локализуется на сгибах локтей, коленей и запястья. Сопровождается сильным зудом и шелушением кожи.
В зависимости от аллергена сыпь имеет следующие виды:
- Аллергия на пищу. Представляет собой эритематозную сыпь в виде шероховатых пятен, возвышающихся над поверхностью эпидермиса. Характерная черта пищевой аллергии — сильный зуд.
- Холодовая аллергия. Возникает при контакте открытых участков кожи с холодом (воздухом, водой). Хоть непосредственно холод не провоцирует аллергическую реакцию, он является пусковым механизмом для аллергической реакции на неправильное функционирование щитовидной железы, селезёнки и пр. Холодовая аллергия сопровождается слезоточивостью, выделениями из носа, а также появлением белесоватых и розовых, похожих на расчёсы, пятен на коже, которые исчезают сами собой спустя некоторое время. Если у человека хотя бы раз случилась аллергия на холод, ему нужно обратиться к врачу, чтобы узнать истинную причину сбоя в работе организма.
- Аллергия (атопический дерматит) на пыль/шерсть животных. Она часто диагностируется у детей. Проявляется в виде зудящей сыпи, сопровождается повышенной сухостью кожи. В некоторых случаях имеются мокнущие язвы. Самый простой тест по выявлению атопического дерматита: возьмите обыкновенную школьную линейку и надавите на область сыпи в течение 20 секунд. Если спустя несколько минут на коже сохраняется белая полоса, это атопический дерматит. Если кожа восстановила прежний оттенок — это сыпь другой природы.
- Аллергия на алкоголь. Алкоголь имеет сосудорасширяющее действие. Соответственно, в кровь всасывается больше веществ, в том числе и токсических. чем больше компонентов в составе алкогольного напитка, тем сильнее на него аллергия. Самым «опасным» напитком является абсент, в состав которого входят полынь, анис, фенхель, кориандр, мелисса. Кожа покрывается красными пятнами, как от ожогов. У хронических алкоголиков, ежедневно употребляющих дешёвое вино, красное, словно обветренное лицо является следствием постоянной алкогольной интоксикации организма. Если такая реакция произошла у обычного человека, ему нужно выяснить источник аллергии и обратиться к врачу. Самая большая опасность — это отёк Квинке, когда отекают лёгкие и человек умирает в течение нескольких минут.
Аллергическая сыпь бывает 4 видов: пищевая, контактная, респираторная и дыхательная. Самые большие аллергики —дети. Следует помнить, что не все продукты, употребляемыми взрослыми, подходят детям.
Нельзя сыпь у ребёнка оставлять без внимания. Самой опасной является сыпь, вызванная менингококковой инфекцией. Внешне она напоминает пищевую аллергию, но при этом повышается температура тела. Лучше перестраховаться, и при любом высыпании у малыша необходимо обращаться к врачу.
Отличительные черты аллергической сыпи — везикул (капсул с жидкостью внутри), папул (зернообразных уплотнений) и пустул (пузырьков с гноем). У инфекционной сыпи эти симптомы есть.
Различные инфекции и вирусы, попадая в организм, повреждают, прежде всего, слизистую оболочку, а также кожный покров. В отличие от аллергической сыпи, инфекционной сыпи всегда сопутствует повышение температуры тела.
Также характерные признаки инфекции:
- интоксикация организма, рвота, головная боль
- быстрая утомляемость
- этапность, распространение сыпи на другие участки тела с каждым новым днём
- увеличение лимфоузлов
- высыпания имеют вид папул, везикул и пустул
- кожа пересыхает и отслаивается.
Сыпь при инфекции не вызывает зуд, но прикосновение к ней вызывает боль. Причиной высыпаний являются следующие заболевания:
- Герпес: в зависимости от типа вируса поражается кожа лица (губы), либо половые органы (головка пениса, половые губы). Сыпь имеет вид пузырьков, которые постепенно вскрываются, и на их месте образуются язвочки. По завершении образуется корка, которую нельзя трогать;
- Чесотка: возбудителем является микроскопический клещ, который оставляет под кожей тончайшие ходы. Возникает нестерпимый зуд;
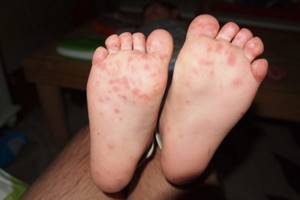
- Ветряная оспа: сыпь напоминает укус комара, наполненные серозной жидкостью. Везикулы распространяются по всему телу, включая волосистую часть головы. Подошвы и ладони остаются нетронутыми;
- Скарлатина: сыпь имеет вид розеол — точечных розовых пятен различной формы. Через несколько дней сыпь бледнеет и становится коричневатой. После нормализации температуры кожа шелушится и слоится. Характерная черта — покраснение языка и увеличение сосочков;
- Корь: сыпь имеет вид папул, которые локализуются на внутренней стороне щёк, десне. Высыпание распространяется от шеи вниз по спине, в последнюю очередь переходит на конечности. Воспаляется слизистая оболочка глаз;
- Краснуха: кожа покрывается красными пятнами, локализуемыми в области бёдер и ягодиц, наблюдается недомогание;
- Инфекционный мононуклеоз: увеличиваются лимфоузлы, отекают аденоиды. Сыпь наблюдается по всему телу, в том числе на нёбе;
- Менингококковая инфекция: это чрезвычайно опасная инфекция, приводящая к смерти или инвалидности ребёнка. Именно по внешнему виду сыпи можно заметить симптомы заболевания в первые сутки заражения. Высыпание при менингококковой инфекции является следствием воздействия токсинов, вызванных жизнедеятельностью менингококка, которые увеличивают проницаемость сосудов. Сыпь имеет геморрагический характер, т.е имеет вид небольших кровоизлияний. В основном локализуется на ягодицах, конечностях.
Существует эффективный тест, позволяющий отличить менингококковую сыпь от других высыпаний. Нужно взять стакан, перевернуть его, надавить на место высыпания и немного повертеть, пока кожа вокруг не побелеет. Если кожа побледнеет и на месте сыпи, значит, дело не в менингококковой инфекции. В случае сохранения того же цвета сыпи следует немедленно вызывать скорую.
Сыпь при заболеваниях крови или сосудов вызывается повреждением стенок капилляров, в результате чего на поверхности кожи появляются петехии — маленькие ярко-красные точки. В отличие от обычных кровоизлияний, сыпь при болезнях крови не меняет цвета при надавливании. На заболевание указывают и другие признаки:
- болят суставы (в коленях, голеностопные);
- чёрный стул, диарея, резкая боль в животе как при отравлении;
- сыпь покрывает всё тело.
К заболеваниям, вызывающим геморрагическую сыпь, относят:
Идиопатическая тромбоцитопеническая пурпура (болезнь Верльгофа) — заболевание крови, при котором мелкие артерии и капилляры перекрываются тромбами. В основном встречается в детей, особенно новорождённых. Болезнь имеет аутоиммунные причины неясной этимологии. Т.е. собственные иммунные клетки воспринимают тромбоциты как инородное тело и атакуют их. Сыпь безболезненная, возникает как реакция на введение какого-либо медикамента, локализуется на месте инъекции.
Гемобластоз. Это злокачественная опухоль, возникающая очень часто в детском возрасте. Сыпь имеет несколько видов:
- полушары красно-коричневого цвета, покрытые корочкой;
- пузыри с серозной жидкостью внутри;
- похожие на кровоподтёки высыпания как больших размеров, так и в виде кровавых точек, которые появляются безо всяких оснований.
Во всех случаях высыпания вызывают сильнейший зуд. Анализы крови при гемобластозе показывает значительное увеличение количества лейкоцитов из-за снижения иммунитета. Гемоглобин падает, лимфоузлы увеличиваются. Показатели тромбоцитов падают, ребёнок быстро утомляется. Главная причина сыпи при заболеваниях крови или сосудов — это снижение количества тромбоцитов и нарушение синтеза белка, участвующего в тромбообразовании. Такая сыпь возникает и при приёме лекарств, способствующих разжижжению крови (Аспирин, Варфарин, Гепарин).
Диабетическая ангиопатия. Это нарушение пропускной способности сосудов нижних конечностей, провоцируемое сахарным диабетом 1 и 2 типа. Из-за болезни стенки сосудов истончаются, становятся хрупкими. Это вызывает дистрофию кожных покровов. На коже появляются язвочки и эрозии.
Состояние кожи во многом зависит от работы внутренних органов. С помощью карты высыпаний на лице можно определить, в каких органах имеются неполадки.
- прыщи на лбу указывают на проблемы с кишечником;
- сыпь по линии роста волос говорит о проблемах с желчным пузырём;
- прыщи на переносице — неполадки с печенью;
- гнойники на висках — проблемы с селезёнкой;
- высыпания над губой — нарушение работы кишечника;
- прыщи на носу — болезни сердца или эндокринные нарушения;
- сыпь на подбородке — гинекологические проблемы.
На ранних стадиях болезни печени практически никак себя не проявляют. Самым ранним симптомом являются специфические кожные высыпания. Они вызываются повышением в крови количества желчной кислоты, что вызывает общую интоксикацию организма. Кожа приобретает жёлтоватый оттенок.
При холестазе (закупорке желчных путей) сыпь локализуется на ступнях и ладонях, имеет вид следов словно от ожога. При циррозе погибают клетки печени, всё тело покрывается пятнами. Паразитные заболевания печени вызывают высыпания, напоминающие крапивницу. Они локализуются в поясничной области и на животе.
Также характерно сочетание сыпи и сосудистых звёздочек, которые вызывают сильный зуд, который усиливается по ночам. Приём антигистаминов (препаратов против аллергии) не вызывает облегчения. Повышение билирубина придаёт коже желтоватый оттенок.
Если содержимое кишечника плохо удаляется из организма, то часть токсинов начнёт проникать в кровь. Организм начинает сам избавляться от ядов через систему выделения. Из-за этого состояние кожи ухудшается, для неё становится характерным:
- повышенная жирность
- тусклый цвет лица
- угревая сыпь, причём не только на лице, но и на спине, животе, груди
- заметны «чёрные точки», похожие на кратеры вулкана
- кожа становится сухой, обезвоженной
- после заживления прыщей остаются рубцы.
После новогодних праздников многие отмечают ухудшение состояния кожи, наблюдают у себя незначительные высыпания, которые проходят сами собой. Они связаны с загрязнением организма токсинами, вызванными приёмом большого количества тяжёлой пищи.
Поджелудочная железа регулирует секреторные функции, поэтому нарушение в работе органа сказывается на состоянии кожи. При обострении панкреатита вокруг пупка локализуются геморроидальные (похожие на синяки) высыпания, сама кожа приобретает мраморный оттенок. Крапивница располагается по всему телу полосами, также заметны красные «капли» на коже — сосудистые аневризмы. Чем больше красных выступающих точек на теле, тем интенсивнее проходит заболевание.
Стрессы, нервное перенапряжение нередко вызывают кожную сыпь. Под воздействием стрессовой ситуации угнетается иммунитет. Организм тратит свои ресурсы на поддержание нормального состояния внутренних органов. По этой причине обостряются ранее скрытые заболевания. Также ослабление иммунитета провоцирует крапивницу — мелкую сыпь, похожую на реакцию эпидермиса на прикосновение крапивы. По-другому эта патология называется нервной экземой. Она, в отличие от обычной аллергической реакции, сопровождается следующими симптомами:
- сильным зудом, который не снимается антигистаминными препаратами
- учащается пульс, ощущается тремор рук
- беспокойный сон, ночная потливость
- панические атаки, чувство тревоги и опасности
- отёчность лица и конечностей.
Обычно нервная экзема возникает после травмирующей ситуации либо сильного стресса. Лечение кожной сыпи кремами или лекарствами не помогает. Улучшение наступает только после нормализации жизненной ситуации. Зуд крапивницы на нервной почве успокаивают ванны с морской солью, которые также хорошо действуют на нервную систему.
Состояние детородных органов у женщины тесно зависят от гормонального фона. Многие заболевания (миома матки, киста яичника, эндометриоз) вызываются гормональным дисбалансом, в частности, соотношением андрогенов (мужских половых гормонов)и женских половых гормонов, о чём прежде всего просигнализирует специфическая сыпь на коже. Андрогены, в частности, тестостерон и ДГТ (дигидротестостерон), производятся у женщин надпочечниками и яичками. Клетки, выстилающие сальные железы кожи, имеют рецепторы андрогенов. При повышении количества гормонов рецепторы реагируют, и кожа выделяет больше сала, создавая питательную базу для бактерий. Причём ДГТ начинает производиться надпочечниками ещё до начала полового созревания, поэтому у подростков, особенно у девушек, высыпания наблюдаются уже лет с 10-12.
При поликистозе яичников у женщины падает количество женских гормонов эстрогена и прогестерона и резко возрастает уровень андрогенов. У женщины вместе с нарушением менструального цикла появляются сильные «подростковые» угри на лице и груди. В паху, подмышках и вокруг шеи заметно потемнение кожи. Также женщина отмечает повышенную волосатость ног, рук, над губой. Всё это связано с гормональным дисбалансом.
Повышение уровня женских гормонов также сказывается на состоянии кожи. Помимо прыщей на лице и теле, переизбыток эстрогена делает кожу вялой и тусклой. Она словно теряет тонус. Также отмечается снижение уровня сахара в крови и увеличение количества тромбоцитов.
Повышение прогестерона также не проходит бесследно. Кожа имеет прогестероновые рецепторы, которые реагируют на рост гормона увеличением выработки кожного сала вплоть до появления жирной себореи. Волосяная часть головы покрывается корочками, на лице и теле появляются розовые пятна, кожа на которых шелушится и отслаивается. У подростков лицо покрывается буграми, которые при надавливании выделяют жидкий сальный секрет.
У младенцев также бывает гормональная сыпь, которая может сильно напугать молодую маму. Это так называемый неонатальный цефалический пустулёз. Возникает он оттого, что малыш начинает жить отдельно от тела матери, и для него это серьёзный гормональный шок. Секреция сальных желез увеличивается, протоки закупориваются, что создаёт благоприятные условия для деятельности микробов.
Также организм новорождённого избавляется от гормонов, которые ему поставляла мама в период беременности. Помимо высыпаний на коже, у девочек набухает грудь, наблюдаются выделения из влагалища. У мальчиков отекает мошонка и пенис. Все эти симптомы проходят сами собой спустя несколько дней. Маме нужно следить, чтобы малыш не потел, чтобы на коже не размножались бактерии.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter
источник
Многие люди любят купаться и загорать на солнце. Но нередко после загара на коже появляется сыпь. Причина этого – повышенная чувствительность к солнечным лучам, то есть аллергическая реакция на солнце. Высыпания могут возникать практически мгновенно (в течение минуты воздействия солнечных лучей на кожу), через пару часов, а иногда даже на третий день после пребывания под активным солнцем. Медицинское название такой реакции – фотодерматоз.
Причин появления сыпи после загара может быть несколько. Так, под воздействием солнечных лучей кожа человека сильно нагревается, а высыпания становятся следствием сильного повышения температуры тела. Это может происходить как при воздействии на кожу лучей солнца, так и при получении загара в солярии. Сильнее всего, такой эффект проявляется при купании, так как мелкие капли воды, остающиеся на коже при купании, схожи по действию с линзой и усиливают воздействие солнца на тело.
Сыпь может являться следствием реакции кожи человека на ультрафиолетовое облучение. Чтобы снизить этот эффект и избежать высыпаний, в летний период стоит загорать только в утренние и вечерние часы. Днем же желательно не выходить на солнце.
Кроме того, сыпь после загара может возникать из-за аллергической реакции на применяемые средства для загара, косметику, парфюмерию или лекарственные препараты.
Высыпания, возникающие на коже после воздействия на нее прямых солнечных лучей, обычно имеют вид раздражения, также они могут выглядеть как скопление гнойничков, сопровождаться отечностью кожи, жжением и зудом. Преимущественно локализуются такие высыпания на лице, плечах, спине, руках и ногах.
Как правило, первым признаком появления сыпи становится легкий зуд и дискомфорт в области пораженного участка, затем на коже возникает покраснение, которое может увеличиваться в размерах. У разных людей проявления реакции на солнечные лучи могут значительно отличаться: у одних – легкое покраснение и небольшая сыпь, у других – понижение давления и значительные участки поражения кожи, у третьих возможна потеря сознания.
Наиболее подвержены образованию сыпи после загара люди, страдающие экземой, порфирией или иными кожными заболеваниями. Нередко аллергия на солнце появляется у человека при изменениях в иммунитете.
Мелкая красная сыпь, возникающая на коже после загара, в большинстве случаев является фотодерматитом, или аллергической реакцией. Высыпания могут появляться через несколько часов, а иногда и дней после нахождения под активными солнечными лучами. Специального лечения такой сыпи нет. При склонности к аллергии на солнце рекомендуется предпринять профилактические меры, стараться не находится в дневное время на свету долгое время, применять специальные кремы с высоким уровнем защиты от солнечных лучей.
Небольшая белая сыпь может появляться после загара в солярии или на открытом солнце. Чаще всего, такая проблема возникает у людей, неправильно выбирающих время для посещения пляжа и прогулок. Наибольшая активность солнечных лучей наблюдается примерно с 11 и до 15-16 часов, в этот период лучше отказаться от нахождения на солнце. Особенно склоны к появлению различных высыпаний люди, имеющие очень светлую кожу, голубые глаза и белые волосы. При обнаружении белых высыпаний на плечах, спине, лице или других частях тела стоит сменить лосьон или крем для кожи, а также подобрать подходящее средство для ее защиты и увлажнения.
Водянистая сыпь после загара, чаще всего, оказывается солнечными ожогами. Элементами сыпи становятся пузырьки и волдыри различных размеров, наполненные мутноватой жидкостью. Появляются такие высыпания на наиболее открытых участках кожи. Отдельные пузырьки могут сливаться, образуя большой водянистый волдырь. В дальнейшем пузыри вскрываются самостоятельно. Верхний слой кожи на пораженных участках обычно сходит полностью. Солнечные ожоги сопровождаются сильной болезненностью и дискомфортом, а также повышением температуры, слабостью, недомоганием и головной болью.
Специального лечения сыпи после загара нет. Но нередко причиной повышенной реакции на солнечные лучи становятся принимаемые лекарственные препараты и употребляемые продукты питания. При обнаружении реакции на солнце нужно постараться максимально снизить возможность контакта с ним и постоянно использовать защитные средства.
- Мази и кремы. Довольно эффективны средства с кортикостероидами, их обычно рекомендуют при тяжелых случаях аллергии на солнечные лучи. Такое лечение должен назначать врач. Курс лечения мазями с кортикостероидами достаточно короткий, в противном случае возможны различные кожные заболевания. Применяются также и негормональные кремы и мази, такие как Лостерин, Деситин, Фенистил, Вундехил, Радевит, Пантенол и другие.
- Антигистаминные средства. Для лечения фотодерматоза врачи могут рекомендовать прием антигистаминных препаратов, например, Супрастина или Кларитина. Используются и более современные средства, не вызывающие сонливости и имеющие длительный период действия, например, Зодак и Цетрин.
- Витаминотерапия. При лечении аллергических реакций применяются витаминные препараты, содержащие аскорбиновую и никотиновую кислоту, витамины Е и В группы.
- Очищение организма. В этом качестве могут применяться различные сорбенты, кроме того, больной должен выпивать в сутки не меньше двух литров воды.
- Народная медицина. Среди народных средств, помогающих от сыпи после загара, самыми известными считаются свежие соки капусты, огурца и картофеля. Также неплохо помогает снять воспаление и ускорить заживление кожи настои чистотела и календулы, которые применяют в виде компрессов.
источник

Раздражение после купания зачастую носит неинфекционный характер.
Появляется оно от морской воды и солнца, контакта с медузами, песком и некоторых других причин.

Такие симптомы могут говорить о том, что детский организм слишком чувствительно реагирует на солнечные излучения или пребывание в воде. Подобные явления встречаются и у взрослых.
К счастью, аллергическая реакция на морскую воду возникает довольно редко. В составе воды присутствует много минеральных составляющих, которые зачастую и являются виновниками высыпаний.
Кроме того, в море много водорослей, которые могут цвести и выделять аллергены, есть и другие представители подводного мира, всевозможные микроорганизмы. В воду попадает промышленный мусор, отходы.
О заболевании свидетельствуют следующие симптомы:
- головные боли;
- появилась сыпь;
- беспокоит зуд, тело чешется.

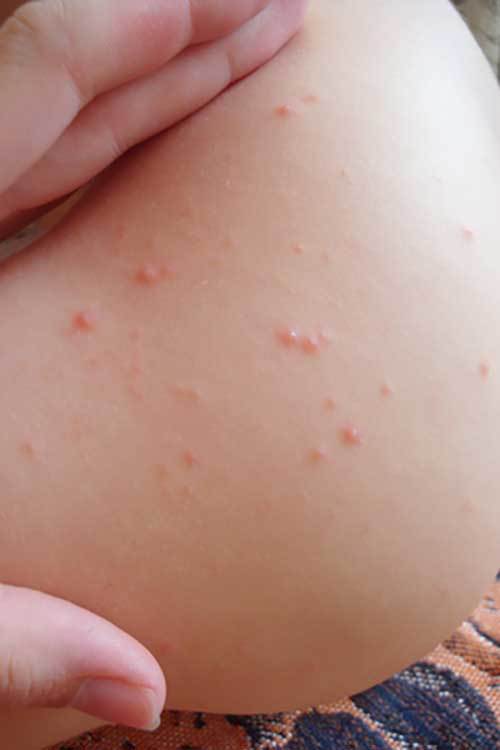
Крапивница на море (см. фото) в большинстве случаев осложняется сильнейшим зудом, что создает дополнительный дискомфорт пострадавшему.
Размер волдырей может достигать довольно внушительных размеров. Их интенсивность, выраженность уменьшается со временем.
Иногда сверхчувствительность организм проявляется при купании в воде из-за сравнительно низких температур. На теле появляется крапивница, причиной которой является переохлаждение. Это также один из видов заболевания – аллергия на холод.
Не нужно думать, что холодовая аллергия встречается только зимой. Зачастую ее симптомы проявляются во время купания летом. В качестве аллергена выступает не вещество, а физический фактор, поэтому заболевание относят к разряду псевдоаллергий.
Сверхчувствительность может вызвать у человека ультрафиолетовое излучение. Подобные процессы сопровождаются высыпаниями в виде папул, везикул, проходящих с отделением серозного экссудата, утолщением, шероховатостью кожи, наблюдается нарушение пигментации, появление бороздок.
У здоровых людей, как правило, это бывает редко, в основном встречается у:
- грудных младенцев;
- детей с ослабленным иммунитетом;
- людей с чересчур светлой кожей (кельтского типа);
- пожилых людей;
- лиц с патологиями печени, почек, а также эндокринной, иммунной систем.

Фототоксический ожог также появляется в результате облучения солнечными лучами. Однако здесь причиной становятся лекарственные препараты, пищевые продукты или другие вещества, попадающие внутрь организма, которые производят фотосенсибилизирующий эффект.
Чаще аллергии подвержены люди, чья кожа слишком белая или бледная. Травматические эффекты у них возникают очень часто.
Кроме того, фотосенсибилизирующие вещества (ФВ) нередко усугубляют ситуацию даже у людей с нормальным типом кожи, устойчивым к воздействию ультрафиолетовых лучей.
Многие лекарственные препараты в своем составе имеют ФВ, например:
- группа тетрациклинов (антибиотики);
- нейролептики;
- сульфаниламиды;
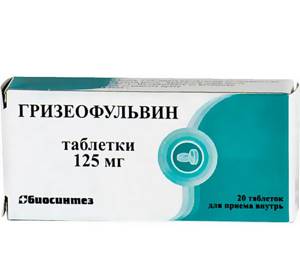
- противогрибковые, например, гризеофульфин и некоторые другие;
- этакридина лактат;
- оральные контрацептивы;
- деготь.
Так как основное назначение этих препаратов иное, их фотосенсибилизирующее действие рассматривается как побочный эффект. Еще одной причиной фотодерматоза может стать попадание на кожу сока растений, содержащих в себе ФВ.
После непосредственного контакта с ними возможны солнечные ожоги. К таким растениям относится дудник лекарственный, дудник лесной и несколько видов борщевика.
Если во время отдыха на море появилась мелкая красная сыпь на теле, не следует сразу паниковать. Для начала необходимо постараться выяснить причины этого явления.
Такие проблемы зачастую возникают у тех туристов, которые не умеют правильно выбирать время для посещений пляжа. С 11 до 15 часов интенсивность УФО резко возрастает, что становится причиной аллергий и других фототравматических эффектов.

Им необходимо пользоваться косметическими средствами для загара. Защитный крем охлаждает кожу и предохраняет ее от солнечных лучей, ослабляя в разы их влияние.
Море содержит в себе много минеральных солей, поэтому производит подсушивающий эффект. У людей с жирным типом кожи после купания намечается значительное улучшение в состоянии кожных покровов.
Но если кожа и без того сухая, она проявляет повышенную чувствительность ко всему и легко может воспалиться под воздействием очень соленой воды.
Как правило, развивается аллергическая реакция, которая вызывает появление дерматита, сопровождающегося сильным зудом.
Чтобы избежать этого, людям с чувствительной кожей перед каждым погружением в воду желательно смазывать тело жирным кремом. После купания следует сразу обтираться сухим полотенцем или принимать душ из пресной воды.
Принятые меры помогут избежать пересушивания кожи, так как на пляже она особенно уязвима – ведь на нее действуют сразу три стихии: солнце, вода и ветер. Ветер высушивает кожу, оставляя на ней пленку из минеральных солей после испарения воды. Это усиливает обжигающее воздействие солнечных лучей и вызывает иммуннопатологические реакции.
Что делать с аллергией на солнце? Видео:
Очень эффективны наружные средства (мази, кремы) с кортикостероидами. Но такое лечение должно быть назначено только врачом, так как в состав препаратов входят гормональные вещества.
Возможно применение негормональных мазей и кремов. Это Пантенол, Фенистил гель, Радевит, Лостерин и другие. При лечении солнечных ожогов хорошо помогают Винилин, Актовегин, Псило-бальзам.
Врачи могут назначить прием антигистаминных средств. Среди них Тавегил, Супрастин или Кларитин, а также некоторые другие. Из новейших антигистаминных препаратов очень эффективны и не вызывают побочных явлений – Цетрин, Зодак и так далее.
Наряду с лечением, необходимо проводить очищение организма. Как правило, это делают при помощи энтеросорбентов (Энтеросгель, Полисорб) и обильного питья. Назначается витаминотерапия, так как одной из причин высыпаний может стать падение иммунитета, нехватка витаминов в организме.
Чтобы у ребенка на море не появлялась сыпь, ему необходимо обеспечить достаточное полноценное питание с большим количеством свежих овощей, зелени и фруктов за исключением томатов, цитрусовых, щавеля. Летом это сделать достаточно легко.
А взрослым, помимо этого, следует отказаться от острых, соленых, копченых блюд, исключить употребление наваристых бульонов, крепкого чая, кофе, какао, а также алкогольных напитков.
источник
Несмотря на то, что морская вода обладает ранозаживляющим действием и способна избавить человека от многих кожных патологий, она является достаточно сильным аллергеном и может вызывать негативную реакцию организма. Покраснения, крупные пятна с размытыми краями покрывают лицо и тело человека, становясь причиной дискомфорта, вызывая зуд, жжение и сухость кожи.
Раздражение на коже после купания в море возникает достаточно редко и, как правило, усиливается при воздействии на дерму ультрафиолетовых лучей. На детской коже могут появиться высыпания после длительного купания в морской воде. Это связано с наличием в ней цветущих водорослей и многочисленных микроэлементов, способных спровоцировать развитие аллергии.
Сыпь на мокром теле взрослого человека является реакцией на морскую соль. Она проявляется под воздействием солнечных лучей. Покраснение наблюдается в области груди, спины, шеи, ног, локтевых сгибов.
Морская соль отличается по своему составу от обычной поваренной и способна вызвать тяжелую аллергию как у взрослого человека, так и у малыша.
После продолжительного купания в море на поверхности кожи скапливается большое количество морской соли и различных микроорганизмов, избавиться от присутствия которых можно, приняв душ. В некоторых случаях негативная реакция начинает проявляться уже во время нахождения человека в воде. В таком случае от купания нужно отказаться и срочно обратиться за помощью к высококвалифицированному дерматологу.
Любители подводного плавания замечают высыпания на лице, особенно если погружение проходило в специальной маске. Сначала это небольшие (диаметром несколько миллиметров) красные пятнышки. При отсутствии адекватного своевременного лечения высыпания разрастаются, покрывая большую часть спины или груди, превращаясь в уродливые шелушащиеся и покрытые коркой пятна на лице.
Среди наиболее вероятных причин появления раздражения выделяют:
- недостаток в организме иммуноглобулина класса «Е»,
- светлая кожа,
- низкий иммунитет,
- наличие небольших ранок, солнечных ожогов,
- резкая смена климата.

Отличительная черта этого типа аллергии — отсутствие кашля, ринита, затрудненного дыхания.
Не менее опасна для организма негативная реакция на воздействие солнечных лучей. После стремительного загара, полученного в обеденное время, когда солнечная активность особенно высока, на коже у маленького ребенка может возникнуть аллергия или появиться ожог. Несмотря на отсутствие волдырей, наличие сильного покраснения становится причиной обращения за медицинской помощью.
Квалифицированный врач сможет точно определить, с чем пришлось столкнуться в том или ином случае. Это может быть солнечный ожог 1—2 степени или проявление аллергической реакции на воздействие ультрафиолетовых лучей. От поставленного диагноза зависит способ лечения и выбор назначаемых лекарственных препаратов.
Основные симптомы аллергии на солнце:
- сыпь на руках и ногах,
- краснота на теле,
- мелкие зудящие пятна, покрытые чешуйками,
- сухость кожи на пораженных участках.
Ребенок становится раздражительным, отказывается от приема пищи, нарушается его ночной сон. Постепенно сыпь покрывает все тело, не давая человеку спокойно жить.

- ультрафиолетовые лучи,
- открытый воздух,
- резкая смена климата,
- высокая температура окружающей среды.
Фотодерматит обусловлен повышенной чувствительностью кожи к солнечным лучам и погодным факторам. Симптомы заболевания:
- покраснение,
- гипертермия,
- шелушение кожных покровов,
- нестерпимый зуд.

- антибиотики,
- сульфаниламиды,
- противоаллергические средства.
В аннотации к подобным лекарствам может быть указано, что во время их применения нежелательно нахождение на солнце.
Сыпь на груди от солнца у взрослых пациентов появляется после первых дней активного отдыха.
Диагностировать аллергическую реакцию можно в том случае, если все проявления заболевания исчезают после отказа от посещений пляжа и приема правильно подобранных антигистаминных препаратов.
Терапевтические мероприятия направлены на избавление от неприятных симптомов. Если причиной возникновения недуга становится пребывание на солнце, придется отказаться от посещения пляжа. Загар может спровоцировать развитие болезни. Избежать этого можно, используя специальные защитные кремы, которые наносят на тело перед выходом из дома.
Краснота устраняется с помощью лечебных мазей и лосьонов, назначить которые может дерматолог. Если на теле пациента имеется зудящая сыпь, потребуется более тщательное лечение:
- нестероидные противовоспалительные средства (Индометацин, Ибупрофен),
- никотиновая кислота,
- витамины группы В, Е и С.
Для наружного применения рекомендованы мази, в состав которых включены цинк и ланолин (Цинковая мазь, Деситин, Судокрем).

- Флуцинар,
- Гидрокортизоновая мазь,
- Лоринден С,
- Фторокорт.
Негормональные препараты можно наносить на пораженные участки кожи длительно, до достижения положительного результата. К ним относятся:
- Метилурациловая мазь,
- Элидел,
- Цинковая мазь.
Успокоить воспаленную кожу помогут средства нетрадиционной медицины.
- Избавляют от зуда тонкие ломтики свежего огурца и капустный лист, приложенные к участкам высыпаний.
- Сухие цветки ромашки и траву чабреца смешивают в равных пропорциях. Помещают в термос 100 г сухого сырья и заливают 1 л кипящей воды. Спустя 10 часов готовым настоем обрабатывают покрасневшую и зудящую кожу. Лечение длится не менее недели.
- Чабрец, ромашку, чистотел в пропорции 2:2:1 измельчают и заливают литром кипятка. Настаивают 4—5 часов. Процеженным настоем обрабатывают воспаленную дерму 5—6 раз в день. Эффект будет заметен уже после первых двух дней применения.
Важно помнить о том, что использование любых целебных составов возможно только после консультации дерматолога.
источник
Проявляется всегда не как отдельный симптом, а в виде заболевания, иногда серьезного. Что же может вызвать сыпь на теле? Возбудителями могут быть инфекция, аллергическая реакция и болезнь крови.
Помимо кожи высыпания еще могут проявляться на слизистых оболочках. Наша кожа всегда реагирует на состояние внутренних органов. И такая реакция может быть проявлением сыпи.
Сперва следует определить точную причину болезни, а уже потом начинать курс лечения.
Сыпь бывает первичной и вторичной. Первая возникает на коже, не подверженной различным изменениям. В этом случае симптомами могут быть: пятно, волдырь, пузырь, бугорок, пустула.
Далее на фоне первых элементов высыпания появляется вторичная сыпь.
В этом случае наблюдается усиление либо понижение пигментации кожи, шелушение, эрозия, появляются трещинки и рубцы и другие изменения кожного покрова.
Высыпания часто чешутся. Расчесывая их вы травмируете кожу и в результате появляются расчесы, которые при инфицировании преобразуются в гнойнички.
Сыпь на теле может иметь разный характер. Водянистая, белая, красная и розовая сыпь бывает в виде пятен, волдырей, узелков, розеол и пустул. При ее диагностики кроме внешнего вида следует учитывать дополнительные признаки и симптомы заболевания.
Если сыпь на теле чешется и прочие симптомы отсутствуют, то необходимо обратиться к врачу дерматологу.
Сыпь на теле может быть результатом проявления некоторых инфекционных болезней — например герпетическая инфекция, ветряная оспа и прочие инфекции.
На коже появляется много пузырьков, которые затем высыхают и покрываются коркой. Далее корка исчезает и на месте высыпания остается пятно, которое вскоре тоже пропадает.
Если пузырьки расчесывать, то в результате попадания инфекции вместо корки появляются гнойники, а после них остаются некрасивые рубцы.
Аллергические проявления сыпи, чаще означают крапивницу.. На коже появляются красные приподнятые пятна разной формы. Часто их сопровождает зуд. При аллергии те же симптомы проявляются и на внутренних органах, Поэтому прежде всего необходимо выяснить причину заболевания, а затем обратиться к врачу аллергологу для прохождения курса лечения.
Специфические красные высыпания вмести со скарлатиновой ангиной являются симптомами инфекции скарлатина. Эта сыпь на теле чешется, мелкая и проявляется внизу живота, в паху и на ягодицах. Иногда встречается на лице на щеках. У таких больных симптомы следующие: нос и кожа вокруг рта бледные, красные яркие щеки. По прошествии нескольких дней сыпь чешется и шелушиться.
Герпетическая инфекция может быть причиной проявления сыпи. В этом случае пузырьки в форме гиперемированного пятна на теле содержат прозрачную жидкость, чешутся. Затем пузырьки высыхают, покрываются коркой, либо вскрываются образуя эрозию. Данная герпетическая инфекция появляется на коже рук и ягодицах. При заболевании нередки случаи головной боли, недомогание, покалывания и зуд.
Не редки случаи проявления сыпи после моря и солнца. Часто эти высыпания называют солнечным дерматитом. На коже появляются покраснения и отеки, похожие на крапивницу. высыпания возникшие после моря и солнца может стать хроническими и перерасти в экзему.
Не стоит пытаться лечить сыпь самостоятельно. Нужно установить источник заболевания. При устранении причины кожные проявления постепенно исчезнут. У большинства людей высыпания могут появляться в результате аллергии на пищу и лекарства. Если у вас на теле появилась сыпь, то сперва нужно проанализировать свое питание за последние 36 часов. Также аллергия может возникать в случае употребления консервированных продуктов, специй и напитков содержащих красители. Самыми аллергенными продуктами являются шоколад, цитрусовые и мед. Высыпания появляющееся после этих продуктов всегда сопровождает зуд.
Эффективное средство профилактики сыпи и первым методом лечения является контроль вашего питания с помощью гипоаллергенной диеты. Т.к. высыпания проходят только если в дальнейшем аллерген не попадает в организм, то при не соблюдении данной диеты аллергия начинает проявляться в более выраженной форме.
Если сыпь не проходит сама по себе, то чтобы облегчить зуд и другие симптомы можно воспользоваться следующими средствами:
- мазь и крем на основе ментола, прамоксина, камфоры или димедрола
- увлажняющие лосьоны
- антигистамины, такие как лоратадин или хлорфенирамин
Если данные препараты не дают ни какого эффекта и симптомы сыпи становятся обширнее, тогда следует обратиться к врачу.
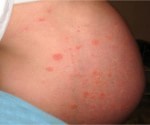
У первородящих распространен дерматоз беременных. Обычно он появляется в виде высыпаний на груди, спине или лице. Причина сыпи на теле у беременных — гормональный дисбаланс. Высыпания беременных часто распространены в третьем триместре. На растяжках появляется сыпь, плавно переходящая в красные узелки размером 2 мм. Зачастую дерматоз беременных проходит в первую неделю после родов и ни как не влияет на течение беременности. Кожа после родов восстанавливается до нормального состояния.
Если высыпания доставляют вам сильный дискомфорт, то здесь помогут специальные препараты, которые разрешены беременным. Если сыпь на теле беременной вызвана крапивницей и чешется, то данный зуд лечится при помощи антигистаминов.
Высыпания у беременных вызванные инфекциями и вирусами часто являются предпосылками врожденного порока развития плода, хромосомным аномалиям и даже гибели плода.
Во время беременности сыпь может быть реакцией на разные вещества — пищу, лекарства и другие. В этом случае она проявляется в виде пузырьков с прозрачной жидкостью. Высыпания могут появляться как локально, так и по всему телу. Аллергия может возникнуть впервые у беременных. Это объясняется приемом лекарств во время беременности.
Сыпь у беременных может возникать при гормональной перестройки организма, в результате аллергии, инфекционных болезней, герпеса, чесотки и оспы. Своевременный поход к врачу спасет жизнь вашего плода.
Людей, решивших провести свободное время возле озера или речки и искупаться в них, могут поджидать неприятные сюрпризы, к которым нужно быть готовым. Высокая температура и другие факторы способствуют тому, что в водоемах размножаются патогенные микроорганизмы, приводящие к кожным заболеваниям. Иногда после купания появляются прыщи на теле и нужно знать, как с ними бороться.
Часто летом в жаркую погоду пляжи закрывают для купания, но многие игнорируют установленные меры безопасности и получают неприятную сыпь на коже. Сильная аллергическая реакция, пятна и прыщи на теле еще не все последствия неосторожного купания.
Одной из самых распространенных причин высыпаний на теле после купания есть птицы и церкарии, которые они оставляют в воде. Если водоем, зараженный птичьими гельминтами, у человека появляются на теле красные пятна или небольшие пузырьки с зудом.
Присутствие инфекции в воде приводит к заражению человека, появлению прыщей и гнойников на коже. В таких случаях часто назначают прием антибиотиков. Важно обратиться за помощью сразу после того, как прыщики были замечены на теле. Также распространенной причиной сыпи есть аллергия.
Чтобы вовремя начать лечение, нужно после каждого посещения озера осматривать свое тело.
Заражение личинками гельминтов приводит к кожному заболеванию, которое характеризуется зудом и покраснением кожных покровов. На месте проникновения глистов образуется красное пятно и отек. Через несколько часов на теле появляются плотные пузырьки розового цвета. Отмечается сильный зуд, бессонница, иногда у больного на фоне болезни повышается температура.
Одной из самых распространенных болезней, которой можно заразиться во время купания в водоемах со стоячей водой есть лямблиоз. Инфекцию в воду приносят кошки, собаки, грызуны, коровы.
В воду цисты попадают вместе с калом и живут в ней до 5 недель. Лямблии способны нарушать работу пищеварительного тракта, вызывать мелкую сыпь на теле, которая напоминает крапивницу.
Больной жалуется на тошноту, головокружение и теряет аппетит.
Множество грибков, живущих в воде, могут поселиться на коже человека, на ногтях и даже внутренних органах. Купание в запрещенных местах легко может стать причиной микоза. Если высыпания на теле сопровождаются шелушением, зудом, трещинами, скорее всего, в организм проник грибок. Переносчиками инфекции есть люди, птицы, грызуны.
Высыпания и сильный зуд при заражении личинками глистов можно снять ментоловой мазью. Красные пузырьки можно промыть содовым раствором, если нет по близости лекарственных средств. Также отлично справляется с зудом вьетнамский бальзам «Звездочка». Пациента с церкариозом следует обязательно показать врачу.
Прыщи с ильным зудом нужно промыть с мылом, аккуратно, чтобы не вызвать раздражения на теле. Затем принять душ, а еще лучше ванну с травяным отваром ромашки или чистотела.
Вместо ванны на чистое тело прикладывают примочки из отваров целебных растений. Аллергические высыпания сможет снять антигистаминный препарат.
При высокой температуре принимают жаропонижающие средства, а если одновременно с аллергией или инфекционным процессом появился насморк, закапывают сосудосуживающие препараты.
В первую очередь нужно проконсультироваться с дерматологом, который найдет причину кожных высыпаний. Прыщи могут быть следствием аллергической реакции организма, в таком случае понадобится осмотр аллерголога. Если причиной кожного заболевания становится инфекция, больному нужно обследоваться у врача инфекциониста.
Летом особенно хочется спрятаться от жары в прохладной воде, но перед купанием в пресных водоемах или озере нужно внимательно изучить правила безопасности и взвесить все риски.
Повышение температуры воздуха становится причиной размножения патогенных микроорганизмов в воде, что может стать причиной многих кожных проблем и инфекционных заболеваний. Купание в чистой воде может укрепить иммунную систему, положительно повлиять на нервную систему, потому не стоит лишать себя такого удовольствия.
Если в озере с чистой водой есть много растительности и плавают птицы, лучше все же воздержаться от водных процедур, ведь человека могут поджидать церкарии.
Самой опасной зоной считаются закрытые водоемы со стоячей водой, загрязненные отходами производства и мусором.
К доктору необходимо срочно обращаться в следующих случаях:
- повышение температуры сразу после посещения водоема или в течение нескольких дней;
- тошнота и рвота;
- диарея;
- красные прыщи или пятна на теле, сопровождающиеся зудом;
- боль в ушах;
- покраснение и воспаление глаз.
Купаться, конечно, нужно только в чистых прудах, где разрешается окунаться в воду без риска для здоровья. Как правило, в загрязненных и опасных водоемах для человека ставится специальная табличка с предупреждающей надписью. Чтобы не заразиться при купании в неизвестных водоемах, следует придерживаться несложных правил:
- не купаться в воде с утками и другими водоплавающими птицами;
- кормить птиц только вне водоема, чтобы они не оставались в воде и не разносили гельминты;
- смазать кожу маслом или специальным кремом репеллентом;
- не заходить в озеро или речку с грязной и цветной водой;
- лучше выбрать резиновые тапочки, чтобы уберечься от порезов и травм;
- порезы и царапины являются противопоказанием к купанию в закрытых водоемах.
Пляжи должны быть специально оборудованы для купания, а рыбу лучше ловить с лодки, а не заходить в воду, особенно если в ней есть камыши. Если погружение в воду не избежать, нужно защитить кожу с помощью специальной одежды, резиновых высоких сапог.
Не рекомендуется плыть в тех местах, где есть утки, а также другие птицы, которых подкармливают люди. Для защиты от церкарий на тело наносят средства с репеллентами, действие которых продолжается в течение 1 или 2 часов.
Вместо специальных мазей можно намазать кожу кремом на вазелиновой основе.
В водоемах с мелким дном вода прогревается гораздо быстрее, что способствует размножению патогенных микроорганизмов личинок глистов. Лучше выбирать пляжи с меньшим количеством людей, там риск заразиться значительно меньше. Правила купания помогут избежать заражения:
- Необходимо находиться в воде не больше 10 минут.
- Купаться в озерах с глубиной не меньше одного метра.
- После купания ополоснуться чистой проточной водой.
Среди кожных болезней микозы или грибковые заболевания – самые распространенные. Большинство людей сталкивались с этой проблемой. Ими болеют все независимо от возраста, пола, социального статуса. Болезни, вызванные патогенными грибами, вызывают большие неудобства у пациентов, с трудом поддаются лечению и при несвоевременном начале терапии могут привести к серьезным осложнениям.
Для того чтобы болезнь проявилась, заражения спорами недостаточно. Нужны еще дополнительные факторы. Это могут быть:
- травмы кожи, в том числе малозаметные;
- сниженный иммунитет в результате болезней, возраста, других причин;
- повреждения кислотами, щелочами или другими едкими веществами;
- аллергические заболевания;
- чрезмерные физические нагрузки;
- ношение чужой обуви и пользование чужими полотенцами (чаще всего способствует распространению грибковых болезней);
- длительное и необоснованное применение антибиотиков.
Грибковое поражение кожи классифицируют по видам возбудителя, месту и глубине поражения кожных покровов. Универсального лекарства от всех видов микозов не существует. Для назначения правильного лечения нужна точная диагностика.
Микозы бывают следующих видов:
Возбудитель – грибы Candida, эту болезнь еще называют молочницей. Условно-патогенная инфекция, при которой грибы находятся на коже и слизистых любого человека, не причиняя никакого вреда.
При ослаблении иммунитета, стрессах, перенесенных болезнях у больного на коже появляются пузырьки, затем красные пятна с белым налетом сверху. Со временем пятно начинает шелушиться.
Могут возникнуть поражения уголков рта в виде мацерации и белого налета. Для развития заболевания необходимы теплая и влажная среда, поэтому болеют кандидозом пациенты с повышенной массой тела, с высоким потоотделением и со сниженным иммунитетом. Болезнь может развиться вследствие несоблюдения норм гигиены.
Лечение кандидоза начинается с выяснения и устранения его причины. Возможно, болезнь появилась из-за избыточного приема антибиотиков.
Чтобы вылечить кандидоз, назначают низкоуглеводную диету, повышение иммунитета больного, отказ от необоснованного применения антибиотиков, в том числе наружно. Также используют десенсибилизирующие препараты, иммунотерапию.
Для местного лечения в зависимости от локализации грибкового поражения назначают мази с нистатином, леворином и другие противогрибковые препараты.
Для лечения пораженных кандидозом ногтей применяют Уреапласт в сочетании с содовыми ванночками.
Генерализованный кандидоз – тяжелое заболевание, вызывающее обширные поражения кожи. Может возникнуть как осложнение при длительном применении антибиотиков или кортикостероидов.
При висцеральном кандидозе болезнь распространяется на внутренние органы – желудочно-кишечный тракт, бронхи, сердце, печень. Такое заболевание протекает тяжело и требует серьезного лечения.
Эта инфекция поражает поверхностный слой эпителия и подкожные волосяные фолликулы, не затрагивая глубокие слои кожи. Возбудитель – сапрофитный гриб, он постоянно находится на теле человека и вызывает болезнь только при определенных условиях. Для развития грибков нужна высокая температура и влажность, чаще кератомикоз обнаруживают у жителей тропиков.
Возникает болезнь на фоне снижения иммунитета, хронических заболеваний, гормональных расстройств.
Чтобы избавиться от разноцветного лишая, применяют специальный шампунь, содержащий препарат Кетоконазол. Можно использовать также мази, кремы, гели с флуконазолом. Иногда назначают таблетки с противогрибковыми компонентами.
Для профилактики больной получает поливитамины, ультрафиолетовое облучение. Своевременное лечение эндокринных расстройств и повышенной потливости также предотвращает рецидив разноцветного лишая.
Дерматомикозы – заразные грибковые заболевания. Они могут передаться больному от других людей или животных. Грибком можно заразиться через личные вещи или при контакте с больным. Тесная синтетическая обувь, избыточное потоотделение, плоскостопие способствуют развитию болезни.
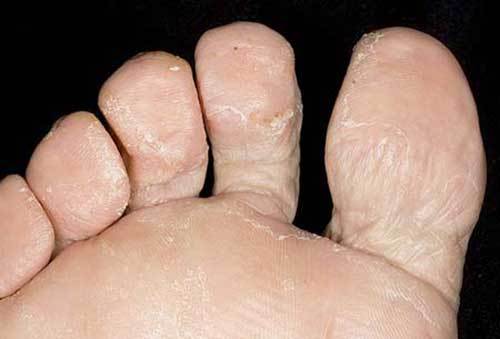
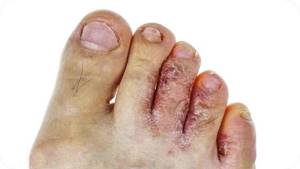
Эпидермофития стоп – наиболее распространенная форма дерматомикоза. Грибок поражает стопы, пальцы на ногах, межпальцевое пространство, ногти.
В начальной стадии болезни появляются зуд и жжение между пальцами ног. Затем на стопах возникают красные пятна, опрелости, которые начинают сильно чесаться. Позже кожа шелушится, возникают трещинки в межпальцевых пространствах. Деформируются ногтевые пластины.
В запущенных случаях поражение распространяется на всю кожу стопы, которая шелушится и растрескивается. Больной страдает от постоянного зуда. Ногти сильно утолщаются, возникает неприятный запах, болезненные волдыри.
Если на ногах образовались язвы, то заживить их можно ванночками со слабым раствором перманганата калия. Затем на кожу наносят антибиотики или кортикостероиды.
Применяют также народные средства:
- Трещины обрабатывают порошком молотого кофе;
- На кожу и ногти наносят смесь раздавленного чеснока со сливочным маслом;
- Слабый раствор уксуса также помогает при микозе. Применять можно только взрослым, уксус не должен попадать в трещины;
- На пораженные места наносят масло чайного дерева;
- Отваром полыни или чистотела парят ноги в течение 20 минут.
Для профилактики грибкового поражения стоп нужно следить за гигиеной ног, избегать тесной обуви, особенно синтетической. Ноги должна быть чистыми и сухими. Носки меняются ежедневно, а обувь нужно регулярно просушивать.
Нельзя пользоваться чужой одеждой. Заражение грибком часто происходит на пляжах и в саунах. При появлении первых признаков эпидермофитии надо сразу же начинать лечение, не запуская заболевание.
Разновидности этой болезни:
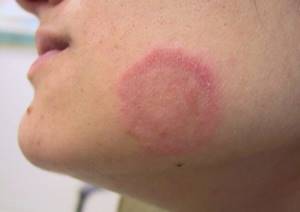
Может поражать как гладкую кожу туловища, так и волосистую часть головы. Грибок кожи на теле проявляется в виде округлых пятен диаметром около двух сантиметров. Границы их четко очерчены, цвет – розовый. В середине пятна – шелушение.
У ребенка в очаге поражения возможно выраженное воспаление и шелушение. Он становится похож на кольцо, может сливаться и пересекаться с другими. Если участок заражения находится на волосистой части головы, то волосы на нем становятся ломкими, разрушаются, кожа может выглядеть как подстриженная.
Нагноительная форма микроспории выглядит как синеватый участок кожи, покрытый многочисленными гнойничками. Такая форма возникает при несвоевременном обращении к врачу и сопутствующих заболеваниях.
Наружными средствами можно лечить, если болезнь не поразила пушковые волосы и волосистую часть головы. Тогда на кожу наносят антимикотические кремы или мази – Клотримазол, Изоназол, Бифоназол, Циплопирокс и другие.
Если волосы повреждены, тогда надо лечиться, сочетая наружные мази и противогрибковые препараты внутреннего применения. Кроме того, один раз в неделю надо сбривать волосы.
Другие препараты для лечения микроспории – Флуконазол, Итраконазол. Длительность курса лечения ими – 4-6 недель.
У лекарства есть противопоказания:
- его нельзя пить при онкологических болезнях;
- заболеваниях печени, почек;
- после перенесенного инсульта;
- беременным и кормящим грудью.
При лечении нагноительной формы микроспории применяют комплексную терапию, сочетая антибиотики, наружные противовоспалительные и антисептические средства. Назначают местно перманганат калия, Фурацилин, Риванол, Ихтиол. Затем продолжают лечение Гризеофульвином.
Для профилактики микроспории нужно следить за домашними животными, проверять их на грибковые заболевания. Также нужно регулярно дезинфицировать постельное и нательное белье, проверять детей на наличие кожных заболеваний.
Иначе этот микоз называют стригущий лишай. Болезнь очень заразна. Источником заражения являются заболевшие люди или животные – носители инфекции. Вызывают ее грибки-трихофиты. Собаки и кошки, живущие на улице, часто становятся источником заражения. Даже легкое прикосновение к шерсти больного животного или маленькая чешуйка с его кожи могут стать причиной болезни.
Сниженный иммунитет пациента, микротравмы на коже способствуют развитию этого заболевания. Болеют чаще дети, они в основном заражаются в теплое время года.
Отличить трихофитию от других грибковых поражений волосистой части головы можно по следующим признакам:
- пятно не больше двух сантиметров;
- пятна расплывчатые, у них нет четких очертаний;
- после выпадения волос остаются черные точки, похожие на пеньки;
- кожа сильно шелушится.
Выделяют три стадии поражения:
- Поверхностная – пятна небольшого размера;
- Нагноительная – обнаруживаются пузырьки с гнойным содержимым;
- Хроническая – сыпь появляется на всем теле.
Хроническая форма болезни чаще встречается у женщин, заболевших в детстве и не получивших полноценного лечения. У мужчин в такой ситуации обычно происходит самоизлечение.
При хроническом стригущем лишае поражаются ногти, они крошатся, ломаются, приобретают серый цвет.
Поставить правильный диагноз может только врач-дерматолог. При хронической форме болезнь напоминает псориаз. Поэтому для точной диагностики применяются лабораторное исследование проб кожи или биопсия пораженных участков. Для качественного лечения в лаборатории определяют вид грибков-трихофитов.
Для лечения лишая на коже применяют следующие лекарственные препараты:
Мази наносят на пораженный участок несколько раз в день. Предварительно смазывают область воспаления раствором йода. Применяются также препараты на основе серы. Нагноения необходимо обеззараживать антисептическими компрессами. Накладывают также салфетки с салициловой мазью.
При лечении волосистой части головы назначают Гризеофульвин. Его применяют не менее двух недель. Лечение дополняют витаминными препаратами.
При заражении возникают покраснение и уплотнение кожи, узелки, сыпь, шелушение. Появляется сильный зуд. Участки поражения сначала находятся между пальцев ног, затем грибок переходит на всю стопу. В запущенных случаях узелки покрыты корочками.
Грибок кожи может распространиться на другие участки тела. Такое случается у больных с ослабленной иммунной системой. Эта форма грибкового заболевания называется генерализованный рубримикоз.
Для лечения руброфитии применяют такие лекарства, как Итраконазол, Тербинафин, Гризеофульвин. Прием производится длительными курсами. Также назначают витаминотерапию, иммуномодуляторы, аутогемотерапию.
Местно наносят мази и кремы с антигрибковыми препаратами, предварительно пораженные места обрабатывают раствором йода и фукарзина.
Для профилактики любых грибковых заболеваний кожи следует соблюдать меры предосторожности:
- не надевать чужую одежду и обувь;
- всегда мыть руки после общения с животными;
- следить за домашними питомцами, при необходимости обращаться к ветеринару;
- после посещения сауны, пляжа тщательно мыть ноги;
- при обнаружении у себя или родственников признаков кожного грибка немедленно обращаться к врачу.
Красивая загорелая кожа — мечта многих современных людей. При этом не все знают, как правильно загорать. Несоблюдение основных правил безопасного загара на коже появляются ожоги, пигментация, родинки и красные пятна. Далее более подробно рассмотрим, как правильно лечить красные пятна после загара.
Реакция на солнечные лучи может быть в виде высыпания различной формы и цвета.
Солнечная крапивница бывает следующих видов:
- Красная сыпь после загара. В большинстве случаев так проявляется аллергия на ультрафиолет. Высыпания может появляться, как сразу, так и через несколько часов после загара. При наличии аллергии на солнце нужно обязательно использовать солнцезащитные кремы с высокой степенью защиты, а также загорать под зонтиком.
- Белые высыпания после загара. Такие пятна могут появляться как от природного, так и искусственного ультрафиолета. Преимущественно высыпания белого оттенка случаются во время длительного пребывания под интенсивными солнечными лучами. Могут появляться на различных частях тела. Самое главное — загорать только до 10 часов утра или после 16 часов вечера, чтобы избежать неприятных реакций на коже.
- Водянистые высыпания. Это является первым признаком солнечных ожогов. Сначала появляется покраснение и отек. Затем на коже появляются волдыри, которые постепенно наливаются жидкостью. В конечном итоге, пузырьки начинают лопаться и облезать, оставляя открытые раны. Кроме того, может повышаться температура тела и ухудшаться общее самочувствие. Самое главное — самостоятельно не прокалывать пузырьки, чтобы не занести инфекцию и не привести к воспалительному процессу. Для того чтобы избежать появления пузырьков, нужно на покрасневшую кожу нанести средство от солнечных ожогов, например, Пантенол. Средство быстро снимет все симптомы солнечного ожога и приостановит воспалительный процесс.
Основные симптомы солнечного ожога:
- Отек и покраснение кожи.
- Красные точки на коже после загара
- Пигментные пятна красного или коричневого оттенка.
- Волдыри, налитые жидкостью.
- Повышение температуры тела.
- Головная боль и обморок.
Красные пятна могут появляться на животе, руках и лице по следующим причинам:
- Длительное пребывание под прямыми солнечными лучами.
- Прием медикаментозных средств, которые влияют на гормональный фон и повышают чувствительность кожи к ультрафиолету.
- Белая кожа, склонная к аллергии и раздражениям.
- Неиспользование солнцезащитных средств.
- Загорание в обеденный период, когда наблюдается повышенная интенсивность ультрафиолета.
Солнечные ожоги проявляются следующими симптомами:
- Сначала появляются красные пятна и отек кожи.
- Солнечные ожоги сопровождаются сильной болезненностью.
- Появляются пузырьки, которые постепенно наливаются жидкостью.
- Повышение температуры тела и ухудшение общего самочувствия.
Лечение аллергии на солнце включает следующие мероприятия:
- В первую очередь нужно переместить пострадавшего в помещение с нормальной температурой и влажностью воздуха.
- При появлении покраснения и отека нужно сделать холодные компрессы. Можно использовать обычную воду или лекарственные травы.
- Необходимое лечение предусматривает использование медикаментозных средств, которые снимают покраснение и отек после ультрафиолетового воздействия.
- Для того чтобы снять симптомы солнечных ожогов, назначают мази и кремы. Преимущественно используют Пантенол, Фенистил или Радевит. Они быстро устраняют отек и красные пятна после ультрафиолетового воздействия.
- Для того чтобы устранить аллергические реакции на коже, назначают антигистаминные препараты, например, Цетрин или Супрастин. Они позволяют устранить красные пятна и болевые ощущения после солнечного воздействия.
- Для восстановления кожи после ультрафиолета назначают витамины, например, группы В и Е. Они поддерживают молодость и красоту кожных покровов, ускоряют процесс регенерации пораженных тканей.
- Нужно увеличить питьевой режим и очистить организм от шлаков. Назначают сорбенты, которые выводят ядовитые вещества из организма.
Существует много народных рецептов, которые помогают снять первые симптомы солнечных ожогов и восстановить кожу после ультрафиолетового воздействия.
Можно попробовать такие народные методы:
- Холодные компрессы с отваром ромашки прекрасно успокаивают кожу после ультрафиолетового воздействия. Готовим отвар согласно инструкции от производителя.
- Аллергия на солнце проявляется в виде покраснения и отека кожных покровов. Избавиться от нее можно с помощью сырого картофеля или огурца. Овощи измельчаем и делаем компрессы. Можно повторять процедуру несколько раз в день до полного снятия всех симптомов солнечного ожога.
- Сок капусты также быстро успокаивает кожу после ультрафиолета.
- Сок алоэ прекрасно восстанавливает кожные покровы, приостанавливает воспалительный процесс. Можно использовать свежий сок или готовую настойку для протирания пораженной кожи.
Чтобы избежать аллергической сыпи после загара, следует придерживаться простых правил:
- Загорать можно только до 10 часов утра или после 17 часов вечера.
- Обязательно нужно использовать солнцезащитные средства с фактором от 50. Такие кремы нужно наносить на чистую кожу каждые 1,5 часов или после каждого контакта с водой.
- Нужно прекратить прием медикаментозных средств, влияющих на гормональный фон.
- Людям, склонным к аллергии, нужно принимать антигистаминные препараты.
- Нельзя загорать с декоративной косметикой. По 2:00 до выхода на солнце нужно принять прохладный душ.
- Людям с белой кожей нужно загорать под зонтиком.
- Обязательно нужно надевать шляпу с широкими полями и светлую одежду из натуральных тканей.
Красными пятнами на теле может проявляться около 50 дерматологических патологий. Подобным образом организм реагирует на контакт с аллергенами и заявляет о неполадках в работе внутренних органов.
Локальной гиперемией (покраснениями) на коже проявляются инфекционные патологии вирусной, бактериальной и грибковой природы. Чтобы установить причину появления пятен, необходима консультация врача.
Иногда красные пятна не связаны с внутренними патологиями или инфекциями. Они возникают из-за нарушения строения кожи и функционирования ее клеток. Причины тому — заболевания иммунитета, последствия перенесенных инфекций или повреждений дермы.
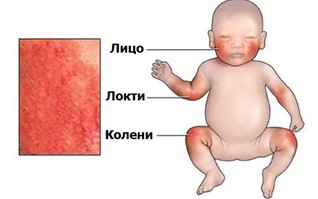
Заболевание, причины которого окончательно не установлены. Ему больше подвержены дети от 3 месяцев до 3 лет. Проявляется красными пятнами на разгибательных поверхностях (коленках, локтях). У маленьких детей пятна нередко появляются на щеках, лбу, шее. Гиперемия сопровождается:
- шелушением или мокнутием;
- зудом;
- усиленным ороговением кожи.
Патологию считают наследственной. Она выступает признаком повышенной восприимчивости организма к аллергенам. У близких родственников может быть чувствительность к медикаментам, продуктам, шерсти животных, а у ребенка – атопический дерматит.
С первыми признаками заболевания необходимо обратиться к педиатру. В периоды обострения назначают гели для купания, которые увлажняют кожу (эмолаты), гипоаллергенные эмульсии (Ойлатум, Топикрем). Эти средства хорошо снимают зуд и шелушения.
Чтобы купировать проявления болезни назначают пимекролимус или такролимус (Топикрем, Дермалекс). В тяжелых случаях требуется применение топических глюкокортикостероидов и системных антигистаминных препаратов.
Для повышения эффективности лечения требуется гипоаллергенная диета.
В начале развития заболевания на теле больного появляются красные округлые пятна. По мере развития гиперкератоза и воспалительного процесса они возвышаются над кожей, покрываются серебристыми крупными чешуйками. Подложка остается гиперемированной (красной). Такие образования на коже называют бляшками. Наиболее характерные зоны – кожа на предплечьях, коленки, тыльная сторона ладоней. Бляшки увеличиваются в размерах, сливаются, превращаются в одну сплошную шелушащуюся зону. Из-за хронического воспаления и травм повышается риск инфицирования кожи бактериями.
Лечение псориаза длительное. Даже при использовании дорогостоящих препаратов, патология не излечивается полностью. В силах медиков – добиться устойчивого рецидива.
Для этого назначают препараты местного действия на основе гормонов (Локоид, Белосалик, Флуцинар), мази с кератопластическими веществами (Уродерм, Псорикап), гомеопатические средства (Псориатен).
В тяжелых случаях назначают фототерапию.
Аутоиммунное поражение кожи. Начинается с гиперемированного пятна на лице в форме бабочки. Сыпь распространяется по телу (шее, плечам, груди) пятнами, сопровождается отечностью. На поверхности пятен появляются беловатые шипообразные выступы. Гиперкератоз сопровождается болью.
Волчанку лечат местными и системными глюкокортикостеридами (мазь Преднизолон, Гидрокортизон, Синафлан). Назначают детоксикационную терапию, цитостатические препараты и иммунодепрессанты.
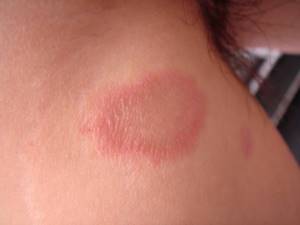
Несмотря на название, не относится к инфекционным заболеваниям. Болезнь начинается с появления красного пятна на теле, чаще на:
Несколько позже очертания становятся четкими, превращаются в выпуклый периферический валик. Центральная часть светлеет, нередко приобретает желтоватый окрас, покрывается беловатым мучнистым шелушением. Вокруг пятна образуются новые красные пятна. Они сливаются, формируя причудливые рисунки на теле. Интенсивность зуда варьируется
Болезнь имеет волнообразное течение. Новые пятна появляются каждые 7-14 дней. Общая продолжительность заболевания – 4-6 недель. Затем высыпания исчезают, без всякой терапии. Во время обострения важно не расчесывать сыпь. Микроповреждения могут стать входными воротами для бактериальной инфекции.
На коже больного появляются красные бесформенные пятна, в их центре можно заметить плотные узелки – папулы. Со временем они превращаются в поверхностные пузырьки. Когда они засыхают, появляются корочки. Высыпания сопровождаются воспалением кожи, отеком, зудом, иногда болью. Природа болезни также не выяснена окончательно.
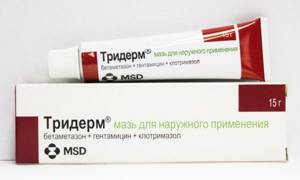
Для лечения назначают мази с комбинированным составом. Зачастую с гормональным, антибактериальным и противогрибковым компонентом (Тридерм, Целестодерм, Триакутан). Для успешной терапии необходимо устранить этиологический фактор (эндокринные нарушения, хронические инфекционные патологии, иммунодефицит). Иногда лечение растягивается на 5-15 месяцев.
К сложным дерматологическим проблемам аутоиммунной природы относят дерматомиозит, склеродермию. Лечение таких патологий должно быть комплексным, контролировать его должен врач-ревматолог.
Красную сыпь на коже способны провоцировать вирусные, бактериальные и грибковые инфекции. Самые распространенные вирусные заболевания – корь и краснуха.
Оба сопровождаются появлением красных пятен, узловатой или пузырьковой сыпи. Вирусные поражения проявляются общей слабостью, повышением температуры тела, выраженным кожным зудом.
Лечение симптоматическое, назначается в условиях инфекционной больницы.
Полиморфную (разнообразную) сыпь, которая развивается из красных бесформенных пятен, провоцирует вирус ветряной оспы. При первичном заражении возникают характерные для ветрянки симптомы (сыпь с корочками, температура, слабость, катаральные симптомы).
После полного излечения вирус остается в организме. При снижении иммунитета реактивируется, вызывая опоясывающий лишай. Болезнь проявляется красноватыми пятнами по одну сторону тела (на пояснице, ребрах, боках). Они превращаются в везикулярную сыпь.
Эрозии, оставшиеся после вскрытия пузырьков, покрываются горочками. Характерный признак опоясывающего герпеса – боль по ходу пораженных нервов, слабость, ломота в теле. Для лечения назначают противовирусные препараты, иммуностимуляторы.
Для устранения невралгических болей – физиопроцедуры и санитарно-курортное лечение.
Бактериальные инфекции развиваются на фоне проникновения в кожу патогенных бактерий (стрептококк, стафилококк, возбудитель сифилиса). Стрептококк может вызывать стрептодермию, нарывы.
Сразу после поражения возникают красные пятна и только потом – воспаление и отек. Стрептококковое поражение слизистой горла приводит к скарлатине.
Эта патология также сопровождается появлением пятен и мелкой сыпи на коже (а также высокой температурой, выраженной болью в горле, слабостью).
Наиболее частыми провокаторами пятен на теле выступают грибки. Заразиться ими можно от больного человека, животного, во время контакта с обсемененными спорами предметами. Чаще поражается кожа конечностей, в складках тела, однако распространяться пятна могут и по всему телу. Некоторые грибковые инфекции развиваются не из-за заражения, а при снижении иммунитета.
Патологию провоцируют грибки, в норме проживающие на коже. При нарушениях в работе клеточного иммунитета или изменении состава кожной микрофлоры они усиленно размножаются в роговом слое, нарушая выработку кожного пигмента меланина. На теле (зачастую в местах наибольшего потения) появляются розово-коричневые зудящие пятна. Поверхность их шершавая, покрыта мучнистыми чешуйками. Без лечения сыпь распространяется по коже, а спустя 1-2 недели трансформируется в белесые пятнышки.
Для лечения назначают местные противогрибковые препараты (Клотримазол, Кетодин, Ламизил). Их наносят локально на высыпания 1-2 раза в сутки. Обработки ускоряют исчезновение шелушения, однако даже после лечения остаются апигментированные (белесые) участки кожи.
Развивается на фоне заражениями грибками из класса трихофитонов. Они поражают поверхностные и глубинные слои эпидермиса, а также придатки кожи.
Пятна возникают на теле, голове, окружены отечным, гиперемированным периферическим валиком, сильно зудят. Чаще всего поражается кожа рук и волосистых участков тела. В некоторых случаях – кожа в паху и стоп.
В отсутствие лечения пятна увеличиваются в размерах, сливаются, образуют обширные участки воспаления.
Для лечения трихофитии назначают обработки местными антимикотиками (Экзодерил, Кетоконазол, Эконазол), йодом и серной мазью, системные противогрибковые препараты (Флуконазол, Тербинафин, Изоконазол).
Возникает из-за усиленного размножения грибков на коже волосистых участков тела. Сопровождается нарушением в работе сальных желез. Чрезмерная или недостаточная выработка кожного сала ведет к гиперкератозу, сухости или жирности кожи.
В волосах появляется перхоть, не удаляющаяся при обычных гигиенических процедурах. В запущенных случаях воспаленные пятна образуются на лице, шее, в зоне за ушами, по линии роста бровей, на подбородке. Позже они густо покрываются белыми или желтоватыми чешуйками.
Практически всегда себорея сопровождается сильным зудом.
Лечение заключается в использовании противогрибковых шампуней и гелей (Низорал, Тербинакод), лосьонов с противогрибковыми компонентами (Бифон), общем укреплении иммунитета.
Грибковое поражение кожи, проявляющееся покраснениями, шелушениями и зудом на ее поверхности. Чаще всего развивается в потеющих складках. Склонность к заболеванию есть у мужчин и людей с ожирением.
У них диагностируют паховую эпидермофитию. На участках повреждения отмечается усиленная потливость, секреты кожи имеют неприятный запах. При отсутствии лечения в указанных зонах появляются болезненные эрозии.
Все инфекционные заболевания должен лечить врач. Самолечение недопустимо, так как перечисленные заболевания передаются при близких телесных контактах.
Появление красных пятен на коже может быть связано с аллергическими реакциями. Интенсивность зуда отличается, в зависимости от количества аллергена и степени чувствительности к нему организма.
Аллергию вызывают продукты, лекарства, бытовая химия, косметические средства, ткани, красители и прочие вещества. Наиболее типичное проявление аллергии – крапивница.
На коже появляются бесформенные ярко-розовые пятна, ткани в этой зоне отечные, могут образовываться узелки или пузырьки, похожие на ожог от крапивы. Наиболее характерные места для сыпи – шея, грудь, лицо, внутренняя поверхность предплечий и бедер.
Крапивницу лечат системными антигистаминными препаратами (Дезлоратадин, Тавегил, Фексофаст), а также мазями с гормональными компонентами (Синафлан, Бетасалик, Кремген). При выраженном зуде назначают Псило-Бальзам и гель Фенистил.
Летом красные пятна на теле часто появляются у светлокожих людей. Состояние называют фотодерматозом или аллергией на ультрафиолет. При чувствительности к солнечному излучению у человека появляются пятнышки, похожие на крапивницу. Они могут болеть, чесаться, провоцировать чувство стянутости. Лечение аналогичное крапивнице.
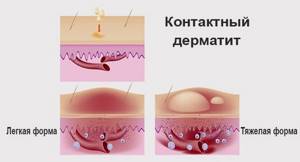
Осложненный вариант аллергии – контактный дерматит. Развивается вследствие прямого воздействия на кожу аллергенов.
Пятна, отечность и шелушения появляются непосредственно в местах соприкосновения кожи с раздражителем. Хронические аллергические реакции дермы заканчиваются развитием экземы.
При ней на коже появляются красные пятна, густо покрытые чешуйками. Периодически они воспаляются, зудят, поверхность мокнет.
Красные пятна на коже могут появляться вследствие нарушений в работе нервной системы. Наиболее часто этот симптом провоцируют вегетососудистые расстройства.
У чувствительных людей сыпь образуется на фоне стресса, перевозбуждения, физического или психоэмоционального истощения.
Характерная особенность таких высыпаний – внезапное появление и исчезновение, отсутствие других симптомов (таких как слабость, тошнота, суставные боли).
Иногда пятна сопровождают гипертермию и лихорадку. Явление вызвано нарушением теплообмена и тонуса периферических сосудов. Из-за перегрева они расширяются, что внешне выглядит, как розовые пятна на коже. Симптом исчезает спустя несколько часов после снижения температуры тела.
В редких случаях эритема (красноватые пятна) выступает следствием интоксикации (из-за лекарств, алкоголя, химических веществ, токсинов).
Крупное красное пятно может возникать вокруг места укуса клеща. Такая реакция указывает на инфицирование спирохетами и лечится антибиотиками.
При выявлении красных или розовых пятен на коже не следует бить тревогу. Вполне возможно, они исчезнут самостоятельно спустя 3-4 часа. Если этого не случилось, следует обратить внимание на общее состояние больного, наличие других симптомов. Обратиться к врачу нужно, если:
- пятна сильно зудят;
- увеличивается их количество;
- в зоне покраснения образуются узлы или пузыри;
- больной страдает от слабости, головокружения, сильной суставной боли;
- присутствует тошнота, рвота, боль в правом подреберье;
- повышается температура тела;
- увеличены лимфоузлы.
При таких симптомах нужно обратиться к дерматологу. При необходимости, врач даст направление к другому специалисту.
Красные пятна на теле выступают частью симптомокомплекса огромного количества заболеваний. Самостоятельно определить их причину бывает тяжело. Наличие зуда может указывать на аллергию или инфекцию. Чтобы точно установить природу пятен, потребуется анализ крови, мочи, микроскопическое исследование соскоба с пораженной кожи.
источник