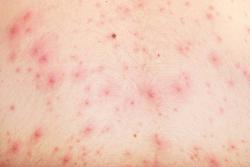
Кожа человека очень чувствительный орган. На коже отражаются многие сбои и непорядки в работе организма человека. Одни из таких значимых сигналов является сыпь на пояснице.
Сыпь может выглядеть по-разному. На коже могут появиться пятна, точки, узелки, бляшки и пузырьки. Цвет их может быть от бледно-розового до красного и коричневого. Сыпь может чесаться, зудеть или, наоборот, не доставлять никакого дискомфорта. Обязательно нужно обратиться к врачу для выяснения причины кожных высыпаний.
Сыпь на пояснице у человека может появиться по ряду причин:
- Аллергическая реакция — это одна из самых распространенных причин.
- Появление сыпи может спровоцировать инфекция. Это может быть началом заболеваний, таких как корь, краснуха, ветряная оспа, менингит или скарлатина. При этом повышается температура тела, чувствуется слабость и недомогание.
- Еще одной причиной может быть наличие паразитов. Вызвать сыпь в таком случае могут демодексы или чесоточные клещи. Сыпь сопровождается сильным зудом. Заболевание чесотка очень заразно, поэтому нужно в обязательном порядке принять необходимые меры.
- Сыпь на пояснице может свидетельствовать и об ослабленном иммунитете. Причиной может быть физическое и умственное перенапряжение, плохое питание, недосып. После того как человек правильно организует свой образ жизни, сыпь может пройти.
- Реакция на повышенное ультрафиолетовое излучение тоже может быть в виде сыпи на пояснице.
- Нарушение работы желудочно-кишечного тракта также иногда проявляется в виде сыпи.
- Причиной сыпи на пояснице могут быть псориаз, болезнь Лайма, герпес, сифилис.
Высыпания на пояснице могут быть инфекционные и неинфекционные.
Неинфекционная сыпь может быть, как реакция на аллерген и проявляться в виде крапивницы или контактного дерматита.
- Сыпь при крапивнице выглядит как припухлые пятна или волдыри розового цвета. Сыпь появляются как аллергия на продукты питания, лекарство или укусы насекомых. Кожа зудит, покалывает и жжет при прикосновении.
- Сыпь при контактном дерматите появляется именно там, где происходит контакт с раздражителем. В районе поясницы сыпь часто появляется как аллергия на одежду.
Другие высыпания могут появиться в результате гормонального сбоя в организме.
Инфекционные высыпания могут иметь вирусную природу, как, например, при опоясывающем лишае. При сниженном иммунитете на коже появляются нечеткие пятна, которые превращаются в болезненные пузырьки. После исчезновения сыпи остается легкая пигментация. Если сыпь сопровождается зудом и жжением, в лечении используют гормональные средства.
Во время гормональной перестройки в подростковом возрасте на теле, в том числе и на пояснице появляются высыпания. Угревую природу сыпи легко определит врач дерматолог. Сыпь появляется из-за закупорки сальных желез. Лечение проводится на основе антисептических препаратов. Лечение лучше не затягивать, чтобы ни остались шрамы.
Когда у ребенка на пояснице появляются прыщи или красные пятна, возникает множество вопросов: чем вызвана сыпь, что это за сыпь и как лечиться. Прежде чем избавить ребенка от неприятных ощущений зуда и жжения, нужно установит причину кожных высыпаний.
Самым распространенным заболевание, которое сопровождается сыпью, является ветряная оспа. Заболевание вызвано вирусом, который относится к разряду герпеса. Сыпь может быть как по всему телу, так и на отдельных участках. На теле появляются пузырьки, внутри которых находится жидкость. Затем пузырьки лопаются, образуя корочки. Для того чтобы в образовавшиеся ранки не попала инфекция, их нужно обрабатывать зеленкой или марганцовкой. Обрабатывать корочки нужно до их полного исчезновения. С момента проникновения вируса в организм до первых высыпаний может пройти около двадцати дней. Заболевание заразно. У переболевшего ребенка пожизненно вырабатывается иммунитет.
При заболевании корью у ребенка на пятый день появляется сыпь в виде красных пятен, которые сливаются. Появлению сыпи предшествует кашель, конъюнктивит, насморк и повышенная температура.
Скарлатина считается одним из самых тяжелых инфекционных заболеваний у детей. Начинается с боли в горле и высокой температуры и ангины. Появляется мелкая розовая сыпь. Характерным признаком, который заметен на второй-четвертый день болезни, является ярко – красный язык у ребенка.
Сыпь при краснухе особенно обильна. Появление сыпи сочетается с увеличением лимфатических узлов на затылке. Заболевание похоже на легкую простуду. После выздоровления сыпь исчезает, не оставляя следов.
Менингококковая инфекция у детей тоже сопровождается сыпью. Основными симптомами является высокая температура и резкое ухудшение состояния ребенка, сопровождающееся рвотой и нарушением сознания. В таком случае ребенка нужно немедленно отвезти в больницу
Сыпь на пояснице может быть и результатом аллергии . Аллергия может быть на продукты питания, на одежду, бытовую пыль, моющие средства или пуховые постельные принадлежности. Для определения точной причины аллергии нужно обратиться к аллергологу для проведения проб. После выявления аллергена, нужно убрать его причину.
Причиной высыпаний может быть потница — это самая безобидная сыпь. Она может появиться из-за перегрева или из-за недостаточного соблюдения правил гигиены. Потница чаще появляется у грудных детей.
источник
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Бывает ли сыпь на коже из-за половых инфекций?
Некоторые инфекции, передающиеся половым путем (ИППП), способны вызвать появление сыпи на коже. При этом сыпь может быть различной – от точек, пятен и пузырьков до язвочек, узелков и эрозий.
Сифилис является заболеванием, передающимся половым путем, для которого характерны различные проявления, в том числе и кожные высыпания.
Характерной для сифилиса сыпью на коже являются:
- Твердый шанкр. Первоначальным проявлением сифилиса является твердый шанкр – безболезненная, глубокая язвочка с твердыми краями, которая возникает в месте проникновения половой инфекции, обычно на гениталиях. Появляется через 2 – 3 недели после заражения и сохраняется 10 – 20 дней.
- Сифилитическая розеола. В период вторичного сифилиса наиболее частым проявлением его на коже является сифилитическая розеола. Это розоватые или бледно-розовые пятна, которые не выступают над окружающей кожей, являются гладкими, имеют размеры до 1 см.
- Папулезный сифилид. Другим частым проявлением этого венерического заболевания является папулезный сифилид. Это полусферические уплотнения кожи размером до 5 мм, эластичные, округлые. Цвет сначала розовый, затем может стать медно-красным или даже синим. Поверхность гладкая, на поздних стадиях может шелушиться.
При сифилисе может возникать множество других высыпаний и поражений кожи в виде узелков, пятен, крупных уплотнений, зон облысения и др.
Генитальный герпес является половой инфекцией вирусной природы. Для него характеры высыпания в виде мелких пузырьков (везикул), которые располагаются отдельно, либо группами. Размер везикул составляет 2 – 3 мм. Сыпь расположена в области половых органов. Кожа под герпетическими везикулами может быть покрасневшей, раздраженной.
Чесотка является паразитарным заболеванием, которое вызывает микроскопический клещ. Главным проявлением данной патологии является сильный зуд, который усиливается в ночное время. Связанно это с тем, что чесоточный клещ прогрызает ходы в верхних слоях кожи и откладывает там яйца. Другим проявлением является сыпь, которая вначале носит характер небольших сливающихся узелков, а затем приобретает форму мелких пузырьков. Данные высыпания могут быть как парными, так и рассеянными. При внимательном рассмотрении кожи можно заметить сероватые линии – чесоточные ходы. Чаще всего заболевание локализуется на коже предплечья, локтевого сустава, подмышек, вокруг соска, около пупка, на половых органах, между пальцев.
Одним из осложнений хламидиоза является синдром Рейтера, который сочетает в себе поражение органов мочеполовой системы, суставов и слизистой оболочки глаз. При этом возможно возникновение сыпи в виде красноватых пятен на теле или язвочек на половых органах.
Вирус папилломы человека вызывает разрастание кожи в области половых органов. Эти выросты называются остроконечными кондиломами, и представляют они собой уплотнения телесного цвета, растущие на тонкой ножке. Они мягкие на ощупь, безболезненные.
При кандидозе (грибковая инфекция) у мужчин появляется мелкая красноватая сыпь на головке полового члена. Кроме того, возможно возникновение белого налет на слизистой оболочке полового члена и крайней плоти. У женщин подобные высыпания крайне сложно заметить самостоятельно.
источник
Поговорим о том, при каких ИППП сыпь может появиться, и как она выглядит.
Один из частых симптомов ИППП – сыпь. Она может появляться как на половых органах, так и по всему телу.
Чтобы обнаружить сам факт появления высыпаний при ИППП, достаточно провести осмотр. Нужно изучить при хорошем освещении промежность, мошонку, половой член.
Увидеть сыпь при ИППП на половых органах совсем не трудно. Еще легче обнаружить сыпь при ИППП на теле. Она может быть везде: на животе, спине, на конечностях.
Сыпь при ИППП нередко появляется в закрытых участках тела. Она может поражать не только кожу, но и слизистые оболочки. Иногда можно обнаружить сыпь при ИППП во рту. Она чаще появляется у женщин после орального секса.
После анального секса может появляться сыпь при ИППП в заднем проходе.
Одна из наиболее частых причин высыпаний – это генитальный герпес. При этой ИППП сыпь в промежности и на половых органах выглядит как пузырьки с жидкостью. Она формируется на покрасневшей коже. Болезнь проявляется не только сыпью.
При ИППП симптомы появляются и другие:
Иногда при этой ИППП сыпь на яичках и гениталиях появляется в виде единичных пузырьков. При тяжелом течении их может быть очень много. Тогда везикулы сливаются между собой. В них может появляться гной или кровь. После разрешения морфологических элементов остаются корочки.
Высыпания при сифилисе появляются на вторичной стадии этого заболевания. При этой ИППП локализация сыпи может быть различной.Она появляется по всему телу, а не только формируется на гениталиях.
Основные характеристики сыпи при ИППП, вызванной бледной трепонемой:
- основная локализация сыпи при ИППП – конечности, ягодицы, лицо
- характер сыпи – папулёзная, пятнистая, розеолёзная, изредка – везикулёзная
- эрозии в местах мацерации кожи
Основные виды сыпи при ИППП:
- папулы – бесполостные морфологические элементы красного цвета, возвышающиеся над поверхностью кожи
- пятна – не возвышаются над кожей, имеют чёткие границы
- розеолы – маленького размера пятна, появляются в большом количестве
- везикулы – пузырьки маленького размера, наполненные жидкостью
Высыпания наблюдаются только в острой фазе ВИЧ-инфекции. Они характерны для 70% пациентов. Высыпания появляются в виде папул или пятен.
Локализуются по всему телу. Во рту могут появляться язвы.
Сопутствующие симптомы:
Реже появляются диарея, боль в мышцах, тошнота, головная боль, похудение.
Гепатиты В и С тоже передаются половым путем. Для этих инфекций характерна геморрагическая сыпь.
Появляются подкожные кровоизлияния.
Реже формируется пятнисто-папулёзная сыпь. Она возникает перед желтухой. Для неё характерно симметричное расположение морфологических элементов. В центре каждого из них можно обнаружить участок шелушения.
Лобковой педикулёз или фтириаз – это не инфекция, а паразитарное заболевание. Его тоже относят к патологиям с половым путем передачи.
Возбудитель – лобковая вошь.Она имеет размеры 1-1,5 мм. Насекомое перебирается от одного партнера к другому по лобковым волосам во время секса. Нередки случаи заражения даже без контакта, через постельное бельё.
Лобковая вошь питается кровью. В местах укусов на коже появляются папулы и пятна.
Они не исчезают при надавливании стеклом. Могут иметь размеры 0,5-1,5 см. Для заболевания характерным считается сильный зуд. В местах расчёсов появляются корочки. При бактериальных осложнениях появляются пустулы – это полости, наполненные гноем.
При гонорее сыпь обычно не появляется. Изредка формируются высыпания на головке члена. Они выглядят как красные пятна.
Но одним из осложнений гонореи, хламидиоза или уреаплазмоза может стать синдром Рейтера.
Сыпь при ИППП в этом случае вызвана не самими микроорганизмами, а циркулирующими в крови иммунными комплексами. При синдроме Рейтера происходит поражение кожи, суставов, а иногда и внутренних органов. Появляются красные пятна.
Их основная локализация:
- головка полового члена
- полость рта
На других участках кожи тоже могут формироваться высыпания. Они чаще всего выглядят как папулы, реже – эритематозные пятна.
Сроки появления
Как скоро появляется сыпь при ИППП после заражения, зависит от конкретной инфекции. При герпесе первые морфологические элементы появляются через неделю.
При гонорее на члене пятна могут появиться уже на 2-3 день после заражения. Синдром Рейтера и сыпь на коже при бактериальных ЗППП может развиться спустя несколько месяцев после инфицирования. При ВИЧ высыпания появляются через 2 недели. При фтириазе – с первых дней. Сыпь при ИППП у беременных может появиться раньше по причине физиологического иммунодефицита в первом триместре.
Какие анализы назначит врач, зависит от:
- расположение сыпи
- её внешнего вида
- данных анамнеза
- сопутствующих симптомов
При неустановленном источнике инфицирования ИППП, как правило, все пациенты обследуются на такие заболевания:
Если присутствуют симптомы уретрита, обычно берутся анализы на венерические инфекции бактериального происхождения.
Вначале берется мазок, который исследуется под микроскопом. Затем может быть назначена диагностика ПЦР на хламидиоз, гонорею, уреаплазмоз, микоплазмоз, трихомониаз. Может потребоваться мазок на флору. При появлении пузырьков проводится исследование на генитальный герпес.
Не всегда сыпь имеет инфекционные причины.
Дифференциальную диагностику врач может проводить с использованием соскоба кожи. Материал исследуется под микроскопом.
Сама сыпь обычно лечения не требует. Лечить нужно инфекцию, которая её вызвала.
Хотя иногда применяется и симптоматическая терапия.
Больному назначают антигистаминные средства, чтобы уменьшить зуд. Реже применяются топические кортикостероиды.
Основа терапии – это уничтожение возбудителя ИППП.
При герпесе назначается ацикловир. При грибковых заболеваниях – антимикотики. При бактериальных ЗППП – антибиотики.
При лечении ИППП сыпь проходит через разные промежутки времени – от нескольких дней до нескольких недель.
Всё зависит от:
- адекватности назначенного лечения
- своевременности обращения пациента к специалисту
- вида инфекции
- степени тяжести заболевания
- состояния организма (иммунитет, сопутствующие патологии и т.д.)
Лечением большинства заболеваний с половым путем передачи занимается врач-венеролог.
Иногда эту функцию берут на себя уролог у мужчин или гинеколог у женщин.
При обнаружении ВИЧ или вирусных гепатитов врач направляет больного к инфекционисту. В случае появления сыпи на теле или на половых органах, вы можете обращаться в нашу клинику. Здесь ведут приём узкие специалисты. Они помогут определить причину сыпи и назначат адекватное лечение.
При появлении сыпи с подозрением на ИППП обращайтесь к грамотным дерматовенерологам.
источник
Венерические заболевания – это группа инфекционных болезней, преимущественно передающихся половым путем. В медицинской практике часто применяется аббревиатура ИППП или ЗППП. Важно понимать, что все венерические заболевания относятся к ИППП, но среди ИППП выделяют и другие инфекции, передающиеся гемоконтактным (ВИЧ, вирусные гепатиты) или иным путем. Какая патология представляет опасность для мужчин и что следует знать о венерических заболеваниях?
Венерические заболевания относятся к инфекциям, передающимся половым путем
Традиционно к венерическим заболеваниям относятся следующие состояния:
- трихомониаз;
- гонорея;
- хламидиоз;
- сифилис;
- ВПЧ-инфекция;
- генитальный герпес;
- ЦМВ-инфекция;
- микоплазменная инфекция, вызванная Mycoplasma genitalium.
Внешние проявления уреаплазмоза
Инфекция, вызванная возбудителем Mycoplasma hominis
Особое положение занимают урогенитальный кандидоз, уреаплазменная и микоплазменная инфекция, вызванная Mycoplasma hominis. Возбудители этих заболеваний присутствуют в организме практически каждого человека и относятся к нормальной микрофлоре. Могут передаваться половым путем, однако как ИППП не рассматриваются. Несмотря на это, указанные инфекции обычно изучаются вместе с классическими ЗППП, поскольку нередко сопутствуют хламидиозу, трихомониазу и другим инфекционным заболеваниям.
Редкие венерические заболевания:
- паховая гранулема;
- венерическая лимфогранулема;
- мягкий шанкр;
- контагиозный моллюск;
- фтириаз (заболевание, вызываемое лобковой вошью).
Основной путь передачи венерических заболеваний – половой. При этом следует учитывать несколько важных аспектов:
- Передачи инфекции возможна при любом варианте секса. Наибольшая вероятность заражения отмечается при орально-половом контакте.
- Совместное использование различных сексуальных игрушек значительно повышает риск заражения.
- Вероятность инфицирования увеличивается при несоблюдении правил личной гигиены до и после секса.
- Возбудитель заболевания может находиться в сперме, на слизистых оболочках, в слюне, в крови (реже в моче). Передача инфекции в редких случаях возможна и через поцелуй.
- Большинство патогенных микроорганизмов не устойчивы во внешней среде, однако это не исключает полностью контактно-бытовой путь передачи. Заразиться можно через общие полотенца или белье, при посещении сауны, бани, бассейна.
ИППП может заразиться совершенно любой мужчина независимо от возраста и социального статуса. Достаточно единственного незащищенного полового контакта, чтобы приобрести весь букет неприятных болезней. Коварство венерических заболеваний у мужчин заключается в том, что многие ИППП протекает бессимптомно или со смазанной симптоматикой. В дальнейшем инфекция переходит в хроническую форму, что приводит к развитию серьезных осложнений вплоть до эректильной дисфункции и бесплодия.
Каждая инфекция имеет свои специфические симптомы, однако существуют и общие признаки, благодаря которым можно заподозрить неполадки в организме:
- необычные выделения из полового члена (серо-белые, желтые, зеленые, творожистые), сопровождающиеся появлением неприятного запаха;
- зуд или жжение;
- дизурические явления: частое и/или болезненное мочеиспускание, жжение при опорожнении мочевого пузыря;
- появление сыпи на коже половых органов или на других участках тела;
- тянущие боли внизу живота, в промежности, пояснице;
- появление на коже половых органов язв, эрозий, бородавок и иных непонятных элементов;
- боль во время секса;
- увеличение паховых лимфатических узлов;
- повышение температуры тела.
Зная, как проявляет себя та или иная болезнь, можно вовремя заметить опасные симптомы и разработать оптимальную тактику обследования с учетом всех имеющихся данных. Среди распространенных венерических заболеваний следует выделить такие:
Возбудитель: Neisseria gonorrhoeae (гонококк).
Поражение ротоглотки при гонорее
Гонорея может поразить конъюнктивы глаз
Инкубационный период (время от заражения до возникновения первых симптомов): 3-7 дней.
Органы-мишени: слизистые оболочки уретры, яичка и его придатка, прямой кишки, семенного канатика, мочевого пузыря, мочеточника, почек. Возможно поражение ротоглотки и конъюнктивы.
- обильные гнойные выделения из мочеиспускательного канала;
- зуд и жжение в области уретры;
- дискомфорт при мочеиспускании;
- учащенное мочеиспускание;
- боль во время секса.
Болезнь характеризуется гнойными выделениями, но может протекать и бессимптомно
У половины мужчин отмечается бессимптомное течение болезни. У остальных первым симптомом является нарушение мочеиспускания и появление патологических выделений из уретры.
- микроскопия мазка;
- бактериологический посев;
- ПЦР.
Схема лечения: антибиотики, к которым чувствителен гонококк (преимущественно цефалоспорины и аминогликозиды).
Возбудитель: Trichomonas vaginalis (влагалищная трихомонада).
Инкубационный период: 1-4 недели.
Органы-мишени: уретра, мочевой пузырь, семенные пузырьки, простата.
- слизистые желтоватые выделения из уретры;
- зуд и жжение при мочеиспускании;
- боль в промежности, отдающая в прямую кишку;
- боль во время секса;
- эрозии на коже полового члена.
На фото поражение кожи полового члена трихомонадой
При первом попадании в организм трихомонада всегда вызывает развитие уретрита – воспаление мочеиспускательного канала. Симптомы простатита и везикулита возникают позже. У 50% мужчин трихомониаз протекает бессимптомно.
- микроскопия мазка;
- бактериологический посев (при асимптомном течении);
- ПЦР.
Схема лечения: противопротозойные препараты (метронидазол и аналоги).
Возбудитель: Chlamydia trachomatis (хламидия).
Инкубационный период: 2-4 недели
Органы-мишени: мочеиспускательный канал, яички и придатки, аноректальная область, ротоглотка, конъюнктива, суставы.
- скудные слизисто-гнойные выделения;
- жжение, зуд и боль при мочеиспускании;
- боль внизу живота.
В преобладающем большинстве случаев хламидиоз протекает бессимптомно. Болезнь может давать о себе знать на начальных этапах в виде затяжного вялотекущего уретрита с появлением характерных выделений. Боль и другие симптомы выражены не слишком ярко.
Схема лечения: антибактериальные препараты (макролиды, тетрациклины).
Возбудитель: Treponema pallidum (бледная трепонема).
Инкубационный период: 2-8 недель (возможно от 8 до 190 дней).
Органы-мишени: слизистые оболочки половых органов, кожа, внутренние органы, нервная система.
Первым симптомом сифилиса считается появление твердого шанкра – язвы на месте первичного внедрения трепонемы. Язва не болит, не беспокоит, заживает самостоятельно в течение 3-6 недель. Эта стадия носит название первичный сифилис.
Твердый шанкр при первичном сифилисе
Множественные высыпания — признак вторичного сифилиса
Спустя 8 недель после первых симптомов отмечается возникновение кожной сыпи, повышение температуры тела. Так проявляется вторичный сифилис. При отсутствии терапии возможно развитие третичного сифилиса со значительным поражением кожи, костей и суставов, внутренних органов и нервной системы.
Третичный сифилис характеризуется кроме внешних проявлений поражением внутренних органов, суставов и нервной системы
Методы диагностики: серологические исследования для выявления антител к бледной трепонеме.
Схема лечения: антибактериальные препараты (пенициллины, тетрациклины, цефалоспорины, макролиды).
Возбудитель: вирус простого герпеса 1 и 2 типа / цитомегаловирус.
Инкубационный период: 20-60 дней.
Органы-мишени: слизистая половых органов, мочевыделительного тракта, ротовой полости, глаз.
Герпетические высыпания на гениталиях
Фото герпеса на половом члене
- высыпания на половых органах (мелкие сгруппированные пузырьки, наполненные прозрачным содержимым);
- зуд и боль в области высыпаний;
- проявления общей интоксикации (повышение температуры, озноб, головная боль, слабость).
Отмечается хроническое течение болезни с периодами обострения и ремиссии. Полное избавление от вируса невозможно. После стихания симптомов болезнь переходит в скрытую форму. В организме ВПГ и ЦМВ сохраняются на протяжении всей жизни.
Генитальный герпес поражает слизистую половых органов и мочевыделительного тракта
Методы диагностики: ПЦР, ИФА.
Схема лечения: противовирусные средства (ацикловир), препараты для повышения иммунитета.
Возбудитель: Ureaplasma urealyticum (уреаплазма). Является представителем нормальной микрофлоры.
Органы-мишени: уретра и другие отделы мочевыделительной системы.
При уреаплазмозе поражается мочевыделительная система
Ureaplasma urealyticum — возбудитель уреаплазмоза
- скудные слизисто-гнойные выделения из уретры;
- зуд, боль и жжение при мочеиспускании;
- частое мочеиспускание;
- боль и дискомфорт в промежности, прямой кишке;
- боль во время секса.
Методы диагностики: бактериологический посев (диагностический титр выше 10 4 КОЕ/мл).
Схема лечения: антибиотики из группы макролидов только при выявлении уреаплазмы в высоком титре и наличии симптомов болезни.
Возбудитель: Mycoplasma genitalium (патогенный микроорганизм, относится к ИППП), Mycoplasma hominis (представитель нормальной микрофлоры).
Органы-мишени: уретра и других органы мочевыделительной системы.
Симптомы микоплазмоза схожи с признаками уреаплазмоза
Симптомы схожи с проявлениями уреаплазменной инфекции.
Методы диагностики: бактериологический посев (титр выше 10 4 КОЕ/мл) для M. hominis, ПЦР для M. genitalium.
Схема лечения: антибиотики из группы макролидов только при выявлении M. genitalium (в любом титре) или M. Hominis (в высоком титре) и при наличии симптомов болезни.
Возбудитель: дрожжеподобные грибы рода Candida (представитель нормальной микрофлоры).
Органы-мишени: головка полового члена, кожа аногенитальной области.
- зуд и жжение в аногенитальной области;
- покраснение и отек пораженной зоны;
- белый налет на пенисе;
- творожистые выделения;
- жжение при мочеиспускании.
Методы диагностики: микроскопическое исследование, бактериологический посев (диагностический титр выше 10 3 КОЕ/мл), ПЦР.
Схема лечения: противогрибковые препараты.
При появлении первых признаков венерического заболевания необходимо:
- Исключить половые контакты, чтобы не допустить передачи инфекции.
- Обратиться к урологу или дерматовенерологу.
- Пройти полное обследование у специалиста.
Поскольку врач не может на глаз определить заболевание, он назначает следующие анализы:
- мазок из уретры для микроскопического исследования;
- бактериологический посев отделяемого;
- ПЦР или ИФА на основные ИППП.
При подозрении на поражение органов таза назначается УЗИ. Дальнейшая тактика будет зависеть от полученных результатов.
При выборе конкретного препарата врач придерживается определенных правил:
Курс лечения подбирается после выявления возбудителя
- Схема терапии подбирается с учетом выявленного возбудителя болезни.
- Курс лечения может длиться от 7 до 14 дней и более. Не следует прерывать курс терапии самостоятельно – это грозит развитием лекарственной устойчивости и рецидивом болезни.
- В случае ИППП лечение проходят оба половых партнера. Иначе смысла от терапии нет, так как после интимной близости произойдет повторное заражение.
- Половые контакты на время лечения исключаются.
- После проведенной терапии показан обязательный контроль. Спустя 14 дней проводится повторное обследование. Если возбудитель присутствует в организме, схема терапии меняется.
- Во время лечения необходимо соблюдать правила личной гигиены, ежедневно менять белье, следить за чистотой полотенец.
- Особое внимание уделяется повышению иммунитета медикаментозными и немедикаментозными методами (рациональное питание, физическая активность, закаливание).
Профилактика венерических заболеваний включает отказ от случайных половых связей и использование презерватива. При появлении первых симптомов болезни следует обратиться к врачу. Показаться доктору нужно и при обнаружении ИППП у партнера.
источник
Венерические заболевания считаются инфекционными процессами, поскольку они развиваются из-за попадания в организм возбудителей. Их передача происходит посредством полового контакта, и иногда возможны другие пути заражения, такие как контактно-бытовой или трансмиссивный. Сыпь при венерических заболеваниях является ярким и специфическим признаком некоторых патологий.
Современная классификация выделяет первичные и вторичные признаки инфекций, передающихся половым путем. К первичным признакам болезни относятся поражения кожи и слизистых оболочек, которые возникают там, где произошло попадание возбудителей в человеческий организм. Вторичные, то есть общие, считаются ответом иммунной системы на токсическое влияние бактерий и вирусов на организм.
Первичными проявлениями чаще всего является сыпь при венерических заболеваниях – пузырьки, эрозии, шанкры, локальное покраснение. К общим обычно относится температурная реакция, выраженная слабость, вялость.
Следует отметить, что далеко не каждое заболевание, передающееся половым путем, сопровождается появлением высыпаний на коже. Самыми распространенными патологиями, которые сопровождаются таким неприятными симптомом, считаются следующие:
- сифилис;
- мягкий шанкр;
- паховый лимфогранулематоз;
- донованоз;
- герпес;
- хронические остроконечные кондиломы.
Это заболевание вызывает бледная спирохета, которая в подавляющем большинстве случаев передается при половом контакте. Примерно третья часть людей, занимавшаяся сексом без средств барьерной контрацепции с зараженным человеком, заражается сифилисом. Однако существует вероятность бытового пути передачи, но она ничтожно мала. Это объясняется тем, что возбудитель очень неустойчив к факторам внешней среды. Выделяются также вертикальный и трансмиссивный пути передачи.
Следует отметить, что высыпания при сифилисе могут быть различными в зависимости от стадии процесса. Выделяется первичный, вторичный, а также третичный сифилис.
Для первичного процесса характерно развитие твердого шанкра в том месте, где произошло внедрение возбудителя. Внешне оно напоминает язвочку около сантиметра в диаметре, при этом она абсолютно безболезненна. Спустя 4-6 недель образование заживает, даже при отсутствии лечения, но это вовсе не значит, что пациент выздоровел, поскольку инфекция продолжает развиваться. Затем наступает вторичный сифилис.
Для этого периода характерна розеолезная сыпь, которая покрывает все тело. Также, возникает генерализованный лимфаденит, то есть лимфоузлы воспаляются по всему телу. Возможна ситуация, когда интенсивность сыпи спадает, затем снова начинаются подсыпания. Вторичному сифилису достаточно часто сопутствует алопеция. Врачи говорят, что именно такая форма заболевания может «пародировать» абсолютно все патологии, сопровождающиеся кожными проявлениями.
Для третичной формы высыпания не характерны. В это время развиваются тяжелые патологии костей, внутренних органов, нервной системы.
Эта патология встречается там, где климат теплый и влажный. Больные заражаются при незащищенных половых контактах, вероятность заболевания достигает 50% при отсутствии барьерной контрацепции.
Сначала возникает красное пятно, которое соответствует месту внедрения возбудителя. На его месте со временем развивается небольшой гнойный пузырек. Он вскрывается, образуя язву с неровными краями. В отличие от сифилиса – она болезненная и имеет мягкую консистенцию.
Следующим этапом является воспаление лимфатических сосудов, за счет чего больной ощущает так называемые тяжи. Примерно через две недели воспалительный процесс достигает лимфатических узлов, которые поражаются в большом количестве. Внешне это напоминает бубоны, как при чуме. Поскольку в них происходит размножение инфекции, то они представляют собой гнойники, которые имеют тенденцию к вскрыванию на поверхности кожи.
Учитывая длительность этого воспалительного процесса, мягкий шанкр может одновременно проявляться красным пятном, изъязвлениями лимфоузлов, рубцами после их заживления. Без лечения возможны такие последствия, как гангрена половых органов.
Эта патология развивается под влиянием некоторых серотипов хламидий. Она очень редко встречается в странах Европы. Существует вероятность бытового пути передачи заболевания.
При заражении примерно через 10-15 дней на месте внедрения возбудителя появляется небольших размеров пузырек. Его можно не заметить, поскольку он очень маленький и всегда проходит сам по себе. Но, затем развивается лимфаденопатия, а кожа над лимфоузлами приобретает багровый окрас, возникает выраженная локальная болезненность. Затем эти бубоны вскрываются на кожу, из них вытекает желтоватый гной.
Среди осложнений процесса следует отметить ректо-вагинальные, уретеро-анальные и уретеро-вагинальные свищи. Отдаленными осложнениями могут стать слоновость, стриктуры уретры и прямой кишки.
Эта болезнь встречается в тропических странах. Возможна передача половым и контактным путями. Клиническая картина развивается медленно – сначала появляется узелок красного цвета на коже или слизистых оболочках половых органов, ануса, рта. С течением времени он изъязвляется. Дно у этой язвочки блестит, а края приподняты. Без лечения она продолжает свое развитие. Осложнения такие же, как и у пахового лимфогранулематоза.
Проявления этой патологии очень сходны с лабиальным герпесом, только болезненные пузырьки развиваются на гениталиях. Это и есть место внедрение возбудителя. Сыпи сопутствует зуд, жжение, гиперемия, отечность подлежащих тканей. Спустя 3-4 дня пузырьки вскрываются, образуя эрозии, из них выделяется прозрачная жидкость с желтоватым оттенком. Еще через 5-7 дней эрозии заживают, на их месте остается пигментация.
Эта патология вызывается вирусом папилломы человека. Она характеризуется разрастанием эпителия на месте внедрения вируса, которые внешне похожи на цветную капусту. У мужчин самыми частыми местами локализации является внутренняя поверхность крайней плоти, поверхность пениса. У женщин они могут располагаться на входе во влагалище. Достаточно часто такие образования можно встретить на языке, в перианальной области.
Соблюдение простых правил позволит снизить вероятность заражения венерическими заболеваниями. Лучше всего предупреждать эти патологии следующим образом.
- Использовать барьерные контрацептивы – презервативы. Они бывают мужскими и женскими. 100% гарантии, к сожалению, они дать не могут, но в подавляющем большинстве случаев заражение невозможно. Категорически запрещено одевать сразу два презерватива, поскольку из-за трения они рвутся. То есть в таком случае вероятность заражения такая же, как и без них.
- Применение различных фармацевтических препаратов – Мирамистин, Хлоргексидин, Гибитан. Они активны против большинства возбудителей, но условием их использования является применение в течение первых двух часов после половой близости.
Следует отметить, что убедительных данных относительно эффективности различных спермицидных средств (Эротекс, Контрацептин) относительно их влияния на венерические заболевания на сегодняшний день нет.
источник
Кожа человека самый большой орган, который, как лакмусовая бумажка, отображает то, что происходит внутри организма. Любое высыпание — это первый признак заболевания или инфекции, поэтому не стоит медлить, если на теле появилась сыпь. Обратиться с кожными высыпаниями нужно к дерматологу, а если сыпь проявилась в области половых органов — к гинекологу или урологу.
Сыпь — это визуальное изменение структуры и цвета кожного покрова, для неё характерны покраснение, зуд, шелушения и даже боль. Ореол высыпания, не смотря на внешнюю целостность, состоит из отдельных элементов, к которым относятся:
- язвы (дефекты на поверхности эпидермиса, вызванные замедлением восстановительных процессов в верхних слоях кожи);
- эрозия (поверхностный дефект эпителия без образования рубца)
- папула (плотный узелок, расположенный над поверхностью кожи);
- везикула (наполненный жидкостью капсула, располагающаяся в верхних слоях эпидермиса);
- пустула (полостное образование на поверхности кожи, наполненное гноем);
- волдырь (элемент на поверхности кожи, вызванный воспалением и отёком сосочкового слоя дермы);
- узлы (плотные безболезненные узелки на коже);
- геморрагии (подкожные кровоизлияния, вызванные высокой проницаемостью стенок сосудов);
- петехии (точечные подкожные кровоизлияния, вызванные травмой капилляров);
- гнойники (глубоко расположенные образования, наполненные гноем).
В зависимости от локализации кожной сыпи можно определить источник проблемы. В частности:
- Аллергические реакции дают сыпь на руках и лице;
- Для инфекций характерны высыпания на туловище (животе, спине);
- ИППП локализуются на половых органах, внутренней поверхности бёдер и коже вокруг анального отверстия;
- Стрессы ослабляют иммунитет, поэтому сыпь локализуется по всему телу (но, в отличие от аллергии или сыпи на почве инфекций, реакция на аллергены и иммуноглобулин будет отрицательной)%;
- Проблемы органов ЖКТ выражаются в виде серьёзных аномалий кожи (при язвенном колите — узловая эритема (воспаление подкожной клетчатки и сосудов в виде узлов), при проблемах с поджелудочной железой — атопический дерматит, кишечные инфекции провоцируют пиодермию — гнойники на коже);
- Высыпания при проблемах с кровью или сосудами возникает на животе, а затем распространяется по всему телу. Для неё характерно отсутствие зуда.
Высыпания на коже при аллергии вызваны вовсе не иммунной реакцией крови на элементы аллергии. Всему виной гаптены — простые химические соединения, не обладающие иммуногенностью. Но они имеют свойство соединяться с белком-носителем. Прикрепляясь к макромолекуле, новообразовавшийся комплекс синтезирует иммуноглобулины. Организмом он воспринимается как инородный, провоцируя повышение уровня лейкоцитов. В итоге кожа покрывается красными пятнами разных размеров и разной локализации.
Аллергическая сыпь характеризуется следующими характеристиками:
- Она не всегда вызывает зуд и повышение температуры;
- Сопровождается отёком лица, век, насморком;
- Область высыпания соответствует местам соприкосновения кожи в аллергеном (при аллергии на украшения — на запястье или пальцах, на дезодорант — в области подмышек, на косметику — на веках или вокруг рта);
- Анализ крови показывает повышение количества эозинофилов;
- Биохимический анализ крови остаётся без изменений.
Самая распространённая форма сыпи при аллергии — крапивница. По внешнему виду она напоминает розовые пятна, появляющиеся на коже после контакта с крапивой. Крапивница — это реакция на пыльцу, косметику, пыль. Часто локализуется на сгибах локтей, коленей и запястья. Сопровождается сильным зудом и шелушением кожи.
В зависимости от аллергена сыпь имеет следующие виды:
- Аллергия на пищу. Представляет собой эритематозную сыпь в виде шероховатых пятен, возвышающихся над поверхностью эпидермиса. Характерная черта пищевой аллергии — сильный зуд.
- Холодовая аллергия. Возникает при контакте открытых участков кожи с холодом (воздухом, водой). Хоть непосредственно холод не провоцирует аллергическую реакцию, он является пусковым механизмом для аллергической реакции на неправильное функционирование щитовидной железы, селезёнки и пр. Холодовая аллергия сопровождается слезоточивостью, выделениями из носа, а также появлением белесоватых и розовых, похожих на расчёсы, пятен на коже, которые исчезают сами собой спустя некоторое время. Если у человека хотя бы раз случилась аллергия на холод, ему нужно обратиться к врачу, чтобы узнать истинную причину сбоя в работе организма.
- Аллергия (атопический дерматит) на пыль/шерсть животных. Она часто диагностируется у детей. Проявляется в виде зудящей сыпи, сопровождается повышенной сухостью кожи. В некоторых случаях имеются мокнущие язвы. Самый простой тест по выявлению атопического дерматита: возьмите обыкновенную школьную линейку и надавите на область сыпи в течение 20 секунд. Если спустя несколько минут на коже сохраняется белая полоса, это атопический дерматит. Если кожа восстановила прежний оттенок — это сыпь другой природы.
- Аллергия на алкоголь. Алкоголь имеет сосудорасширяющее действие. Соответственно, в кровь всасывается больше веществ, в том числе и токсических. чем больше компонентов в составе алкогольного напитка, тем сильнее на него аллергия. Самым «опасным» напитком является абсент, в состав которого входят полынь, анис, фенхель, кориандр, мелисса. Кожа покрывается красными пятнами, как от ожогов. У хронических алкоголиков, ежедневно употребляющих дешёвое вино, красное, словно обветренное лицо является следствием постоянной алкогольной интоксикации организма. Если такая реакция произошла у обычного человека, ему нужно выяснить источник аллергии и обратиться к врачу. Самая большая опасность — это отёк Квинке, когда отекают лёгкие и человек умирает в течение нескольких минут.
Аллергическая сыпь бывает 4 видов: пищевая, контактная, респираторная и дыхательная. Самые большие аллергики —дети. Следует помнить, что не все продукты, употребляемыми взрослыми, подходят детям.
Нельзя сыпь у ребёнка оставлять без внимания. Самой опасной является сыпь, вызванная менингококковой инфекцией. Внешне она напоминает пищевую аллергию, но при этом повышается температура тела. Лучше перестраховаться, и при любом высыпании у малыша необходимо обращаться к врачу.
Отличительные черты аллергической сыпи — везикул (капсул с жидкостью внутри), папул (зернообразных уплотнений) и пустул (пузырьков с гноем). У инфекционной сыпи эти симптомы есть.
Различные инфекции и вирусы, попадая в организм, повреждают, прежде всего, слизистую оболочку, а также кожный покров. В отличие от аллергической сыпи, инфекционной сыпи всегда сопутствует повышение температуры тела.
Также характерные признаки инфекции:
- интоксикация организма, рвота, головная боль
- быстрая утомляемость
- этапность, распространение сыпи на другие участки тела с каждым новым днём
- увеличение лимфоузлов
- высыпания имеют вид папул, везикул и пустул
- кожа пересыхает и отслаивается.
Сыпь при инфекции не вызывает зуд, но прикосновение к ней вызывает боль. Причиной высыпаний являются следующие заболевания:
- Герпес: в зависимости от типа вируса поражается кожа лица (губы), либо половые органы (головка пениса, половые губы). Сыпь имеет вид пузырьков, которые постепенно вскрываются, и на их месте образуются язвочки. По завершении образуется корка, которую нельзя трогать;
- Чесотка: возбудителем является микроскопический клещ, который оставляет под кожей тончайшие ходы. Возникает нестерпимый зуд;
- Ветряная оспа: сыпь напоминает укус комара, наполненные серозной жидкостью. Везикулы распространяются по всему телу, включая волосистую часть головы. Подошвы и ладони остаются нетронутыми;
- Скарлатина: сыпь имеет вид розеол — точечных розовых пятен различной формы. Через несколько дней сыпь бледнеет и становится коричневатой. После нормализации температуры кожа шелушится и слоится. Характерная черта — покраснение языка и увеличение сосочков;
- Корь: сыпь имеет вид папул, которые локализуются на внутренней стороне щёк, десне. Высыпание распространяется от шеи вниз по спине, в последнюю очередь переходит на конечности. Воспаляется слизистая оболочка глаз;
- Краснуха: кожа покрывается красными пятнами, локализуемыми в области бёдер и ягодиц, наблюдается недомогание;
- Инфекционный мононуклеоз: увеличиваются лимфоузлы, отекают аденоиды. Сыпь наблюдается по всему телу, в том числе на нёбе;
- Менингококковая инфекция: это чрезвычайно опасная инфекция, приводящая к смерти или инвалидности ребёнка. Именно по внешнему виду сыпи можно заметить симптомы заболевания в первые сутки заражения. Высыпание при менингококковой инфекции является следствием воздействия токсинов, вызванных жизнедеятельностью менингококка, которые увеличивают проницаемость сосудов. Сыпь имеет геморрагический характер, т.е имеет вид небольших кровоизлияний. В основном локализуется на ягодицах, конечностях.
Существует эффективный тест, позволяющий отличить менингококковую сыпь от других высыпаний. Нужно взять стакан, перевернуть его, надавить на место высыпания и немного повертеть, пока кожа вокруг не побелеет. Если кожа побледнеет и на месте сыпи, значит, дело не в менингококковой инфекции. В случае сохранения того же цвета сыпи следует немедленно вызывать скорую.
Сыпь при заболеваниях крови или сосудов вызывается повреждением стенок капилляров, в результате чего на поверхности кожи появляются петехии — маленькие ярко-красные точки. В отличие от обычных кровоизлияний, сыпь при болезнях крови не меняет цвета при надавливании. На заболевание указывают и другие признаки:
- болят суставы (в коленях, голеностопные);
- чёрный стул, диарея, резкая боль в животе как при отравлении;
- сыпь покрывает всё тело.
К заболеваниям, вызывающим геморрагическую сыпь, относят:
Идиопатическая тромбоцитопеническая пурпура (болезнь Верльгофа) — заболевание крови, при котором мелкие артерии и капилляры перекрываются тромбами. В основном встречается в детей, особенно новорождённых. Болезнь имеет аутоиммунные причины неясной этимологии. Т.е. собственные иммунные клетки воспринимают тромбоциты как инородное тело и атакуют их. Сыпь безболезненная, возникает как реакция на введение какого-либо медикамента, локализуется на месте инъекции.
Гемобластоз. Это злокачественная опухоль, возникающая очень часто в детском возрасте. Сыпь имеет несколько видов:
- полушары красно-коричневого цвета, покрытые корочкой;
- пузыри с серозной жидкостью внутри;
- похожие на кровоподтёки высыпания как больших размеров, так и в виде кровавых точек, которые появляются безо всяких оснований.
Во всех случаях высыпания вызывают сильнейший зуд. Анализы крови при гемобластозе показывает значительное увеличение количества лейкоцитов из-за снижения иммунитета. Гемоглобин падает, лимфоузлы увеличиваются. Показатели тромбоцитов падают, ребёнок быстро утомляется. Главная причина сыпи при заболеваниях крови или сосудов — это снижение количества тромбоцитов и нарушение синтеза белка, участвующего в тромбообразовании. Такая сыпь возникает и при приёме лекарств, способствующих разжижжению крови (Аспирин, Варфарин, Гепарин).
Диабетическая ангиопатия. Это нарушение пропускной способности сосудов нижних конечностей, провоцируемое сахарным диабетом 1 и 2 типа. Из-за болезни стенки сосудов истончаются, становятся хрупкими. Это вызывает дистрофию кожных покровов. На коже появляются язвочки и эрозии.
Состояние кожи во многом зависит от работы внутренних органов. С помощью карты высыпаний на лице можно определить, в каких органах имеются неполадки.
- прыщи на лбу указывают на проблемы с кишечником;
- сыпь по линии роста волос говорит о проблемах с желчным пузырём;
- прыщи на переносице — неполадки с печенью;
- гнойники на висках — проблемы с селезёнкой;
- высыпания над губой — нарушение работы кишечника;
- прыщи на носу — болезни сердца или эндокринные нарушения;
- сыпь на подбородке — гинекологические проблемы.
На ранних стадиях болезни печени практически никак себя не проявляют. Самым ранним симптомом являются специфические кожные высыпания. Они вызываются повышением в крови количества желчной кислоты, что вызывает общую интоксикацию организма. Кожа приобретает жёлтоватый оттенок.
При холестазе (закупорке желчных путей) сыпь локализуется на ступнях и ладонях, имеет вид следов словно от ожога. При циррозе погибают клетки печени, всё тело покрывается пятнами. Паразитные заболевания печени вызывают высыпания, напоминающие крапивницу. Они локализуются в поясничной области и на животе.
Также характерно сочетание сыпи и сосудистых звёздочек, которые вызывают сильный зуд, который усиливается по ночам. Приём антигистаминов (препаратов против аллергии) не вызывает облегчения. Повышение билирубина придаёт коже желтоватый оттенок.
Если содержимое кишечника плохо удаляется из организма, то часть токсинов начнёт проникать в кровь. Организм начинает сам избавляться от ядов через систему выделения. Из-за этого состояние кожи ухудшается, для неё становится характерным:
- повышенная жирность
- тусклый цвет лица
- угревая сыпь, причём не только на лице, но и на спине, животе, груди
- заметны «чёрные точки», похожие на кратеры вулкана
- кожа становится сухой, обезвоженной
- после заживления прыщей остаются рубцы.
После новогодних праздников многие отмечают ухудшение состояния кожи, наблюдают у себя незначительные высыпания, которые проходят сами собой. Они связаны с загрязнением организма токсинами, вызванными приёмом большого количества тяжёлой пищи.
Поджелудочная железа регулирует секреторные функции, поэтому нарушение в работе органа сказывается на состоянии кожи. При обострении панкреатита вокруг пупка локализуются геморроидальные (похожие на синяки) высыпания, сама кожа приобретает мраморный оттенок. Крапивница располагается по всему телу полосами, также заметны красные «капли» на коже — сосудистые аневризмы. Чем больше красных выступающих точек на теле, тем интенсивнее проходит заболевание.
Стрессы, нервное перенапряжение нередко вызывают кожную сыпь. Под воздействием стрессовой ситуации угнетается иммунитет. Организм тратит свои ресурсы на поддержание нормального состояния внутренних органов. По этой причине обостряются ранее скрытые заболевания. Также ослабление иммунитета провоцирует крапивницу — мелкую сыпь, похожую на реакцию эпидермиса на прикосновение крапивы. По-другому эта патология называется нервной экземой. Она, в отличие от обычной аллергической реакции, сопровождается следующими симптомами:
- сильным зудом, который не снимается антигистаминными препаратами
- учащается пульс, ощущается тремор рук
- беспокойный сон, ночная потливость
- панические атаки, чувство тревоги и опасности
- отёчность лица и конечностей.
Обычно нервная экзема возникает после травмирующей ситуации либо сильного стресса. Лечение кожной сыпи кремами или лекарствами не помогает. Улучшение наступает только после нормализации жизненной ситуации. Зуд крапивницы на нервной почве успокаивают ванны с морской солью, которые также хорошо действуют на нервную систему.
Состояние детородных органов у женщины тесно зависят от гормонального фона. Многие заболевания (миома матки, киста яичника, эндометриоз) вызываются гормональным дисбалансом, в частности, соотношением андрогенов (мужских половых гормонов)и женских половых гормонов, о чём прежде всего просигнализирует специфическая сыпь на коже. Андрогены, в частности, тестостерон и ДГТ (дигидротестостерон), производятся у женщин надпочечниками и яичками. Клетки, выстилающие сальные железы кожи, имеют рецепторы андрогенов. При повышении количества гормонов рецепторы реагируют, и кожа выделяет больше сала, создавая питательную базу для бактерий. Причём ДГТ начинает производиться надпочечниками ещё до начала полового созревания, поэтому у подростков, особенно у девушек, высыпания наблюдаются уже лет с 10-12.
При поликистозе яичников у женщины падает количество женских гормонов эстрогена и прогестерона и резко возрастает уровень андрогенов. У женщины вместе с нарушением менструального цикла появляются сильные «подростковые» угри на лице и груди. В паху, подмышках и вокруг шеи заметно потемнение кожи. Также женщина отмечает повышенную волосатость ног, рук, над губой. Всё это связано с гормональным дисбалансом.
Повышение уровня женских гормонов также сказывается на состоянии кожи. Помимо прыщей на лице и теле, переизбыток эстрогена делает кожу вялой и тусклой. Она словно теряет тонус. Также отмечается снижение уровня сахара в крови и увеличение количества тромбоцитов.
Повышение прогестерона также не проходит бесследно. Кожа имеет прогестероновые рецепторы, которые реагируют на рост гормона увеличением выработки кожного сала вплоть до появления жирной себореи. Волосяная часть головы покрывается корочками, на лице и теле появляются розовые пятна, кожа на которых шелушится и отслаивается. У подростков лицо покрывается буграми, которые при надавливании выделяют жидкий сальный секрет.
У младенцев также бывает гормональная сыпь, которая может сильно напугать молодую маму. Это так называемый неонатальный цефалический пустулёз. Возникает он оттого, что малыш начинает жить отдельно от тела матери, и для него это серьёзный гормональный шок. Секреция сальных желез увеличивается, протоки закупориваются, что создаёт благоприятные условия для деятельности микробов.
Также организм новорождённого избавляется от гормонов, которые ему поставляла мама в период беременности. Помимо высыпаний на коже, у девочек набухает грудь, наблюдаются выделения из влагалища. У мальчиков отекает мошонка и пенис. Все эти симптомы проходят сами собой спустя несколько дней. Маме нужно следить, чтобы малыш не потел, чтобы на коже не размножались бактерии.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter
источник
Кожа реагирует на проявление болезни быстро и наглядно. Так организм подаёт тревожный сигнал человеку, чтобы он обратил внимание на свое здоровье. Сыпь – это симптом, в том числе, опасных инфекционных и венерических заболеваний. Посетив врача дерматолога, каждый пациент изучит инструкцию сыпь на теле у взрослого фото с пояснениями. Чтобы исключить подозрение на венерические либо инфекционные заболевания необходимо сдать анализ крови. Надо отметить, что сдать анализы на венерические заболевания гораздо проще, чем обследоваться на наличие скрытых инфекций или паразитов.
Взрослые люди редко болеют детскими инфекциями: оспа ветряная, корь, краснуха, а потому, если появилась сыпь на теле у взрослого, то есть причина волноваться. Главное принять меры быстро – сдать анализ крови после посещения врача. Порой бывает трудно установить диагноз при выявлении инфекционных и аутоиммунных заболеваний. Например, пациент ищет в организме паразитов, венерические заболевания, разного рода инфекции, а у него проявилась аллергия на прием медикаментов.
Известно, что аллергия является тяжелым аутоиммунным заболеванием, при котором организм уничтожает себя сам. Не менее тяжело протекает красный плоский лишай – заболевание аутоиммунное, не заразное для окружающих, но поражающее кожу:
Сыпь при аутоиммунных заболеваниях может появляться и исчезать, а потом проявляться вновь и поражать новые участки кожи. Вылечить такую сыпь невозможно, сыпь на теле у взрослого фото с пояснениями не помогут. Необходимо перепрограммировать организм на возрождение. Причина многих аутоиммунных заболеваний кроется в энергетическом сбое. Стоит человеку отдохнуть от стрессов, уехать в чистые уголки природы, изменить свой рацион питания в пользу лесных ягод, овощей и фруктов, натурального белка и болезнь отступает.
Коварство сифилиса в том, что зачастую заболевание проявляется не сразу. Вместе с тем, лечение сифилиса возможно лишь на ранних стадиях, когда сыпь является первым симптомом.
Распознать опасное заболевание поможет врач, анализ крови и памятка – сифилитическая сыпь фото у мужчин и симптомы. Без анализа крови в диспансере определить заболевание невозможно. При любых высыпаниях необходимо сдать анализы на сифилис.
На первой стадии болезни сыпь на теле у взрослого фото с пояснениями у мужчин появляются язвочки во рту, на слизистой носа, в паху.
Может появиться шанкр – уплотнение.
Характерно то, что язвочки не болят и вскоре уходят сами. Уже через тридцать дней сифилис проявляется снова, но уже красно – коричневой сыпью, выпадением волос, язвами.
Сыпь может быть в виде розовых пятен или папул. При этом болезненных ощущений нет. В течение месяца или девяти вторичные симптомы исчезают. На последней стадии заболевания кожа может покрываться язвочками незаживающими, деформируются суставы, разрушаются внутренние органы и нервные клетки, поражается мозг.
В женском организме сифилис проявляется ещё боле скрытно. Видимо в этом причина частых случае обнаружения заболеваний только на третьей стадии, когда уже почти невозможно спасти пациента. Сыпь на теле женщины появляется уже на второй стадии, когда упущено много времени для лечения. Сифилитическая сыпь у женщин симптомы важно знать, чтобы дать себе шанс на выздоровление.
Заметив сыпь на теле у взрослого фото с пояснениями, пятна или папулы на шее, вокруг рта, руках, ногах, ступнях и ладонях следует немедленно обратиться в диспансер к врачу венерологу. Сыпь при сифилисе отличается тем, что неприятна внешне, но не болит и не чешется. Вместе с тем, может держаться несколько месяцев или исчезнуть за один месяц. Кожа выглядит нездоровой, поэтому можно сказать, что внешность женщины обезображивается.
Кроме того, сыпь может дислоцироваться под молочными железами, на внутренней части бедер, вокруг и внутри влагалища. Высыпания на теле чередуются с изъязвлениями или проявляются вместе. Гнойные язвочки могут долго не исчезать, но при этом боли не ощущается.
Последствия стресса и изобилие бытовой химии, вредные добавки в пище не проходят бесследно для человека. Внезапно может появиться сыпь на теле у взрослого фото с пояснениями не помогут, она — аллергическая, что свидетельствует о сбое в организме. Сыпь может быть временной или постоянно усугубляться, принимая всё более грозные очертания. Так отдельные папулы могут объединяться в очаги.
Увидев на теле сыпь, необходимо, в том числе, посетить врача аллерголога для осмотра и обследования, а также для изучения брошюры: аллергическая сыпь на теле у взрослого лечение.
Первым делом при аллергии необходимо почистить организм от токсинов и аллергенов.
Подойдет любой сорбент, но лучше всего использовать природные минералы. Например, сорбент «Литовит» способен уменьшить показатели эозинофилов в крови на 90% за один месяц, что свидетельствует об очищении организма на межклеточном уровне.
Соблюдение диеты при пищевой аллергии – важнейшее условие успешного лечения. После того, как пробы покажут на какие продукты аллергия, надо питаться продуктами, которые разрешит врач.
До получения результата проб следует исключить из питания продукты – провокаторы:
- цитрусовые,
- сладости,
- копченое мясо и рыбу,
- острые специи,
- красные овощи и фрукты,
- а также алкоголь.
Сыпь на теле у взрослого фото с пояснениями пищевой аллергии:
Посуду мыть при аллергии на бытовую химию нельзя без резиновых перчаток. Стирать следует в машине стиральной. Лучше использовать в быту безопасные средства на основе растений, например от компании Amway. При аллергии на бытовую химию кожа рук и лица пациента покрывается красными пятнами, а затем сплошной коркой.
При этом ощущения болезненные, а поврежденная кожа имеет свойство трескаться. В открытые раны может попасть инфекция. Аллергия без лечения приводит к псориазу и довольно часто.
Причиной сыпи могут быть инфекции или аутоиммунные заболевания. Если сыпь на теле у взрослого фото с пояснениями чешется, то такой симптом говорит о том, что не все потеряно и надо принять меры к лечению. Хуже может быть только сыпь, которая ничем не беспокоит и характерна для сифилиса.
Сыпь при чесотке в первую очередь появляется на животе и ладонях.
Внешне выглядит как группа мелких красных папул, наполненных жидкостью с точкой в центре. Надо сказать, что точка указывает на ход, который оставил чесоточный клещ в слое кожи.
Приходит красная сыпь на теле у взрослого и чешется также при аллергии, красном плоском лишае, псориазе.
Псориаз сыпь на теле у взрослого фото с пояснениями:
Вылечить сыпь невозможно, поскольку необходимо лечить причину, а не следствие. Такие системные заболевания поражают организм на почве длящегося стресса, приема медикаментов, отравления алкоголем или могут быть осложнением после перенесенной инфекции. Во всех случаях заболеванию предшествует ослабление иммунитета.
Отсутствие зуда и болевых ощущений при высыпаниях у взрослых может быть не только при венерических заболеваниях, но и в других случаях. Чтобы не заниматься самолечением и диагностикой в интернете, следует посетить стационар. Сыпь на теле у взрослого и не чешется, что это может быть объяснит врач дерматолог и венеролог.
Если в организм внедрился контагиозный моллюск, то вскоре на коже появятся образования узелковые розового или красного цвета, похожие на складки с белой жидкостью внутри. Такие узелки не болят и не чешутся. Если надавить на узелок, то жидкость заразная для человека появится снаружи.
Высыпания могут быть следствием ослабления иммунитета кожи и при приеме укрепляющих препаратов бесследно уходят и не появляются. В этом случае сложнее всего установить причину, поскольку изучая сыпь на теле у взрослого фото с пояснениями не получите результата. Анализы не покажут инфекции или паразитов в крови, аллергенов или иной патологии. Но при этом кожа будет страдать. Следует правильно питаться и принимать БАДы на основе натуральных компонентов, особенно в промышленных городах, чтобы поддерживать иммунитет на должном уровне.
источник