Любая мама, увидев на коже у своего малыша подозрительные высыпания, начинает искать их причину. Некоторые почти всегда срочно вызывают врача, предварительно накормив ребенка ненужными лекарствами. Другие родители стараются не обращать на сыпь внимания, особенно если ребенок хорошо себя чувствует. Но и те, и другие поступают неправильно. Нужно всего лишь ориентироваться в основных видах сыпи, чтобы принять верное решение.
- Пятно – ограниченный участок кожи измененного цвета (красного, белого и других). Он не выступает над кожей, его нельзя прощупать.
- Папула – бугорок до 0,5 см в диаметре, не имеющий внутри полости. Элемент выступает над кожей, его можно прощупать.
- Бляшка – образование с большой площадью, приподнятое над кожей и имеющее уплощенную форму. Большие бляшки с четким рисунком кожи называют лихенизацией
- Везикулы и пузыри – образования с жидкостью внутри. Различаются размерами (везикула больше 0,5 см называется пузырем)
- Пустула – ограниченная полость с гноем внутри
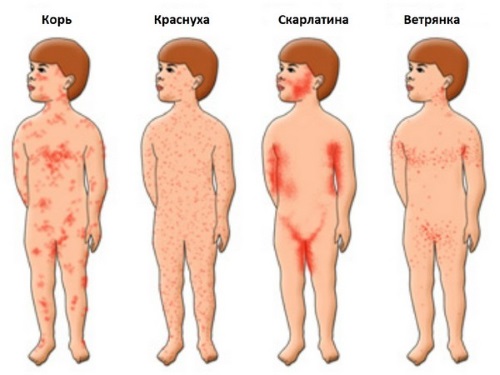
- Корь
- Краснуха
- Скарлатина
- Инфекционный мононуклеоз
- Инфекционная эритема
- Внезапная экзантема
- Ветряная оспа
- Менингококовый сепсис
- Импетиго
- Токсическая эритема новорожденных
- Акне новорожденных
- Потница
Высыпания токсической эритемы поражают половину всех доношенных новорожденных. Главными элементами являются бело-желтые папулы или пустулы диаметром 1-2 мм, окруженные красным ободком. В ряде случаев возникают только красные пятна, от нескольких штук до почти полного поражения кожи (кроме ладоней и ступней). Максимально высыпания проявляются на 2 день жизни, затем сыпь постепенно исчезает. Точные причины токсической эритемы неизвестны, сыпь проходит самостоятельно.
Состояние, через которое проходят 20% всех младенцев в возрасте от трех недель. На лице, реже на волосистой части головы и на шее, возникает сыпь в виде воспаленных папул и пустул. Причиной сыпи является активирование сальных желез материнскими гормонами. Чаще всего лечения угри новорожденных не требует, необходима тщательная гигиена и увлажнения эмолентами. В отличие от юношеских угрей акне новорожденных не оставляют после себя пятен и рубцов, проходят до 6 месяцев.
Частая сыпь у новорожденных, особенно в теплое время года (см. лечение потницы у детей). Связана она с затрудненным выходом содержимого потовых желез и повышенной влажностью кожи при перекутывании. Типичным местом появления считают голову, лицо и области опрелостей. Пузырьки, пятна и пустулы редко воспаляются, не причиняют дискомфорта и проходят при хорошем уходе.
Синонимом этой болезни является атопическая экзема или нейродермит. Страдает этим недугом каждый 10 ребенок, но типичная триада симптомов развивается далеко не у всех. К триаде относят аллергический насморк, бронхиальную астму и собственно экзему.
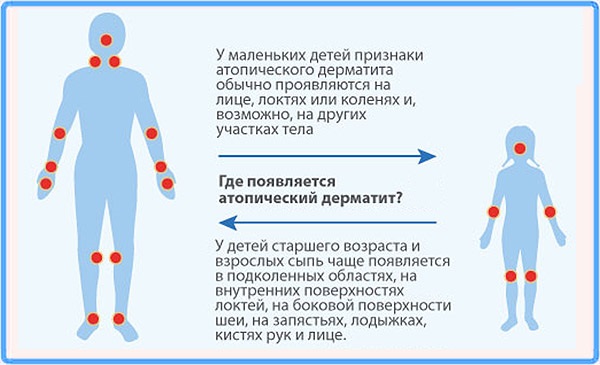
Первые признаки болезни появляются на первом году жизни и чаще сыпь появляется на лице, на щеках, разгибательные поверхности рук и ног. Ребенка беспокоит нестерпимый зуд, усиливающийся ночью и при температурных, химических воздействиях на кожу. В острой стадии высыпания имеют вид красных папул с расчесами и жидким отделяемым.
В подостром периоде характерно шелушение кожи, иногда ее утолщение. Это связано с постоянным расчесыванием пораженных участков.
Большинство детей переболевают этим недугом без последствий. Лишь при наследственной предрасположенно сти болезнь может перейти в хроническую с присоединением астмы и аллергического насморка (см. лечение атопического дерматита у детей).
Для уменьшения высыпаний и зуда кожи рекомендуется сократить время купания, контакт с жесткими тканями, а кожу как можно чаще обрабатывать эмолентами (кремами с увлажняющим действием). В тяжелых случаях, особенно если кожа нестерпимо чешется, применяют мази с гормональным компонентом (см. список гормональных мазей).
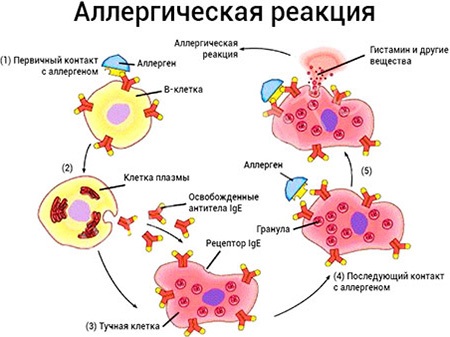
При индивидуальной непереносимости лекарств и пищевых продуктов у ребенка могут появиться аллергические высыпания. Они имеют различную форму и размеры, сыпь может располагаться по всему телу, на руках, ногах, на спине, на животе. Главной отличительной чертой аллергической сыпи является ее усилении при действии аллергена и исчезновение после отмены последнего. Обычно сильный зуд – единственный неприятный эффект таких высыпаний.
- Отек Квинке — в редких случаях может возникать тяжелая реакция организма на аллерген, чаще всего возникает на лекарственные средства или продукты (см. подробнее отек Квинке). В таком случае сыпь держится довольно долго, а на теле образуются отеки вплоть невозможности дышать в связи с перекрытием гортани. При семейной предрасположенно сти к аллергии необходимо исключить непереносимые продукты и медикаменты.
- Крапивница — может возникать также на продукты, лекарства и под воздействием температурных факторов (холодовая аллергия, солнечная аллергия), порой причину крапивницы так и не находят (см. подробнее симптомы крапивницы).
Очень часто следы от укусов насекомых приводят родителей в ужас и заставляют искать инфекционные причины таких высыпаний. При появлении любых кожных сыпей нужно проанализировать , где и как долго проводил время ребенок. Возможно, выходные в деревне у бабушки сопровождались походом в лес и массовым нападением мошек, поэтому чаще всего следы от укусов появляются на открытый участках кожи — в виде сыпи на руках, ногах, лице, на шее.
Типичные следы укусов вызваны следующими процессами:
- реакция на токсины
- механическая травма кожных покровов
- занесение инфекции в ранку при расчесывании
- иногда – инфекционные болезни, передаваемые через укусы
| Комары | Клопы |
|
|
| Пчелы и осы | Чесоточные клещи |
|
|
- Сопровождается лихорадкой выше 40 градусов
- Покрывает все тело, вызывая нестерпимый зуд
- Сочетается с рвотой, головной болью и спутанностью сознания
- Имеет вид звездчатых кровоизлияний
- Сопровождается отеками и затруднением дыхания
- Выдавливать гнойнички
- Вскрывать пузыри
- Позволять расчесывать высыпания
- Смазывать препаратами с яркой окраской (чтобы не затруднять постановку диагноза)
Сыпь по телу у ребенка — важный симптом многих заболеваний. Часть из них даже не требует лечения и проходит самостоятельно, а часть угрожает здоровью и жизни маленького человека. Поэтому при любых подозрительных симптомах нужно проконсультирова ться с врачом и не заниматься самолечением.
Наиболее частой причиной сыпи на теле у ребенка является вирусная или бактериальная инфекция. В свою очередь, среди них выделяют 6 основных болезней.
Болезнь вызывается парвовирусом В19, который распространен во всех странах мира. Передается вирус воздушно-капельн ым путем, в тесных детских коллективах возможна контактная передача. Симптомы инфекционной эритемы:
- Инкубационный период длится 4-28 дней, в среднем – 2 недели.
- Продромальный период протекает с невысокой температурой, головной болью и умеренным кашлем. Общее состояние ребенка вполне удовлетворительн ое.
- Характерные высыпания, проходящие 3 стадии:
- покраснение лица (похожее на следы от пощечины)
- распространение красной сыпи на теле детей, в виде пятен, иногда с синеватым оттенком
- появление в центре пятен светлой серединки, сыпь приобретает «кружевной» характер
Сыпь образуется на разгибательных поверхностях, кисти и стопы обычно не затрагиваются. Угасание пятен происходит постепенно, в течение 1-3 недель. Сыпь обычно является иммунным постинфекционным осложнением, поэтому дети с пятнами эритемы незаразны, их изоляция не требуется.
Вирус герпеса 6 типа вызывает типичное детское заболевание – внезапную экзантему (розеолу). Пик заболеваемости приходится на возраст от 10 месяцев до 2 лет, причем редко удается выявить контакты с больными детьми. Передача обычно происходит от взрослых, воздушно-капельн ым путем. Симптомы:
- Скрытый период длится 5-15 дней.
- Продромальный период выражен не сильно. Может быть недомогание, небольшой насморк, покраснение горла, легкая отечность век, увеличение лимфатических узлов.
- Резкий подъем температуры до 38-40 градусов. Некоторые дети могут капризничать, но часто поведение абсолютно нормальное, даже при сильном жаре. У 10% детей на фоне лихорадки могут возникать фебрильные судороги.
- Резкое (чаще всего) снижение температуры через 3 дня и появление мелкой сыпи по телу на следующий день после исчезновения жара. Высыпания имеют вид мелких розовых пятен, иногда чуть приподнятых над поверхностью. Появляются они сначала на туловище, а затем распространяются на другие части тела. Через 1-3 дня сыпь угасает, а у многих детей она почти незаметна и существует несколько часов.
Розеола – очень специфическое заболевание, но оно часто остается неузнанным педиатрами. Так как в возрасте 1 года активно режутся зубы, то лихорадку приписывают этому состоянию. Нужно помнить, что от прорезывания зубов никогда не бывает температуры выше 38 градусов. При таком жаре всегда есть другая причина!
Ветряная оспа (ветрянка) – первичное инфицирование вирусом varicella zoster, сходным по строению с вирусом простого герпеса. Большинство детей заражаются им до 15-летнего возраста. Передача болезни происходит по воздуху или контактно (в отделяемом из сыпи присутствует вирус). Симптомы:
- Скрытый, инкубационный период ветрянки длится от 10 до 21 дня, чаще две недели.
- Период недомогания возникает за 24-48 часов до появления сыпи (см. можно ли купаться при ветрянке и как снять зуд при ветрянке). Дети жалуются на головную боль, иногда – на несильную боль в животе. Температура повышается умеренно (см. первые признаки ветрянки).
- Сыпь появляется на голове, лице, туловище (рис 1). Изначально это красное пятно, которое превращается в папулу, а затем в везикулу – пузырек с прозрачной жидкостью, обычно однокамерный. Через сутки жидкость мутнеет, в центре пузырька образуется вдавление. Пузырек покрывается коркой. Характерной для ветрянки чертой считают одновременное существование элементов сыпи на разных этапах развития: пятна, папулы, везикулы, корочки. При новых подсыпаниях возможно повышение температуры. После исчезновения сыпи могут оставаться пятна, проходящие через неделю. В связи с зудом дети стремятся расчесать высыпания – если они заносят инфекцию, то могут остаться выраженные рубцы.
Вирус ветряной оспы у большинства переболевших детей переходит в латентную форму, прочно укрепляясь в нервных клетках. Впоследствии может возникнуть вторая волна болезни в виде опоясывающего лишая (рис 2.), когда пузырьки образуются по ходу нервного ствола, чаще на пояснице.
Осложнения болезни возникают редко, в основном у ослабленных детей с первичным иммунодефицитом и СПИДом. При врожденной ветрянке есть вероятность инвалидизации и смерти новорожденного. В 2015 году в России вакцина от ветряной оспы должна быть включена в национальный календарь прививок.
Менингококк – бактерия, которая в норме встречается в носоглотке у 5-10% людей, не вызывая серьезных проблем. Но при определенных условиях этот микроб может вызывать опасные для жизни состояния, особенно у детей младшего возраста. Передается менингококк воздушным путем, поселяясь в полости носа. При вирусных инфекциях или снижении качества жизни носительство может перейти в активное заболевание. При выявлении в крови или спинномозговой жидкости менингококков необходимо срочное лечение антибиотиками в условиях палаты интенсивной терапии.
После попадания в кровь бактерия способна вызвать:
- сепсис (заражение крови)
- менингит
- сочетание этих состояний
Сепсис — болезнь начинается с повышения температуры до 41 градуса, неукротимой рвоты. В течение первых суток на фоне бледно-серой кожи появляется характерная петехиальная сыпь (мелкие синячки, разрастающиеся и приобретающие звездчатую форму).
Высыпания располагаются на конечностях, туловище, могут возвышаться над кожей, часто изъязвляются и образуют рубцы. Одновременно могут появиться гнойные очаги в органах (сердце, перикарде, плевральной полости). У маленьких детей сепсис часто протекает молниеносно с развитием шока и смертью.
Менингит – более частое проявление инфекции. Больные жалуются на светобоязнь, головную боль, нарушения сознания, напряжение затылочных мышц. При изолированном менингите характерной сыпи не бывает.
Корь – распространенное ранее вирусное заболевание, которое теперь встречается в виде коротких вспышек в отдельных регионах. В последние годы вирус снова поднял голову из-за массовой антипрививочной агитации. Большинство людей обладает высокой восприимчивостью к вирусу кори, поэтому если в детском коллективе заболел один ребенок, то 90% остальных непривитых детей рискуют заразиться.
Заболевание протекает в три этапа:
- Инкубационный (скрытый), который длится 10-12 дней. Уже к 9 дню больной ребенок заразен.
- Продромальный (общее недомогание), длящийся 3-5 дней. Начинается остро, протекает с повышением температуры, сухим кашлем, насморком, покраснением глаз. На слизистой оболочке щек на 2 день появляются пятна Филатова-Коплика : беловато-серые точки с красным ободком, исчезающие в течение 12-18 часов.
- Период высыпаний. Параллельно с ростом температуры до 40 градусов появляются пятнисто-папулез ные точки за ушами и вдоль линии роста волос. За сутки сыпь покрывает лицо, спускается на верхнюю часть груди. Через 2-3 дня она достигает ступней, а на лице бледнеет. Такая этапность высыпаний (1 день – лицо, 2 день – туловище, 3 день – конечности) характерна именно для кори. Все это сопровождается слабым зудом, иногда на месте сыпи появляются маленькие синячки. После исчезновения пятен может остаться шелушение и коричневатый след, который проходит в течение 7-10 дней.
Осложнения (обычно возникают у невакцинированны х детей):
- средний отит
- пневмония
- энцефалит (воспаления мозга)
Диагноз обычно ставится по характерным симптомам, иногда берут кровь для определения иммуноглобулинов. Лечение непосредственно против вируса не разработано, поэтому нужно просто облегчить состояние ребенка жаропонижающими средствами. Существуют данные, что прием витамина А детьми, болеющими корью, значительно смягчает течение инфекции. Вакцинация детей позволяет снизить частоту заболевания и риск тяжелых осложнений. Нужно помнить, что на 6-10 день после введения вакцины могут появиться облегченные признаки болезни (невысокая температура, мелкая сыпь на теле ребенка), которые проходят быстро и не представляют опасности для здоровья.
Острая вирусная инфекция, которой болеют преимущественно 5-15 лет. Симптомы краснухи:
- Скрытый период – от 2 до 3 недель. На этом этапе нет никаких проявлений, но ребенок может быть уже заразен.
- Продромальный период. Есть легкое недомогание, невысокий подъем температуры, очень часто этот этап проходит незамеченным. Заметно увеличиваются затылочные и заднешейные лимфатические узлы.
- Период высыпаний. Бледно-розовая сыпь появляется на лице, быстро распространяется вниз и так же быстро исчезает, обычно через 3 дня. Может сопровождаться легким зудом. Шелушения обычно не остается.
Часто краснуха протекает вообще без сыпи, поэтому ее сложно отличить от других инфекций. Вирус опасен преимущественно для будущих мам. При заражении до 11 недели беременности большая часть детей имеют врожденные пороки развития. После 16 недели риск аномалий невелик, но есть вероятность врожденной краснухи с поражением мозга, кожи, глаз, снижением слуха — тугоухостью. Поэтому всем женщинам при планировании беременности нужно узнать уровень антител к краснухе, чтобы при их отсутствии провести вакцинацию.
Скарлатина – болезнь, вызываемая стрептококками группы А. Это значит, что источником инфекции служат не только больные или носители скарлатины, но и люди с любой патологией, вызванной этими бактериями (ангиной, например). Скарлатина передается воздушно-капельн ым путем. Симптомы:
- Скрытый период составляет 2-7 дней.
- Продромальный период начинается с подъема температуры, острой боли в горле, недомогания.
- Ужа на 1-2 сутки болезни появляется сыпь, не затрагивающая носогубный треугольник. Вид у ребенка, больного скарлатиной, характерный: блестящие глаза, пылающие щеки, бледный носогубный треугольник. На теле высыпания интенсивнее в складках. Через 3-7 дней все высыпания исчезают, оставляя за собой шелушение. Еще одной особенностью болезни является «малиновый» язык – яркий, с выраженными сосочками.
Вирус Эпштейна-Барра, вызывающий инфекционный мононуклеоз у детей, относится к обширной группе герпес-вирусов. Болезнь чаще поражает детей и молодых людей, часто течет без сыпи и других характерных симптомов. Степень заразности больных мононуклеозом невысокая, поэтому вспышек в детских коллективах не встречается. Симптомы:
- Главный признак болезни – увеличение лимфатических узлов, особенно заднешейных, одновременно увеличивается печень и селезенка.
- С 3 дня болезни возможно появление тонзиллита с белым налетом на миндалинах, подъем температуры.
- На 5-6 день нечасто возникает сыпь, различная по форме и размеру, бесследно исчезающая. Если больному мононуклеозом назначали ампициллин, то вероятность появления сыпи возрастает.
- В анализе крови появится характерный признак: атипичные мононуклеары, кроме того можно выявить антитела к вирус Эпштейна-Барра.
источник
Сама по себе сыпь у ребенка (будь то на лице, на животе, и на любом другом участке тела) — это локальное изменение нормального состояния кожи. Сыпь может быть разных видов — просто красным пятнышком (и не только красным, кстати, но и почти любого оттенка от бледно-розового до ярко-коричневого), пузырьком, бугорком, и даже в виде кровоизлияния или синяка.
По частоте причин, вызывающих сыпь на детской коже, можно выделить несколько самых распространенных:
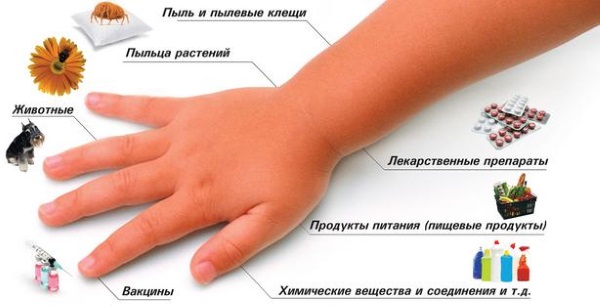
- Аллергия;
- Укусы насекомых (самые частые и «злостные» виновники детской сыпи — комары);
- Инфекция (например: ветрянка, краснуха, скарлатина, корь и даже такая опаснейшая как менингит);
- Нарушения свертываемости крови, одно из самых распространенных в этой категории — гемофилия (в этом случае сыпь обычно проявляется в виде небольших синяков);
- Механическое повреждение (чаще всего — трение ткани);
- Так называемая аллергия на солнце (более корректное название — фотодерматит);
Интересно, что не всякая сыпь на теле ребенка сопровождается зудом — бывает и такая, которая совсем не чешется. Как правило, наиболее сильный зуд вызывает аллергическая сыпь и сыпь от укусов насекомых.
Кроме того, некоторые инфекции могут вызывать зудящие высыпания, яркий пример тому — ветрянка. Но почти всегда такая сыпь совершенно не чешется вначале (первые 1-2 дня), но начинает сильно чесаться потом (потому что на элементы сыпи как раздражитель воздействует пот).
Сыпь у ребенка, которая появляется как аллергическая реакция, бывает в основном двух видов:
- Пищевая (ребенок съел какой-то продукт, и в течение 24 часов на его лице, или на животе, или на ручках-ножках появилась сыпь);
- Контактная (на малыша одели одежку из неподходящей ткани, или эта одежка была постирана слишком «агрессивным» порошком; вода в бассейне, где вы купались, была с хлоркой и т.п.).
В случае с проявлениями аллергической сыпи у ребенка именно мамы и папы (а порой даже — няни) являются наилучшими экспертами, ведь именно они имеют возможность неусыпно наблюдать и анализировать: в ответ на что именно произошла реакция, как сильно «обсыпало» ребенка, где именно появились участки сыпи, как долго она не проходит и т.п. Проанализировав эти обстоятельства и сделав правильные выводы, родители могут сами и довольно легко избавить ребенка от сыпи — достаточно только исключить из его жизни аллерген (убрать из рациона продукты, сменить стиральный порошок и т.п.)
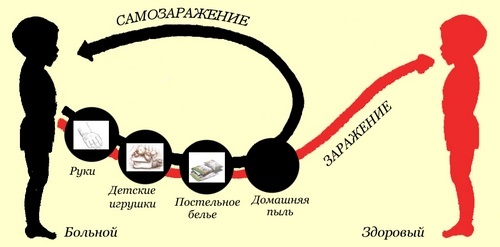
Нередко появление сыпи на теле ребенка говорит о том, что малыша «сразила» та или иная инфекция. Чаще всего — это вирусные инфекции (вроде ветрянки, краснухи или кори), которые не требуют какого-то особого сложного лечения и спустя некоторое время (но при наблюдении у врача!) проходят сами по себе. Проходит болезнь — исчезает и сыпь.
При бактериальных инфекциях (например, при скарлатине) обычно проводится антибактериальное лечение.
Случаются у детей также и грибковые инфекции, которые сопровождаются сыпью. Например — молочница во рту у новорожденных и грудничков. Только в этом случае сыпь поражает не кожный покров, а слизистую оболочку ротовой полости.
Так или иначе, но если у вас есть основания считать, что сыпь у ребенка появилась на фоне инфекции — необходимо обратиться за консультацией к врачу.
Кроме того, одним из наиболее веских поводов заподозрить инфекционную природу появления сыпи является вероятный контакт ребенка с инфекционным больным. Например, если вы знаете, что у кого-то в садике или в школе выявили ветрянку или краснуху — можно смело предположить, что ваш малыш ее тоже «подхватил» по цепочке.
Что вы можете сделать до приезда врача:
- создать в помещении влажный и прохладный климат (при этом одев ребенка адекватно);
- не кормить, но обильно поить;
- дать жаропонижающее средство (если температура превысила порог 38° С).
При всех прочих обстоятельствах появления сыпи на теле ребенка (когда вы точно знаете, что никаких признаков инфекции у малыша не наблюдается) лечить кожу можно и самостоятельно — во всяком случае до того момента, пока не появились какие-то другие тревожные симптомы (неожиданно поднялась температура, появились нарушения поведения — например, ребенок стал капризным, вялым, сонливым, у него нарушается речь и т.д.).
Мы уже упоминали, что если у ребенка наравне с сыпью наблюдаются и некоторые другие симптомы — высокая температура, нарушения поведения и прочие — то малыша необходимо обязательно показать врачу. Поскольку велики шансы, что в этом случае сыпь — это один из признаков инфекционного заражения.
Но существует инфекционное заболевание, которое тоже выражается в числе прочих симптомов еще и сыпью на теле, но при которой нестись вместе с ребенком к врачу надо не просто быстро, а молниеносно! Эта болезнь называется менингококковый менингит — весьма опасный вариант тяжелейшей нейроинфекции.
Это заболевание вызывает страшный во всех отношениях микроб — менингококк. Он попадает в горло ребенка, затем проникает в кровь и с током крови пробирается в мозг, вызывая менингит. Здесь важно запомнить, что эта инфекция не смертельная и поддается лечению — но только в том случае, если вы быстро добрались до врача, он правильно поставил диагноз и своевременно назначил антибактериальное лечение.
До появления в истории человечества антибиотиков погибало 100 % детей, заразившихся менингококковым менингитом. В наши дни подавляющее большинство инфицированных ребятишек, вовремя прошедших антибактериальную терапию, выздоравливает без последствий. Но крайне важно — как можно скорее организовать осмотр ребенка квалифицированным медиком и начать лечение.
Нередко при менингококковом менингите происходит специфическое заражение крови — вот именно оно и проявляется сыпью на теле ребенка в виде многочисленных кровоизлияний.
Желательно сразу к инфекционисту. Перечисленные симптомы — прямое показание к неотложной помощи ребенку. Причем, счет идет не на часы, а на минуты!
К слову сказать, при менингококковом менингите сыпь никогда не сопровождается зудом.
Первым делом необходимо принять меры по устранению причин возникновения самой сыпи. Ведь зуд возникает не сам по себе, а именно на фоне высыпаний. Если сыпь на коже аллергическая — необходимо выявить аллерген и «разлучить» его с ребенком. Если это сыпь от укусов насекомых — поставьте, наконец, фумигатор или что-то подобное, что предотвратит укусы.
Кроме того, причиной самого зуда может быть специфическое заболевание (например — чесотка, возбудителем которой является микроскопический клещ), в этой ситуации любые попытки снять зуд не дадут никакого результата, пока не начнется активное лечение самой болезни.
Второй шаг по уменьшению зуда при сыпи — попытки устранить различные раздражители, которые воздействуют на очаги сыпи и тем самым провоцируют зуд. Например — ткань. Одевайте ребенка в просторную, легкую, х/б одежку — он будет чесаться намного меньше.
Но самым «яростным» раздражителем, вызывающим сильный зуд при высыпаниях на коже является пот. Чем больше потеет ребенок, тем сильнее у него зудит кожа, на которой проявилась сыпь. Более того, на чувствительной коже даже сам по себе пот (без других причин) может вызвать краткосрочную сыпь — обычно родители называют ее «потничкой». Соответственно, любая профилактика снижения потливости приведет к уменьшению сыпи и зуда. Для этого можно:
- дважды в день купать ребенка (и вода при этом должна быть не более 34° С);
- поддерживать в помещении прохладный климат (вообще следить, чтобы ребенок не перегревался);
Напомним, что в подавляющем большинстве случаев, сыпь у ребенка — это не опасный и относительно быстро проходящий симптом. Существует только две ситуации (в жизни они случаются относительно редко), когда ребенка с сыпью требуется молниеносно доставить в медицинское учреждение или вызвать неотложную помощь:
- сыпь проявилась в виде кровоизлияний (которые внешне похожи на варикозные «звездочки»);
- сыпь сопровождается рвотой и/или высокой температурой.
Однако наиболее часто сыпь у ребенка появляется лишь как аллергическая реакция на один из продуктов или лекарств, или же «нежелательных» контактов (с жесткой тканью, с остатками какого-либо чистящего вещества, с комарами и проч.). Справиться с подобными проявлениями сыпи не представляет для родителей никакого труда, достаточно лишь исключить аллерген из жизни ребенка.
Но если вы сомневаетесь — чем конкретно вызвано появление сыпи на теле ребенка, или же сыпь сопровождается какими-либо другими симптомами, которые вас тревожат, не раздумывая отправляйтесь за консультацией к врачу. Он сможет установить точные причины и даст конкретные рекомендации — что делать с ребенком, что делать с сыпью, и как себя вести, чтобы эти «двое» больше никогда не «встречались».
источник
Сыпь! С температурой или без, мелкая и крупная, зудящая и не очень, «пузырьками»; или «бляшками» — она всегда одинаково пугает родителей, ведь найти причину «высыпаний» порой бывает непросто. Неожиданно покрывшийся красными пятнами ребенок и сам напоминает ожившего монстра, и жизнь родителей превращает в фильм ужасов. Бояться не надо, надо лечиться!
Возбудитель: вирусварицелла-зостер (Varicella-Zoster virus, VZV).
Способ передачи: воздушно-капельный. Передается от больного человека здоровому при разговоре, кашле, чихании.
Иммунитет к ветрянке: пожизненный. Вырабатывается либо в результате болезни, либо после вакцинации. У детей, чьи матери болели ветрянкой или были привиты от нее, иммунитет к ветряной оспе передается от матери внутриутробно и сохраняется первые месяцев жизни.
Инкубационный период: от 10 до 23 дней.
Заразный период: весь период сыпи +5 дней после последнего высыпания.
Проявления: красные точки появляются одновременно с подъемом температуры. Впрочем, иногда температура может оставаться нормальной или повышаться незначительно. Пятнышки очень быстро превращаются в одиночные пузырьки-везикулы, наполненные прозрачной желтоватой жидкостью. Вскоре они подсыхают и покрываются корочками. Отличительная особенность ветрянки — сыпь на голове под волосами и на слизистых (во рту на веке и т.д.). Очень часто эта сыпь чешется.
Лечение: ветряная оспа проходит самостоятельно, поэтому лечение может быть только симптоматическим: сбить температуру, обработать зудящую сыпь зеленкой (для того чтобы, расчесывая пузырьки, ребенок не занес туда дополнительную инфекцию), дать антигистаминный препарат, чтобы чесалось меньше. Купаться при ветрянке можно! Но при этом нельзя растирать пораженные места — вместо этого нужно аккуратно промакивать их полотенцем.
Важно: использовать зеленку или другие красители (фукорцин и т.д.) нужно и для того, чтобы не пропустить очередные высыпания, — ведь намазанными будут только старые пятнышки. Так же проще отследить и появление последнего очага сыпи.
Возбудитель: вирус простого герпеса. Бывает двух типов: вирус простого герпеса I типа вызывает высыпания в области рта, II типа — в области половых органов и заднего прохода.
Способ передачи: воздушно-капельный и контактный (поцелуи, общие предметы обихода и т.д.).
Иммунитет: не вырабатывается, болезнь протекает с периодическими обострениями на фоне стресса или других инфекций (ОРВИ и т.д.).
Заразный период: все время высыпаний.
Проявления: за несколько дней до появления сыпи могут отмечаться зуд и болезненность кожи. Потом в этом месте появится группа тесно расположенных пузырьков. Температура поднимается крайне редко.
Лечение: специальные противовирусные мази, например с ацикловиром и т.д.
Важно: мазь использовать сразу после возникновения зуда и болезненности еще до появления пузырьков. В этом случае высыпания могут и вовсе не возникнуть.
(от английского названия Hand-Foot-and-Mouth Disease, HFMD), или энтеровирусный везикулярный стоматит с экзантемой.
Способ передачи: фекально-оральный и воздушно-капельный. Вирус передается от человека к человеку при общении, разговоре, использовании общих предметов обихода (посуда, игрушки, постель и т.д.).
Иммунитет: после перенесенного заболевания — пожизненный.
Инкубационный период: от 2 дней до 3 недель, в среднем — около 7 дней. Заразный период: с начала заболевания.
Проявления: вначале повышается температура и начинается стоматит: высыпания на слизистой рта, боль при приеме пищи, обильное слюноотделение. Температура держится нередко на ее фоне отмечается понос, в некоторых случаях появляются насморк и кашель. На второй-третий день болезни появляется сыпь в виде одиночных пузырьков или небольших пятнышек. Название болезни идет от мест дислокации сыпи: она располагается на кистях, стопах и вокруг рта. Сыпь держится после чего бесследно исчезает.
Лечение: специфического лечения нет, используются симптоматические средства для снижения температуры и облегчения боли при стоматите. Заболевание проходит самостоятельно, осложнения возможны только в случае присоединения бактериальной или грибковой инфекции в полости рта.
Поставить диагноз энтеровирусного везикулярного стоматита нелегко, т.к. сыпь проявляется не сразу и очень часто ее расценивают как проявление аллергии.
Важно: несмотря на активное использование в лечении стоматита различных обезболивающих средств, первые несколько дней ребенку может быть очень больно есть. В таких случаях хорошо использовать максимально жидкую пищу (молоко, кисломолочные продукты, молочные коктейли, детское питание для малышей, супы и т.д.) и давать ее через соломинку. Обязательно следите за температурой пищи: она не должна быть ни холодной, ни слишком горячей — только теплой.
(внезапная экзантема, шестая болезнь)
Возбудитель: еще один представитель славного семейства герпесвирусов — вирус герпеса типа.
Способ передачи: воздушно-капельный. Инфекция распространяется при разговорах, общении, чихании и т.д.
Иммунитет: после перенесенного заболевания — пожизненный. У детей до 4 месяцев есть иммунитет, полученный внутриутробно, от матери. Инкубационный период:
Заразный период: все время заболевания.
Проявления: внезапный подъем температуры и через дней ее самопроизвольное снижение. Одновременно с нормализацией температуры появляется розовая мелко- и среднепятнистая сыпь. Располагается она преимущественно на туловище и, как правило, не вызывает зуда. Проходит самостоятельно через 5 дней.
Лечение: только симптоматическая терапия — обильное питье, снижение температуры и т.д.
Заболевание проходит самостоятельно, осложнений практически нет.
Розеолу нередко называют псевдокраснухой, т.к. кожные проявления этих болезней очень похожи. Отличительной чертой розеолы является появление высыпаний после падения температуры.
Важно: как и в случае с энтеровирусным стоматитом, сыпь, появившуюся не в первый день болезни, часто расценивают как аллергическую, Иногда их действительно сложно отличить, но аллергическая сыпь, как правило, довольно сильно чешется, при розеоле же зуда быть не должно.
Возбудитель: вирус краснухи (Rubella virus)
Способ передачи: воздушно-капельный. Вирус передается при общении, кашле, разговоре.
Иммунитет: пожизненный. Вырабатывается либо после болезни, либо после вакцинации. Детям, чьи матери болели краснухой или были привиты от нее, иммунитет к краснухе передается внутриутробно и сохраняется первые месяцев жизни.
Инкубационный период: от 11 до 24 дней.
Заразный период: с дня от заражения и до полного исчезновения сыпи + еще 4 дня.
Проявления: повышается температура. На лице, конечностях, туловище появляется мелкая, бледно-розовая, не зудящая сыпь, и одновременно с этим увеличиваются заднешейные лимфоузлы. Температура держится не больше а сыпь проходит на 2-7-й день от возникновения.
Лечение: только симптоматическая терапия: обильное питье, при необходимости снижение температуры и т.д. Дети переносят болезнь легко, а вот у взрослых часто бывают осложнения. Краснуха особенно опасна в первом триместре беременности: вирус проникает через плаценту и вызывает у ребенка врожденную краснуху, в результате которой у новорожденного могут быть глухота, катаракта или порок сердца. Поэтому всем, особенно девочкам, настоятельно рекомендуется проводить курс вакцинации от этого заболевания.
Возбудитель: вирус кори (Polinosa morbillarum)
Способ передачи: воздушно-капельный. Необычайно заразный и очень летучий вирус кори может не только передаваться при непосредственном общении с больным человеком, но и, например, распространяться по вентиляционным трубам, заражая людей в соседних квартирах.
Иммунитет: пожизненный. Вырабатывается либо после болезни, либо после вакцинации. Детям, чьи матери болели корью или были привиты от нее, иммунитет к кори передается внутриутробно и сохраняется первые месяцев жизни.
Заразный период: С двух последних дней инкубационного периода до дня высыпаний/
Проявления: повышение температуры, кашель, осиплость голоса, конъюнктивит. На 3-5-й день болезни появляются яркие, крупные иногда сливающиеся пятна на лице, при этом температура сохраняется. На день сыпь появляется на туловище, на на конечностях. Примерно на четвертые сутки от момента возникновения высыпания начинают угасать в таком же порядке, как и появились.
Лечение: симптоматическая терапия: обильное питье, затемненная комната (т.к. конъюнктивит сопровождается светобоязнью), жаропонижающие. Детям до 6 лет назначают антибиотики для предотвращения присоединения бактериальной инфекции. Благодаря вакцинации корь стала сейчас довольно редким заболеванием.
Возбудитель: парвовирус В19
Способ передачи: воздушно-капельный. Чаще всего инфекция встречается у детей в организованных детских коллективах — яслях, детских садах и школах.
Иммунитет: после перенесенного заболевания — пожизненный.
Заразный период: инкубационный период + весь период болезни.
Проявления: все начинается как обычное ОРВИ. В течение дней ребенок ощущает некоторое недомогание (болит горло, небольшой насморк, головная боль), но стоит ему «поправиться», как на фоне полного здоровья, без всякого повышения температуры, появляется красная, сливающаяся сыпь на щеках, больше всего напоминающая след от пощечины. Одновременно с этим или через несколько дней возникают высыпания на туловище и конечностях, которые образуют «гирлянды» на коже, но при этом не чешутся. Красный цвет сыпи быстро сменяется синевато-красным. На протяжении последующих двух-трех недель держится невысокая температура, а сыпь то появляется, то исчезает, в зависимости от физических нагрузок, температуры воздуха, контакта с водой и т.д.
Лечение: специфического лечения нет, только симптоматическая терапия. Заболевание проходит самостоятельно, осложнения бывают крайне редко.
Возбудитель: бета-гемолитический стрептококк группы А.
Способ передачи: воздушно-капельный. Возбудитель передается при разговоре, кашле, использовании общих предметов обихода (посуда, игрушки и т.д.).
Иммунитет: после перенесенного заболевания — пожизненный.
Заразный период: первые несколько дней заболевания.
Проявления: болезнь начинается так же, как и обычная ангина (боль в горле, температура). Характерные для скарлатины высыпания появляются на 1-3-й день от начала заболевания. Сыпь мелкая, ярко-розовая, располагается в основном на щеках, в паху и по бокам туловища и через дней проходит. Носогубный треугольник остается бледным и свободным от сыпи — это отличительный признак скарлатины. После исчезновения сыпи на ладонях и стопах начинает активно шелушиться кожа.
Лечение: только антибиотиками широкого спектра действия. Очень важно начать лечение как можно раньше, т.к. скарлатина может спровоцировать развитие таких аутоиммунных заболеваний, как ревматизм, гломерулонефрит, аутоиммунное поражение головного мозга.
Иногда болезнь протекает в стертой форме, без выраженного повышения температуры, воспалений в горле и сыпи. В таких случаях родители замечают только внезапно начавшееся шелушение на ладонях. Если это произошло — надо обязательно консультироваться с врачом.
Важно: так как скарлатина может провоцировать развитие серьезных аутоиммунных заболеваний, то для ранней диагностики возможных осложнений врачи рекомендуют делать анализы крови и мочи. В первый раз их сдают во время болезни, а потом повторяют через две недели после выздоровления, Тогда же рекомендуется сделать и электрокардиограмму.
Суламифь Вольфсон, врач-педиатр,
сотрудник Клиники питания НИИ питания РАМН
источник
Родители детей первого года жизни часто обнаруживают, что попа младенца покрыта сыпью. Петехиальные включения представляют собой небольшие участки капиллярных кровоизлияний. На них могут располагаться узелковые прыщи, пузыри, шелушащиеся пятна. Особенно беспокоятся мамы девочек, когда видят сыпь на половых органах и в паху. Причинами того, что на писе и попе появились пятна или мелкие прыщи, становятся физиологические реакции и патологические процессы.
Красные мелкие, похожие на мурашки, высыпания на попе часто появляются у детей в первые 12 месяцев жизни. Определить самостоятельно истинную причину происхождения пятен невозможно. По клинической картине и форме сыпи родители могут заподозрить одно из состояний.
- Аллергическая реакция на мандарины, конфеты или другие продукты питания. Также покраснеть ягодичная область может от лекарств, которые часто назначаются детям (Нурофен, Виферон, Саб-Симплекс, антибиотики пенициллинового ряда и другие средства).
- Подгузники могут спровоцировать возникновение макулопапулезной сыпи на попе. Зачастую это случается при смене гигиенического средства. Следует отдавать предпочтение гипоаллергенным маркам подгузников и своевременно их менять.
- Самодельные пеленки часто становятся причиной раздражения на попе. Визуально оно напоминает потничку – мелкие красноватые прыщики с белесыми узелками в центре. При таком состоянии малышу могут поставить диагноз «пеленочный дерматит».
- Длительное нахождение при высоких температурах окружающей среды вызывает сыпь на попе. Впоследствии пятна распространяются по всему телу.
- Детские заболевания могут начинаться с сыпи на попе. Зачастую появлению красноты предшествует лихорадка. Дифференциальная диагностика позволяет поставить один из диагнозов: скарлатина, ветрянка, краснуха, корь, вирус Эпштейна-Барра, Болезнь Коксаки, контагиозный моллюск и другие.
- Паразитарные инфекции проявляются сыпью возле анального отверстия. При отсутствии лечения пятна распространяются на область печени, нижние и верхние конечности, участки лица. Такие признаки характерны для лямблий и иерсиниоза.
- Аутоиммунные заболевания становятся причиной кожных проявлений с преимущественной локализацией на ягодичной области и нижних конечностях. При диагностике у ребенка могут определить диабет, пузырчатку, волчанку. Реакция возникает из-за неадекватного поведения защитных систем организма.
Паховая сыпь чаще всего имеет аллергическое или инфекционное происхождение.
Аллергия на половых органах у ребенка может проявляться в виде мелкой сыпи, красных пятен, пигментированных участков и даже угрей с черными включениями. В роли раздражителя обычно выступают средства для гигиены – подгузники, одноразовые пеленки, гели для купания, мыло. Также сыпь в паху может возникнуть из-за синтетических тканей, косметических средств (например, крема под подгузник или присыпки).
Инфекционное происхождение сыпи на половых органах сопровождается общим ухудшением самочувствия ребенка. В местах локализации папул возникает зуд и дискомфорт. Некоторые патологии сопровождаются болезненными ощущениями. Заподозрить, что стало причиной сыпи, можно по ее виду:
- герпес – сыпь мелкая, внутри пузырьков содержится жидкость, которая при излитии вызывает новые очаги;
- хламидиоз – высыпания напоминают эритему, одновременно у ребенка может появиться конъюнктивит;
- кандидоз – в местах образования красных пятен присутствует налет, визуально напоминающий творог;
- вирус папилломы человека – сыпь не похожа на прыщи и напоминает небольшие неотделимые наросты из кожи;
- паховый лимфогрануломатоз – заболевание злокачественного характера с высокой вероятность метастазирования, характеризуется многочисленными подкожными выпуклостями, напоминающими сыпь телесного цвета;
- сифилис – сопровождается образованием язв по всей поверхности малых половых губ у девочек.
При обнаружении высыпаний на половых органах и ягодицах у ребенка родителям необходимо пересмотреть свой подход к гигиене и питанию. Если используется новое средство для купания или стиральный порошок, то они могли стать причиной аллергии. При мокнущей сыпи рекомендуется чаще оставлять ребенка без подгузника и пеленок, чтобы нежная кожа хорошо проветривалась, а язвочки подсыхали. Если ребенок старше 6 месяцев, то необходимо организовать диету – на время отказаться от введения новых продуктов и исключить любые аллергены из меню.
Если в течение нескольких дней состояние эпителия не улучшится, необходимо обратиться за медицинской помощью. При обнаружении инфекционной природы происхождения сыпи назначается адекватное лечение препаратами, к которым возбудители имеют чувствительность.
Для облегчения состояния малыша выписываются противовоспалительные, антигистаминные, заживляющие средства наружного применения. Ускорить восстановление эпителия помогает купание в отварах ромашки и шалфея. Из народных рецептов хорошо помогает от сыпи обработка настоем лаврового листа, а подсушить мокнущие участки можно с помощью крахмала.
При аллергической сыпи на попе грудное вскармливание оказывает положительное влияние. С помощью материнского молока ребенок быстрее восстанавливается. Данный процесс связан с непрерывной передачей иммунитета от матери грудничку. Врожденные антитела исчезают в первые 5-7-9 месяцев жизни малыша. Впоследствии мама передает грудничку так называемый добавочный иммунитет, оберегая его от различных патологий, сопровождающихся сыпью.
В редких случаях причиной возникновения сыпи в паху становится грудное вскармливание. При обнаружении некоторых инфекционных заболеваний у женщины необходимо заблаговременно побеспокоиться от временном или полном прекращении лактации. В перечень передающихся патологий входят: сифилис, ВИЧ, гепатит, кандидоз.
источник
Высыпание на коже у ребенка, красные пятна, крапивница, прыщики с зудом. Причины и лечение в домашних условиях
Любая сыпь на коже ребёнка всегда беспокоит родителей. Так проявляются нарушения работы организма. Высыпания могут нести разный характер, зависимо от их вида. Некоторые не предвещают опасности, другие сигнализируют о необходимости немедленной медицинской помощи.
Одной из распространённых является бесцветная сыпь. Она сигнализирует об аллергической реакции на раздражитель. Родителям нужно обратить внимание на рацион ребенка, убрать оттуда аллергены.
Также аллергическая сыпь может появиться из-за:
- веществ в составе принимаемых ребёнком лекарств;
- цветочной пыльцы;
- вдыхания пыли;
- контакта с синтетической тканью.
Если бесцветная сыпь проявилась у грудного младенца только на лбу, это свидетельствует о лактозной недостаточности. Стул малыша при этом становится зелёным, вес плохо набирается. Для решения проблемы мама должна исключить из рациона сладости. При правильном кормлении грудью выработается фермент, который вылечит ребёнка.
Существует сыпь, похожая на мурашки. Она может появиться ненадолго, а затем пропасть. Дело в неправильном уходе за малышом. Если в помещении холодно, ребёнок может мёрзнуть, что и приводит к появлению сыпи.
Если мурашки не проходят долго, то их наличие является причиной одной из патологий:
- Пилярный кератоз — наследственная болезнь. При её наличии забиваются отверстия, предназначенные для фолликулов волос. Это приводит к образованию «гусиной кожи» на небольшой области тела. Цвет сыпи телесный, иногда с красным оттенком. Её появление может быть не одноразово.
- Аллергическая реакция на подгузники, шампунь или порошок, которым стирали одежду малыша.
- Заболевание Девержи — роговые фолликулярные пробки по телу. По внешнему виду похоже на псориаз.
Красная сыпь является симптомом около 100 болезней. Она может свидетельствовать о менингококковой инфекции. Появляется сыпь в пределах 24 часов после заражения. Высыпания на коже у ребёнка могут возникнуть и на вторые сутки. Чем поздней после начала болей появляется сыпь, тем легче протекает болезнь.
Особенности высыпаний:
- имеют багрово-синий цвет;
- разных размеров;
- распространяются с большой скоростью;
- локализуются преимущественно в области бёдер, ягодиц и нижней части живота.
Интоксикационная аллергическая сыпь внешне похожа на ожоги, полученные от крапивы. Зачастую она локализуется на подбородке и щеках малыша, но может проявиться и на других участках.
По внешнему виду высыпания похожи на шелушащиеся пятна. Из-за них у ребёнка лихорадочный вид.
Если аллергическое отравление сильное или употребление аллергена происходит регулярно, то сыпь может перерасти в коросту или мокнутий. Высыпания на коже у ребенка грудного возраста могут появляться из-за неправильной диеты матери.
Зачастую реакция наблюдается, если в материнском рационе имеются:
- красная рыба;
- цитрусовые фрукты;
- помидоры;
- орехи;
- телячье мясо;
- цельное молоко.
Если у ребёнка появилась красная сыпь, эти продукты следует исключить при естественном вскармливании. Кормление смесью может вызвать аллергию из-за имеющихся в ней белков. Если высыпания усиливаются, необходимо менять марку детского питания. Аллергия может начаться, если прикорм неправильный или начат слишком рано.
Мелкая сыпь, появившаяся у детей грудного возраста, может свидетельствовать о неонатальном цефалическом пустулёзе. Это неопасная и незаразная болезнь. Проявляется у 20-30% детей. Причина появления сыпи — рост дрожжевых бактерий на теле.
К серьёзным заболеваниям с мелкой сыпью относится акне младенцев. Проявляется оно у детей в возрасте 3-18 месяцев. Внешний вид сыпи напоминает угри с головками чёрного и белого цвета. Появляется из-за роста уровня андрогенов в крови.
Высыпания на коже у ребенка могут появиться сразу по всему телу или на некоторых участках. Причиной их локализации на лице может оказаться длительное воздействие лучей солнца на кожу. Сыпь на лице — также показатель аллергии на продукт из рациона питания.
Если сыпь у детей, достигших возраста полового созревания, имеет вид угрей, это нормально. На местах высыпаний, после прохождения могут остаться рубцы.
Сыпь на руках является аллергической реакцией. Из-за стрессов и усталости она может не проходить долго. Запускать проблему нельзя, поскольку это может привести к образованию экземы.
Если высыпания располагаются преимущественно на руках или ногах, то это говорит о влиянии грибка — у ребёнка может быть чесотка или псориаз. Сыпь на животе зачастую свидетельствует об инфекционном заболевании. Обычно это симптом кори и краснухи. Схожесть высыпаний с красными отечными пузырьками — это симптом ветрянки.
Хорошим лекарственным средством является Гистан в капсулах. Основу составляют экстракты лекарственных трав и комплекс витаминов. Препарат регулирует иммунные и обменные процессы, под его действием купируются симптомы аллергии.
Лекарство очищает организм от вредных веществ. Детям препарат разрешен с 14-ти лет. В течение суток применяется перорально 1 капсула во время еды. Максимальный курс приёма — 20 дней.
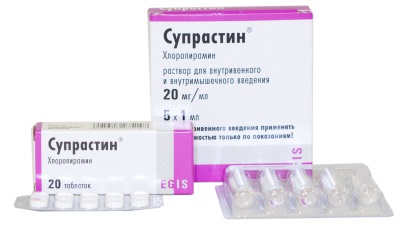
Хорошее антиаллергическое средство — «Супрастин», также блокирует рецепторы типа Н1. Не позволяет аллергии развиваться дальше, облегчает состояние больного. Средство оказывает седативный и средний спазмолитический эффект, убирает зуд.
Выпускается в 3-х формах:
«Супрастин» принимать можно детям с месяца.
В зависимости от возраста дозировка отличается:
- 1-12 месяцев: 1/4 таблетки (6,5 мг) 2-3 раза в сутки. Средство растирать в порошок и смешать с детским питанием.
- 1-6 лет: 1/4 таблетки 3 раза в сутки или полтаблетки 2 раза.
- 6-14 лет: полтаблетки 2-3 раза в сутки.
Препарат имеет аналоги:
Среди народных средств эффективным считается раствор мумиё. Вещество растворяют в соотношении 1 г на 100 мг кипячёной воды. Полученным раствором нужно смазывать участки кожи с высыпанием.
Вовнутрь раствор мумиё также принимается, но в меньшей концентрации. Достаточно 2 ч.л. вышеописанного раствора смешать со 100 мг чистой воды. Употреблять лекарство перорально допускается не чаще 1 раза в день утром. Длительность лечения – 20 дней. Если сыпь у ребёнка до 5 лет, концентрацию мумиё следует уменьшить в 2 раза (1 ч. л. раствора 1/100 со 100 мг чистой воды).
Для лечения грибка используют противогрибковые лекарственные средства. Обычно это мази, которые наносят на поражённые области.
Такие препараты выпускаются ещё в виде:
Если грибок покрывает большой участок кожи, может понадобиться принимать вовнутрь специальные таблетки.
- К категории мазей относится «Ламизил». Его можно использовать детям от 12 лет 7-10 дней, нанося на пораженные участки 1-2 раза в сутки. Если инфекция развилась в зоне опрелости (между складками, паховая область, между ягодицами), то после нанесения рекомендуется укрыть участок марлей.
- Хорошим лечебным кремом является «Клотримазол». Разрешен он детям от 3-х лет. Тонким слоем покрывают поражённую зону. В сутки средство наносить 2-3 раза. Курс лечения – 2-4 недели. Перед нанесением мази участок кожи следует тщательно вымыть и высушить.
Среди народных средств эффективен против грибка уксус. Кислая среда не подходит для развития грибковых инфекций и оказывает на них отрицательное воздействие. Следует 2 ст.л. уксуса смешать с таким же количеством водки и 3 белками от яиц.
Взбивать до однородной массы. Компрессы из полученной смеси прикладывать на поражённые участки. Чтобы средство не пропало, хранить его следует в холодильнике.
Высыпания, появившиеся на коже у ребенка при наличии паразитарных инфекций, могут иметь как прямое отношение к наличию паразитов, так и косвенное. Прямое воздействие означает, что паразиты живут и развиваются именно там, где находится сыпь.
На коже появляются отвердевшие узелки, под которыми скрывается вредитель. Там он живёт и откладывает яйца. Подобное паразитарное заражение обычно является следствием укуса комара, или какого-либо домашнего любимца вроде кошки или собаки.
Если не поспешить с удалением паразита, узелок:
- воспалится;
- начнёт сильно болеть;
- будет чесаться.
Косвенное влияние означает, что паразиты живут в желудочно-кишечном тракте, а симптомы проявляются на коже в виде высыпаний:
Распространёнными паразитами считаются:
Эффективное средство для борьбы с паразитами — смесь масла касторки и семечек тыквы. Каждый день нужно съедать по 100 семян, поделив их на 4 равные части. После каждого употребления семечек через 1 час следует выпить 1 ст.л. касторки.
Из лекарств употребляют суспензия «Пирантел». Ее можно давать детям старше года.
- При энетеробтозе в возрасте 1-12 лет 125 мг на 10 кг массы тела раз в день во время еды или после.
- Детям старше 12 лет следует принимать 750 мг, если масса тела не превышает 75 кг, 1 раз в сутки.
- Если средство назначено при лечении только аскаридоза, то хватит дозы в 5 мг на 1 кг веса.
Высыпания, появившиеся на коже у ребёнка, могут свидетельствовать о попадании в организм вируса. Главный признак этого: сыпь красного или розового цвета на теле.
Пока ребёнок болеет, ему следует давать много напитков с большой концентрацией витаминов:
- ягодные морсы;
- чай с малиной, лимоном или мёдом;
- зелёный чай;
- отвар шиповника.
Эффективно действует против вирусной сыпи крем «Ацикловир». Используя ватную турунду, его следует наносить тонким слоем на поражённые и окольные им участки 5 раз в сутки, через каждые 4 часа. Курс лечения 5-10 дней. Против инфекционной сыпи действуют капли «Зодак», принимаемые внутренне.
- 2-6 лет дают по 5 капель 2 раза в сутки;
- 6-12 лет – по 10 капель 2 раза в сутки;
- от 12 лет – по 20 капель.
Чтобы снять зуд при вирусной экземе, можно принимать ванны, температура которых находится в пределах 37-38 °С, предварительно добавив в воду крахмал или настойку из трав:
Высыпания на коже у ребенка из-за потницы или опрелостей встречаются часто – у 95% малышей. Потница бывает из-за чрезмерной опеки со стороны мам, которые иногда слишком усердно укутывают младенца, чтобы ему не было холодно. Из-за этого у него может появиться сыпь ярко-розового цвета.
Участки, подверженные опрелости, имеют красный цвет, являются результатом ношения подгузников и ползунков. Для борьбы с воспалениями у детей подойдёт крем «Бепантен». Его можно использовать с рождения. Применяется средство каждый раз при смене подгузников. Оно быстро впитывается и защищает кожу в области лица и головы. Крем легко распределить по поверхности.
Крем Weleda создан в Германии. На российском рынке его стоимость варьируется в районе 500 рублей. Средство производит подсушивающий эффект.
В его составе имеются:
- экстракты растений: ромашка, календула;
- воск пчёл;
- вулканическая глина.
Используется он так же, как и «Бепантен». В качестве народного средства в борьбе с потницей и опрелостью используются измельчённые сухие цветки ромашки. Их заливают кипятком и немного настаивают. После готовый отвар процеживают и добавляют в ванну во время купания ребёнка или используют для протираний.
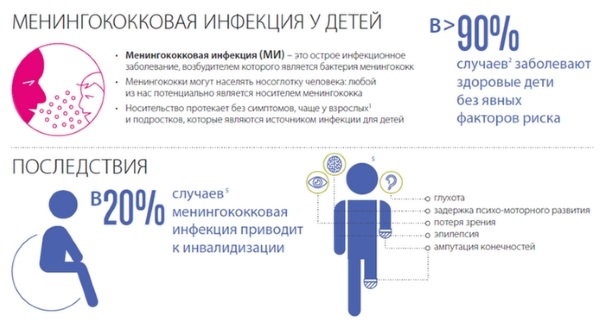
Это инфекционное заболевание, которое может быстро развиться до тяжёлой формы и привести к смерти. Если им заболевает ребёнок, возрастает риск нарушения нервно-психического развития. Возбудитель болезни – бактерия менингококк.
Передаётся по воздушно-капельному пути при длительном контакте с заражённым на расстоянии до 50 см. Возбудитель болезни имеется у многих взрослых, но на большинство из них он не оказывает влияния.
Если высыпания достигают лица – болезнь будет переноситься тяжело. Обычно мелкие элементы сыпи пропадают сами в течение 3-4 дней, в то время как в середине крупных может начаться процесс омертвления тканей, впоследствии приводящий к появлению язв и рубцов.
Антибиотики для борьбы с болезнью назначает врач после осмотра. Часто прописывают таблетки «Тетрациклин». Употребляются они перорально в процессе принятия пищи или сразу после. Принимать препарат можно детям с 8-летнего возраста по 20-25 мг на 1 кг массы.
Курс лечения — неделя. Если симптомы болезни проходят раньше, лекарство продолжают принимать еще 1-3 суток. Детям 3-8 лет прописывают «Левомицетин». Он также выпускается в форме таблеток, но принимается за полчаса до еды. Курс лечения 7-10 дней.
Корь относится к инфекционным заболеваниям. Возбудитель – парамиксовирус. Сыпь на теле появляется после окончания катарального периода, на 3-й или 4-й день после манифестации болезни. Высыпания имеют вид неправильно сформированных узелков розового цвета. Вокруг них имеются красные пятна, которым свойственно становиться больше и сливаться друг с другом.
Также развиваются симптомы:
- повышение температуры;
- сильный кашель;
- насморк.
На 4-5 сутки сыпь становится бледной и уменьшается, самочувствие ребёнка улучшается. Сегодня не существует лекарство, которое может противостоять парамиксовирусу. При необходимости используются средства, понижающие симптомы кори. Для уменьшения зуда можно использовать таблетки «Левоцетизин».
- Детям от 6-ти лет показана дозировка 5 мг 1 раз в сутки (1 таблетка).
- Малышам от 2 до 6 лет рекомендуется принимать лекарство в виде раствора по 5 капель 2 раза в день.
Также можно использовать таблетки «Лоратадин». В возрасте 2-12 лет назначают по полтаблетки 1 раз в день, если ребенок весит меньше 30 кг, и по 1 таблетке 1 раз в сутки, если вес больше 30 кг. Тем, кто старше 12 лет, рекомендовано принимать по 1 таблетке в сутки. Курс лечения – 10-15 суток.
Справиться с корью можно при помощи настойки из малины и мёда. Для приготовления сушеные плоды мнут в ступке, заливают их 200 мл кипятка. Для приготовления настойки хватит 2-х ст. л. малины. После добавления воды ёмкость с содержимым следует укутать в полотенце и оставить на 15 минут. Настойка пьётся перед сном. Детям до 5 лет давать по полстакана, ребенку старше 5 – полный стакан.
Атопический дерматит зачастую свидетельствует об аллергии. Он может проявиться из-за искусственного кормления в младенческом возрасте, слабого иммунитета. При его наличии папулезно-везикулёзная сыпь симметрично поражает кожу на лице, конечностях. При заболевании используют «Левоцетизин» и «Лоратадин» в той же дозировке, как при кори, краснухе.
От дерматита помогает настой череды. Следует 1 ст. л. высушенного растения залить 0,5 стакана кипятка. Настаивать нужно, пока настойка не станет тёмно-коричневой. В получившемся растворе смочить марлю и приложить её на поражённый участок кожи в качестве повязки на час. Процедуру следует повторять 3-4 раза в сутки.
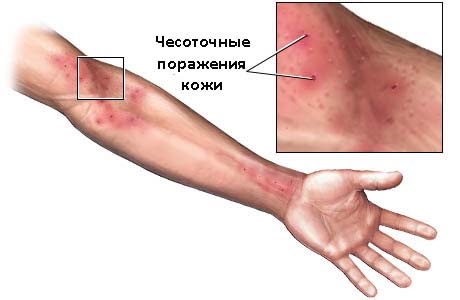
Чесотка – заразная болезнь паразитарного типа. Возбудитель – чесоточный клещ. Одно из основных свойств заболевания – зуд, который становится интенсивнее ночью. Парная узелково-пузырьковая образуется на участках расположения клещей. Первичные высыпания имеют вид небольших эритематозных папул. Спустя время они могут приобретать пузырьковый или лемфигоидный вид.
Действенен против чесотки препарат «Спрегаль». Использовать его следует всем, кто живёт в одном помещении с заражённым человеком. Наиболее оптимальными для применения средства считаются 18-19 часов. Разбрызгивать препарат нужно на всю поверхность кожи с расстояния 20-30 см от неё.
Нельзя использовать «Спрегаль» только на голове и лице. Препарат должен оставаться на теле в течение половины суток. По истечении времени следует тщательно вымыть тело с мылом. Лекарство можно использовать детям любого возраста. Новорождённым поверхность ягодиц следует обрабатывать каждый раз после смены подгузника.
Ещё при чесотке помогает «Линдан».
Детям до 3 лет препарат можно использовать под бдительным присмотром врача:
- 1-й день: лекарство втирают по всей коже ребёнка ниже уровня пупка;
- 2-й день: средство втирают в кожу выше пупка;
- далее применение чередуется.
Через 3 часа после нанесения эмульсии её следует смыть. Малышам от 3-10 лет втирают препарат по всему телу, кроме головы. Детям старше 10 лет «Линдан» на кожу наносят вечером по всему телу, смывают утром. Среди народных средств против чесотки применяется смесь сока чистотела и вазелина в пропорции 1:4 ст.л. Готовым средством ежедневно обрабатывают всю кожу.
Видов сыпи существует много и каждый может оказаться проявлением безобидной болезни или показателем вирусного, инфекционного заражения, поражения организма паразитами. Высыпания могут свидетельствовать о наличии серьёзного заболевания, требующего незамедлительного лечения.
При появлении любого вида сыпи следует обращаться к врачу. Чем скорей специалист осмотрит ребенка, тем проще и быстрее пройдёт последующее лечение.
Если сыпь похожа на небольшие кровоподтёки, у малыша наблюдается рвота, повышенная температура, следует незамедлительно доставить его в ближайшую больницу. С высыпаниями на коже у ребёнка шутки плохи — действовать необходимо без промедлений.
Причины появления сыпи у детей:
Симптомы и причины высыпаний у детей, ответы специалиста:
источник