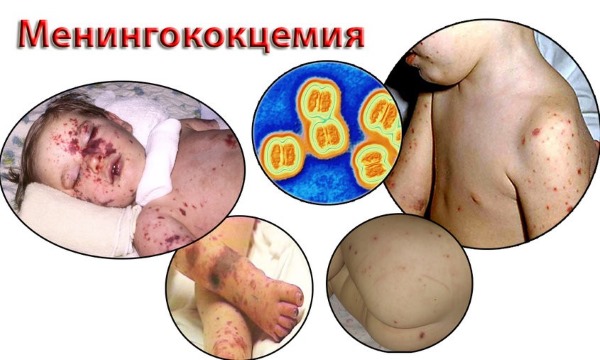
Сыпь на теле у ребенка. Фото с пояснениями: в виде прыщиков, мелкая, чешется, красная, без температуры, зуд, аллергическая. Что это может быть
Сыпь на теле у ребенка может свидетельствовать о разных неполадках со здоровьем. Фотографии с пояснениями помогут разобраться, какому заболеванию характерно то или иное высыпание, и что делать. Окончательный диагноз поставит только педиатр или дерматолог.
Высыпания на теле ребенка бывают разными по зоне расположения, характеру, обширности и сопутствующим симптомам: от мелких красных точек, до гнойничковых образований. Места локализации сыпи могут быть по всему телу или на определенном участке.
Такая сыпь может появиться внезапно и за короткий промежуток времени. Сыпь бывает ровной (не выступает над уровнем кожи), ее выдает только цвет. Может быть и с выступами, как гусиная кожа.
Для определения болезни нужно обратить внимание на следующие особенности:
- цвет сыпи;
- площадь высыпания;
- характер сыпи (бугристый или ровный);
- имеется ли зуд;
- наличие повышения температуры (всего организма или только очагов сыпи).
Высыпания на теле характерны: при аллергии, потнице. Может это след от крапивы. Проблемы с сосудами (нарушение сворачивания крови). Или у ребенка инфекционное заболевание.
Появление сыпи чаще носит аллергический характер. Обычно высыпание сопровождается зудом. Если ребенок маленький, то о появившемся дискомфорте, он даст знать своим плачем.
Это может быть потница. Если ребенку нет 6-ти месяцев, то высыпания появляются на спине и ягодицах. Малышу становится легче после купания в травяных ванночках.
Сыпь может быть симптомом: краснухи, токсической эритемы, чесотки. Или это начальная стадия ветряной оспы. Когда имеются проблемы с сосудами и свертываемостью, на теле могут появиться красные пятна. При их появлении нужно учесть: не ел ли ребенок новый продукт, не было ли смены порошка, марки подгузников. Может до этого была температура или рвота.
По сопутствующим симптомам можно определить болезнь. Педиатр устанавливает окончательный диагноз. Даже если это просто аллергия, необходима консультация. Нужно выяснить вид аллергии (пищевая или контактная). Болезнь опасна тем, что неизвестно, как организм ведет себя изнутри.
Пятна могут быть симптомом адаптации и перестройки организма. Они проходят самостоятельно. При отсутствии дополнительных симптомов. Аллергия проявляется, чаще всего, высыпанием на лице (щеки, подбородок). Эти места страдают и при потнице. Повышенное слюноотделение вызывает раздражение кожи.
Появление температуры или распространение пятен по всему телу свидетельствует об инфекционном заболевании. Нельзя начинать лечение без осмотра и консультации с педиатром.
Появление сыпи говорит о заболеваниях: аллергия, дерматит, инфекционные болезни. Или это укусы от мелких насекомых. Немалую роль играет, где появилось высыпание. Пятна в складках рук и ног встречается при потничке. С пятен на ладонях (обычно) начинается чесотка.
Если руки или ноги покрыты сыпью полностью, и она чешется, возможно, это аллергическая реакция. Неправильная работа органов ЖКТ может выражаться красной мелкой сыпью на конечностях. Пятна на стопах характерны при грибке.
Красные пятна чаще всего признак потницы и аллергии. Нужно следить за состоянием ребенка. При ухудшении самочувствия вызывать педиатра. На шее большое количество складок и если их не обрабатывать должным образом, то потница быстро даст о себе знать. Сыпь на голове может быть аллергической реакцией на содержимое подушки или от стирального порошка.
На шее нередко проявление аллергической реакции на лекарственные средства. Высыпания могут говорить о начале таких болезней: краснуха или скарлатина. Со временем пятна начинают распространяться на все тело.
Сыпь на теле у ребенка (фото с пояснениями, как могут выглядеть высыпания). Ореолы могут говорить о болезни кожи (лишай, экзема, дерматит), быть аллергической реакцией, диатезом. Могут это быть болезни инфекционного характера: корь, краснуха, скарлатина.
Пятна могут быть разных диаметров и цвета. Если у ребенка кожа темная, пятна будут более темного цвета. Встречаются и белые пятна. Общая их черта, нет неровностей, только изменение цвета кожи на определенном участке. Сами пятна бывают болезненными на ощупь, и иметь повышенную температуру, в отличие от других участков тела. А могут не причинять дискомфорта.
Цвет кожи может меняться при надавливании на пятно, но ненадолго.
Внимание следует уделить пятнам, которые вызывают дискомфорт, не проходят долгое время. При общем повышении температуры тела необходим визит к педиатру.
Появление сыпи на теле чаще обусловлено работой бактерий. Начаться высыпание может с небольшой ранки. Возбудителем может быть герпес, сифилис. Или это инфекционное заболевание, например, ветрянка (при неправильной обработке сыпи).
Высыпания причиняют вред и приносят ребенку боль. Если сыпь не носит заразного характера (это следствие неправильной обработки раны), может появиться температура. Необходимо медикаментозное лечение, его назначит педиатр или дерматолог.
Сыпь может быть симптомом аллергической реакции. Или говорить о плохом усвоении лактозы (в этом случае у малыша имеются проблемы со стулом). Или это симптом неправильной работы сальных желез. Если высыпания носят регулярный характер. Нужно выяснить природу появления сыпи. Так организм может сигнализировать о неправильной работе органов пищеварения.
Водянистая сыпь может сигнализировать о таких заболеваниях:
- герпес;
- импетиго;
- ангулит (стрептококковый);
- начальная стадия ветрянки;
- аллергическая реакция на укусы насекомых;
- наличие контагиозного моллюска;
- наличие грибка;
- контакт с ядовитыми веществами.
Появление на коже водянистых пузырьков, напоминающих капельки воды, может быть и последствием ожога от солнечных лучей. Прокалывать пузырьки и начинать самостоятельно лечение противопоказано.
Гнойнички на теле появляются не сразу. Вначале появляется обычная мелкая красная сыпь. Со временем появляются нагноения. Такой вид высыпаний характерен при стафилококке, фурункулезе. Могут это быть и прыщи (акне). Сыпь сопровождается повышением температуры (до высоких отметок), зудом. При неправильном лечении могут остаться шрамы от гнойничков.
Сыпь на теле у ребенка бывает и после прививки. Ниже представлены фото с пояснениями от прививок: корь-краснуха-паротит (КПК) и АКДС. Эти две прививки более часто дают такое осложнение. После КПК могут появиться на теле пятна красного цвета. Это может быть из-за аллергической реакции. Или это ответ организма на введенный препарат.
Медикаментозное лечение не нужно. В течение суток сыпь отступает.
После АКДС сыпь может быть в виде крапивницы. При 1-ой прививке побочным действием является высокая температура. Она может спровоцировать мелкую красную сыпь по всему телу. Если после прививки появляется сыпь, то проходит она не позднее, чем на 3-тий день. Когда высыпания продолжаются, нужно вызывать педиатра. Это уже сигнализирует о начале заболевания, не связанного с прививкой.
При аллергии высыпания на коже бывают от мелкой сыпи, до язв. Сопровождаются сильным зудом. Когда аллергическая реакция в тяжелой форме, возможно повышение температуры.
При появлении аллергической сыпи у ребенка, в первую очередь выявляется, на что организм так отреагировал (пища, контакт с животными, одеждой). Можно это сделать самостоятельно. Методом исключения. Но нередко необходима помощь аллерголога.
Инфекционные заболевания опасны не только высыпаниями на коже. Большая их опасность в осложнениях. Ниже рассмотрено, какие инфекционные болезни сопровождаются сыпью.
Начинается с высыпаний в ротовой полости, которое постепенно переходит на лицо, а потом на все тело малыша. Болезнь протекает при высокой температуре. На 3-ий день после заражения появляется сыпь (розовые пятна). Поначалу она схожа с крапивницей. Но нет отека тканей.
Сопровождаются высыпания сильным зудом. Пятна могут сливаться и занимают еще большую площадь. При лечении сыпь проходит на 7-ой день. Пятна начинают бледнеть и шелушиться. При подозрении, что у ребенка корь, необходимо сразу вызывать неотложную помощь.
На коже появляются мелкие красные пятна. Особая их концентрация в сгибах рук и ног. К выздоровлению пятна начинают шелушиться. Сильного зуда сыпь не вызывает. В основном при шелушении. Вместе с высыпаниями у ребенка сильно болит горло, и увеличиваются миндалины.
Температура держится высокая и тяжело поддается снижению. При подозрении у ребенка скарлатины, вызвать педиатра.
Сыпь на теле у ребенка (фото с пояснениями представлены ниже) появляется на разных участках тела. Наибольшая локализация пятен на лице, спине, руках и ягодицах. Пятна вначале появляются на голове, потом по всему телу.
Маленькие пятна розового цвета появляются вследствие действия вируса. Он повреждает небольшие кровеносные сосуды. Сыпь не доставляет чувство дискомфорта, не шелушится, зуд встречается в редких случаях.
Дополнительные симптомы: увеличения лимфоузлов, температура, насморк. Высыпания проходят через 2-3 дня. Лечение происходит жаропонижающими и антигистаминными средствами.
При ветряной оспе, на разных стадиях болезни, высыпания бывают разного вида:
| Стадия заболевания | Вид сыпи | На какие сутки проявляется | Зуд |
| Начало болезни | Нет | 1-2 | нет |
| Начало высыпаний | Мелкие красные пятна | 3-7 | Не сильный |
| Изменение сыпи | Появление водянистых пузырьков на пятнах, со временем жидкость мутнеет | 4-9 | Есть |
| Конец болезни | Пузырьки лопаются, образуется корочка | 5-10 | Сильный зуд |
На какие сутки появляется сыпь и когда начинает меняться, взяты средние показания. Сколько времени протекает болезнь, зависит от индивидуальности организма. Сыпь при ветряной оспе начинается под волосами на голове, а потом покрывает абсолютно все тело, даже область гениталий.
При образовании корочек на высыпаниях, их нельзя расчесывать. Хотя зуд в это время нестерпимый.
Рекомендуется использовать специальные успокаивающие мази. При высокой температуре назначаются жаропонижающие средства. При обнаружении ветряной оспы педиатра вызывают на дом. Ребенок перестает быть заразным, когда лопнет последний пузырек.
Начинается болезнь, как обычная простуда. На 4-ые сутки появляются маленькие красные пятна на щеках. Потом сыпь появляется на шее, плечах, руках и ногах. Постепенно очаг пятен разрастается (сыпь начинает напоминать кружевной узор). Высыпание длится около 7-ми дней.
Лечение происходит в домашних условиях, после консультации с педиатром и дерматологом. Если ребенок мал, его наблюдают в стационаре. Для выздоровления используются противовирусные препараты. Антибиотики запрещены. При выздоровлении вырабатывается иммунитет на всю жизнь.
Это заболевание может протекать с высыпаниями. Обычно, это побочный эффект от антибиотиков. Появляется на 3-5-тые сутки после заболевания, и через 3 дня проходит. Сыпь может быть, как в виде пятен, так и папулами. Угрозы для здоровья не представляют. Когда сыпь в виде папул, возможно небольшое шелушение.
Мононуклеозом можно заразиться воздушно-капельным путем. Проявляется заболевание высокой температурой, плохим аппетитом и болью в горле (сыпь может быть и в ротовой полости). Заболевание длится до 2-х недель, период восстановления занимает несколько месяцев. Лечение назначает педиатр, в зависимости от протекания болезни.
Сыпь в виде размытых пятен (напоминают кляксы). Цвет — красный с фиолетовым оттенком. Поражаются в начале ягодицы потом ноги и туловище.
Пятна вначале имеют мягкую форму. Далее образуется корочка, которая со временем отходит, и остаются язвы. Самостоятельно их лечить не стоит.
Заболевание очень опасно. При первых признаках проявления вызывать скорую помощь. Иначе возможен летальный исход. Сопутствует заболеванию высокая температура, рвота, спутанное сознание.
Заболевание характерно гнойными высыпаниями. Возбудителями являются стафилококки и стрептококки. Очищение кожи от сыпи происходит самостоятельно на 10-ые сутки, в зависимости от вида болезни (от возбудителя). Зуд может быть в легкой форме, так и очень сильным.
Не допускать попадания влаги на сыпь. Подсушивать высыпания. Принимаются препараты от аллергии, и соблюдается диета. При запущенности назначаются антибиотики.
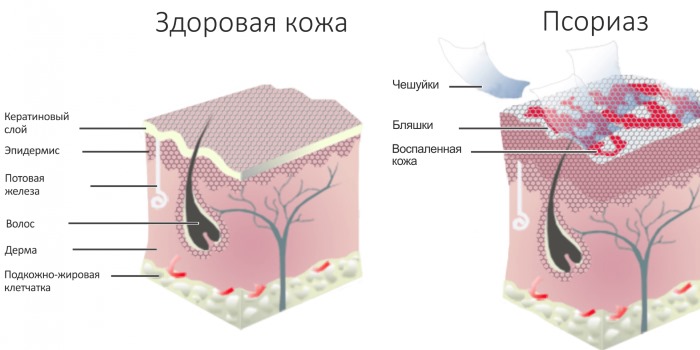
На теле появляются бляшки (красные бугорки с шелушащейся поверхностью). На начальной стадии их немного. Но если болезнь запустить, бляшки разрастаются, и несколько штук может объединиться в единое пятно.
Поражать сыпь может все тело. Зуд при высыпании проявляется не у всех. Температура редко повышается. Опасность заболевания в том, что при шелушении или когда бляшки отпадают, в ранки может попасть инфекция, которая может усугубить ситуацию. Рекомендуется сразу обратиться к дерматологу. Лечение идет комплексное и долгое. Полностью излечиться от болезни сложно.
Сыпь на теле у ребенка (фото с пояснениями высыпаний возле губ) чаще локализуется вокруг ротовой полости. Редко на других частях тела. Появляются пузырьки с прозрачной жидкостью. Со временем они созревают (жидкость становится мутной) и лопаются, образуется корочка. Она отходит самостоятельно, следов не остается.
Сами пузырьки болезненны на ощупь. При высыпаниях температура тела не повышается. Для лечения назначаются противовирусные средства.
Высыпания будут зависеть от возбудителя заболевания. На теле появляются небольшие красные пятна, которые не вызывают зуда и не болят. Со временем пятна разрастаются. Сопровождается болезнь высокой температурой, боязнью света и сильной слабостью. При появлении характерной сыпи, нужно обратиться в больницу. Смерть может наступить и через 3 часа.
Сыпь может быть следствием работы паразитов снаружи (чесоточный клещ, лишай), а также при грибковых заболеваниях. Сопровождается сильным зудом. Температура тела не повышается. Высыпания могут быть на всех участках тела.
Обычно они выглядят, как небольшие красные или розовые пузырьки. Необходимо обратиться к дерматологу. Зуд и сыпь пройдут полностью, после избавления от инфекции.
Высыпания бывают любого вида: просто мелкие пятна, крапивница, акне и до тяжелых форм. Все зависит от иммунитета и насколько организм заселен паразитами. Высыпания протекают без температуры и локализуются на всех частях тела. Прыщи могут быть и яйцами возбудителей (часто паразиты откладывают свое потомство под кожу и образуются своеобразные бугорки).
Высыпания могут быть и из-за токсинов, результат жизнедеятельности глистов. Когда организм ослаблен паразитами появляются прыщи.
Для избавления от сыпи, нужно избавиться от глистных инвазий. Для детей важно правильно рассчитать дозировку лекарств. Необходима консультация педиатра. Обычно доза рассчитывается от веса малыша.
Высыпания характерны для новорожденных. Обычно это небольшие неровности или мелкие пятна. Цвет может быть телесного или красного. Высыпания бывают на лице, голове и шее. Сыпь не представляет опасности и не вызывает дискомфорта. Особого лечения не требуется. Рекомендуется делать травяные и воздушные ванночки.
Сыпь на теле у новорожденного ребенка не редкость. Фото с пояснениями помогут разобраться в заболеваниях.
Сыпь вызвана аллергической реакцией организма. Проявляется в виде больших красных пятен. Область покраснения повышенной температуры. Сыпь появляется сразу, после взаимодействия с аллергеном.
Вызвать токсическую эритему могут: пища, детская косметика, химические средства. Пятна обычно локализуются на щеках, ягодицах и животе малыша. Через небольшой промежуток времени на пятнах появляются пузырьки, которые, когда лопаются, подвергают кожу заражению инфекцией.
Токсическую эритему лучше лечить под присмотром педиатра/дерматолога. Обычно достаточно антигистаминных препаратов. Серьезной опасности заболевание для ребенка не представляет.
Небольшие красные прыщики с гнойным верхом. Обычно высыпания бывают на лице, шее, ушах. Это гормональная перестройка детского организма. Лечение проводить не нужно (нельзя прыщи выдавливать). Следить, чтобы они не намокали. Болезнь не заразна и не несет опасности и дискомфорта малышу. Когда гормональный фон придет в норму, сыпь пройдет.
Сыпь проявляется маленькими красными пятнами или водянистыми пузырьками. Они сильно чешутся, нередко бывает и чувство жжения. Причиной их появления служит перегрев ребенка (когда малыш сильно укутан в одежду) или редкие гигиенические процедуры.

Места локализации высыпаний: шея, лицо, голова. При потничке особого лечения нет. Если сыпь вызывает сильный зуд, можно дать антигистаминные препараты. Проводить водные процедуры с применением трав. Ребенку обеспечить обильное питье. Оставлять голышом.
Сыпь на теле у ребенка (фото с пояснениями и описанием болезней) при атопическом дерматите, крапивнице и экземе. Как отличить болезни и когда стоит обратиться к дерматологу.
Высыпания идут аллергического характера. Чаще локализуются на лице и шее, но могут быть и на других частях тела. Сыпь при атопическом дерматите состоит из мелких красных пятен, которые сливаются в одно большое пятно.
Высыпания сильно чешутся и шелушатся. Кожа становится более грубой. Нередко, на местах расчеса, выступает влага. Когда влага подсыхает, образуется корочка. Сыпь начинает чесаться сильнее.
При обнаружении дерматита у малыша необходимо проконсультироваться с педиатром о лечении. Иногда достаточно антигистаминных препаратов и успокаивающих мазей. А также необходимо выяснить, что послужило поводом к высыпанию, чтобы не было повтора болезни.
Сыпь в виде волдырей (ярко-красного или розового цвета). Сопровождается сильным зудом и отечностью сыпи. При расчесывании волдыри могут объединиться. При обычном течении болезни температура отсутствует.
Если болезнь запущена или аллерген был сильным, возможно повышение температуры тела. Отек внутренних органов малыша. В этом случае нужно вызывать скорую помощь. Для лечения рекомендованы антигистаминные средства. Для снятия зуда и отеков необходимы травяные ванночки. Соблюдение диеты.
Сопровождается характерными высыпаниями (шершавые и грубые пятна). Окрас может быть разный. При расчесывании сыпи выделяется влага. После выздоровления кожа долго восстанавливает свой вид.
Температура не всегда сопровождает заболевание. Опасность экземы в том, что она может протекать в тяжелых формах и нередко переходит в хроническое заболевание. Лечение назначает дерматолог и педиатр. При болезни нередко выписывается успокоительное лекарство.
При появлении какой сыпи необходимо сразу обратиться за помощью к специалисту:
- Если сыпь протекает с сопровождением температуры.
- Когда высыпания долго не проходят и доставляют дискомфорт малышу.
- Имеются дополнительные симптомы: рвота, лихорадка, сильные головные боли и так далее.
- Симптомы указывают на опасное заболевание, такое как менингит (можно определить по своеобразным высыпаниям на коже).
Сыпь на теле у ребенка (фото с пояснениями помогут определиться с причинами возникновения) чаще всего проявляется при аллергии, заболеваниях кожи или попадании инфекции. Не стоит паниковать при появлении сыпи. Определять самостоятельно природу появления нежелательно.
Автор статьи: Котлячкова Светлана Александровна
Оформление статьи: Лозинский Олег
Что говорить сыпь на теле у ребенка:
источник
Детская кожа еще такая нежная и беззащитная, поэтому часто подвержена травмам и различного рода высыпаниям.
Если внезапно появились прыщи на руках у ребенка, то необходимо выяснить природу сыпи.
Ведь это может быть аллергия, реакция организма на повышение температуры тела или даже инфекционное заболевание.
- Вся информация на сайте носит ознакомительный характер и НЕ ЯВЛЯЕТСЯ руководством к действию!
- Поставить ТОЧНЫЙ ДИАГНОЗ Вам может только ВРАЧ!
- Убедительно просим Вас НЕ ЗАНИМАТЬСЯ самолечением, а записаться к специалисту!
- Здоровья Вам и Вашим близким!
Для постановки верного диагноза и назначения терапии сразу стоит обратиться к доктору, так как самолечение может привести к неожиданным последствиям.
Особенно опасны гнойные или водянистые высыпания, которые чешутся или болят.
Все прыщики можно различить по внешнему виду:
- водянистые пузырьки (возникающие, к примеру, при герпесе, ветряной оспе, опоясывающем лишае, стрептодермии);
- подкожные папулы (воспаление сальных желез);
- гнойные волдыри (импетиго – стрептококковая или стафилококковая инфекция);
- сухие прыщи, покрытые коркой (гиперкератоз, высохшие белые прыщи);
- белые или черные точки (закупорка пор застывшими сальными пробками);
- чешуйчатые пятна с пузырьками (лишай или грибковое поражение кожи);
- красные пятна (перегрев, солнечный ожог, корь или краснуха).
В медицинской терминологии сыпь – это изменения поверхности покровов, вызванные каким-либо заболеванием.
Поэтому причина всегда находится не снаружи, а внутри организма.
Существует две группы болезней:
К заразным вирусным инфекциям относят ветряную оспу, корь, краснуху, мононуклеоз или эритему, розеолу.
Состояние всегда сопровождается повышением температуры тела, болью в горле, ознобом и лихорадкой или насморком.
Для борьбы с возбудителем эффективных лекарств не существует.
- Организм сам с ним справляется за 1–2 недели.
- Главное, обеспечить питьевой режим, диету, проветривать помещение и регулярно осуществлять влажную уборку комнаты больного.
Бактериальные болезни лечат системными или местными антибиотиками.
Это может быть скарлатина, стафилококковая инфекция и множество других заболеваний, сопровождающихся гнойной и воспаленной сыпью.
Аллергия не нарушает общего самочувствия, но возникает строго через короткое время (не более 1-2 суток) после контакта с раздражителем.
А реакция на пищу наступает практически мгновенно.
Взрослые также могут заметить сыпь на руках, причины которой бывают разные:
- нарушение обмена веществ. Об этом сигналят мелкие белые прыщики от плеча до локтя. Наблюдается шелушение и отслаивание микроскопических чешуек кожи, похожих на перхоть;
- закупорка выводных протоков желез. Появляются комедоны – черные и белые точки (угри). После их инфицирования образуются подкожные или поверхностные прыщи с признаками воспаления, а нередко и с гнойным содержимым;
Фото: экзема на ладони у взрослого
- болезнь Дарье, сопровождающаяся гнойными подкожными высыпаниями на ладонях и пальцах;
- грибок – прыщики с шелушением и болезненными трещинками на пальцах рук или ног, приводящие к разрушению и выпадению ногтей;
- раздражение после использования косметических средств (кремов и лосьонов, лака для ногтей);
- сильные эмоциональные переживания, стресс;
- заболевания желудочно-кишечного тракта.
В подростковом возрасте прыщи на руках выскакивают по следующим причинам:
- пренебрежение правилами гигиены;
- чрезмерная чистоплотность и частое мытье;
- наследственность;
- гормональные сбои.
Ребенок может обнаружить прыщики на руках при аллергии, чесотке или крапивнице, после укусов насекомых (комаров, клопов, блох, клещей).
Нередко высыпания сопровождаются зудом, что приводит к интенсивному расчесыванию.
- Родителям важно не допустить травмирования чувствительной кожи и бактериального инфицирования ранок. Для этого следует коротко подстричь ногти ребенку, применять успокаивающие зуд средства для покровов.
- Снять раздражение помогут отвары череды, ромашки и шалфея. Их можно добавлять в ванночку для купания или применять вместо лосьонов, протирая воспаленные участки.
На сегодня аллергия становится все более распространенным заболеванием.
В возрасте до 20 лет каждый пятый ребенок хоть раз сталкивался с ее симптомами.
- Маленькие красные высыпания на лице, руках, животе – это крапивница.
- Нередко наблюдается сухость и шелушение покровов, отек и покраснение, атопический дерматит, зуд, а также затруднение дыхания.
Как лечить внутренний прыщ в носу? Узнайте здесь.
Реакция возникает на продукты питания:
Сыпь может появиться после стирки одежды взрослым порошком или с использованием кондиционера для белья, после общения с животными, растениями, приема лекарств, нанесения на кожу косметики.
- Многие сиропы от температуры содержат массу красителей, ароматизаторов и усилителей вкуса. Поэтому для маленьких детей предпочтительнее применять свечи.
- Побочным эффектом от аспирина и антибиотиков (пенициллина, сульфонамида) также являются аллергические высыпания.
В народе проявление заболевания называют цыпками.
На коже рук выше локтя, на пальцах и боковой поверхности образуются сухие бугорки – неотшелушенный роговой слой эпидермиса. Они закупоривают устья волосяных фолликулов, образуя плотные пробки.
Важно выяснить причины болезни.
Это может быть как нехватка витаминов, стресс, так и длительное воздействие холода или мороза.
- Сыпь также проявляется на ногах и теле, сопровождается сухостью кожи.
- Плотные бугорки с обломками волосков или роговыми шипами на верхушке располагаются чаще симметрично, иногда немного зудят.
Это вирусное заболевание, заражение которым наступает после контакта кожи с инфицированными вещами (полотенца, одежда, мягкие игрушки).
- Если ребенку 3–4 года, то вероятность заболеть высокая, реже страдают дети до 7–10 лет.
- После 15 лет случаи инфицирования очень редкие.
На теле группами появляются плотные белые узелки с выемкой в центре, что делает их похожими на пупки.
Очень редко они возникают на стопах или ладошках. При надавливании на очаг, выделяется творожное содержимое.
Если на теле есть хоть один элемент сыпи, то ребенок считается заразным.
Присутствует высокая вероятность самозаражения, вот почему необходимо следить, чтобы дети не расчесывали высыпания.
- При условии соблюдения правил личной гигиены, ребенка не следует изолировать от сверстников.
- Он может посещать садик, школу, бассейн и другие общественные заведения.
Крапивница – это ответная реакция кожи на высвобождение в организме большого количества гистамина.
Происходить такое может также в результате аллергии. Мелкие локализованные волдыри быстро проходят при адекватном лечении. Кожа вокруг них немного отечная, зудит, выглядит как после ожога крапивой.
Усиливает симптоматику солнечный свет, холод, избыточное выделение пота.
Сильный стресс нередко приводит к развитию хронической крапивницы.
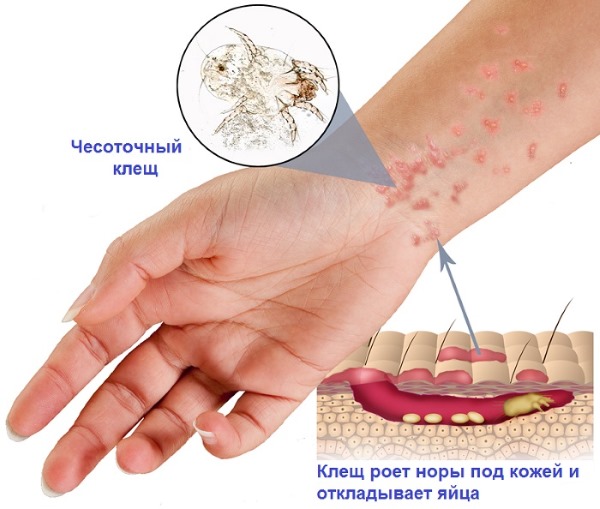
Прыщи на руках и ногах у ребенка могут оказаться чесоткой.
Фото: парные чесоточные ходы в межпальцевых промежутках
На фото с пояснениями симптомов сыпи отчетливо видны парные красные точки, похожие на укусы насекомых. Зуд вызван жизнедеятельностью чесоточного клеща в эпидермисе и усиливается в ночное время.
Паразит передается от человека к человеку через предметы общего пользования, при рукопожатиях.
У грудных детей высыпания появляются даже на лице, стопах и ладонях. Заболевание у них нередко осложняется пиодермией и заражением крови, если вовремя не начать лечение.
Высыпания могут быть локализованы различным образом:
- между пальцами (например, чесотка);
- на пальцах ближе к ногтям (чаще при грибке);
- на ладонях и кистях (дисгидроз, нарушение работы потовых желез);
- выше локтей (аллергия, фолликулярный кератоз).
В большинстве случаев специальную диагностику не проводят.
Фото: прежде чем назначить лечение врач должен осмотреть ребенка
Дерматолог умеет распознать болезнь, основываясь на ее визуальных признаках и других симптомах, если они есть. Но иногда могут возникать сомнения, так как зачастую внешний вид сыпи похож при разных заболеваниях.
В таком случае потребуется более тщательное обследование пациента.
- Аллергию легко определить по общему анализу крови, в котором резко увеличивается количество эозинофилов. Для точного выявления вида раздражителя существуют специальные кожные пробы.
- Диагностика на наличие подкожных паразитов проводится при помощи соскоба и обнаружения в нем яиц насекомого.
- Также применяются экспресс-тесты, щелочное препарирование и другие современные методы.
Если ребенок склонен к аллергии, то важно максимально ограничить его контакт с раздражителями:
- наладить питание;
- если мама кормит грудью, то соблюдать диету нужно ей;
- убрать пылесборники (ковры, перьевые подушки, нагромождения одежды в шкафу);
- не заводить домашних животных, рыбок и цветущие растения;
- принимать медикаменты только после назначения доктора;
- стирать вещи детскими порошками без запаха.
Фолликулярный кератоз, возникший в детстве, в большинстве случаев бесследно исчезает в возрасте после 10–12 лет.
- Необходимо соблюдать диету, принимать поливитамины.
- После купания кожу обязательно следует смазывать детским кремом или маслом, чтобы не спровоцировать еще большую сухость покровов.
Фото: контагиозный моллюск
Излечение от контагиозного моллюска также наступает самостоятельно.
- Рост и развитие высыпаний длится до 12 недель, затем процесс постепенно идет на спад.
- Выздоровление обычно происходит через полтора года, но может затянуться и до 5 лет.
- Механическое извлечение и деструкция моллюсков приводит к травмам кожи, после чего остаются шрамы и рубцы, поэтому эти методы не применяются у детей.
Важно всегда держать в аптечке антигистаминные системные и наружные препараты («Фенистил», «Диазолин», «Кларитин»).
Их можно использовать для лечения крапивницы и устранения нестерпимого зуда при вирусных, паразитарных и грибковых инфекциях.
При чесотке применяется местная терапия.
- Важно сменить постельное белье, полотенца. Вещи стирают при высокой температуре в машинке.
- Мебель обрабатывают дихлофосом с инсектицидными веществами.
- Перед нанесением лекарств на покровы следует принять горячий душ, разрыхлить эпидермис мочалкой, распарить поры.
Если присутствует вторичное бактериальное инфицирование, то водные процедуры противопоказаны.
Существуют эффективные противопаразитарные средства:
- эмульсию Бензилбензоата разводят в мыльном растворе 10% и втирают во все участки кожи, исключая голову и лицо, шею;
- серную мазь 20–30% намазывают на покровы 5 дней подряд перед сном;
- лосьон Линдана втирают однократно, а через 6 часов смывают. Однако препарат запрещено применять у детей до 2 лет;
- Перметрин наносится на ночь, а наутро смывается.
При бактериальном или грибковом поражении покровов назначают противомикробные мази, гели и растворы.
Особенно неприятно и опасно, когда сыпь появляется у новорожденного или грудничка.
Ведь маленький ребенок не может пожаловаться на зуд или боль. Единственный способ общения с внешним миром – это плач.
Именно поэтому любые высыпания у маленьких детей нуждаются в осмотре педиатра, даже если мама уверена, что ничего серьезного в них нет.
В грудном возрасте красная мелкая сухая или мокнущая сыпь явление частое.
Фото: потничка под коленками
Если она расположена в складках кожи (на сгибе локтей, под коленками, в паху), скорее всего – это потничка. Возникает она из-за жары и духоты.
Потовые железы ребенка еще недостаточно развиты, поэтому не могут самостоятельно подстраиваться под тепловые условия окружающей среды.
- Важно не кутать малыша в несколько слоев одежды, чаще проветривать комнату, а температура воздуха в помещении для сна не должна превышать 22 градуса.
- Воздухообмен кожи помогут наладить воздушные ванны, отсутствие памперса и легкая хлопковая одежда.
- Подсушить высыпания можно присыпкой или цинковой мазью.
- Если кожа шелушится, то ее мажут детским кремом или маслом.
Однако не стоит самостоятельно заниматься постановкой диагноза.
Ведь красные высыпания могут сигнализировать о начале инфекции, например, ветрянки или кори, аллергии и даже псориаза. При появлении любой сыпи и грудного ребенка следует срочно бежать к врачу.
Дети не всегда придают достаточное значение соблюдению правил гигиены для здоровья.
- В отличие от взрослых, они не испытывают брезгливости и более любопытны. Поэтому часто обмениваются игрушками, по очереди откусывают одну на всех конфету, держатся за руки.
- Они могут попробовать на вкус косметику или моющее средство, разжевать незнакомые таблетки.
Помогает ли сода от прыщей? Узнайте тут.
Можно ли применять народные средства от прыщей на лице? Читайте далее.
- Конечно, родителям стоит рассказывать ребенку, как важно мыть руки, что нельзя облизывать грязные пальцы или пользоваться чужой зубной щеткой, полотенцем, совать в рот неизвестные предметы.
- Но намного важнее укреплять иммунную систему с раннего детства, закалять малыша.
- Следует уделить внимание полноценному питанию, чаще брать его на прогулки к водоемам и в лес.
- Не стоит отказываться от профилактических прививок, которые спасают от смертельных инфекций.
Только тогда можно не бояться, что его организм победит любую болезнь.
источник
Сыпь может появиться и у взрослых, и у детей. Однако детская кожа более склонна к высыпаниям, которые к тому же тяжелее переносятся. В этом нет ничего удивительного: ребенок не понимает, почему нельзя чесать зудящую кожу, если это приносит облегчение.
Сыпь может появляться по разным причинам, выявлять и устранять которые должен специалист. Родители порой берут эту ответственность на себя, не думая о возможных последствиях.
В зависимости от причины появления разновидности сыпи отличаются по внешнему виду и месту локализации. Эти признаки являются одними из главных для постановки диагноза. Проанализировав различные фото с пояснениями, даже далекий от медицины человек мог бы предположить причину высыпаний.
Рассмотрим основные виды высыпаний:
- Мелкие красноватые прыщики на разных частях тела часто являются проявлением аллергической реакции. Они расположены группами. Локализация зависит от причины аллергии.
- Крупные волдыри, вокруг которых наблюдается воспаление, могут свидетельствовать о наличии инфекционного заболевания. Со временем их количество увеличивается, обращаться к врачу нужно немедленно.
- Водянистые мелкие прыщики, внутри которых содержится белая жидкость, сопровождают ветрянку и герпес.
- Водянистые прыщи, в центре которых заметно углубление, говорят о наличии контагиозного моллюска (рекомендуем прочитать: как выглядят моллюски на коже у детей: фото). Это вирусное заболевание, поражающее слизистые и кожу.
- Пятна розоватого цвета, на месте которых со временем образуются прыщи – проявление стрептодермии (подробнее в статье: как лечить стрептодермию у детей и фото заболевания). Болезнь поражает кожные покровы, при отсутствии должного лечения имеет осложнения.
- Бесцветные прыщики – признаки авитаминоза, сбоев в работе пищеварительной системы, грибковых инфекций или некоторых видов аллергии.
При аллергии сыпь чаще всего покрывает кожу рук от плеча до локтя и кисти. Аллергенами могут быть:
- пыль;
- пыльца;
- косметические средства;
- бытовая химия;
- синтетика;
- металлы;
- шерсть и пух;
- пища;
- медикаментозные средства.
Существуют разные виды аллергии, симптомы которых отличаются. Например, при контактном дерматите после взаимодействия с аллергеном краснеет определенный участок кожи. Затем эта область отекает, появляются высыпания, которые сильно чешутся.
Лекарственная аллергия в основном вызывается некоторыми антибиотиками. Высыпания пятнистые, зудят. Часто сопровождается повышением температуры тела. Симптомы обычно появляются в первые две недели приема препаратов.
Грибковые заболевания развиваются в благоприятных условиях высокой влажности и тепла. Для грибка на ручках или ножках характерно жжение, покраснение кожи, трещины. Симптомами грибковых заболеваний горла являются белые прыщики, язвочки, покраснение слизистых.
У ребенка, который уже умеет самостоятельно ходить, грибок может появиться на ступнях из-за неудобной обуви. Также причинами могут стать некачественная одежда и контакт с зараженным человеком.
Достаточно часто причиной появления прыщиков являются заболевания сердечно-сосудистой системы. Они появляются из-за сокращения количества тромбоцитов или потери их функциональности, то есть ухудшения свертываемости крови. Также причиной может стать плохая проницаемость сосудов или кровоизлияния в кожу.
Симптомы могут быть различными в зависимости от заболевания. Вероятно как появления синяков различных размеров и оттенков, так и высыпаний. Как правило, они покрывают кожу на пальцах, руках, ногах, лице.
Проблемы с гормональным фоном характерны для подростка. В возрасте около 12 лет резко повышается уровень гормонов, что приводит к активной работе сальных желез. В результате избыток их секрета запасается в коже, смешиваясь с отмершими клетками, пылью и т.д. Поры закупориваются, создавая благоприятные условия для бактерий. Из-за их жизнедеятельности появляются воспаления и сыпь.
Гормональная сыпь на лице у грудничка
Наиболее часто прыщи концентрируются на лице. В случае сбоев в работе эндокринной системы возможно их появление на предплечье, спине, груди, коже плеча или локтя.
Прыщи, вызванные гормональными перестройками, нельзя выдавливать или прижигать йодом, зеленкой и другими подобными средствами. Инфекция может распространиться на здоровую кожу.
Фолликулярный кератоз или гиперкератоз – заболевание, характеризующееся поражением кожи в результате воспаления волосяных фолликул и увеличения толщины верхнего слоя эпидермиса. Симптомы – папулы выше локтя и на бедрах. Заболевание вызывается нарушением обмена веществ, сбоями в работе эндокринной системы, наследственностью, авитаминозом.
Лечение местное, с помощью мазей. Также применяются витамины и лекарства, стабилизирующие обмен веществ. Предотвращает заболевание защита кожи от перепадов температуры, воздействия солнечных лучей, использование питательных кремов.
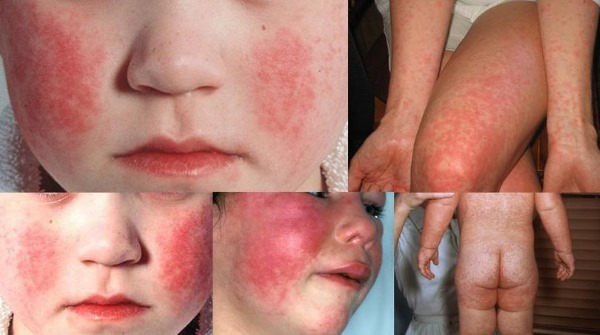
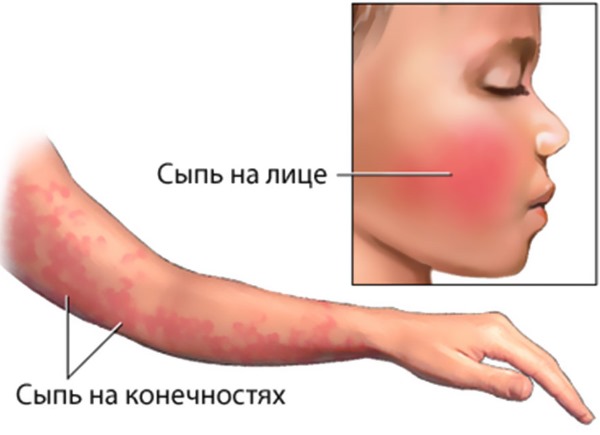
Заболевание вызывается вирусом, который передается воздушно-капельным путем. Краснуха характеризуется постепенным проявлением симптомов:
- сначала появляются красные точки на щеках и лбу;
- через некоторое время сыпь распространяется на плечи, неравномерно распределяясь по телу.
Сыпь при краснухе
Часто высыпания появляются в районе суставов конечностей и ягодиц. У ребенка болит горло, появляются красные точки на небе. Сыпь проходит за несколько дней, не оставляя шрамов или рубцов. В некоторых случаях она может вообще не проявиться, тогда болезнь приходится идентифицировать по другим признакам.
Ветряная оспа, именуемая в быту ветрянкой, передается воздушно-капельным путем. Инкубационный период составляет 14-20 дней, спустя этот промежуток времени ребенок чувствует слабость, повышается температура и проявляются высыпания.
Волдыри располагаются хаотично на теле ребенка, начиная от лица и заканчивая пальцами ног. Единственные места, остающиеся «чистыми» – ладони, запястья и ступни. Волдыри наполняются жидкостью и лопаются с образованием коросты. Врачи рекомендуют обрабатывать их зеленкой.
Возбудители заболевания остаются в организме вместе с антителами. По этой причине в стрессовых условиях или ослаблении иммунитета оно может проявиться вновь в виде опоясывающего лишая.
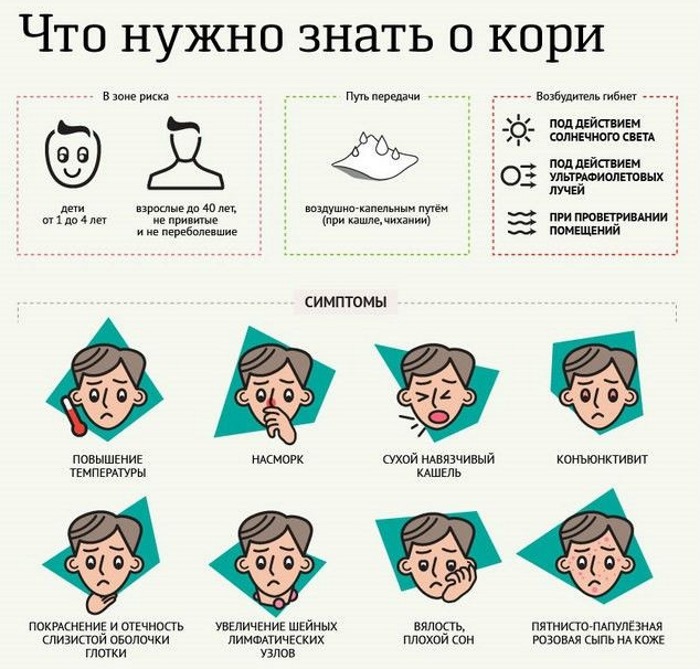
Заболевание было широко распространено ранее, но теперь встречается достаточно редко из-за всеобщей вакцинации. Дети очень восприимчивы к вирусу-возбудителю, поэтому один человек может заразить всех остальных непривитых в коллективе.
Во время кори появляется сыпь, похожая на ветряную оспу (подробнее в статье: признаки кори у ребенка с фото и пояснениями)
Выделяют 3 этапа течения болезни:
- инкубационный длится 10-12 дней, к концу первой недели ребенок становится заразным;
- продромальный длится от трех до пяти дней, сопровождается сухим кашлем, повышением температуры, насморком, покраснением слизистых;
- период высыпаний – появляются точки за ушами и вдоль линии роста волос, затем сыпь распространяется на грудь, ступни.
Корь опасна возможными осложнениями – отитом, пневмонией, энцефалитом. Многие родители противятся вакцинации, аргументируя это проявлением признаков болезни после прививания. Однако это является нормой, болезнь протекает в легкой форме, не принося вреда здоровью.
Энтеровирусные инфекции – группа инфекционных заболеваний, вызываемые вирусами рода Enterovirus. Как правило, они поражают желудочно-кишечный тракт. Они могут вызывать как легкое недомогание, так и поражение головного мозга.
Заболевания, вызываемые данными вирусами, делятся по тяжести на две группы:
- тяжелые: острый паралич, гепатиты, менингит, перикардит, миокардит, хронические инфекции ВИЧ-инфицированных;
- среднетяжелые: конъюнктивит, лихорадка, фарингит, плевродиния, увеит, гастроэнтерит.
Каждое заболевание характеризуется особыми симптомами, но имеются и общие для всех. Например, высокая температура, признаки отравления организма. Сыпь проявляется при лихорадке и фарингите, обычно не сопровождается зудом.
В детских садах, на уличных площадках, в школе ребенок запросто может заразиться чесоткой. Болезнь вызывается чесоточным клещом, которого часто называют подкожной вошью. Паразит передается при контакте с носителем или через предметы, которыми пользовался зараженный человек.
Появляются высыпания в виде пузырьков между пальцами, на животе и на других участках с нежной кожей. Внутри прыща можно заметить черную точку. Зуд усиливается к вечеру, становясь невыносимым.
Несоблюдение простейших правил личной гигиены несомненно ведет к появлению высыпаний на кистях, ступнях, лице, между пальцами. Бактерии скапливаются на поверхности кожи, проникая внутрь через поры или трещинки. В результате возникает воспалительный процесс.
Избежать их появления просто – достаточно мыть руки после посещения туалета, улицы, взаимодействия с животными. Обязательно следить за тем, чтобы мытье рук стало привычкой для ребенка.
Лечить сыпь возможно только при установлении причины ее появления. Для этого следует обратиться в поликлинику.
В домашних условиях можно облегчить зуд. Например, ванны с травами эффективны для ослабления зуда. Для этого подойдут отвары череды, ромашки, календулы, коры дуба. Можно обрабатывать пораженные участки настойкой 3-х столовых ложек указанных типов травы, залитой кипятком.
источник
Периодически могут появляться прыщи на руках ребенка, фото которых представлены ниже и на которые родители должны обратить внимание, так как они могут свидетельствовать о наличии какого-либо заразного заболевания, аллергической реакции или серьезного недуга.
Они могут появляться также при контакте с ядовитым растением, при укусах насекомых, а также при дисбалансе внутренних органов. Как уже видно из всего вышесказанного, существует довольно много разных причин образования прыщиков, поэтому следует сразу же обратиться к педиатру или дерматологу для выявления причины и ее устранения.
Очень часто родители замечают маленькие прыщи на руках у ребенка, которые могут быть симптомом какого-либо кожного заболевания. При их появлении следует сразу же отправляться к врачу, так как они могут свидетельствовать о наличии чесотки, которая относится к категории паразитарных заразных заболеваний.
Возбудителем этой болезни является чесоточный клещ, который может в короткие сроки распространиться очень быстро по всем членами семьи, а выявить это заболевание можно не только по наличию этих прыщей, но и по сильнейшему зуду, который наблюдается в местах их образования.
Мелкие прыщи на руках ребенка образовываются из-за контакта кожи с какими-либо агрессивными средствами бытовой химии, а также после употребления некоторых медикаментозных средств или пищи, содержащей в своем составе аллергены.
Нередко у ребятишек на руках появляются маленькие прыщики в виде узелков, имеющих форму полусферы, в этом случае речь уже идет о наличии контагиозного моллюска, который также требует незамедлительного лечения. Если на руках ребенка появились зудящие, слегка приподнятые плоские прыщики или волдыри бледно-розового цвета, то это может свидетельствовать о наличии крапивницы, которая является одним из симптомов аллергии.
Многие привыкли к тому, что прыщики появляются где угодно, например на спине или на лице, но никак не на руках, но это совсем не так. Сыпь запросто может образоваться на любых участках кожи рук, например на сгибе локтя или на обратной стороне ладоней, причем существуют самые разные виды прыщей, которые могут появиться на кожных покровах верхних конечностей.
На коже рук у детей могут образоваться прыщи следующих видов:
- красные прыщи на руках у ребенка, напоминающие пятна;
- черные или полупрозрачные белые точки;
- гнойные прыщи или волдыри;
- водянистые прыщи;
- сухие прыщики, покрытые плотной оболочкой;
- пузырьки с чешуйчатыми пятнами;
- подкожные прыщики.
Кроме того, все высыпания могут локализоваться в определенных местах. Так, к примеру, на кистях рук, ладонях, а также иногда на внутренних сгибах локтей образуются прыщики, которые могут свидетельствовать о нарушении деятельности потовых желез или о дисгидрозе.
Если прыщики появились на коже рук выше линии локтя, то они могут свидетельствовать о наличии кератоза фолликул или аллергической реакции. На пальцах могут появиться высыпания при грибковых инфекциях, чесотке или контагиозном моллюске.
Прыщики могут появляться в небольшом количестве на руках или в виде большой сыпи, сопровождаемой сильным зудом или без него. Кроме того, элементы сыпи могут быть крупными или очень мелкими, похожими на точки, прозрачными, белыми, темными или красными.
Помимо этого, водянистые прыщи на руках у ребенка могут быть симптомом разных заболеваний, другие же прыщи являются характерным признаком какого-то конкретного недуга. Так, к примеру, небольшие пятна-прыщики красного или бледно-розового цвета, которые могут появиться на всей поверхности кожи рук, являются симптомом мононуклеоза. Мелкие, напоминающие звездочки, могут появиться у детей на руках при таком опасном заболевании, как менингококковая инфекция.
Прыщи на руках могут возникнуть вследствие разных причин. Это могут быть:
- повторная аллергическая реакция на медикаменты;
- бактериальное или инфекционное заболевание;
- наследственное заболевание;
- несоблюдение элементарной личной гигиены (результат размножения бактерий из-за того, что попала инфекция внутрь организма).
Еще одной причиной прыщей на ногах и руках у ребенка может быть резкое гормональное изменение. Чаще всего это происходит в подростковом возрасте. От прыщей в большинстве своем страдают подростки и в основном лечат только лицо, а, например, руки оставляют и эту проблему обходят стороной. Это неправильно, поскольку эти высыпания лучше лечить, чтобы не было осложнений. Нельзя выдавливать прыщи самостоятельно. Это скорее всего приведет к большему заражению тканей кожи, особенно если это делалось немытыми руками, а также могут остаться шрамы или рубцы.
Чтобы полностью решить эту проблему, следует пересмотреть всю свою косметику. Лучше всего выбирать продукцию, сделанную из натуральных компонентов. Еще лучше, если косметика одной фирмы. Перед тем как использовать любые медикаменты, будь то мазь, гель, таблетки или крем, нужно проконсультироваться у врача-педиатра. Это имеет отношение не только к детям, но и к девушкам и мальчикам в подростковом возрасте.
Наиболее эффективные средства борьбы с белыми прыщи на руках у ребенка приведены ниже:
- Борная кислота хорошо лечит прыщи на руках и ногах после укусов насекомых. Для этого нужно намочить ватку в растворе борного спирта. Необходимо протереть пораженную часть тела на ночь и оставить к ней доступ воздуха. Можно достичь и более быстрого эффекта, если протирать еще и по утрам, но в этом случае есть риск пересушивания кожи. Эффект, скорее всего, будет виден в течение недели.
- Антигистаминные таблетки от прыщей — довольно действенные препараты, направленные на устранение проявлений аллергии на коже.
- Пробиотические средства. Такие препараты активно воздействуют на первопричину образований внутри кожи. Одни из самых популярных в настоящий момент средств — это «Бифиформ» и «Лактофильтрум».
- Гормональные препараты. Есть лекарства, которые регулируют гормональный баланс в связи с нарушением гормонального равновесия. Чаще всего это встречается у детей старше 10 лет. Препараты могут в корне изменить ситуацию, потому что причин для возникновения прыщей больше не останется.
Какие используются медикаменты и мази с антибиотиком от прыщей на ногах и руках у ребенка? Перечислим основные:
- «Эритромицин».
- «Далацин».
- «Клиндамицин».
- «Лактофильтрум» принимается в таблетках, но он противопоказан при нарушении пищеварения.
- «Зинерит», который может высушить кожные высыпания не только на руках, но и на других частях тела.
- Антибактериальные средства, такие как бензол пероксид. Этот препарат обладает резким свойством растворять кожные отложения. Медикамент не имеет противопоказаний, но при беременности можно применять его только по рекомендации лечащего врача.
- Кислоты. Довольно сильные препараты, которые используются в большинстве своем в косметологии, потому что имеют очень широкий спектр применения. Их также используют для удаления омертвевших клеток дермы. Кислоты положительно влияют на работу желез. Стоит отметить, что они не вызывают привыкания всего организма, поэтому их можно применять на протяжении долгого времени. В среднем результаты видны после 2-3 недель лечения.
Если прыщи на руках у ребенка чешутся, применяют такие препараты:
- «Базирон гель». Средство наносится непосредственно на прыщи, но имеет некоторые побочные эффекты, поэтому перед использованием нужно прочитать указания по применению и проконсультироваться у специалистов.
- «Метрогил гель» помогает при поражении тела белыми угрями.
- «Левомицелин». Протирается кожа дважды в день смоченным в растворе ватным тампоном.
- «Циндол» — мощное средство, но перед тем как использовать, стоит проверить его на небольшом участке кожи, из-за того что оно может вызвать дополнительную аллергическую реакцию.
В самых тяжелых случаях могут помочь препараты на основе тазаротина и адаполена. Во многих ситуациях можно прибегнуть к лечению лазером. Лазерный луч проникает глубоко в кожу и может уничтожать самые серьезные очаги загрязнения практически безболезненно. Луч затрагивает пораженные ткани, вообще не нанося вреда здоровью, поэтому процедура безвредна для пациента. Когда луч попадает в очаг воспаления, температура повышается и бактерии гибнут. Таким образом, эта процедура одновременно останавливает и разрушает даже самые серьезные образования.
Очень хорошо также помогает точечное применение антисептиков, в особенности от прыщей, вызванных нарушением работы сальных желез.
В итоге, конечно, важно соблюдать элементарные правила гигиены. Следует чаще мыть руки, если они быстро и частенько пачкаются. Диеты могут наладить ситуацию. Часто появление сыпи бывает из-за плохого питания. В этом случае стоит пересмотреть свой рацион. Из него следует исключить жирную, соленую и острую пищу. Большую долю рациона должны содержать свежие фрукты и овощи, крупы и салаты.
Лекарственная индустрия предоставляет немалый выбор препаратов для избавления от прыщей: особые бактерицидные лосьоны и средства для душа. Лосьоны нужно наносить непосредственно на те участки, на которых имеются высыпания. А вот скрабами можно пользоваться не чаще двух раз за неделю.
После очистительных и водных процедур на кожу надо наносить антивоспалительные кремы и гели. Можно воспользоваться для избавления от высыпаний известными народными способами. Замечательный эффект дают травы. С отваром растений можно делать примочки и ванночки. Исключите из средств для ухода ароматное мыло, сменив его дегтярным. Такое мыло великолепно обеззараживает и делает кожу более сухой, контролирует процесс работы сальных желез. Приведем несколько действенных народных методов лечения.
Как проводиться обработка при помощи салициловой кислоты? Обрабатывайте пораженные части раствором 2-процентной салициловой кислоты. Некоторое количество вещества наносится на обрабатываемый участок 1 раз в течение дня. Кислота великолепно подсушивает пораженные участки, избавляет от зуда и жжения.
Можно применять сок петрушки, столетника и вереницы. Таким составом нужно смачивать тампон и протирать места, где имеются воспаления. Соки ни в коем случае не нужно перемешивать, использовать можно только один вид растения.
Лучше всего взять белую или же голубую. Достаточно перемешать порошок с теплой водой и приложить к пораженным участкам. Держите от 15 до 20 минут, а после этого смойте состав и обеззаразьте кожу.
Протирайте участки маслом чайного дерева, в антисептических качествах которого нельзя усомниться. Таким же способом можно использовать и масло календулы. Оно отлично заживляет, борется с воспалительным процессом и является восхитительным антисептиком.
Натрите на терке картофель и с помощью марлевого компресса наложите на воспаленный участок. Еще можно устроить ванну с картофельным крахмалом: из расчета 1 килограмм крахмала на целую ванну. Процедура, несомненно, поможет убрать зуд и подсушит гнойнички.
Любую проблему с самочувствием проще предотвратить, чем потом бегать по врачам. Беря во внимание то, что причин возникновения прыщей довольно большое количество, придерживайтесь профилактических назначений.
В случае если прыщи доставляют довольно сильный дискомфорт – зудят и мокнут, то всевозможные попытки самолечения имеют все шансы окончиться обострением. Вследствие этого во избежание досадных результатов в обязательном порядке обращайтесь за поддержкой к квалифицированному специалисту.
С подкожными прыщами на руках очень хорошо борется лимонный сок. Половину фрукта выжимают и растворяют в 200 граммах воды. Составляющие перемешивают. Готовая смесь подойдет для борьбы с воспалениями. Поверхность рук при использовании такого метода очищается, уничтожаются вредные бактерии.
Воспаления постепенно исчезают, а кожа рук становится здоровой. Использовать это средство надо один раз на протяжении дня. Разбавленный сок лимона оставлять надо на коже от 5 до 10 минут. Есть вероятность возникновения жжения во время проведения процедуры. По окончанию сеанса лимонный сок смывается теплой водой.
Знатоки рекомендуют использовать для борьбы с прыщами на руках каланхоэ. Маленький лист этого растения промывается, снимается сверху с него шкурка. Дальше этим растением протирают воспаленное место два раза в течение дня. Прыщи и покраснения исчезают через некоторое время.
источник