Тромбоцитопеническая пурпура, второе название — болезнь Верльгофа — это болезнь крови, которая приводит к формированию множественных тромбов в мелких артериях.
При болезни Верльгофа резко снижается количество тромбоцитов в крови, так как все эти кровяные клетки задействуются в тромбообразовании мелких сосудов. Происходит поражение ишемического характера всех основных систем организма: кровеносной, нервной, мочевыделительной и т.д.
Пурпура является спутником коагулопатии и может проявиться у детей (в том числе младенцев), и взрослых.
Этиология возникновения этого заболевания до конца не исследована. Существуют различные гипотезы о вирусных и аутоиммунных предпосылках, но ни одна из них пока не доказана.
Тромбоцитопеническая пурпура (ТТП) имеет две основные формы:
- Гетероиммунная – возникает как следствие воздействия вирусов и антигенов. Протекает остро, чаще всего заболевают дети. После устранения причины болезнь проходит быстро и без последствий.
- Аутоиммунная – возникает как следствие воздействия на тромбоцитарные клетки собственных аутоантител и антигенов. Этиология не известна. Протекает хронически, с постоянными рецидивами.
Течение болезни Верльгофа бывает:
- Острым (период до полугода);
- Хроническим (более полугода, с редкими или постоянными рецидивами).
- Кризы (периоды обострения);
- Ремиссии (отсутствие проявлений).
- Лёгкая (при наличии кожных проявлений);
- Средняя (кожный синдром и кровотечения, количество тромбоцитов в анализах крови от 50 до 100 х 109/л);
- Тяжёлая (кожный синдром и обильные кровопотери, анемия, количество тромбоцитов в анализах крови 30–50 х 109/л).
Факторы риска, провоцирующие хроническое течение заболевания Верльгофа:
- Развитие кризов без видимых причин;
- Наличие рецидивирующих инфекций;
- Проявление заболевания у девушек подросткового возраста.
Идиопатическая тромбоцитопеническая пурпура (ИТП) чаще всего поражает детей. Замечено, что, за 3-21 день до появления его симптомов, у ребёнка наблюдалась вирусная инфекция.
Учёные склоняются к мысли, что ИТП имеет иммунные причины. Был проведён опыт с переливанием крови заболевшего ИТП здоровому человеку, и у испытуемого снизилось количество тромбоцитных клеток. Впоследствии выяснилось, что это иммуноглобулиновый фактор, который развивает активность против тромбоцитов клеток человека.
Порой ИТП возникает при применении лекарств, что тоже можно объяснить связью антигена с медикаментом, на который формируется отрицательная реакция организма.
Тромботическая тромбоцитопеническая пурпура (ТТП) характеризуется поражением нервной системы и почек, отёками и фиброзом.
Провоцирующими факторами могут быть присутствие в крови токсических соединений, наследственная расположенность к заболеванию или присутствие неустановленных микроорганизмов.
При ТТП развивается почечная недостаточность. В числе признаков болезни Верльгофа — анемия гемолитического происхождения, тромбоцитопения и лихорадочное состояние. Могут проявляться неврологические признаки. В их числе – угнетение сознания, эпилепсия, поражение зрения. Поражение центральной нервной системы может привести к коме.
Зачастую заболевание ТТП связывают с беременностью, синдромом приобретённого иммунодефицита и склеродермией. Кроме того, среди причин ТТП – метастазы при онкологических заболеваниях и химиотерапия.
Главным симптомом, позволяющим обнаружить тромбоцитопеническую пурпуру, являются кровоизлияния и кровотечения.
Возникают при случайных и мелких травмах, или в местах инъекций. Могут иметь самый разный размер – от точечного до обширного. Синяк имеет разную цветовую окраску в зависимости от времени его возникновения. При этом место кровоизлияния абсолютно безболезненно, опухлости нет.
Кровоизлияния появляются во рту, на небе и миндалинах. При тяжёлом течении болезни возможно поражение белков глаз и барабанной перепонки.
Чаще всего кровоточат десны и слизистая носа, особенно при небольшом травмировании. Кровопотеря может образоваться и в районе почек и желудка, но её довольно трудно распознать, потому что обследование редко показывает патологии внутренних органов. Крайне редко замечается незначительное увеличение селезёнки.
Температура при тромбоцитопенической пурпуре не поднимается и остаётся в норме.
В большинстве случаев тромбоцитопеническая пурпура не имеет объяснимых причин. В сорока процентах отмечается, что ТТП предшествовало инфекционное заболевание вирусной или бактериальной природы. В основном это поражения дыхательных путей, а также такие недуги, как ветрянка, коклюш, краснуха, корь и мононуклеоз.
Как осложнение, ТТП может возникнуть при малярии и тифе. Отмечены случаи тромбоцитопенической пурпуры после вакцинации.
Спровоцировать ТТП может приём лекарств на основе барбитуратов, мышьяка, эстрогенов и облучение радиоактивными изотопами.
Пурпура может проявиться после обширного хирургического вмешательства или травмы, длительной соляризации.
Есть случаи наследственной формы этой болезни.
Не каждое проявление болезни Верльгофа требует лечения. Если симптомы вызваны вирусной инфекцией, чаще всего, они проходят в процесс выздоровления. Окончательно все следы исчезают уже спустя пару месяцев. В редких случаях заболевание длится до 6 месяцев, но и после такого периода оно способно пройти бесследно.
Крайне редко ТТП принимает хроническую форму. Такие пациенты должны постоянно наблюдаться у врача, процесс лечения может длится до 5 лет. Во время лечения противопоказана любая вакцинация и не рекомендуется менять место жительства (климатическую зону). Нужно стараться избегать нахождения на солнце и не принимать препараты, содержащие ацетилсалициловую кислоту.
Заболевшего ребёнка лучше не водить на занятия спортом, чтобы не допускать малейших травм. Опасной может стать даже обычная игра в мяч. Следует тщательно следить за показателями крови. При отсутствии геморрагических симптомов можно разрешить ребёнку вести активный образ жизни.
Лечение ТТП посуществляется в условиях стационара. Основные виды лечения:
- Приём медикаментов, повышающих свёртываемость крови;
- Укрепление кровеносных сосудов (аскорутин и т.п.);
- Терапия гормонами;
- Переливание крови и плазмы;
- Фитотерапия (травяные сборы, сгущающие кровь).
Резко снижает количество летальных случаев, обменное переливание крови и плазмаферез с замороженной плазмой.
У детей ТТП может проявиться после перенесённых вирусных инфекций, сильного переохлаждения или перегрева на солнце.
Следы кровоизлияний проявляются на животе, груди и на конечностях. Кровотечение может идти из носа и дёсен
Симптомом внутреннего кровотечения может быть рвота с кровью или необычный цвет мочи и кала. Ребёнок может жаловаться на боли в животе и груди.
У взрослых редко наблюдается идиопатическая форма пурпуры. В основном развиваются проявления тромботической тромбоцитопенической пурпуры.
Множественные кровоизлияния под кожу могут придать ей «расцветку леопарда». Могут наблюдаться лёгочные, желудочные и маточные кровотечения.
Основным диагностическим симптомом болезни Верльгофа считается тромбоцитопения. Размеры тромбоцитов увеличиваются, сгустки крови остаются рыхлыми в течение длительного времени.
Кроме этого, обнаруживается кровь в моче и кале, боли в животе.
ТТП следует дифференцировать с геморрагическими заболеваниями, которые не связаны с тромбоцитопенией: гемофилией, болезнью Гланцманна, васкулитом и т.д. В этих случаях места кровоизлияний болезненны, кроме того, при гемофилии происходит излияние крови в суставы.
Болезнь Верльгофа чаще всего заканчивается полным восстановлением пациента уже через несколько недель.
Осложняет течение заболевания кровоизлияния в область мозга и внутренних органов.
Если ТТП имеет хронический характер, то она протекает волнообразно, сменяя этапыобострения и восстановления.
Смертность при ТТП составляет не более 1% и к ней приводят кровоизлияния в центральную нервную систему и тяжёлая анемия.
После клинического выздоровления трудоспособность восстанавливается в полном объёме. Исключения составляют тяжёлые хронические формы болезни с частыми кровопотерями и анемией.
источник
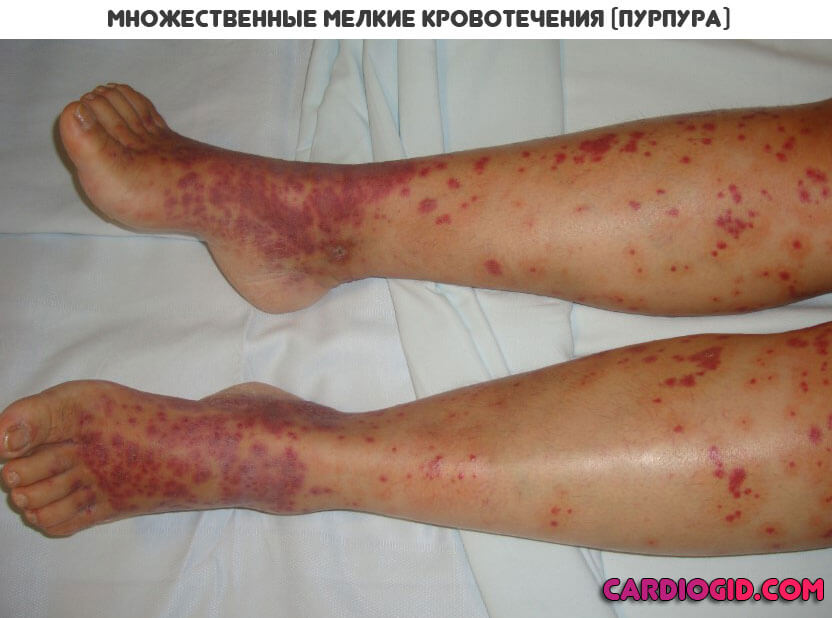
Пурпурой называются мелкопятнистые капиллярные кровоизлияния в кожу, под кожу или слизистые оболочки. Кровоизлияния могут быть:
- точечными (петехии);
- мелкопятнистыми (экхимозы);
- полосовидными (вибекс);
- крупнопятнистыми (кровоподтеки).
Наиболее распространены множественные экхимозы и петехии диаметром до 1 сантиметра.
Как правило, заболевание проявляется на нижних конечностях. Сначала сыпь имеет красный или бордовый цвет, со временем меняясь на фиолетовый и коричневый. На 7-10 день становится желтого и зеленого цвета.
Пурпура возникает при ряде заболеваний и имеет общие механизмы развития. Как правило, причиной ее возникновения является склонность к кровотечениям (геморрагический диатез) вследствие следующих патологических процессов:
- Патология тромбоцитарного звена гемостаза (дефицит или повреждения тромбоцитов);
- Первичная или вторичная тромбоцитопеническая пурпура;
- Застой крови;
- Токсико-аллергические нарушения гемокоагуляции (вследствие инфекций или приема лекарств);
- Различные сосудистые патологии (васкулиты и др.);
- Синдром диссеминированного внутрисосудистого свертывания;
- Патологии со стороны коагуляционного звена гемостаза.
Заболевание бывает трех видов:
- Идиопатическая пурпура;
- Тромботическая пурпура;
- Пурпура Шенляйна-Геноха (сосудистая).
Идиопатическая пурпура имеет неясную этиологию и характеризуется развитием геморрагического синдрома и тромбоцитопении. Как правило, разрушение тромбоцитов обусловлено аутоиммунным процессом, вызванным вследствие инфекции или приема лекарственных препаратов. Преимущественно наблюдается идиопатическая пурпура у детей женского пола в возрасте до 14 лет.
Развивается заболевание следующим путем: под воздействием возбудителя нормальные свойства тромбоцитов изменяются, и иммунитет начинает вырабатывать антитела, которые блокируют их. Тромбоциты, в свою очередь, улавливаются клетками селезенки и разрушаются в ней, в результате чего развивается тромбоцитопения.
По характеру сыпи преобладают петехии и синяки. При идиопатической пурпуре у детей могут возникать синяки даже в результате незначительных ушибов и преимущественно проявляются на голенях. Петехии, как правило, проявляются на ногах и могут быть как единичными, так и множественными. Симптомами идиопатической тромбоцитопенической пурпуры у детей также являются кровотечения и кровоизлияния, проявляющиеся преимущественно на деснах и слизистой оболочке носа. У девочек в пубертатном возрасте заболевание может вызвать обильные маточные кровотечения.
Идиопатическая пурпура у детей либо заканчивается полным выздоровлением, либо, что хуже, принимает хроническую форму. При хронической форме заболевание характеризуется проявлением периодических кровотечений.
Лечение пурпуры хронической формы заключается в удалении селезенки. Выздоровление после хронической формы происходит далеко не всегда. При острой форме назначают лекарственную терапию, направленную на уничтожение антител, блокирующих тромбоциты. В дополнение назначают средства, останавливающие кровотечения. В особо тяжелых случаях протекания болезни и сильных кровотечениях назначают переливание крови.
Основной мерой профилактики тромбоцитопенической пурпуры у детей является устранение очагов инфекции (тонзиллит, кариес и др.). После перенесенного заболевания рекомендуется наблюдать ребенка у гематолога на протяжении пяти последующих лет.
Тромботическая пурпура – заболевание, характеризующееся усиленным тромбообразованием и геморрагическим синдромом в виде кожных геморрагий, приводящих к ишемии внутренних органов. Это достаточно редкое заболевание, встречающееся преимущественно у женщин в возрасте 40-55 лет.
Тромботическая пурпура может развиться после приема лекарственных препаратов, введения вакцин или сопутствовать ряду других болезней (злокачественные опухоли, менингококковая инфекция).
Основными симптомами является тошнота, рвота, головная боль, острые боли в животе, нарушение зрения. Появляются петехии и синяки, в некоторых случаях наблюдаются психические и неврологические нарушения, увеличение селезенки и печени, поражение почек. Продолжительность заболевания – от нескольких дней до нескольких недель. Примерно в 20-30% случаев наблюдается смертельный исход в результате поражения почек, головного мозга и сосудов сердца.
Главным лечением пурпуры тромботической является замена собственной плазмы на донорскую.
Пурпура Шенлейна-Геноха проявляется воспалением органов тела и сосудов кожи. Характеризуется симметричными геморрагическими высыпаниями, болями в животе, артритом, гломерулонефритом. Причины возникновения – прием лекарственных препаратов, введение вакцин, бактериальные или вирусные инфекции. Как правило, заболевание возникает чаще у мужчин в возрасте до 20 лет.
Симптомами заболевания является повышенная температура тела и мелкая сыпь в области суставов, на плечах, ягодицах и ногах. Могут возникнуть отеки суставов и болевые ощущения, жидкий стул, рвота, желудочно-кишечные кровотечения. Сосудистая пурпура вызывает поражение сердца, почек, центральной нервной системы.
Как правило, лечение пурпуры сосудистой заключается в блокировании создания новых иммунных комплексов, соблюдении постельного режима и гипоаллергенной диеты. Длительность заболевания – от двух недель до одного месяца, после чего человек выздоравливает.
источник
Около 40% всех высыпаний геморрагического характера связаны с тромбоцитопенической пурпурой. Ее распространенность составляет от 1 до 13 человек на 100 тысяч населения в зависимости от региона.
Среди всех диатезов геморрагического характера тромбоцитопеническая пурпура стоит на первом месте по распространенности среди детей дошкольного возраста, у взрослых сидром встречается реже и поражает в основном женщин.
Тромбоцитопеническая пурпура (болезнь Верльгофа, ИТП, первичная иммунная тромбоцитопения) – заболевание, которое характеризуется сниженным уровнем тромбоцитов в крови (тромбоцитопения).
Период жизни тромбоцитов колеблется от 7 до 10 суток.
При тромбоцитопенической пурпуре иммунитет подавляет собственные клетки крови, и они погибают в течение нескольких часов. Следствием этого является увеличенное время кровотечения.
Тромбоцитопеническая пурпура подразделяется на острую, рецидивирующую и хроническую форму течения заболевания.
- Острой формой болеют преимущественно дети, болезнь длится примерно 6 месяцев, после выздоровления нормализуется уровень тромбоцитов в крови, рецидивы отсутствуют.
- Хроническая форма продолжается более 6 месяцев, поражает взрослых людей.
- Рецидивирующая форма имеет циклический характер течения: рецидивы сменяют периоды облегчения. По частоте обострений болезнь делится на часто, редко, и непрерывно рецидивирующую.
В зависимости от причины, вызвавшей болезнь, тромбоцитопеническая пурпура подразделяется на формы:
- изоиммунная (аллоиммунная) тромбоцитопения возникает в период внутриутробного развития, связана с:
- проникновением антитромбоцитарных антител через плаценту от матери к ребенку, сниженный уровень тромбоцитов наблюдается во внутриутробном периоде и в первые месяцы после рождения;
- антитромбоциатрные антитела появляются после переливания крови;
- гетероиммунная (гаптеновая) тромбоцитопения возникает в результате изменения антигенов тромбоцитов, в итоге иммунная система воспринимает собственные клетки крови как чужеродные. Такая реакция иногда встречается как следствие вирусного, бактериального инфицирования, или после приема некоторых медикаментов. Если гетероиммунная тромбоцитопения не исчезает в течение полугода, то она считается аутоиммунной.
- аутоиммунная тромбоцитопения (АИТП) – это множество форм, в том числе идиопатическая тромбоцитопеническая пурпура (болезнь Верльгофа), причины которой не установлены.
Причины развития тромбоцитической пурпуры до их пор остаются до конца не установленными.
- 45% случаев тромбоцитической пурпуры имеет идиопатический характер (болезнь Верльгофа), то есть причины не установлены.
- 40% случаев этой патологии связано с перенесенным инфекционным заболеванием и возникает через 2-3 недели после выздоровления. Чаще всего имеет значение инфекция вирусного происхождения (корь, ветряная оспа, краснуха, ВИЧ-инфекция, коклюш и т.д.), гораздо реже – бактериального (малярия, брюшной тиф и т.д.)
Также возникновению тромбоцитопенической пурпуры могут способствовать:
- сильное переохлаждение;
- травмы;
- чрезмерная инсоляция (ультрафиолетовое облучение);
- радиация;
- осложнение после введения вакцины;
- прием некоторых медицинских препаратов (барбитураты, салициловая кислота, антибиотики, эстрогены, мышьяк, соли ртути);
- нарушение работы системы кроветворения;
- новообразования, локализующиеся в костном мозге;
- протезирование сосудов, вследствие механического повреждения клеток крови;
- прием некоторых пероральных контрацептивов.
Тромбоцитопеническая пурпура может обнаруживаться у детей и взрослых любого возраста, но существуют факторы, которые увеличивают риск развития этого состояния:
- принадлежность к женскому полу (у женщин тромбоцитопеническая пурпура встречается в три раза чаще чем у мужчин);
- недавно перенесенное инфекционное заболевание увеличивает риск развития болезни, особенно у детей;
- наследственность (заболевание у близких родственников повышает риск возникновения тромбоцитопении);
- частые стрессы.
Болезнь Верльгофа в своем течении имеет три стадии:
- геморрагический криз – проявления выражены ярко, в анализе крови отмечается сниженный уровень тромбоцитов;
- клиническая ремиссия – внешние признаки тромбоцитопении угасают, но свойственные ей изменения в анализе крови все еще есть;
- клинико-гематологическая ремиссия – анализы приходят в норму, клинических признаков заболевания также нет.
Первые признаки тромбоцитопении появляются при снижении уровня тромбоцитов в крови ниже 50*109 /л, это происходит примерно спустя 2-3 недели после того, как воздействовал фактор вызвавший заболевание.
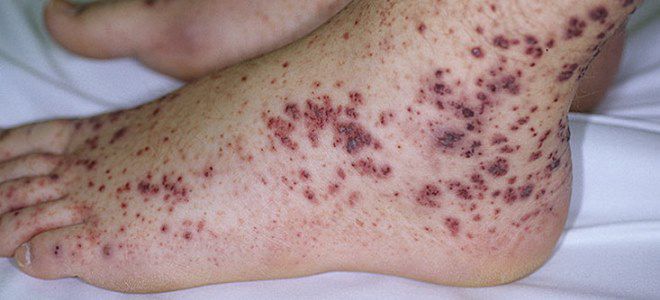
Заболевание начинается внезапно: на кожном покрове и на слизистых оболочках появляются кровоизлияния (см. фото выше), начинаются кровотечения, общее состояние ухудшается, кожа становится бледной, артериальное давление понижается.
Температура тела может достигать 38 градусов. Воспаляются и становятся болезненными лимфатические узлы.
Главный признак болезни – высыпания. Они появляются на коже и слизистых оболочках, болезненны, разные по размеру.
Высыпания могут быть нескольких видов:
- петехии (мелкие точки);
- вибекс (сыпь собирается в группы или полоски);
- крупные пятна, включающие и петехии и полоски.
Цвет свежих высыпаний пурпурный. Отцветающие» высыпания имеют желтый или зеленый цвет. Сыпь на кожных покровах моет быть влажной либо сухой.
В случае влажных высыпаний возможно кровотечение, особенно в ночное время.
Обычное расположение: на груди, животе, верхних и нижних конечностях, редко на лице и шее. В тоже время сыпь появляется на слизистых оболочках.
Некоторые локализации недоступны для осмотра без специального оборудования: барабанная перепонка, серозная оболочка мозга и других органов.
Важный симптом болезни – кровотечение различной интенсивности. Наиболее часто наблюдающиеся кровотечения:
- носовое кровотечение;
- из десен и в местах удаленных зубов;
- после операции по удалению миндалин;
- при кашле из дыхательных путей;
- из пищеварительного тракта с рвотными массами или мочой;
- маточное кровотечение.
Кровотечения возникают либо одновременно с кожными высыпаниями, либо после.
Температура тела при хронической тромбоцитопенической пурпуре не повышена, иногда наблюдается учащенное сердцебиение, у детей увеличиваются и становятся болезненными лимфатические узлы.
Эта форма заболевания является самой опасной из всех.
Характерно острое, спонтанное начало, злокачественное течение.
Вследствие образования гиалиновых тромбов нарушается кровоснабжение различных органов.
Идиопатическая тромбоцитопеническая пурпура (ИТП) тромботического типа характеризуется следующими симптомами:
- геморрагическая сыпь;
- лихорадка;
- острая почечная недостаточность (именно она является причиной летального исхода);
- судороги, нарушение чувствительность;
- желтуха;
- суставные боли;
- невроз, спутанность сознания, кома;
- аритмия;
- абдоминальные боли.
Для постановки диагноза болезнь Верльгофа проводится опрос и осмотр пациента. Для подтверждения наличия заболевания применяются лабораторные методы исследования крови, мочи и спинного мозга.
При хроническом течении гематологические показатели могут быть в пределах нормы.
В ходе опроса гематолог (врач, специализирующийся на болезнях крови) выясняет наличие в анамнезе факторов, способствующих развитию тромбоцитопенической пурпуры: инфицирование вирусами, прием медицинских препаратов, вакцинация, воздействие радиации и т.д.
Осмотр пациента выявляет характерный признак этого заболевания – геморрагическую сыпь на коже и слизистых оболочках. Также врач может провести ряд проб, дающих возможность выявить кровоизлияния в кожу:
- Манжеточная проба применяется у взрослых и детей от 3 лет. Пациенту надевают на руку манжету для измерения давления, если спустя 10 минут обнаруживаются точечные кровоизлияния, проба считается положительной.
- Проба жгута используется только у взрослых людей. При наложении медицинского жгута появляются кровоизлияния в месте давления.
- «Метод щипка» – после небольшого щипка образуется кровоподтек.
Общий анализ крови выявляет отклонения в уровне гемоглобина (анемия отмечается при значительной кровопотере), тромбоцитов. Коагулограмма крови показывает скорость свертывания крови, присутствие антитромбоцитарных антител, сниженную ретракцию сгустка или ее отсутствие. В общем анализе мочи обнаруживаются эритроциты.
В тяжелых случаях проводится биопсия красного костного мозга. При исследовании биоптата выявляется нормальное или повышенное содержание мегакариоцитов, наличие их незрелых форм.
В случае характерной клинической симптоматики, лечение можно начинать немедленно, не дожидаясь результатов лабораторных анализов.
Если тромбоцитопеническая пурпура не вызывает осложнений, отсутствуют выраженные кровотечения, показатели тромбоцитов в крови не ниже 50*109 /л, медицинская тактика заключается в наблюдении – лечения не требуется.
При снижении уровня тромбоцитов до 30-50*109 /л лечение необходимо пациентам из группы риска по развитию кровотечения (артериальная гипертония, язвенная болезнь желудочно-кишечного тракта).
При падении уровня тромбоцитов ниже 30*109 /л требуется срочная госпитализация.
Консервативная терапия включает применение медицинских препаратов, они позволяют подавить аутоиммунные процессы и снижают сосудистую проницаемость:
- глюкокортикостероиды (Преднизолон) уже в течение 1-2 недель дает эффект лечения;
- глобулины (Иммуноглобулин G), повышает уровень тромбоцитов;
- интерфероны (Интерферон A2) применяются, когда глюкокортикостероиды бессильны;
- цитостатики (Циклофосфан, Имуран, Винбластин, Винкристин и Азатиоприн);
- витамины PP и C, соли кальция, аминокапроновая кислота.
Для остановки наружного кровотечения используется гемостатическая губка, при внутреннем кровотечении вводятся препараты для остановки крови.
В случае тяжелого течения применяется плазмаферез – переливание компонентов крови, тромбоцитарной массы.
В некоторых случаях идиопатическая тромбоцитопеническая пурпура не поддается консервативной терапии, тогда проводится операция по удалению селезенки – спленэктомия.
Сразу наблюдается значительное улучшение, однако есть риск послеоперационных осложнений и значительно уменьшается сопротивляемость организма инфекционным заболеваниям.
Спленэктомия проводится по ряду показаний:
- длительность болезни более 1 года, 2-3 периода обострения, неэффективность глюкокортикостероидной терапии;
- противопоказания к приему адренокортикостероидов;
- рецидив тромбоцитопении после курса медикаментозной терапии;
- тяжелое течение идиопатической тромбоцитопенической пурпуры, кровоизлияния в жизненно-важные органы.
Для лечения тромбоцитической пурпуры в дополнение к медицинским препаратам используют лечебные растения, обладающие кровоостанавливающими свойствами. Среди них:
- двудомная крапива;
- хвощ полевой;
- кровохлебка;
- пастушья сумка;
- кора калины;
- кислица;
- мелиса;
- пастушья сумка;
- женьшень;
- лапчатка гусиная.
Важно, чтобы употребляемая пища была чуть теплой или прохладной. Полезны свежие овощи и фрукты, но нужно следить, чтобы они не вызывали аллергической реакции.
- соленые продукты;
- копченые;
- пряности;
- продукты быстрого питания;
- напитки: газированные, алкогольные, кофе.
У взрослых полным выздоровлением тромбоцитопеническая пурпура заканчивается в 75% случаев , у детей – в 90% случаев. Возникновение серьезных осложнений возможно только в остром периоде болезни.
Вероятность летального исхода при тромботическом варианте тромбоцитопенической пурпуры зависит от обширности поражения и степени поражения головного мозга, сердечно-сосудистой системы, почек и других органов.
Больным, имеющим в анамнезе эту патологию, необходимо постоянное врачебное наблюдение, исключение медицинских препаратов, негативно влияющих на свертываемость крови, пересмотр образа жизни и питания.
Профилактические мероприятия при тромбоцитопенической пурпуре направлены на предотвращение обострений. Они предусматривают поддержание уровня тромбоцитов и гемоглобина в крови и включают в себя:
- исключение аллергенов в продуктах питания (острое, жареное, алкоголь);
- отказ от медицинских препаратов, влияющих на агрегацию тромбоцитов (ибупрофен, препараты с кофеином, снотворные, аспирин);
- воздержание от длительного пребывания на солнце;
- ограничить вакцинацию, отказаться от антигриппозной вакцины;
- избегание контакта с инфекционными больными;
- избегание травмоопасных видов спорта;
- исключение жестких диет;
- сведение к минимуму стрессовых ситуаций.
После выписки из больницы, пациент встает на диспансерный учет по месту жительства – его наблюдает врач не менее 2 лет.
Однако большая доля ответственности за здоровье ложится на плечи пациента или его родителей, в случае заболевания ребенка.
Учитывая, что тромбоцитопеническая пурпура часто встречается у детей, очень важно обучение всей семьи правилам профилактики этого заболевания.
источник
Заболевания кожного типа поражают детей и взрослых с одинаковой периодичностью. К одному из таких недугов относится тромбоцитопеническая пурпура. Фото будут рассмотрены в статье. Заболевание обусловлено сложной природой и особым течением. Рассмотрим, как проходит данный процесс у детей, насколько часто образуется у взрослых, и какие методики лечения считаются наиболее эффективными для устранения недуга.
Тромбоцитопеническая пурпура, фото которой представлены далее, является одной из разновидностей геморрагического явления – диатеза. Для болезни характерно явление дефицита красных пластинок крови – тромбоцитов, что часто вызывается влиянием иммунных механизмов. В качестве признаков недуга выступают произвольные излияния крови в кожный покров, при этом они могут быть множественными или единичными. Также недуг сопровождается учащением маточных, носовых и прочих течений крови. Если есть подозрение на прогрессирование данного недуга, задача заключается в проведении оценки клинических данных и других диагностических сведений – ИФА, анализы, мазки и пункции.
Эта доброкачественная патологическая болезнь сопровождается тем, что в крови наблюдается дефицит тромбоцитов, и возникает наклонность к повышенной кровоточивости и развитию геморрагического признака. При наличии недуга в периферической кровяной системе наблюдается изменение в меньшую сторону уровня пластинок крови. Среди всех геморрагических типов диатеза именно пурпура встречается чаще всего, преимущественно у детей дошкольного возрастного фактора. У взрослых лиц и подростков патологический синдром встречается реже и поражает в основном женщин.
По течению заболевание можно подразделять на острую и хроническую форму. В первом случае заболевание встречается в детском возрасте и продолжается полгода, при этом нормализуются тромбоциты, а рецидивы отсутствуют. Во второй ситуации продолжительность заболевания превышает период 6 месяцев и прогрессирует у взрослых людей. Рецидивирующая форма при этом обладает циклическим течением, с повторяющимися функциями отдельных эпизодов.
В 45% ситуаций заболевание развивается на самопроизвольной основе. В 40% случаев развитию этой патологии предшествуют многочисленные вирусные и бактериальные инфекционные явления, которые были пережиты за пару недель до наступления. Обычно среди этих факторов можно выделить несколько болезней.
Нередко проявление заболевания происходит в рамках активной или пассивной иммунизации. Еще несколько факторов, провоцирующих образование недуга – прием медикаментозных средств, рентгеновское облучение, воздействие химических веществ, оперативные вмешательства, инсоляции.
Начало любого заболевания и проявления носит особо острый характер. Внезапное появление кровоизлияний усугубляет ситуацию и создает характерный для болезни внешний вид покрова. На фоне первостепенных симптомов возникают дополнительные признаки – носовые кровотечения, ухудшения общего состояния, бледность кожи, резкое повышение телесного температурного режима. Если это острый процесс, полноценное выздоровление без рецидивов обычно наступает спустя 1 месяц. На фоне проявления недуга многие дети сталкиваются с заметным увеличением лимфатических узлов. По причине легкого протекания у порядка 50% деток заболевание не может быть диагностировано.
Если речь ведется о хронической форме болезни, острое начало не предусмотрено. Первые симптомы появляются задолго до того, как начинаются острые выраженные признаки. Кровоточивость возникает в области кожных покровов и выглядит как точечные кровоизлияния. Они усугубляют общую картину при обострении недуга. На первом месте среди образований стоит кожная пурпура – сыпь у ребенка или взрослого человека. Геморрагические проявления обычно появляются резко, преимущественно в ночное время суток.
В редких ситуациях в качестве симптома можно выделить «кровавые слезы», что обусловлено обильными кровотечениями из глазной области. Обычно данное явление наблюдается вместе с кожными образованиями. Кровь идет упорно и обильно, на фоне этого явления может возникнуть анемия. Желудочно-кишечные кровяные выделения встречаются реже, но у девочек процесс может сопровождаться маточными патологиями и выделениями. Редко при пурпуре могут проявляться гематомы и продолжительные течения крови. У детей, страдающих от недуга, обычно отсутствуют жалобы, разве что можно выделить пару признаков.
- Общее состояние вялости и апатии;
- повышенная утомляемость;
- нормальная телесная температура;
- нормальные размеры селезенки и печени;
- резкая и сильная раздражительность.
Хронические формы болезни обычно встречаются у деток после 7 лет. Течение носит волнообразный характер, когда ремиссии и обострения чередуются.
Тромбоцитопеническая пурпура, фото которой представлены в статье, имеет несколько форм и проявлений. Главные признаки ее наличия у маленьких деток – геморрагии и излияния в область слизистых оболочек и под кожу. Цвет геморрагий варьирует от красного до зеленого, а размер, который имеет сыпь на лице и теле, стартует от небольших петехий до значительных пузырей и пятен.
Для проявления свойственно отсутствие симметрии и логики последовательности образования. У детей образования не болят и не беспокоят. Когда наступает стадия ремиссии клинического типа, заболевание исчезает и пропадает полностью.
Кожный геморрагический синдром имеет несколько специфических и характерных признаков проявления.
- Геморрагический симптом по степени выраженности не соответствует травматическому воздействию. Образования могут появиться резко и нежданно.
- В ходе течения детской болезни наблюдается полиморфизм, при котором разнообразие и размерные показатели высыпаний различны и многогранны.
- Кожная геморрагия не имеет излюбленных мест локализации. Например, может появляться сыпь на руках, теле, лице, сыпь на ногах и других участках тела.
Наиболее опасное проявление детского недуга заключается в появлении кровоизлияния в склеру, что может породить появление наиболее тяжелого осложнения – мозгового кровоизлияния. Исход этого течения зависит от формы и расположения патологии, а также от принятых терапевтических мер. Говоря о распространенности болезни, можно отметить, что его частота колеблется от 10 до 125 случаев на миллион населения за годовой период.
Прежде чем назначить действенные методики лечения, проводится исследование заболевания – детальная диагностика. Возможно, в крови будет обнаружено снижение количества тромбоцитов и наибольшее время кровотечения. Не всегда наблюдается соответствие между продолжительностью данного явления и степенью тромбоцитопении. В качестве вторичных показателей факта присутствия болезни выступают измененные свойства крови, изменение гормонов в ней, а также других веществ.
Заболевание необходимо дифференцировать от ряда других проявлений, которые похожи по своим признакам и симптоматическим показателям.
- Острый лейкоз – в данном случае проявляется метаплазия в области костного мозга.
- СКВ – для детального определения диагноза необходимо принимать во внимание сведения из иммунологического исследования.
- Тромбоцитопатия предполагает изменение содержания и уровня тромбоцитов в другую сторону.
Тромбоцитопеническая пурпура, фото которой представлены в статье, предполагает отсутствие лечения, если формы заболевания не тяжелы. При средней тяжести течения показаны терапевтические вмешательства, если есть повышенный риск кровотечений. Такие явления преимущественно характерны для язвенных заболеваний, гипертензии, 12-перстной кишки. Если уровень тромбоцитов в анализе достигает значения
Сыпь у взрослых наряду с остальными симптомами также имеет место быть. Клиническая картина имеет сходства с проявлениями заболевания у детей. Пятна и образования на коже не беспокоят человека. Единственный нюанс заключается в том, что тромбоцитопеническая пурпура (фото можно посмотреть в статье) среди взрослого населения в 2-3 раза чаще поражает представительниц прекрасного пола.
Лечебный комплекс у детей и взрослых имеет немало сходств, и все терапевтические методики определяются тем, насколько тяжело протекает болезнь, и как должно длиться. Лечение слагается из консервативной терапии, предполагающей прием лекарственных препаратов, а также применения оперативных методов. Не зависимо от проявления заболевания, важной частью оздоровления является постельный режим.
Ранее описывались средства для лечения недуга у детей, в принципе, все они подходят для взрослых, но для упрощения ситуации и улучшения состояния рекомендуется включить в рацион гормональные препараты, способствующие снижению показателя сосудистой проницаемости и усилению свертываемости крови. Если имеется множественная сыпь на теле, а также другие симптомы, эффективно применение нескольких групп средств.
- ПРЕДНИЗОЛОН применяется по 2 мг на кг веса в сутки, в последующем времени дозировка снижается. Обычно данная терапия дает колоссальный эффект, у больных после отмены гормонов приходит рецидив.
- Если проведенные мероприятия у взрослых не дали результатов, используются иммунодепрессанты. Это имуран, по 2-3 мг на кг веса в сутки. Длительность терапии – до 5 месяцев. Также винкри-стин по 1-2 мг раз в неделю.
Эффект от такого лечения можно обнаружить уже спустя несколько недель, с течением времени дозировки снижаются. Больные также должны употреблять витаминный комплекс, особенно группы P, C. Такие меры позволят внести заметные улучшения в свойства тромбоцитов. Помимо этого, врачи назначают кальциевые соли, кислоты аминокапроновые, АТФ, сульфат магния. Эффективны сборы натуральных народных средств (крапива, шиповник, перец, зверобой).
Если консервативные методы терапии не отличились особой эффективностью, приходит прибегать к удалению селезенки хирургическими методами. Нередко назначаются цитостатические средства, способствующие снижению количества клеток вредного действия. Но применяют эти препараты исключительно в редких случаях (ИМУРАН, ВИНКРИСТИН, ЦИКЛОФОСФАН).
Главное требование, предполагающее возможность быстрого избавления от заболевания – соблюдение специальной диеты. Питание больного должно быть в меру калорийным и полноценным. Пища подается в охлажденном виде, она должна быть жидкой и содержать небольшие порции. Сыпь, фото которой было представлено в статье, сможет быстро исчезнуть, если употреблять правильные продукты.
Нет конкретного лечебного меню, но главное правило заключается в получении полноценной пищи с белками и необходимыми витаминами. Польза заключается в применении нескольких продуктовых групп.
- Гречневая каша;
- арахис и другие орехи;
- фрукты и соки из них;
- любые овощи;
- кукуруза;
- печень говядины;
- овсяные хлопья;
- пшеница и продукты из нее.
- острая и соленая пища;
- продукты высокой жирности;
- еда с примесями и ароматическими добавками;
- острые специи и соусы;
- ресторанная еда и продукты быстрого приготовления.
А вам известно заболевание тромбоцитопеническая пурпура? Фото помогли с определением симптомов? Оставьте свой отзыв для всех на форуме!
источник
Гематологические заболевания составляют большую часть хронических патологий, которые довольно трудно вылечить, так как причину, которую нужно устранить, найти очень непросто. Так, основную причину идиопатической тромбоцитопенической пурпуры (ИТП) до сих пор не удалось выяснить. Но своевременное выявление и лечение намного увеличивает шанс на эффективное лечение и продолжительную ремиссию. Как проявляется тромбоцитопеническая пурпура?
Тромбоцитопеническая пурпура относится к группе геморрагических диатезов. Выделяют первичную и вторичную форму пурпуры. Первичная форма может быть наследственного или приобретенного характера, развивается после перенесенной инфекции. Вторичная форма выступает признаком иных заболеваний. Из-за неясных причин происходит сбой в мегакариоцитах костного мозга, что проявляется нарушением их функционирования.
Также развитие тромбоцитопенической пурпуры возможно на этапе циркуляции тромбоцитов в крови, когда на них образовываются антитела.
Причины появления антител к тромбоцитам при тромбоцитопенической пурпуре:
- Проведения оперативного вмешательства.
- Сильный перегрев или переохлаждение организма.
- Недавно перенесенная травма.
- Проведение недавно профилактических прививок.
- Развитие индивидуальной непереносимости после приема лекарственных препаратов.
- Перенесенная бактериальная или вирусная инфекция.
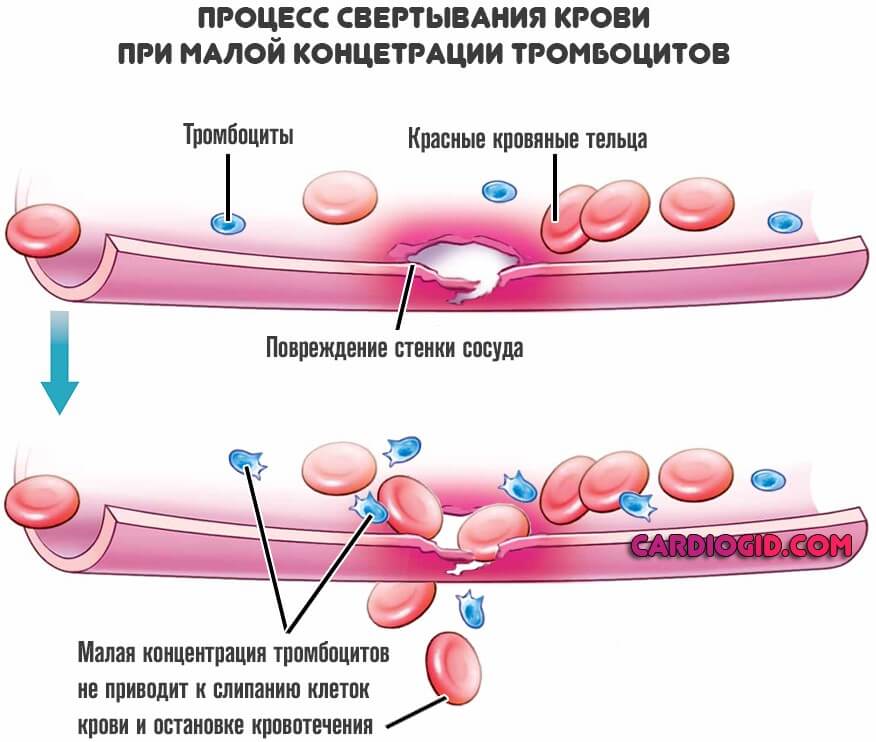
При наличии в крови антител к своим же тромбоцитам они начинают склеиваться между собой. Такой процесс интенсивной агглютинации приводит к образованию микротромбов и закупориванию мелких сосудов. При этом тромбоциты перестают вырабатывать в надлежащем количестве серотонин, который сужает сосуды. Поэтому стенки сосудов остаются расширенными и легко пропускают кровь, способствуя развитию кровотечений и гематом. На фоне перекрытия мелких сосудов микротромбами в ткани органов поступает меньше кислорода, развивается ишемия органов.
Тромбоцитопеническая пурпура характеризуется не только уменьшением количества тромбоцитов и их неполноценностью, но и нарушениями в свертывающей системе крови. При этом сгусток крови, который образуется, не имеет свойства к ретракции (стягивание краев раны, самопроизвольное сжатие), сгусток очень рыхлый, что способствует повторным кровотечениям. При развитии тромбоцитопенической пурпуры возможно развитие анемии тяжелой степени.
При развитии острой формы заболевания симптомы развиваются быстро и спонтанно. Пациент чувствует целый ряд неспецифических симптомов: тошноту, рвоту, слабость, снижение аппетита, повышение температуры до 38 0 С, головную боль, боль в животе или за грудиной. При этом на теле отмечаются мелкие синяки или кровоизлияния, которые не связаны с травмой.
Несколько позже к этим неспецифическим симптомам присоединяются симптомы геморрагического синдрома:
- обильные менструации или маточные кровотечения;
- носовые кровотечения, кровоточивость десен и слизистых оболочек;
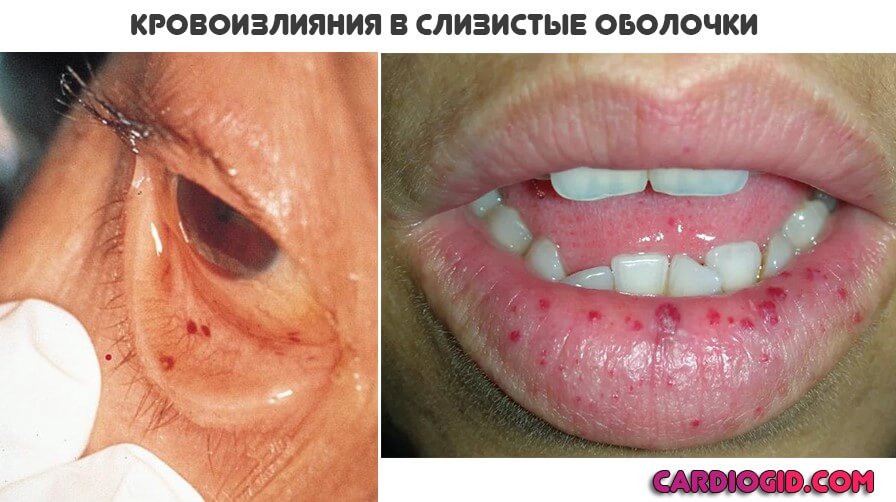
- наличие кровоизлияний в конъюнктиву, склеру, сетчатку, стекловидное тело, глазное дно или в барабанную перепонку;
- гематомы или кровоизлияния на коже;
- желудочно- кишечные кровотечения, наличие крови в кале;
- кровь в моче на фоне почечных кровотечений;
- длительное кровотечение после процедуры удаления зуба, которое не поддается медикаментозной остановке.
Данные симптомы геморрагического синдрома имеют свою характеристику, когда речь идет о болезни Верльгофа, или тромбоцитопенической пурпуре.
После появления геморрагической сыпи на теле при тромбоцитопенической пурпуре общее состояние пациента еще больше усугубляется. Происходит резкое повышение температуры, и развиваются нарушения в работе центральной нервной системы. Это может проявляться судорогами, глубоким патологическим сном, заторможенной речью, тремором, ухудшением зрения, развитием одностороннего паралича, атаксией, дезориентацией в пространстве, психическими нарушениями.
Характеристика сыпи при тромбоцитопенической пурпуре:
- кровотечения появляются часто в ночное время, без особых на то причин;
- при возникновении кровотечения после травмы интенсивность кровотечения не соответствует травме;
- элементы геморрагической сыпи варьируют от мелких петехий до больших гематом;
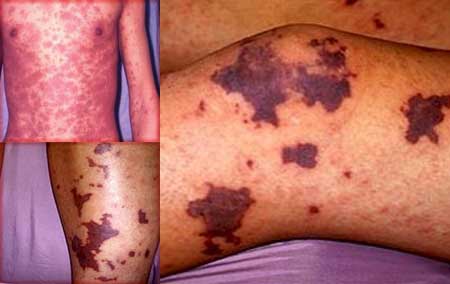
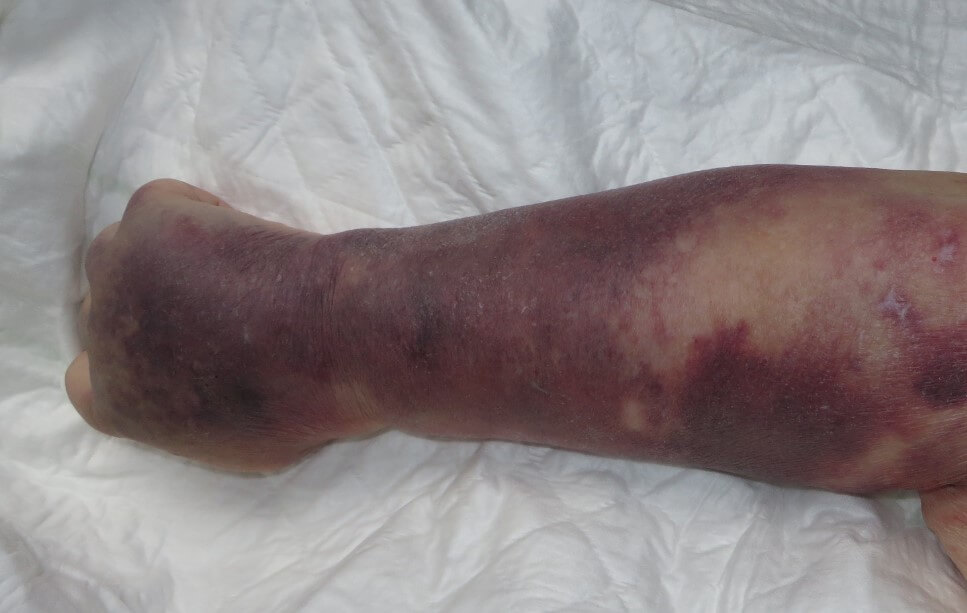
- окраска элементов сыпи разнообразная, что приобрело название «шагреневая кожа» или «шкура леопарда»;
- гематомы безболезненны на ощупь;
- сыпь не симметричная.
.Таким образом, при наличии у пациента многих неспецифических симптомов или неврологических симптомов важно в первую очередь сделать общий анализ крови. Это сможет помочь заподозрить болезнь, что даст возможность правильно лечить пациента.
источник
Г ематологические диагнозы, как правило, трудно обнаружить на ранних стадиях. Они не дают выраженных объективных проявлений, а признаки, заметные самому пациенту, не вызывают большого дискомфорта до некоторых пор. Однако существуют исключения, они с самого старта сопровождаются выраженными клиническими признаками.
Тромбоцитопеническая пурпура — это гетерогенное заболевание, характеризуется нарушением свертываемости крови в результате снижения концентрации тромбоцитов (красных кровяных пластинок) менее 150 х 10 9 /л, при норме 200-400*10 9 /л. Итогом становится развитие геморрагического диатеза (сыпи), покрывающего большие площади тканей.
Болезнь нестабильна. В любой момент может случиться критическое по интенсивности кровотечение, стоящее больному жизни. Потому медлить с обследованием нельзя.
Задача диагностики и терапии таких пациентов ложится на плечи гематолога. Как правило, все мероприятия проводятся в стационаре.
Основу лечения составляет применение кортикостероидов, медикаментов, для снижения силы иммунного ответа и естественной стимуляции кроветворения.
Это небыстрый процесс, требуется от 2 до 6 недель. Затем показаны регулярные профилактические осмотры у профильного специалиста. Прогнозы зависят от формы нарушения, качества проводимого лечения и своевременности вмешательства.
Тромбоцитарная пурпура — это сложное заболевание, оно имеет массу патогенетических вариантов, но основа всегда одна и та же. Это снижение концентрации, синтеза тромбоцитов и как итог — скорости свертывания, а значит постоянные риски для здоровья и жизни.
Чаще всего заболевание манифестирует в детские годы, до 2-4 лет. Чуть реже у подростков. Известны случаи развития и у пожилых людей.
Это не аксиома, возможно становление патологического процесса в любой период. Женщины и мужчины страдают одинаково часто, половых особенностей у диагноза нет.
Расстройство формируется в результате одного или группы факторов.
Среди таковых можно назвать:
- Прямое влияние антител организма матери на плод.
- Прием некоторых лекарственных препаратов.
- Переливание крови и неадекватный ответ на чужие тромбоциты.
- Аутоиммунная реакция (наиболее часто).
- Влияние инфекционного агента.
Это неполный перечень провоцирующих факторов.
Виновник вызывает первые проявления тромбоцитопенической пурпуры не сразу, а постепенно. Клинические признаки обнаруживаются спустя 2-4 недели, что усложняет диагностику, особенно, если врач недостаточно осведомлен о течении болезни.
Количество тромбоцитов в крови падает. Это результат скудной выработки красных кровяных пластинок, их раннего разрушения или неправильного распределения. Вариантов может быть несколько, но суть остается прежней.
Характерное отличие этой формы нарушения — при малой концентрации форменных клеток, они в полной мере сохраняют свои функциональные качества. Потому вероятность компенсации расстройства и ее продолжительность выше, чем при другом процессе — тромбоцитопатии.
Свертываемость падает, начинаются множественные малые по размерам кровоизлияния. В подкожно-жировую клетчатку, слизистые оболочки.
Встречаются и куда более опасные осложнения. Вероятность таковых варьируется в пределах 15%. Возможны грозные последствия с массивным излиянием крови и гибелью больного. Или же тяжелой инвалидностью, как, например, при поражении сетчатки глаза. Это чревато утратой зрения.
Механизм известен достаточно, но множественность факторов делает сложным как описание, так и диагностику, лечение патологического процесса.
Типизировать тромбоцитопеническую пурпуру можно несколькими способами. Первый и основной критерий базируется на происхождении заболевания.
- Аутоиммунная форма. Самая распространенная, и в то же время опасная. Складывается в результате сбоя в работе защитных сил организма. Иммунитет начинает воспринимать собственные тромбоциты как чужеродные и уничтожает их.
В частности страдает костный мозг, напрямую участвующий в процессе кроветворения. Восстановление не представляется возможным без применения кортикостероидов или даже цитостатиков для угнетения неадекватной реакции.
Трудности лечения связаны со стойкостью нарушения, его стереотипностью и склонностью к рецидивам, стоит только ослабить контроль и понизить дозу препарата раньше времени.
- Изоиммунная форма (аллоиммунная). Распространена менее. В основе лежит ответ организма на поступление в кровь чужеродных тромбоцитов. Такая ситуация возможна после переливания.
Также встречается иммунологическая несовместимость матери и плода. С вероятностью не менее 60% ребенок родится с заложенным заболеванием.
Проявляется оно несколько позднее, к 2-4 годам. При тяжелом течении беременности необходимо внимательно наблюдать за состоянием ребенка, чтобы не пустить момент начала расстройства.
- Идиопатическая тромбоцитопеническая пурпура (ИТП). Она же болезнь Верльгофа. Втречается в 45% клинических ситуаций. Как и следует из названия, обнаружить причину патологического процесса в таких условиях невозможно. По ходу течения, диагноз иногда пересматривается, уточняется.
- Гетероиммунная разновидность (гаптеновая). В этом случае тромбоциты разрушаются под влиянием химических агентов со стороны. Продуктов жизнедеятельности микроорганизмов, метаболитов лекарственных средств. Возможно повреждение вирусами.
- Отдельно называют трансиммунную форму. Она характеризуется прямой передачей специфических антител от матери к ребенку. Манифестация происходит рано.
Второй способ классифицировать тромбоцитическую пурпуру — оценить характер болезни.
- Острая. Начинается стремительно, сопровождается полным симптоматическим комплексом. Дает выраженные нарушения свертываемости.
В перспективе короткого времени возможно развитие критических отклонений, смертельно опасных кровотечений в головной мозг, желудочно-кишечный тракт. Сетчатку глаза с формированием отслоения и перспективами полной слепоты.
Терапия срочная, без помощи вероятность гибели составляет от 30 до 50% и даже выше.
- Хроническая. Встречается несколько чаще. Дает вялую клинику, но само заболевание протекает месяцами и годами без спонтанного исчезновения.
Переход в ремиссию если и возможен без медицинской помощи, то ненадолго. Вероятность смертельно опасных кровотечений все еще сохраняется, хотя они и ниже, чем при острой разновидности болезни.
Обе классификации используются для уточнения диагноза, тактики терапии.
Сложность этиологии, также неоднородность проявлений делает тромбоцитопеническую пурпуру непростой в плане обследования. Вероятность ошибки значительна, даже при достаточном опыте первичный диагноз часто пересматривается.
Клинические признаки зависят от конкретной формы, но в незначительной мере. Примерный идентичен всегда.
- Геморрагическая сыпь. Составляет основу клиники тромбоцитопенической пурпуры. Если говорить проще, то это небольшие кровоизлияния. Обычно подкожные, расположенные в наружных слоях дермы, потому хорошо заметные даже невооруженным глазом.
Очаги кровоизлияний по петехиально-пятнистому (синячковому) типу множественные. Средний размер одного пятна — от 1 до 10 мм, редко больше. Оттенок варьируется от слабо розового до фиолетового, алого.
В качестве высыпаний встречаются крупные синяки, гематомы. Локализация — наружная поверхность конечностей. Живот, паховая область. Реже туловище, голова и лицо.
С течением времени отдельные очаги могут сливаться, создавая единые по площади поражения. Типичный клинический признак присутствует с самого начала болезни, он хорошо заметен.
Учитывая, что геморрагическая сыпь почти всегда оказывается проявлением пурпуры, именно это состояние и подозревают в первую очередь.
- Кровоизлияния в слизистые оболочки. Хорошо заметны при визуальной оценке ротовой полости. Страдает небо, миндалины. Обнаруживаются изменения со стороны десен, век, носа.
Возможны продолжительные, малые по интенсивности кровотечения при проведении гигиенических процедур. Зачастую провокатора не требуется вообще.
- Естественный менструальный цикл сопровождается интенсивным отделением крови. Это так называемая меноррагия, при склонности к сбоям присутствует большие риски критических, смертельно опасных нарушений.
Женщина с тромбоцитопенической пурпурой обязательно должна наблюдаться у гинеколога (помимо профильного специалиста).
Острые состояния сопровождаются спонтанными кровотечениями, без причины. Риск летального исхода реален, если не начать лечение с каждым днем он только увеличивается.
Медикаментозная форма дает вялые симптомы, не всегда пациенты обращаются к врачам в таком случае. В 98% ситуаций патологический процесс сходит на нет сам. Без терапии, спустя несколько недель или месяцев. Но риски все так же сохраняются, потому расслабляться и в такой ситуации не стоит.
Возможны массивные внутренние кровотечения, в том числе желудочно-кишечные, локализованные в структурах головного мозга. Подобные состояния на фоне нарушений свертываемости почти не лечатся, потому и шансы на выживание более чем туманные.
Помимо описанных симптомов обнаруживается тахикардия при нормальном артериальном давлении . Это результат падения объемов циркулирующей в организме крови.
Типичным последствием тромбоцитопенической пурпуры выступает анемия. Снижение количества гемоглобина, а значит и качества клеточного дыхания.
Начинается почти сразу после манифестации патологического процесса, накладывает на клиническую картину дополнительные отпечатки. Требуется терапия препаратами железа, возможно применение витамина B12, все зависит от формы расстройства.
Симптоматика типична, но это не облегчает диагностику.
Частично вопрос уже был затронут ранее. Если говорить о конкретных факторах-провокаторах:
- Отягощенная семейная история. До конца влияние этого момента не изучено, но уже можно говорить о повышенных рисках, если один или, тем более, несколько родственников по восходящей линии имели тромбоцитическую пурпуру в анамнезе.
- Прием некоторых медикаментов. Противовоспалительных нестероидного происхождения, антибиотиков и прочих. Вариантов множество. Лекарственная форма имеет нестабильное течение и склонна к самостоятельному регрессу спустя какое-то время.
- Инфекционные процессы любой локализации. Вирусные, бактериальные или грибковые. Особую опасность несут штаммы герпеса, пиогенная флора (например, золотистый стафилококк).
- Проведенные оперативные вмешательства. В недавнем прошлом. Таким образом организм может ответить на травмирующий фактор извне.
- Переливание крови. Сравнительно редко тромбоцитопеническая пурпура такого происхождения дает критические нарушения. Обычно это преходящее расстройство, но протекает оно остро. и требуется стационарная помощь.
- Прямая передача антител плоду.
- Иммунологическая несовместимость матери и ребенка.
- Аутоиммунные процессы. Воспалительные. По типу красной волчанки, ревматизма, артрита, тиреоидита (поражение щитовидной железы). Вопрос не в локализации, а в самой сути явления.
Такие патологические процессы сопровождаются гиперсенсибилизацией организма, повышением чувствительности к малейшему влиянию.
Толчком к пурпуре может стать все что угодно. От аллергена в пище до перенесенной простуды или длительного нахождения на солнце.
- Врожденные патологии костного мозга. Приводят к недостаточному синтезу тромбоцитов. Это хроническое расстройство, оно требует постоянного медикаментозного лечения, регулярных осмотров у гематолога.
Лейкозы, злокачественные опухоли.
Причины всегда болезнетворные. Но не во всех случаях удается обнаружить виновника нарушения.
Часто врачи говорят об идиопатической форме, тогда терапия сводится к купированию симптомов и предотвращению прогрессирования.
Обследование — задача гематолога. Как правило, процесс первичен, потому привлекать других врачей не приходится почти никогда. За редкими исключениями.
Доктор оценивает клинические данные. Жалобы пациента на здоровье и самочувствие. Это позволяет составить представление о симптомах, подвести комплекс признаков под определенные схемы, выдвинуть гипотезы.
Также важно собрать анамнез. Перенесенные и текущие заболевания, особенности беременности у матери (если известны такие моменты), вредные привычки и прочие факты.
Оба рутинных исследования играют большую роль в первичной диагностике. Затем начинается собственно выявление патологического процесса.
- Общий анализ крови. Дает представление о концентрации тромбоцитов в биоматериале. Надежный и информативный метод, несмотря на всю простоту.
- Коагулограмма. Оценке подлежит скорость свертывания жидкой ткани.
- При необходимости назначается иммунологическое исследование, ИФА.
- В сложных и спорных случаях проводится пункция костного мозга. Обычно диагноз очевиден и без столь радикальных мер.
Диагностика сравнительно проста. Заболевание обнаруживается и классифицируется по совокупности объективных данных и полученной от пациента информации в части анамнеза, жалоб.
Терапия преимущественно медикаментозная. Применяются лекарства нескольких типов.
- Кортикостероиды. Преднизолон, в более сложных случаях — Дексаметазон, как мощный аналог. Для купирования воспалительных процессов, торможения аутоиммунной реакции. Клинические проявления при использовании таких средств резко ослабевают.
- Гипериммунные глобулины. назначаются с той же целью.
- Применяются цитостатики. Обычно эта категория показана в рамках лечения раковых заболеваний. Они замедляют рост так называемых «быстрых» клеток. Волос, ногтей, опухолей.
К таковым же относятся и структуры защитных сил организма. Иммунная тромбоцитопеническая пурпура лечится с помощью препаратов данной групп всегда, без них смысла в терапии нет, конкретные наименования подбираются врачом. Такие медикаменты крайне опасны.
При выраженных нарушениях функций крови возможно переливание плазмы, жидкой фракции. По показаниям.
Не всегда консервативные методики достаточно эффективны. В такой ситуации перспективным вариантом становится удаление селезенки.
Согласно исследованиям и полученным статистическим данным, вероятность благоприятного исхода при такой терапии достигает почти 70%.
Лечение ориентировано на особенности в каждом конкретном случае, тем более, что и форм пурпуры существует несколько.
Как ни парадоксально, он почти всегда благоприятен. При манифестации в детском возрасте (до 6 лет) а также полноценном лечении, летальность едва составляет 10%. В остальных ситуациях удается достичь стойкого восстановления.
У взрослых пациентов старшей группы шансы на успех несколько ниже. Излечение или переход в качественную ремиссию достигаются в 70-80% ситуаций.
Названные выкладки справедливы для всех описанных выше форм, но при условии проведения курса терапии. Для контроля состояния здоровья человека, коррекции лечения необходимы регулярные осмотры у гематолога.
Среди наиболее вероятных — массивные кровотечения в желудочно-кишечный тракт. Также нередко встречается геморрагический инсульт , особенно при остром течении болезни.
Возможное отслоение сетчатки глаза. Так или иначе, исходом без качественной терапии выступает смерть или инвалидность. Не всегда, но риски такого сценария крайне велики.
Пурпура тромбоцитопеническая, хотя и относится к сравнительно редким заболеваниям, и находится на первом месте в числе геморрагических диатезов, трудно поддается коррекции, особенно в острой форме.
Не всегда однозначно понятна причина становления проблемы, что делает диагностику, а затем и подбор курса терапии сложной задачей. В любом случае, медлить с походом к гематологу нельзя, от момента начала коррекции зависит прогноз.
источник