Всем доброго дня! Очень нужен ваш совет!
Ребенок, мальчик, 5 лет 25 кг рост 120 см
28 октября появилась сыпь — дали Зиртек 10 капель, прошло.
31 снова сыпь — мелкая, через какое то время пятна расплылись, дала зиртек 20 капель — прошло.
В ночь на 1 ноября поднялась температура, небольшие сопли. Температуру сбивали нурофеном, сбивалась с 38,6 до 37,5 и не надолго, по 3 раза в сутки давали нурофен. 2-го пришла педиатр. Послушала и сразу сказала, что в правом легком жесткое дыхание (уточняла — не свисты), не критично, но надо попить флемоксин и лазолван. Весь день второго и ночь до 3-го ноября — держалась температура, давали нурофен и лазолван. Все дни появлялась сыпь, давала зиртек 20 кап 1 р сутки, сыпь сразу проходила до след вечера. Утром 3 ноября начали давать флемоксин 250 мг 3 р \сутки и дали нимулид — сбить температуру, сыпи не было, поэтому зиртек не дала. С середены дня 3-го температуры больше не было. Сыпь небольшая появилась к вечеру, но зиртек уже давать не стала, ночью проснулся с плачем. Говорит — горло болит, в горле слюни — не могу проглотить, дала зиртек, проветрила, успоколись уснули. Утром 4-го небольшие пятна, к обеду весь покрылся сыпью, побежали к педиатру, она нас (вместе с заведующей) отправила в стационар с диагнозом острая крапивница. В больнице нас прокапали, сыпь прошла, но больница переполнена детьми с ОРВИ, нам дали кровать в коридоре коридора, просто в коридоре уже не было мест. Пока нас капали, я услышала как персонал м\у собой разговривал о том, что в больнице высеяли грипп, отделение закрыли на карантин. После капельницы мы написали отказ , врач дала направление на рентген, кровь, мочу, и отменить лазолван и а/б. Анализы сдали на след утро и в обед к педиатру: ставят диагноз пневмония и крапивница. Предлагают стационар. Врач пугает, что пневмонию можно и дома лечить, а крапивница — дело серьезное, может внезапно развиться отек. Сразу нам в поликлинике сделали супрастин с преднизолоном. От стационара отказываемся. Врач соглашается с тем, что нам еще и новую вирусную инфекцию дополнительно получить нежелательно, но как хотите — ищите возможность прокапать ребенка не менее 3-х раз, иначе острую крапивницу не снять.
Назначения- утром и днем фенистил капли, вечером супрастин в\м,
цефтриаксон в\м 1 р\день.Преднизолон в\м в случае приступа и сразу скорую. Про пневмонию врач сказала, что в правом легком уже намного лучше, чем в первый раз, когда его слушала, кровь — почти нормально.
Анализ кровь (сдавали утром после приема зиртека):
Эритроциты — 4,3*10
гемоглобин 128
цв показатель 0,89
лейкоциты — 8,0*10
Эозинофилы — 1
Нейтрофилы палоч. 4
Нейтрофилы сегмент 34
лимфоциты 61
моноциты нет
Подскажите, действительно крапивница это так серьёзно и без капельницы не обойтись. Действительно пневмония?
Есть ли комментарии по назначениям?
Выкладываю снимок.
[ Ссылки доступны только зарегистрированным пользователям ]
заключение рентгенолога
[ Ссылки доступны только зарегистрированным пользователям ]
Доп инфо, возможно важно:
— в конце августа — фурункул, вскрывали, посев золотистый стафилококк, цефазолин 5 дней.
— покашливать немного начал с середены сентября, сухой редкий кашель, 2-4 раза в день, связывала с началом отопительного сезона.
— с 19 по 25 окт были в Египте. Чуствовал там себя нормально, никаких неприятностей со здоровьем не было. надеялась, что на море кашель пройдет, но все же немного покашливал, как и дома до поездки.
источник
Пневмония у детей – это весьма сложный многопричинный процесс, который поражает ткань легких и имеет свои особенности. Чаще воспалительный процесс является результатом запущенных или не вылеченных простуд или бронхитов.
Обычно пневмонией болеют дети младшего возраста (в среднем – возрастом 3 года), когда начинают посещать детские сады, где их несовершенный организм сталкивается с огромным количеством неизвестных иммунитету ребенка инфекций. Чем старше становится ребенок, тем шансы заболеть пневмонией в детском возрасте резко снижаются, но не исключаются. Пневмония сама по себе не заразна. Она не передается воздушно-капельным путем. Заразны микроорганизмы и вирусы, которые ослабляют иммунитет и делают дыхательные пути готовыми к развитию воспалительного процесса. К примеру, грипп, который передается воздушно-капельным путем, может запросто спровоцировать развитие пневмонии. Он передается от больного человека. Дети, болеющие гриппом, заразны в течение 5 дней с момента появления первых симптомов. Многие знаю, что именно этот вирус вызывает тяжелейшие пневмонии, иногда с летальным исходом. Инкубационный период при гриппе составляет от 3 до 7 дней. Заразны дети с острыми респираторными вирусными инфекциями. У них инкубационный период примерно такой же, как у гриппа.
- хроническая инфекция в организме;
- постоянно рецидивирующий или хронический бронхит;
- вредные привычки — курение;
- переохлаждение или любой стрессовый фактор.
Развитие заболевания в детском возрасте провоцируют:
- различные бактериальные агенты: пневмококки или стафилококки/стрептококки, а также гемофильная и синегнойная палочки, хламидии, микоплазмы;
- вирусные агенты (вирус гриппа, аденовирусы);
- грибы (рода Кандида).
Причинами внебольничной пневмонии чаще всего являются:
- Новорожденные 1-ых дней жизни – стрептококк B, анаэробы, листерия, грамотрицательная микрофлора. Из вирусов – цитомегаловирус и вирус герпеса. Иногда – микоплазма;
- Воспаление легких у детей возрастом от 5 дней до 1 месяца – золотистый и другие виды стафилококков, колиформные бактерии, пневмококки. Из вирусов – цитомегаловирус, вирус герпеса и РС-вирус. Иногда – хламидия;
- Пневмония у детей от 1 мес. до полугода типичной формы – стафилококк, кишечная палочка, энтеробактерии;
- Воспаление легких у детей возрастом от 1 до 6 месяцев атипичной формы – хламидия, реже пневмоциста и уреаплазма;
- Детский возраст от 6 мес. и до 15 лет с типичной неосложненной формой – пневмококк и гемофильная палочка, у которой отсутствует капсула (в детском возрасте до 5 лет также типа b);
- Пневмония у детей от 6 месяцев до 15 лет атипичной формы – микоплазма и хламидия;
- Дети от 6 мес. до 15 лет с осложненной плевритом или деструкцией пневмонией – пневмококк, гемофильная палочка типа b, редко стрептококк.
Причины госпитальных пневмоний или возникших на фоне применения антибиотиков:
- Колиформные бактерии, к которым относятся клебсиеллы, энтеробактер, эшерихия, протей;
- Гемофильная палочка;
- Золотистый стафилококк;
- Анаэробные бактерии;
- Аденовирусы;
- РС-вирус;
- Парагрипп и грипп;
- Микоплазма;
- Пневмококк;
Причины аспирационного синдрома:
- Вышеперечисленные возбудители;
- Микоплазма Стрептококки;
- Анаэробные микроорганизмы
- Грибы рода Кандида.
Причины вентиляционных пневмоний:
- Ранние – пневмококк, гемофильная палочка;
- Поздние – синегнойная палочка, клебсиелла, ацинетобактерии, энтерококки;
- Аденовирусы;
- Грибы.
По условиям инфицирования:
- Внебольничная (амбулаторная);
- Нозокомиальная (госпитальная) – процесс воспаления развивается после 72 часов нахождения в стационаре или в течение 72 часов после выписки из него;
- Вентиляционная (при нахождении ребенка на аппарате искусственной вентиляции легких);
- Аспирационная (при вдыхании или попадании инородного тела или желудочного содержимого в легкие);
- Внутриутробная (врожденная);
- Пневмония, что связана с выполнением врачебных манипуляций.
По клинико-рентгенологическим формам:
- сегментарная;
- лобарная (крупозная пневмония);
- интерстициальная;
- очаговая.
По локализации:
- Одно- (лево- или правосторонняя);
- Двусторонняя.
- неосложненная (без осложнений);
- осложненная: кардиореспираторная, циркуляторная, гнойная, токсическая, по легочным причинам (деструкция легкого, его абсцесс, плеврит или пневмоторакс, пиопневмоторакс), по внелегочным причинам (при остеомиелите, отите, пиелонефрите, менингите, инфекционно-токсическом шоке, ДВС-синдроме, заболеваниях сердечно-сосудистой системы и других заболеваниях).
Пневмонии имеют 5 степеней тяжести, а также могут сопровождаться дыхательной недостаточностью, которая имеет 3 степени тяжести.
По течению пневмонии у детей классифицируют так:
- острое — до 6 недель;
- затяжное – при отсутствии разрешения заболевания от 6 недель до 8 недель от его начала.
Патологический процесс может затрагивать различный объем легочной ткани. К примеру, очаговая пневмония поражает маленький участок легочной ткани в радиусе приблизительно 1 см, сегментарная занимает один или несколько сегментов в легком, крупозная – воспаление доли легкого, интерстициальная – поражаются внутрилегочные соединительные перегородки.
Тяжесть течения, сложность диагностики и длительность лечения зависит как раз от характера процесса воспаления и от его объема.
Основные пути проникновения вирусных или бактериальных агентов – бронхогенный и гематогенный. Вирусы провоцируют избыточную продукцию слизи в носоглотке, откуда инфекция передается в нижние отделы дыхательного тракта, а также нарушают функционирование мукоцилиарного аппарата, защитной макрофагальной системы легких, что препятствует очищению легких ребенка от микроорганизмов, «случайно» поглощенных во сне со слизью в верхние дыхательные пути.
Бактерии же быстро прилипают к клеткам эпителия благодаря фибронектину и сиаловым кислотам, проникают в цитоплазму и колонизируют эпителий. Но так как перед этим вирус уже повредил макрофагальную защиту, то в очаг повреждения начинают мигрировать нейтрофилы, благодаря активации каскада защитных реакций системы комплемента.
Изначально воспалительный очаг локализуется в бронхиолах, где и происходит задержка попавших в организм микробов. Это происходит из-за особенностей бронхиол – ампулообразного их расширения и отсутствия реснитчатого эпителия.
Как раз из бронхиол бактериальный агент очень быстро устремляется в паренхиму легких и, таким образом, развивается пневмония, которая сама по себе не заразна. Опасен только бактериальный или вирусный агент.
Иногда симптоматика пневмонии у детей во многом отличается от клинического течения у взрослых. Это значит, что при малейшем подозрении на пневмонию, обязательна консультация врача и даже экстренная госпитализация.
Интоксикация – основное и первое проявление пневмонии у маленьких детей. Температура поднимается до фебрильных цифр – 38 градусов Цельсия и выше, которая устойчиво держится 2-3 дня, что значительно ухудшает состояние ребенка.
Кожные покровы у ребенка становятся бледными, иногда «мраморными», со временем нарастает синюшность носогубного треугольника (цианоз).
Повышается частота дыхательных движений и частота сердечных сокращений (пульс).
На коже выступает липкий пот, может появиться мелкоточечная сыпь.
Состояние ребенка становится все хуже, снижается аппетит, он становится вялым и капризным.
Из-за интоксикации возможна рвота и/или диарея.
Одним из симптомов, который свидетельствует о тяжести пневмонии, является одышка, которая может достигать 60-80 раз в одну минуту. В дыхании начинают участвовать вспомогательные мышцы (межреберные, над- и подключичные впадины).
В начале заболевания может быть сухой кашель, который может со временем переходить во влажный.
Эта пневмония у ребенка 3-4 года или школьного возраста может начинаться постепенно или развиваться медленно, проявившись в конце первой-второй недели заболевания. Может быть вариант внезапного начала – в первый день болезни.
Если очаговая форма пневмонии развивается на фоне ОРВИ, то наблюдается: повышение температуры тела, головная боль, изменение состояния ребенка в сторону капризности, вялости и снижения аппетита, нарушения сна.
Из «легочных жалоб» — нарастает влажный кашель, появляется одышка (шумная и экспираторная не характерна для пневмонии), боли по бокам грудной клетки (иногда), бледность кожи, периоральный цианоз (вокруг рта, в области носогубного треугольника), в акте дыхания участвует вспомогательная дыхательная мускулатура.
Перкуторные особенности (при простукивании грудной клетки): отмечается укорочение перкуторного тона над очагами поражения легкого.
Аускультативно (при выслушивании легких): ослабленное и жесткое дыхание, крепитация, не исчезающий громкие мелкопузырчатые хрипы.
При очаговой пневмонии у ребенка 1-3 года на первое место выходит дыхательная недостаточность, изменения в легких появляются позже, и часто процесс бывает 2-сторонним.
В начальном периоде воспаления легких у детей появляются катаральные симптомы: насморк, сухой кашель, чихание, субфебрильная/фебрильная температура тела, ухудшение общего самочувствия.
Даже при лечении кашель усиливается, ребенок становится вялым, бледным, не увеличивается масса тела, может быть неустойчивый стул, срыгивания и даже рвота. Развивается адинамия, снижается мышечный тонус, в акте дыхания участвует вспомогательная мускулатура, появляется периоральный и даже генерализованный цианоз. В такие моменты ребенок требует экстренной госпитализации и квалифицированного ухода.
1 вариант – эта пневмония протекает доброкачественно, иногда из-за этого ее даже не диагностируют. Дыхательная недостаточность, интоксикация и кашель отсутствуют. Она не требует особого ухода за дитем.
2 вариант – протекает схоже с крупозной пневмонией с внезапным началом, лихорадкой и циклическим течением. Могут проявляться боли в грудной клетке и животе.
3 вариант – появление сегментарной тени на 1-2 неделе болезни. Клинически протекает как очаговая у детей 3-4 года жизни и школьников, но при выслушивании картина отличается – дыхание ослаблено, жесткое, хрипов нет. Часто поражается плевра и возникают ателектазы, высокая вероятность абсцессов и бронхоэктазий. В этом случае ребенок будет требовать особого лечения и ухода.
Эта форма воспалительного процесса легких у детей 2-4 года жизни и школьного возраста чаще поражает верхнюю и нижнюю долю правого легкого.
Зачастую все начинается с ОРВИ, внезапно повышается температура тела до фебрильных цифр (39-40), с выраженным интоксикационным синдромом, иногда может быть бред и спутанность сознания. Особенности этой формы — сильный кашель со «ржавой» мокротой и боли в груди.
Для этой формы не удивлением будут боли в правой подвздошной области и околопупочной. Боли в груди могут иррадиировать в спину, плечо, лопатку.
Ребенок будет лежать на «больной стороне» с подтянутыми к груди ножками.
Иногда может быть проявление этого вида пневмонии в «менингеальной форме» с судорогами при локализации воспалительного процесса в верхней доли из-за раздражения n.vagus.
Все вышеперечисленные симптомы свидетельствуют чаще всего о пневмонии.
Часто пневмония у деток до года и новорожденных вызвана атипичной флорой, которая не дает выраженной симптоматики. Дети при этом вялые, много спят, раздражительные и капризные.
Температура может достигать высоких цифр – 40 градусов. Кашля не будет, но появится сильная одышка. Обычно в процесс вовлекаются оба легких. В подобных случаях нужна обязательная госпитализация ребенка. Только квалифицированные специалисты смогут спасти ребенка в этой ситуации.
Иногда бронхит может осложниться пневмонией, что не будет сопровождаться подъемом температуры. В этом случае родители и даже врачи не смогут вовремя заподозрить развитие пневмонии. Но при этом будет сильная одышка, боли в грудной клетке, кашель, а вот явления интоксикации могут быть незначительными или вовсе отсутствовать.
- Клинический анализ крови (изменения – лейкоцитоз, сдвиг лейкоцитарной формулы влево, повышение скорости оседания эритроцитов, при тяжелом течении добавляется эритроцитоз).
- Биохимический анализ крови: повышение маркеров разрушения печеночных клеток, С-реактивного белка.
- Клинический анализ мочи: белок в моче, иногда эритроциты и почечные цилиндры.
- Мониторинг показателей сердца и дыхания: тахикардия и снижение сатурации (процента насыщения крови кислородом) из-за дыхательной недостаточности.
- Рентгенодиагностика:
- очаговая пневмония – неправильные очаговые тени с нечеткими контурами, иногда – расширение межреберных расстояний, низкое стояние купола диафрагмы, повышение прозрачности полей легких, расширение их корней;
- крупозная пневмония – очаг затемнения, который занимает всю долю или несколько ее сегментов;
- интерстициальная – легочный рисунок в виде «веретенообразных» тяжей, которые идут от расширенного корня легкого, перибронхиальная инфильтрация, мелкая пятнистость (если есть ателектазы).
На дому лечение пневмонии происходит под внимательным уходом и наблюдением родителей за состоянием ребенка, здесь не всегда требуется специализированный сестринский уход. В период лихорадки ребенку назначается постельный режим. В остром периоде пища должна быть щадящей. Объем жидкости должен быть на 20% выше физиологической потребности. Из питья следует ввести морсы, соки, чай с лимоном (у детей старшего возраста). Рекомендовано частое проветривание комнаты без присутствия ребенка.
Дома лечат только пневмонию легкого течения и у детей после 3 лет. Дети до этого возраста (которым 1 год или два года) подлежат госпитализации, где им будет оказан должный врачебный и сестринский уход.
Антибиотикотерапия должна быть начата сразу и быстро. Назначают цефтриаксон из расчета 50-75 мг на кг массы тела. Если недавно уже проводилось лечение Цефалоспоринами, то применяют Эритромицин. Обязательно назначают параллельно с приемом антибиотиков – пробиотики (Бифиформ, Лактовит, Лактиале).
Кроме этого, у детей применяют муколитики, отхаркивающие средства и антипиретики (снижающие температуру средства).
В стационаре режим у ребенка постельный, кровать должна быть со слегка приподнятым головным концом.
Важную роль в период лечения и выздоровления ребенка играет сестринский уход. Задача врача – назначить корректную и эффективную терапию с учетом состояния ребенка. А вот задача медсестры – обеспечить полноценный и всеобъемлющий сестринский уход.
Питание ребенка в этот период должно быть маленькими порциями, но частым. Если у ребенка рвота, диспепсия или срыгивания, то мама или медсестра должны отпаивать ребенка, к примеру, Регидроном.
При тяжелой дегидратации назначают внутривенное введение раствора альбумина с глюкозой и раствором Рингера + мочегонные.
Если возможно, то ребенок младшего возраста переводится на грудное вскармливание с допаиванием фруктово-овощными отварами, морковной смесью.
Если у ребенка дыхательная недостаточность 1 степени, то сестринский уход состоит в проветривании палат не меньше 4-6 раз в сутки.
При дыхательной недостаточности 2 степени должна быть обеспечена подача ребенку увлажненного кислорода не менее чем 4 мл/мин.
Антибиотикотерапия в стационаре:
- новорожденные и дети в 1-ые 6 мес. жизни, что заболели впервые и дома – цефалоспорины 2 поколения, начиная с обычных доз;
- дети старше 6 мес. с острой пневмонией без токсикоза и осложнений, что заболели дома, принимают пенициллины в суточной дозе 100000-150000ЕД/кг;
- если ребенок не может принимать пенициллины, то ему назначают введение цефалоспоринов 2-3 поколения или макролидов;
- у ослабленных детей с сопутствующей патологией при госпитальной пневмонии назначают внутривенное введение цефтриаксона в комбинации с амикацином;
- при массивных инфильтратах и гнойных осложнениях назначают комбинацию цефалоспоринов и оксациллина или метициллина.
Кроме этих препаратов назначают отхаркивающие, муколитики, пробиотики и снижающие температуру средства.
В борьбе с пневмонией наряду с антибиотикотерапией помогут и физиотерапевтические методы лечения: СВЧ, УВЧ, индуктотермия, электрофорез.
При гнойных осложнениях назначают трасилол и контрикал.
- Кормление ребенка грудью, что обеспечивает хороший иммунитет в будущем.
- Общеукрепляющий массаж, гимнастика и прогулки на свежем воздухе.
- Ограничение контакта с заболевшими детьми.
- Профилактика врожденных пневмоний (пропаганда планированной беременности и лечение будущих мам от различных острых и хронических инфекций).
При своевременном выявлении и эффективном лечении пневмонии у детей:
- прогноз для жизни – благоприятный,
- прогноз для выздоровления – благоприятный.
Самое важное в лечении пневмонии – это адекватная оценка состояния ребенка, правильный антибиотик, профилактика осложнений и должный сестринский уход. Помните, что сама пневмония не заразна, а опасен лишь ребенок с ОРВИ или простудой и после контакта с ним инкубационный период может занимать 3-7 дней до появления первых симптомов.
источник
Пневмония у детей — острый инфекционно-воспалительный процесс различной этиологии. Механизмы развития заболевания связаны с преимущественным поражением респираторных отделов легких.
Респираторными отделами легких являются анатомические структуры, расположенные за терминальными бронхами, — респираторные, альвеолярные ходы и альвеолы. Заболеваемость пневмонией у детей на первом году жизни составляет 15-20 на 1 000 детей, от 1 года до 3 лет — 5-6 на 1000 детей.Предрасполагающими факторами у детей могут быть следующие заболевания: перинатальная патология аспирации, гипотрофия, врожденный порок сердца с недостаточностью кровообращения, иммунодефицитные состояния.
У более старших детей предрасполагающими факторами являются очаги хронической инфекции, пассивное и активное курение, переохлаждение организма.
- бактериальные;
- вирусные;
- микоплазменные;
- риккетсиозные;
- грибковые;
- аллергические;
- пневмонии, возникающие при инвазиях гельминтами;
- пневмонии, возникающие при воздействии физических и химических факторов.
- пневмококковая;
- фриднендеровская;
- синегнойная;
- гемофильная;
- стрептококковая;
- стафилококковая;
- группа пневмоний, вызванных протеем и кишечной палочкой.
- гриппозная пневмония;
- аденовирусная пневмония;
- парагриппозная пневмония;
- респираторно-сонтициальная пневмония.
В соответствии с причинами и механизмами возникновения различают первичные и вторичные пневмонии. Последние возникают на фоне обострений хронических заболеваний бронхо-легочной системы и других соматических заболеваний ребенка.
Для возникновения пневмонии у ребенка, кроме бактериальных или вирусных агентов, необходим определенный комплекс факторов:
- попадание слизи в легкие из верхних дыхательных путей — аэрогенный путь;
- попадание микроорганизма в бронхи;
- разрушение защитных механизмов дыхательных путей;
- гематогенный, лимфогенный пути распространения инфекции.
При возникновении пневмонии у детей нарушаются вентиляция легких и газообмен, снижается питание миокарда желудочков. По протяженности поражения пневмонии могут быть сегментарными, долевыми, тотальными, одно- и двусторонними. В механизме развития пневмонии большую роль играет гипоксия с гиперкапнией, развивающиеся в результате нарушения как внешнего, легочного, так и тканевого дыхания.
Клинические симптомы пневмонии зависят от вида пневмонии, величины и распространенности процесса. При очаговой пневмонии (бронхопневмонии) процесс идет остро или подостро и развивается на 5-7-й день острого респираторного заболевания в виде его второй волны.
- повышение температуры;
- слабость;
- головная боль;
- боль в груди или под лопатками;
- кашель;
- усиление интоксикации.
Над зоной поражения отмечается укорочение перкуторного звука, при аускультации — бронхофония, ослабленное дыхание, иногда крепитация. Рентгенологически определяется усиление легочного рисунка между очагами воспаления и корнями легкого. В анализе крови определяется нейтрофильный лейкоцитоз со сдвигом влево, повышение СОЭ.
В случае гематогенного пути распространения поражаются один или несколько сегментов легкого. Обычно чаще поражаются правые сегменты. Сегментарная пневмония начинается остро с повышения температуры, обычно выражены симптомы интоксикации, появляются боли в области грудной клетки, иногда — в животе, кашель — редкий. Появляются симптомы дыхательной недостаточности, объективные данные выражены слабо. Вторичная сегментарная пневмония развивается на фоне протекающей респираторной инфекции, при этом симптомы интоксикации выражены слабо. Сегментарная пневмония рентгенологически проявляется в отдельных очагах, которые сливаются, а затем захватывают целый сегмент.
Воспалительный процесс захватывает долю легкого или его часть и плевру. Встречается редко. Часто вызывается пневмококком. Начало острое. Заболевание начинается с головокружения, ухудшения самочувствия, резкой головной боли. Отмечается температура до 40-41 °С, часто больные жалуются на озноб. Кашель в первые три дня редкий, сухой, затем — с выделением ржавой мокроты. Быстро появляются цианоз, одышка. Часто у детей появляется абдоминальный синдром, проявляющийся болями в области пупка, метеоризмом, рвотой. Различают четыре стадии в течении крупозной пневмонии.
При первой стадии — стадии прилива, — определяется укорочение перкуторного звука с тимпаническим оттенком, ослабленное дыхание, периодически прослушивается крепитация. Во второй стадии развивается гиперемия лица, часто — на стороне поражения, тяжелое состояние. На стороне поражения определяются укорочение перкуторного звука, бронхиальное дыхание, бронхофония. Хрипы не прослушиваются. Третья стадия развивается на 4-7-й день — усиливается кашель, температура падает, часто критически. Перкуторный звук принимает тимпанический оттенок, появляется крепитация.
В четвертой стадии — стадии разрешения, — снижается температура, появляется частый кашель, появляются обильные разнокалиберные хрипы. Более подробно про хрипы читайте здесь. На рентгенограммах также определяется стадийность процесса: в первой стадии — усиление сосудистого рисунка, ограничение подвижности диафрагмы; во второй стадии появляются плотные тени, соответствующие долям с вовлечением корня и плевры; в третьей и четвертой стадиях инфильтрация исчезает постепенно.
При крупозной пневмонии отмечается резкий нейтрофильный лейкоцитоз со сдвигом влево, ускорение СОЭ. Атипично протекает крупозная пневмония у детей раннего возраста. Обычно нечетко выражены основные симптомы заболевания. Под влиянием антибактериальной терапии укорачиваются стадии воспалительного процесса. В случае нерациональной терапии возникает затяжное течение заболевания.
Интерстициальная пневмония возникает при вирусной, микоплазменной, пневмоцистной, грибковой и стафилококковой инфекциях. Чаще эта пневмония регистрируется у недоношенных и новорожденных детей, а также на фоне дистрофии, иммунодефицитных состояний у детей. Заболевание может сопровождаться выраженной интоксикацией, возможно падение артериального давления, кроме этого, часто отмечаются изменения со стороны центральной нервной системы, а также желудочно-кишечного тракта. Отмечается изнурительный кашель со скудной пенистой мокротой. При интерстициальной пневмонии отмечается вздутие грудной клетки. Перкуторно — тимпанит. Прослушиваются единичные крепитирующие и сухие хрипы на фоне ослабленного дыхания. Рентгенологически выявляются эмфизема, перебронхиальная инфильтрация, ячеистость интерстициально-сосудистого рисунка. Со стороны крови выявляется лейкоцитоз, повышение СОЭ.
Диагностика проводится на основании клинико-рентгенлогических данных.
Клиническими симптомами являются:
- температурная реакция;
- признаки дыхательной недостаточности: одышка, цианоз, участие в дыхании вспомогательной мускулатуры;
- стойкие аускультативные и перкуторные отклонения со стороны легких;
- рентгенологически — очаговые, сегментарные, лобарные инфильтративные тени;
- со стороны крови: лейкоцитоз, нейтрофилез, повышение СОЭ;
- эффект от проводимой этиологической терапии.
Течение пневмоний у детей зависит от этиологии, возраста и наличия различных сопутствующих заболеваний. Особенно тяжело протекают пневмонии, вызванные госпитальными штаммами золотистого стафилококка или грамотрицательными бактериями. Течение пневмоний в этих случаях характеризуется ранним абсцедированием, быстрым прорывом воспалительного очага в плевру и возникновением пиопневмоторакса с бурным течением заболевания.
В периоде новорожденности пневмония имеет серьезный прогноз. Различают приобретенные и внутриутробные пневмонии новорожденных. Внутриутробные пневмонии возникают в результате инфицирования плода во время беременности или аспирации инфицированными околоплодными водами, при этом аспирация может быть как внутриутробной, так и интранатальной. У новорожденных пневмонии часто сопровождаются ателектазами, а также деструкцией легочной ткани.
Важную роль в развитии пневмонии могут играть предрасположенность к аллергическому воздействию внешних факторов и возникновение катарального воспаления слизистых оболочек. При данных пневмониях характерным является присоединение астматического синдрома. Течение пневмонии в этих случаях принимает рецидивирующий характер. У детей, страдающих рахитом, пневмония развивается чаще и имеет затяжное течение. У детей с гипотрофией возникает чаще в связи со значительным снижением иммунитета, отмечается слабая выраженность симптомов пневмонии.
В случае среднетяжелых и тяжелых форм дети подлежат стационарному лечению. Дети первого года жизни — при любых формах.
Лечение пневмоний проводится комплексно и состоит в:
- применении этиотропных средств;
- оксигенотерапии при развитии дыхательной недостаточности;
- назначении средств, улучшающих бронхиальную проводимость;
- применении средств и методов, обеспечивающих транспорт кислорода крови;
- назначении препаратов, улучшающих процессы тканевого дыхания;
- использовании средств, улучшающих обменные процессы в организме.
Питание ребенка должно соответствовать возрасту и потребностям детского организма. Однако в период интоксикации пища должна быть механически и химически щадящей. В связи с кашлем из рациона исключаются продукты, содержащие частицы, которые могут аспирироваться. Назначается дополнительно жидкость в виде питья. Для этого используются отвары шиповника, черной смородины, соки.
Сразу после поступления в стационар производятся забор мокроты, смывы для бактериологического обследования, затем назначается этиотропное лечение, которое проводят под контролем клинической эффективности, в последующем — с учетом полученных результатов чувствительности мокроты к антибиотикам. В случае внебольничной пневмонии назначаются макролиды нового поколения. В случае внутрибольничных пневмоний назначают цефалоспорины второго, третьего поколений и антибиотики группы резерва.
При пневмониях у детей, возникших в результате внутриутробной инфекции, назначают новое поколение макролидов — спиромицин, рокситромицин, азитромицин. В случае пневмонии у детей с иммунодефицитами назначаются цефалоспорины третьего, четвертого поколений. При смешанной инфекции, взаимодействии возбудителя гриппа и стафилококка наряду с введением антибиотиков широкого спектра действия вводится противогриппозный у-глобулин по 3-6 мл.
Антибиотики применяют комплексно по следующей схеме:
- цефалоспорины;
- цефалоспорины плюс аминогликозиды.
Назначаются муколитическая терапия, бронхолитические средства, физиотерапия, иммунокорригирующее лечение. При скоплении секрета в дыхательных путях необходимо удалять содержимое носоглотки, гортани, крупных бронхов. При выраженных симптомах дыхательной недостаточности применяется оксигенотерапия.
При признаках сердечной недостаточности назначают сердечные гликозиды — строфантин, а также сульфакамфокаин. Применяются и средства иммунотерапии. При лечении пневмонии проводят симптоматическую и посиндромную терапии. В периоде выздоровления большое значение имеют дыхательная гимнастика, физиотерапевтические методы лечения. Для улучшения дренажной функции бронхов применяются средства, способствующие повышению секреции мокроты или ее разжижению.
- Натрия бензоат
- Аммония хлорид
- Калия йодид
- Бромгексин
- Терпингидрат
- Термопсис
- N-ацетилцистин
- Мукалтин
- Пертусин
- Корень алтея
- Лакричный корень
- Эликсир грудной
- Плод аниса
- Листья мать-и-мачехи
Применяются средства, уменьшающие спазм бронхов. К ним относится эуфиллин.
Прогноз при своевременном применении антибактериальной терапии благоприятный. Выписанные из стационара в период клинического выздоровления берутся на диспансерный учет. После выписки из стационара 2-4 недели ребенок не должен посещать детские учреждения. Дети до шести месяцев первый месяц осматриваются раз в неделю, затем — два раза в месяц; с шести до двенадцати месяцев — раз в десять дней в течение первого месяца, затем — раз в месяц. После одного года до трех лет — раз в первый месяц, затем — раз в три месяца.
Дети осматриваются отоларингологом и пульмонологом после трехлетнего возраста — через месяц после выписки из стационара, затем — раз в квартал. Оптимальной является реабилитация в отделениях больниц или в санаториях. Режим назначается с максимальным использованием свежего воздуха. Назначаются ежедневно дыхательная гимнастика, ЛФК с постепенным повышением физических нагрузок. Питание должно быть рациональным для соответствующего возраста. Медикаментозная реабилитация осуществляется по индивидуальным показаниям. Стимулирующая терапия проводится повторными 2-3-недельными курсами: нуклеанат натрия, метилурацил, дибазол, женьшень, алоэ, настой элеутерококка, витамины B этих целях используется и фитотерапия. Она применяется для санации бронхов и успокаивающего влияния на центральную нервную систему: корень алтея, лист мяты перечной, трава шалфея, корень девясила, мать-и-мачеха, липовый цвет, сосновые почки, чабрец и др. У детей, склонных к аллергическим реакциям, применяется с большой осторожностью. Широко используется физиотерапия. Применяются горчичники, щелочные и фитоингаляции, компрессы, озокеритовые аппликации на грудную клетку. Широко применяется массаж грудной клетки. После пневмонии рекомендуется санаторное лечение в местных санаториях, а также на курортах Гагра, Нальчик, Геленджик, Новый Афон, Южного берега Крыма.
Противопоказаниями к санаторному лечению являются:
- активность воспалительного процесса в бронхо-легочной системе;
- признаки астматического состояния;
- наличие «легочного сердца».
К первичной профилактике относятся здоровый образ жизни родителей, исключающий воздействие вредностей на плод во время беременности, рациональное вскармливание детей, закаливающие процедуры.
Вторичная профилактика включает:
- профилактику и лечение ОВИ;
- раннюю госпитализацию больных пневмонией детей с отягощенным преморбидным фоном;
- своевременное лечение гипотрофии, рахита, иммунодефицитных состояний;
- санацию хронических очагов инфекции.
источник
Пневмония – одно из наиболее часто встречаемых заболеваний дыхательной системы в детском возрасте. По статистике, составляет до 80% всех легочных патологий и в ряде случаев может закончиться летальным исходом. Заболевание представляет собой инфекционно-воспалительное поражение легких, сопровождающееся синдромом дыхательных расстройств. Вовремя обнаруженные признаки пневмонии у ребенка и грамотно составленное лечение увеличивает шансы на положительный исход.
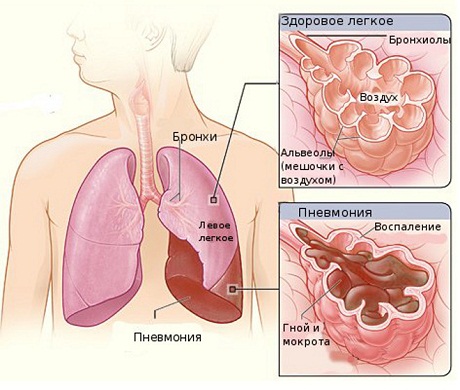
Чаще всего происхождение пневмонии встречается:
- Бактериальное. Возникает как в качестве осложнения, возникшего в результате перенесенного заболевания, так и самостоятельно. Схема лечения подразумевает обязательную антибактериальную терапию.
- Вирусное. Встречается в 60% случаев и представляет наиболее легкую форму пневмонии.
- Грибковое. У детей заболевание, вызванное грибками, выявляется редко. Обычно возникает в результате злоупотребления антибиотиками.
К факторам, провоцирующим развитие пневмонии, относятся:
- Переохлаждение.
- Перенесенное ОРВИ.
- Попадание кусочков пищи или инородных предметов в дыхательные пути.
- Авитаминоз.
- Стрессовая ситуация.
- Ослабленный иммунитет.
У детей 2–3 лет и младше наиболее часто пневмония возникает на фоне таких заболеваний, как бронхит, грипп, ОРВИ, ангина. Мускулатура дыхательной системы у малышей еще недостаточно развита. Поэтому при усилении выработки слизи, которое происходит при названых патологиях, ребенок не может самостоятельно очистить от нее дыхательные пути с помощью кашля. Мокрота накапливается в бронхах, что ведет к нарушению вентиляции, оседанию возбудителей в легких. Они начинают усиленно размножаться, что приводит к развитию воспалительного процесса.

Важно! Симптомы пневмонии у детей могут проявиться не сразу, что не всегда позволяет вовремя обнаружить коварную болезнь. Внимательные родители замечают самые первые признаки, вызывающие подозрение на пневмонию.
В разном возрасте они имеют свои особенности. Как проявляются симптомы заболевания грудничков:
- Резкий подъем температуры.
- Синюшность кожных покровов.
- Скопление мокроты в легких, кашель.
- Раздражительность, сонливость.
- Учащенное дыхание.
Немногим отличается начало заболевания в подростковом возрасте. Кашель может быть различного типа – сухим или влажным. Мокрота появляется, когда воспалительный процесс захватывает бронхи. Присутствуют мелкопузырчатые хрипы, тахикардия, наблюдается посинение губ, дыхательная недостаточность, высокая температура держится до трех дней.
Ключевым симптомом пневмонии является одышка. Сохранение ее после прохождения лечения говорит о том, что инфекция остается и требуется проведение дополнительного обследования.
В зависимости от очага поражения выделяют несколько типов заболевания, каждый из которых имеет свои характерные особенности.
Чаще встречается у детей младше 3 лет. Представляет собой острое воспаление стенок бронхиол, спровоцированное стафилококками, стрептококками, пневмококками, которые активизируются при некоторых заболеваниях. Симптомы бронхиальной пневмонии:
- Кашель.
- Головокружение.
- Аритмия.
- Одышка.
- Хрипы при дыхании.
- Головные боли.
- Повышение температуры до 39⁰С.
Лабораторные исследования могут выявить лейкоцитоз.
Особенностью заболевания является наличие воспаления в нижних отделах легких, что затрудняет газообменные процессы. Характерные признаки двусторонней пневмонии:
- Сохранение высокой температуры на протяжении более 3 суток.
- Влажный кашель, при котором возникают болезненные ощущения в нижней части грудной клетки.
- Спустя неделю после перенесенного ОРВИ состояние ребенка ухудшается.
- Дыхание затруднено, сопровождается хрипами. Частота его превышает 40 вдохов в минуту.
Наиболее частая форма заболевания, что связано с анатомией бронхиального древа, расположенного в правой части. Благодаря направленности его косо сверху вниз вирусы беспрепятственно перемещаются в нижний отдел легкого. Основные симптомы при воспалении:
- Кашель с обильным выделением мокроты.
- Повышенная потливость.
- Учащенное сердцебиение.
- Посинение кожных покровов в носогубной области.
- Лейкоцитоз (определяется при проведении анализа крови).
Представляет более серьезную опасность в отличие от предыдущих форм. Последствия левосторонней пневмонии в некоторых случаях бывают необратимы. Патология развивается на фоне перенесенного заболевания (ОРВИ, бронхита). Ослабленный иммунитет не в силах противостоять болезнетворным микроорганизмам. Не всегда удается приступить к своевременному лечению из-за слабовыраженных симптомов.
Нельзя оставлять без внимания следующие состояния:
- Тошнота.
- Боль в левой части грудной клетки.
- Влажный кашель с отделением мокроты, которая при развитии воспалительного процесса может включать гной с примесями крови.
- Резкий подъем температуры, сопровождающийся сильным ознобом.
- Боль, возникающая при глубоком вдохе, возможна кратковременная потеря сознания.
При данной форме поражается область корневой части легкого – зона вхождения в главный бронх артерий, лимфатических сосудов, нервных сплетений.
Особенности клинической картины:
- Одышка.
- Высокая температура.
- Бессонница, нарушение сна.
- Головная боль.
- Повышенное потоотделение.
- Слабость.
При разном типе пневмонии симптомы у детей отличаются. В каждом случае требуется специфическое лечение, поэтому важнейшей задачей является установление точного диагноза.
Характерные симптомы пневмонии у ребенка до года имеют некоторые отличия. Родителям следует обратить внимание на дыхание, по частоте которого можно определить наличие воспалительного процесса. Признаком пневмонии является количество дыхательных движений, превышающих норму. Для детей до 2 месяцев она составляет 50 вдохов за одну минуту, от 2 месяцев до года – норма до 40 вдохов. Одышкой считается превышение этих показателей.
Присмотревшись внимательно к коже между ребрами, можно заметить, как она втягивается при вдохе. Обычно это происходит с одной стороны пораженного легкого.
Важнейшим признаком при пневмонии считается посинение кожи в области верхней губы, сигнализирующее о дыхательной недостаточности. Иногда цианоз может наблюдаться на всем теле.
При обнаружении малейшего подозрения на пневмонию требуется немедленно показать ребенка врачу. Выявить наличие воспалительного процесса, определить его характер и причины помогает тщательный сбор анамнеза. Он проводится на основании опроса ребенка, родителей. В процессе беседы устанавливаются жалобы, беспокоящие маленького пациента, время обнаружения первых симптомов, наличие аллергических реакций, перенесенные заболевания. При визуальном осмотре врач определяет признаки дыхательной недостаточности, интоксикации, хрипы и другие характерные проявления пневмонии.
Немаловажную часть диагностики составляют различные методы исследования, помогающие определить возбудителя пневмонии:
- Биохимический анализ крови. О наличии воспалительного процесса говорит повышение таких показателей, как СОЭ (более 20 мм/ч), количество лейкоцитов (свыше 30000/мкл), снижение уровня гемоглобина.
- Посев мокроты.
- Посев крови, позволяющий исключить сепсис.
- Серологический анализ, выявляющий наличие иммуноглобулинов.
- Соскоб задней стенки глотки для исследования с целью обнаружения ДНК и РНК возбудителя.
При подозрении на пневмонию назначается легочная рентгенография, помогающая установить точный диагноз и определить степень поражения органов дыхания.
Основа терапии при пневмонии – антибиотики. Именно отсутствие этих препаратов несколько десятков лет назад был причиной высокой смертности от воспаления легких.
Важно! Не стоит рассчитывать на эффективность народных средств и различных домашних методов, рискуя здоровьем малыша. Только строгое соблюдение всех рекомендаций врача поможет справиться с болезнью.
Антибиотики призваны устранить возбудителя, вызвавшего заболевание. Выбор лекарственного препарата осуществляется только врачом. Самолечение в данном случае особенно недопустимо. Принимается препарат строго по графику с перерывом в 12 или 8 часов. Обычно назначаются пенициллины и цефалоспорины курсом 7 дней, а также макролиды (5 дней). Об эффективности того или иного препарата можно судить лишь спустя 72 часа. Она выражается в улучшении самочувствия, появлении аппетита, уменьшении одышки.
Лечение антибиотиками приводит к нарушению микрофлоры кишечника. В связи с этим назначаются пробиотики. Для выведения токсинов после антибактериальной терапии назначаются сорбенты.

Необходимо обеспечить ребенку правильное питание. Насильно кормить малыша недопустимо. Отсутствие аппетита объясняется повышенной нагрузкой, которая приходится на печень в процессе борьбы с инфекцией. Пища должна быть легкоусвояемой. Подойдут жидкие каши, овощные супы, паровые котлеты, картофель отварной, фрукты, овощи. Рекомендуется обильное питье – соки (особенно яблочный, морковный), настой шиповника, чай с малиной.
Обязательным элементом ухода за больным ребенком является ежедневное проветривание помещения, влажная уборка.
Своевременно начатое лечение (в первые 1–2 дня после обнаружения первых симптомов) ведет к полному выздоровлению без остаточных явлений. Пневмония, симптомы и лечение которой упущены, может иметь достаточно серьезные последствия. Степень их выраженности зависит от типа возбудителя заболевания.
Все осложнения можно разделить на:
- Легочные – абсцесс, воспаление, отек, пневмоторакс (проникновение в плевральную полость воздуха).
- Кардиологические. К ним относится эндокардит, сердечная недостаточность, миокардит.
- Системные – сепсис, нарушение свертываемости и микроциркуляции крови в органах.
Восстановление слизистой происходит медленно. Поэтому некоторое время после выздоровления ребенок может покашливать. Ускорить его прекращение поможет общее закаливание.

- Исключение переохлаждения ребенка.
- Полноценное питание, включающее необходимые для растущего организма витамины и микроэлементы.
- Проведение общих закаливающих процедур – воздушных и водных.
- Ежедневные прогулки на свежем воздухе, проветривание помещения.
- Своевременное обращение к врачу при простудных заболеваниях.
- Правильный уход за ребенком.
- Любой очаг инфекции нужно своевременно устранять, независимо от того, где он находится.
- Ограничить контакты ребенка с заболевшими людьми.
- В период массовых заражений не посещать с ребенком общественные места.
- Родителям следует отказаться от курения. Сигаретный дым наносит огромный вред малышу, превращая его в пассивного курильщика.
Не стоит забывать о том, что пневмония может угрожать жизни ребенка. Лучшей защитой от заболевания является забота о здоровье малыша с самого раннего детства.
источник
Что делать, если воспаление лёгких протекает необычно? Об особенностях атипичных пневмоний детского возраста рассказывает практикующий педиатр
Среди всех заболеваний лёгочной ткани, пневмонии занимают особое место. Это связано с широкой распространённостью недуга, особенно у детей. Малыши более склонны к инфекционным заболеваниям из-за незрелости иммунитета, а особенности дыхательной системы ребят предрасполагают к развитию бактериальных осложнений, пневмоний.
Не всегда болезнь протекает «по плану», без особенностей. Встречаются случаи воспаления лёгких со стёртыми клиническими симптомами, когда заподозрить и вылечить недуг совсем не просто. Причиной необычных проявлений являются редкие возбудители инфекции – некоторые бактерии, вирусы, простейшие и грибы, а болезнь носит название «атипичная пневмония».
Своё название заболевание получило в 30-х годах прошлого столетия, когда врачи впервые заподозрили иную природу инфекции. В отличие от частых возбудителей воспаления лёгких – стафилококка, пневмококка, причиной появления необычных симптомов была признана микоплазменная инфекция. Позднее список редких возбудителей пополнился хламидией, легионеллой, коксиеллой, респираторными вирусами и другими микроорганизмами.
Болезнь передаётся воздушно-капельным путём от больного человека. Так же возможно инфицирование ребёнка через предметы обихода. После попадания инфекционного агента в организм, проходит от 2 до 10 дней, затем проявляются первые клинические признаки болезни. В среднем инкубационный период составляет от 3 до 5 дней.
Чтобы вовремя обнаружить заболевания нужно знать характерные признаки недуга. Но возбудителей инфекции множество, а симптомы атипичной пневмонии у детей могут отличаться в зависимости от этиологии болезни. Поэтому важно вовремя заметить признаки, указывающие на необычность возбудителя, понимать правила диагностики и алгоритм лечения атипичной инфекции. Среди всех нетипичных воспалений лёгких самыми распространёнными являются микоплазменная и хламидийная пневмонии.
Наиболее частая причина развития нетипичного воспаления лёгких – инфицирование Mycoplasma pneumoniae. Этот микроорганизм передаётся воздушно-капельным путём и чаще выявляется у детей до 5 лет. Распространённость инфекции достаточно высокая и занимает около 20% среди всех случаев пневмоний. Возможна передача возбудителя от больного ребёнка к здоровому в детских дошкольных учреждениях, школах. Обнаруживается болезнь обычно в зимний и осенний период.
Данный вид болезни характеризуется схожестью первых симптомов заболевания с проявлениями гриппа, ОРВИ. Малыш жалуется на боль и першение в горле, недомогание, обнаруживаются признаки ларингита, фарингита, синусита.
Затем микроорганизм проникает в нижние дыхательные пути и начинает там активно размножаться. Начиная с 3-го дня от начала заболевания появляются признаки поражения бронхов, плевры, лёгких:
- выраженная лихорадка до 39 – 40°С;
- боль в области грудины, которая усиливается при вдохе;
- приступообразный кашель с небольшим количеством мокроты.
Пневмония обычно имеет затяжное течение – сухой непродуктивный кашель мучает малыша в течение нескольких недель и может переходить в хронические формы заболевания.
Выявить атипичную пневмонию бывает непросто, для этого потребуется комплексное обследование ребёнка:
- Сбор жалоб, анамнеза заболевания.
Чтобы заподозрить микоплазменную природу воспаления лёгких необходимо учитывать данные анамнеза заболевания, уточнить контакт с источником инфекции. Врача может насторожить длительный кашель с трудноотделяемой мокротой, характер которого не меняется. Нередко у детей обнаруживается стойкий субфебрилитет ( небольшое, но продолжительное повышение температуры тела), насморк.
Признаки поражения лёгких при атипичной пневмонии трудно определить без рентгенологического обследования. Начиная с 3 – 5 суток от начала заболевания, врач может услышать ослабление дыхание и редкие влажные хрипы. При перкуссии (простукивании грудной клетки) лёгких, изменения выражены слабо и практически не определяются.
Клиническое значение имеют общий анализ крови, рентгенография органов грудной клетки. При исследовании крови при пневмонии можно обнаружить признаки воспаления, которые выражены умеренно.
Более точно указывают на микоплазменную природу заболевания изменения на рентгенограмме. Доктор обнаруживает инфильтрацию лёгочной ткани в виде «размытых теней», появляются изменения со стороны бронхиального и сосудистого рисунка. Обнаруживаются петлевые и сетчатые элементы на рентгеновском снимке.
Чтобы точно определить возбудителя придётся сделать посев мокроты на питательную среду, использовать серологические методы. Но выделение культуры микоплазмы совершить достаточно сложно, микроорганизмы медленно растут и только на специальных средах. Приходится назначать лечение эмпирически, не дожидаясь 7 – 14 дней для получения результатов.
Из серологических методов наиболее широко используется выявление антител к возбудителю методом ИФА. С помощью данного способа можно установить характер течения и стадию заболевания. Выделить ДНК инфекционного агента можно с помощью ПЦР, но этот метод не является показательным в определении активности инфекции.
Не зависимо от возбудителя терапия воспаления лёгких включает в себя общие принципы:
- постельный режим;
- тёплое, обильное питьё;
- дезинтоксикационная терапия;
- антибиотибактериальные препараты;
- отхаркивающие средства;
- симптоматическое лечение;
- физиопроцедуры.
Самым важным фактором рационального лечения пневмонии у детей является правильный подбор антибактериальных препаратов. Хорошим эффектом обладают лекарственные средства из группы макролидов, фторхинолонов, тетрациклинов.
Причиной развития воспаления лёгких может стать неподвижный внутриклеточный микроорганизм – Chlamydophila. В процессе жизнедеятельность инфекционный агент полностью разрушает клетку, в которой он паразитирует. Наиболее уязвимы для инфекции эпителиальные клетки мочеполовых органов и конъюнктивы глаза.
Если инфекционный агент попал в организм человека, развивается заболевание – хламидиоз. Скопление микроорганизма в дыхательных путях приводит к развитию в них инфекционного процесса.
- при непосредственном контакте с больным человеком, т.к. микроорганизм может распространяться воздушно-капельным путём;
- через инфицированные хламидией вещи;
- прогуливаясь в местах скопления птиц; нередко пернатые переносят этот микроорганизм;
- новорождённые инфицируются хламидиями от больной матери через околоплодные воды и при прохождении по родовым путям.
Инфекция, вызванная хламидиям, имеет нетяжёлое, но затяжное течение. Через несколько дней после контакта с источником инфекции возникают первые проявления – заложенность носа, насморк. Температура может оставаться субфебрильной, не подниматься выше 38°С.
Через 1 – 4 недели от появления первых симптомов, инфекционные проявления прогрессируют. Появляется сухой приступообразный кашель, который возникает одновременно с лихорадкой, болью в грудной клетке, миалгией (мышечной болью). Температура повышается до 38 – 39°С, малыш жалуется на слабость, головную боль. Нередко инфекция сопровождается воспалением шейных лимфоузлов.
Методы определения этой формы воспаления лёгких схожи с диагностикой микоплазменной пневмонии:
Чтобы заподозрить хламидийную природу инфекции стоит уделять внимание особенностям клинических проявлений, контакту с инфекционным больным.
При физикальном обследовании врач замечает притупление лёгочного звука при простукивании грудной клетки. Аускультативные данные могут отличаться, в зависимости от течения и стадии болезни: дыхание может быть ослабленным или жёстким, а хрипы крепитирующие, влажные.
В клиническом анализе крови отмечаются небольшие признаки воспаления, нормальное количество лейкоцитов и умеренное повышение СОЭ.
Важным моментом в диагностике хламидийной пневмонии считается проведение рентгенографии. На снимке врач выявляет мелкие и крупные очаги воспаления, которые обычно обнаруживаются с двух сторон. Это даёт возможность заподозрить атипичную природу заболевания и назначить специфическое обследование.
Как и при микоплазменной пневмонии, выявить хламидий культуральным методом достаточно трудоёмко. Рост микроорганизма на питательной среде требует немалого времени, поэтому врачи отдают предпочтение серотипированию. Чаще всего используют реакции микроиммунофлюоресценции – ИФА, МИФ. Благодаря ПЦР можно быстро и безошибочно выявить возбудителя, но для определения стадии болезни этот метод не подходит.
При лечении инфекции руководствуются общими принципами терапии воспаления лёгких. Кроме этого огромное значение имеет правильный подбор антибиотикотерапии. Наиболее активны в отношении хламидий макролиды, а самым действенным представителем данной группы считается кларитромицин.
Иногда при лечении хламидиоза назначаются фторхинолоны и тетрациклины, но эти препараты уступают в своей активности макролидам и имеют множество побочных эффектов.
Микоплазмы и хламидии – самые частые возбудители атипичных пневмоний у детей. Их объединяет схожесть клинических проявлений, отсутствие реакции на популярные антибиотики, общие принципы диагностики. Но некоторые отличия в проявлениях инфекций всё же есть:
- при поражении лёгких микоплазмой кашель сухой, приступообразный, мучительный;
- насморк более характерен для инфекций, причиной возникновения которой стала хламидия;
- поражения ротоглотки, горла, осиплость голоса свойственны для микоплазменной инфекции;
- из внелёгочных симптомов хламидийной инфекции чаще встречаются мышечные и суставные боли, а при заражении микоплазмой – сыпь на теле и нарушения пищеварения.
Таким образом, клинические симптомы болезни могут подсказать врачу возможного возбудителя, но поставить точный диагноз возможно лишь после полного обследования ребёнка.
Если заболевание вовремя диагностировано и назначено грамотное лечение, то серьёзных осложнений недуга не развивается. Нередко атипичная инфекция может протекать длительно, вызывая аллергизацию и нарушая работу дыхательной, нервной, иммунной системы. Поэтому важно вовремя выявить необычные проявления болезни и определить рациональное лечение.
Профилактика атипичной пневмонии направлена на:
- предотвращение контакта с источниками инфекции;
- избегание мест массового скопления людей;
- заботу об иммунитете ребёнка;
- обучение малыша правилам личной гигиены.
Атипичная пневмония у детей – серьёзное и коварное инфекционное заболевание. Особенностью этого вида инфекции является необычность клинических проявлений воспаления лёгких. Нередко симптомы заболевания стёртые и заподозрить недуг бывает сложно.
Причиной этого состояния могут быть различные микроорганизм, вирусы, бактерии, грибы. Но всех их объединяет невосприимчивость к обычным антибиотикам. При атипичных инфекциях очень важно правильно подобрать действенные средства, без которых недуг трудно излечить. Поэтому всем родителям нужно знать признаки атипичных инфекций и обращаться к врачу при обнаружении подозрительных симптомов.
источник