Давно известно, что красота и здоровье взаимосвязаны друг с другом. Кожа – индикатор благосостояния организма. Если она гладкая и бархатистая, то человек здоров. Разнообразные высыпания и изменения цвета кожных покровов говорят о неправильной работе какой-либо из систем организма. В этом случае не всегда требуется лечение – порой достаточно изменения образа жизни. Что же делать, если вы обнаружили высыпания?
Болезней, которые сопровождаются сыпью, достаточно много. Для того чтобы их различать, нужно принимать во внимание характер высыпаний: цвет, размер, динамику проявления. Нельзя оставлять без внимания и сопутствующие симптомы. Все высыпания можно классифицировать на 2 группы:
- первичные — поразившие здоровые кожные покровы;
- вторичные — появляются по мере развития первичных.
В таблице приведены первичные высыпания, встречающиеся наиболее часто:
| Внешний вид сыпи | Причина | Сопутствующие симптомы |
| Мелкие прыщики красного цвета. Границы нечеткие, сыпь представлена в форме скоплений, которые могут сливаться в одно пятно. | Аллергия | Зуд, сонливость, плохое настроение, незначительные колебания температуры тела. Иногда — покраснение глаз, насморк. |
| «Комариные укусы» — розоватые или красные прыщи. Имеют ярко выраженный центр, окруженный каймой. Границы четкие, количество постепенно увеличивается. | Инфекционные заболевания (корь, краснуха, скарлатина и др.) | Сильное повышение температуры тела, озноб, зуд. |
| Высыпания в виде пузырьков, наполненных мутной или белой жидкостью. | Герпес | Сильные боли в области высыпаний, повышение температуры тела (от 37,3 до 38°C). Часто присоединяются симптомы ОРВИ. |
| Водянистые прыщи с черной точкой в центре. Сначала проявляются в виде уплотнений, но постепенно становятся мягче. | Контагиозный моллюск (рекомендуем прочитать: как выглядит контагиозный моллюск у детей: фото) | Отсутствуют. Редко — зуд. |
| Розовые пятна с гнойными скоплениями в центре. | Стрептодермия (подробнее в статье: эффективное лечение стрептодермии у ребенка ) | Фебрильная лихорадка, общая интоксикация организма, увеличение лимфоузлов. |
| Белые прыщики на слизистой оболочке рта или вокруг губ (рекомендуем прочитать: почему возникают высыпания вокруг рта у ребенка?). Сопровождаются творожистым налетом. | Кандидоз | Жжение в области пораженных участков, потеря аппетита. |
| Маленькие красные прыщики, проявившиеся после перегрева. | Потница | Отсутствуют. |
Прыщи у ребенка могут появиться и от несоблюдения правил гигиены. Если малыша обсыпало яркими прыщиками, то это реакция кожи на загрязнения, к которым особенно восприимчивы дети в первые 6 лет жизни. Чтобы ребенок не покрылся болезненной корочкой на нежных участках кожи, внимательно следите за чистотой малыша и приучайте его к водным процедурам.
Последствием неблагоприятного термического воздействия выступает гипергидроз, или потница. Наиболее ярко она проявляется у грудничков, начиная с месячного возраста. Организм малыша не научился адаптироваться к температуре окружающей среды, поэтому от пота на его головке и плечах появляются пятна. Все лечение сводится к частому пребыванию маленького пациента на свежем воздухе и регулярному проветриванию помещений.
Красные пятна на лбу, щеках и плечах часто являются сигналом аллергии. В период лактации это означает, что матери стоит подкорректировать свой рацион, а также отказаться от агрессивной бытовой химии.
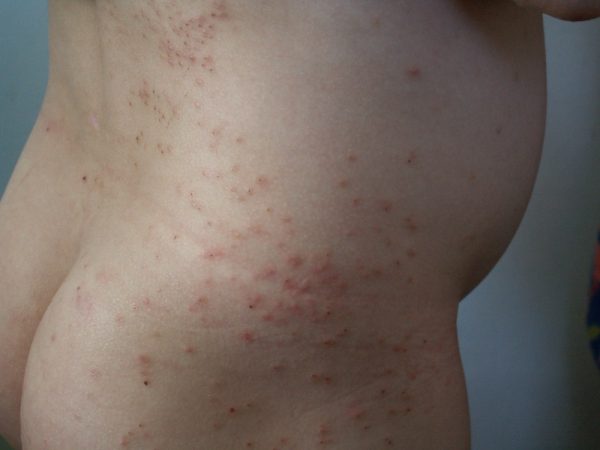
Аллергические высыпания
Красные прыщи у ребенка также наблюдаются при токсической эритеме. Сыпь возникает в области лица: на голове, лбу, щечках, носу. Больше всего ей подвержены новорожденные дети и малыши до года. Данный вид высыпаний не требует специфического лечения и исчезает самостоятельно в течение 7-8 дней. В более позднем возрасте эритема встречается редко и, как правило, является следствием некомфортных условий жизни: влажности, температуры окружающей среды.
Как и было сказано выше, высыпания красного оттенка могут иметь инфекционную природу и наблюдаться при следующих заболеваниях:
- корь;
- краснуха;
- скарлатина;
- ветрянка.
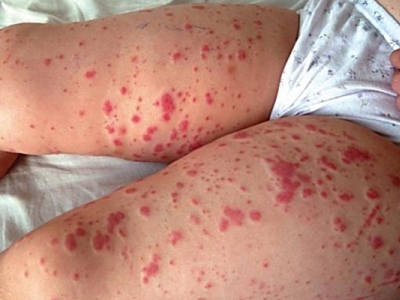
Высыпания при ветряной оспе
Самой опасной из возможных причин изменения кожных покровов является менингит. Заболевание протекает тяжело и в некоторых случаях заканчивается летально. Характерной особенностью инфекции является стремительный рост температуры тела и постепенное распространение по всему телу зудящей сыпи. При малейшем подозрении на менингококковую инфекцию следует немедленно обратиться к врачу.
Милиумы, или белые прыщи – тип прыщей, возникающий у подростков во время гормональной перестройки. Представляют собой мелкую кисту, образовавшуюся в результате избытка кожного сала. Появляются на щеках, носу, лбу. Причины появления милиумов разнообразны: неправильное питание, некачественная косметика, гормональный дисбаланс. Как правило, высыпания с возрастом (в 15-16 лет) исчезают самостоятельно. Если нет – стоит посетить дерматолога или эндокринолога.
Преимущественная локализация милиумов — область вокруг глаз, скулы, Т-зона (лоб-нос-подбородок). Выдавить такой бугорок невозможно — очаг находится глубоко под кожей. Чтобы избавиться от белых прыщей на лице, нужно наладить рацион питания и обеспечить коже качественный уход, подобрав средства, корректирующие работу сальных желез.
Подобные высыпания встречаются и у новорожденных, проходят самостоятельно в течение 1-2 месяца жизни.
Милиумы у новорожденного
Мелкие бесцветные высыпания, по форме напоминающие узелки, называются неонатальными угрями. Неонатальный цефалический пустулез появляется на лице у детей в течение первого месяца жизни. Так кожа ребенка реагирует на остатки материнских гормонов. Специфического лечения не требуется — малыш скоро адаптируется к новым условиям жизни. Обычно угри проходят самостоятельно в течение нескольких дней, недель или 1 года.
Бесцветные или телесные водянистые прыщи на щеках в более позднем возрасте могут свидетельствовать о сбоях в иммунной системе: так проявляется пищевая аллергия или реакция на эмоциональное перенапряжение. Такое явление называется дисгидрозом. У эмоционально устойчивых детей он проходит самостоятельно, в противном случае требуется терапия, включающая применение слабых седативных препаратов.
Если же лихорадка сопровождается субфебрильной температурой тела (от 37,0 до 37, 5 °C), имеет место аллергическая гиперемия, системным расстройством или вялотекущей инфекцией. При наличии дерматологических заболеваний (пиодермии, эритемы, крапивницы) температура тела может не повышаться.
Появление гнойных волдырей может быть обусловлено различными факторами:
- гормональными нарушениями;
- уплотнением верхушки эпидермиса — гиперкератозом;
- неправильным уходом за кожей лица;
- злоупотреблением некачественной декоративной косметикой;
- частыми стрессами;
- несбалансированным питанием;
- нарушениями работы ЖКТ.
С прыщами на лице не понаслышке знаком практически каждый человек. Они могут появиться в любом возрасте и существенно подпортить планы. Больше всего к появлению прыщей и сыпи склонны дети с несформировавшимся иммунитетом и в период гормональной перестройки (см. также: фото сыпи и других проявлений при кори у детей). В большинстве случаев прыщи на лице у ребенка – вариант нормы, но иногда сыпь является признаком опасных патологий.
Если симптоматика не похожа ни на один из случаев, описанных выше, стоит обратить внимание на таблицу с пояснениями других типов высыпаний.
| Тип высыпания | Описание | Возможные диагнозы |
| Язва | Глубокий дефект кожи и слизистых оболочек с обязательным формированием рубца. | Диабет, анемия, онкологические заболевания, аэробные инфекции. |
| Корка | Высохшее содержимое гнойничков, пузырьков или язв. | Герпес, экзема, диатез. |
| Чешуйка | Разрыхленные роговые клетки. Кожа сильно шелушится в месте поражения. Часто локализуется на голове. | Ихтиоз, грибковая инфекция, цветной лишай. |
| Лихенизация | Утолщение, уплотнение, сухость кожи, пигментация. Ярко выражен кожный рисунок. | Лихенификация. |
Профилактика и лечение сыпи у ребенка начинается с устранения факторов, провоцирующих такое состояние. Если установить точную причину не удалось, нужно выполнять все известные профилактические и лечебные мероприятия:
- коррекция питания кормящей матери;
- для малышей от 2-х лет – строгий контроль за рационом;
- увеличивается частота проведения гигиенических процедур, они выполняются по всем правилам с обязательным применением кремов, масел и присыпок;
- прыщи пройдут быстрее, если в воду при купании и умывании добавлять отвар ромашки, череды или чистотела;
- лекарственные мази (Бепантен, Деситин) и мягкие детские кремы используются только по назначению врача.
Сыпь на лице у ребенка, фото, все виды сыпи – именно об этом пойдет речь в данной статье. Ведь сыпь является серьезной проблемой, так как она распространяется быстрыми темпами по всему телу и может превратиться в трудноизлечимое заболевание. В дальнейшем рассмотрим, как это распознать у ребенка и какие признаки у них наличествуют.
Данное заболевание легко диагностировать самостоятельно, чаще всего им страдают дети до 3 лет. Зачастую она проступает в виде мелких точек. Сыпь на лице у ребенка, фото, все виды сыпи стоит рассматривать очень внимательно. Их отличает наличие красноватого оттенка, волдырей, которые при расчесывании увеличиваются в размерах. Причиной возникновения крапивницы у детей является попадание аллергена в организм, из-за чего вырабатывается повышенное количество гистамина, ведущее к истончению стенок сосудов. При этом крапивница исчезает достаточно быстро, в течение двух часов, появляясь в другом месте практически сразу. Раздражителями являются:
- Продукты питания по типу молока, яиц, шоколада, фруктов и прочего.
- Инфекции от вирусов, бактерий.
- Лекарственные препараты.
- Примеси по типу пыльцы, пыли, пуха и остального.
- Никель, смолы.
- Красители.
Чтобы произвести диагностику, достаточно рассказать лечащему врачу время и место появления начальных симптомов.
Для того, чтобы удостовериться в правильности диагноза, врач может провести исследование кожных проб, обследование всего организма и взять анализ крови.
Лечить крапивницу следует сразу, ибо она может перейти в тяжелую форму, что будет сопровождаться трудоемким лечением и долгим наступлением результата.
Корь является острым инфекционным заболеванием и вызывается особым видом вируса, который редко выживает за пределами человеческого организма. При кори появляются крупные пятна, высыпания на 1-3 сутки, которые распространяются по лицу, ушам, затем по всему телу. Все это происходит через пять суток после предыдущего этапа. До этого происходит появление насморка и отечности, поражения слизистой. Отмечается появление белых пятен, имеющих красную кайму. Они считаются типичным признаком появления кори. По истечению десяти дней все признаки болезни исчезают, оставляя следы пигментации по всему телу. Порой корь вызывает осложнения для дыхательных путей, в тяжелых стадиях происходит пневмония. Также возможны заболевания кровеносной системы и корьевой энцефаломиелит, ведущий зачастую к летальному исходу. Для того, чтобы избежать осложнений, следует проводить профилактическую вакцинацию в 12 месяцев и 6 лет, для экстренных случаев применяется иммуноглобулин.
Пищевая аллергия имеет довольно широкое распространение, как сыпь на лице у ребенка. Фото, все виды сыпи отличаются от той, которая будет рассмотрена в данном параграфе. Отличить ее от простой непереносимости пищи не всегда бывает возможным. Потому что главный признак, заключающийся в участии иммунных клеток в реакции, можно распознать только в лаборатории. Но в отличие от аллергии, непереносимость появляется после первого же контакта с пищей и сопровождается заболеваниями желудка. Наиболее аллергенными продуктами являются мед, орехи, рыба, молоко, шоколадные изделия. Также способствуют усилению аллергии потребление алкоголя и сахара. Симптомами данного заболевания являются зуд, покраснение, мелкая сыпь, отечность. Если аллергия не распознается вовремя, то будет дальнейшее развитие болезни, перерастающей в тяжелую форму. Крайним случаем будет появление отека Квинке, требующий немедленного хирургического вмешательства. Для профилактики пищевой аллергии требуется полномасштабное обследование с назначением соответствующего лечения и препаратов противоаллергического действия.
Потница у детей – раздражение, появляющаяся как очень мелкая сыпь в виде пузырьковой с жидкостью внутри. Наиболее часто от нее страдают дети грудного и младшего возраста. Сыпь на лице у ребенка, фото, все виды сыпи имеют конкретные признаки, к которым можно отнести кожный зуд, отечность, повышенное потоотделение, мокнущая кожа. Причинами, по которым возникает данное заболевание, являются неправильный гигиенический уход, слишком большое количество одежды в теплую погоду, жирные крема, проблемы с потоотделением. Однако профилактика и лечение достаточно простые, основным условием является поддержание комфортного режима, применение специальных мазей, присыпок и талька. Также настоятельно советуется купать ребенка в ванне с добавлением травяных отваров, например зверобоя или чистотела. Если это не помогает, то необходимо отправиться на прием к дерматологу. Так как вероятнее всего в теле находятся бактериальные инфекции, которые нуждаются в немедленном лечении. Только соблюдая все рекомендации врача, возможно убрать данное заболевание с тела ребенка.
Краснуха у ребёнка – достаточно известное и вредное заболевание, отличающаяся появлением на теле бледно-розовых и красных пятен. Важными признаками, свидетельствующими о наличии данного заболевания, являются температура, боли головы, вялость, признаки ОРВИ (краснота в горле, насморк, кашель сухого вида). Высыпания на теле распространяются быстрыми темпами, в первую очередь их можно увидеть на лице, шее и верхней части головы. При этом они могут исчезнуть к моменту, когда все тело будет покрыто такими пятнами. Температура держится до двух дней, лимфатические узлы до момента исчезновения сыпи продолжают оставаться увеличенного размера. После исчезновения краснухи кожа остается суховатой, с периодическими шелушениями.
Для диагностики краснухи необходимо обеспечить постельный режим, ограничить нагрузку на глаза. При температуре 38 и выше необходимо употребить жаропонижающие, зуд снимают противоаллергическими препаратами. Горло можно вылечить спреями локального применения, заложенность в носу можно вылечить промываниями различными растворами на основе воды и соли. Для того, чтобы избежать появление краснухи, необходимо пройти вакцинацию в несколько этапов. Если в доме находится много людей, то больного следует изолировать в отдельное помещение, а его одежду дезинфицировать.
Если у ребенка имеются проблемы с желудочно-кишечным трактом, то может возникнуть заболевание, носящее название демодекс. Его переносчиком является клещ демодекс, питающийся омертвевшими клетками кожи. Основным признаком данного заболевания является наличие гнойниковых прыщиков, чаще всего они располагаются на лбу, щеках, носовых крыльях. Нередко сыпь на лице у ребенка, фото все виды сыпи путают с данным заболеванием. Так как при демодексе тоже имеются красные пятна и аллергические реакции, но исключение продуктов питания не решает данную проблему, а скорее лишь усугубит ее.
Для подтверждения заболевания требуется обследование у врачей, лечение же требует комплексного подхода. Должно строго держаться под контролем применение различных препаратов, действовать наилучшим образом в плане гигиены ребенка. Обязательны прогулки на свежем воздухе и потребление свежевымытых овощей и фруктов. А также поддержание стабильного режима чистоты в доме, в том числе отсутствие пыли и излишних загрязнений. Несмотря на все вышеперечисленное, обязательным условием излечения от данного заболевания будут консультации специалиста, что гарантирует излечение от данного вредного заболевания.
Мы рассмотрели сыпь на лице у ребенка, фото. Все виды сыпи различны и вам нетрудно будет определить, что именно приключилось.
источник
Сыпь на лице у ребенка может возникнуть по самым разным причинам. Иногда малыш хватается за личико грязными руками или не умывается после еды. В других случаях появление сыпи говорит о возникновении заболевания, при этом она сопровождается определенными симптомами, позволяющими поставить диагноз.
На основе появления сыпи, без дополнительных исследований, уверенно определить заболевание, вызвавшее ее, не получится. Чтобы исключить опасные причины, надо обратиться к врачу. Однако родителям полезно знать, в каких случаях у ребенка может появиться сыпь. Из статьи вы узнаете, о чем говорят красные высыпания, прозрачные волдыри и белые прыщики на лице у ребенка.
Наиболее частыми причинами высыпаний являются аллергия и потница. Однако, обнаружив прыщики на лице у ребенка, не стоит считать, что они пройдут сами (см. также: прыщики на руках у ребенка: причины высыпаний и способы их устранения). Сыпь на щеках у ребенка может быть признаком инфекционного заболевания (см. также: сыпь на ногах у ребенка: причины возникновения и фото с пояснениями). Иногда она держится всего несколько часов, поэтому при обнаружении высыпаний надо сразу обратиться к врачу.
Сыпь может иметь вид не только прыщиков, но и волдырей. Красные высыпания возникают при аллергической реакции на пищу, цветение, резкие запахи. Сходную картину дают скарлатина и краснуха.
Пузырьки с прозрачной жидкостью появляются при потнице. Похожие волдыри возникают при заражении инфекционным герпесом, однако в этом случае они концентрируются в области рта. Появление мелких белых прыщей характерно для закупорки сальных желез.
Бесцветные или белые прыщики у ребенка до года появляются, когда режутся зубки (рекомендуем прочитать: прыщики на теле у ребёнка: причины возникновения и фото с пояснениями). Причиной этого становится текущая изо рта слюна. У годовалых детей возможности заразиться инфекционной болезнью ограничены, но у ребят постарше, возраста 7-8 лет, появление прыщей имеет патологический характер.

Новорожденный малыш, только что покинувший утробу матери, должен приспособиться к жизни в окружающем мире. Все системы его организма продолжают развиваться, адаптироваться к новым условиям. Приспособление это не всегда проходит гладко.
Организм малыша до 1 года может не справляться с некоторыми раздражителями, контакт с которыми вызовет аллергическую реакцию. У грудничка организм отзывается на состав грудного молока, реакцию вызывают продукты, съеденные мамой. Особенно опасен в этом отношении период ввода прикорма, начинающийся после 6 месяцев. Кроме пищи, и некоторые другие вещества могут оказаться аллергенами:
- стиральные средства;
- шерсть и частички кожи животных;
- лекарственные препараты;
- средства бытовой химии;
- косметика;
- пыльца цветущих растений.
Аллергия пищевой природы обычно вызывает высыпания на щеках и подбородке. Она имеет вид мелких красных прыщиков или просто красных пятен, которые сильно зудят. В дальнейшем раздраженные участки покрываются корочкой. Обычно общее самочувствие остается нормальным, температура не повышается. Однако длительный контакт с раздражителем приведет к ухудшению аппетита, нарушению сна, распространению высыпаний на все тело.
Отдельно надо сказать об аллергической реакции на солнце. Пребывание малыша на открытом воздухе, под солнечными лучами способно привести к тому, что нос и лоб покроются бесцветной сыпью. Такое явление носит название солнечного кератоза.
Заболевание вызывает образование красных пятен, возникающих из-за расширения капилляров под воздействием аллергена. Причины отравления могут быть как внешние, так и внутренние:
- нарушение обмена веществ приводит к выработке отравляющего вещества в самом организме, эта эритема называется аутотоксической;
- прием ряда лекарств вызывает медикаментозную форму заболевания;
- наиболее часто аллерген попадает в ЖКТ с едой, такая форма носит название алиментарной;
- контакт аллергена с кожей или слизистой оболочкой приводит к появлению контактной эритемы.
У новорожденных обычно причиной заболевания является присутствие возбудителя в молоке матери. Тяжелые роды, проблемы во время беременности, склонность женщины к аллергиям и прием ею ряда лекарств повышают вероятность возникновения эритемы. У детей постарше болезнь вызывается разными причинами.
Эритема делится на несколько видов:
- при папулезной на щеках образуются мелкие узелки или бляшки, возвышающиеся над поверхностью кожи;
- самой легкой формой считается пятнистая – на лице появляются красные пятна;
- прыщи, сменяющиеся впоследствии корочками, говорят о везикулезной эритеме;
- крупные налитые кровью узлы с неровными краями называют узловатой эритемой.

- Ветрянка вызывается вирусом герпеса. Щеки, лоб, нос, волосистая часть головы и тело покрываются редкими однокамерными везикулами. Прыщи скоро лопаются, на их месте образуются корочки. Процесс идет параллельно с появлением новых везикул.
- Корь – для нее характерно появление высыпаний на 3-4 день заболевания, однако встречаются случаи кожных проявлений на 2 или 5 день. Сначала сыпь появляется на переносице и за ушами, затем она распространяется на лицо и шею, позднее покрываются прыщами тело, руки и ноги. Сыпь обильная, вначале появляются отдельные пятна, которые затем сливаются.
- Краснуха – вирусное заболевание, сопровождающееся набуханием лимфатических узлов и инфекционной сыпью. Мелкие красные прыщики у ребенка возникают на лице, затем сползают вниз, покрывая тело и конечности (рекомендуем прочитать: в связи с чем у ребёнка могут образовываться прыщики на ладошках?). Болезнь может вызвать серьезные осложнения, очень опасна для плода в период беременности женщины.
- Скарлатина – опасная детская болезнь, вызываемая стрептококком. Сыпь появляется на первый или второй день болезни, играет важную роль в диагностике. В первую очередь обсыпает лицо, затем яркая сыпь переходит на шею, туловище, руки и ноги, постепенно бледнеет. Характерным признаком заболевания являются прыщики на щечках у ребенка, обходящие носогубный треугольник. Эта область остается белой при ярко-красных высыпаниях на лбу и щеках, что сразу заставляет заподозрить скарлатину.
- Обильные высыпания на лице возникают и при инфекционном мононуклеозе. Сыпь может появиться на 3-5-й день, состоит из пятен и папул. Возникает она хаотично, в любом месте тела, не зудит, в течение нескольких дней исчезает, не оставляя следа.
Высыпания могут сопровождать гепатит В, быть связаны с энтеровирусной инфекцией, возникать при других инфекционных заболеваниях. При первых образованиях на коже надо внимательно осмотреть ребенка и зафиксировать локализацию прыщей, так как это поможет при диагностике.

Мазать прыщики зеленкой или успокаивающими мазями не следует, так как это исказит картину и помешает педиатру поставить правильный диагноз. Что же делать?
Если высыпания вызваны инфекционным заболеванием, они сопровождаются следующими симптомами:
- поднимается температура;
- малыш чувствует недомогание;
- у него пропадает аппетит, наблюдаются головные боли;
- возможна тошнота, иногда рвота;
- при скарлатине краснеет горло, больно глотать.
Сочетание прыщей на лице с этими симптомами однозначно говорит, что срочно надо обращаться к врачу. Однако и другие формы сыпи лечить самостоятельно не следует. Если инфекционного заболевания нет, но появление прыщей вызвано внутренними причинами, определить это можно только по результатам анализов.
При появлении сыпи особое внимание надо уделить гигиене. До встречи с педиатром мыть ребенка не надо, но желательно исключить возможность загрязнений: не играть в песке, не купаться в пруду. После постановки диагноза в первую очередь лечат вызвавшее высыпания заболевание.
Снятие зуда, ликвидацию раздражения обеспечат препараты наружного применения, такие как Бепантен. Волдыри при ветрянке прижигают зеленкой, чтобы уменьшить зуд и ускорить процесс подсыхания. В некоторых случаях показано купание в слабом растворе марганцовки, ванночки с чередой или смородиновым листом. Определить, какой способ подходит для ребенка, сможет только врач.
Многие подростки страдают от угревой сыпи. Как с нею бороться? Как маме определить, что проблема требует обращения к врачу? На эти и многие другие вопросы отвечает врач-косметолог клиники «Блеск» Татьяна МУЗАФЯРОВА.
— Татьяна Павловна, Что же это такое — прыщ обыкновенный?
— В дерматологии нет диагноза «прыщ», используется общий термин акне — воспалительное заболевание сальных желез, угревая болезнь. Оно встречается как на лице, так и на спине, груди и верхней части плеч. Существует много клинических проявлений акне — комедоны (черные точки), папуло-пустулезные, узловато-кистозные, конглобатные, фульминантные угри… У мальчиков-подростков течение угревой болезни может проявляться более тяжело, и начинается оно, как правило, с 12 лет, хотя возможны варианты. Начало бывает как в более раннем (9-10 лет), так и в более позднем (18-25 лет) возрасте. И у девочек, и у мальчиков провоцирующие факторы — это стрессы, эндокринологические нарушения, прием лекарств. Но, чаще всего, — генетическая предрасположенность. Если у родственников первой степени родства (мамы, папы) было такое заболевание, то оно может быть передано по наследству.
” — У подростков, чьи родители страдали акне, течение заболевания может быть более тяжелым (например, в узловато-кистозной форме).
— Подростковые проблемы с кожей — это норма или отклонение?
— Проблемы с кожей у подростков — это и не совсем норма, и не совсем отклонение. Статистика говорит о поражении кожи лица в возрасте около 12 лет у 85% подростков. Однако акне могут быть и одним из симптомов гормональных нарушений. Так, у девочек следует обращать внимание не только на «прыщи» на лице, но и на регулярность месячных, увеличение веса, появление темных волос на лице. В таком случае нужна будет консультация эндокринолога!
— Как бороться с «обычными» прыщами? Какие средства вы можете посоветовать для домашнего ухода за кожей лица?
— При первых проявлениях у подростков проблем с кожей лица – мелких комедонов в области носа, щечно-носовой области, лба, подбородка, шелушении кожи в области межбровья (себорея сопровождает появления акне), просто сером цвете лица, достаточно начать пользоваться специальными уходовыми средствами.
 |
 |