Основной задачей вакцинации (прививки) является создание иммунного барьера к определенному виду заболеваний. При попадании возбудителя в организм, иммунная система классифицирует инфекцию двумя способами распознавания: как антиген, или инородный объект. Наличие антигена «встряхивает» иммунную систему и заставляет организм вырабатывать с целью защиты антитела, которые подавляют и уничтожают антиген. При распознавании инородных объектов иммунной системе требуется некоторый промежуток времени для борьбы с ним. Как правило, этого вполне достаточно, чтобы вирус, или бактерии прочно обосновавшись в организме путем размножения, стал причиной развития серьезных недугов.
Благодаря вакцинации механика вырабатывания организмом антител срабатывает после ввода возбудителя не путем контакта ребенка с больным, а искусственно, в медицинских учреждениях при наиболее благоприятных условиях. Вакцина включает в себя наличие ослабленного или убитого возбудителя. Иногда используются элементы структуры инфекционного заболевания, которые после попадания в организм распознаются иммунной системой и он начнет самостоятельно вырабатывать антитела. Период времени сохранности антител в организме зависит от вида заболеваний, поэтому некоторые из них нужно выполнять повторно, закрепляя рефлекс иммунной системы на вырабатывание антител при попадании возбудителя путем заражения.
Отдельно следует упомянуть о роли сывороток, препаратов, которые уже содержат готовые для борьбы с заболеванием антитела. Эти вещества вводят искусственным путем при угрозе заражения заболеванием, например, применение противостолбнячных сывороток категории детей, у которых не имеется доказательств относительно наличия профилактических прививок от столбняка. Важность наличия прививок состоит в том, что организм искусственным путем подготавливается к вырабатыванию антител для борьбы с серьезными заболеваниями, которые могут серьезным образом подорвать здоровье.
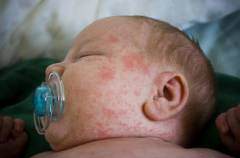
Поствакцинальные реакции это своеобразный ответ организма на присутствие в нем возбудителя. Проявления в виде сыпи могут наблюдаться рядом с местом вакцинации, или на всей поверхности кожного покрова. При отсутствии аллергии сыпь должна пройти самостоятельно за несколько дней, в противном случае родители должны записать ребенка на прием к специалисту, для разъяснения ситуации.
Важно помнить, что сыпь может возникнуть и по другим причинам, которые могут быть простым совпадением с периодом вакцинации, например неправильное питание, или включение в список продуктов, вызывающие такую реакцию. Помимо сыпи иммунобиологические препараты могут вызывать некоторые изменения, которые проявляются в различных типах реакций.
В понятие местные реакции специалисты относят наличие отеков, болезненности, покраснения, уплотнения, а также крапивницу и увеличение в размерах лимфоузлов, наиболее близко расположенных от места укола. Местная реакция происходит по причине попадания чужеродных объектов, и чем большее их количество, тем сильнее наблюдается проявление борьбы организма. Собственно, даже обычная царапина может спровоцировать местную реакцию организма, а укол как раз и является одним из видов нарушения целостности поверхности кожи. Некоторые из вакцин содержат специальные вещества, с целью создания воспалительных процессов, задачей которых является ознакомления клеток организма с антигеном по принципу: «чем больше, тем лучше». Впоследствии реакция иммунитета будет сильнее, чем это обычно происходит при обычном попадании в организм возбудителя инфекционных заболеваний.
Побочные реакции после вакцинации не являются специально предусмотренным проявлением организма на прививку. Эта особенность имеет два типа направлений: местные и общие, которые в свою очередь имеют свои симптомы. Большинство родителей, не имея информации о подобных проявлениях, начинают паниковать, причем, все по-разному, одни расспрашивают у специалистов или у своих знакомых, другие вызывают все возможные службы, включая скорую помощь, чем часто «накручивают» не только себя, но и пугают своим состоянием детей. Это реакция организма не считается отклонением от нормы: таким способом он дает знать о наличии чужеродного антигена и такие проявления своеобразный показатель работы иммунной системы.
Еще одним побочной реакцией после прививки является повышение температуры тела ребенка, это говорит о том, что «заработали» специальные агенты иммунной системы. Обычно период, когда организм начинает реагировать, наступает на второй или третий день после ввода иммунобиологического препарата в организм. Наличие нетяжелых по типу проявлений побочных реакций является в некотором роде благоприятным признаком, свидетельствующего о вырабатывании организмом иммунитета против заболевания.
Если температура тела достигает 400 С и выше, это не считается нормальной побочной реакцией на прививку. Именно такие симптомы должны фиксироваться специалистами, которые занимаются контролем качества вакцин. Тревогу нужно поднимать, если случаи подобных побочных реакций, влекущие серьезные отклонения от норм проявляются массово, такой препарат нужно снимать с применения и подвергать более жесткой проверке.
Поствакцинальные реакции общего характера являют собой проявления сыпи на значительных участках кожного покрова, потеря аппетита, плохой сон, повышение температуры, беспокойство и головные боли. Это происходит по нескольким причинам:
- Наличие аллергической реакции.
- Бактерии, которые попали в организм после прививки, размножаются в коже.
- Увеличение кровоточивости.
Для вакцины против краснухи, кори и паротита это явление считается нормальным и восстановление кожных участков наступает через 2-3 дня. Точечная сыпь свидетельствует как о временном уменьшении количества тромбоцитов, что в свою очередь отражается на качестве свертываемости крови, так и о наличии патологий. Применение живых вакцин есть не что иное, как заражение инфекционным заболеванием, но в очень слабой форме, что влечет поствакцинальную реакцию через определенный промежуток времени (на 5-7 день) и проявляется в виде ОРЗ, повышении температуры, сыпи.
Специалисты отмечают три основные причины появления сыпи после введения в организм иммунобиологического активного вещества:
- Наличие аллергической реакции.
- Бактерии, которые попав в организм после прививки, размножаются в коже.
- Увеличение кровоточивости.
Специалисты требуют от родителей на время вакцинации контролировать состояние детей, методом осмотра кожного покрова, измерения температуры тела и наблюдения за повадками ребенка.
Проявление на кожных участках высыпания вблизи места, где была сделана прививка, а также на других участках является нормальным явлением на присутствие инородного тела в организме ребенка. Через 2-3 дня сыпь самостоятельно исчезает, но на этот момент требуется контроль со стороны родителей. При наличии у ребенка аллергии на какие-либо продукты питания или вещества, родители заранее должны оповестить специалистов о данном факте.
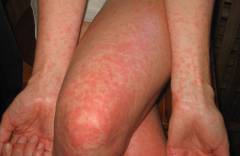
Корь, паротит и краснуха входит в список инфекционных заболеваний, от которых в детском возрасте проводится вакцинация. Одним из видов реакций на прививку является высыпание на кожном покрове, как на отдельных местах, так и практически на всем теле. Местами, где наиболее вероятное проявление сыпи после прививки являются шея, ягодицы, за ушками, спине, на руках. Пятнышки имеют розоватый оттенок, не сильно выделяющиеся на фоне тела, при этом они не являются крупными, напоминая внешним видом ожоги крапивой. Никакой опасности сыпь для здоровья ребенка не несет и не требует никакого лечения, так как она самостоятельно исчезает на 3-4 день поле вакцинации.
Молодые родители в большинстве своем серьезно переживают за здоровье своего малыша перед комплексными прививками типа АКДС, когда одновременно вакцина содержит биологический материал нескольких заболеваний. АКДС относится к категории прививок, которые проводятся несколько раз, строго по графику. На фоне других видов реакций наличие сыпи проявляется не всегда и, как правило, ребенок легко ее переносить за несколько дней, при условии, если это не аллергия на пищевые продукты, или другие вещества.
Полную вакцинацию против полиомиелита выполняют в три этапа и практически всегда поствакцинальные реакции в виде высыпания на коже проявляются в несложной форме и не причиняют особого повода для беспокойства родителей. Если сыпь покрыла все тело, требуется немедленное обращение к специалистам. Чаще всего причиной подобных проявлений является присутствие в меню ребенка продуктов, вызывающих в комплексе с прививкой аллергическую реакцию. Это очень важный фактор, который требуется учитывать на будущее, так как через небольшой промежуток времени прививка от данного вида заболевания выполняется повторно.
Гепатит относится к одному из самых коварных заболеваний и родители часто стараются проигнорировать период, когда детям требуется проводить вакцинацию, мотивируя отказ по-разному. Очень важно на период прививки исключить из меню продукты, которые могут вызвать аллергическую реакцию у ребенка: яйца, дрожжи, цитрусовые фрукты, клубнику. Появление сыпи на участках кожи является нормальным симптомом, который самостоятельно исчезнет вскорости.
Реакция Манту прививкой как таковой не является, в медицине она именуется тестом, по которому определяют сопротивляемость организма к заболеванию туберкулезом. В этом случае сыпь практически не проявляется, если место, где были сделаны насечки, не смачивать водой, или не расчесать. Именно эти факторы и аллергия на продукты могут стать причиной появления сыпи на участках тела.
Как уже стало ясно, сыпь (если это не аллергия на продукты и другие предметы) входит в список нормальной реакции организма на биологический материал, который вводится искусственным путем. Врачи рекомендуют не принимать на поствакцинальный период душ, не смачивать водой покрытые сыпью участки, не растирать и не принимать медицинские препараты. Если же причиной появления высыпания на коже является аллергия, тогда специалисты назначают препараты, которые помогут избавить от симптомов.
источник
Реакция на прививку от кори, краснухи или паротита может проявляться в виде кашля, сыпи и температуры. Обычно это не ведет к серьезным расстройствам и проходит самостоятельно в течение пары дней. В тех случаях, когда организм встречается с инфекцией после вакцинации, реакция переходит в категорию поствакцинальных осложнений.
Показания и противопоказания
Как подготовиться к вакцинации?
Как помочь ребёнку после вакцинации?
Что делать, если проявились побочные эффекты?
В каких случаях нужно обращаться к врачу?
Заболевание после прививки
Прививка показана всем здоровым на момент вакцинации детям в возрасте 1 года. Позже ревакцинация проводится в 6 лет. Противопоказаниями являются серьезные отклонения в здоровье.
Прививать ребенка нельзя, если у него:
- анемия;
- онкозаболевания;
- врождённые и приобретённые иммунодефицитные состояния;
- острая картина туберкулёза;
- снижение тромбоцитов крови;
- обширная аллергия на предыдущую вакцинацию.
Прививку можно отложить, если на момент планируемой вакцинации возникло острое заболевание. При выздоровлении ребёнка прививают.
Кроме того, перенос вакцинации необходим в следующих случаях:
- высокая температура накануне прививки;
- гормонотерапия, требующая последующего выжидания в течение нескольких недель;
- переливание крови или получение иммуноглобулина, требующие отсрочки вакцинации на две недели.
Контроль врача для решения о вакцинации требуется детям со следующими фоновыми заболеваниями:
- атопический дерматит;
- пищевая аллергия;
- ревматизм;
- бронхиальная астма;
- врождённые пороки;
- заболевания нервной системы со стойкой симптоматикой.
Подобные состояния под контролем врача позволяют делать прививку. Желательно, чтобы ребёнок находился в ремиссии. В этом случае перед прививкой дополнительно проводят консультации у профильных специалистов.
Допрививочные действия зависят от индивидуальных особенностей организма ребенка. Накануне вечером и утром в день прививки необходимо измерить температуру.
Желательно провести предварительное обследование, сдав общие анализы крови и мочи. Обязательным является посещение участкового педиатра. За 2-3 дня до вакцинации чувствительным или предрасположенным к аллергии детям рекомендуется принимать антигистаминные препараты в возрастной дозировке.
Кормящим грудью женщинам за 7 дней до и 7 дней после вакцинации следует воздержаться от ввода новых продуктов питания в свой рацион. В детском питании на этот период также должны отсутствовать новые блюда. Родители во время подготовки ребёнка к вакцинации должны постараться оградить его от лишних контактов для того, чтобы избежать риска инфекции.
Последствия могут проявиться на 2-5 день после прививки от кори, краснухи, паротита. Реакция на вакцину, как правило, индивидуальна и зависит от уровня иммунитета. Возраст ребенка при этом значения не имеет.
В большинстве случаев прививка переносится удовлетворительно, однако, возможны реакции местного или общего характера. К местным поствакцинальным проявлениям относятся: покраснение, уплотнение или отёчность. Данные признаки встречаются у одного процента детей. Покраснение и отёчность уходят за несколько дней, а уплотнение может оставаться до двух месяцев.
Возможно общее недомогание и появление таких симптомов интоксикации, как:
- головня боль;
- головокружение;
- слабость;
- капризность;
- нервозность;
- снижение аппетита.
По частоте возникновения неприятные поствакцинальные явления можно разделить на группы. Чаще всего встречаются респираторные проявления со стороны верхних дыхательных путей и сыпь. Последняя может проявиться с 5 по 13 день после прививки. Затем она бесследно пропадает. Высыпания имеют характерный вид как при краснухе. Пример показан на фото.
Признаки, которые иногда проявляются:
- аллергическая реакция (крапивница);
- судороги;
- отит;
- конъюнктивит;
- диарея;
- жидкий стул;
- лимфаденопатия;
- бронхит;
- свинка в лёгкой форме.
Могут возникнуть при массовой вакцинации:
- невриты;
- энцефалиты;
- артралгия;
- артриты;
- тромбоцитопеническая пурпура.
Согласно данным союза педиатров России осложнениями на прививку могут быть:
- энцефаломиелит;
- энцефалопатия;
- тромбоцитопения;
- анафилактический шок.
Теоретическая частота перечисленных поствакцинальных осложнений чрезвычайно низка и отличается кратностью в тысячи раз по сравнению с частотой развития осложнений от самих инфекционных заболеваний.
Известный врач-педиатр Евгений Олегович Комаровский в своей передаче обсудил постпрививочные реакции и осложнения.
Если появилась реакция в виде сыпи, необходимо организовать наблюдение, лечить ее проявления нет необходимости. Сыпь обычно не доставляет особого дискомфорта малышу, поэтому специальные мази не назначаются. Если ребенок начал кашлять после вакцинации, необходимо обеспечить его достаточным количеством жидкости, проветривать помещение.
Основные правила поведения после прививки — избегать переохлаждения и перегрева, не гулять в общественных местах и зонах скопления детей. На пользу пойдут чистый воздух, достаточный объем жидкости, особенно если ребенок начал кашлять после вакцинации, а также адаптированное питание. Уровень подвижности игр зависит от самочувствия ребёнка. К купанию малыша желательно приступить через сутки, хотя быстрый душ возможен и непосредственно в день прививки.
В случае наблюдения сомнительных постпрививочных реакций со стороны детского организма, родителям следует сообщить об этом участковой медсестре или обратиться к педиатру. Только врач может решать, чем помочь ребенку.
Если вы видите, что ребёнку становится хуже, поднялась высокая и несбиваемая температура, то в обязательном порядке вызовите врача. Лечение проводится только в условиях стационара.
Если ребенок заболел после прививки, то учитывайте тот факт, что он мог подхватить инфекцию в общественном месте, а прививка усугубила влияние уже имеющейся болезни.
Что касается самой краснухи, то стоит отметить — вакцинация не защищает ребёнка от болезни на 100%. В большей степени это зависит от индивидуальных особенностей детского иммунитета. При встрече с живым штаммом ослабленный детский организм может не выработать достаточное количество антител и заболеть. Однако протекание болезни будет намного легче, чем у непривитого человека.
Здоровьесберегающий канал POLISMED. COM представил запись видеоинтервью с врачом-педиатром высшей категории Т. М. Михайловой, в котором перечислены реакции на прививку у детей от краснухи.
источник
Сайт посвящен здоровью и здоровому образу жизни без лекарств
Многие родители очень настороженно относятся к вакцинации маленьких детей. Особенно беспокоит, как переносится прививка корь-краснуха-паротит. Ожидая возможных тяжелых реакций, мамы порой отказываются сделать ребенку профилактическую инъекцию. Однако эти заболевания намного опаснее, чем кратковременные недомогания от вакцины.
Врачи различают два вида побочных реакций, которые могут появляться после введения вакцины. Местные – боль в области укола, легкое воспаление, «шишка». Общие – подъем температуры, кожная сыпь, насморк, кашель, красное горло, увеличенные лимфоузлы, мышечные и суставные боли. Такие последствия – верные признаки формирования иммунной защиты от опасной триады болезней. Подъем температуры как реакция на прививку корь-краснуха-паротит (КПК) наблюдается в первые 10 дней примерно у 15 из 100 детей.
Причем у одних она поднимается лишь слегка, и это считается нормальным. У других же может возникать жар до 39-40 градусов. Такие случаи редки и являются отклонением от нормы. Не стоит дожидаться зашкаливания термометра – как только температура достигает 38-38,5 градусов, следует сразу применять жаропонижающее лекарство. Малышам ставят свечи Цефекон. Эффективны Парацетамол, Нимесулид, Ибупрофен. Высокая температура иногда возникает как реакция на прививку от кори. Снижать ее нужно препаратами в форме таблеток или сиропов.
Кожная патология, которая может возникнуть после укола, – это не признак заболевания ребенка инфекцией, а иммунный ответ организма на вакцину от КПК в целом или на отдельные компоненты препарата. Реакция на прививку от краснухи у детей может проявляться особенно бурной сыпью. Чаще мелкие розоватые пятнышки выступают на отдельных участках лица, шеи, рук, спины, ягодиц. Однако ими может быть усеяно буквально все тело ребенка.
Сыпь после прививки КПК возникает по одной из трех причин: как аллергическая реакция, как следствие бурного размножения в кожных покровах вакцинных вирусов или временного нарушения свертываемости крови. Высыпания никакой опасности не представляют, всегда исчезают сами, поэтому не нужно обрабатывать кожу никакими мазями. Такая реакция организма считается нормальной. Причем ребенок даже с очень значительной сыпью не является переносчиком инфекции и не заразен ни для других детей, ни для взрослых.
Порой иммунитет против этих инфекций формируется у ребенка, сопровождаясь симптомами простуды. В числе побочных реакций на прививку корь-краснуха-паротит могут быть насморк, кашель, мышечная слабость, увеличение лимфоузлов. Чем старше прививаемый человек, тем вероятнее у него возникновение ломоты в суставах. Такие симптомы малоприятны, однако не представляют угрозы для здоровья и не требуют никакого лечения. Просто надо набраться терпения – все эти недомогания пройдут самостоятельно.
Побочные эффекты при вакцинировании могут быть тяжелыми. Однако не следует путать такие временные болезненные проявления и осложнения после прививки корь-краснуха-паротит, которые хоть и редко, но случаются. Это:
- аллергические реакции различной интенсивности – от крапивницы до анафилактического шока;
- пневмония;
- реактивный артрит;
- энцефалит;
- менингит;
- миокардит (воспаление сердечной мышцы);
- гломерулонефрит.
Осложнения от прививок против КПК в виде бурных аллергий могут вызывать входящие в их состав антибиотики или белок куриных (либо перепелиных) яиц, на основе которого делаются многие вакцины. Пневмония иногда развивается у детей с хроническими воспалительными процессами в органах дыхания, поскольку защитные силы организма концентрируются на формировании иммунитета против КПК.
Энцефалит или менингит могут поразить только крайне слабого ребенка, но такое осложнение встречается у одного на миллион привитых людей. Вероятность развития реактивного артрита тоже чрезвычайно мала. Для этого должна быть предрасположенность к этой патологии, которая возникает, если ребенок переболел ревматизмом. Имеет значение и возраст прививаемого: чем позже вводится вакцина, тем больше вероятность осложнения в форме артрита.
Решая вопрос прививки корь-краснуха-паротит, многие отдают предпочтение бельгийскому препарату Приорикс. Эта вакцина отличается очень высокой степенью очистки, эффективностью и минимальными побочными действиями. Приорикс хорошо переносится, используется в мировой медицинской практике много лет, не имеет рекламаций и широко применяется для прививок против КПК взрослым и детям.
Реакция на прививку от кори, краснухи или паротита может проявляться в виде кашля, сыпи и температуры. Обычно это не ведет к серьезным расстройствам и проходит самостоятельно в течение пары дней. В тех случаях, когда организм встречается с инфекцией после вакцинации, реакция переходит в категорию поствакцинальных осложнений.
Прививка показана всем здоровым на момент вакцинации детям в возрасте 1 года. Позже ревакцинация проводится в 6 лет. Противопоказаниями являются серьезные отклонения в здоровье.
Прививать ребенка нельзя, если у него:
- анемия;
- онкозаболевания;
- врождённые и приобретённые иммунодефицитные состояния;
- острая картина туберкулёза;
- снижение тромбоцитов крови;
- обширная аллергия на предыдущую вакцинацию.
Прививку можно отложить, если на момент планируемой вакцинации возникло острое заболевание. При выздоровлении ребёнка прививают.
Кроме того, перенос вакцинации необходим в следующих случаях:
- высокая температура накануне прививки;
- гормонотерапия, требующая последующего выжидания в течение нескольких недель;
- переливание крови или получение иммуноглобулина, требующие отсрочки вакцинации на две недели.
Контроль врача для решения о вакцинации требуется детям со следующими фоновыми заболеваниями:
- атопический дерматит;
- пищевая аллергия;
- ревматизм;
- бронхиальная астма;
- врождённые пороки;
- заболевания нервной системы со стойкой симптоматикой.
Подобные состояния под контролем врача позволяют делать прививку. Желательно, чтобы ребёнок находился в ремиссии. В этом случае перед прививкой дополнительно проводят консультации у профильных специалистов.
Допрививочные действия зависят от индивидуальных особенностей организма ребенка. Накануне вечером и утром в день прививки необходимо измерить температуру.
Желательно провести предварительное обследование, сдав общие анализы крови и мочи. Обязательным является посещение участкового педиатра. За 2-3 дня до вакцинации чувствительным или предрасположенным к аллергии детям рекомендуется принимать антигистаминные препараты в возрастной дозировке.
Кормящим грудью женщинам за 7 дней до и 7 дней после вакцинации следует воздержаться от ввода новых продуктов питания в свой рацион. В детском питании на этот период также должны отсутствовать новые блюда. Родители во время подготовки ребёнка к вакцинации должны постараться оградить его от лишних контактов для того, чтобы избежать риска инфекции.
Последствия могут проявиться на 2-5 день после прививки от кори, краснухи, паротита. Реакция на вакцину, как правило, индивидуальна и зависит от уровня иммунитета. Возраст ребенка при этом значения не имеет.
В большинстве случаев прививка переносится удовлетворительно, однако, возможны реакции местного или общего характера. К местным поствакцинальным проявлениям относятся: покраснение, уплотнение или отёчность. Данные признаки встречаются у одного процента детей. Покраснение и отёчность уходят за несколько дней, а уплотнение может оставаться до двух месяцев.
Возможно общее недомогание и появление таких симптомов интоксикации, как:
- головня боль;
- головокружение;
- слабость;
- капризность;
- нервозность;
- снижение аппетита.
По частоте возникновения неприятные поствакцинальные явления можно разделить на группы. Чаще всего встречаются респираторные проявления со стороны верхних дыхательных путей и сыпь. Последняя может проявиться с 5 по 13 день после прививки. Затем она бесследно пропадает. Высыпания имеют характерный вид как при краснухе. Пример показан на фото.
Признаки, которые иногда проявляются:
- аллергическая реакция (крапивница);
- судороги;
- отит;
- конъюнктивит;
- диарея;
- жидкий стул;
- лимфаденопатия;
- бронхит;
- свинка в лёгкой форме.
Могут возникнуть при массовой вакцинации:
- невриты;
- энцефалиты;
- артралгия;
- артриты;
- тромбоцитопеническая пурпура.
Согласно данным союза педиатров России осложнениями на прививку могут быть:
- энцефаломиелит;
- энцефалопатия;
- тромбоцитопения;
- анафилактический шок.
Теоретическая частота перечисленных поствакцинальных осложнений чрезвычайно низка и отличается кратностью в тысячи раз по сравнению с частотой развития осложнений от самих инфекционных заболеваний.
Известный врач-педиатр Евгений Олегович Комаровский в своей передаче обсудил постпрививочные реакции и осложнения.
Если появилась реакция в виде сыпи, необходимо организовать наблюдение, лечить ее проявления нет необходимости. Сыпь обычно не доставляет особого дискомфорта малышу, поэтому специальные мази не назначаются. Если ребенок начал кашлять после вакцинации, необходимо обеспечить его достаточным количеством жидкости, проветривать помещение.
Основные правила поведения после прививки — избегать переохлаждения и перегрева, не гулять в общественных местах и зонах скопления детей. На пользу пойдут чистый воздух, достаточный объем жидкости, особенно если ребенок начал кашлять после вакцинации, а также адаптированное питание. Уровень подвижности игр зависит от самочувствия ребёнка. К купанию малыша желательно приступить через сутки, хотя быстрый душ возможен и непосредственно в день прививки.
В случае наблюдения сомнительных постпрививочных реакций со стороны детского организма, родителям следует сообщить об этом участковой медсестре или обратиться к педиатру. Только врач может решать, чем помочь ребенку.
Если вы видите, что ребёнку становится хуже, поднялась высокая и несбиваемая температура, то в обязательном порядке вызовите врача. Лечение проводится только в условиях стационара.
Если ребенок заболел после прививки, то учитывайте тот факт, что он мог подхватить инфекцию в общественном месте, а прививка усугубила влияние уже имеющейся болезни.
Что касается самой краснухи, то стоит отметить — вакцинация не защищает ребёнка от болезни на 100%. В большей степени это зависит от индивидуальных особенностей детского иммунитета. При встрече с живым штаммом ослабленный детский организм может не выработать достаточное количество антител и заболеть. Однако протекание болезни будет намного легче, чем у непривитого человека.
Здоровьесберегающий канал POLISMED. COM представил запись видеоинтервью с врачом-педиатром высшей категории Т. М. Михайловой, в котором перечислены реакции на прививку у детей от краснухи.
Реакция на прививку от кори, краснухи или паротита может проявляться в виде кашля, сыпи и температуры. Обычно это не ведет к серьезным расстройствам и проходит самостоятельно в течение пары дней. В тех случаях, когда организм встречается с инфекцией после вакцинации, реакция переходит в категорию поствакцинальных осложнений.
Прививка показана всем здоровым на момент вакцинации детям в возрасте 1 года. Позже ревакцинация проводится в 6 лет. Противопоказаниями являются серьезные отклонения в здоровье.
Прививать ребенка нельзя, если у него:
- анемия;
- онкозаболевания;
- врождённые и приобретённые иммунодефицитные состояния;
- острая картина туберкулёза;
- снижение тромбоцитов крови;
- обширная аллергия на предыдущую вакцинацию.
Прививку можно отложить, если на момент планируемой вакцинации возникло острое заболевание. При выздоровлении ребёнка прививают.
Кроме того, перенос вакцинации необходим в следующих случаях:
- высокая температура накануне прививки;
- гормонотерапия, требующая последующего выжидания в течение нескольких недель;
- переливание крови или получение иммуноглобулина, требующие отсрочки вакцинации на две недели.
Контроль врача для решения о вакцинации требуется детям со следующими фоновыми заболеваниями:
- атопический дерматит;
- пищевая аллергия;
- ревматизм;
- бронхиальная астма;
- врождённые пороки;
- заболевания нервной системы со стойкой симптоматикой.
Подобные состояния под контролем врача позволяют делать прививку. Желательно, чтобы ребёнок находился в ремиссии. В этом случае перед прививкой дополнительно проводят консультации у профильных специалистов.
Допрививочные действия зависят от индивидуальных особенностей организма ребенка. Накануне вечером и утром в день прививки необходимо измерить температуру.
Желательно провести предварительное обследование, сдав общие анализы крови и мочи. Обязательным является посещение участкового педиатра. За 2-3 дня до вакцинации чувствительным или предрасположенным к аллергии детям рекомендуется принимать антигистаминные препараты в возрастной дозировке.
Кормящим грудью женщинам за 7 дней до и 7 дней после вакцинации следует воздержаться от ввода новых продуктов питания в свой рацион. В детском питании на этот период также должны отсутствовать новые блюда. Родители во время подготовки ребёнка к вакцинации должны постараться оградить его от лишних контактов для того, чтобы избежать риска инфекции.
Последствия могут проявиться на 2-5 день после прививки от кори, краснухи, паротита. Реакция на вакцину, как правило, индивидуальна и зависит от уровня иммунитета. Возраст ребенка при этом значения не имеет.
В большинстве случаев прививка переносится удовлетворительно, однако, возможны реакции местного или общего характера. К местным поствакцинальным проявлениям относятся: покраснение, уплотнение или отёчность. Данные признаки встречаются у одного процента детей. Покраснение и отёчность уходят за несколько дней, а уплотнение может оставаться до двух месяцев.
Возможно общее недомогание и появление таких симптомов интоксикации, как:
- головня боль;
- головокружение;
- слабость;
- капризность;
- нервозность;
- снижение аппетита.
По частоте возникновения неприятные поствакцинальные явления можно разделить на группы. Чаще всего встречаются респираторные проявления со стороны верхних дыхательных путей и сыпь. Последняя может проявиться с 5 по 13 день после прививки. Затем она бесследно пропадает. Высыпания имеют характерный вид как при краснухе. Пример показан на фото.
Признаки, которые иногда проявляются:
- аллергическая реакция (крапивница);
- судороги;
- отит;
- конъюнктивит;
- диарея;
- жидкий стул;
- лимфаденопатия;
- бронхит;
- свинка в лёгкой форме.
Могут возникнуть при массовой вакцинации:
- невриты;
- энцефалиты;
- артралгия;
- артриты;
- тромбоцитопеническая пурпура.
Согласно данным союза педиатров России осложнениями на прививку могут быть:
- энцефаломиелит;
- энцефалопатия;
- тромбоцитопения;
- анафилактический шок.
Теоретическая частота перечисленных поствакцинальных осложнений чрезвычайно низка и отличается кратностью в тысячи раз по сравнению с частотой развития осложнений от самих инфекционных заболеваний.
Известный врач-педиатр Евгений Олегович Комаровский в своей передаче обсудил постпрививочные реакции и осложнения.
Если появилась реакция в виде сыпи, необходимо организовать наблюдение, лечить ее проявления нет необходимости. Сыпь обычно не доставляет особого дискомфорта малышу, поэтому специальные мази не назначаются. Если ребенок начал кашлять после вакцинации, необходимо обеспечить его достаточным количеством жидкости, проветривать помещение.
Основные правила поведения после прививки — избегать переохлаждения и перегрева, не гулять в общественных местах и зонах скопления детей. На пользу пойдут чистый воздух, достаточный объем жидкости, особенно если ребенок начал кашлять после вакцинации, а также адаптированное питание. Уровень подвижности игр зависит от самочувствия ребёнка. К купанию малыша желательно приступить через сутки, хотя быстрый душ возможен и непосредственно в день прививки.
В случае наблюдения сомнительных постпрививочных реакций со стороны детского организма, родителям следует сообщить об этом участковой медсестре или обратиться к педиатру. Только врач может решать, чем помочь ребенку.
Если вы видите, что ребёнку становится хуже, поднялась высокая и несбиваемая температура, то в обязательном порядке вызовите врача. Лечение проводится только в условиях стационара.
Если ребенок заболел после прививки, то учитывайте тот факт, что он мог подхватить инфекцию в общественном месте, а прививка усугубила влияние уже имеющейся болезни.
Что касается самой краснухи, то стоит отметить — вакцинация не защищает ребёнка от болезни на 100%. В большей степени это зависит от индивидуальных особенностей детского иммунитета. При встрече с живым штаммом ослабленный детский организм может не выработать достаточное количество антител и заболеть. Однако протекание болезни будет намного легче, чем у непривитого человека.
Здоровьесберегающий канал POLISMED. COM представил запись видеоинтервью с врачом-педиатром высшей категории Т. М. Михайловой, в котором перечислены реакции на прививку у детей от краснухи.
источник
Краснуха относится к числу инфекционных недугов, способных оказывать разрушительное влияние на мозг и нервную систему человека. Если беременная женщина переболеет краснухой на ранних сроках, возможно развитие уродств плода (порок сердца, глухоты, катаракты и многих других) или последующий выкидыш.
Диагностировать краснуху крайне сложно из-за того, что сыпь, свидетельствующая о наличии инфекции, сопровождает и многие другие заболевания. Поэтому верным методом определения болезни является анализ на антитела, а наиболее надежным способом предотвращения развития болезни принято считать своевременно проведенную вакцинацию.

Большая часть детей переносит прививку от краснухи без каких-либо осложнений. К часто встречающимся побочным эффектам относят повышение температуры с 4 по 12 день, а также увеличение слюнных желез в течение 2-3 дней после постановки укола и появление сыпи.
Реже у детей наблюдаются серьезные побочные проявления: судороги на фоне лихорадки, ярко выраженная аллергическая реакция. Крайне редко развивается асептический менингит, энцефалит и паротит.
Что касается взрослых людей, побочные проявления в подобных случаях встречаются чаще. Это может быть:
- повышение температуры;
- увеличение лимфоузлов;
- боли в суставах;
- появление розеол (небольших фиолетовых или розовых пятен);
- развитие краснухи.

Поэтому в период после проведения процедуры необходимо следить за состоянием своего здоровья и принимать во внимание любые изменения. Если симптоматика начинает усиливаться, в обязательном порядке необходимо обратиться к врачу.
В противном случае возможно присоединение параллельных инфекций или развитие новых заболеваний, вызванных вакцинацией. Отсутствие своевременного лечения может вызвать инвалидность и даже летальный исход.
Однако о вероятности ее повышения все же следует знать. Повышение температуры является естественной реакцией организма на попавшего вместе с прививкой внутрь живого или полуживого инфекционного агента.
Как правило, температура проходит в течение первых 2-3 дней и более не дает о себе знать.
Обычно у людей, прошедших вакцинацию и столкнувшихся со столь неприятным проявлением, автоматически возникает вопрос, что делать с повышенной температурой. Поскольку в медицине такую реакцию принято считать естественной, врачи не рекомендуют сбивать температуру до тех пор, пока она не поднимется до отметки 38.5 С.
Более низкие показатели рекомендуется просто перетерпеть неприятный период и дождаться, пока побочный эффект пройдет сам по себе. Таким образом организм вырабатывает более стойкую реакцию иммунной системы на возбудителя. Если же вмешаться раньше времени, приняв жаропонижающие средства, можно ослабить эффект вакцинации.

Если даже после приема препарата температура продолжает стремительно повышаться, необходимо обратиться за помощью к врачу.
Не исключено, что столь стремительный рост показателей спровоцировало присоединение побочной инфекции или обострение скрытого хронического заболевания, и для коррекции состояния может потребоваться срочная госпитализация.
Сыпь, возникшая после прививки, может носить разный характер. И комплекс мероприятий, направленных на борьбу с ней, будет зависеть от причины появления высыпаний. Поэтому принимать самостоятельные меры после появления такого побочного эффекта не рекомендуется.

В большинстве случаев, когда обратившегося за помощью беспокоит только наличие сыпи, доктор не рекомендует предпринимать никаких действий.
Если же высыпание будет носить аллергический характер, вероятнее всего врач выпишет прием антигистаминных средств, действие которых направлено на устранение зуда, отечности кожи и прочих неприятных ощущений, которые вызывает аллергия.
Это еще один актуальный вопрос, который часто задают проходящие иммунизацию. Пройти вакцинацию без побочных эффектов можно и без какой-либо подготовки. В данном случае все будет зависеть от индивидуальных особенностей организма.
При условии наличия крепкого иммунитета вакцинация переносится легко и не вызывает осложнений. Наличие сбоев в работе иммунитета, хронических заболеваний, аллергической реакции, а также протекающих в скрытой форме недугов провоцирует развитие осложнений.
Грамотно организованное поведение накануне и после постановки укола, подразумевающее соблюдение некоторых несложных правил, поможет или снизить до минимума, или полностью избежать всевозможных “побочек”:
- осмотр врача перед вакцинацией обязателен. Ни в коем случае нельзя пренебрегать этим требованием и подписывать отказ от консультации нельзя. Даже если человеку кажется, что он абсолютно здоров, это может быть не так. Скрытые недуги, которые доктор может обнаружить во время визуального осмотра или прослушивания легких, способны стать серьезным противопоказанием к проведению вакцинации;
- нужно принимать во внимание противопоказания. Если у проходящего вакцинацию ранее наблюдалась аллергическая реакция на медикаменты или определенные прививочные составы, об этом следует в обязательном порядке сообщить врачу. Это поможет избежать появления таких побочных эффектов, как крапивница, отечность слизистой и многих других;
- покой иммунной системы. Стрессовые ситуации, алкоголь, чрезмерно жирная пища ослабляют иммунитет. А поскольку во время вакцинации иммунная система и так будет ослаблена, следует избегать перечисленных факторов накануне иммунизации;
- срок годности вакцины важен. Обычно за этим моментом следят работники медучреждений, в которых проводится вакцинация. Если же человек проходит иммунизацию по индивидуальному графику и приобрел прививочный состав в аптеке самостоятельно, необходимо обращать внимание на крайний срок применения укола. Применять просроченные препараты запрещено!
Врач-педиатр высшей категории о реакции на прививку от краснухи у детей:
Своевременно проведенная иммунизация от краснухи – залог надежной защиты организма от опасной инфекции и осложнений, которые вызывает данный недуг. Пройти вакцинацию без осложнений и побочных эффектов вполне реально. Для этого будет достаточно серьезного подхода к процессу и позитивного настроя.
источник
Краснуха. Симптомы, признаки, лечение, последствия и профилактика болезни. Прививка – сроки, эффективность, делать ли прививку, осложнения после прививки
Краснуха. Симптомы, признаки, лечение, последствия и профилактика болезни. Прививка от краснухи – сроки, эффективность, делать ли прививку, осложнения после прививки. Краснуха при беременности – последствия, профилактика.
Краснуха — это вирусное заболевание, которое в большинстве случаев протекает в легкой форме, сопровождается кратковременным повышением температуры тела, мелкой сыпью, увеличением всех лимфатических узлов. У беременных женщин заболевание приводит к поражению плода.
Симптомы краснухи впервые были описаны в 1740 году терапевтом из Германии Ф. Хофманом. В 1880 году краснуха была признана отдельным самостоятельным заболеванием, но ее причины были неизвестны, поэтому эффективного лечения не существовало. Сам вирус впервые выделен и изучен в 1961 году сразу независимо несколькими учеными: Т. X. Уэллером, П. Д. Паркманом, Ф. А. Невой.
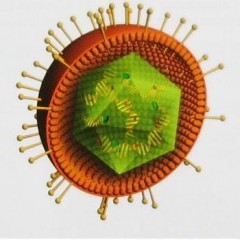
Вирус краснухи имеет размеры 60 – 70 нм, он покрыт белковой оболочкой, на которой имеется некоторое подобие ворсинок — при помощи них возбудитель прикрепляется к клеткам.
Главные характеристики этого возбудителя — способность разрушать и склеивать между собой эритроциты. Для этого у него имеются специальные белки-ферменты. Также в его состав входит фермент нейраминидаза, который поражает нервную ткань.
Во внешней среде вирус краснухи быстро разрушается.
Факторы, которые уничтожают вирус краснухи:
- высушивание;
- действие кислот и щелочей (вирус разрушается при уменьшении pH менее 6,8 и увеличении более 8,0);
- действие ультрафиолетового излучения;
- действие эфиров;
- действие формалина;
- действие дезинфицирующих средств.
Человек может заразиться краснухой только от другого человека. Инфекция передается воздушно-капельным путем (вирус попадает в воздух со слизистой оболочки дыхательных органов больного человека, а затем вдыхается здоровым).
Источники инфекции:
- больные люди, у которых имеется все симптомы заболевания;
- больные атипичным(нехарактерным, необычным) течением, у которых нет сыпи и некоторых других симптомов;
- дети, больные врожденной формой краснухи (в их организме вирус способен размножаться 1,5 года и более).
Заразиться от больного можно только во время последней недели инкубационного периода или в течение недели с того момента, когда на коже у пациента появится сыпь.
Если краснухой болеет беременная женщина, то вирус способен передаваться плоду с током крови через плаценту – этот путь передачи называется трансплацентарным.
Для краснухи характерны эпидемические вспышки, которые происходят через каждые 6 – 9 лет. Чаще всего вспышки происходят в период с апреля по июнь. При этом начинают заболевать не только дети, но и взрослые, в особенности те, которые постоянно находятся в большом коллективе.
После того, как стали массово использоваться вакцины, заболеваемость краснухой от вспышки к вспышке постоянно снижается. Для сравнения: в 1964 году в США было отмечено 1,8 миллионов случаев заболевания, а в 1984 году – всего 745 случая.
Попадая в дыхательные пути, вирус начинает проникать в клетки слизистой оболочки, а из них — в кровь. С кровотоком он распространяется по всему организму, вызывая наиболее выраженные нарушения в лимфатических узлах и коже.
Организм реагирует на внедрение вируса образованием специфических антител. Их количество в кровотоке постоянно увеличивается во время болезни, и их можно выявить, если провести лабораторные анализы.
После выздоровления у человека на всю жизнь остается иммунитет против вируса краснухи.
Вирус краснухи обладает цитопатическим эффектом: он способен повреждать хромосомы в клетках эмбрионов, приводя к мутациям и врожденным порокам развития. Поэтому заражение беременной женщины представляет высокую угрозу для плода. При инфицировании во время беременности вирус попадает в кровь и переносится в плаценту — орган, при помощи которого пуповина прикрепляется к стенке матки, который обеспечивает насыщение крови плода кислородом и его питание. В плаценте вирус накапливается в большом количестве, после чего он попадает в кровь плода.
С момента заражения краснухой до появления первых симптомов проходит инкубационный период, который продолжается 11 – 24 суток (у большинства пациентов — 16 – 20 суток). В это время вирус проникает в клетки слизистой оболочки органов дыхания, а оттуда — в кровоток, распространяется с током крови по всему организму, размножается и накапливается.
Во время инкубационного периода обычно пациентов ничего не беспокоит, они не предъявляют никаких жалоб.
Симптомы, которые могут возникать во время инкубационного периода краснухи:
- Слабость, недомогание, повышенная утомляемость, небольшое повышение температуры тела (не более 38°С). Это связано с тем, что вирус накапливается в крови и вызывает интоксикацию (отравление вирусными токсинами), со специфическим действием на нервную систему.
- Покраснение слизистой оболочки глотки. Выявляется во время осмотра горла врачом. Связано с воспалением, которое вызывает вирус, проникая в клетки слизистой оболочки.
- Насморк, заложенность и выделения из носа. Эти симптомы вызваны воспалением в результате внедрения вируса.
- Покраснение глаз — возникает при попадании вируса на конъюнктиву.
- Увеличение лимфатических узлов — они прощупываются в разных местах под кожей. Вирус попадает в них с током крови, накапливается в них и вызывает воспалительный процесс.
Инкубационный период заканчивается тем, что на теле больного появляется сыпь. За неделю до этого пациент начинает быть заразным.
Вирус краснухи оказывает токсичное действие на мелкие сосуды, которые находятся под кожей. Из-за этого на теле пациента появляется сыпь красного цвета. В зависимости от состояния больного, выделяют легкую и среднетяжелую форму заболевания. Тяжелая форма характеризуется развитием осложнений.
При легком и среднетяжелом течении краснухи иные симптомы кроме сыпи практически отсутствуют. Человек чувствует себя удовлетворительно. Температура не повышается или не превышает 37 °С.
Сыпь появляется на коже лица и затем распространяется вниз по всему телу. Она состоит из пятен красного цвета, имеющих диаметр 5 – 7 мм и расположенных на гладкой неизмененной коже. Пятна не возвышаются над уровнем кожи. Если надавить на пятно или растянуть кожу, то оно исчезнет, а затем снова появится. Это связано с тем, что пятна вызваны сильным расширением подкожных капилляров. Они всегда сохраняют свои первоначальные размеры и не сливаются между собой.
Нехарактерные разновидности сыпи при краснухе, которые встречаются в отдельных случаях:
- крупные пятна, которые имеют размеры 10 мм и более;
- папула – возвышение на коже, вызванное воспалительным отеком;
- большие пятна с фестончатыми краями — образуются из-за того, что у некоторых пациентов мелкие пятна увеличиваются в размерах и сливаются между собой.
Сыпь при краснухе лучше заметна на туловище, чем на лице. Особенно хорошо она видна в локтевых и подколенных ямках, на ягодицах, верхней части спины, пояснице. Обычно сыпь держится 2 – 3 дня, а потом исчезает.
Если сыпь бледная и плохо заметна, то ее выявляют при помощи «метода манжетки». На руку пациента надевают манжетку от тонометра (прибора для измерения артериального давления) и накачивают ее. Манжетка сдавливает вены, в итоге кровь застаивается в руке, капилляры под кожей расширяются еще больше, сыпь усиливается, и ее можно легко выявить.
Некоторые больные жалуются на то, что их беспокоит зуд кожи.
- насморк и выделения из носа – связаны с поражением вирусом слизистой оболочки носа;
- боль в горле и сухой кашель – в результате поражения слизистой оболочки глотки и гортани;
- слезотечение резь в глазах – при проникновении вируса в слизистую оболочку конъюнктивы.
На небе у некоторых больных краснухой можно обнаружить мелкие пятна ярко-красного цвета. Они появляются по той же причине, что и сыпь на коже.
С током крови и лимфы вирус краснухи попадает в лимфатические узлы и вызывает в них воспаление, в результате чего они увеличиваются в размерах. Их можно прощупать под кожей.
У некоторых больных увеличиваются в размерах печень и селезенка, также из-за того, что в них накапливается вирус.
Диагноз тяжелой формы краснухи устанавливают при наличии хотя бы одного осложнения:
Осложнение | Проявления |
| Артрит — воспалительное поражение сустава, связанное с проникновением вируса в суставные ткани. | Спустя 1 – 2 суток после исчезновения сыпи пациента начинают беспокоить боли и отеки в области суставов. Они сохраняются 5 – 10 дней. |
| Тромбоцитопеническая пурпура — снижение свертываемости крови из-за действия токсинов вируса. |
|
| Энцефалит — проникновение вируса краснухи в головной мозг и развитие воспаления. | Возникает у одного из 5000 – 7000 больных. Энцефалит может развиваться вместе с сыпью или после того, как она исчезает:
Многие пациенты, у которых краснуха осложняется энцефалитом, погибают. |
При этой форме заболевания пациента беспокоит насморк, кашель, выделения из носа, боль и чувство саднения в горле, увеличение лимфатических узлов. Но сыпи нет. Самочувствие нормальное – атипичная краснуха всегда протекает в легкой форме.
Врачу очень сложно распознать заболевание. Чаще всего таким пациентам ставят диагноз ОРЗ. Краснуху можно заподозрить в том случае, если незадолго до явки к врачу пациент находился в контакте с больным.
Эту форму заболевания практически невозможно диагностировать, так как у нее нет никаких симптомов. Считается, что субклиническая форма краснухи встречается в 2 – 4 раза чаще, чем типичная. Врач может выявить болезнь только в том случае, если он назначит обследование человеку, состоявшему в контакте с больным.
Врожденная краснуха развивается в том случае, если вирус попадает в организм ребенка от беременной женщины через плаценту.
Симптомы врожденной краснухи:
- Врожденные пороки сердца: открытый артериальный проток (сообщение между сосудами, которое имеется у плода, но должно закрыться у новорожденного), отверстие в межжелудочковой перегородке, сужение легочной артерии.
- Врожденные пороки глаз: помутнение роговицы, хориоретинит (воспаление сетчатки), врожденная катаракта (помутнение хрусталика), микрофтальмия (значительное уменьшение размеров глазного яблока).
- Микроцефалия — патологическое уменьшение черепа, которое не дает расти и развиваться головному мозгу.
- Умственная отсталость.
- Врожденные пороки органа слуха: глухота.
Частота пороков развития при врожденной краснухе в зависимости от срока беременности, на котором произошло заражение женщины:
- 3 – 4 недели беременности — пороки выявляются у 60% новорожденных;
- 9 – 12 недель беременности — 15% новорожденных;
- 13 – 16 недель — 7% новорожденных.
Расширенный синдром врожденной краснухи (осложнения, которые встречаются у некоторых детей):
- тромбоцитопеническая пурпура — нарушение свертываемости крови и появление на коже сыпи в виде множества мелких кровоизлияний;
- гепатолиенальный синдром — сильное увеличение размеров печени и селезенки;
- задержка внутриутробного развития — общее нарушение созревания всех органов и систем;
- пневмония — воспаление легких, вызванное вирусом краснухи;
- миокардит — воспаление сердечной мышцы;
- некроз миокарда — гибель части сердечной мышцы;
- поражение костей в области зон роста — в итоге рост костей сильно нарушен или невозможен;
- снижение иммунитета;
- сахарный диабет;
- энцефалит — воспалительное поражение головного мозга.
Типичная форма краснухи диагностируется на основании осмотра и расспроса пациента. Признаки, на которые ориентируется врач:
- контакт с больным: во время расспроса пациент рассказывает, что он находился рядом с больным краснухой;
- сочетание симптомов: сыпь + насморк и выделения из носа + кашель + увеличение лимфатических узлов.
Заболевания, похожие по симптомам на краснуху:
- аденовирусная инфекция — простудное заболевание, при котором увеличиваются лимфатические узлы;
- энтеровирусная инфекция: энтеровирусы могут поражать кишечник (острая кишечная инфекция), дыхательную систему (пневмония, простуда), кожу и лимфатические узлы;
- корь — вирусное заболевание, которое тоже проявляется в виде сыпи на коже;
- инфекционный мононуклеоз — вирусное заболевание, при котором появляются признаки простуды, увеличиваются в лимфатические узлы, печень, селезезенка;
- розовый лишай — грибковое заболевание, при котором появляются пятна на коже;
- крапивница — аллергическая реакция, при которой появляются красные пятна коже;
- инфекционная эритема — красная кожная сыпь, которая может возникать у некоторых больных при любом инфекционном заболевании.
Инструментальные и лабораторные методы диагностики краснухи:
| Метод диагностики | Суть |
| Общий анализ крови | Выявляется снижение общего содержания белых кровяных телец, отвечающих за иммунитет и защитные реакции организма – лейкоцитов. Среди них увеличивается доля лимфоцитов, вырабатывающих антитела. Это косвенно подтверждает диагноз краснухи. |
| Выявление в крови антител, которые вырабатываются в ответ на внедрение вируса. | Анализ проводят дважды с промежутком 10 – 14 суток. Если содержание антител увеличивается, то диагноз можно считать подтвержденным. |
| Выявление самого вируса. | Сегодня существуют специальные методики, но они не применяются из-за дороговизны и необходимости сложного оборудования. |
| УЗИ плода | Применяется для выявления пороков развития, вызванных вирусом краснухи. |
При краснухе организм сам успешно справляется с вирусами, поэтому противовирусные лекарственные препараты не назначают. Лечение направлено на устранение симптомов заболевания.
Во время высыпаний и повышения температуры тела назначается постельный режим. Специальной диеты не требуется.
Лекарства, которые используются при краснухе:
- Противовоспалительные средства (Парацетамол, Нурофен, Аспирин). Применяются в том случае, если заболевание приводит к нарушению общего состояния, повышению температуры тела.
- Противоаллергические препараты. Они помогают справиться с вызванной вирусом аллергизацией организма.
- Хлорохин (Делагил). Этот препарат подавляет иммунные реакции. Он применяется при развитии осложнения в виде артрита. Воспаление сустава при краснухе поддерживается выделяющимися в организме антителами. Если иммунная система работает слишком интенсивно, то к поражению сустава приводит не столько сам вирус, сколько действие этих антител.
- Глюкокортикоиды (препараты гормонов коры надпочечников). Применяются при тромбоцитопенической пурпуре. Они помогают устранить выраженные воспалительные реакции.
- Гепарин — препарат, который снижает свертываемость крови и борется с пурпурой. Его применяют в более тяжелых случаях, когда глюкокортикоиды помогают плохо.
Лечение энцефалита, вызванного вирусом краснухи:
- госпитализация в стационар;
- строгий постельный режим;
- постоянное наблюдение;
- препараты, улучшающие мозговое кровообращение;
- аскорбиновая кислота: защищает органы и ткани, сосуды от повреждений;
- витамины группыB: помогают восстановить нормальную функцию нервной системы;
- противосудорожные препараты при судорогах;
- реанимационные мероприятия, если пациент впадает в состояние клинической смерти.
Для предотвращения краснухи применяется вакцина, в состав которой входит живой ослабленный вирус. Основная цель ее применения — предотвращение врожденной краснухи. Инъекции делают будущим мамам – девочкам в возрасте 14 – 15 лет (такая практика принята в России, а в некоторых странах вакцина вводится в возрасте 10 – 14 или даже 9 – 11 лет).
После введения вакцины стойкий иммунитет против краснухи формируется у 95% девочек. Иммунные реакции, которые возникают в организме после прививания, пока еще изучены недостаточно хорошо. Но не известно ни одного случая, когда вакцина становилась бы причиной краснухи у девушки или у ее ребенка в будущем.
Прививка от краснухи практически не имеет осложнений. Лишь у некоторых на ее введение развиваются аллергические реакции.
Противопоказания к прививке:
- у взрослых женщин, так как это может вызвать врожденную краснуху у плода во время беременности;
- во время беременности;
- не стоит планировать беременность в ближайшие 3 месяца после вакцинации.
Если у человека выявлена краснуха, то он должен быть изолирован до того момента, пока не пройдет неделя с момента появления у него сыпи. После этого он становится незаразен.
В очаге, где было выявлено заболевание, не нужно проводить дезинфекцию, потому что вирус быстро погибает в окружающей среде.
Чаще всего благоприятный. При краснушном энцефалите половина пациентов погибает. Врожденные пороки развития, вызванные краснухой, с возрастом не восстанавливаются.
Многие считают, что коревая краснуха это вирус «мутант», который возник в результате соединения двух вирусов — кори и краснухи, а именно, возникающей в результате прививки вакциной от кори, краснухи и паротита. Но это абсолютно не так, все намного проще, и это совсем никак не связано с прививками.
Коревая краснуха – это еще одно название краснухи. Такой термин сохранился за этим заболеванием из-за того, что ранее краснуху считали одной из разновидностей кори. И только в 1881 году ее признали отдельной патологией, с подачи австрийского ученого И. Вагнера, изучившего отличия кори, скарлатины и коревой краснухи. Сам же вирус был выделен только в 1961 году.
В литературе можно встретить еще и название краснухи «Германская корь», а так ее называли из-за того, что именно немецкие врачи еще в XVI веке описывали симптомы заболевания с красной сыпью.
И действительно, симптомы кори и краснухи чем-то схожи, только краснуха протекает намного легче, а вот для беременных вирус краснухи намного опасней, чем вирус кори. Да и возбудители этих двух заболеваний абсолютно разные, их объединяет только отношение к РНК-содержащим вирусам, но они относятся к разным видам, родам и даже семействам.
Краснуху также называют рубеллой (от латинского языка rubella – красный), такое же название имеет и возбудитель заболевания – вирус рубелла (Rubella virus).
Еще в литературе можно встретить название краснухи «Третья болезнь», что связано с тем, что ученые составили список всех болезней, которые сопровождались высыпаниями на теле, а краснуха стояла под третьим номером.
С введением массовой вакцинации от краснухи дети действительно практически перестали болеть краснухой, также перестали регистрироваться пандемии краснухи (массовое поражение инфекцией практически всего населения).
От этой массовой вакцинации ожидали полное прекращение циркуляции вируса в природе, ведь он быстро разрушается в окружающей среде.
Однако так не произошло, ведь всегда есть люди, у которых нет поствакцинального иммунитета от краснухи, поэтому дети все равно продолжают болеть краснухой, несмотря на массовую вакцинацию, по различным причинам:
- отказ от вакцинации, актуален особенно в последние годы;
- наличие противопоказаний к прививке (иммунодефициты, в том числе и ВИЧ, онкологические патологии, непереносимость прививок в виде анафилактического шока, отека Квинке и других реакций, угрожающих жизни);
- индивидуальная невосприимчивость к вакцине – отсутствие формирования антител на вакцинные штаммы краснухи;
- нарушение техники хранения и введения вакцины, при этом вакцинацию можно считать не действительной;
- происходит формирование иммунитета к вакцинному штамму возбудителя (ослабленный вирус краснухи), но иногда его не хватает при встрече с «диким» штаммом (возбудитель заболевания), поэтому даже привитые люди в единичных случаях могут заболеть краснухой, но при этом инфекция протекает в легкой степени и без осложнений, даже у взрослых.;
Но спустя многие годы после начала массовой вакцинации эпидемиологи столкнулись с другой проблемой, иммунитет после прививки не является на 100% стойким, как после перенесенного заболевания, и редко у кого сохраняется пожизненно, он угасает через 5, 8, 10, 15, 20 и более лет (индивидуально). Так взрослый человек к 20-30 годам остается без противокраснушного иммунитета, поэтому в наше время актуальны детские инфекции среди взрослого населения. То есть краснуха «постарела» и в какой-то мере перестает быть сугубо детским заболеванием.
Медики стараются решить и эту проблему, поэтому в 13-14 лет подросткам рекомендуется пройти обследование на наличие антител к краснухе, и при их отсутствии дополнительно прививают. Так в частности девочек 14 лет и молодых женщин, планирующих семью, готовят к будущей беременности. Но, к сожалению, эту вакцинацию проходит лишь небольшая часть подлежащих, поэтому и в наше время наблюдаются грубые патологии новорожденных вследствие перенесенной во время беременности краснухи, и учащаются случаи заболевания среди взрослых.
Все же без вакцинации никак, но проводить ее надо правильно.
Взрослые действительно намного тяжелее переносят краснуху, чем дети.
Определимся, каковы же особенности краснухи у взрослых:
1. Более выражен интоксикационный синдром (высокая температура тела, недомогание, слабость, головная боль и так далее).
2. Высыпания имеют большую интенсивность и распространенность.
3. Частые осложнения:
Осложнения у взрослых встречается намного чаще, чем у детей. Все эти состояния, а также поражение плода у беременных, являются проявлениями хронической инфекции.
4. Половина взрослых, как и детей, переносят краснуху бессимптомно или малосимптомно, что объясняет отсутствие своевременного диагноза.
То, что взрослые тяжело переносят детские инфекции, подтверждено наблюдениями многих десятков лет, а почему так происходит, ученые точно ответить не могут, так как патогенез (механизм развития) до конца еще не изучен.
Но выделяют ряд факторов, которые предположительно способствуют более тяжелому течению у взрослых детских инфекций:
- наличие некоторых хронических заболеваний со стороны желудочно-кишечного тракта, сердечно-сосудистой, дыхательной систем и так далее;
- наличие вредных привычек (курение, злоупотребление алкоголем или наркотиками);
- нагрузка иммунитета другими хроническими инфекциями (герпес, цитомегаловирус, вирус Эпштейн-Бара, хламидии, туберкулез, сифилис и так далее);
- распространенность иммунодефицитных, онкологичских заболеваний, ВИЧ и других патологий иммунитета.
Но помимо вреда малышу, у матери также возможны осложнения краснухи:
- выкидыши, преждевременные роды;
- мертворождения, гибель плода;
- энцефалит, менингоэнцефалит;
- маточные кровотечения;
- отслойка плаценты;
- слабая родовая деятельность;
- ДВС-синдром (диссеминированное внутрисосудистое свертывание, состояние, угрожающее жизни женщины и требующее срочных реанимационных мероприятий) и другие патологии беременности и родов.
Актуальность проблемы понятна, специфического лечения краснухи во время беременности, устраняющего риск развития патологии плода нет. Поэтому всем девушкам и женщинам, планирующим семью необходимо предупреждать краснуху.
Единственным методом профилактики является вакцинация, но когда и как ее проводить, я постараюсь разъяснить.
Какие женщины относятся к группе риска к развитию краснухи беременных?
- Женщины, не болевшие краснухой ранее;
- девушки, не получившие вакцину от краснухи в возрасте 1 года и 6 лет, а также в 14 лет, при отсутствии противокраснушного иммунитета (отрицательные иммуноглобулины G к краснухе);
- при отрицательных результатах на иммуноглобулины G (Ig G) к краснухе или небольшое их содержание в крови (менее 10 ЕД/мл)*;
- женщины с ВИЧ-инфекцией и другими дефицитными состояниями иммунитета (включая некоторые виды наркомании и алкоголизм), не зависимо от вакцинации и перенесенной ранее краснухи;
- женщины, которые по роду своей деятельности плотно контактируют с детскими коллективами (учителя, воспитатели, многодетные матери, педиатры и другие).
*Перед планированием семьи любой паре рекомендовано пройти детальное обследование у гинеколога, уролога, терапевта, стоматолога и других врачей, но наиболее важно пройти лабораторное обследование на заболевания, передающихся половым путем и TORCH-инфекции, к последним относят и краснуху.

После перенесенной краснухи беременеть сразу нельзя, зачатие ребенка необходимо отложить не ранее, чем через 3 месяца, но лучше через 6 месяцев, когда организм полностью выведет инфекцию из организма и выработает к ней стойкий иммунитет. Беременность в период до 3-х месяцев после перенесенной краснухи может привести к хронической краснухе у плода со всеми вытекающими последствиями. Поэтому рекомендовано предохраняться от незапланированной беременности на этот период. Если беременность наступила во время заболевания или несколько позже, то рекомендации о сохранении или прерывании беременности дают врачи после проведенного тщательного обследования, естественно последнее слово за самой женщиной.
Можно ли делать прививку во время беременности?
Беременность является абсолютным противопоказанием для вакцинации от краснухи.
Еще в начале использования такой вакцины было проведено много исследований по поводу воздействия вакцинного штамма на плод. Также обследуют случаи случайной вакцинации беременных уже много лет. Было доказано, что риск развития патологии ребенка намного ниже, чем при заболевании беременной женщины «дикой» краснухой, но все же он есть. Поэтому вакцинацию в таком положении делать не рекомендовано, ведь на кону жизнь и здоровье малышей.
За какой период перед беременностью можно делать прививку от краснухи?
Прививку от краснухи рекомендовано планировать за 3 месяца до зачатия ребенка, этот период необходимо предохраняться, иначе есть риск развития врожденных пороков у ребенка, выкидышей и так далее. К планированию семьи необходимо относиться ответственно, тщательно и терпеливо, вы ведь готовитесь дать жизнь человеку, который должен быть полноценным и абсолютно здоровым.
Женщинам, планирующим беременность, обычно проводят вакцинацию моновакцинами (одна прививка от одной инфекции):
- Рудивакс (производства Франции);
- Эрвивакс (производства Великобритании);
- Вакцина от краснухи (производства Индии);
- Вакцина от краснухи (производства Хорватии) и другие виды вакцин.
Хотя женщинам, которые не болели еще свинкой и корью, можно провести вакцинацию поливакциной Приорикс (производства Бельгии) или MMR (производства США) от кори, краснухи и паротита.
Можно ли делать прививку от краснухи после родов?
Некоторые матери, которые во время беременности узнали, что у них нет иммунитета против краснухи, планируя следующие беременности, задумываются о вакцинации против краснухи после родов. Но многими исследованиями доказано, что некоторые дети, которые находились на грудном вскармливании во время вакцинации матери, в будущем имели психические расстройства в виде аутизма, а после вакцинации таких детей в возрасте 12-18 месяцев у них возникали симптомы краснухи.
Исходя из этого, кормящим матерям вакцинация против краснухи противопоказана.
Могут ли дети после прививки от краснухи заразить беременную женщину?
Считается, что вакцинный штамм краснухи (аттенуированный вирус) попадая в организм человека дальше не передается, то есть, человек после вакцинации не заразен для других. Хотя после прививки в течение 3-4-х недель из носоглотки человека выделяют аттенуированный вирус, но он не является опасным для окружающих. Описаны лишь единичные случаи передачи краснухи от привитого ребенка беременным женщинам, но нет доказательств того, что женщина заразилась именно этим вирусом, а не диким штаммом от другого больного лица.
Поэтому нечего бояться беременной мамочке, надо прививать своих старшеньких деток, ведь привитые малыши для нее никаких угроз не несут, а опасны не привитые члены семьи, которые могут заразиться и привести в дом настоящую краснуху.

Но с другой стороны ребенок до 1 года не привит против краснухи, и если мать не кормит грудью или у нее нет антител к краснухе, то шанс заболеть у младенца возрастает. Так что не зря так высоко ценят грудное молоко, ведь ни одна смесь, даже самая адаптированная и дорогая, не передаст ребенку иммуноглобулины против многих инфекций.
Ну а если грудничок все же заразился краснухой, то заболевание может протекать тяжелее, чем у детей постарше. Это связано с несовершенным иммунитетом у детей до 2-х лет. Особенно опасно заболевание для детей возрастом до 3-х месяцев и деток с ВИЧ или иммунодефицитами. У них вирус может проникнуть в центральную нервную систему и вызвать краснушный энцефалит или привести в будущем к психоэмоциональным нарушениям, например, к аутизму или отставанию в развитии.
Особенности симптомов краснухи у детей до 1 года:
1. Выраженный интоксикационный синдром:
- повышение температуры до высоких цифр в течение нескольких дней;
- слабость;
- отказ от еды;
- снижение активности ребенка;
- беспокойство, плаксивость;
- рвота, понос и прочее.
2. Более распространенная краснушная сыпь (экзантема) по всему телу, у детей до года часто сыпь выявляется и на слизистой оболочке полости рта (энантема).
3. Продромальный период (насморк, кашель, покраснение в горле и прочее) у младенцев часто отсутствует.
4. Часто встречается вариант течения с наличием единичных элементов сыпи с выраженными симптомами интоксикации, или наоборот, выраженные высыпания без повышения температуры тела.
5. Без оказания специализированной помощи имеется высокий риск осложнений.
6. Что касается инкубационного периода, периода заразности, длительности заболевания, то они такие же, как и у деток старшего возраста.
Принципы лечения краснухи у детей до 1 года:
- лечение только в условии инфекционного отделения на весь период высыпаний и заразности, для постоянного наблюдения за ребенком медицинским персоналом;
- в ряде случаев рекомендована дезинтоксикационная терапия путем назначения капельниц с различными инфузионными растворами;
- антигистаминные препараты назначаются во всех случаях;
- симптоматические препараты (против температуры, рвоты, другие препараты при развитии признаков осложнений);
- витамины, особенно С и А;
- правильный режим питания.
Наиболее частые осложнения краснухи у детей до 1 года:
- тромбоцитопеническая пурпура (снижение уровня тромбоцитов);
- краснушный энцефалит.
Приобретенную краснуху у младенцев обязательно необходимо отличать от врожденной краснухи. Врожденная краснуха встречается у детей, матери которых переболели этим вирусом в любой период беременности и все симптомы проявляются сразу после рождения малыша. Про симптомы врожденной краснухи можно прочитать в разделе статьи «Врожденная краснуха».
Интересно! Дети с врожденной краснухой заразны еще 1,5-2 года, так как у них наблюдается хроническое течение заболевания и на слизистых оболочках вирус сохраняется так долго. Поэтому, если в отделении для грудных детей лежит такой ребенок с нераспознанным диагнозом врожденной краснухи, то среди других деток будет вспышка приобретенной краснухи.
Можно ли делать прививку ребенку 1 года после перенесенной краснухи?
Можно, но не нужно. Переболевший ребенок и так сформировал стойкий пожизненный иммунитет против краснухи, поэтому на вакцину против этого вируса он никак не отреагирует. Но в нашей стране для профилактики краснухи в возрасте 1 года используют поливакцину от кори, краснухи и паротита, поэтому некоторых переболевших детей приходится прививать и от краснухи. Ничего страшного не произойдет.
Что значит иммуноглобулины G?
Иммуноглобулины класса G – специфические антитела, которые вырабатываются после перенесенной инфекции в знак памяти о ней. При повторном контакте пациента с данной инфекцией эти антитела борются с инфекционным агентом. Иммуноглобулины являются одним из наиболее важных звеньев иммунитета («высший иммунитет»). Антитела находятся в виде специфических рецепторов на иммунных клетках – В-лимфоцитах.
Интересно! Иммуноглобулины имеют белковую природу, поэтому любой человек должен получать достаточное количество белка, который является строительным материалом не только для мышц, но и для иммунитета.
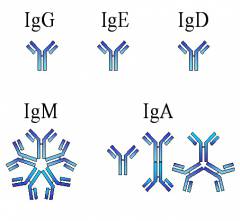
- Иммуноглобулины класса А – это антитела, которые отвечают за местный иммунитет, в большом количестве содержатся в материнском молоке. В диагностике различных заболеваний используется редко.
- Иммуноглобулины класса М – выработка этих антител является признаком острого процесса инфекционного заболевания, они появляются в первый день болезни, их количество уменьшается с повышением уровня иммуноглобулинов G.
- Иммуноглобулины классаG – антитела перенесенного заболевания, в том числе и хронического инфекционного процесса. Появление этих антител указывает на начавшееся выздоровление, перенесенную патологию в прошлом или наличие поствакцинального иммунитета.
- Иммуноглобулины классаD – антитела местного иммунитета и аутоиммунных процессов.
- Иммуноглобулины класса Е – антитела аллергических реакций.
Для диагностики краснухи используют серологические реакции на наличие иммуноглобулинов класса G, М и А.
Когда назначают анализ на антитела к краснухе?
- Подтверждение диагноза краснухи, для этого анализ назначают после высыпания и через 3 недели;
- дифференциальная диагностика краснухи с другими детскими инфекциями;
- обследование контактных лиц;
- вопрос о необходимости вакцинации в возрасте 14-ти лет;
- планирование беременности;
- беременность;
- выкидыши на ранних сроках или мертворождения;
- подозрение на врожденную краснуху у детей.
Отрицательный результат на краснуху – это отсутствие иммуноглобулинов G и М к краснухе в сыворотке крови или их уровень меньше 5 ЕД/мл, что говорит о том, что у обследуемого человека нет иммунитета против краснухи вообще и пациент не болен ею на момент обследования. Такому человеку доктор будет рекомендовать вакцинацию (кроме беременных женщин). Особенно актуальна прививка для женщин, планирующих беременность и детей 14-ти лет (в первую очередь девочек) во избежание развития инфекции при беременности.
Какова норма иммуноглобулинов G к краснухе?
Самым оптимальным вариантом является наличие иммуноглобулинов G, при условии отсутствия иммуноглобулинов М. Это значит, что у человека есть антитела к краснухе в результате перенесенного заболевания или вакцинации. С таким результатам пациенту не показана прививка от краснухи, а женщинам можно беременеть со спокойно душой.
Концентрация иммуноглобулинов в сыворотке крови к краснухе*.
| Интерпретация результатов | Иммуноглобулин М | Иммуноглобулин G |
| Отрицательный результат | менее 20 Au/мл | менее 5 ЕД/мл |
| Сомнительный результат (требует пересдачи анализа через 14-20 дней) | 20-25 Au/мл | 5-10 ЕД/мл |
| Положительный результат | более 25 Au/мл | более 10 ЕД/мл |
*Некоторые лаборатории представляют свои референсные значения, это зависит от оборудования и единиц измерения. О том, как интерпретировать результаты, обычно указывается в выданных результатах.
Расшифровка анализа на краснуху:
- Отсутствие иммуноглобулиновG и М к краснухе – нет иммунитета к краснухе, если такой результат получен во время беременности, а больная контактировала с больным краснухой, то повторяют исследование еще дважды с промежутком в 2 недели. Если явного контакта не было, то беременной рекомендуют воздержаться от посещения общественных мест и контакта с детскими коллективами.
- Наличие иммуноглобулиновG при отсутствии иммуноглобулинов М – наличие иммунитета к краснухе.
- Определение положительного результата в отношении иммуноглобулиновG и М характерно для разгара краснухи. Если такой результат получен у беременной женщины, ей рекомендовано прерывание беременности.
- Наличие иммуноглобулина М при отсутствии иммуноглобулиновG – возможное заражение, период до возникновения симптомов заболевания, для достоверности результата необходимо повторить анализ через 14-21 день.
Авидность на краснуху, что это и когда назначают это обследование?
Авидность к иммуноглобулинам G – это специальный индекс, который определяет соотношение новых и старых иммуноглобулинов G. С помощью данного анализа можно предположить, когда человек перенес краснуху. Этот анализ актуален для беременных женщин с высоким уровнем иммуноглобулинов G (более 100 ЕД/мл), в этом случае непонятно, женщина переболела краснухой задолго до беременности, или непосредственно во время беременности или перед ней.
Интерпретация результатов:
- Авидность к иммуноглобулинам G более 70% — человек перенес краснуху давно, более 6 месяцев;
- Авидность от 50 до 70% — недостоверный результат, необходимо пересдать через 2 недели;
- Авидность менее 50% — инфекция была перенесена недавно, менее 3-х месяцев назад.
Авидность менее 50% во время беременности указывает на высокий риск поражения краснухой плода, в таком случае рекомендовано прерывание беременности, но последнее слово остается за будущими родителями.
ПЦР – метод лабораторной диагностики, направленный на выявление генетического материала инфекционного возбудителя. Данный вид исследования дает достоверный результат более 95%. В качестве исследуемого материала можно использовать абсолютно любую биологическую жидкость (кровь, слюна, моча, спинномозговая жидкость и так далее).
Данный метод используют при любых сомнительных результатах ИФА (выявление иммуноглобулинов). Особенно актуально в ситуациях, когда идет решение вопроса о прерывании желанной беременности.
Положительный результат говорит о наличии вируса в организме.
Осложнения и реакции после прививки от кори, краснухи, паротита (КПК), может ли возникнуть краснуха после прививки?
Поэтому многие родители опасаются возможных осложнений, ведь три вакцины в одном уколе, и все живые.
Как мы уже выяснили, моновакцина против краснухи переносится хорошо и очень редко вызывает осложнения и побочные реакции. Попробуем разобраться, как переносится поливакцина от кори, краснухи и паротита.
Что содержится в вакцине?
В вакцине КПК содержатся специальные ослабленные штаммы (культуры) вирусов кори, краснухи и паротита. То есть, эта вакцина живая, в отличие от убитых прививок (например, АКДС) содержит в себе не готовые антитела или антигены (токсины) возбудителей, а саму инфекцию, которая не вызывает заболевание, но способствует выработке собственных иммуноглобулинов (антител). Эти антитела при встрече с вирусами защищают привитого человека от возможного заболевания.
Какова эффективность прививки против кори, краснухи и паротита?
Иммунитет после прививки намного слабее, чем после перенесенной детской инфекции, но все же вакцина сводит риск заболевания до минимума, или эти заболевания у привитых детей проходят в легкой степени. После первой вакцинации иммунитет сохраняется в течение 5-ти лет (в среднем), с каждой последующей вакцинацией длительность иммунитета увеличивается. Одновременное введение трех вакцин никак не сказывается на эффективности и не повышает риск развития осложнений.
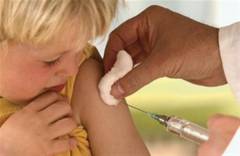
Сухой порошок вакцины разводят водой для инъекций. Многие вакцины КПК уже расфасованы в шприцы или ампулы по одной дозе (на одного человека).
Одна доза – это 0,5 мл готовой вакцины.
Прививку вводят подкожно в область плеча или бедра, предварительно кожу обрабатывают 70% спиртом.
Какие возможны реакции на введение вакцины против кори, краснухи и паротита (побочные действия)?
1. Реакции в месте введения:
Это наиболее часто встречаемые побочные действия (10 из 100 случаев), при такой реакции ребенку рекомендованы противоаллергические препараты (антигистаминная группа), такие как Супрастин, Тавегил, Лоратадин, Дезлоратадин и другие. Возможно использование противоаллергических мазей, гелей (гидрокортизоновая мазь, гели Псилобальзам, Фенистил и прочие). Обычно такие реакции проходят через 3 дня и не угрожают жизни и здоровью ребенка.
2. Повышение температуры тела (встречается в каждом десятом случае вакцинации):
- обычно температура повышается до 38 0 С, реже до 39 0 С;
- этот симптом возникает через 7-14 дней, реже через 21 день;
- температура может держаться в течение 2-3 дней;
- может не сопровождаться какими-то другими симптомами.
Температура может сбиваться самостоятельно, но при нарушении общего самочувствия ребенка, рекомендованы жаропонижающие препараты (Парацетамол, Ибупрофен, Аспирин и прочие).
3. Со стороны ЛОР-органов (также частая реакция):
Эти симптомы возникают через 7-14 дней, в большинстве случаев не требуют особого лечения и проходят самостоятельно в течение нескольких дней.
4. Аллергические реакции (редко в 1 на 10 000 случаев):
Такие аллергии возникают непосредственно сразу после введения еще в прививочном кабинете или через 30 минут. Купируется введением Преднизолона или других глюкокортикоидов, антигистаминных препаратов (Тавегил, Супрастин), а затем такому ребенку проводится дезинтоксикационная терапия в условиях реанимации или педиатрического отделения больницы.
Аллергия на прививку обычно возникает при наличии тяжелой аллергии на антибиотик Неомицин (группа аминогликозидов) или куриные яйца, так как эти компоненты в небольших дозах содержатся в вакцине.
5. Высыпания на коже (частые осложнения):
- малая интенсивность высыпаний;
- сыпь такая как при кори или краснухе (красная пятнистая);
- небольшие участки поражения кожи.
Такая реакция также возникает через 7-14 дней, сыпь быстро проходит самостоятельно, не требует особого лечения. Это указывает на то, что у ребенка возникло легкое течение заболевания, от которого ребенок прививается (корь или краснуха).
6. Редкие осложнения (1 случай на 10 000 и реже):
- увеличение лимфатических узлов;
- воспаление околоушных желез (как при свинке — паротите);
- рвота, понос;
- отказ от еды;
- нарушение сна, беспокойство, повышенная возбудимость;
- судороги на фоне повышенной температуры тела;
- бронхит, пневмония;
- снижение уровня тромбоцитов (тромбоцитопеническая пурпура);
- воспаление суставов (артрит);
- энцефалит (крайне редко, менее чем в 1 случае на 10 000 000 прививок).
Все эти осложнения лечатся в условии стационара, протекают легче, чем осложнения от кори, краснухи, паротита.
Противопоказания к прививке КПК:
- тяжелые аллергии на введение предыдущих вакцин, неомицин и куриные яйца;
- беременность;
- острые инфекционные заболевания или обострения хронических инфекций, вакцинация возможна сразу после выздоровления;
- острый период проявлений аллергии и 3 дня после исчезновения симптомов;
- ВИЧ, СПИД не рекомендовано, но в некоторых случаях проводят, если более-менее сохранен иммунитет.
Заразен ли ребенок после вакцинации от кори, краснухи и паротита?
Нет, никакой эпидемической угрозы привитой ребенок не несет, опасен только не привитой ребенок после возможного контакта с корью, краснухой и паротитом.
Как КПК можно совмещать с другими прививками?
- КПК можно проводить в один день с полиомиелитом и другими вакцинами, не рекомендовано только введение КПК и БЦЖ (от туберкулеза);
- если в один день вакцина с чем-то не комбинировалась, то остальные прививки проводят не ранее, чем через месяц, и наоборот — после предыдущих прививок КПК проводят не ранее, чем через 1 месяц;
- проба Манту рекомендована только до проведения КПК (после оценки результатов) или через месяц после.
Можно ли гулять и купаться в день проведения прививки КПК?
Не рекомендовано перегреваться и купаться в ванной в день прививки. Возможен кратковременный негорячий душ.
Гулять можно, но только без контактов с другими людьми, которые могут ребенка заразить различными инфекциями. Также во время прогулки нельзя перегреваться и переохлаждаться.
Детские инфекции и бесплодие у мужчин.
Многие, насмотревшись сериалов и наслушавшись жизненных историй, думают, что все детские инфекции у мужчин приводят к бесплодию. Но на самом деле к мужскому бесплодию может привести только свинка или паротит. Краснуха и другие инфекции таких осложнений не несут, по крайней мере, фактов нет.
Да и свинка не у всех мальчиков приводит к бесплодию, есть факторы риска развития бесплодия после перенесенного паротита:
- свинка переносится в возрасте полового созревания мальчика (10-17 лет), реже у взрослых мужчин;
- наблюдается осложненное течение инфекции с поражением яичек (орхит);
- тяжело перенесенное заболевание.
Как мы видим, не все мальчики со свинкой попадают под эти риски, поэтому можно развеять миф о том, что свинка у мальчиков и мужчин = бесплодие на всю жизнь.
Да и бесплодие в результате паротита тоже не приговор, есть методы лечения, и у таких мужчин также могут быть родные дети.

Краснуха и другие детские инфекции для репродуктивного здоровья женщин угрозы не несут, по крайней мере напрямую.
Краснуха опасна во время беременности, может привести к выкидышам, требует прерывания беременности, даже на поздних сроках, приводит к осложненным родам. Именно самопроизвольные и медицинские аборты по причине краснухи могут стать причиной вторичного бесплодия у женщин, а не сама инфекция.
Так выглядят свежие высыпания краснухи у взрослых. Сыпь обычно распространяется по телу быстро (в течение нескольких часов или одних суток).
Врожденная краснуха может привести к слепоте ребенка.
А так может выглядеть ребенок с уродствами и множественными врожденными патологиями (пороки развития кишечника, половой системы, костей черепа, органов зрения и прочие тяжелые аномалии) в результате перенесенной матерью краснухи во время беременности.
Как мы видим, высыпания при краснухе и кори очень похожи. Различаются эти заболевания тем, как проявляются и как исчезают элементы сыпи.
Таблица. Как отличить краснуху от кори?
| Краснуха | Корь |
| Быстрое распространение сыпи (до 24 часов). | Постепенное распространение высыпаний (в течение нескольких дней). |
| Элементы сыпи не сливаются между собой. | Сыпь часто сливного характера (мелкие высыпания соединяются в крупные пятна). |
| Сыпь через несколько дней уходит полностью, не оставляя после себя никаких следов. | Через 4 дня коревые высыпания начинают постепенно бледнеть, на их месте остаются шелушения и темные пятна, которые могут сохраняться достаточно длительный период. |
| При краснухе редко отмечаются высыпания на слизистых оболочках рта. | Для кори высыпания в полости рта являются типичными. |
А так выглядят высыпания на слизистых оболочках ротовой полости при краснухе (энантемы).
У детей возрастом до 1 года необходимо краснушную сыпь дифференцировать с атопическим дерматитом (диатезом).
источник