В этой статье вы узнаете, что такое кандидоз кожи, какие бывают разновидности этого заболевания, какие он поражает органы. А также, какие симптомы указывают на наличие кандидоза, как это заболевание лечится, и какую оно таит в себе опасность.
Кандидоз кожи – это поражение верхних покровов кожи, которые вызваны грибковой инфекцией Candida. Это заболевание проявляется в виде очагов поражения кожных покровов бледно-красного цвета с ярко выраженным отеком. Чаше всего процесс поражает такие участки кожи как: подмышечные и паховые области, межпальцевые промежутки и область под молочными железами у женщин. Точный диагноз может быть поставлен только в том случае, если берётся соскоб кожи, проводится лабораторное исследование, которое подтверждает наличие грибка Candida. Лечение осуществляется разными способами:
- местный;
- общий;
- применение противогрибковых препаратов.
Согласно данным всемирной организации здравоохранения, в последнее время отмечается рост заболеваемости грибковыми инфекциями, и кандидозом тоже. Этому недугу могут быть подвержены люди любого пола и возраста, независимо от места проживания и рабочих условий. Грибы Candida считаются условно патогенной флорой и присутствуют почти в каждом здоровом организме. Их переход в состояние, которое вызывает болезнь, может быть тревожным сигналом, говорящим о том, что с организмом не все в порядке.
Кандидоз считают эндогенной инфекцией, которая развивается как на поверхности кожи, так и в слизистой оболочке. Самым благоприятным местом для развития считается влажная среда, в которой, при некоторых обстоятельствах начинают развиваться и делиться дрожжевые грибки Candida. В маленькой концентрации эти микроорганизмы присутствуют в теле почти каждого здорового человека и располагаются в носоглотке, в ЖКТ и во влагалище. Прогрессирование инфекции может быть спровоцировано следующими внутренними факторами:
- заболевания желудочно-кишечного тракта;
- сахарный диабет и другие патологии эндокринной области;
- проводимые операции и постоперационная терапия;
- нехватка витаминов;
- интоксикация, вызванная алкоголем, наркотиками или химиотерапией;
- продолжительный прием антибиотиков;
- имунно-подавляющая терапия, которая проводится после трансплантации органов для понижения вероятности их отторжения;
- венерические заболевания и СПИД;
- аутоиммунные процессы в организме, вызванные как болезнью, так и приёмами препаратов.
Как правило, именно внутренние факторы могут спровоцировать появление кандидоза. Но в редких случаях внешние воздействия также могут послужить толчком для развития этой болезни. К ним относятся.
- Ношение чрезвычайно теплой одежды. Это может вызвать повышенное потоотделение, что в свою очередь создаст идеальную среду для размножения и развития Кандиды.
- Воздействие на кожу вредных веществ, в частности кислоты и щелочи.
- Микротравмы.
- Плохая гигиена.
Классификация кандидоза определяют по локализации процесса. Каждой разновидности этой болезни свойственны свои, специфические симптомы. Общим симптомом, который присущ всем типам кандидоза кожи, считается образование пузырьков, папул, которые сливаются в единое пятно, как правило, бледно красного цвета. Поверхность пятна может иметь блестящий оттенок, быть гладкой и с повышенной влажностью, сопровождаться зудом и жжением.
Или, как его называют по-научному – кандидозная онихия. Он возникает на поверхности ногтевой пластины. Пятна коричневого цвета, имеющие бурый оттенок появляются сперва у основания ногтя, а потом могут начать распределение по всей поверхности. Как следствие, ногтевая пластинка начинает шелушиться, истощаться или крошиться. Этой локализации кандидоза чаще всего подвержены женщины.
Это довольно редкая форма, при которой поражается кожа лица. На ней появляются пузырники, папулы, эрозии. Все это может сопровождаться сильным отеком. Такая локализация по большей части присуща детям, которые часто переносят инфекцию сами с одного пораженного участка на лицо.
При острой форме происходит покраснение кожи гениталий, отеки и характерные высыпания. А при хронической форме наблюдаются менее выраженные, но более разнообразные симптомы, в числе которых такие: жгучая боль, зуд в области половых органов, характерные выделения и неприятный запах.
У новорождённых может наблюдаться пеленочный кандидоз. Заражение может произойти через половые органы при рождении или в больнице. Кожа младенца более рыхлая и нежная, с меньшим количеством слоев. Благодаря этому грибки смогут легко проникнуть и распространится. Как правило, у младенцев в первую очередь поражаются такие участки кожи как внутренняя часть бедер, промежность и ягодицы.
При этой разновидности кандидоза появляются красные пятна коричневатого оттенка в области нижней части молочных желез, в паховой и бедренной областях, а также в складке между ягодиц у людей с избыточным весом или у младенцев.
Кандидозу могут быть подвержены лежачие пациенты, которым в течение долгого времени накладывают повязки или находящиеся в гипсе. В этом случае возникает опрелость, которая является идеальным местом для развития грибка.
Важно знать. Согласно статистическим данным, действительно эффективная противогрибковая терапия назначается только в 20-30% случая заболевания. Это объясняется тем, что многие люди поздно обращаются в больницу, не обращают внимания на симптомы или занимаются самолечением.
Верное лечение кандидоза может назначить только врач дерматолог, основываясь на данных клинических исследований и на анамнезе больного.
В процессе лечения кандидоза пациент должен придерживаться ряда принципов и соблюдать соответствующую диету.
- Ограничить себя в пище, в которой содержится большое количество углеводов. Так как углеводы – это питание для грибка.
- В процессе лечения желательно отказаться от курения и полностью исключить употребление спиртных напитков и наркотических средств.
- Ни в коем случае не заниматься самолечением.
- Тут же сообщать врачу в случае появления новых симптомов.
На настоящий момент существуют несколько разновидностей противогрибковых препаратов, каждая из которых имеет как свои преимущества, так и недостатки. Это – Тиазолы, Полиены, Имидазолы и прочие в виде обычного йода и гризеофульвина. Классификация препаратов помогает правильно подобрать лечение. Если препарат из одной группы оказался неэффективным, его заменяют на другой, но уже из следующей группы.
Наряду с противогрибковыми препаратами могут назначаться и другие методы лечения. Зачастую врач при кандидозе любой локализации советует применять иммуномодуляторы .
Особенно эффективным является сочетание двух видов лечения – противогрибковой и лазерной терапии. При большой степени распространённости противогрибковую терапию комбинируют с местным лечением.
Дозу препаратов, а также длительность курса может назначить только врач.
Среди обильного количества всевозможных препаратов, одним из самых эффективных и доступных на данный момент является Флуконазол, который относится к ряду Тиазолы.
Данный препарат может проникать почти во все участки тела, и потому его часто назначают как основное средство при любых локализациях кандидоза. Благодаря невысокой токсичности и отсутствия негативного действия на печень, это лекарство на первых порах лечения можно применять в ударных дозах. Кроме этого, флуконазол имеет тенденцию накапливаться в ороговевших клетках кожи, предупреждая тем самым рецидив болезни.
Этот препарат можно применять даже, не находясь под наблюдением врача, так как он практически не имеет побочных эффектов.
При неэффективности обычных средств используются более «мощные» противогрибковые препараты, которые способны уничтожить резистентные виды грибов. Они обладают не только высокой эффективностью, но также ярко выраженной степенью токсичности и массой противопоказаний. Применять эти средства, возможно только под наблюдением врача в стационарном режиме. Одним из таких лекарственных средств является Амфотерицин B, который широко используется в отечественной медицине в тяжелых случаях.
Важно знать. Даже если пациент начинает себя лучше чувствовать, и при этом исчезают все симптомы до окончания лечения, то это не говорит о том, что терапию можно завершить. Ведь при неоконченном лечении может возникнуть рецидив болезни, который, как правило, вылечить уже намного труднее.
Пациентов, с легкой формой кандидоза, как правило, не госпитализирует, а предлагают проводить лекарственную терапию дома. В этом случае больной должен точно выполнять все указания врача и принимать лекарства строго по схеме, расписанной доктором.
В случае преодоления заболевания, необходимо соблюдать и ряд профилактических мер, в числе которых содержание кожных покровов в чистоте, обработка проблемных участков специальными кремами и мазями и урезание из рациона углеводсодержащих продуктов.
Обратите внимание. Согласно теории, которую выдвинул итальянский профессор Симончини, грибок Candida, может вызвать онкологический процесс. Поэтому, подстраховки ради, при первых же симптомах, следует незамедлительно обращаться к врачу для своевременного лечения.
Народная медицина также готова предложить пару эффективных методов лечения кандидоза.
- Берем 4 лимона, 50 грамм чеснока, пол литра кипяченой воды и 10-15 капель экстракта, полученного из зерен грейпфрута. Все это сбиваем с помощью миксера до образования массы, похожей на кашицу. В течение суток даем раствору настоятся, периодически его помешивая. После чего переливаем в стерилизованную банку и храним в холодильнике. Принимаем 2 раза в сутки по 50 грамм.
- Берем чайную ложку сухих листков шалфея, цветы календулы и ромашки, тысячелистник. Заливаем травяную смесь литром кипятка. И даем ей настоятся в течение 30 минут. Полученный отвар можно применять в качестве аппликаций, полосканий и прочих обработок пораженных участков.
Кандидоз кожи как болезнь, может поражать не только кожу, но и другие органы, и вызвать осложнения, в виде заболевая печени, почечной недостаточности и заболевания пищеварительного тракта.
В целях профилактики необходимо придерживаться здорового питания и стараться побольше употреблять в пищу обезжиренного йогурта, чеснока, меда, перца, ягод брусники и масла чайного дерева. Основным же направлением в профилактике кандидоза кожи считается создание таких условий, при которых грибки не смогут развиваться. В этом случае основными профилактическим методами являются такие как:
- ежедневное употребление кисломолочных продуктов, благодаря которым предупреждается дисбактериоз;
- ограничение сладкого;
- соблюдение всех необходимых мер личной гигиены;
- необходимость отказаться от использования мыла с антибактериальным эффектом, так как оно способно нарушить естественную микрофлору;
- отказ от приема антибиотиков или их применение только по назначению врача.
При ведении здорового образа жизни, при употреблении, в пищу только натуральных продуктов снимается не только риск развития кандидоза, но и многих других болезней. Помните об этом, и тогда походы по больницам будут в вашей жизни очень редким явлением.
источник
Кандидоз (в простонародье из-за специфических признаков более известный, как молочница), проявление, которое может протекать как в скрытой, так и в ярко выраженной форме. Даже с учетом того, что молочница имеет широкую известность, о том, представляет ли проявление серьезную опасность, и то, что это и не болезнь вовсе, знают далеко не все.
Среда, которая является благоприятной для развития молочницы, имеет некоторую специфичность, и при нормальных условиях дрожжевидные грибоподобные микроорганизмы типа Candida, присутствуя в органах урогенитального и пищеварительного трактах, мирно уживаются без проявлений усиленного роста колоний. Усиление роста микроорганизмов, провоцируется ответной реакцией на воспалительные процессы, что и является началом развития заболевания.
Заболевание у мужчин протекает практически без проявлений симптомов, хотя наличие покраснения, жжения и зуда на наружной части половых органов не является редкостью. Белый налет на головке члена, дискомфортные ощущения, и боль во время полового акта также могут проявляться при наличии заболевания.
У женщин заболевание выражено в нескольких симптомах:
- Боль, жжение и зуд на наружной части влагалища.
- Выделения из влагалища различной силы, сопровождаемые специфическим запахом.
- Половой акт и мочеиспускания сопровождаются болью и неприятными ощущениями.
Молочница, имея симптоматику многих венерических заболеваний сама при этом как таковой не является.
Молочница далеко не всегда предается половым путем, скорее наоборот, бытовые условия чаще всего становятся причиной появления заболевания. Посещение бассейна, посуда, постельное белье, неправильно обработанные фрукты и овощи, все эти факторы могут спровоцировать рост и дальнейшее размножение грибообразных колоний.
Помимо перечисленных причин объясняющие появление и развитие Кандидоза, специалисты выделяют факторы, которые дополнительно способствуют начала процесса роста микроорганизмов:
- Длительное употребление препаратов антибактериального воздействия.
- Сбой процессов обмена веществ в организме, при наличии некоторых заболеваний.
- Нарушение гормонального баланса, как характерное явление при беременности и приеме гормональных средств.
- Сбой работы организма вовремя адаптации к новому климату.
- Частые стрессы, хроническая усталость.
Главная опасность молочницы, как заболевания проявляется в том, что рост колоний грибообразных микроорганизмов разрушая слизистую оболочку, на которой они паразитируют, приводят к уничтожению эпителиальных клеток, устилающие этот район. Это в свою очередь выражается в болевых ощущениях, дискомфорте, как при обычной жизни, так и в момент интимных отношений. Не лечение заболевания приводит к переходу молочницы в хроническую форму, а для женщины это серьезные проблемы, выражающиеся в обильных неприятных выделениях, как при половой близости, так и в обычных условиях, дискомфорте от болей, жжений и постоянном зуде.
Не лечение заболевания на период беременности и родов, может сказаться на здоровье малыша, так как инфицирование чаще всего происходит на момент выхода плода из утробы матери. Молочница проявляется в трех фазах:
- Носительство. Самая безболезненная форма заболевания, на момент которой женщина может не догадываться о наличии проблемы со здоровьем.
- Острая форма (обострение). Болезнь проявляется во всех вариантах симптоматики выражающиеся в острой форме. При отсутствии процедур предполагающих лечение молочницы, она переходит в хроническое заболевание.
- Хроническая форма молочницы приносит беспокойство практически все время, и для женщины особенно важным становится состояние, которое напоминает заболевание венерическими болезнями, что в последствие не редко становится причиной неправильного лечения симптомов.
Появление молочницы первый сигнал о снижении защитных функций иммунной системы, кроме того это подтверждает состояние организма, при котором возможны вспышки воспалительных процессов женских детородных органов: матки, шейки матки, влагалища, а иногда и провоцируя рост новообразований.
Сыпь относится к симптомам дерматологических болезней, и хотя молочница не является заболеванием, высыпание также часто в список проявлений. Местом, с которого у женщин начинается высыпание, является лобок, но после распространения инфекции под кожным покровом поражается вся паховая часть. Далее наблюдается появление язвочек, а расчесываемая зона увеличивается в размерах.
Для мужчин сыпь также неприятный симптом, проявляющиеся в виде маленьких красных точек и пятнышек на головке члена, которые могут сливаться воедино, при этом чувствительность органа усиливается, а также появляются зуд и жжение. Специалисты определение наличия сыпи, как симптом молочницы у мужчин именуют кандидозным баланопоститом. Сыпь проявляется в виде воспаленности слизистой, которая приобретает наверху белый налет из мельчайших крупинок, или же в виде пленки. Распространяясь, грибок может поражать поверхность всего члена, выражаясь в покраснении, но и это не является приделом: сыпь можно наблюдать на всей паховой зоне, мошонке, в районе ануса и на других участках кожного покрова. Этот симптом вызывает неприятные ощущения во время ходьбы, занятий физическими упражнениями, а при интиме дополнительно появляются болезненность.
Не лечение молочницы в самом начале, может стать причиной появления сыпи, симптома, который более свойствен в проявлении при заболевании кожными недугами. Помимо жжения, на лобковой части изначально наблюдается покраснение, которое постепенно, по мере инфицирования подкожного покрова поражает паховую зону.
Зуд и жжение без применения медикаментозных средств постепенно усиливается и приобретает ярко выраженный окрас, напоминающий внешним видом творожную массу. В процессе расчесывания участков появляются небольшие язвочки, которые разрастаясь, начинают гнить и распространять неприятный запах. Не лечение молочницы как проявления, является пред основой для появления и развития гинекологических заболеваний, в частности эрозии шейки матки.
Молочница может проявлять себя различными симптомами, включая сыпь, которая по местам локализации у женщин может располагаться практически на всех участках кожи и не только. Специалисты в случае наличия очевидных симптомов молочницы предлагают женщинам обращать внимание на участки, которые являются первичным местом локализации:
- Лобковая часть и наружные участки вокруг влагалища.
- Подмышечные складки.
- Ягодичные складки.
- Участки кожи расположенные под грудью.
Изначально на коже отчетливо видно покраснение, сопровождаемое зудом, а затем появление воспаленности пораженных участков, покрытое белым налетом и возможно наличием небольших ранок и пузырьков. Далее сыпь может поражать участки кожи, расположенных между пальцами, что при контакте с мокрой водой или кислотой, вызывает неприятный зуд и жжение. Пониженный иммунитет может спровоцировать дальнейшее распространение сыпи на участки кожи не только в местах повышенной влажности и опрелостей, но и гладкие и сухие, которые при шелушении оставлять следы в виде плешей и рубцов.
Медики предупреждают, что четких описаний начала появления сыпи у женщин при молочнице как таковых нет, и причина кроется в симптоматике, которая напоминает как развитие кожных заболеваний, так и проявление аллергической реакции.
Покраснение, которое появилось и длительный период не проходит, является первым сигналом, что в организме происходит что-то не то. Если в дальнейшем симптом, развиваясь, начинает беспокоить зудом, жжением, появлением белого налета, мельчайших пузырьков, это говорит о реакции организма на раздражающий его фактор. В этом случае требуется обратить внимание на другие факторы, которые указывают в совокупности на развитие молочницы.
Появление сыпи в паховой зоне и на половых органах может быть спровоцировано баланопоститом, вариантом молочницы у мужчин, напоминающее внешним видом папулы уменьшенного размера, которые развиваясь, переходят в стадию гнойных пузырьков. При разрыве пузырей видно четкую границу, которая выражается в белой кайме и налета этого же цвета в средине образований.
Развиваясь, молочница может распространяться в виде сыпи на других участках кожи, при чем, это не обязательно должна быть паховая зона или район ануса, проявления могут наблюдаться на головке члена и на всей его поверхности.
Первичным участком локализации сыпи, как симптома молочницы у мужчин является головка члена, на котором появляются белые точки и пузырьки различной обширности, соединяясь они могут образовывать пятна. Далее сыпь путем инфицирования подкожных участков распространяется по всей паховой зоне, вокруг ануса и в районе промежности.
Появление сыпи, как симптома молочницы у мужчин может еще свидетельствовать об аллергической реакции, которая распространяясь, поражает участки кожи на руках, шеи, груди и лице.
Среди основных признаков, которые говорят о поражении мужского организма молочницей, сыпь является одним из факторов, которые помогают диагностировать проявление. Чтобы не спутать поражение кожного покрова сыпью молочницы, с каким-либо другим заболеванием, в первую очередь требуется обратить внимание на следующие моменты:
- Наличие красноты на головке пениса.
- Те же проявления на участках крайней плоти.
- Наличие белого налета.
- Поражение слизистой ротовой полости.
- Зуд и жжение на местах локации сыпи.
- Кожа «разбухает» и напоминает творожную смесь.
- Красные пятна могут появляться в любых местах, где имеется влажная среда и складки: под пахом, район промежности, подмышечная часть, на шеи, между пальцами.
При попадании на пораженные участки влаги или кисло-солевой среды, зуд и болевые ощущения увеличиваются, краснота усиливается.
Ситуация, когда инфекция передается от матери к малышу во время родов, не является редкостной и виной за подобные проявления ложится на плечи молодых мам и специалистов, которые наблюдали женщину на период вынашивания плода. В таких случаях у малыша уже имеются врожденные симптомы молочницы, или они проявляются в течение суток. На воспаленных местах формируются прыщики, везикулы, или папулы с нагноениями. Сыпь поражает кожу рук, шеи, туловища, все участки, которые чаще других увлажняются и покрываются опрелостями. Обычно проявление сыпи проходить через неделю самостоятельно, с условием, что будет выполняться полноценный уход за ребенком или применения препаратов с местным воздействием.
источник
Молочница (кандидоз, кандидомикоз) — это инфекционное заболевание грибковой природы, протекающее с поражением слизистых оболочек, кожи и ее придатков, внутренних органов, причиной которого являются дрожжеподобные грибы рода Cand >
В обычных условиях возбудители обитают на кожных покровах и слизистых оболочках у 60-80% здоровых людей, формируя с бактериальной флорой нормальные биоценозы, транзиторно колонизируют слизистую оболочку кишечника и влагалища как сапрофитная флора.
Сдерживает развитие инфекции крепкий иммунитет и ингибирование роста грибов нормальной флорой человека. Заболевание обусловлено снижением защитных сил организма и широким применением антибактериальных препаратов широкого спектра действия. Инфекцию часто называют «болезнью больных» или «болезнью от лечения». Дрожжеподобные грибы хорошо размножаются в тканях с большим содержанием гликогена, поэтому молочницей часто страдают больные сахарным диабетом и лица, употребляющие в пищу большое количество углеводов. Кроме повреждения кожи, слизистых оболочек и внутренних органов грибы рода Candida в организме человека вызывают интоксикацию, сенсибилизацию и иммунную перестройку организма.
Дрожжеподобные грибы рода Candida имеют широкое распространение в природе. Они вегетируют на субстратах окружающей среды, ассоциируются с нормальной микрофлорой кишечника, обитают на кожных покровов и слизистых оболочках, в том числе половых органах женщин. При нормальной работе иммунной системы заметных патологических состояний микроорганизмы не вызывают. Это явление называется кандидоносительство.
Вызывают кандидоз (молочницу) условно-патогенные грибы рода Candida. Существует множество видов микроорганизмов, но чаще всего причиной заболевания являются Candida albicans. У здоровых лиц возбудителей выделяют из ротовой полости у 20 — 60% людей, в 9 — 16% — из бронхиального секрета, в 30% случаев — из кишечника, в 40 — 80% случаев их обнаруживают в фекалиях, у 10 — 17% женщин грибы выделяют из влагалища.
Источником инфекции являются носители Candida, больные в острой фазе заболевания. Микроорганизмы обнаруживаются в воде, почве, растения и воздухе. Заражение детей может произойти в родильных домах от медицинского персонала, при проведении парентерального кормления и катетеризации сосудов, в случае кандидоза сосков матери. Candida являются причиной развития внутрибольничной инфекции. Грибы проникают в плод даже через неповрежденную плаценту. Заражение может произойти в родах (интранатально) в случаях асфиксии, недоношенности и/или наличия у плода иммунодефицитного состояния.
Способствуют развитию молочницы эндогенные, экзогенные и факторы окружающей среды.
К факторам окружающей среды относятся температурные условия пребывания человека, смена климатической зоны пребывания, радиационный фон и другие факторы, ослабляющие иммунитет.
К экзогенным факторам относится повышенное потоотделение, повреждение кожи и слизистых оболочек в период профессиональной деятельности кислотами, щелочами и др., большое количество спор грибов в окружающем воздухе, невыполнение должным образом гигиенического режима и стрессы.
К эндогенным факторам относится целый ряд заболеваний, при которых значительно нарушается внутренний гомеостаз человека. Большую роль играет фактор неоправданного назначения и длительного применение антибиотиков широкого спектра действия, в том числе с профилактической целью.
Кандидоз часто развивается при сахарном диабете, язвенных колитах, ожирении, хронических инфекционных заболеваниях, болезнях системы крови, новообразованиях, гиповитаминозах, беременности, использовании противозачаточных средств, кортикостероидов и цитостатиков, ВИЧ-инфекциях, дисфункции щитовидной железы. Участились случаи развития инфекции у больных после оперативных вмешательств, а также с урологической, гинекологической и гематологической патологиями.
Дефекты в системе иммунной защиты — главный фактор возникновения кандидоза.
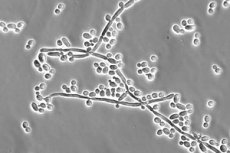
Рис. 2. Грибы рода Candida: округлая форма (фото слева), мицеллярная форма (фото справа).
Рис. 3. В активную фазу кандиды образуют псевдомицелий, прорастающий сквозь слизистую оболочку и кожные покровы.
Причиной молочницы являются грибы рода Candida семейства Cryptococcaceae класса дейтеромицеты. Возбудители являются составляющей условно-патогенными микроорганизмами. Из 200 биологических видов грибов этого рода особую опасность для человека представляют Candida albicans (87%), C. glabrata (15 — 30%), C. tropicalis (9%), С. parapsilosis и С. krusei (4 — 7%).
Candida albicans — это одноклеточные дрожжеподобные микроорганизмы. Клетки микроорганизмов имеют округлую или овальную форму. Их размер составляет от 6 до 10 мкм. Размножаются почкованием.
- Образуют псевдомицелий, который представляет собой вытянутые клетки, располагающиеся цепочкой.
- На перетяжках псевдомицелия образуются бластоспоры (округлые клетки небольших размеров). Это дочерние клетки, споры бесполового размножения.
- На концах мицелия образуются хламидоспоры (округлые клетки больших размеров). Имеют толстую двойную оболочку. Образуются в периоды истощения питательных веществ, служат для сохранения вида.
Candida albicans существуют в нескольких морфологических формах: при микроскопическом исследовании соскоба с кожи или слизистых оболочек обнаруживаются округлые, почкующиеся и непочкующиеся клетки гриба и нити псевдомицелия.
Рис. 4. На фото грибы рода Candida albicans. Образуют псевдомицелий, бластоспоры и хламидоспоры.
Рис. 5. Candida albicans размножаются почкованием.
Candida albicans растут на обычных (простых) питательных средах. Образуют дрожжевые и псевдогифальные клетки. Оптимальная температура роста составляет 25–27°С. Рост колоний начинается уже через сутки. Колонии имеют округлый вид, непрозрачные, блестящие, сметанообразные.
Candida albicans устойчивы к высушиванию и замораживанию. Сохраняют свои свойства при воздействии прямых солнечных лучей. Погибают при кипячении и автоклавировании. Чувствительны к спиртовому раствору йода, анилиновым красителям и дезинфицирующим растворам (фенол, формалин).
Рис. 6. Candida albicans под микроскопом: округлые клетки и нити псевдомицелия.
Рис. 7. На фото слева рост колоний Candida albicans на питательной среде. На фото справа вид колонии гриба с нитчатыми клетками на вершине.
Заболевание развивается при чрезмерном росте грибов рода Candida — естественных обитателей кожи и слизистых оболочек. Фактором, способствующим развитию микоза, является иммунодефицит и широкое применение антибактериальных препаратов широкого спектра действия. Значимую роль играют вирулентные свойства возбудителей.
К факторам вирулентности относятся:
- способность микроорганизмов к адгезии (прикреплению к субстратам);
- гемолизины;
- эндотоксины;
- протеолитическая и дерматонекротическая активность;
- устойчивость к фагоцитозу;
- высокая степень антилизоцимной активности (особенно проявляется у детей).
Candida albicans способны вызывать токсикоз, вторичный иммунодефицит, индуцируют аутоиммунные процессы.
При молочнице поражается слизистые оболочки, гладкая кожа, ногти и внутренние органы. Особенно часто регистрируется кандидоз пищеварительной, мочеполовой и дыхательной систем, реже — центральной нервной системы и кандидозный сепсис.
При низком уровне иммунной защиты грибы попадают в кровь и далее с помощью специального белка прикрепляются к поверхности кардиостимуляторов, искусственным суставам и катетерам.
- Прикрепление (адгезия) к верхним слоям слизистой оболочки и ее колонизация.
- Инвазия (проникновение) во внутренние слои, преодоление клеточных и тканевых защитных механизмов.
- Проникновение в кровяное русло с последующей диссеминацией и поражением ряда органов и систем.
Рис. 8. Биопленка Candida albicans на слизистой оболочке имеет белую окраску, что послужило поводом назвать заболевание молочницей.
Грибы рода Candida широко распространены в природе и относительно безвредны для здоровых людей. Тем не менее, у лиц с иммунодефицитом могут стать причиной тяжелой патологии и даже смерти.
Кандидоз имеет множество проявлений.
- Локальные формы. При поверхностном кандидозе (молочница) поражаются слизистые оболочки полости рта и глотки, вульвы и влагалища, головки полового члена и крайней плоти, кожных и ее придатков — ногтей и ногтевых валиков.
- Системные формы. Отмечается поражение органов дыхания, желудочно-кишечного тракта, мочеполовой и центральной нервной системы.
- Генерализованные формы (системный кандидоз): хронический гранулематозный кандидоз и септикопиемия.
- Аллергические формы кандидоза.
Молочница во рту и кандидозный вульвовагинит — самые распространенные формы заболевания.
Рис. 9. При молочнице места воспаления темно-красного цвета. На коже хорошо видны белая бахрома отслаивающегося эпидермиса и очаги отсева по периферии в вилле везикул.
Чаще всего грибами рода Candida поражается полость рта у новорожденных. Длительный прием антибиотиков — главная причина молочницы у взрослых. У женщин кандидозный стоматит часто сочетается с поражением слизистой половых органов. Обычный осмотр больного позволяет быстро поставить диагноз. При появлении молочницы во рту необходимо выявить причины, способствующие развитию инфекции.
При кандидозном стоматите поражается слизистая оболочка щек, языка (дрожжевой глоссит), миндалин (кандидозная ангина), зева, неба, десен и углов рта (заеды) и красной каймы губ (кандидозный хейлит).
Вначале на слизистой оболочке появляются гиперемия, далее точечные налеты единичные или множественные. Налеты имеют белую окраску и творожистый вид, в ряде случаев сливаются, образуя крупные очаги. Соскабливаются шпателем легко. Спустя 3 месяца течения болезни уплотняются, при отторжении остаются эрозии.
У детей кандидозный стоматит развивается, в основном, в возрасте до одного года. Заболевание у них протекает часто бессимптомно, но при массивном распространении отмечается дискомфорт, дети отказываются от еды.
- Кандидозные заеды. При молочнице в области уголков рта появляется мацерация кожи, покраснение, появляются трещины и налеты в виде серовато-белых крошек и пленок.
- Кандидозный глоссит. На языке при молочнице образуется пленчатый налет белого цвета, вначале на спинке, далее на боковых поверхностях и всей поверхности. Язык отекает, нитевидные сосочки сглаживаются («лаковый» вид).
- Кандидозная ангина. При молочнице на миндалинах образуются белые пленки — налеты. Общее состояние больного остается удовлетворительным. Температура тела остается нормальной, глотание безболезненное, регионарные лимфатические узлы не увеличиваются.
- Кандидозное поражение гортани. При заболевании отмечается затрудненное дыхание и осиплость голоса.
Рис. 10. На фото молочница у детей (кандидозный стоматит).
Рис. 11. На фото молочница у взрослых. Поражена слизистая губ и язык. В острый период поверхность языка гладкая, блестящая, ярко красного цвета.
Рис. 12. На фото кандидозная ангина.
В основе заболевания лежат иммунные наследственные нарушения — дефекты клеточного звена иммунитета. Хронический генерализованный кандидоз характеризуется длительным течением с периодическими рецидивами, устойчивостью к проводимой противогрибковой терапии и неблагоприятным прогнозом. Болезнь начинается в раннем возрасте. Молочница во рту у таким больных характеризуется появлением на слизистой щек участков ороговения, по форме плоских, имеющих серо-белую окраску, напоминают лейкоплакию. Развивается мацерация рогового слоя эпидермиса в уголках рта, сопровождающаяся жжением и болезненностью при приеме пищи.
При генерализованной гранулематозном кандидозе молочница во рту развивается по типу острого кандидоза. Язык утолщается, появляются продольные и поперечные складки. Возникают трещины в уголках рта с инфильтрацией у основания, покрытые белым налетом. Появляется диффузное воспаление губ, отмечается их покраснение, шелушение, мацерация и трещины (хейлит). Процесс часто затрагивает кожные покровы. В ряде случаев развивается макрохейлит. Иногда на слизистой оболочке языка и полости рта появляются кандидогранулемы. Образования имеют округлую окраску, мягкой консистенции, с небольшим западением в центре.
Рис. 14. На фото молочница языка при хронической форме заболевания. Видны продольные и поперечные складки.
Рис. 15. На фото молочница на языке. Язык густо покрыт «творожистым» налетом.
Подробно о кандидозе полости рта см. статью Молочница во рту.
При молочнице часто поражаются крупные складки гладкой кожи (под молочными железами, пахово-бедренные, подкрыльцовые впадины, межъягодичная) и мелкие (межпальцевые). Кожа туловища, верхних и нижних конечностей, ладоней и подошв поражается у больных с тяжелой соматической патологией, сахарным диабетом и детей.
Рис. 16. Факт бурного формирования псевдомицелия Candida albicans — показатель паразитарной активности микроорганизмов. Эндотоксины грибов и ферменты разрушают клетки эпителия. А раздражение многочисленных нервных окончаний сопровождается интенсивным зудом.
Поражение гладкой кожи грибами Candida albicans начинается с крупных складок паховой области, под молочными железами, вокруг заднего прохода и в складках между пальцами ног и рук. В крупных складках вначале появляются мелкие везикулы, которые быстро вскрываются, на их месте появляются эрозии. Далее площадь эрозий за счет периферического роста увеличивается в размерах, образуя обширные участки поражения темно-красного цвета, с блестящей и влажной поверхностью. Форма очагов неправильная, по периферии образуется белая полоска отслаивающегося эпидермиса и очаги отсева. В глубине складок образуются болезненные трещины. У ослабленных детей процесс из крупных складок распространяется на кожные покровы ягодиц, бедер и живота.
Рис. 17. На фото молочница паховой области у женщины и мужчины (интертригинозный кандидоз). Места воспаления темно-красного цвета. Видна белая бахрома отслаивающегося эпидермиса и очаги отсева по периферии в вилле везикул.
Рис. 18. На фото кандидоз паховых складок у мужчины.
Рис. 19. На фото молочница у женщин.
Рис. 20. Распространенная форма кандидоза в области складок кожи под молочными железами.
Рис. 21. На фото молочница подмышки.
Рис. 22. На фото молочница гладкой кожи. Поражены паховая и подмышечная складки.
Рис. 23. На фото кандидоз складок кожи разной локализации.
Рис. 24. На фото молочница у ребенка. При заболевании часто поражается межъягодичная складка.
Рис. 25. На фото кандидоз перианальной области. Покраснение, зуд и жжение — основные признаки заболевания.
Межпальцевые промежутки поражаются чаще всего у лиц, чья работа связана с водой и влагой (работники пищевых предприятий, кондитерских цехов, овощных баз и др.). Чаще поражается одна складка (в 3, 4 или 5 межпальцевом промежутке) на кистях, реже — стопах, в ряде случаев болезнь распространяется на соседние участки.
Вначале кожа в местах поражения воспаляется, приобретает темно-красную окраску, становится гладкой, с четкими границами, отечной. Далее по периферии происходит мацерация и отстаивание эпидермиса, появляются трещины. Зуд, жжение и болезненность — основные симптомы заболевания. Межпальцевый кандидоз нередко приобретает хроническое течение с частыми рецидивами.
Рис. 26. На фото кандидоз межпальцевых складок на стопе, интертригинозная форма (интертриго — опрелость). По краям очага поражения видна бахрома из омертвевшего эпидермиса, под ним — покрасневшая кожа. Часто появляются трещины.
Рис. 27. На фото кандидоз (молочница) межпальцевых промежутков.
Кандидоз гладкой кожи чаще развивается у ослабленных детей. Заболевание, как правило, распространяется из глубоких складок на кожу бедер, ягодиц, живота и даже на весь кожный покров. Клиническая картина сходна с таковой при поражении крупных складок.
У детей заболевание нередко протекает по типу себорейного дерматита.
У взрослых очаги поражения представляют собой эритематозные пятна с шелушением в центре и очагами отсева по периферии.
У кормящих женщин иногда регистрируется молочница околососковой зоны. Очаг поражения гиперемирован, имеет четкие границы, отмечается мацерация и трещины. По периферии появляются очаги отсева в виде мелких пузырьков.
У больных с генерализованной формой кандидоза очаги поражения могут возникать на любых участках кожи, бывают единичными и множественными. Различают следующие формы заболевания:
- Инфильтративно-эксудативная.
- Инфильтративно-гиперкератотическая.
- Эритематозно-сквамозная.
Рис. 28. Пеленочный дерматит. Причина — грибы Candida albicans.
Рис. 29. На фото молочница околососковой зоны.
Заболевание встречается редко, имеет несколько форм проявления:
- В ряде случаев протекает по типу сухого пластинчатого дисгидроза (отмечается поверхностное кольцевидное, гирляндообразное или пластинчатое шелушение).
- Везикулезно-пустулезная форма характеризуется появлением на фоне гиперемии и отека везикул и пустул.
- Гиперкератотическая экзема характеризуется появлением на участках ороговевшей кожи широких кожных борозд грязно-коричневой окраски.
У детей регистрируется преимущественно кандидозное поражение кожи подошв. Кожные покровы приобретают ярко-красную окраску, на поверхности появляется шелушение, мелкие пузырьки (везикулы) и пустулы, по периферии — отслаивающийся эпидермис.
Рис. 30. Кандидоз ладоней и подошв может протекать по типу сухого пластинчатого дисгидроза (на фото дисгидроз).
Поражение околоногтевого валика грибами рода кандида называется дрожжевой паронихией, ногтей — онихией. Влажность и травматизация способствуют развитию заболевания. При длительном контакте с водой ногтевая кожица постепенно отделяется от ногтевой пластины, создаются благоприятные условия для развития кандидозного поражения области матрикса. Болезнь не редко развивается на фоне сахарного диабета и при использовании накладных ногтей.
Болезнь начинается с отека ногтевого валика и гиперемии. Кожа ногтевого валика истончается, становится блестящей, ногтевая кожица исчезает. При надавливании иногда из-под валика выделяется крошковатая белая масса, сукровица или капля гноя. Далее изменяется ногтевая пластина.
Поражение ногтей начинается с латерального края. Вначале ногтевая пластина становится тусклой, далее приобретает желто-бурую окраску, в области луночки отделяется от ложе, появляются поперечные возвышения и борозды, со временем может истончаться.
При генерализованном кандидозе отмечается множественное поражение ногтей. При этом ногти приподнимаются за счет подногтевого гиперкератоза. В ряде случаев ногти поражаются без вовлечения ногтевого валика.
Рис. 31. Поражение ногтей и околоногтевых валиков Candida albicans. Ногти тусклые, отслаиваются от ногтевого ложа, ногтевая пластина приобретает буро-коричневую окраску.
Рис. 32. Начальная стадия воспаления околоногтевого ложе.
Рис. 33. Острая фаза заболевания. Поражение ногтя начинается с латерального края.
Воспаление ногтевого валика у детей более выражено. Ногтевая пластина начинает поражаться с дистального отдела. Отмечается поражение ногтей без воспаления валика. Чаще всего грибами поражаются ногти на 3 и 4 пальцах.
Рис. 34. Кандидозное поражение околоногтевого валика на руке у ребенка.
Молочница у женщин и мужчин может развиваться самостоятельно или в сочетании с другими формами кандидоза. Зуд, жжение, сливкообразные беловатого цвета выделения из влагалища с наличием творожистых комочков — основные симптомы молочницы у женщин. Зуд, жжение, гиперемия, белесоватый налет с творожистыми комочками на половых органах и кисловатый запах — основные симптомы молочницы у мужчин.
Зуд — типичный симптом молочницы у женщин. При зуде женщине необходимо пройти исследование на наличие дрожжеподобных грибов. Часто зуд сопровождает жжение. Выделения сливкообразного вида беловатого цвета с творожистыми комочками — второй характерный для кандидозного вульвовагинита симптом.
При осмотре воспалением затрагивается влагалище (вагинит) и наружные половые органы (вульвит). При остром вульвовагините отмечается гиперемия и отечность слизистых оболочек, местами — разрыхление слизистой с тонкостенными пузырьками, после вскрытия которых обнажается эрозивная поверхность с отторгшимся по периферии эпителием. Наслоения на слизистых половых органах легко снимаются ватным тампоном.
У девочек поражение кандидами влагалища и наружных половых органов часто сочетается с кандидозным уретритом. Обострения заболевания отмечаются перед менструальными циклами.
Рис. 35. Молочница у женщин. Кандидоз влагалища (фото слева), наружных половых органов (фото справа).
Подробнее о заболевании см. статью «Молочница у женщин».
Наиболее часто у мужчин при кандидозе поражаются головка полового члена (баланит) и внутренний листок крайней плоти (постит). Молочница сопровождается жжением и зудом. Вначале пораженная поверхность приобретает ярко-красную окраску, становится «лакированной», влажной. Далее на половых органах появляется белесоватого цвета налет с «творожистыми» комочками, появляется кисловатый запах. При удалении налета обнажается эрозивная поверхность. По периферии очага воспаления появляется бахромка отслаивающегося эпителия.
Нарушения целостности слизистого слоя (трещины и эрозии) при хроническом течении молочницы могут привести к развитию фимоза (невозможности обнажать головку полового члена).
Рис. 36. Острая фаза молочницы у мужчин. Покраснение (лакированная поверхность), зуд и жжение — основные симптомы заболевания.
Рис. 37. На фото молочница у мужчин. «Творожистый» налет на половом члене — главный признак заболевания.
Подробнее о заболевании см. статью «Молочница у мужчин».
Кандидоз внутренних органов развивается у ослабленных больных и у лиц, получающих длительные курсы антибиотикотерапии. Грибы рода Candida поражают легкие, желудочно-кишечный тракт, мочеполовую систему и центральную нервную систему. В тяжелых случаях возникает кандидозный сепсис.
Чаще всего системный кандидоз развивается в результате проникновения в кровь грибов рода кандида из пищеварительного тракта. Вначале грибы слипаются со слизистой оболочкой (адгезия), далее проникают вглубь ее (инвазия), при попадании в кровь развивается кандидемия с последующем поражением внутренних органов (сепсис).
Большое значение в развитии заболевания имеет нарушение пристеночного и полостного пищеварения.
В 50% случаев предшествует развитию кандидоза пищевода молочница во рту. При заболевании отмечается снижение аппетита, чувство жжения и боли за грудиной, затрудненное глотание, рвота с выделением творожистого вида пленок, похудание. Подтверждается диагноз при нахождении в биопсийном материале грибов рода кандида.
Рис. 38. Гиперсалевация, отек, гиперемия слизистой оболочки и творожистого вида налеты — основные симптомы кандидоза пищевода.
Кандидоз кишечника является разновидностью тяжелого дисбактериоза, характеризуется нарушением пристеночного и полостного пищеварения. При заболевании появляется вздутие живота, отмечается избыточное газообразование, стул жидкий с примесью белых хлопьев, лихорадка. Аппетит снижен. Дети отказываются от еды, теряют вес.
При инвазивном кандидозе грибы проникают сквозь эпителиальный слой кишечника в кровь и лимфатическую систему с последующим развитием системного кандидоза. При неинвазивном кандидозе грибы существуют в клеточной форме. В кровь поступают их токсины и метаболиты, что проявляется симптомами токсикоза, угнетением жизнедеятельности нормальной кишечной флоры и развитием вторичного иммунодефицита. При неинвазивном кандидозе следует назначать противогрибковые препараты, не всасывающиеся в кишечнике.
Поражение толстого кишечника протекает по типу язвенного колита. Больного беспокоят спастические боли в животе, метеоризм, неустойчивый стул с примесью крови и гноя, перианальный зуд, субфебрильная температура тела.
Рис. 39. На фото кандидоз кишечника.
Подробнее о заболевании см. статью «Кандидоз желудочно-кишечного тракта».
Системный кандидоз развивается у лиц с тяжелым иммунодефицитом и эндокринными расстройствами. Решающим фактором является длительная терапия антибиотиками, кортикостероидами и иммуносупрессорами. При нарушении барьерной защиты кожных покровов и слизистых оболочек грибы проникают в кровь. Поражаются внутренние органы, чаще эндокард, центральная нервная система реже — костный мозг, поперечнополосатая мускулатура, кости, суставы. В некоторых случаях (редко) при системном кандидозе образуются отдельные метастатические очаги.
Кандидемия (грибы в крови) проявляется лихорадкой, ознобами, одышкой, тахикардией и гипотензией.
Отличительными чертами диссеминированного кандидоза являются:
- Отсутствие эффекта от антибиотикотерапии.
- Селезенка остается в пределах нормы (увеличивается при бактериальном сепсисе).
- Развитие молочнокислого ацидоза, стоматита, миалгий и гипотензии.
Кандидозный сепсис встречается редко. Всегда протекает тяжело и часто заканчивается смертью больного. Причиной смерти являются множественные микротромбы грибов рода Candida (чаще всего Candida albicans) в сосудах внутренних органов.
Заболевание развивается вследствие длительного лечения антибиотиками.
При поражении гортани у больного изменяется голос, появляются приступы кашля, выделяется мокрота слизисто-гнойного характера, нередко с примесью крови.
При поражении легких повышается температура тела до высоких цифр, появляется слабость и недомогание, боли в грудной клетке, кашель обычно сухой, «царапающий». Стандартная терапия оказывается безуспешной. В анамнезе обычно присутствуют указания на перенесенный ранее глоссит и/или стоматит. Антимикотическая терапия оказывает положительное действие.
Рис. 40. На фото диссеминированная форма кандидамикоза легких.
Кандидоз мочевыделительной системы свидетельствует о распространенной форме заболевания. В моче появляются элементы грибов (кандидурия), белок, цилиндры и эритроциты. Часто больные безуспешно длительно лечатся различными химиопрепаратами. Цистоскопия и микроскопия облегчают постановку диагноза.
Заболевание довольно редкое, развивается на фоне длительного применения антибиотиков, иногда грибы проникают в головной мозг при катетеризации брюшной полости (с кровью) и нейрохирургических вмешательствах (через ликвор). В большинстве случаев причиной микоза являются грибы Candida albicans.
Болезнь протекает под маской опухоли головного мозга, в некоторых случаях развивается кандидозный менингит. Кандиды чаще поражают мозг детей, пострадавший в результате различных внутриутробных повреждений, при родах или в ранний послеродовой период. Кандидоз ЦНС приводит больных к инвалидности, часто заканчивается смертельным исходом.
Рис. 41. Грибковое поражение головного мозга.
Генерализованная форма заболевания характеризуется длительным течением с периодическими рецидивами, устойчивостью к проводимой противогрибковой терапии и неблагоприятным прогнозом. Болезнь начинается в раннем возрасте. Поражаются слизистые оболочки, кожа головы и лица, конечностей и туловища, ногти, зубы, внутренние органы и глаза. Женщины и мужчины болеют одинаково часто. Нередко в одной семье выявляют несколько больных. Диагностика заболевания происходит поздно — спустя 3 — 14 лет от начала развития инфекции.
Иммунные наследственные нарушения являются ведущей причиной развития микоза:
- Снижение количества и функциональные нарушения Т-лимфоцитов.
- Снижение количества В-лимфоцитов.
- Нарушения фагоцитарной активности нейтрофилов.
Клиническая картина заболевания и обнаружение дрожжеподобных грибов (чаще Candida albicans) при микроскопическом исследовании — основа диагностики.
Рис. 42. Генерализованная форма кандидоза.
При заболевании регистрируется высокая степень сенсибилизации организма к дрожжеподобным грибам и продуктам их жизнедеятельности. На кожных покровах появляются кандидамикиды (левуриды) — аллергическая сыпь вторичного характера. Высыпания полиморфны, чаще в виде эритематозно-сквамозных отечных пятен, реже — буллезные или уртикарные. Сенсибилизация развивается при заболевании, кандиданосительстве и проникновении в организм человека через дыхательные пути продуктов метаболизма грибов. Усугубляет состояние нерациональная антибиотикотерапия и гиповитаминоз.
- При развитии кандидозной аллергии органов дыхания у больных возникает ларингоспазм и отек гортани, приводящие в возникновению острого стеноза.
- При аллергическом бронхолегочном кандидозе у больных регистрируется бронхиальная астма и астматический бронхит.
- Аллергия ЖКТ протекает в виде энтероколита, спастического или язвенного колита, поражения желчевыводящих путей.
к содержанию ↑
Дрожжеподобные грибы рода Candida являются условно-патогенной флорой. Они встречаются у 60 — 80% здоровых людей. Кандидоносительство бывает транзиторным, кратковременным, длительным и хроническим. Клинических симптомов не отмечается.
- Транзиторное кандидоносительство существует несколько дней. Грибы выделяются однократно. В посевах обнаруживаются колонии в небольшом количестве — от единичных до нескольких десятков.
- Кратковременным считается кандидоносительство в течение 3 — 4 недель. Количество колоний в посевах составляет от нескольких десятков до сотен.
- Кандидоносительство более 3-х месяцев считается длительным.
- Кандидоносительство, продолжающееся в течение многих лет, считается хроническим.
У лиц с длительным и хроническим кандидоносительством может развиться кандидоз.
Среди всех СПИД-индикаторных заболеваний кандидоз занимает ведущее место. К ВИЧ-ассоциированным грибковым заболеваниям относится кандидоз полости рта, глотки, и вульвовагинит, к СПИД-индикаторным — кандидоз пищевода (чаще) и органов дыхания (реже). На последних стадиях СПИДа, когда иммунная система больного значительно истощена, развивается генерализованная форма кандидоза — кандидозный сепсис, являющийся причиной смерти.
Рис. 43. На фото молочница во рту у ВИЧ-больного. «Творожистый» налет области щек, десен, твердого и мягкого неба и языка.
источник
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Молочница – распространенное заболевание, которое поражает преимущественно урогенитальный тракт. Известно, что молочница у мужчин встречается намного реже, чем у женщин. Однако эта патология доставляет одинаково много дискомфорта, как мужчинам, так и женщинам. Причина заболевания одинакова для представителей обоих полов: это нарушение нормального функционирования слизистых оболочек, нарушение нормального состава микрофлоры (дисбактериоз), а также развитие грибковой инфекции (грибок рода Кандида).
Молочница часто сопровождается зудом половых органов. Зуд обусловлен воспалительным процессом, нарушением нормальной микрофлоры, присоединением инфекции. Также зуд может развиваться в результате того, что бактериальная и грибковая микрофлора продуцирует большое количество токсинов и продуктов жизнедеятельности, которые раздражают слизистую оболочку мочеполового тракта и вызывают развитие покраснения, зуда, жжения. На фоне всего этого может повышаться местная температура, что влечет за собой чувство жара и жжения.
Также молочница сопровождается выделениями белого цвета. Иногда они имеют творожистую консистенцию. Также может наблюдаться неприятный запах, особенно если молочницу длительное время не лечить. Запах напоминает запах рыбы.
В некоторых случаях может развиваться отек. Тем не менее, отек при молочнице встречается крайне редко. Причиной отека может стать воспалительная реакция, неправильно подобранный лекарственный препарат.
При запущенных формах заболевания может появляться боль в области промежности, и даже боль в области анального отверстия (особенно при распространении инфекции на прямую кишку, кишечник).
Заболевание имеет крайне неприятный вид: белые выделения из половых органов. Часто они имеют творожистую консистенцию, хлопьеобразный вид. Сопровождается сильным зудом, жжением, неприятным запахом.
При диабете молочница часто возникает в связи с тем, что в организме происходит резкое нарушение обменных процессов. В частности, нарушается обмен углеводов. Это проявляется повышенным содержанием глюкозы в крови. Глюкоза создает дополнительную нагрузку на организм, в особенности, на почки и печень.
Также нарушаются гормональные процессы в организме. Это приводит, в свою очередь, к снижению иммунного статуса, нарушению нормального состояния микробиоценозов основных биотопов. Снижается колонизационная резистентность микроорганизмов, что и приводит к снижению числа нормальной микрофлоры и повышению патогенной микрофлоры. Так развивается молочница у мужчин.
В качестве самых ранних признаков развития молочницы у мужчин, можно считать зуд и жжение в области мочеполового тракта. В некоторых случаях могут наблюдаться учащенные позывы к мочеиспусканию, иногда – боль при мочеиспускании. Затем появляется неприятный запах.
Молочница сопровождается зудом, который усиливается по мере прогрессирования инфекции и воспалительного процесса. Зуд обычно жгучего характера. Часто сопровождается покраснением и раздражением. Усиливается зуд в ночное время, к утру, как правило, снижается. Также зуд становится легче после того, как промыть промежность теплой водой с мылом.
Зуд вызван нарушениями микрофлоры. Он появляется в том случае, если возрастает количество таких микроорганизмов, как эубактерии, клостридии, пептококки, велионелла. Зуд, как правило, развивается в том случае, если их количество превышает 10 4 КОЕ/мл. В норме количество этих микроорганизмов не должно превышать 10 3 КОЕ/мл.
Устранить зуд можно путем подмывания теплой водой (как можно чаще). При этом лучше использовать детское мыло, или гель для интимной гигиены. После этого кожу нужно насухо промокнуть (не тереть), смазать детским кремом, или кремом для интимной гигиены. При сильном зуде лучше использовать специальные медикаментозные средства, которые позволят снизить уровень бактериемии, снять воспалительный процесс. Подобрать такое средство может врач.
Сыпь может появляться в том случае, если причиной развития воспалительного и инфекционного процесса стала грибковая инфекция, или же воспалительная реакция.
Повышение температуры всегда указывает либо на интенсивный восстановительный процесс, либо на прогрессирование воспалительного и инфекционного процесса. Повышение температуры указывает на то, что в количественном отношении число условно-патогенной и патогенной микрофлоры существенно возросло, и значительно превышает показатели нормы. При этом количество патогенной микрофлоры преобладает над представителями нормальной микрофлоры, в результате чего и поддерживается инфекционно-воспалительный процесс.
Боль может быть признаком того, что заболевание уже довольно запущено и развивается достаточно интенсивный воспалительный и инфекционный процесс. Обычно боль возникает в области полового члена, и усиливается при мочеиспускании. При прогрессировании заболевания боль может распространяться на анальное отверстие и прямую кишку. Нужно как можно быстрее начинать лечение, чтобы не допустить распространения инфекции на весь кишечник. Это может привести к нарушению кишечной микрофлоры, в результате чего возникнут серьезные желудочно-кишечные патологии.
Довольно часто молочница сопровождается жжением. Этот симптом довольно часто встречается. Особенно характерен этот симптом для поздних стадий развития заболевания, при котором происходит интенсивное развитие инфекционного и воспалительного процесса. Жжение появляется в том случае, если происходит резкое снижение количества условно-патогенной и нормальной микрофлоры. Вместо этого возрастает количество таких микроорганизмов, как эубактерии, клостридии, пептококки, велионелла. Жжение, как правило, развивается в том случае, если количество микроорганизмов превышает 10 4 КОЕ/мл. В норме количество этих микроорганизмов не должно превышать 10 3 КОЕ/мл.
Важно понимать, что жжение усиливается в ночное время. Нестерпимое жжение появилось в том случае, если развилась грибковая инфекция и степень инвазии достаточно высокая. Избавиться от жжения можно при помощи лекарственных средств, или гомеопатических препаратов, растительных отваров. Довольно эффективно в таком случае действует подмывание растительными экстрактами с последующими смазыванием пораженных участков специальным маслом или кремом.

Молочница ассоциирована с развитием бактериальной, а иногда и грибковой микрофлоры. Этот процесс сопровождается неприятным запахом. При развитии бактериальной микрофлоры запах гнилостный, тогда как при грибковой инфекции запах напоминает запах рыбы. По характеру запаха можно примерно предположить тип инфекции, которая стала причиной развития патологии.
Молочница обычно протекает в три стадии. На первой стадии симптомы проявлены слабо, либо вовсе еще себя не проявляют (так называемое бессимптомное течение). Обычно на этой стадии происходит снижение иммунитета, нарушатся нормальная микрофлора. Все это приводит к развитию грибковой инфекции, колонизации свободных микробиотопов патогенной микрофлорой.
Постепенно заболевание перетекает во вторую стадию (когда начинают проявляться первые признаки заболевания). На этой стадии уже появляются белые творожистые выделения в месте поражения, развивается зуд, легкое раздражение. Иммунная система продолжает снижать свою активность, колонизационная резистентность слизистых оболочек также снижается, что приводит к ухудшению состояния и прогрессированию инфекции. На этой стадии заболевание легко поддается лечению.
На третьей стадии болезнь прогрессирует, охватывает большие участки тела, поражает все новые и новые биотопы. На этой стадии лечить заболевание уже достаточно сложно. Зачастую требуется длительная комплексная терапия, включающая в себя прием иммуномоделирующих комплексов, средств, направленных на нормализацию обменных процессов. Также применяются некоторые местные средства. Лечение эффективно сочетает в себе как традиционные медикаментозные средства, так и нетрадиционные: гомеопатические, народные средства, фитопрепараты.
На начальной стадии молочница обычно проявляется зудом, покраснениями и раздражением кожи. Также может развиться воспалительный процесс, который сопровождается выделением белой творожистой массы. На этом этапе обычно достаточно антибактериальной или противогрибковой терапии, нормализации бактериальной микрофлоры.

Молочница может перейти в хроническую стадию, если ее своевременно не вылечить. В таком случае она будет проявляться сильным зудом и жжением, покраснением в области поражения. Хроническая форма указывает на то, что у человека развивается хронический дисбактериоз, нарушено нормальное соотношение между патогенной, условно-патогенной и нормальной микрофлорой. Нарушение микрофлоры усугубляется зимой и веной, так как в этот период организму не хватает витамин, питание менее полноценное, соответственно, происходят нарушения иммунного статуса, гормонального фона.

Если патологию запустить, она может быть чревата грибковой инфекцией, которая постоянно прогрессирует и захватывает все больше органов и систем. Запущенную форму инфекции нужно обязательно лечить, поскольку она может только ухудшать состояние всего организма, снижая защитные силы организма, нарушая гормональный фон и обменные процессы в организме.
Скрытое течение болезни бывает редко, тем не менее, такое может наблюдаться при хроническом течении болезни, а также в том случае, если один из партнеров заражен. Обычно скрытая форма не доставляет дискомфорта человеку, тем не менее, ее нужно лечить, поскольку она может существенно подрывать здоровье человека, вызывает серьезные осложнения.
При скрытой форме заболевание обнаруживается случайно, в ходе диагностики какого-либо другого заболевания. При этом патология не доставляет человеку дискомфорта. Чаще всего молочница обнаруживается случайно при помощи бактериологического исследования, в ходе которого диагностируют дисбактериоз, в клинической картине которого преобладает условно-патогенная и патогенная флора, а также обнаруживается грибковая флора (в виде грибка рода Кандида).
Если молочница возникает часто, необходимо проверить иммунитет. Довольно информативной является развернутая иммунограмма. Этот анализ подразумевает анализ основных компонентов иммунных клеток, их соотношение, которое показывает количественные и качественные характеристики иммунного статуса. Важное значение имеет анализ лимфоцитов, лейкоцитов, моноцитов, нейтрофилов, эозинофилов.
При нарушении иммунного статуса, в частности, нарушении соотношения циркулирующих иммунных клеток, лейкоцитов, развивается частая инфекция. Это связано с тем, что основной функцией ЦИК и лейкоцитов, является именно защита от бактериальной и грибковой формы микроорганизмов, а также поддержание нормального гомеостаза организма. Также частая молочница может развиваться на фоне вирусной инфекции, которая существенно подрывает защитные силы организма.
Молочница у мужчин может возникать не только в области промежности, но и на других участках тела.
Молочница поражает все тело только в том случае, если иммунитет человека сильно снижен. При нормальном иммунитете нормальная микрофлора препятствует интенсивному размножению бактерий, которые являются возбудителями инфекционных заболеваний, в том числе и молочницы. Происходит подавление грибковой инфекции, патогенной микрофлоры.
Молочницу можно лечить путем коррекции иммунитета и восстановления нормальной микрофлоры. Это самый эффективный способ. Можно использовать также некоторые мази для наружного применения, а также препараты, предназначенные для приема внутрь.

Лицо поражается в том случае, если нарушена нормальная микрофлора, и в верхнем слое кожи (эпидермисе) находится большое количество патогенной микрофлоры, в том числе, грибковой инфекции, которая активизируется под действием различных условий.
Проявляется, как правило, покраснением и белыми творожистыми выделениями. Процесс может сопровождаться неприятным запахом, жжением, зудом. Для того чтобы подобрать оптимальное лечение, нужно как можно быстрее обратиться к врачу, пройти необходимое лечение. При этом лечение должно быть комплексным. Как правило, оно включает медикаментозные препараты, а также некоторые наружные средства, которые помогают быстро восстановить нормальную микрофлору и повысить иммунитет.
Молочница развивается вне зависимости от того, было ли у мужчины обрезание или нет. Это объясняется тем, что в основе развития молочницы лежит снижение иммунитета и нарушение бактериальной микрофлоры урогенитального тракта.
Привести к таким нарушениям может недавно перенесенная антибиотикотерапия, которая убивает не только патогенную микрофлору, но и нормальную. Это заканчивается дисбактериозом. Также появляются нарушения нормального состояния слизистой оболочки, развивается зуд, жжение, покраснения. Это обусловлено обильными выделениями, которые прогрессируют на фоне сниженного иммунитета, развития воспалительного процесса.

В ротовой полости молочница может быть следствием нарушения нормальной микрофлоры. Происходит такое нарушение на фоне сниженного иммунитета, либо после приема антибиотиков. Иногда причиной может стать длительное употребление определенных групп лекарственных препаратов, химиотерапия.
Молочница может развиваться и в том случае, если в ротовую полость попали микроорганизмы, которые в норме должны населять другие биотопы. К примеру, развитию молочницы может способствовать проникновение патогенной микрофлоры урогенитального тракта в ротовую полость. Иногда проникновение кишечной инфекции в ротовую полость может способствовать развитию молочницы в этом биотопе. Такая инфекция крайне редко проникает в ротовую полость бытовым путем. Основной путь передачи – при оральном сексе с зараженным партнером.
Основное место локализации молочницы у мужчин – паховая область. В этой зоне молочница развивается довольно быстро, поскольку здесь создаются оптимальные условия для развития анаэробной микрофлоры, которая развивается без доступа кислорода или в условиях ограниченного количества кислорода.
Если учесть, что основным возбудителем молочницы является грибок рода Кандида, преобладание его в паховой зоне будет очевидно. Это связано с тем, что грибок является анаэробом, развитие которого происходит в условиях недостатка кислорода. Развивается зуд, жжение, покраснение. Для лечения требуется антигрибковая терапия.
На губах молочница развивается крайне редко, особенно у мужчин. Это может быть следствием нарушения нормальной микрофлоры в ротовой полости. Нормальная микрофлора может нарушиться по двум причинам. Первая причина – снижение иммунитета, при котором происходит развитие дисбактериоза (снижение численности нормальной микрофлоры, в результате чего сразу же активизируется патогенная микрофлора). Вторая причина – проникновение патогенной микрофлоры в ротовую полость из других биотопов, в частности, из урогенитального тракта.
Первый вариант требует коррекции микрофлоры. Для этого чаще всего назначают иммуномодуляторы, которые корректируют состояние иммунной системы, нормализуют микрофлору. Также для нормализации микрофлоры назначают пробиотики или пребиотики. Это довольно серьезные средства, лечиться которыми можно только под руковдством врача. Назначаются эти препараты по результатам анализов.
Второй вариант требует антибиотикотерапии или антигрибковой терапии (в зависимости от возбудителя заболевания). Назначить лечение можно также только на основании результатов анализов. Проводится бактериологическое исследование, в ходе которого выделяют возбудителя заболевания, подбирают к нему эффективный препарат и его оптимальную дозировку.
В медицинской практике молочницу в горле можно встретить крайне редко. Для ее развития должен быть очень низкий иммунитет, находящийся примерно на уровне иммунодефицита. Обычно это осложненная форма невылеченной молочницы ротовой полости или губ.
Сыпь можно лечить медикаментозными средствами, народными средствами, гомеопатией. Существует множество рецептов, которые позволяют быстро и эффективно избавиться от сыпи. Рассмотрим наиболее эффективные и быстродействующие рецепты.
Довольно эффективна мазь из сосновой живицы и сливочного масла. Для приготовления мази берут примерно 50 грамм сливочного масла, растапливают на водяной бане, добавляют 5-10 грамм живицы. Ставят на слабый огонь, при постоянном помешивании размешивают. Затем снимают с огня и дают возможность застыть. Наносят тонким слоем на половые органы. Мазать можно до трех раз в день. Продолжительность лечения – до полного выздоровления.
Живокост с содой существенно снижает зуд, быстро устраняет воспаление. Важно не наносить средство непосредственно на слизистые оболочки и половые органы, поскольку можно вызвать ожог. Средство наносят и тщательно втирают в зону лобка, либо в крестец.
Для приготовления мази в небольшую миску живокоста помещают чайную ложку соды, тщательно размешивают. Если размешать до однородного состояния не получается, можно растопить на слабом огне. Наносят на кожу 3-4 раза в день до тех пор, пока симптомы полностью не исчезнут. Ни в коем случае не наносить на слизистые оболочки!
Масло из травы шалфея лекарственного помогает устранить пятна за короткий период. Берут 1-2 столовые ложки травы и заливают стаканом прокипяченного горячего подсолнечного масла. Дают возможность настояться в течение 2 часов. После этого наносят на область зуда и жжения несколько раз в день.
Есть также и другие средства, при которых молочница у мужчин достаточно быстро проходит. Например, можно использовать отвары различных трав для подмывания. В некоторых случаях показаны ванночки, компрессы, примочки.
Для лечения молочницы горла у мужчин зачастую применяют полоскания. В качестве основы для полосканий используют растительные отвары либо чистую воду. Рассмотрим некоторые добавки, которые можно использовать для полоскания горла и смазывания различных участков кожи.
- Рецепт №1. Мазь для полоскания
Хорошо зарекомендовала себя мазь из хвои. Для ее приготовления нужно взять примерно 100 грамм хвои, вымыть, расположить ее на плоском блюде, поджечь. После того, как хвоя полностью сгорит, от нее останется пепел и клейкая жидкость. Эту жидкость берут, перемешивают вместе с пеплом, и добавляют в отвар для полоскания. Примерно треть чайной ложки этого средства растворяют в стакане теплой кипяченой воды. Тщательно перемешивают. Полоскать необходимо примерно 3-4 раза в день.
Также можно применять мазь наружно: для нанесения на область горла спереди, область лимфатических узлов. Желательно наносить так, чтобы она была еще горячей. Повторять процедуру необходимо ежедневно до тех пор, пока не исчезнут симптомы молочницы.
- Рецепт №2. Эликсир против инфекции
Быстро устранить инфекционный и воспалительный процесс, болевой синдром, зуд, высыпания и раздражение поможет эликсир из облепихи. Берут 200 мл этилового спирта и втирают в область горла, а также за ушами и в область висков до появления жара. Затем сверху наносят тонкий слой предварительно выжатого облепихового масла. Сверху покрывают тонким слоем целлофана. Держат компресс в течение 30 минут. Снять и смазать вазелином или глицерином
- Рецепт №3. Мазь из кедровой живицы и прополиса
Эта мазь быстро снимает воспаление и устраняет инфекционный процесс. Для приготовления мази берут примерно 50 грамм прополиса, растапливают на водяной бане, добавляют 5-10 грамм кедровой живицы, размешивают до образования однородной массы, дают возможность застыть. Наносят тонким слоем на область горла, покрывают целофаном. Мазать можно до трех раз в день. Продолжительность лечения – до полного исчезновения пятен.
- Рецепт №4. Мазь из живокоста с горчицей
Очень быстро устраняет воспаление и уменьшает проявление любых инфекционных явлений. Для приготовления в стакан с живокостом натуральным помещают чайную ложку горчицы, тщательно размешивают и наносят на кожу 3-4 раза в день на лимфатические сосуды, область горла и грудной клетки. Этой мазью можно парить ноги, добавляя ее по столовой ложке в воду для ножных ванночек.
Также можно этой мазью смазывать на ночь ноги. Растирают круговыми движениями до появления жара. Затем надевают теплые носки и желательно лечь спать, укрывшись теплым шерстяным одеялом. Также дополнительно рекомендуется выпить какой-либо растительный отвар с антисептическим или противовоспалительным действием. Хорошо помогает шалфей, ромашка, календула, стевия, крапива. Также молочница у мужчин быстро вылечивается при приеме витаминов в дополнение к основному лечению. В частности, положительное воздействие оказывают витамину группы В.
При отсутствии симптомов, лучше лечить патологию гомеопатическими средствами. При этом необходимо учитывать, что гомеопатические средства представляют собой одни из самых эффективных способов лечения различных инфекционных и хронических заболеваний. Тем не менее, они являются и достаточно опасными, особенно при неправильном применении.
Для устранения зуда, жжения, раздражения в области промежности и паховой области, применяют мазь. Нужно взять по 1 столовой ложке ягод можжевельника, перетертой травы лаванды и одуванчиков. Смешать с 50 граммами глицерина, довести до однородной массы. После этого наносят тонким слоем на пораженные участки.
Второе масло состоит из экстракта ели и хвои, а также кокосового масла и масла жожоба. Примерно 50 мл масла (смеси двух масел) нагревают на водяной бане, добавляют туда 2 чайные ложки экстракта ели, 2 столовые ложки еловой хвои. Проваривают в течение 2-3 минут, затем снимают с огня, тщательно перемешивают, дают возможность настояться. После этого добавляют в воду для подмываний, ванночек, а также наносят тонким слоем на кожу, до 5 раз в сутки.
Взять треть стакана кварцевого песка, смешать с половиной стакана касторового масла, добавить 2 капли этилового спирта. Рекомендуется настаивать в течение получаса. Перед нанесением рекомендуется перемешать, затем наносят на поврежденные участки до 3 раз в день.
Для лечения хронической молочницы и профилактики рецидивов предлагается несколько рецептов, проверенных временем и многолетней практикой. Тем не менее, даже не смотря на это, важно соблюдать все меры предосторожности. Во-первых, нужно соблюдать все рекомендации врача, придерживаться прописанной схемы. Во-вторых, рекомендуется подбирать лекарства только после того, как будет проведена вся необходимая диагностика и точно определен диагноз. Иначе могут возникнуть побочные эффекты, вплоть до ухудшения состояния и прогрессирования заболевания.
Масло из тыквы с добавлением эфирного масла лайма и лимона помогает устранить зуд от молочницы за короткий период. Берут 2 столовые ложки тыквенного семени и заливают 5 столовыми ложками прокипяченного горячего подсолнечного масла. Настаивают 3-4 часа. Получается тыквенная основа, которая впитала в себя все витамины и силу тыквы.
Затем в полученное масло добавляют примерно 40-50 мл тыквенного масла (оно продается в аптеках в стерильном виде). Дают возможность настояться под плотно закрытой крышкой в течение 2-3 часов, после чего добавляют 2-3 капли масла лайма столько же масла лимона. Можно использовать для подмываний, компрессов, просто втирать в пораженные участки тела до полного впитывания.
Свежий лист капусты смачивают в кипяток, стряхивают воду и прикладывают на височную область и область крестца. Это связано с тем, что именно в этой зоне находятся основные участки, стимулирующие деятельность иммунной системы и гормональной (эндокринной) системы. Это своего рода биологически активные точки. В холодное время года, капусту плотно приматывают широким бинтом, либо накладывают бандаж, накрывают сверху сухим теплом. Держат такой компресс в течение часа, после чего аккуратно снимают.
Зверобой продырявленный пригоден как для приема внутрь, так и для наружного нанесения. Для применения готовят отдельный отвар из расчета: на стакан кипятка добавляют одну столовую ложку травы. Заваривают в течение часа. Есть 2 варианта применения. В первом случае отвар выпивают в течение дня, небольшими глоточками. Во втором случае отвар применяют для смазывания пораженных участков. В первый день смазывать через каждый час, затем – примерно через каждые 1,5-2 часа. Спустя 2-3 дня переходят к трехкратному смазыванию до полного исчезновения симптомов.
источник