Бактерии, относящиеся к классу Mycoplasma, являются внутриклеточными паразитами. Микоплазма у детей проявляется как инфекционное заболевание верхних дыхательных путей, урогенитального тракта, является возбудителем атипичной пневмонии. Микробы, прочно обосновавшись внутри клеток эпителия органов, остаются недоступными элементам иммунной защиты организма. В сложных случаях необходимо длительная антибиотикотерапия.
Исследователи предполагают, что три вида мельчайших бактерий ответственны за ряд патологий органов дыхания, урогенитального тракта, пищеварительной системы. Это одноклеточные микроорганизмы Mycoplasma pneumoniae, M. genitalium, M. hominis, не имеющие прочной клеточной оболочки. Микоплазмы чаще поражают клетки эпителия верхних дыхательных путей. На втором месте находятся инфекционные заболевания мочеполовой системы. Активное размножение бактерий нарушает функции многих органов.
Mycoplasma pneumoniae вызывает тонзиллофарингит, синусит, трахеобронхит, легкую атипичную пневмонию. Ребенок ощущает першение в горле, у него возникают навязчивый кашель, субфебрильная температура. Симптомы и лечение микоплазмы у детей сходно с ОРВИ; известны случаи появления смешанных инфекций. Дальнейшее размножение возбудителей в дыхательных путях часто приводит к развитию пневмонии.
Вспышки острых респираторных заболеваний у детей с 5 до 15 лет регистрируются весь холодный период года. В структуре ОРЗ на долю микоплазмоза приходится лишь около 5%, но этот показатель увеличивается примерно в 10 раз каждые 2–4 года во время эпидемий. Микоплазма вызывает до 20% острых пневмоний.
Период инкубации возбудителя составляет от 3–10 дней до 4 недель. Сложность распознавания респираторной формы микоплазмы заключается в том, что клиническая картина обычно напоминает ОРВИ. Дети, в отличие от взрослых, острее реагируют на активность возбудителя заболевания. Возникают проявления интоксикации, насморк, приступообразный кашель, который может заканчиваться рвотой.
Первоначальные симптомы микоплазмы у ребенка:
- Повышенная температура сохраняется в течение 5–10 дней до 37,5°С;
- першение, зуд и боль в горле;
- насморк, заложенный нос;
- конъюнктивит;
- головная боль;
- сухой кашель;
- слабость.
При осмотре горла можно заметить покраснение слизистой ротоглотки. Именно схожесть течения респираторного микоплазмоза у детей с ОРВИ затрудняет диагностику заболевания. Родители дают ребенку противокашлевые средства, сиропы для улучшения отхаркивания. Однако такое лечение чаще всего не приносит результата, а кашель продолжается в течение нескольких месяцев. На фоне активности микоплазмы в верхних дыхательных путях у новорожденных, недоношенных младенцев и детей до 8 лет развиваются синуситы, бронхиты, пневмонии.
Клинические проявления микоплазменной пневмонии напоминают хламидиоз легких. Терапия заболеваний также имеет много общих черт. Схожесть двух различных микробных инфекций вызвана маленькими размерами, по сравнению с другими бактериями, отсутствием твердой клеточной стенки. Микоплазмы невозможно разглядеть под обычным световым микроскопом.
Признаки легочной формы микоплазмоза у детей:
- заболевание начинается внезапно или как продолжение ОРВИ;
- озноб, повышение температуры до 39°С;
- сухой кашель сменяется влажным;
- мокрота скудная, гнойная;
- головные и мышечные боли.
Педиатр, выслушивая легкие ребенка, отмечает жесткое дыхание и сухие хрипы. Рентген показывает, что в тканях легких имеются рассеянные очаги воспаления. Врач предлагает сдать анализ на микоплазму у детей — исследование крови из вены, которое подтвердит или опровергнет первоначальный диагноз. Для распознавания микоплазменной инфекции применяются методы иммуноферментного анализа и полимеразной цепной реакции (соответственно ИФА и ПЦР). Накопление антител, относящихся к типам IgG и IgM, происходит при иммунном ответе организма на активность микоплазмы.
Дети могут заразиться от взрослых при непосредственных контактах — это сон в общей постели, использование одного сиденья унитаза, полотенца. Случается, что источником микоплазмы становится персонал детского сада. При респираторной и урогенитальной форме микоплазмоза в основном поражаются клетки эпителия. Начинаются дистрофические изменения ткани, ее некроз.
Инфицирование органов мочеполовой системы у подростков приводит к циститам, пиелонефритам, вагинитам. Микоплазмы инициируют патологические процессы в печени, в тонкой кишке, в различных отделах головного и спинного мозга. Микоплазмоз у девочек подросткового возраста проявляется в форме вульвовагинитов и легких поражений урогенитального тракта. Течение заболеваний чаще всего бессимптомное, в случае тяжелых форм возникают боли внизу живота, появляются слизистые выделения.
Микоплазма в крови у ребенка может вызвать развитие генерализованной формы, для которой характерно поражение дыхательной системы и ряда внутренних органов. Увеличивается в размерах печень, начинается желтуха. Возможно развитие менингита, абсцесса головного мозга, менингоэнцефалита. Появляется розовая сыпь на теле, слезятся и краснеют глаза (конъюнктивит).
Если беспокоит только насморк, температура субфебрильная, то антибактериальные препараты не потребуются. Лечение антибиотиками — специфическая терапия микоплазмоза. Препаратами выбора считаются макролиды, фторхинолоны, тетрациклины. Другие медикаменты дают в зависимости от симптоматики.
- Эритромицин — по 20–50 мг на 1 кг веса тела в сутки на протяжении 5–7 дней. Суточную дозу делят на три приема.
- Кларитромици н — по 15 мг на 1 кг массы тела. Дают утром и вечером, с промежутком между приемами 12 ч.
- Азитромицин — по 10 мг на 1 кг веса тела в первый день. В следующие 3–4 дня — по 5–10 мг на кг массы тела в сутки.
- Клиндамицин — 20 мг на 1 кг веса в сутки 2 раза в день.
Клиндамицин относится к антибиотикам линкозамидам. Кларитромицин, эритромицин и азитромицин принадлежат к группе макролидов. Тетрациклиновые антибиотики используются все реже по причине распространения устойчивых к ним штаммов бактерий. Существует практика сочетания антимикробных препаратов, отличающихся по механизму воздействия. Например, врачи могут назначить комбинацию эритромицина с тетрациклином. Другой вариант — смена антибиотика при длительном курсе лечения. На выбор средства влияет аллергия у ребенка на вещества, относящиеся к определенным группам антибактериальных препаратов.
Таблетированные формы антибиотиков сложнее давать малышам, особенно при необходимости рассчитать дозу и поделить одну капсулу на несколько приемов. Врачи рекомендуют лечить ребят, не достигших 8–12 лет суспензиями, которые готовят из антибактериального вещества в форме порошка и воды. Выпускают такие средства в стеклянных флаконах, снабжают дозировочной пипеткой, удобным мерным стаканчиком или ложечкой. Препарат в детской дозировке обычно сладкий на вкус.
Ребенку, заразившемуся микоплазмой, дают при высокой температуре нестероидные противовоспалительные средства для облегчения состояния больного. Детям назначают ибупрофен или парацетамол в форме суспензии для приема внутрь, ректальных суппозиториев. Можно воспользоваться сосудосуживающим спреем для носа, принимать антигистаминные капли или сироп внутрь (препараты «Зиртек» или аналогичный «Зодак», «Лоратадин», «Фенистил» для самых маленьких пациентов).
Средства против кашля, например «Синекод» , рекомендуется давать только в первые дни. Тогда ребенок сможет отдохнуть от приступов мучительного кашля. В дальнейшем врач назначает отхаркивающие препараты для разжижения и облегчения отхождения мокроты. Оправдано применение для лечения микоплазмы аптечных препаратов и народных средств, укрепляющих иммунитет.
Микоплазмы у детей после острого периода заболевания остаются в организме, хотя и в незначительном количестве. Полное выздоровление не наступает, иммунитет к возбудителю не вырабатывается. На этом фоне периодически возникают ларингит, фарингит, бронхит. Часто респираторный и урогенитальный микоплазмоз приобретают хронический характер.
Ребенка, заболевшего микоплазмозом, рекомендуется изолировать от других детей на 5–7 суток при респираторной форме бактериальной инфекции, на 14–21 день — при легочной разновидности. Проводятся такие же профилактические мероприятия, как при других острых заболеваниях верхних дыхательных путей — ОРВИ, гриппе, ангине. Препаратов, которые ребенок или взрослый мог бы принимать для предупреждения заражения микоплазмой, не существует.
источник
Микоплазм долго относили к вирусным патологиям. Ученые не могли поверить, что такой крошечный организм (размер 100-300 нм) может самостоятельно существовать. Также раньше считалось, что эти микробы обитают (паразитируют) только в животных и у человека. Но позже выяснилось, что этот подвид бактерий повсеместно распространен в окружающей среде. Их находят на растениях, почве и в горных породах.
Размер стандартной бактерии – 1000-3000 нм.
Размножение – это способность клетки воспроизводить структуру, подобную себе. Функция воспроизведения – это то, что отличает живой микроорганизм и неживую материю. Микоплазмы относятся к классу микробов, которые являются самой простой клеткой, воспроизводящей себе подобных.
Вот особенности, позволяющие причислить микоплазм к особому классу Mollicutes:
- нет клеточной стенки (следовательно, на них не действуют некоторые антибиотики);
- очень маленькие размеры (сравнимые с вирусами);
- есть ДНК и РНК (главное отличие от вирусов);
- размножаются делением, как бактерии;
- могут жить как отдельно от организма, так и паразитировать;
- при паразитировании крепятся к мембране клетки.
Микоплазменная инфекция может поражать дыхательные пути и носоглотку, а может паразитировать в гениталиях. У здорового человека в мочеполовом тракте есть уреаплазмы и mycoplasmahominis. Эти микроорганизмы считаются условно-патогенными, и приводят к заболеванию только в случае ослабления иммунитета. Патологию вызывает Micoplasmagenitalis. Ее обнаружение требует назначения курса антибиотиков (макролиды, тетрациклины). Передается этот микроб половым путем. В редких случаях встречается бытовой (через предметы личного пользования) и вертикальный (от матери к плоду) пути передачи.
До сих пор роль половых микоплазм плохо изучена. Некоторые врачи связывают эту инфекцию с женским бесплодием, спонтанными абортами и преждевременными родами. Также известна роль уреаплазм в формировании мужского бесплодия. Бактерии, если их количество велико, прикрепляются к головке и средней части сперматозоида, и снижают его двигательную активность.
Micoplasmapneumoniaeвызывает патологию респираторного тракта. Чаще микоплазменная инфекция встречается у детей и людей со сниженным иммунитетом. Обычно вспышки этого заболевания бывают в закрытых группах (студенты, школьники, военнослужащие). Передается инфекция по воздуху. Пик активности приходится на сезон ОРВИ. Микоплазмы могут поражать синусы, полость носа, глотку, бронхи и легкие. Для этого заболевания характерна долгая инкубация. Болезнь развивается за 2-3 недели.
Урогенитальная инфекция может протекать бессимптомно. Это самая распространенная форма заболевания. Яркие симптомы появляются при инфицировании Micoplasmagenitalis. Женщин беспокоят тянущие боли внизу живота. Имеются неприятные ощущения во время полового акта. На белье есть выделения. Если микоплазмы поражают уретру, появляются жжение и зуд при мочеиспускании.
Беременные могут серьезно пострадать из-за наличия этих возбудителей. Обнаружение этих бактерий связывают с ранними родами, самопроизвольными абортами и выкидышами на ранних сроках. Редко случается внутриутробное или родовое инфицирование плода. Симптомы проявляются в виде пневмонии и различных поражений внутренних органов. Также микоплазм связывают с внутриутробной гибелью плода.
Мужчины реже страдают от этого заболевания. Однако, протекание инфекции у них более тяжелое. Симптомы, которые предъявляет больной, – это выделения из уретры, жжение при мочеиспускании. Если микроб «добирается» до предстательной железы, то возникает хронический простатит. Лечение его очень тяжелое. Симптомы поражения простаты плохо переносятся «сильным» полом. Постоянная ноющая и тянущая боль в промежности влияет на самочувствие, настроение и работоспособность пациента. Поэтому при первых признаках болезни лучше немедленно обращаться к врачу.
Респираторные инфекции имеют следующую клиническую картину:
- схожесть протекания с обычной ОРИ;
- отсутствие достоверных изменений в крови и на рентгене;
- температура тела не повышается выше 37,5, лихорадка появляется на 7-10 день болезни;
- часто единственным симптомом становится сухой мучительный кашель;
- могут появляться системные реакции – сыпь, боль в суставах, мышцах, желудке, неврологические проявления;
- в анализах нет типичной бактериальной реакции – увеличения лейкоцитов и бактериального сдвига.
Выявить любое подобное заболевание очень сложно. Скудная клиника ведет к тому, что микоплазменные инфекции диагностируют поздно. Однако, этот паразит вызывает сильный дискомфорт для больного, но очень редко приводит к летальным последствиям. Нормальный иммунитет и антибактериальные препараты – это гарантия быстрого выздоровления.
Как обнаружить микробы? Генитальные микоплазмы находят с помощью современных методов исследования – ПЦР. В соскобе из уретры выделяется ДНК микроба. Другие методы диагностики могут оказаться неэффективными. Ведь микоплазмы (genitalis) не растут на питательных средах и иногда избегают обнаружения иммунными клетками.
Однако, при диагностике пневмоний, антитела имеют важное диагностическое значение. Методом ИФА или МИФ определяют титры защитных белков (IgA,IgG, IgM), которые нарастают только при активной инфекции.Для получения достоверных результатов рекомендуется применять два этих метода. В этом случае диагноз будет обоснованным.

Особое внимание уделяют биоценозу влагалища. Назначаются лекарства с лактобактериями (Биоселак).
У беременных с обильной колонизацией микоплазмами используется Джозамицин в дозе 500 мг трижды в день. Курс длится 10 дней. После берется контрольный мазок. У небеременных женщин применяется Доксициклин 100 мг дважды в день. Лечение длится 10 дней. Половые партнеры также проходят терапию. Контрольные анализы сдаются еще в течении 3-х месяцев.
Эти препараты запрещены или не рекомендованы при беременности. Поэтому всем женщинам необходимо оценивать важность подготовки к зачатию.
Лечение пневмоний и инфекций верхних дыхательных путей – более тонкий вопрос. Группы препаратов аналогичны, однако, большинство из заболевших – дети. Тетрациклины у этой группы противопоказаны. Поэтому преимущественно используются макролиды. Если пневмония имеет нетяжелое течение, лечение проводится таблетками. Можно использовать ступенчатую терапию, при которой несколько дней препарат вводится парентерально (в мышцу или вену), а после назначаются оральные формы.
Лечение микоплазм должно быть комплексным. Инфекция возникает только при снижении иммунитета. Поэтому консультация иммунолога и коррекция дефицита обязательна. Для этого применяют иммуномодуляторы. Лечение проводится в течение 10 дней под строгим контролем врача. Контроль результатов очень важен. Ведь при неэффективности терапии инфекция переходит в хроническую форму.
Будьте бережны и внимательны к своему здоровью – выберите подходящего вам врача и запишитесь на приём по телефону: 8 (499) 969-20-36 (для жителей Москвы и Московской области).
источник
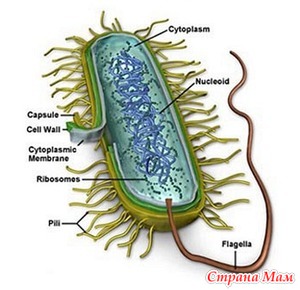
Что такое микоплазмы.
В привычном понимании родителей – это и не микроб, и не вирус, что-то среднее между теми и другими. Это особый паразит, который проникает внутрь клетки, так как сам не имеет своей клеточной стенки, и вольготно он себя чувствует только внутри тела человека. Во внешней среде эти формы микробов существуют недлительно, так как они очень прожорливые и не могут долго находиться без питательных веществ, которые они поедают внутри клеток тела. К воздействию внешних факторов они очень чувствительны, боятся ультразвуковых волн, колебаний температуры, а большинство современных «доместосов» для них страшная и мучительная смерть. Поэтому, заразиться от грязных рук или игрушек микоплазмозом очень сомнительно. А вот от кашляющего ребенка или взрослого – это вполне реальная опасность, хотя многие взрослые являются безмолвным рассадником микоплазм, при этом не имея клинических проявлений.
Микоплазмозы бывают респираторные и половые, вторые для детей менее актуальны, если только это не сексуально активный подросток. Поэтому, большей частью мы будем вести речь о респираторном микоплазмозе. Заражение происходит классическим путем – воздушно-капельно, при этом одним из условий заражения должен стать достаточно длительный контакт – это семья с носителями, группы садика или классы школы. При обследовании на микоплазмоз ребенка и его выявлении с практически 100% вероятностью необходимо лечение всем членам его семьи, кто проживает с ним в одном доме.
Чаще всего микоплазмозы возникают в регионе с умеренным климатом, чаще всего вспышки происходят в межсезонье, когда влажно и достаточно тепло. Микоплазмоз может протекать под маской ОРВИ в эпидемический сезон, и каждые пять-семь лет отмечаются всплески заболеваемости. В основном болеют дошкольники, школьники начальных классов и подростки, редко микоплазмозы возникают в возрасте младше 4 лет. Но самым неприятным в микоплазмозе является его длительный инкубационный период, от момента первичного заражения до начала стадии типичных проявлений может пройти до четырех недель, и обычно зависимость выявляется такого рода – чем дольше происходит стадия инкубации, тем сильнее и активнее будут проявления.
Как развивается микоплазмоз.
Микоплазмы проникают в организм через нос или рот малыша, прикрепляясь на слизистую оболочку. При этом поврежденные клетки эпителия начинают отслаиваться – формируется воспаление. Поражению подвержены носик и горлышко, трахея, но у ослабленных и болезненных детей микоплазмы проникают в бронхи и даже легкие. Иммунитет к микоплазмозу формируется, но он нестойкий и держится лет пять, потом можно заболеть повторно.
Период инкубации составляет одну-две недели, иногда удлиняясь до четырех недель. По большей части инфицирование респираторным микоплазмозом протекает в детском возрасте как острая респираторная инфекция, как пневмония или бронхит. В раннем возрасте инфицирование бывает реже и протекает оно как постепенно развивающаяся респираторная инфекция с умеренными температурными проявлениями и мало выраженными явлениями интоксикации. Также могут быть проявления в виде насморка и сухого кашля, навязчивого и изнуряющего сроком две и более недель. На фоне микоплазменного поражения дыхательной системы могут формироваться негнойные острые отиты – это является самым частым осложнением инфекции.
Дети старшего возраста обычно дают острое начало микоплазменного поражения респираторной системы, при этом быстро развивается токсикоз, иногда настолько выраженный, что формируются явления раздражения коры головного мозга (так называемый нейротоксикоз). Могут возникать головные боли достаточно длительного характера, длящиеся по пять-семь дней, может быть неоднократная рвота, менингеальные знаки, поражение глаз с развитием конъюнктивита, насморк и кашель выражены не сильно. При остром начале заболевание дает повышение температуры до 38 градусов и выше, обычно острый период длится до пяти-восьми дней, в дальнейшем же этот процесс переходит в вялое течение с субфебрильной температурой, которая держится до двух недель.
Но, характер протекания микоплазменной инфекции будет сильно зависеть от особенностей самого организма и иммунной защиты ребенка, возможно развитие кашлевого варианта на фоне практически нормального общего самочувствия или даже безкашлевой вариант течения с незначительными респираторными проявлениями. Микоплазмоз может протекать в вариантах:
— острого ринита,
— острого синусита с поражением пазух носа,
— острого отита,
— острого ларингита.
Типичными для всех этих форм является лихорадочный период в течение четырех-пяти с дальнейшим формированием субфебрилитета на протяжении пары недель.
Важное внимание при микоплазменной инфекции уделяется кашлю, так как при затяжном теении инфекций с кашлем ее подозревают в первую очередь. При микоплазменных поражениях кашель сухой и навязчивый, особенно неприятные его ночные приступы, по характеру кашель напоминает коклюшный. только без тяжелых реприз, сохраняться без лечения может до нескольких месяцев. Постепенно кашель приобретает влажный характер, могут формироваться единичные хрипы над поверхностью бронхов и легких. Иногда на теле ребенка может отмечаться мелкая, непостоянного характера сыпь.
Бронхиты и пневмонии при микоплазмозе.
Одними из типичных процессов при микоплазмозе являются бронхиты, так как бронхи так или иначе могут вовлекаться в воспалительный процесс. При этом бронхиты при микоплазменных инфекциях обычно имеют тенденцию к затяжному течению. При этом рентген легких показывает усиление сосудистого и бронхиального рисунка.
Микоплазменные пневмонии имеют длительный период инкубации, до полутора месяцев, начинаются с острых проявлений и выраженной интоксикации – отказом от еды, головными болями, повторными рвотами, резкой слабостью и вялостью. При этом могут быть немые пневмонии, без наличия хрипов. В случае типичного течения могут выявляться ослабленное дыхание и множественные хрипы разного характера и размера – сухие и влажные.
Симптомами поражения бронхов и легких при микоплазмозе могут быть – сухой и упорный кашель, приступообразного характера, который длится до шести и более недель. При этом отмечаются незначительные проявления нехватки кислорода – нет выраженной одышки, синевы вокруг рта. Постепенно самочувствие улучшается к пяти-восьми дням болезни, но изменение рентгена и выслушиваемые в легких сохраняются до 50 дней. Признаки могут быть непостоянными, могут пропадать на несколько дней и возобновляться снова, но нет ухудшения состояния и признаков дыхательной недостаточности. При пневмонии типичным будет длительное сохранение субфебрильной температуры – до пяти-шести недель.
Параллельно с изменениями в области дыхательной системы могут наблюдаться – боли в области суставов, обычно поражаются один-два крупных сустава, проявляются сыпи в виде мелких точек и красных пятен с неровными краями, увеличение нескольких групп лимфоузлов, поражение почек и увеличение печени с селезенкой.
При проведении анализов крови выявляются лейкоцитоз умеренного характера, нейтрофилы повышены и ускорено СОЭ, такое состояние может быть до трех недель.
Диагностика и лечение.
Диагноз микоплазмоза установить сложно, так как нет специфических анализов и посевов на микоплазмы. Можно обнаружить антигены в крови при иммуноферментном анализе или определении антител к микоплазмам методом ИФА – антитела класса М говорят об острой инфекции, класс G об наличии иммунитета или хронической инфекции.
При лечении считается, что специфические антибиотики необходимы ослабленным детям или с проблемами иммунитета, всем остальным необходимо проведение симптоматической терапии. Но если состояние тяжелое и точно доказана микоплазменная причина болезни, проводят специфическое лечение препаратами, к которым микоплазмы чувствительны – это эритромицин, сумамед, рулид или макропен, ровамицин. Антибиотики дорогие, но для лечения микоплазмы необходимо пролечить всю семью.
Без лечения антибиотиками микоплазмы могут сохраняться в организме в качестве носительства до нескольких месяцев, у взрослых же носительство формируется изначально. При доказанной микоплазменной инфекции дети изолируются на семь дней при проявлениях ОРЗ, при пневмонии на три недели.
источник
«Mикоплазмоз» — довольно распространенный в России диагноз. Наверняка многим из вас ставили этот диагноз и назначали лечение, которое оказывалось безрезультатным. Давайте разбираться, почему.
Диагноза «микоплазмоз» не существует ни в российских официальных документах, ни в международных стандартах и руководствах.
Почему же он так «популярен» в России? Чтобы ответить на этот вопрос, придется немного углубиться в описание микоплазм, которые встречаются у человека.
В организме человека обитает много типов микоплазм, но в половых органах значение имеют два из них, которые сильно отличаются друг от друга:
Уреаплазмы по классификации тоже относятся к микоплазмам, но о них поговорим отдельно.
Mycoplasma genitalium (микоплазма гениталиум) – настоящая инфекция, передаваемая половым путем (ИППП), которую нужно лечить обязательно , если она обнаружена.
Причем лечение назначается двум (и более) партнерам, даже если положительный результат анализа получен для одного партнера. Эта микоплазма может приводить к развитию серьезных осложнений как во время береемнности, так и вне ее.
Для постановки диагноза нужно сдать мазок из влагалища/шейки матки и исследовать его методом ПЦР (или другими молекулярными методами, в России это НАСБА), остальные анализы не несут достоверной информации (поставить диагноз с помощью микроскопии, посева, анализа крови невозможно!).
В России распространенность этой инфекции невелика (1-5% женщин), однако при повялении воспаления в уретре (у мужчин) или шейке матки (у женщин) выполнение анализа для обнаружения/исключения Mycoplasma genitalium обязательно.
Mycoplasma hominis (микоплазма хоминис) – компонент нормальной флоры женщины. Она может обитать и у беременных женщин, не приводя к развитию каких-либо осложнений.
Справедливости ради, нужно сказать, что есть ситуации, в которых микоплазма хоминис участвует в развитии болезни (бактериальный вагиноз, редко – воспаления), но тогда у пациентки есть жалобы (выделения из влагалища, боль внизу живота и т.д.).
В обычной ситуации, если ничего не беспокоит, лечить микоплазму хоминис не надо. Но вот распространенность этой микоплазмы в России может достигать 50% (обычно около 10%).
К сожалению, не все врачи видят разницу между этими двумя типами микоплазм. У многих здоровых женщин (10-50%) обнаруживают микоплазму хоминис и назначают лечение.
Скажу честно, это заблуждение выгодно фармацевтическим компаниям, которые производят препараты для лечения микоплазм, т.к. та микоплазма, которую надо лечить, встречается очень редко, а та, которую не надо, – часто!
Будучи компонентом микрофлоры, микоплазма хоминис достаточно плохо поддается излечению (часто падает ее концентрация, но сама бактерия остается).
Это свойство многих бактерий, в норме обитающих в нашем организме (например, лактобактерии: сильно уменьшить их концентрацию антибиотиками возможно, а вот избавиться совсем – практически нет).
Таким образом получаем очень распространенную “инфекцию”, которая еще и плохо поддается лечению!
Термин “микоплазмоз” невозможно встретить в международных публикациях/руководствах. В последнем руководстве ВОЗ написано, что обследование на микоплазму хоминис нецелесообразно вообще никогда (если она участвует в бактериальном вагинозе, необходимо выявить и лечить бактериальный вагиноз, а не отдельно микоплазму хоминис).
источник
Лечение микоплазмоза
Диагностика микоплазмоза
Диагностика микоплазмоза достаточно сложна — признаков, характерных только для этого заболевания нет, а сами микоплазмы настолько малы, что их невозможно обнаружить при обычной микроскопии. Микоплазмоз обнаруживается либо при мазках, исследуемых методом полимеразно-цепной реакции(ПЦР — ДНК-диагностика ) или методом иммунофлуоресценции, либо по исследованию крови из вены на наличие антител к микоплазме.
Лечение обязательно проводится вместе с половым партнером. Иначе повторное заражение неизбежно — устойчивости к этому заболеванию не возникает.
— Азитромицин — 0,25 г через рот 1 раз в сутки 6 дней
— Доксициклин — 0,1 г через рот 2 раза в сутки 7-10 дней
— Мидекамицин — 0,4 г через рот 3 раза в сутки 7-10 дней
— Миноциклин — 0,1 г через рот 2 раза в сутки 7-10 дней
— Пефлоксацин — 0,6 г через рот 1 раз в сутки 7-10 дней
— Эритромицин — 0,5 г через рот 4 раза в сутки 7-10 дней
Терапия беременных (после 12 недель беременности) осуществляется эритромицином.
При назначении лечения больным микоплазмозом половые партнеры подлежат обследованию,а при обнаружении инфекции — лечению.
Микоплазмы — микроорганизмы, занимающие промежуточное положение между бактериями, грибами и вирусами. Обычно микоплазмы прикрепляются на клетки эпителия — слизистой выстилки кишечного, дыхательного и мочеполового трактов. Паразитируют в клетках хозяина.
Среди достаточно большого количества микоплазм, встречающихся у человека только 4 вида могут при определенных условиях вызвать болезнь. Одна из них — mycoplasma pneumonia — поражает дыхательную систему, вызывая воспалительные заболевания горла, бронхов легких. Остальные три — mycoplasma genitalium, mycoplasma hominis, ureaplasma urealiticum — являются возбудителями мочеполового микоплазмоза, который в настоящее время занимает значительное место среди заболеваний, передающихся половым путем.
ГЕРПЕТИЧЕСКАЯ ИНФЕКЦИЯ (HERPES SIMPLEX)
Герпетическая инфекция—группа заболеваний, обусловленных вирусом простого герпеса, которые характеризуютсятгоражением кожи, слизистых оболочек, центральной нервной системы, а иногда и других органов.
Этиология.Возбудитель относится к семейству герпеса (Herpes viridae). В это семейство входят также вирусы ветряной оспы, опоясывающего лишая, цитомегаловирусы и возбудитель инфекционного мононукяеоза. Содержит ДНК, размеры вириона 100-160 нм. Вирусный геном упакован в капсид правильной формы, состоящий из 162капсомеров Вирус покрыт липидсодержащей оболочкой. Размножается внутрикпеточно, образуя внутриядерные включения. Проникновение вируса в некоторые клетки (например, в нейроны) не сопровождается репликацией вируса и гибелью клетки. Наоборот, клетка оказывает угнетающее влияние и вирус переходит в состояние латенции. Через некоторое время может происходить реактивация, что обусловливает переход латентных форм инфекции в манифестные. По антигенной структуре вирусы простого герпеса подразделяются на два типа. Геномы вирусов 1 и 2 типа на 50% гомологичны. Вирус 1 типа обусловливает преимущественно поражениереспираторных органов. С вирусом простого герпеса 2 типа связано возникновение гениталъного герпеса и генерализованная инфекция новорожденных.
Эпидемиология. Источник инфекции — человек. Возбудитель передается воздушно-капельным путем, при контакте, а генитальный — половым путем. При врожденной инфекции возможна трансплацентарная передача вируса. Герпетическая инфекция широко распространена. У 80-90%взрослых обнаруживают антитела к вирусу простого герпеса.
Патогенез. Воротами инфекции является кожа или слизистые оболочки. После инфицирования репликация вируса начинается в клетках эпидермиса и собственно кожи. Независимо отналичия местных клинических проявлений заболевания, репликация вируса происходит в объеме, достаточном для внедрения вируса в чувствительные или вегетативные нервные окончания. Считается, что вирус или его нуклеокапсид распространяется по аксону к телу нервной клетки в ганглии. Время, необходимое для распространения от ворот инфекции до нервных узлов, у человека неизвестно. Во время первой фазы инфекционного процесса размножение вирусов происходит в ганглии и окружающих его тканях. Затем по эфферентным путям, представленным периферическими чувствительными нервными окончаниями, активный вирус мигрирует, приводя к диссеминированной кожной инфекции. Эффектное распространение вирусов к коже по периферическим чувствительным нервам объясняет факт обширного вовлечения новых поверхностей и высокую частоту новых высыпаний, находящихся на значительном удалении от участков первичной локализации везикул. Это явление характерно как для лице первичным генитальным герпесом, так и для больных орально лабиальным герпесом. У подобных больных вирус можно выделить из нервной ткани, находящейся далеко от нейронов, иннервирующих место внедрения вируса. Внедрение вируса в окружающие ткани обусловливает распространение вируса по слизистым оболочкам.
После завершения первичного заболевания из нервного ганглия не удается выделить ни активный вирус, ни поверхностные вирусные белки. Механизм латентной вирусной инфекции, а также механизмы, лежащие в основе реактивации вируса простого герпеса неизвестны. Факторами реактивации являются ультрафиолетовое облучение, травма кожи или ганглия, а также иммуносупрессия. При исследовании штаммов вируса герпеса, выделенных у больного из различных мест поражения, установлена их идентичность, однако у больных с иммунодефицитами выделенные из разных мест штаммы существенно различались, что свидетельствует о роли дополнительной инфекции (суперинфекции). В формировании иммунитета против вируса герпеса играют роль факторы как клеточного, так и гуморального иммунитета. У лиц с ослабленным иммунитетом латентная инфекция переходит в манифестную, а манифестные формы протекают значительно тяжелее, чем у лиц с нормальной деятельностью иммунной системы.
Симптомы и течение. Инкубационный период продолжается от 2 до 12 дней (чаще 4 дня). Первичная инфекция чаще протекает субклинически (первично-латентная форма). У 10-20% больных отмечают различные клинические проявления. Можно выделить следующие клинические формы герпетической инфекции:
1)герпетические поражения кожи (локализованные и распространенные);
2)герпетические поражения слизистых оболочек полости рта;
3)острые респираторные заболевания;
5)герпетические поражения глаз (поверхностные и глубокие);
6)энцефалиты и менингоэнцефалиты;
7)висцеральные формы герпетической инфекции (гепатит, пневмония, эзофагит и др.);
10)герпес у ВИЧ-инфицированных.
Герпетические поражения кожи. Локализованная герпетическая инфекция обычно сопровождает какое-либо другое заболевание (острое респираторное заболевание, пневмония, малярия, менингококковая инфекция и др.). Герпетическая инфекция развивается в разгар основного заболевания или уже в периоде выздоровления. Частота герпеса при острых респираторных заболеваниях колеблется от 1,4% (при парагриппе) до 13% (при микоплазмозе). Общие симптомы отсутствуют или маскируются проявлениями основного заболевания. Герпетическая сыпь локализуется обычно вокруг рта, па губах, на крыльях носа (herpes labialis, herpes nasalis). На месте высыпания больные ощущают жар, жжение, напряжение или зуд кожи. На умеренно инфильтрированной коже появляется группа мелких пузырьков, заполненных прозрачным содержимым. Пузырьки расположены тесно и иногда сливаются в сплошной многокамерный элемент. Содержимое пузырьков вначале прозрачное, затем мутнеет. Пузырьки в дальнейшем вскрываются, образуя мелкие эрозии, или подсыхают и превращаются в корочки. Может быть наслоение вторичной бактериальной инфекции. При рецидивах герпес поражает, как правило, одни и те же участки кожи.
Распространенное герпетическое поражение кожи может возникнуть в связи с массивной инфекцией, например у борцов при тесном контакте виру пес герпеса втирается в кожу. Описаны вспышки герпетической инфекции у борцов, которыевозникали при наличии у одного из борцов даже небольших герпетических высыпаний. Эта форма (herpes gladiatorum) характеризуется большой зоной поражения кожи. На месте высыпания появляется зуд, жжение, боль. При обширной сыпи отмечают повышение температуры тела (до 38-35°С) и симптомы общей интоксикации в виде слабости, разбитости, мышечных болей. Сыпь локализуется обычно на правой половине лица, а также на руках и туловище. Элементы сыпи могут быть в разных стадиях развития.
Одновременно можно обнаружить везикулы, пустулы и корочки . Могут встречаться крупные элементы с пупковидным вдавлением в центре. Иногда элементы сыпи могут сливаться, образуя массивные корки, напоминающие пиодермию. Такой своеобразный путь передачи герпетической инфекции у спортсменов позволяет думать о возможности аналогичной передачи других инфекционкых агентов, в частности ВИЧ-инфекции.
Варицелиформпое высыпание Капоши (герпетиформная экзема, вакциниформный пустулез) развивается на месте экземы, эритродермии, нейродермита и других хронических заболеваний кожи Герпетические элементы многочисленны, довольно крупные. Пузырьки однокамерные, западают в центре, содержимое их иногда имеет геморрагический характер. Затем образуется корочка, может быть шелушение кожи. На участках пораженной кожи больные отмечают зуд, жжение, напряжение кожи. Увеличены и болезненны регионарные лимфатические узлы. При этой форме нередко наблюдается лихорадка длительностью 8-10 дней, а также симптомы общей интоксикации. Помимо поражения кожи, часто наблюдаются герпетический стоматит и ларинготрахеит. Могут быть поражения глаз чаще в виде древовидного кератита. Особенно эта форматяжело протекает у детей. Летальность достигает 40%.
Герпетические поражения слизистых оболочек полости рта проявляются в виде острого герпетического стоматита или рецидивирующего афтозного стоматита. Острый стоматит характеризуется лихорадкой, симптомами общей интоксикации. На слизистых оболочках щек, нёба, десны появляются группы мелких пузырьков. Больные жалуются на жжение и покалывание в области поражений. Содержимое пузырьков вначале прозрачное, затем мутнеет. На месте лопнувших пузырьков образуются поверхностные эрозии. Через 1-2 нед слизистые оболочки нормализуются. Заболевание может рецидивировать. При афтозном стоматите общее состояние больных не нарушено. На слизистых оболочках полости рта образуются единичные крупные афты (до 1 см в диаметре), покрытые желтоватым налетом.
Острые респираторные заболевания. Вирусы простого герпеса могут обусловить воспаление слизистых оболочек верхних отделов респираторного тракта. От 5 до 7% всех ОРЗ обусловлено герпетической инфекцией. Герпетическое поражение глотки про-явля§тся в виде экссудативных или язвенных изменений задней стенки глотки, а иногда и миндалин. У многих больных (около 30%), кроме того, могут поражаться язык, слизистая оболочка щек, а также десны. Однако чаще всего по клиническим проявлениям герпетические трудно отличить от ОРЗ другой этиологии.
Генитальный герпес представляет особую опасность у беременных, так как обусловливает тяжелую генерализованную инфекцию новорожденных. Может способствовать таюк е в озникн овению рака шейки матки. Генитальный герпес может быть обусловлен вирусом простого герпеса как 2, так и 1-го типа. Однако генитальный герпес, вызванный типом 2, рецидивирует в 10 раз чаще, чем герпес, обусловленный вирусом типа 1. Наоборот, герпетическое поражение слизистой оболочки полости рта и кожи лица, вызванное вирусом типа 1, рецидивирует чаще, чем вирусом типа 2. В остальном, по своим проявлениям, заболевания, вызванные первым или вторым типом, не различаются. Первичная инфекция иногда протекает в виде острого некротического цервицита. Характеризуется умеренным повышением температуры тела, недомоганием, мышечными болями, дизурическими явлениями, болями в нижних отделах живота, симптомами вагинита, увеличением и болезненностью паховых лимфатических узлов. Характерно двухстороннее распространение сыпи на наружныхполовых органах. Элементы сыпи полиморфны — встречаются везикулы, пустулы, поверхностные болезненные эрозии. Шейкаматки и уретра вовлекаются в процесс у большинства женщин (80%) с первичной инфекцией. Генитальный герпес, возникший у лиц, перенесших ранее инфекцию вирусом герпеса 1-го типа, реже сопровождаются системными поражениями, изменения кожи у них заживают быстрее, чем при первичной инфекции в виде генитального герпеса. Проявления генитального герпеса, вызванного вирусом типа 1 и типа 2, весьма сходны. Однако частота рецидивов в области пораженных половых органов существенно различается. При генитальном герпесе, вызванном вирусом типа 2, у 80% больных в течение года отмечаются рецидивы ‘(в среднем около 4 рецидивов), тогда как при генитальном герпесе, вызванном вирусом типа 1, рецидивы наступают лишь у половины больных и не более одного рецидива за год. Следует отметить, что вирус простого герпеса удавалось выделить из уретры и из мочи мужчин и женщин даже в тот период, когда отсутствовали высыпания на наружных половых органах. У мужчин генитальный герпес протекает в виде высыпаний на половом члене, уретрита, а иногда простатита.
Встречаются ректальные и перианальные герпетические высыпания, обусловленные вирусами герпеса 1 и 2 типов, в частности у мужчин-гомосексуалистов. Проявлениями герпетического проктита служат боли в аноректальной области, тенезмы, запор, выделения из прямой кишки. При ректороманоскопии можно выявить гиперемию, отек и эрозии на слизистой оболочке дистадьных отделов кишки (на глубину около 10 см). Иногда эти поражения сопровождаются парестезией в сакральной области, импотенцией, задержкой мочи.
Герпетическое поражение глаз наблюдается чаще у мужчин в возрасте 20-40 лет. Это одна из наиболее частых причин рогович-ной слепоты. Различают поверхностные и глубокие поражения. Они могут быть первичными и рецидивирующими. К поверхностным относят первичный герпетический кератоконъюнктивит, поздний древовидный кератит, эпителиоз и герпетическую краевую язву роговицы, к глубоким —дисковидный кератит, глубокий кератоирит, паренхиматозный увеит, паренхиматозный кератит, глубокую язву с гипопионом. Заболевание склонно к рецидивирующему течению. Может обусловить стойкое помутнение роговицы. Офтальмогерпес иногда сочетается с поражением тройничного нерва.
Герпетический энцефалит. Герпетическая инфекция является наиболее частой причиной спорадических острых вирусных энцефалитов в США (до 20% энцефалитов обусловлено герпетической инфекцией). Чаще заболевают лица в возрасте от 5 до 30 лет и старше 50 лет. Почти во всех случаях (свыше 95%) герпетические энцефалиты бывают обусловлены вирусом типа 1. У детей и лиц молодого возраста уже первичная инфекция может привести к развитию энцефалита. У детей энцефалит также может быть составной частью генерализованной герпетической инфекции и сочетаться со множественными висцеральными поражениями.
В большинстве случаев у взрослых больных вначале появляются признаки герпетического поражения кожи и слизистых оболочек и лишь потом развиваются симптомы энцефалита. Нередко штаммы вируса герпеса, выделенные из ротоглотки и из тканей мозга, отличаются друг от друга, что свидетельствует о реинфекции, однако чаще причиной энцефалита является реактивация латентной инфекции, локализующейся в тройничном нерве.
Клиническими проявлениями герпетического энцефалита является быстрое повышение температуры тела, появления симптомов общей интоксикации и очаговых явлений со стороны центральной нервной системы. Течение болезни тяжелое, летальность (без применения современных этиотропных средств) достигала 30%. После перенесенного энцефалита могут быть стойкие резидуальные явления (парезы, нарушения психики). Рецидивы бывают редко.
Герпетический серозный менингит (0,5-3% всех серозных менингитов) развивается чаще у лиц с первичным генитальным герпесом. Повышается температура тела, появляется головная боль, светобоязнь, менингеальные симптомы, в спинномозговой жидкости умеренный цитоз с преобладанием лимфоцитов. Болезнь протекает относительно легко. Через неделю признаки болезни проходят. Иногда наблюдались решдивы с повторным появлением менингеальных признаков.
Висцеральные формы герпетической инфекции чаще проявляются в виде острых пневмоний и гепатита, может поражаться слизистая оболочка пищевода. Висцеральные формы являются следствием вирусемии. Герпетический эзофагит может быть следствием распространения вируса из ротоглотки или проникновения вируса в слизистую оболочку по блуждающему нерву (при реактивации инфекции). Появляются загрудинные боли, дисфа-гия, снижается масса тела. При эндоскопии выявляется воспаление слизистой оболочки с образованием поверхностных эрозий преимущественно в дистальном отделе пищевода. Однако такие же изменения могут наблюдаться при поражениях пищевода химическими веществами, при ожоге, при кандидозе и др.
Герпетическая пневмония является результатом распространения вируса из трахеи и бронхов на легочную ткань. Пневмония возникает часто при активации герпетической инфекции, что наблюдается при снижении иммунитета (прием иммунодепрессантов и др.). При этом почти всегда наслаивается вторичная бактериальная инфекция. Болезнь протекает тяжело, летальность достигает 80% (у лиц с иммунодефицитами).
Герпетический гепатит также чаще развивается у лиц с ослабленной иммунной системой. Повышается температура тела, появляется желтуха, повышается содержание билирубина и активность сывороточных аминотрансфераз. Нередко признаки гепатита сочетаются с проявлениями тромбогеморрагического синдрома, доходящего до развития диссеминированного внутрисосудистого свертывания.
Из других органов, которые могут поражаться при вирусемии, наблюдалось поражение поджелудочной железы, почек, надпочечников, тонкого и толстого кишечника.
Герпес новорожденных возникает в результате внутриутробного инфицирования преимущественно вирусом герпеса типа 2. Протекает тяжело с распространенными поражениями кожи, слизистых оболочек полости рта, глаз и центральной нервной системы. Поражаются также внутренние органы (печень, легкие). В большинстве случаев (у 70%) герпетическая инфекция протекает генерализованно с вовлечением в процесс головного мозга. Летальность (без этиотропной терапии) равна 65% и лишь у 10% в дальнейшем развитие протекает нормально.
Генерализованная герпетическая инфекция может наблюдаться не только у новорожденных, но и у лиц с врожденными или приобретенными иммунодефицитами (больные лимфогранулематозом, новообразованиями, получающие химиотерапию, больные гематологическими заболеваниями, лица, длительно получающие кортикостероиды, иммунодепрессанты, а также ВИЧ-инфицированные). Болезнь характеризуется тяжелым течением и поражением многих органов и систем. Характерны распространенные поражения кожи и слизистых оболочек, развитие герпетического энцефалита или менингоэнцефалита, гепатита, а иногда и пневмонии. Заболевание без использования современных противовирусных препаратов чаще заканчивается летальным исходом.
Герпесу ВИЧ-инфицированных развивается обычно в результате активации имевшейся латентной герпетической инфекции, при этом заболевание быстро приобретает генерализованный характер. Признаками генерализации является распространение вируса по слизистой оболочке из полости рта на слизистую оболочку пищевода, трахею, бронхи с последующим развитием герпетической пневмонии. Признаком генерализации является также появление хориоретинита. Развивается энцефалитили менингоэнцефалит. Поражения кожи захватывают различные участки кожи. Герпетическая сыпь обычно не исчезает, на месте герпетических поражений формируются изъязвления кожи. Герпетическая инфекция у ВИЧ-инфицированных не имеет тенденции к самопроизвольному излечению.
Диагноз и дифференциальный диагноз.Распознавание герпетической инфекции в типичных случаях основывается на характерной клинической симптоматике, т. е. когда имеется характерная герпетическая сыпь (группа мелких пузырьков на фоне инфильтрированной кожи). Для подтверждения диагноза используются методы выделения (обнаружения) вируса и серологические реакции для выявления антител. Материалом для выделения вируса от больного человека могут служить содержимое герпетических пузырьков, слюна, соскобы с роговицы, жидкость из передней камеры глаза, кровь, спинномозговая жидкость, кусочки биопсированной шейки матки, цервикальный секрет; при вскрытии берут кусочки мозга и различных органов.
Внутриядерные вирусные включения можно обнаружить при микроскопии окрашенных по Романовскому-Гимзе соскобов основания везикул. Однако такие включения обнаруживаются лишь у 60% больных герпетической инфекцией, кроме того, их трудно дифференцировать от аналогичных включений при ветряной оспе (опоясывающем лишае). Наиболее чувствительным и достоверным методом является выделение вируса на культуре тканей. Серологические реакции (РСК, реакция нейтрализации) имеют малую информативность. Нарастание титра антител в 4 раза и более можно выявить лишь при острой инфекции (первичной), при рецидивах лишь у 5% больных отмечается нарастание титра. Наличие положительных реакций без динамики титров можно выявить у многих здоровых людей (за счет латентной герпетической инфекции).
Лечение. Герпетическая инфекция во всех клинических формах поддается воздействию противовирусных препаратов. Наиболее действенным из них является Зовиракс (Zoviraxum). Синонимы: Aciclovir, Виролекс. Американские врачи, имеющие наибольший опыт применения противогерпетических препаратов, разработали схемы лечения больных различными формами герпетической инфекции Corey, 1989,1994).
L Герпетическое поражение кожи и слизистых оболочек. А Больные с ослабленным иммунитетом:
1. Остропротекающий первый или повторный эпизоды болезни: ацикловир внутривенно в дозе 5 мг/кг каждые 8 ч или ацикловир перорально по 200 мг 5 раз в сутки в течение 7-10 дней — ускоряет и уменьшает выраженность болей. При локальных наружных пора-жениях эффективны могут быть аппликации ацикловира в виде 5% мази 4-6 раз в сутки;
2. Профилактика реактивации вируса: ацикловир внутривенно в дозе 5 мг/кг каждые 8 ч или перорально по 400 мг 4-5 раз в сутки — предотвращает рецидивы заболевания в период повышенного риска, например в ближайшем посттрансплантационном периоде. Б. Больные с нормальным иммунитетом:
1. Герпетическая инфекция половых путей:
а) Первые эпизоды: ацикловир перорально по 200 мг 5 раз в сутки в течение 10- 14 дней. В тяжелых случаях или при развитии неврологических осложнений, таких как асептический менингит, ацикловир вводить внутривенно в дозе 5 мг/кг каждые 8 ч в течение 5 дней. Местно при поражении шейки матки, уретры или глотки аппликации 5% мази или крема 4-6 раз в сутки в течение 7-10 дней;
б) Рецидивирующая герпетическая инфекция половых путей: ацикловир перорально по 200 мг 5 раз в сутки в течение 5 дней—незначительно укорачивает период клинических проявлений и выдел ения вируса во внешнюю среду. Не рекомендуют использовать его во всех случаях;
в) Профилактика рецидивов: ацикловир перорально ежедневно по 200 мг в капсулах 2-3 раза в сутки — предотвращает реактивацию вируса и рецидив клинических симптомов (при частых рецидивах использование препарата ограничивается 6-месячным курсом).
2. Герпетическая инфекция ротовой полости и кожи лица:
а) Первый эпизод: эффективность перорального применения ацикловира до настоящего времени еще не изучена;
б) Рецидивы: местное применение ацикловира не имеет клинического значения, пероральный прием ацикловира не рекомендуется.
3. Герпетический панариций, исследований по изучению противовирусной химиотерапии до настоящего времени не проводилось.
4. Герпетический проктит: ацикловир перорально по 400 мг 5 раз в сутки — уменьшает длительность течения болезни Больным с ослабленным иммунитетом или при тяжелых инфекциях рекомендуется внутривенное введение ацикловира в дозе 5 мг/кг каждые 8 ч. В. Герпетическая инфекция глаз:
1. Острый кератит: целесообразно местное применение трифлюоротимидина, видарабина, йодоксуридина, ацикловира и интерферона. Местное введение стероидов может усугубить течение заболевания Е Герпетическая инфекция центральной нервной системы:
А Герпетический энцефалит: ацикловир внутривенно в дозе 10 мг/кг каждые 8 ч (30 мг/кг в сутки) в течение 10 дней или видарабин внутривенно в дозе 15 мг/кг в сутки (снижает смертность). Предпочтительнее ацикловир Б. Асептический герпетический менингит: системная антивирусная терапия не изучена. При необходимости внутривенного введения назначают ацикловир по 15-30 мг в сутки. Ш. Герпетическая инфекция новорожденных: внутривенно видарабин 30 мг/кг в сутки или ацикловир 30 мг/кг в сутки (данные о переносимости новорожденными такой высокой дозы видарабина имеются). W. Герпетическое поражение внутренних органов
А Герпетический эзофагит. следует рассмотреть возможность системного введения ацикловира 15 мг/кг в сутки или видарабина 15 мг/кг в сутки.
Б. Герпетическая пневмония: нет данных контролируемых исследований; следует рассмотреть возможность системного введения ацикловира 15 мг/кг в сутки или видарабина 15 мг/кг в сутки.
V.Диссеминированная герпетическая инфекция: нет данных контролируемьк исследований, следует рассмотреть возможность внутриннего введения ацикловира или видарабина. Убедительных данных, что такая терапия приведет к снижению смертности, нет.
VI.Мультиформная эритема в сочетании с герпетической инфекцией, отдельные наблюдения свидетельствуют о том, что пероральный прием капсул ацикловира 2-3 раза в день подавляет мультиформную эритему.
Эффективность противовирусной терапии выше при раннемначале лечения и у лиц молодого возраста. Прогноз зависит от клинической формы герпетической инфекции. Он неблагоприятен при генерализованных формах у новорожденных, у лиц с ослабленным иммунитетом, при герпетических энцефалитах и поражениях внутренних органов.
Профилактика и мероприятия в очаге.Для предупреждения воздушно-капельного распространения инфекции следует проводить комплекс мероприятий как при ОРЗ(см. Грипп).Соблюдать меры предосторожности для профилактики инфицирования новорожденных. Для предупреждения генитального герпеса используют презервативы, но при наличии высыпаний этого может оказаться недостаточно. Разрабатывается убитая вакцина для профилактики рецидивов герпетической инфекции. Эффективность ее еще недостаточно изучена.
ГЕРПЕС ПРОСТОЙ (Herpes simplex)
Определение.Вирусное заболевание с появлением болезненных пузырьков на коже, слизистых оболочках или роговице, склонное к генерализации с развитием энцефалитов и пневмоний.
Этиология и патогенез.Известно более 80 представителей семейства герпес-вирусов (Herpesviridae), часть из них (8 серотипов) выделены у человека и вызывают у него ряд заболеваний. Вирус простого герпеса относится к роду Herpes simplex virus (HSV) и подразделяется на типы 1 и 2 (ВПГ-1 и ВПГ-2). Вирусы герпеса содержат ДНК и быстро размножаются в пораженных клетках, активно разрушают их, долго сохраняются в латентной форме в нервных ганглиях и вызывают поражения кожи и слизистых оболочек различной локализации. Вирусы быстро инактивируются под воздействием нагревания, ультрафиолетовых лучей, но длительно сохраняются при низких температурах, устойчивы к воздействию ультразвука, повторного замораживания и оттаивания, но чувствительны к воздействию эфира.
В организм человека вирус проникает через кожные покровы и слизистые оболочки и пожизненно сохраняется в клетках околопозвоночных нервных ганглиев. Рецидивы заболевания чаще возникают на фоне иммунодефицита, поэтому рецидивирующий простой герпес рассматривается как СПИД-индикаторное состояние и требует обследования больного на антитела к ВИЧ. Вирус обладает эпителиотропностью, при поражении слизистой оболочки и кожи образуются везикулы, затем язвочки и корочки. При генерализованных формах вследствие выраженной вирусемии (как правило, у лиц с тяжелым иммунодефицитом) образуются очаги некрозов в центральной нервной системе, печени, надпочечниках, селезенке, легких, пищеводе, почках и костном мозге.
Эпидемиология.Резервуар и источник инфекции — человек (больной или носитель). Возбудитель может выделяться очень долго.
Механизм передачи — аэрозольный, путь передачи — воздушно-капельный. Возможны половой путь передачи, а также трансплацентарная передача вируса и заражение во время родов.
Проявления эпидемического процесса. Болезнь распространена повсеместно, как правило, в латентной форме. По данным ВОЗ, заболевания, вызываемые ВПГ, занимают 2-е место (15,8%) после гриппа и ОРВИ (35,8%) как причина смерти от вирусных инфекций. У 80—90% взрослых людей обнаруживаются антитела к ВПГ. Различные провоцирующие факторы (переохлаждение, стресс, травма, сопутствующее заболевание, лечение кортикостероидами, иммунодепрессантами, радиоактивное облучение и другие иммунодефицитные состояния) способствуют переходу инфекции из латентного состояния в манифестную форму. Заболеваемость выше осенью и зимой и не зависит от пола или профессии. Имеется конституциональная предрасположенность к герпетической инфекции, выражающаяся в постоянных рецидивах инфекции орофарин-геальной или генитальной локализации. Частота врожденных уродств, связанных с вертикальной передачей вируса, наибольшая при первичном инфицировании беременных, особенно в первые 20 нед беременности. Очень часто инфицирование плода происходит во время родов (85% случаев).
Клиника.Первичная инфекция в большинстве случаев (до 80% и более) протекает бессимптомно. При ее клинических проявлениях встречаются следующие варианты.
Первичный герпетический гингивостоматит и фарингит (заражение происходит в раннем детском возрасте) проявляются лихорадкой с выраженными признаками токсикоза, болями в горле, отеком и эритемой глотки. Везикулы появляются на слизистой оболочке рта и глотки, быстро изъязвляются и увеличиваются в количестве, захватывая слизистые оболочки мягкого нёба, щек, языка, дна полости рта, губ. Наблюдаются кровоточивость и зловонное дыхание. Боли сопровождаются слюнотечением, одновременно увеличиваются и становятся болезненными шейные лимфатические узлы.
Первичный генитальный герпес — один из частых вариантов инфекции. Он может протекать бессимптомно, с длительным сохранением вируса в мочеполовой системе у мужчин или в канале шейки матки у женщин. Описание клинических проявлений генитального герпеса представлено ниже (см. Возвратный генитальный герпес).
Первичный герпетический кератоконъюнктивит протекает в виде одностороннего конъюнктивита с регионарной аденопатией, древовидного кератита, иногда с пятнистым помутнением роговицы.
Герпетическая экзема сопровождается диффузной сыпью, похожей на сифилитическую, быстрым появлением элементов в атонических местах (верхняя часть туловища, шея, голова), высокой лихорадкой, местным отеком, лимфа-денопатией. Везикулы могут иметь пупкообразное вдавление, превращаться в дальнейшем в геморрагические корочки или становиться пустулами.
Возвратные заболевания (рецидивирующий герпес) могут проявляться в различных вариантах.
Герпес губ. Провоцирующими моментами могут быть избыточная инсоляция, лихорадка, травма, менструации, стресс. До появления везикул возникают боль, жжение, зуд, а через 6—48 ч поверхность слизистой оболочки изъязвляется, покрывается корочкой. Весь процесс длится 1—2 нед.
Глазной герпес рецидивирует в виде кератита, блефарита или кератоконъюнктивита, сопровождается образованием древовидных язв, уменьшением роговичной чувствительности, снижением остроты зрения.
Возвратный генитальный герпес у мужчин протекает в виде везикулезных высыпаний на внутреннем листке крайней плоти, в бороздке, на головке и стволе полового члена. Процесс может распространяться на уретру и мочевой пузырь. Высыпания сопровождаются жжением, болезненностью при мочеиспускании и половом акте. Развивается регионарная паховая лимфаденопатия. У женщин генитальный герпес может протекать бессимптомно или в виде вульвовагинитов, сальпингитов, уретритов, эндометритов. Беспокоят зуд и жжение в области половых органов. Морфологические элементы могут быть представлены эритематозными папулами, везикулами, при клинически выраженных формах — мокнущими язвами. Общетоксические явления при генитальном герпесе выражены нерезко и представлены недомоганием, познабливанием, субфебрилитетом. При тяжелом течении генитального герпеса развиваются эрозивно-язвенные поражения, отек кожи, лихорадка с выраженными признаками интоксикации.
Лабораторная диагностика.Возможно исследование мазков-отпечатков с поврежденной поверхности с обнаружением в них многоядерных гигантских клеток с внутриклеточными включениями Cowdria типа А. В ряде случаев ставят РСК в парных сыворотках, при этом нарастание титра антител в 4 раза и более говорит о первичной герпетической инфекции. По современным данным, выделение культуры вируса герпеса не дает представления об активности процесса.
Лечение.Используется местная терапия — холодные компрессы с буровской жидкостью, крем зовиракс (5% ацикловир). Мази, содержащие кортикостероиды, противопоказаны. Рекомендуется ацикловир по 0,2 г 5 раз в день в течение 5—10 дней или другие противовирусные препараты. При часто рецидивирующих формах герпеса в стадии ремиссии применяют иммуномодуляторы (тималин, Т-активин, пентоксил и др.), растительные адаптогены (настойки женьшеня, китайского лимонника, элеутерококка, аралии и т.д.), а также вакцинотерапию по специальным схемам.
Профилактика и меры борьбы.Для предупреждения воздушно-капельного распространения инфекции рекомендован тот же комплекс мероприятий, что и при ОРВИ. Профилактика генитального герпеса осуществляется теми же способами, что и при других болезнях, передаваемых половым пугем. Для профилактики рецидивов рекомендовано внутрикожное введение инактивированной герпетической вакцины. В ряде случаев высокоэффективны применение иммуномодуляторов и противогерпетического гамма-глобулина. Мероприятия в очаге инфекции не регламентированы.
Эпидемиологический надзорвключает в себя оценку распространенности инфекции среди различных слоев населения, определение групп риска, серо-эпидемиологический мониторинг.
Дата добавления: 2014-01-04 ; Просмотров: 1092 ; Нарушение авторских прав? ;
Нам важно ваше мнение! Был ли полезен опубликованный материал? Да | Нет
источник