Различного рода кожные высыпания могут появиться на теле человека в самый неподходящий момент. Сыпь на локтях встречается довольно редко, поэтому ее появлению не предают особого значения. Однако высыпания в этом месте могут возникнуть по достаточно разным причинам и сигнализировать о каком-либо серьезном заболевании.
Так, сыпь может появиться вследствие аллергической реакции, воспаления, инфекции или повреждения кожных покровов. Лечение стоит начинать только после выяснения первопричины болезни, во избежание рецидивов и осложнений.
Кожные высыпания могут появиться на любом участке тела, но некоторые болезни характеризуются сыпью именно на внутренней или внешней стороне локтя. К ним относятся:
- Экзема. Болезнь характеризуется появлением большого количества мелких прыщей, которые представляет собой пузырьки, наполненные жидкость. Спустя какое-то время пузыри лопаются и жидкость вытекает, вызывая сильный зуд и шелушение в этой области. Место высыпания может кровоточить. Чаще всего экзема появляется на внутренней стороне локтя или на коленях.
- Псориаз. Заболевание, которое полностью вылечить на данный момент невозможно. Псориаз проявляется покраснением, шелушением и высыпаниями на сгибе локтя. При отсутствии лечения сыпь имеет тенденцию к росту и распространению на еще неповрежденные участки кожи. Помимо сыпи псориаз имеет характерное для него проявление – чешуйки серебристого цвета, которые легко снимаются при механическом воздействии.
- Атопический дерматит. Хроническое заболевание, имеющее аллергическую природу. Причину появления ученые еще до конца не выяснили, но чаще всего высыпания вызывает контакт с аллергеном, например, при контакте с шерстью животного. Локализуется болезнь на внутренней поверхности локтя или на коленях. В области поражения появляются прыщи, наполненные жидкостью и склонные к сильному зуду.
- Кольцевидная гранулема. Хроническая болезнь, которой в наибольшей степени подвержены представительницы прекрасного пола. Впервые симптомы проявляютсяв достаточно раннем возрасте. При кольцевидной гранулеме появляется сильная сыпь на локтях. Однако особой опасности для жизни не представляет и скорее, просто приносит дискомфорт и неудобства.
- Микоз. Грибковое заболевание, появляющееся в местах с повышенной влажностью. Локализуется чаще всего на коленях и локтях с внутренней стороны, между пальцами и в области паха. При микозе кожный покров покрывают целые пятна, состоящие из мелких прыщей.
- Другие причины появления высыпаний. Кожная сыпь на локтях и коленях может возникнуть вследствие плохой гигиены или чрезмерной чистоплотности, употребления медикаментозных средств, нахождения в специфической среде, постоянных стрессов, иммунных или гормональных нарушений, болезней внутренних органов.
В первую очередь врач-дерматолог визуально изучает природу высыпаний.
Многие болезни схожи своими проявлениями, в том числе сыпь на локтях и коленях может появляться при совершенно разных болезнях. Но, чтобы начать лечение и избежать повторного заражения, необходимо выяснить точную причину сыпи. Для этого специалисты проводят ряд диагностических процедур, начиная со сбора анамнеза и заканчивая лабораторными исследованиями.
В случае появления необычных пятен, прыщей с внутренней и внешней стороны локтя или на коленях, необходимо обратиться к врачу-дерматологу. Если было выявлено, что сыпь появилась по причине заболевания внутренних органов, то больному также будет рекомендовано посещения гастроэнтеролога и терапевта. После установления точных причин высыпаний больному назначается лечение.
Местное лечение сыпи заключается в нанесении мази, которую прописал врач.
При выявлении экземы больному, в первую очередь, назначаются успокаивающие препараты. Для местного лечения и устранения симптомов могут использоваться мази:
- гидрокортизоновая мазь;
- преднизолоновая мазь;
- мазь «Содерм»;
- цинковая мазь;
- Адвантан;
Лечение псориаза и устранение симптомов подразумевает под собой длительную терапию, в которую входит:
- использование мазей и кремов (Дайвобет, Акрустал, Элоком, мазь Вишневского);
- прием витаминов;
- специальная диета;
- фотохимиотерапия.
Если причиной высыпаний стала аллергическая реакция, то сначала выявляют аллерген специальными тестами. Помимо избавления от его воздействия назначаются лекарственные препараты, которые эффективно устраняют высыпания и кожный зуд. К таким препаратам относятся:
При диагностировании кольцевидной гранулемы лечение проводят следующими методами:
- в случае наличия сопутствующих заболеваний (инфекций, воспалений) проводят их лечение;
- назначаются средства, улучшающие микроциркуляцию – Токоферол, Ретинол;
- иногда место высыпания обкалывают с использованием Дапсона или Ацетонида;
- назначаются мази с высоким содержанием топических стероидов;
- используют лечение холодом.
При микозе назначаются противогрибковые препараты, которые используются как перорально, так и местно:
Любое лечение необходимо проводить после консультации специалиста и прохождения необходимого обследования. Не рекомендуется использование мазей без назначения врача, потому как некоторые болезни проявляются схожим образом и без необходимых анализов самостоятельное лечение может быть неэффективным и даже опасным.
источник
У ребенка и взрослого человека кожа в области коленок и локтей более тонкая, чувствительная и сухая, чем в других местах. По этой причине на ней чаще возникает раздражение и аллергические реакции. Появление зуда, покраснения, отека может развиваться вследствие гиперсенсибилизации организма. Поэтому аллергия на сгибе локтя у ребенка требует особого подхода к лечению.
Причины появления сыпи на локтях и коленях бывают разные, но, вероятнее всего, они имеют отношение к аллергии.
Не стоит упускать из внимания, что похожая симптоматика может свидетельствовать о наличии инфекционного заболевания (краснухи или ветряной оспы). Одновременно происходит повышение температуры, появляются признаки интоксикации, а высыпания распространяются по всему телу.
Сыпь по типу аллергии на сгибе рук указывает иногда и на другие заболевания. Одностороннее покраснение кожи такой локализации бывает после укусов насекомых. Но чаще всего отклонение наблюдается (как у взрослых, так и у детей) в результате контакта нежной и чувствительной кожи с различными веществами. Проявления контактной аллергии у грудничка наглядно демонстрирует фото.
Причины подобной реакции у ребенка:
- контакт с химическим моющим средством или стиральным порошком,
- синтетическая или шерстяная одежда,
- нарушение питания, использование в пищу определенных продуктов (цитрусовые, клубника, шоколад),
- введение нового прикорма,
- неправильное питание матери в период грудного вскармливания,
- использование ряда лекарственных средств.
У самых маленьких заболевание проявляется при отсутствии грудного кормления, когда ребенок вынужден с рождения питаться искусственной смесью.
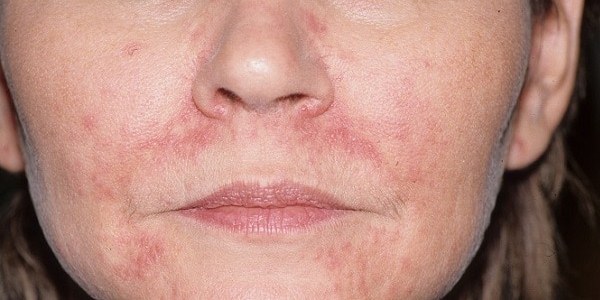
Симптомы аллергии различаются, в зависимости от того, какой причиной они вызваны. Иногда краснота и высыпания проявляются не только на сгибе локтя или колена, но и на лице у подростка или грудничка, а также в области туловища и других частях тела.
На внутренней поверхности локтя реакция чаще всего возникает в результате контакта с определенным веществом. А на внешней стороне обычно наблюдается ответ организма на пищевые продукты.
Основные общие проявления аллергических высыпаний:
- интенсивный зуд, сухость кожи и шелушение,
- мелкие трещины,
- незначительно выраженный отек,
- папулезная и пустулезная сыпь, которая сильно чешется.
Следует вспомнить о том, что дерматологи рекомендуют проверять косметические лекарственные средства путем нанесения их на локтевой сгиб.
Такая локализация выбирается не просто так. Чувствительная кожа в этом месте сразу покажет наличие гиперсенсибилизации организма к определенному веществу.
Прежде чем начинать лечение, следует убедиться в точности диагноза. Высыпания покраснения и пятна в области локтей могут проявляться и при других патологических состояниях, требующих иного подхода к терапии, поэтому следует проводить дифференциальную диагностику.
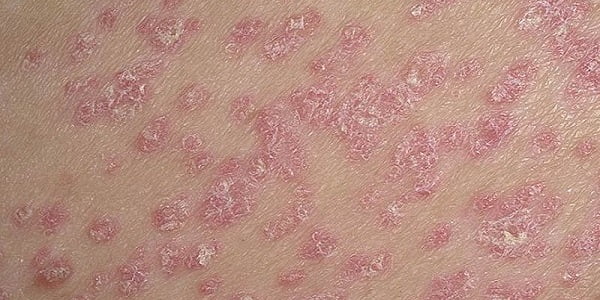
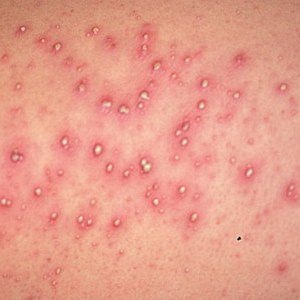
Если высыпание связано с псориазом, то нужно внимательно осмотреть больного. Образования на кожном покрове в этом случае обычно занимают большую площадь (скорее всего, поражению будет подвергнута вся рука). Сыпь имеет вид красных пятен, на поверхности которых находятся белые корочки. На ощупь они шершавые, грубые и немного приподняты над поверхностью. Нередко отмечается двухстороннее поражение. Типичную псориатическую сыпь можно увидеть на фото ниже.
Чешуйчатые образования могут сильно шелушиться и требуют применения увлажняющих и смягчающих средств.
При поражении кожи паразитическими грибками пятнышки обычно небольшого размера, имеют розовый оттенок с возвышением в центре. Эти высыпания в некоторых случаях могут выглядеть как кожа после ожога. Возникает такое отклонение в результате развития грибковой флоры и требует немедленного лечения. Тяжелые формы микоза могут оставлять после себя обезображенные рубцы.
Гранулематозные изменения возникают при воспалении с разрастанием соединительной ткани. При патологическом гранулематозе поражается рот, обнаруживаются узелки соединительной ткани в области паха, на половых органах.
Причинами таких поражений обычно являются инфекционные заболевания:
Перед началом лечения нужно обратиться к врачу для прохождения полного обследования и постановки точного диагноза.
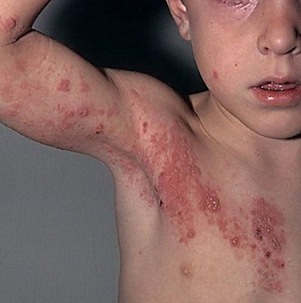
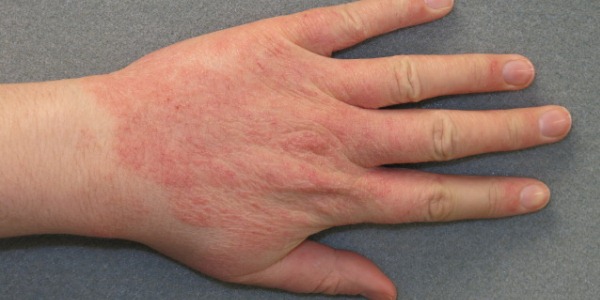
Общие принципы терапии заключаются в том, чтобы выявить аллерген и устранить контакт с ним. Когда высыпания занимают большую площадь, сопровождаются сильнейшим зудом и дискомфортом, то лучше всего сразу обратиться к врачу. При отсутствии правильного лечения аллергия у детей может проявиться и на лице, как на фото ниже.
Схема лечения при таких отклонениях заключается в приеме антигистаминных средств, которые подавляют действие гистамина, вырабатываемого в области поражения. Это может быть таблетированная форма, сиропы и мази для местного использования.
- Препаратами первого поколения снимают аллергические проявления и помогают успокоить нервную систему за счет седативного эффекта. К таким средствам относится Димедрол, Диазолин, Фенкарол, Псило-бальзам (мазь на основе димедрола).
- Препараты второго поколения имеют меньше побочных действий и могут вызывать сонливость только у детей. Это — Цетрин или Зодак. Последнее средство используется у малышей от одного года, для них оно выпускается в виде капель.
- Третье поколение антигистаминов не вызывает привыкания или сонливости. К тому же они имеют более длительное действие. Чаще всего назначаются Телфаст и Эриус.
Очень эффективным средством являются мази с кортикостероидами (Элоком, Адвантан). Но поскольку эти препараты обладают множественными побочными эффектами, то использовать их следует только по совету врача.
Контактный дерматит лучше всего лечить с применение местных средств. Использование системных препаратов целесообразно при попадании раздражителя с пищей или через органы дыхания.
Лечение ребенка при аллергическом высыпании на сгибах локтей также должно начинаться с исключения аллергена. В отличие от взрослого человека, иммунитет малыша находится в стадии становления, только к трем годам он считается сформированным. Поэтому не всегда возможно обнаружить вещество или продукта питания, вызывающий патологическое раздражение, с помощью исследования в лаборатории.
Первыми под подозрение попадают новые продукты прикорма и косметические средства по уходу за кожей. Если ребенок пьет материнское молоко, то женщине следует исключить из собственного рациона сдобу, молочные продукты, шоколад и кофе для профилактики очередного высыпания. В детской комнате необходимо проводить влажную уборку ежедневно.
Если малыш старшего возраста питается с общего стола, то требуется ввести гипоаллергенную диету с исключением продуктов с содержанием какао, сладостей, красных ягод и овощей. Одновременно с диетой можно дать сорбенты, которые выведут вещества, вызывающие аллергию. Лучше всего применить Смекту или Полисорб.
В очень редких случаях грудному малышу могут выписать антигистаминные препараты, но родителям следует учитывать, что они от аллергии не излечивают, а только временно избавляют от ее симптоматики.
Для купирования опасного состояния у новорожденных применяются Тавегил, Димедрол. Эти же средства можно принимать женщине во время грудного кормления.

Эффективными средствами для снятия симптомов являются народные препараты. Вот некоторые из них:
- Настой зверобоя для примочек. Одна большая ложка сырья на стакан кипятка, процедить после полного остывания. После фильтрации смазывать пораженное место или прикладывать бинт, смоченный в лечебной жидкости, на 2—3 часа.
- Детям после трех лет рекомендуется применять мазь. Для нее нужно растопить 60 г сливочного масла, добавить две столовые ложки сока зверобоя. Средство держать в холодильнике, использовать наружно 2—3 раза в сутки.
- Клубень картофеля измельчить на терке. Положить полученную кашицу в марлю и прикладывать к участкам воспаления. Необходимо соблюдать осторожность, так как крахмал сам по себе может выступать в роли аллергена.
- Перед нанесением аптечных мазей маленького ребенка следует искупать в ванночке с добавлением отвара ромашки или череды. Столовую ложку травы нужно запарить в 250 мл кипящей воды, отфильтровать после остывания и добавить в ванночку. Этот же настой можно использовать для примочек при выраженной сухости кожи, лучше всего одновременно следует применять эмоленты (растительные и минеральные масла, вазелин, диметикон).
 Какую диету рекомендуется соблюдать при аллергическом дерматите
Какую диету рекомендуется соблюдать при аллергическом дерматите Новорожденный ребенок имеет несовершенный иммунитет, поэтому для предотвращения возможных высыпаний молодой маме желательно кормить его грудью.
Любая сыпь в области локтевых сгибов может свидетельствовать о различных заболеваниях. Самолечение часто не помогает или приводит к еще большим проблемам и осложнениям. Только специалист в состоянии поставить правильный диагноз и назначить грамотное лечение.
источник

Сайт предоставляет справочную информацию. Адекватная диагностика и лечение болезни возможны под наблюдением добросовестного врача. У любых препаратов есть противопоказания. Необходима консультация специалиста, а также подробное изучение инструкции! Здесь можно записаться на прием к врачу.
Всякое новообразование на коже свидетельствует о сбоях в организме. Надо с опаской и надлежащим вниманием относиться к появившемуся «гостю». Чтобы не навлечь череду не самых приятных осложнений.
Высыпания могут локализоваться в любой зоне тела, но выделяют некоторый перечень болезней, излюбленным местом появления которых является поверхность локтя:
- Атопический дерматит — болезнь аллергической этиологии, в подавляющих случаях проявляется она после контакта с аллергеном. Болезнь имеет морфологию небольших прыщиков с экссудатом, с явным зудом.
- Кольцевидная гранулема — результат хронических болезней, к числу которых можно приписать туберкулез, ревматизм, саркоидоз. Дает о себе знать патология в форме кольцевых новообразований, которые будут единичными и множественными. Единичные могут приобретать большие размеры до 10 сантиметров.
- Экзема — патологическое состояние, сопровождающееся формированием многих небольших пузырьков с жидким экссудатом внутри. Спутником процесса является зуд, из-за которого расчесывается ткань и лопаются прыщики, что затягивает болезнь.
- Псориаз характеризуется появлением в области локтя на внешней стороне шелушащихся пятнышек различного диаметра, которые по краям имеют белый окрас, а в середине — красный.
Кроме прочего причинами сыпи на локтях у взрослых будут гормональные сбои. Часто это остро отражается на женском поле, отсутствие гигиенических процедур или их чрезмерность, применение ряда лекарств, стрессовые положения.
Высыпания эпидермиса могут обусловливаться двумя основополагающими факторами — экзогенными и эндогенными. К экзогенным факторам относятся всякие раздражающие моменты из внешней среды. Эндогенные причины опосредуются внутренними дефектами организма.
Центральными основаниями для формирования сыпи в наружной части локтя могут послужить:
- Травмы и ушибы, счесы локтевой зоны;
- Воздействие аллергенов различной этиологии;
- Инфекционные реакции под действием вирусных и бактериальных агентов — корь, ветрянка, лишай;
- Сдвиги в гормональных и обменных процессах, протекающих в организме;
- Кожные патологии, имеющие хроническую форму течения.
Большое значение уделяется аллергическому фактору, у индивида может быть специфическая непереносимость компонента косметических средств, лекарств, бытовой химии, продуктов питания, укусов насекомых и далее, потому сыпь может проявиться в любом месте.
Специфика лечения заключается в своевременном обращении к врачу и выявлении заболевания.
В зависимости от диагностируемой проблемы назначается лечение, которое иногда может основываться на местных препаратах, предписанного ухода за кожей, устранения аллергического агента.
В иных ситуациях сыпь может говорить о нешуточных проблемах в организме, поэтому подход к лечению будет комплексным и продолжительным.
Патологическое состояние развивается на внутренней части локтя вследствие контактного взаимодействия с аллергенами разнообразной природы.
Кроме прочего важную роль в развитии этой реакции организма играют косметическая и парфюмерная продукция.
Не зря перед приобретением косметических средств важно проверить тестер на сгибе локтя, ткань в этой зоне является самой тонкой и чувствительной к аллергенам и потому быстро даст знать о «плохом» компоненте.
Иная причина становления высыпаний в области сгиба локтя в грибковом поражении кожи. Заболевание, вызываемое грибками, именуется как микоз.
Эта патология может протекать в «безобидной» форме, когда проявляются розовые пятнышки, слегка возвышающиеся над дермой, и они быстро устраняются при вовремя начавшемся лечении.
Кожные новообразования распространяются и начинают «расти», приобретая большие размеры. Участок пораженной ткани выглядит резко красным, влажным, в некоторых местах кожа может трескаться.
Вследствие увлажнения кожных покровов может наблюдаться локальный отек. Иногда может произойти осложнение и проявится отек Квинке, обозначаемый как отек слизистых. Нужно срочное обращение в больницу.
Лечение производится с помощью антигистаминных лекарств, которые сужают сосуды, уменьшают их просвет, устраняя зуд, покраснение.
Используются мази для местного нанесения для избавления от аллергической симптоматики. Непосредственно терапия зависит от степени повреждения ткани.
Специфическим признаком некоторых форм высыпания служит сильный зуд. Обыкновенно такой чертой характеризуется заболевание, именуемое как псориаз.
Представленная патология это хроническую болезнь, которая на первых парах не дает о себе знать. Спустя некоторое время на коже начинают образовываться розовые пятна, которые различаются зудом, увеличивающимся по мере развития болезни.
Постепенно пятна модифицируются и превращаются в массивные бляшки, которые могут сливаться друг с другом в одну большую окружность.
Эти бляшки имеют сухую структуру, края их резко шелушатся и имеют белый цвет. Несмотря на отчетливое шелушение и побледнение области, пятна имеют различимый розовый оттенок.
Если сыпь на локтях чешется, то первоначально лечение состоит в использовании мазей, которые накладываются на пораженную зону. Мази против обозначенной патологии бывают гормональные и не гормональные.
Перечень характеризуется высокой результативностью, наличием побочных эффектов:
- Сбой в продукции гормонов;
- Нагрузка на почки, что приводит к формированию камней;
- Увеличение холестерина;
- Быстрое привыкание, что ведет к повышению дозировки.
В качестве не гормональных мазей задействуются — салициловая и цинковая, дегтярная мазь, карталин, акрустал, псориазин, нафталан.
Достоинствами этих мазей, помимо заметного эффекта:
- Отсутствие перегрузки на печень, почки;
- Гормональный баланс сохраняется в норме;
- Отсутствует привыкание;
- Можно назначать в целях профилактики.
Когда местное лечение не дало никакого эффекта, в ход пускается системное лечение, которое базируется на приеме внутрь препаратов против псориаза. Перечень лекарств состоит из — метотрексата, неотигазона, ламинина, псирилома, фолиевой кислоты, мумие.
Из рецептов народного оздоровления самыми действенными служат:
- Применение расслабляющих ванн с эфирными маслами — масло пихты, розмарина, чайного дерева. В ванну можно добавлять иссушенные травы хвойных, льняных, валериановых растений, чистотела.
- Соединить в равных отношениях облепиховое и льняное масло, перекись водорода. Наносить на поврежденные зоны около 3 раз за сутки.
- Листья каланхоэ подвергаются измельчению и выкладываются на марлевую повязку, в таком виде это располагается на месте бляшек.
Всякий способ лечения псориаза с помощью народной терапии должен проходить под присмотром лечащего врача, чтобы не ухудшить ситуацию.
Зудящие ощущения, которые отчетливо проявляются на промежутке от запястья до локтевого сустава, спровоцированы чесоткой. Эта реакция обусловлена действием чесоточного клеща.
При попадании в организм клещ начинает откладывать яйца и выделяет со слюной химические вещества, все это приводит к воспалительным процессам, которые обычно выражаются в виде мелких прыщиков, покрывающих тело по ходу движения паразита.
В таком состоянии инфицированный человек испытывает страстное желание чесать кожные покровы. Зудящие ощущения усиливаются к вечеру и в ночное время, что препятствует нормальному сну.
Первичными местами локализации чесоточного клеща являются наружная или внутренняя область локтя и запястье. По мере передвижения клеща характерные мелкие высыпания могут перейти от запястья до локтя или наоборот.
Сильный зуд и расчесывание могут спровоцировать формирование небольших язв. При обнаружении первых проявлений необходимо обратиться к врачу.
Сыпь, образующаяся в промежутке от локтя и выше, бывает вызвана рядом следующих причин:
- Аллергия — сыпь выглядит как мелкие прыщики, содержащие экссудат, может проявиться зуд. Повлечь такой процесс может синтетическая одежда, неправильно подобранные косметические товары, бытовая химия, продукты питания.
- Стресс оказывает прямое воздействие на нервную систему, в результате могут образоваться такие нежелательные последствия в форме частых высыпаний выше локтя.
- Сбой в продукции гормонов в основном затрагивает женщин, особенно в период вынашивания плода и кормления грудью. Фактор может обусловливать формирование сыпи у подростков, когда продуцируется большой объем стероидных гормонов.
- Нарушения обменных реакций влекут образование малых по размеру красных высыпаний, имеющие специфику проявляться сначала на запястье и затем подниматься до предплечья. Основными факторами развития служат — авитаминоз, дисбактериоз, неправильное питание, нарушения в работе желудочно-кишечного тракта.
При развитии авитаминоза лечение строится на курсе употребления витаминов, дисбактериоз устраняется с помощью лекарств, приводящих микрофлору в норму. Аллергические формы излечиваются антигистаминными средствами.
Базисным фактором, который провоцирует формирование белых прыщей в области локтей, является трение о какую-либо поверхность.
Происходит это вследствие механического трения кожи о предмет, как следствие образуются микротрещины кожи, в которые забивается грязь и микроорганизмы, которые, размножаясь, вызывают воспалительные реакции.
При частом соприкосновении кожного покрова с твердым телом происходит установка определенной температуры и влажности, в этой среде активно размножаются бактериальные агенты.
Такому виду высыпаний подвергаются люди, чья работа требует постоянного нахождения за компьютерным столом, бармены, кладущие руки на барную стойку, водители, бухгалтеры, секретари и далее.
Проявившиеся на теле высыпания не представляют угрозу человека, который рационально оценивает ситуацию, не затягивает с лечением и не занимается самостоятельной терапией.
При благоприятном исходе, когда учитываются все рекомендации врача, сыпь проходит быстро и не оставляет последствий.
Не редки ситуации, когда человек не уделяют должного внимания сыпи, делая ставку на то, что как появилась, и исчезнет она самостоятельно.
Всякий кожный дефект свидетельствует о неполадках изнутри. Если вовремя не заинтересоваться состоянием собственного организма, обыкновенные высыпания можно довести до состояния микробного инфицирования и образования гноя.
Подобный процесс сопровождается несколькими симптоматическими проявлениями:
- Лихорадка;
- Формирование в прыщиках гнойного экссудата, он имеет специфический запах;
- Отмечается слабость, недомогание, тошнота;
- При разрыве пузырьков образуется влажная поверхность.
При доведении ситуации до такого не радужного состояния, дальнейшее лечение проводится в стационарных условиях с постоянным присмотром доктора.
Сыпь на локтях и коленях возникает:
- Реакция на аллерген биологической, косметической, пищевой, медикаментозной природы.
- Укус разных насекомых.
- Болезни: экзема, псориаз, краснуха, кольцевидная гранулема.
Терапия сыпи на кожном покрове строится, отталкиваясь от первопричины заболевания.
Главным фактором, определяющим успешное лечение, становится нахождение аллергена и его полное устранение. Избавиться от сыпи можно с помощью мазей для наружного применения и лекарств для приема внутрь.
Можно применить народные советы:
- Пораженные участки кожи полезно смазывать оливковым или облепиховым маслом, которые регенерируют ткани;
- Сок алоэ или каланхоэ справляется с задачей восстановления и увлажнения эпидермиса;
- Компрессы и ванны с травами чистотела, лечебной ромашки, календулы, череды устранят воспалительные процессы и успокоят кожные покровы.
Лечение возможно только после консультации с доктором, а народная медицина станет дополнительным помощником. Но никак не основным методом лечения.
источник
Сыпь на локтях может появиться в результате аллергической реакции на некоторые продукты, материалы, бытовую химию или из-за вирусного заболевания.
Любые сопутствующие заболевания и факторы окружающей среды могут способствовать образованию небольших красных и белых шишек на локтях. Локти могут также подвергнуться воздействию раздражителей от мыла или одежды. Сыпь при этом часто доставляет ощутимое неудобство и бывает болезненной и зудящей.
Очень желательно посетить дерматолога, чтобы он осмотрел пятна, установил причины, при необходимости отправил на анализы, а потом назначил лечение.
Возможно, это сигнал о каких-то глубинных процессах, протекающих в организме, или патология сама по себе.
Получить по этой проблеме полезную информацию, иллюстрированную фото разновидностей высыпаний с пояснениями, которые помогут справиться с таким явлением, будет как раз кстати.
Очень часто на руках в области локтей появляются всевозможные кожные проблемы.
- красные пятна;
- шелушения, трещины;
- волдыри, прыщи;
- язвочки, высыпания;
- сыпь.
Локализуются они как с внутренней, так и с наружной стороны, на изгибах локтевого сустава.
Причин такой патологии много, например:
- наследственность;
- травма, инфекция;
- аллергия, псориаз;
- лишай, грибок;
- авитаминоз;
- погрешности в гигиене.
Существует ряд заболеваний, характеризующихся патологией на локтях:
- атопический дерматит;
- кольцевидная гранулема;
- псориаз;
- экзема;
- микоз.
Признаками этих болезней будут пятна разных размеров и цвета или сыпь на локтях и у взрослых, и у детей, вызывающая зуд разной интенсивности.
Наличием овальных пятен сначала розовых, затем переходящих в шелушащиеся белые, отличается микоз. Появляется с внутренней стороны сгибов локтей и колен, где больше всего выделяется пот. Мелкая сыпь, покрывающая пятна, вызывает зуд. Чаще поражает людей, страдающих сахарным диабетом и ВИЧ инфицированных.
Покраснение кожи на локтевых сгибах, покрывающееся чешуйками серого цвета, которые разрастаются шероховатыми шелушащимися корками, наблюдается при псориазе. Возникает при аутоиммунных нарушениях в организме.
- Экзема проявляется мелкими волдырями, наполненными жидкостью на внутренней поверхности локтей и колен.
- При дефиците витаминов, особенно группы B, A и E на локтевых сгибах появляются покраснения кожи, шелушащиеся и переходящие в темные пятна.
- Характерная сыпь выступает на локтях с кольцевидной гранулемой.
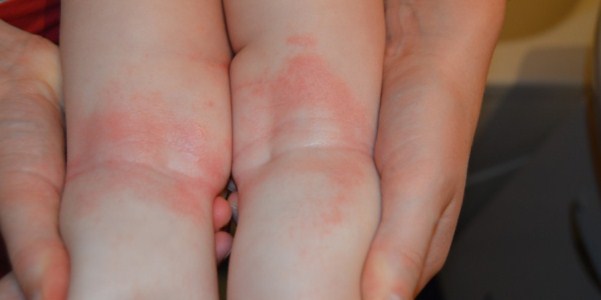
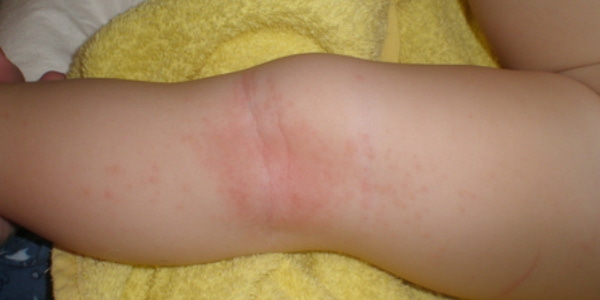
Особую неприятность, сопровождающуюся сильным зудом, вызывает атопический дерматит (см. фото). Начинается с крапивницы как реакции организма на какой-либо аллерген. Сыпь чаще локализуется с внешней стороны на локтях или коленях как у взрослых, так и у детей.
Представляет собой прыщи, наполненные жидкостью. При расчесывании они могут кровоточить.
Аллергическим высыпаниям более подвержена нежная, тонкая кожа локтей. Причинами аллергии является как непосредственный контакт с аллергеном, так и общая реакция организма на него.
К непосредственным контактам относят воздействие каких-либо химических веществ:
Общая реакция организма вызывается определенными аллергенами, содержащимися:
Симптомы аллергии на локтях мало чем отличаются от признаков аллергических реакций на любых других участках тела.
Палитру признаков составляют:
- покраснение;
- припухлость;
- сильный зуд, жжение;
- красные пятна;
- сеть пузырьков, наполненных жидкостью;
- отсутствие четких границ.
Если вовремя выявлен и удален аллерген, границы высыпаний не меняются. После лечения наступает медленное постепенное заживление.
Сильный зуд приводит к расчесыванию. Пузырьки лопаются, образуя мокнущие поверхности, которые постепенно покрываются корочками.
Этот момент опасен развитием вторичного инфицирования, особенно у детей. После просыхания ранка шелушится, а если содрать корочки, может кровоточить.
Покраснение, отеки, зуд, пузырьки, шелушение, сыпь, пятна характерны и для других дерматологических заболеваний.
Как же определить болезнь и не ошибиться в постановке диагноза?
Это может выполнить только специалист. Особенно трудно бывает при постановке диагноза у детей.
Если в области изгиба локотка у младенца замечено 2 – 3 пузырька, то, вероятнее всего, это укус насекомого.
Если поднимается температура и наблюдается покраснение кожи на локтевых сгибах, то нужно исключить аллергию или инфекционное заболевание. В таких случаях выясняется, чем питался ребенок, были ли введены в рацион новые продукты или соки. В случае грудного вскармливания узнается, какие продукты употребляла мама.
Аллергический и атопический дерматиты вместе с себорейным относятся к группе дерматитов, куда входят экзема, псориаз.
Их основным признаком являются высыпания в виде пятен, сыпи, пузырьков.
Кроме высыпаний, отмечаются такие признаки:
Заболевания имеют различную степень интенсивности и выраженности симптомов в зависимости от вида.
Таблица сравнительных характеристик высыпаний:
| Атопический дерматит | Пятна на внешней стороне локтя; волдыри по типу крапивницы, границы размытые | Сильный | Незначительная | Ярко-красные | Появляются корки |
| Контактная аллергия | Прыщи с жидкостью внутри | Сильный надоедливый | Есть | Есть | Шелушение, трещины |
| Кольцевидная гранулема | Гладкие, плотные, блестящие папулы | Нет | Нет | Фиолетовые, красные, телесные | Дуги, кольца. Способны распространяться по периферии до 5 см |
| Микоз | Овальные пятна. Сверху мелкие, болезненные пузырьки | Сильный | Небольшое возвышение | Розовые. Переходят в белые | Облезание кожи, сильное шелушение |
| Псориаз | Крупные пятна | Неприятный, жжение | Припухлость при осложнении | Красные озерца. Белые корки сверху | Шероховатые огрубевшие, серебристые чешуйки. При снятии появляются капли крови – «кровяная роса» |
| Экзема | Пятна. Сверху мелкие прыщи или пузырьки с жидкостью внутри. Границы четкие, симметричные | Сильный | Есть | Красные, розовые. Может кровоточить | Есть. Формирует корочки |
Важным аспектом дифференциации аллергии на локтях является ее локализация. Она появляется как на внутренней поверхности изгиба локтевого сустава, так и на внешней.
- Учеными замечено, что сыпь при контактной аллергии чаще проявляется с внутренней стороны локтей, а при атопическом дерматите – на внешней.
- Если появилось шершавое пятно на локте, то, вероятнее всего, это проявления псориаза.
- Красное пятно на сгибе с внутренней стороны говорит о лишае, а с внешней свидетельствует об атопическом дерматите.
- Чтобы установить диагноз, врач-аллерголог внимательно осматривает пациента, интересуется началом, течением болезни.
- Назначаются дополнительные исследования:
- С целью дифференциации проводят вспомогательные обследования.
- Если пациент ребенок, педиатр внимательно расспрашивает мать о режиме и питании малыша.
- Для консультаций приглашаются врачи смежных специализаций.
- Главным и общим правилом в лечении аллергии является исключение контакта с аллергеном.
- Выбор метода лечения делает врач в зависимости от тяжести заболевания.
- При легкой форме местно используют мази, кремы, спреи.
- Гидрокортизоновая мазь;
- Преднизолоновая;
- Латикорт;
- Локоид;
- Дермовейт.
Прежде чем мазать, нужно получить консультацию доктора.
В тяжелых случаях назначают антигистаминные препараты внутрь:
- Супрастин;
- Тавегил;
- Фенистил;
- Эриус;
- Кларитин;
- Зодак.
- Возникновение аллергии у детей требует пересмотра питания, одежды, пеленок, средств по уходу за кожей и для мытья.
- Назначают гипосенсибилизирующее лечение Глюконатом кальция 10% и дезинтоксикацию Тиосульфатом натрия.
- Применяют мази, снижающие зуд и другие неприятные проявления.
В осложненных случаях терапия расширяется. Рекомендуют мочегонные (Фуросемид, Гидрохлортиазид), специальные диеты.
Видео от доктора Комаровского:
- Для лечения аллергий применяются широко известные рецепты народной медицины:
- Чайная ложка чистотела заливается стаканом кипятка. Настаивается на водяной бане 15 минут. Через 45 мин. процеживается, вливается в ванночку. Нужно следить, чтобы ребенок не наглотался раствора.
- Таким же способом заварить 1 ч.л. цикория. Можно использовать не только для ванн, но и для обтираний.
- Используют масла. Хорошо зарекомендовали себя облепиховое или льняное. Покупают в аптеке или готовят самостоятельно. Нужно взять косточки облепихи или семени льна. Выжать из них масло специальным прибором. Смазывать проблемные места.
- Измельчить сочные листья алоэ. Засыпать в стеклянную посуду темного цвета. Поставить в прохладное место. Через 10 дней влить купленную в аптеке бутылочку касторового масла и четверть стакана красного вина. Все тщательно перемешать. Полученной смесью смазывать марлю и накрывать ранки. Держать около получаса. Курс лечения 20 дней.
- Берут полулитровую банку, заполняют цветками герани обыкновенной. Предварительно хорошо промытыми и высушенными. Сверху заливают оливковым маслом. Плотно закрывают и ставят в темное, прохладное место на 5 дней. Затем на 1,5 месяца выставляют к свету в теплое место. Полученным маслом обрабатывают больные места.
Хорошо для этих целей зарекомендовали себя эфирные масла.
- масло чайного дерева;
- розы, жасмина;
- лаванды, герани.
Прежде чем мазать, необходимо проверить, нет ли и к ним аллергии.
Для облегчения состояний, если сильно чешется, применяют успокоительные сборы.
Для этого берут травы (предварительно проверив реакцию на непереносимость):
Проводят подсушивание изъязвленных пятен и сыпи с помощью перекиси водорода, йода.
Маленьким деткам рекомендуют в ванночки добавлять отвары череды, ромашки.
Малышам советуют применять эмоленты. Это косметические средства, в состав которых входят специальные жирные компоненты. Наиболее эффективным и популярным считается Ойлатум.
Положительную оценку получили препараты с тем же принципом действия – увлажнять дерму:
- Физиогель Интенсив;
- А-Дерма;
- Биодерма-Атодерм.
Внимание! Обязательно перед употреблением советоваться с педиатром, который учтет стадию болезни и наличие признаков.
- Очень хорошо деткам смягчают кожу на локтях и коленках Гидро- и Липолосьоны.
- Особенно отмечена позитивными отзывами марка смягчителей Эксипиал.
- Лучшими и безвредными считаются эмоленты, полученные при переработке нефтепродуктов:
- парафин;
- вазелин;
- минеральное масло.
Кожа на коленях и локтях тонкая и очень чувствительная, поэтому за ней нужно тщательно ухаживать:
- При купании в гель для душа добавлять немного глицерина.
- Для обработки колен и локтей пользоваться скрабами.
- Кожу смазывать питательными кремами на основе эфирных масел или лечебных трав.
- Утром протирать кожу лимонным соком.
Если у ребенка на локтях замечены сыпь или пятна, нужно прислушаться к рекомендациям:
- Не давать ребенку расчесывать, облегчить его состояние, смазав Фенистил-гелем. Его охлаждающий эффект снизит имеющийся зуд. Малыш не будет так сильно чесаться.
- Немедленно обратиться к докторам, не пытаться лечить самостоятельно.
- Выявить как можно скорее аллерген, вызвавший заболевание.
- Если у ребенка поднялась температура, вызвать врача на дом.
- Оградить от контакта с заболевшим ребенком других детей и беременных женщин.
На коленях и локтях сыпь появляется из-за влияния посторонних веществ и микроорганизмов. Зудящая сыпь на локтях у ребёнка вызывает дискомфорт и неудобство.
Иногда сыпь передаётся по наследству. Хотя чаще всего – это индивидуальная реакция на химические вещества, бактериальные и грибковые инфекции.
Что касается аллергической сыпи. Она может возникнуть из-за косметических средств, животных, продуктов питания, тканей, насекомых, растений.
Сыпь может появиться из-за довольно серьёзных заболеваний, таких как отрубевидный лишай, экзема, плоский лишай, кольцевидная гранулема. Последняя считается хронической болезнью, которая возникает как у детей, так и у взрослых. Сыпь на локтях и коленях, которая появилась из-за кольцевидной гранулемы, не опасна, но она выглядит непрезентабельно.
Из-за экземы воспаляется и краснеет кожа, появляется сыпь, шелушение и зуд. Высыпания возникают на коленях и локтях, они иногда исчезают, но потом снова появляются.
Наследственным заболеванием считается псориаз. В любое время года появляются зудящие высыпания, которые причиняют массу неудобств.
Обычно люди не обращают внимания на свои локти. Сыпь на сгибе локтя – это довольно редкое явление, которое может свидетельствовать о наличии таких заболеваний как атопический дерматит, экзема, грибок, псориаз и других.
Для того чтобы понять причину заболевания, надо посетить врача. Раннее выявление болезни и своевременное её лечение позволяют избежать серьёзных последствий и различных осложнений.
При псориазе сыпь носит шелушащийся характер. Вначале она практически незаметна, но через некоторое время её площадь увеличивается и начинает чесаться. Заразиться от человека псориазом невозможно, данное заболевание передаётся генетически.
Сыпь на локтях чешется из-за экземы. Она проявляется на поверхности кожи в виде розовых пузырьков, которые лопаются и ужасно чешутся. Если расчёсывать сыпь, она может начать кровоточить, и тогда микробы попадут в рану.
Сыпь на локтевых сгибах возникает из-за атопического дерматита. Данное заболевание начинается с зуда, который появляется после контакта с токсинами и аллергенами. Любой грибок вольготно себя чувствует во влажной среде, поэтому сыпь чаще всего возникает между пальцами, подмышками, в паху и на локтевых сгибах.
Если сыпь на внутренней стороне локтя шелушиться, то надо использовать мази, в основе которых лежит масло. Можно использовать льняное или оливковое масла. Их нужно подогреть и нанести на поражённый участок кожи равномерным слоем. Чтобы масло не растеклось, сверху можно наложить компресс.
Если сыпь влажная, то лучше использовать подсушивающие средства, например, перекись водорода, отвар чистотела или зверобоя.
Микоз – это грибок, который провоцирует образование сыпи на локтях. Он размножается там, где влажно. Овальная сыпь через время приобретает белый цвет.
Причин у сыпи может быть много. Для того чтобы избавиться от высыпаний, необходимо понять причину их возникновения. А для этого необходимо сходить к врачу. Возможно, потребуется изготовление индивидуальных лекарств, которые в аптеке просто так не продаются.
Высыпания на локтях могут свидетельствовать как об отсроченной аллергической реакции, так и о дерматитах различной природы. Если красная сыпь на локтях чешется, важно своевременно обратить внимание на проблему и проконсультироваться с врачом.
Сыпь на локтях может появиться по одной из следующих причин:
- псориаз;
- экзема;
- аллергическая реакция кожи;
- микоз кожи.
Псориазом называется воспалительное заболевание кожи. Причины этого недуга до сих пор точно не выяснены. Эта патология начинается с образования шелушащихся участков на локтях и коленях.
Со временем сухие очаги кожи уплотняются, приобретают розоватый цвет и возвышаются на коже. Такая сыпь называется псориатическими бляшками.
Патология требует детальной диагностики и правильно подобранного лечения.
Если появилась пузырьковая мелкая сыпь на сгибах локтей, вероятной причиной высыпаний является экзема. Эта патология также характеризуется воспалением эпидермиса. Такая сыпь появляется сначала на локтях либо коленях.
Со временем пузырьки самостоятельно лопаются, в результате появляется зуд и дискомфорт.
На месте пузырьков образуются кровоточащие ранки и эрозии, которые требуют тщательной антисептической обработки во избежание инфицирования кожи.
Наиболее частой причиной появления сыпи на руках или на внутренней стороне локтя является отсроченная аллергическая реакция, которая появляется через длительное время после контакта с раздражителем.
Особенностью такой аллергии является то, что пациент может никак не связывать контакт с аллергеном и образование сыпи из-за того, что между воздействием и появлением симптомов проходит длительный промежуток времени.
Образование на локтях розовой сыпи, которая чешется и причиняет дискомфорт, может быть связано с микозом. Это грибковое поражение кожи особенно часто наблюдается в летний период. Заподозрить микоз можно, если пациент контактировал с посторонним человеком с характерной сыпью на коже, а также в случае, если сыпь появилась на фоне снижения иммунитета после перенесенных заболеваний.
Самостоятельно выявить причины заболевания бывает сложно, поэтому пациенту необходима консультация дерматолога.
Сыпь на сгибе локтя, которая чешется и причиняет дискомфорт, чаще всего связана с аллергической реакции кожи. В качестве аллергена при этом могут выступать:
- бытовая химия;
- некоторые группы продуктов;
- синтетические ткани и красители для ткани;
- пыль;
- некоторые группы препаратов.
Причины сыпи на попе у грудного ребенка
Также сыпь и зуд могут появиться в ответ на укусы насекомых. Бытовая химия может стать причиной развития аллергической реакции на коже рук. Чаще всего такая сыпь появляется при длительном контакте с раздражителем.
Нередко употребление в пищу определенных продуктов, например, цитрусовых или шоколада, может спровоцировать отсроченную реакцию кожи.
В большинстве случаев сыпь на локтевых сгибах появляется через несколько дней после контакта с аллергеном.
Отдельно следует выделить синтетические ткани, окрашенные некачественными красителями. При этом высыпание может появиться на той части тела, которая максимально плотно соприкасается с такой тканью, например на локтях и коленях. Также реакция может развиться после покупки нового постельного белья.
Аллергия на коже нередко появляется при лечении некоторыми препаратами. Если пациент связывает высыпания с приемом таблеток, следует проконсультироваться с лечащим врачом о корректировке лечения.
Красная сыпь на локтях на внутренней стороне часто появляется при непосредственном контакте с раздражителем, в то время как высыпания на внешней стороне локтевого сгибателя могут быть связаны с пищевой аллергией или с реакцией на медикаменты.
Псориаз является хроническим заболеванием, поэтому полностью избавиться от недуга, к сожалению, не получится. Следует помнить, что болезнь стремительно прогрессирует, поэтому важно своевременно обратиться за помощью к специалисту.
Как правило, лечение этой болезни направлено на уменьшение воспаления и профилактику дальнейшего прогрессирования заболевания.
С этой целью пациенту показаны мази с глюкокортикоидами в составе, смягчающие мази для избавления от зуда и шелушения, а также препараты, ускоряющие регенерацию кожи.
Остановить прогрессирование болезни помогает физиотерапия (например, ультрафиолетовое облучение), соблюдение диеты и санаторное лечение.
Для смягчения кожи и ускорения регенерации часто назначают мази с дегтем, солидолом и витамин D3. Такая терапия помогает быстро избавиться от дискомфорта и предупредить увеличение псориатических бляшек.
Это заболевание может привести к развитию артрита и атрофии ногтевой пластины, поэтому важно вовремя заметить первые симптомы (сыпь на локтях) и обратиться за помощью к врачу.
Экзема может появиться как специфическая аллергическая реакция, а также в ответ на воспаление или грибковое поражение кожи. Успех лечения этого заболевания во многом зависит от определения причины, ставшей толчком к образованию сыпи.
При экземе появляются локальные высыпания в виде узелков либо пузырьков. Кожа в месте воспаления отекает и приобретает красный цвет, при этом высыпания могут чесаться.
Лечение болезни начинается с ликвидации раздражающего фактора и антисептической обработки кожи. В зависимости от типа кожной реакции, врач назначает препараты для снятия воспаления.
Для этого могут использоваться антибактериальные мази или препараты против грибковой инфекции. Снять зуд помогают антигистаминные препараты.
При аллергии обычно образуется мелкая пузырьковая сыпь. Кожа в зоне поражения отекает, а пузырьки чешутся. Лечение начинается с выявления аллергена. В большинстве случаев после ликвидации раздражающего фактора сыпь проходит самостоятельно без лечения.
При большой зоне поражения для снятия неприятных симптомов применяют антигистаминные препараты. Как правило, дискомфорт проходит на следующий день после начала лечения. В это же время пациентам показана диета, исключающая любые продукты-аллергены.
Для ускорения регенерации кожи применяют цинковую или салициловую мазь. Эти препараты помогают снять отек, хорошо переносятся организмом и способствуют быстрому заживлению повреждений кожи.
В редких случаях для снятия обширного отека может понадобиться применение мазей с глюкокортикоидами в составе.
Нередко в жаркое время года на коже появляются белесые или розоватые пятна, пузырьки и узелки. Кожа становится сухой, чешется и может болеть. Лечение микоза или грибковой инфекции начинается с определения возбудителя заболевания. Точно поставить диагноз может только дерматолог.
Лечение патологии включает:
- противогрибковые препараты в таблетках;
- мази с противогрибковым компонентом в составе для обработки пораженной кожи;
- общеукрепляющие препараты и витамины для улучшения иммунитета.
Чтобы лечения было эффективным, важно доверить выбор препарата лечащему врачу. Если определение возбудителя болезни затруднено, назначают лекарства широкого спектра действия. При лечении микоза важно не прекращать обработку пораженного эпидермиса сразу после исчезновения симптомов. В профилактических целях мази применяются в течение нескольких недель после того, как сыпь прошла.
Точно выяснить причину появления сыпи, пузырьков или прыщиков на локтях может только врач. Чтобы не навредить собственному здоровью, необходимо проконсультироваться с дерматологом как можно скорее после появления симптомов заболевания.
Различного рода кожные высыпания могут появиться на теле человека в самый неподходящий момент. Сыпь на локтях встречается довольно редко, поэтому ее появлению не предают особого значения. Однако высыпания в этом месте могут возникнуть по достаточно разным причинам и сигнализировать о каком-либо серьезном заболевании.
Так, сыпь может появиться вследствие аллергической реакции, воспаления, инфекции или повреждения кожных покровов. Лечение стоит начинать только после выяснения первопричины болезни, во избежание рецидивов и осложнений.
Кожные высыпания могут появиться на любом участке тела, но некоторые болезни характеризуются сыпью именно на внутренней или внешней стороне локтя. К ним относятся:
- Экзема. Болезнь характеризуется появлением большого количества мелких прыщей, которые представляет собой пузырьки, наполненные жидкость. Спустя какое-то время пузыри лопаются и жидкость вытекает, вызывая сильный зуд и шелушение в этой области. Место высыпания может кровоточить. Чаще всего экзема появляется на внутренней стороне локтя или на коленях.
- Псориаз. Заболевание, которое полностью вылечить на данный момент невозможно. Псориаз проявляется покраснением, шелушением и высыпаниями на сгибе локтя. При отсутствии лечения сыпь имеет тенденцию к росту и распространению на еще неповрежденные участки кожи. Помимо сыпи псориаз имеет характерное для него проявление – чешуйки серебристого цвета, которые легко снимаются при механическом воздействии.
- Атопический дерматит. Хроническое заболевание, имеющее аллергическую природу. Причину появления ученые еще до конца не выяснили, но чаще всего высыпания вызывает контакт с аллергеном, например, при контакте с шерстью животного. Локализуется болезнь на внутренней поверхности локтя или на коленях. В области поражения появляются прыщи, наполненные жидкостью и склонные к сильному зуду.
- Кольцевидная гранулема. Хроническая болезнь, которой в наибольшей степени подвержены представительницы прекрасного пола. Впервые симптомы проявляютсяв достаточно раннем возрасте. При кольцевидной гранулеме появляется сильная сыпь на локтях. Однако особой опасности для жизни не представляет и скорее, просто приносит дискомфорт и неудобства.
- Микоз. Грибковое заболевание, появляющееся в местах с повышенной влажностью. Локализуется чаще всего на коленях и локтях с внутренней стороны, между пальцами и в области паха. При микозе кожный покров покрывают целые пятна, состоящие из мелких прыщей.
- Другие причины появления высыпаний. Кожная сыпь на локтях и коленях может возникнуть вследствие плохой гигиены или чрезмерной чистоплотности, употребления медикаментозных средств, нахождения в специфической среде, постоянных стрессов, иммунных или гормональных нарушений, болезней внутренних органов.
В первую очередь врач-дерматолог визуально изучает природу высыпаний.
Многие болезни схожи своими проявлениями, в том числе сыпь на локтях и коленях может появляться при совершенно разных болезнях. Но, чтобы начать лечение и избежать повторного заражения, необходимо выяснить точную причину сыпи. Для этого специалисты проводят ряд диагностических процедур, начиная со сбора анамнеза и заканчивая лабораторными исследованиями.
В случае появления необычных пятен, прыщей с внутренней и внешней стороны локтя или на коленях, необходимо обратиться к врачу-дерматологу. Если было выявлено, что сыпь появилась по причине заболевания внутренних органов, то больному также будет рекомендовано посещения гастроэнтеролога и терапевта. После установления точных причин высыпаний больному назначается лечение.
Местное лечение сыпи заключается в нанесении мази, которую прописал врач.
При выявлении экземы больному, в первую очередь, назначаются успокаивающие препараты. Для местного лечения и устранения симптомов могут использоваться мази:
- гидрокортизоновая мазь;
- преднизолоновая мазь;
- мазь «Содерм»;
- цинковая мазь;
- Адвантан;
Лечение псориаза и устранение симптомов подразумевает под собой длительную терапию, в которую входит:
- использование мазей и кремов (Дайвобет, Акрустал, Элоком, мазь Вишневского);
- прием витаминов;
- специальная диета;
- фотохимиотерапия.
Если причиной высыпаний стала аллергическая реакция, то сначала выявляют аллерген специальными тестами. Помимо избавления от его воздействия назначаются лекарственные препараты, которые эффективно устраняют высыпания и кожный зуд. К таким препаратам относятся:
При диагностировании кольцевидной гранулемы лечение проводят следующими методами:
- в случае наличия сопутствующих заболеваний (инфекций, воспалений) проводят их лечение;
- назначаются средства, улучшающие микроциркуляцию – Токоферол, Ретинол;
- иногда место высыпания обкалывают с использованием Дапсона или Ацетонида;
- назначаются мази с высоким содержанием топических стероидов;
- используют лечение холодом.
При микозе назначаются противогрибковые препараты, которые используются как перорально, так и местно:
Любое лечение необходимо проводить после консультации специалиста и прохождения необходимого обследования. Не рекомендуется использование мазей без назначения врача, потому как некоторые болезни проявляются схожим образом и без необходимых анализов самостоятельное лечение может быть неэффективным и даже опасным.
Почему появилась сыпь на локтях и чешется, а кожа начала шелушится. Могут ли внутренние патологии быть связаны с зудом и покраснением в области локтей. Как диагностировать и лечить зуд на сгибе локтя.
Появление неожиданных высыпаний на локтевых суставах, особенно когда сыпь на локтях чешется, должно стать серьезным поводом для обращения в клинику.
Даже незначительное ощущение зуда может свидетельствовать о возможных проблемах со здоровьем, часто скрытых от внешне здорового человека.
Среди них могут быть приобретенные внутренние патологии, инфекции, воспалительные и аллергические процессы.
В зависимости от запущенности и характера заболевания, жжение может сопровождаться другими неприятными симптомами. К ним относятся:
- локальное покраснение;
- сыпь, гнойники, шелушения на сгибе локтя;
- возникновение локтевой опухоли;
- болевые ощущения.
Зуд с выраженным покраснением на локтях помимо физического дискомфорта накладывает определенные ограничения на стиль одежды. Не эстетичный вид кожного покрова на руке вряд ли позволит носить рубашки или кофты с короткими рукавами в летний сезон.
Красные пятна, сыпь и зудящий кожный покров повод для серьезного беспокойства. Сложность лечения зависит от своевременного обнаружения симптомов, точности определения причин, их характера. Легче всего устранить внешние раздражители, связанные с пренебрежением известными правилами гигиены, при:
- частом и длительном ношении одежды из тканей с грубой фактурой;
- продолжительном и регулярном пребывании в воде;
- систематической опоре на локоть при сидячей работе.
Перечисленные факторы приводят к постоянной нагрузке на кожный покров, что провоцирует возникновение перечисленных признаков.
Избежать этих проблем поможет профилактическое использование смягчающих мазей, обязательное применение мягких полотенец для высушивания тела и конечностей.
Не слишком сложным будет лечение в случаях, когда раздражение вызвано переутомлениями, повышенной чувствительностью к некоторым химическим и косметическим составам, дисбактериозе. В таких ситуациях неприятные ощущения сравнительно легко устраняются:
- отдыхом, различными способами релаксации;
- отказом от бытовой химии, вызывающей чувствительную реакцию;
- приемом активированного угля или терапией с помощью пробиотиков.
Кожный зуд и прочие характерные поражения кожи часто связаны с более серьезными проблемами, которые требуют соответствующего лечения. В таких случаях возможно временное снятие болезненных ощущений. Но полностью избавится от проблемы возможно только после излечения основного недуга. Обычно такие заболевания делят на:
- аллергические,
- инфекционные,
- воспалительные,
- патологические.
При длительном невнимании к симптомам, они могут перейти в устойчивую аллергическую реакцию на перечисленные раздражители.
При подозрении на аллергию не стоит питать надежды, что все «рассосется» само собой, необходимо немедля записаться на прием к специалисту.
К числу таких реакций относятся несколько подобных заболеваний:
- экзема,
- крапивница,
- дерматит аллергический (атопический),
- псориаз.
Представляет собой глубокое воспаление дермы, кожного слоя под эпидермисом. В начальной стадии носит локальный характер, кожа будет зудеть, шелушится, покрываться красными пятнами, впоследствии корочкой с трещинами. Несвоевременное лечение приводит к распространению по всей поверхности тела, которая будет покрываться красными пятнами.
Уртикария от латинского urticaria, внешне напоминает крапивные ожоги. Сопровождается сильным жжением, возникновением покраснений и сыпи. Может быстро проходить, но впоследствии обязательно проявляет себя повторно.
Эта форма дерматита появляется при взаимодействии с токсинами и аллергенами, может стать реакцией на некоторые продукты, лекарственные средства. Часто раздражителем выступает одежда, косметика, другие факторы, которые должны быть установлены врачом. Будет сыпать кожу небольшими язвами с характерным красным цветом, вызывать острое жжение, чесаться.
Неинфекционная форма поражения кожного покрова. Внешне выглядит как возникновение красновато-розовых сухих участков с выраженным шелушением. Вначале это немногочисленные фрагменты, которые, прогрессируя, образуют сплошные области поражения. Течение болезни может осложняться употреблением алкоголя, инфекциями, стрессовыми ситуациями.
Причиной неприятных и болезненных высыпаний в локтевых суставах и острого жжения могут быть следствием инфекций различных видов. Их перечень довольно многочисленный, а этиология не всегда очевидна. В связи с зудом в локтях, чаще всего появляются:
- грибковые образования или микоз;
- красно плоская разновидность лишая;
- чесоточный возбудитель.
Обнаруживает себя полным перечнем симптомов, включая зуд, красноту, шелушения. Первоначально носит локальный характер, чаще всего образуется в межпальцевых, подмышечных, паховой зонах. На локтях появляется в запущенной или генерализированной стадии, когда недуг поражает поверхность тела полностью.
Этот вид кожной инфекции обычно характерен для старших возрастных групп от 40 до 60 лет. Определяется по характерной воронкообразной форме, с вдавленным центром, окруженным кромкой в виде бугорка и покраснением зоны поражения. Взаимодействие с влагой приводит к появлению подкожных сеточек, которые хорошо просматриваются.
В данном случае речь идет о хорошо известном чесоточном клеще или чесотке. Раздражителем являются канавки, пробитые паразитом в кожном покрове и продукты его жизнедеятельности.
Внешними проявлениями являются наружные покраснения с точками черного цвета.
Наличие поражения только в локтевом сгибе свидетельствует о начальной стадии инфекции и необходимости срочного лечения под контролем врача.
В большинстве случаев связаны с болезнью суставов. Покраснения, отеки, зуд и боли могут быть связаны с частичным и полным поражением сустава. В некоторых случаях проявляются в виде флегмон и свищей, других гнойно-воспалительных реакций. К этому типу недугов относятся:
При возникновении заболевания поражаются суставы всех конечностей. Характерным признаком является отек с покраснением и постоянные болевые ощущения, которые ограничивают подвижность. Этиология недуга неоднозначна, он может быть вызван комплексом обстоятельств, которые в состоянии определить профессионально проведенная диагностика.
Это тканевая полость, наполненная синовиальной или околосуставной жидкостью, защищающая суставы. Может быть вызвана травмированием локтевого сустава или осложнениями артрита.
На сгибе локтя возникает отек размером с куриное яйцо, особенно заметный в разогнутом положении. К признакам относятся покраснение, повышение температуры на пораженном участке.
При попадании инфекции переходит в тяжелую форму с появлением гнойных образований.
Еще одна разновидность воспалительного процесса, поражающего соединительные ткани сухожилий изнутри. Чаще всего возникает на кистях или стопах с распространением на остальные части конечностей.
Проявляет себя болевыми ощущениями при движениях рукой, отеками, покраснениями. Может протекать в острой форме с гнойными осложнениями и увеличением температуры.
При отсутствии правильного лечения переходит в хронический.
Образование сыпи на локтевых сгибах может быть связано с более тяжелыми формами заболеваний. Такие ситуации требуют комплексного вмешательства с лечением основного недуга. Различные поражения кожного покрова сопровождают:
- почечную недостаточность,
- патологии щитовидки,
- сахарный диабет.
Правильно определить причину сыпи и варианты последующего лечения способен исключительно врач. Альтернативные способы вмешательства могут дать лишь временное облегчение, но не устранить саму причину заболевания. Поэтому при возникновении первых признаков следует поспешить в клинику.
В большинстве ситуаций сыпь на локтях дает о себе знать не часто. Считая, что скоро это все пройдет само собой. И это является самой частой ошибкой, ввиду того что первопричины могут быть многогранными и могут указывать на наличие патологических процессов.
Не секрет, что всякое новообразование на кожном покрове свидетельствует о сбоях в организме. Поэтому надо с опаской и надлежащим вниманием относиться к появившемуся «гостю». Дабы не навлечь череду не самых приятных осложнений.
Высыпания эпидермиса могут локализоваться в любой зоне тела, но можно выделить некоторый перечень патологических процессов, излюбленным местом появления которых является поверхность локтя:
- Атопический дерматит – болезнь аллергической этиологии, в подавляющих случаях проявляется она после контакта с аллергеном. Болезнь имеет морфологию небольших прыщиков с экссудатом, которые характеризуются явным зудом.
- Кольцевидная гранулема является результатом хронических болезней, к числу которых можно приписать туберкулез, ревматизм, саркоидоз. Дает о себе знать патология в форме кольцевых новообразований, которые могут быть единичными и множественными. Единичные при этом могут приобретать значительные размеры до десяти сантиметров.
- Экзема – патологическое состояние, сопровождающееся формированием многочисленных небольших пузырьков с жидким экссудатом внутри. Спутником процесса является зуд, из-за которого расчесывается ткань и лопаются прыщики, что затягивает болезнь.
- Псориаз характеризуется появлением в области локтя на внешней стороне шелушащихся пятнышек различного диаметра, которые по краям имеют белый окрас, а в середине – красный.
Кроме прочего причинами сыпи на локтях у взрослых могут быть гормональные сбои. Обычно это остро отражается на женском поле, отсутствие гигиенических процедур или их чрезмерность, применение ряда медикаментов, стрессовые положения.
Высыпания эпидермиса могут обусловливаться двумя основополагающими факторами – экзогенными и эндогенными. К экзогенным факторам относятся всякие раздражающие моменты из окружающей среды. Эндогенные причины опосредуются внутренними дефектами организма.
Центральными основаниями для формирования сыпи в наружной части локтя могут послужить:
- травмы и ушибы, счесы локтевой зоны;
- воздействие аллергенов различной этиологии;
- инфекционные реакции под действием вирусных и бактериальных агентов – корь, ветрянка, лишай;
- сдвиги в гормональных и обменных процессах, протекающих в организме;
- кожные патологии, имеющие хроническую форму течения.
Большое значение уделяется аллергическому фактору, так как у индивида может быть специфическая непереносимость того или иного компонента косметических средств, медикаментов, бытовой химии, продуктов питания, укусов насекомых и так далее, потому сыпь может проявиться в любом месте.
Специфика лечения заключается в своевременном обращении к специалисту и выявлении заболевания.
В иных ситуациях сыпь может говорить о нешуточных проблемах в организме, поэтому подход к лечению будет комплексным и продолжительным.
- Патологическое состояние развивается на внутренней части локтя вследствие контактного взаимодействия с аллергенами разнообразной природы.
- Кроме прочего немаловажную роль в развитии подобной реакции организма играют косметическая и парфюмерная продукция.
- Не зря перед приобретением косметических средств важно проверить тестер на сгибе локтя, так как ткань в этой зоне является самой тонкой и чувствительной к аллергенам и потому быстро даст знать о «плохом» компоненте.
Иная причина становления высыпаний в области сгиба локтя кроется в грибковом поражении кожных покровов. Заболевание, вызываемое грибками, именуется как микоз.
Данная патология может протекать в «безобидной» форме, когда проявляются розовые пятнышки, слегка возвышающиеся над дермой, и они быстро устраняются при вовремя начавшемся лечении.
В противном случае кожные новообразования распространяются и начинают «расти», приобретая внушительные размеры.
Участок пораженной ткани выглядит резко красным, влажным, в некоторых местах кожа может трескаться.
Вследствие увлажнения кожных покровов может наблюдаться локальный отек. Однако в некоторых ситуациях может произойти осложнение и проявится отек Квинке, обозначаемый как отек слизистых. В подобных случаях необходимо незамедлительное обращение в больницу.
Лечение производится при помощи антигистаминных медикаментов, которые сужают сосуды, уменьшают их просвет, тем самым устраняя зуд, покраснение.
Также используются мази для местного нанесения для избавления от аллергической симптоматики. Непосредственно терапия зависит от степени повреждения ткани.
Специфическим признаком некоторых форм высыпания служит сильный зуд. Обыкновенно такой чертой характеризуется заболевание, именуемое как псориаз.
Представленная патология представляет собой хроническую болезнь, которая на первых парах не дает о себе знать. Спустя некоторое время на кожном покрове начинают образовываться розовые пятна, которые отличаются зудом, увеличивающимся по мере развития патологического процесса.
Постепенно пятна модифицируются и превращаются в массивные бляшки, которые могут сливаться друг с другом в одну большую окружность.
Подобные бляшки имеют сухую структуру, края их резко шелушатся и имеют белый цвет. Несмотря на отчетливое шелушение и побледнение области, пятна имеют различимый розовый оттенок.
Если сыпь на локтях чешется, то первоначально лечение состоит в использовании мазей, которые накладываются непосредственно на пораженную зону. Мази против обозначенной патологии делятся на два типа – гормональные и не гормональные.
Данный перечень отличается не только высокой результативностью, но и наличием побочных эффектов.
К числу которых относятся:
- сбой в продукции гормонов;
- нагрузка на почки, что может привести к формированию камней;
- увеличение холестерина;
- быстрое привыкание, что ведет к повышению дозировки.
В качестве не гормональных мазей задействуются – салициловая и цинковая, дегтярная мазь, карталин, акрустал, псориазин, нафталан.
- отсутствие перегрузки на печень, почки;
- гормональный баланс сохраняется в норме;
- отсутствует привыкание;
- можно назначать в целях профилактики.
В тех случаях, когда местное лечение не дало никакого эффекта, в ход пускается системное лечение, которое базируется на приеме внутрь препаратов против псориаза. Перечень таковых медикаментов состоит из – метотрексата, неотигазона, ламинина, псирилома, фолиевой кислоты, мумие.
Из рецептов народного оздоровления самыми действенными служат:
- Применение расслабляющих ванн с эфирными маслами, такими как масло пихты, розмарина, чайного дерева. Кроме того в ванну можно добавлять иссушенные травы хвойных, льняных, валериановых растений, а также чистотела.
- Соединить в равных отношениях облепиховое и льняное масло, а также перекись водорода. Наносить на поврежденные зоны около трех раз за сутки.
- Листья каланхоэ подвергаются измельчению и выкладываются на марлевую повязку, в таком виде это располагается на месте бляшек.
Всякий способ излечения псориаза при помощи народной терапии должен проходить под присмотром лечащего врача, дабы не ухудшить ситуацию.
источник