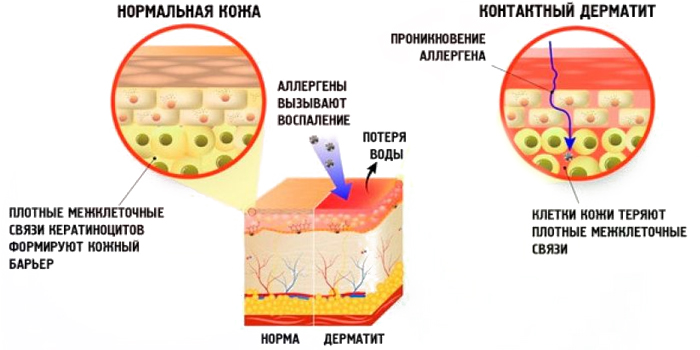
Любая мама, увидев на коже у своего малыша подозрительные высыпания, начинает искать их причину. Некоторые почти всегда срочно вызывают врача, предварительно накормив ребенка ненужными лекарствами. Другие родители стараются не обращать на сыпь внимания, особенно если ребенок хорошо себя чувствует. Но и те, и другие поступают неправильно. Нужно всего лишь ориентироваться в основных видах сыпи, чтобы принять верное решение.
- Пятно – ограниченный участок кожи измененного цвета (красного, белого и других). Он не выступает над кожей, его нельзя прощупать.
- Папула – бугорок до 0,5 см в диаметре, не имеющий внутри полости. Элемент выступает над кожей, его можно прощупать.
- Бляшка – образование с большой площадью, приподнятое над кожей и имеющее уплощенную форму. Большие бляшки с четким рисунком кожи называют лихенизацией
- Везикулы и пузыри – образования с жидкостью внутри. Различаются размерами (везикула больше 0,5 см называется пузырем)
- Пустула – ограниченная полость с гноем внутри
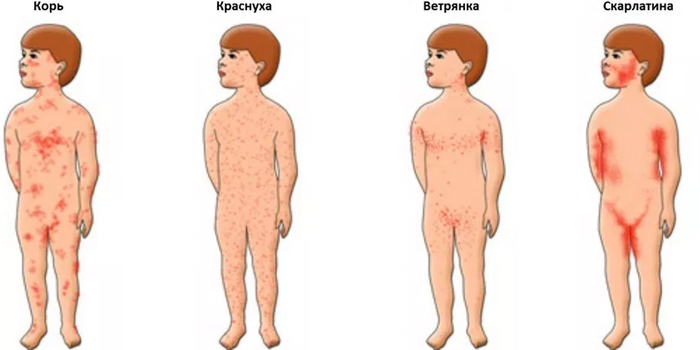
- Корь
- Краснуха
- Скарлатина
- Инфекционный мононуклеоз
- Инфекционная эритема
- Внезапная экзантема
- Ветряная оспа
- Менингококовый сепсис
- Импетиго
- Токсическая эритема новорожденных
- Акне новорожденных
- Потница
Высыпания токсической эритемы поражают половину всех доношенных новорожденных. Главными элементами являются бело-желтые папулы или пустулы диаметром 1-2 мм, окруженные красным ободком. В ряде случаев возникают только красные пятна, от нескольких штук до почти полного поражения кожи (кроме ладоней и ступней). Максимально высыпания проявляются на 2 день жизни, затем сыпь постепенно исчезает. Точные причины токсической эритемы неизвестны, сыпь проходит самостоятельно.
Состояние, через которое проходят 20% всех младенцев в возрасте от трех недель. На лице, реже на волосистой части головы и на шее, возникает сыпь в виде воспаленных папул и пустул. Причиной сыпи является активирование сальных желез материнскими гормонами. Чаще всего лечения угри новорожденных не требует, необходима тщательная гигиена и увлажнения эмолентами. В отличие от юношеских угрей акне новорожденных не оставляют после себя пятен и рубцов, проходят до 6 месяцев.
Частая сыпь у новорожденных, особенно в теплое время года (см. лечение потницы у детей). Связана она с затрудненным выходом содержимого потовых желез и повышенной влажностью кожи при перекутывании. Типичным местом появления считают голову, лицо и области опрелостей. Пузырьки, пятна и пустулы редко воспаляются, не причиняют дискомфорта и проходят при хорошем уходе.
Синонимом этой болезни является атопическая экзема или нейродермит. Страдает этим недугом каждый 10 ребенок, но типичная триада симптомов развивается далеко не у всех. К триаде относят аллергический насморк, бронхиальную астму и собственно экзему.
Первые признаки болезни появляются на первом году жизни и чаще сыпь появляется на лице, на щеках, разгибательные поверхности рук и ног. Ребенка беспокоит нестерпимый зуд, усиливающийся ночью и при температурных, химических воздействиях на кожу. В острой стадии высыпания имеют вид красных папул с расчесами и жидким отделяемым.
В подостром периоде характерно шелушение кожи, иногда ее утолщение. Это связано с постоянным расчесыванием пораженных участков.
Большинство детей переболевают этим недугом без последствий. Лишь при наследственной предрасположенно сти болезнь может перейти в хроническую с присоединением астмы и аллергического насморка (см. лечение атопического дерматита у детей).
Для уменьшения высыпаний и зуда кожи рекомендуется сократить время купания, контакт с жесткими тканями, а кожу как можно чаще обрабатывать эмолентами (кремами с увлажняющим действием). В тяжелых случаях, особенно если кожа нестерпимо чешется, применяют мази с гормональным компонентом (см. список гормональных мазей).
При индивидуальной непереносимости лекарств и пищевых продуктов у ребенка могут появиться аллергические высыпания. Они имеют различную форму и размеры, сыпь может располагаться по всему телу, на руках, ногах, на спине, на животе. Главной отличительной чертой аллергической сыпи является ее усилении при действии аллергена и исчезновение после отмены последнего. Обычно сильный зуд – единственный неприятный эффект таких высыпаний.
- Отек Квинке — в редких случаях может возникать тяжелая реакция организма на аллерген, чаще всего возникает на лекарственные средства или продукты (см. подробнее отек Квинке). В таком случае сыпь держится довольно долго, а на теле образуются отеки вплоть невозможности дышать в связи с перекрытием гортани. При семейной предрасположенно сти к аллергии необходимо исключить непереносимые продукты и медикаменты.
- Крапивница — может возникать также на продукты, лекарства и под воздействием температурных факторов (холодовая аллергия, солнечная аллергия), порой причину крапивницы так и не находят (см. подробнее симптомы крапивницы).
Очень часто следы от укусов насекомых приводят родителей в ужас и заставляют искать инфекционные причины таких высыпаний. При появлении любых кожных сыпей нужно проанализировать , где и как долго проводил время ребенок. Возможно, выходные в деревне у бабушки сопровождались походом в лес и массовым нападением мошек, поэтому чаще всего следы от укусов появляются на открытый участках кожи — в виде сыпи на руках, ногах, лице, на шее.
Типичные следы укусов вызваны следующими процессами:
- реакция на токсины
- механическая травма кожных покровов
- занесение инфекции в ранку при расчесывании
- иногда – инфекционные болезни, передаваемые через укусы
| Комары | Клопы |
|
|
| Пчелы и осы | Чесоточные клещи |
|
|
- Сопровождается лихорадкой выше 40 градусов
- Покрывает все тело, вызывая нестерпимый зуд
- Сочетается с рвотой, головной болью и спутанностью сознания
- Имеет вид звездчатых кровоизлияний
- Сопровождается отеками и затруднением дыхания
- Выдавливать гнойнички
- Вскрывать пузыри
- Позволять расчесывать высыпания
- Смазывать препаратами с яркой окраской (чтобы не затруднять постановку диагноза)
Сыпь по телу у ребенка — важный симптом многих заболеваний. Часть из них даже не требует лечения и проходит самостоятельно, а часть угрожает здоровью и жизни маленького человека. Поэтому при любых подозрительных симптомах нужно проконсультирова ться с врачом и не заниматься самолечением.
Наиболее частой причиной сыпи на теле у ребенка является вирусная или бактериальная инфекция. В свою очередь, среди них выделяют 6 основных болезней.
Болезнь вызывается парвовирусом В19, который распространен во всех странах мира. Передается вирус воздушно-капельн ым путем, в тесных детских коллективах возможна контактная передача. Симптомы инфекционной эритемы:
- Инкубационный период длится 4-28 дней, в среднем – 2 недели.
- Продромальный период протекает с невысокой температурой, головной болью и умеренным кашлем. Общее состояние ребенка вполне удовлетворительн ое.
- Характерные высыпания, проходящие 3 стадии:
- покраснение лица (похожее на следы от пощечины)
- распространение красной сыпи на теле детей, в виде пятен, иногда с синеватым оттенком
- появление в центре пятен светлой серединки, сыпь приобретает «кружевной» характер
Сыпь образуется на разгибательных поверхностях, кисти и стопы обычно не затрагиваются. Угасание пятен происходит постепенно, в течение 1-3 недель. Сыпь обычно является иммунным постинфекционным осложнением, поэтому дети с пятнами эритемы незаразны, их изоляция не требуется.
Вирус герпеса 6 типа вызывает типичное детское заболевание – внезапную экзантему (розеолу). Пик заболеваемости приходится на возраст от 10 месяцев до 2 лет, причем редко удается выявить контакты с больными детьми. Передача обычно происходит от взрослых, воздушно-капельн ым путем. Симптомы:
- Скрытый период длится 5-15 дней.
- Продромальный период выражен не сильно. Может быть недомогание, небольшой насморк, покраснение горла, легкая отечность век, увеличение лимфатических узлов.
- Резкий подъем температуры до 38-40 градусов. Некоторые дети могут капризничать, но часто поведение абсолютно нормальное, даже при сильном жаре. У 10% детей на фоне лихорадки могут возникать фебрильные судороги.
- Резкое (чаще всего) снижение температуры через 3 дня и появление мелкой сыпи по телу на следующий день после исчезновения жара. Высыпания имеют вид мелких розовых пятен, иногда чуть приподнятых над поверхностью. Появляются они сначала на туловище, а затем распространяются на другие части тела. Через 1-3 дня сыпь угасает, а у многих детей она почти незаметна и существует несколько часов.
Розеола – очень специфическое заболевание, но оно часто остается неузнанным педиатрами. Так как в возрасте 1 года активно режутся зубы, то лихорадку приписывают этому состоянию. Нужно помнить, что от прорезывания зубов никогда не бывает температуры выше 38 градусов. При таком жаре всегда есть другая причина!
Ветряная оспа (ветрянка) – первичное инфицирование вирусом varicella zoster, сходным по строению с вирусом простого герпеса. Большинство детей заражаются им до 15-летнего возраста. Передача болезни происходит по воздуху или контактно (в отделяемом из сыпи присутствует вирус). Симптомы:
- Скрытый, инкубационный период ветрянки длится от 10 до 21 дня, чаще две недели.
- Период недомогания возникает за 24-48 часов до появления сыпи (см. можно ли купаться при ветрянке и как снять зуд при ветрянке). Дети жалуются на головную боль, иногда – на несильную боль в животе. Температура повышается умеренно (см. первые признаки ветрянки).
- Сыпь появляется на голове, лице, туловище (рис 1). Изначально это красное пятно, которое превращается в папулу, а затем в везикулу – пузырек с прозрачной жидкостью, обычно однокамерный. Через сутки жидкость мутнеет, в центре пузырька образуется вдавление. Пузырек покрывается коркой. Характерной для ветрянки чертой считают одновременное существование элементов сыпи на разных этапах развития: пятна, папулы, везикулы, корочки. При новых подсыпаниях возможно повышение температуры. После исчезновения сыпи могут оставаться пятна, проходящие через неделю. В связи с зудом дети стремятся расчесать высыпания – если они заносят инфекцию, то могут остаться выраженные рубцы.
Вирус ветряной оспы у большинства переболевших детей переходит в латентную форму, прочно укрепляясь в нервных клетках. Впоследствии может возникнуть вторая волна болезни в виде опоясывающего лишая (рис 2.), когда пузырьки образуются по ходу нервного ствола, чаще на пояснице.
Осложнения болезни возникают редко, в основном у ослабленных детей с первичным иммунодефицитом и СПИДом. При врожденной ветрянке есть вероятность инвалидизации и смерти новорожденного. В 2015 году в России вакцина от ветряной оспы должна быть включена в национальный календарь прививок.
Менингококк – бактерия, которая в норме встречается в носоглотке у 5-10% людей, не вызывая серьезных проблем. Но при определенных условиях этот микроб может вызывать опасные для жизни состояния, особенно у детей младшего возраста. Передается менингококк воздушным путем, поселяясь в полости носа. При вирусных инфекциях или снижении качества жизни носительство может перейти в активное заболевание. При выявлении в крови или спинномозговой жидкости менингококков необходимо срочное лечение антибиотиками в условиях палаты интенсивной терапии.
После попадания в кровь бактерия способна вызвать:
- сепсис (заражение крови)
- менингит
- сочетание этих состояний
Сепсис — болезнь начинается с повышения температуры до 41 градуса, неукротимой рвоты. В течение первых суток на фоне бледно-серой кожи появляется характерная петехиальная сыпь (мелкие синячки, разрастающиеся и приобретающие звездчатую форму).
Высыпания располагаются на конечностях, туловище, могут возвышаться над кожей, часто изъязвляются и образуют рубцы. Одновременно могут появиться гнойные очаги в органах (сердце, перикарде, плевральной полости). У маленьких детей сепсис часто протекает молниеносно с развитием шока и смертью.
Менингит – более частое проявление инфекции. Больные жалуются на светобоязнь, головную боль, нарушения сознания, напряжение затылочных мышц. При изолированном менингите характерной сыпи не бывает.
Корь – распространенное ранее вирусное заболевание, которое теперь встречается в виде коротких вспышек в отдельных регионах. В последние годы вирус снова поднял голову из-за массовой антипрививочной агитации. Большинство людей обладает высокой восприимчивостью к вирусу кори, поэтому если в детском коллективе заболел один ребенок, то 90% остальных непривитых детей рискуют заразиться.
Заболевание протекает в три этапа:
- Инкубационный (скрытый), который длится 10-12 дней. Уже к 9 дню больной ребенок заразен.
- Продромальный (общее недомогание), длящийся 3-5 дней. Начинается остро, протекает с повышением температуры, сухим кашлем, насморком, покраснением глаз. На слизистой оболочке щек на 2 день появляются пятна Филатова-Коплика : беловато-серые точки с красным ободком, исчезающие в течение 12-18 часов.
- Период высыпаний. Параллельно с ростом температуры до 40 градусов появляются пятнисто-папулез ные точки за ушами и вдоль линии роста волос. За сутки сыпь покрывает лицо, спускается на верхнюю часть груди. Через 2-3 дня она достигает ступней, а на лице бледнеет. Такая этапность высыпаний (1 день – лицо, 2 день – туловище, 3 день – конечности) характерна именно для кори. Все это сопровождается слабым зудом, иногда на месте сыпи появляются маленькие синячки. После исчезновения пятен может остаться шелушение и коричневатый след, который проходит в течение 7-10 дней.
Осложнения (обычно возникают у невакцинированны х детей):
- средний отит
- пневмония
- энцефалит (воспаления мозга)
Диагноз обычно ставится по характерным симптомам, иногда берут кровь для определения иммуноглобулинов. Лечение непосредственно против вируса не разработано, поэтому нужно просто облегчить состояние ребенка жаропонижающими средствами. Существуют данные, что прием витамина А детьми, болеющими корью, значительно смягчает течение инфекции. Вакцинация детей позволяет снизить частоту заболевания и риск тяжелых осложнений. Нужно помнить, что на 6-10 день после введения вакцины могут появиться облегченные признаки болезни (невысокая температура, мелкая сыпь на теле ребенка), которые проходят быстро и не представляют опасности для здоровья.
Острая вирусная инфекция, которой болеют преимущественно 5-15 лет. Симптомы краснухи:
- Скрытый период – от 2 до 3 недель. На этом этапе нет никаких проявлений, но ребенок может быть уже заразен.
- Продромальный период. Есть легкое недомогание, невысокий подъем температуры, очень часто этот этап проходит незамеченным. Заметно увеличиваются затылочные и заднешейные лимфатические узлы.
- Период высыпаний. Бледно-розовая сыпь появляется на лице, быстро распространяется вниз и так же быстро исчезает, обычно через 3 дня. Может сопровождаться легким зудом. Шелушения обычно не остается.
Часто краснуха протекает вообще без сыпи, поэтому ее сложно отличить от других инфекций. Вирус опасен преимущественно для будущих мам. При заражении до 11 недели беременности большая часть детей имеют врожденные пороки развития. После 16 недели риск аномалий невелик, но есть вероятность врожденной краснухи с поражением мозга, кожи, глаз, снижением слуха — тугоухостью. Поэтому всем женщинам при планировании беременности нужно узнать уровень антител к краснухе, чтобы при их отсутствии провести вакцинацию.
Скарлатина – болезнь, вызываемая стрептококками группы А. Это значит, что источником инфекции служат не только больные или носители скарлатины, но и люди с любой патологией, вызванной этими бактериями (ангиной, например). Скарлатина передается воздушно-капельн ым путем. Симптомы:
- Скрытый период составляет 2-7 дней.
- Продромальный период начинается с подъема температуры, острой боли в горле, недомогания.
- Ужа на 1-2 сутки болезни появляется сыпь, не затрагивающая носогубный треугольник. Вид у ребенка, больного скарлатиной, характерный: блестящие глаза, пылающие щеки, бледный носогубный треугольник. На теле высыпания интенсивнее в складках. Через 3-7 дней все высыпания исчезают, оставляя за собой шелушение. Еще одной особенностью болезни является «малиновый» язык – яркий, с выраженными сосочками.
Вирус Эпштейна-Барра, вызывающий инфекционный мононуклеоз у детей, относится к обширной группе герпес-вирусов. Болезнь чаще поражает детей и молодых людей, часто течет без сыпи и других характерных симптомов. Степень заразности больных мононуклеозом невысокая, поэтому вспышек в детских коллективах не встречается. Симптомы:
- Главный признак болезни – увеличение лимфатических узлов, особенно заднешейных, одновременно увеличивается печень и селезенка.
- С 3 дня болезни возможно появление тонзиллита с белым налетом на миндалинах, подъем температуры.
- На 5-6 день нечасто возникает сыпь, различная по форме и размеру, бесследно исчезающая. Если больному мононуклеозом назначали ампициллин, то вероятность появления сыпи возрастает.
- В анализе крови появится характерный признак: атипичные мононуклеары, кроме того можно выявить антитела к вирус Эпштейна-Барра.
источник
Ребенок покрылся красными пятнами: фото с описанием сыпи, возможные причины, способы лечения, профилактика
Здоровье ребенка в любом возрасте вызывает у родителей массу опасений. Даже незначительный насморк или кашель становится поводом для визита к участковому педиатру. Что уж говорить о ситуации, когда ребенок покрылся красными пятнами. Волдыри, пузырьки, прыщи — любые внезапно появившиеся на теле малыша пятна говорят о том, что ему должна быть оказана срочная медицинская помощь.
Неокрепший организм ребенка постоянно подвержен атаке вредных микроорганизмов, среди которых — вирусы, бактерии и грибки. Новорожденному младенцу, как правило, передается иммунитет матери ко всякого рода инфекционным заболеваниям. Но бывают ситуации, когда ребенок рождается с ослабленным иммунитетом, что способствует его восприимчивости к инфекционным недугам. В дальнейшей жизни малыш контактирует с большим количеством людей, что также может стать причиной инфицирования заболеваниями, которые передаются воздушно-капельным или бытовым путем.
К наиболее распространенным инфекциям, которые часто называют детскими, относятся корь, краснуха, розеола, скарлатина, ветряная оспа (или ветрянка) и инфекционный мононуклеоз. Объединяет их общий симптом — красные высыпания на теле ребенка.
Корь — инфекционное заболевание, характеризующееся наибольшей заразностью среди остальных известных недугов такого типа. Передается болезнь воздушно-капельным путем и имеет инкубационный период 1-2 недели.
- повышение температуры тела до 38 °С и более;
- слабость, вялость;
- кашель;
- насморк;
- конъюнктивит (воспалительный процесс на слизистой глаза);
- сыпь на внутренней стороне щек;
- высыпания по всему телу.
При кори пятна на теле сухие, красного цвета, имеют неправильную форму. Через несколько дней болезни меняют цвет на коричневый и сливаются между собой. Особенностью заболевания является то, что начинается оно не с сыпи, а с гипертермии, кашля и насморка. Родители замечают, что ребенок покрылся красными пятнами по всему телу, лишь на 4-5-й день болезни. Все симптомы исчезают, и кожа полностью очищается через 2 недели.
Лечение при кори симптоматическое, так как специального препарата, направленного на борьбу непосредственно с ее возбудителем, пока нет. Важным является соблюдение питьевого режима во избежание обезвоживания. Для снятия воспаления глаз применяют глазные капли, травяные отвары. При высокой температуре не обойтись без жаропонижающих средств.
Краснуха — острая вирусная инфекция, передающаяся воздушно-капельным и бытовым путем. Инкубационный период может длиться до 25 дней.
- субфебрильная температура тела (в пределах 37,5 °С);
- незначительный насморк;
- вялость;
- увеличение и болезненность лимфатических узлов;
- головная боль;
- красная точечная сыпь, не склонная к образованию значительных областей покраснения.
После того как ребенок покрылся мелкими красными пятнами, кожа полностью очистится через 3-4 дня.
Специфического лекарственного средства против краснухи, как и в случае с корью, на данный момент не существует, поэтому устраняются симптомы заболевания. Применяют жаропонижающие, противоаллергические, иммуностимулирующие и общие противовирусные препараты.
Единственной профилактикой кори и краснухи является вакцинация.
Ветряная оспа (ветрянка) — заболевание, вызываемое вирусом герпеса, который проникает в верхние дыхательные пути в результате общения с больным человеком. Инкубационный период составляет 2-3 недели.
- высыпания в виде пузырьков по всему телу, возникают поэтапно на разных участках кожных покровов;
- высокая температура тела;
- может сопровождаться головной болью.
При ветрянке окружающие отмечают, что ребенок чешется и покрывается красными пятнами.
Для лечения ветрянки широко применяют такие препараты, как «Ацикловир», «Алпизарин». Профилактика заключается в вакцинации и своевременной изоляции заболевшего ребенка.
Если ребенок покрылся красными пятнами по всему телу, еще одной причиной этому может быть скарлатина. Это бактериальная инфекция, передающаяся бытовым и воздушно-капельным путем и получившая свое название за характерный симптом — ярко-красную сыпь.
Как распознать скарлатину:
- высыпания красного цвета, образующие большие области покраснения по всему телу;
- ангина;
- тошнота;
- увеличение лимфатических узлов на шее;
- высокая температура тела;
- отсутствие сыпи в области носогубного треугольника, его бледность;
- шелушение кожи по мере исчезновения сыпи.
Поскольку скарлатина является бактериальной инфекцией, для ее лечения назначаются антибиотики («Амокзициллин», «Эритромицин» и другие). Также необходимо соблюдение постельного режима, применение иммуномодулирующих препаратов, витаминов, средств для восстановления микрофлоры кишечника, жаропонижающих препаратов.
Для сокращения вероятности заболеваемости скарлатиной рекомендуется соблюдать личную гигиену и избегать большого скопления людей, особенно в период эпидемий.
Розеола — это не самостоятельное заболевание, а реакция организма на инфицирование вирусом герпеса 6-го типа. Дети наиболее подвержены этому заболеванию в возрасте от 6 месяцев до 2 лет. Заразиться можно воздушно-капельным или бытовым путем. При контакте с кожей, покрытой высыпаниями, герпес 6-го типа не передается.
- повышение температуры тела до 38-39 °С;
- незначительный насморк и заложенность носа;
- холодные руки и ноги на фоне общей гипертермии;
- бледность кожных покровов;
- возможны фебрильные судороги;
- темно-розовая сыпь, которая представляет собой пятна диаметром до 5 мм, слегка выпуклые над поверхностью кожи, с бледной окантовкой.
Противовирусные препараты для лечения розеолы не применяются. Основными средствами для облегчения состояния малыша являются жаропонижающие средства, питьевой режим, регулярное проветривание и влажная уборка.
Для профилактики заболевания важно укреплять иммунитет ребенка, как можно дольше поддерживать грудное вскармливание, обеспечить ребенку здоровый сон и правильное питание, соответствующее возрасту.
Мононуклеоз — заболевание, вызванное вирусом герпеса 4-го типа, или Эпштейна — Барр. Ребенок может заболеть мононуклеозом контактно-бытовым способом, преимущественно через слюну. Сыпь наблюдается у 25 % заболевших — при осмотре отмечают, что лицо ребенка покрылось красными пятнами. Затем сыпь распространяется на все тело.
- признаки фарингита и тонзиллита;
- увеличение лимфатических узлов;
- сыпь в виде уплотненных розовых или темно-красных пятен;
- увеличение внутренних органов (селезенки, реже — печени).
Лечение при вирусе симптоматическое. Применяют анальгетики для снятия болевого синдрома, обильное питье для выведения токсичных веществ из организма, антисептические препараты для лечения фарингита и тонзиллита. Антибиотики, противогерпетические и противовирусные средства применяют для лечения тяжелых форм заболевания и его осложнений.
Профилактика заключается в повышении иммунитета ребенка, ограничении контактов с больными, проведении дезинфекции в помещении, где находится заболевший. Вакцина от инфекционного мононуклеоза на данный момент не создана.
Диатез — предрасположенность ребенка к аллергии. Причин диатеза и аллергических реакций у грудничков и детей старшего возраста много: вредные привычки матери во время беременности, токсикоз, присутствие аллергенов в повседневной жизни матери и малыша после рождения (бытовая пыль, шерсть домашних животных). Кроме того, иммунитет ребенка еще не полностью сформирован, что зачастую вызывает неправильный иммунный ответ на вещества, вполне безопасные для взрослого человека. Это и некоторые продукты питания (яйца, шоколад, цитрусовые), и средства гигиены (мыло, шампунь, крем и так далее).
- покраснение щек;
- сыпь различного характера, которая может присутствовать как на всем теле, так и на отдельных его участках, например, может отмечаться, что руки ребенка покрылись красными пятнами;
- периодическое возникновения в местах покраснения корочек;
- опрелости, которые не проходят при соблюдении личной гигиены;
- при игнорировании первых признаков развивается нарушение обмена веществ, возможно уменьшение активности ребенка с последующей задержкой развития.
Для лечения детских аллергических реакций назначают сорбенты для скорейшего выведения из организма веществ, вызвавших аллергию, и антигистаминные средства для устранения неприятных симптомов.
Если ребенок резко покрылся красными пятнами, стоит предположить одну из разновидностей детской аллергии — крапивницу. Это внезапная аллергическая реакция, которая проявляется характерными пузырчатыми высыпаниями на коже младенца. Иногда этот симптом сопровождает повышение температуры, тошнота и рвота.
Для профилактики любой аллергии рекомендуется избегать добавления в рацион ребенка высокоаллергенных продуктов питания, для гигиенических процедур использовать только гипоаллергенные средства, предназначенные для детей. Если малыш находится на грудном вскармливании, особое внимание следует уделять рациону матери.
Существует еще один недуг, имеющий аллергическую природу, для которого характерным симптомом являются кожные высыпания. Это узловатая эритема — воспалительный процесс в сосудах человека, которому предшествовали различные инфекционные заболевания.
Характерным проявлением заболевания является то, что ребенок покрылся красными пятнами, а точнее, плотными подкожными узелками, которые на поверхности кожного покрова выглядят как красные пятна диаметром не более 5 см.
Лечение эритемы состоит из двух этапов — избавления от инфекции, ставшей причиной заболевания, и купирования симптомов непосредственно воспаления.
Для лечения инфекций применяют антибиотики, для снятия воспаления — противовоспалительные нестероидные средства, часто назначают физиотерапию.
Главной превентивной мерой является своевременное обращение к врачу для лечения инфекционных заболеваний, которые могут в дальнейшем спровоцировать узловатую эритему.
Если ребенок покрылся красными пятнами и чешется тело, можно заподозрить у него состояние, называющееся потницей. Это красная сыпь на теле малыша, наиболее характерная для новорожденных и детей первого года жизни. Возникает потница потому, что кожа грудничка значительно тоньше и ранимее, чем кожные покровы взрослого человека, к тому же у малышей недостаточно развита терморегуляция. Из-за этого при малейшем раздражении, нерегулярных гигиенических процедурах на коже ребенка могут появиться мелкие прыщики, иногда волдыри, которые исчезают после устранения раздражителя (пота, тесной одежды, ненатуральных тканей).
Если при потнице ребенок покрылся красными пятнами, что делать?
- Соблюдать правила гигиены.
- Одевать малыша соответственно погоде.
- Проветривать помещение, в котором находится ребенок.
- Избегать тугого пеленания.
- Надевать новорожденному одежду только из натуральных тканей.
- Использовать подгузники из дышащих материалов, что поможет предотвратить опрелости.
Когда ребенок чешется и покрывается красными пятнами, вполне логично предположить у него лишай — заболевание, имеющее грибковую или вирусную природу. Заразиться им можно от животных (стригущий лишай), в результате повреждений кожного покрова или заболеваний внутренних органов (экзема), после инфицирования грибком (отрубевидный), как результат нарушений в работе иммунной системы (красный плоский лишай), вследствие поражения вирусами (розовый лишай).
В зависимости от вида недуга, он характеризуется различными типами высыпаний:
- розовый лишай отличается появлением мелких круглых розовых или красных пятен;
- для отрубевидного лишая характерны более темные красные или даже красно-коричневые высыпания;
- при стригущем лишае помимо красных пятен проявляется шелушение и зуд кожи;
- экзема характеризуется появлением красных пятен, корочек, шелушения, трещин, пузырьков;
- при красном плоском лишае образуются блестящие узелки красновато-фиолетового оттенка неправильной формы.
Несмотря на то что лечится лишай преимущественно в домашних условиях, без врачебной помощи не обойтись — только доктор сможет подтвердить диагноз и определить тип недуга. В зависимости от вида болезни для ее лечения применяют антигистаминные средства, кортикостероидные и противогрибковые препараты. Также рекомендуется отказаться от вредных привычек и придерживаться специальной диеты.
Для профилактики заболевания важно укрепление иммунитета и ограничение контактов малыша с уличными животными.
Псориаз — хроническая болезнь, носящая неинфекционный характер, причины возникновения которой на сегодняшний день изучены в малой степени. Заболевание незаразно, по одной из версий, по наследству передается не сам псориаз, а предрасположенность к нему.
- пятнообразные высыпания на коже;
- зуд кожных покровов;
- шелушение.
Чаще всего от этого недуга страдают молодые люди до 20 лет. Но встречается он и у детей. Поэтому, если ребенок покрылся красными пятнами, нельзя игнорировать вероятность возникновения именно этого поражения кожи.
К сожалению, сейчас медицина не в силах вылечить псориаз полностью. Для облегчения состояния и достижения состояния ремиссии применяют очищение крови, криотерапию, рекомендовано посещение солярия.
Для профилактики рецидивов важно укреплять иммунитет, избегать стрессовых ситуаций.
Помимо вышеописанных заболеваний причинами возникновения красных пятен на теле малышей могут стать и другие причины:
- Укусы насекомых. Характер и размер пятен зависит от того, какое насекомое укусило ребенка и от индивидуальной реакции его организма, в том числе наличия аллергических реакций.
- Расстройство нервной системы — иногда можно заметить, что ребенок, когда плачет, покрывается красными пятнами. При подобных симптомах следует исключить стрессовые ситуации в жизни ребенка, дома создать дружелюбную атмосферу, постараться выяснить причину нервного напряжения малыша.
- Пятна у новорожденных. У новорожденных детей, в основном у слабых и преждевременно рожденных, в первые дни после рождения на коже могут появляться красные пятнышки, которые проходят самостоятельно и рассматриваются как вариант нормы.
- Реакция на холод, или так называемая холодовая аллергия, — покраснение переохлажденного участка кожи, которое самостоятельно проходит через несколько часов, иногда симптом сохраняется до нескольких суток.
- Заболевания сердечно-сосудистой системы и крови. Эти причины высыпаний являются крайне серьезными и требуют безотлагательной консультации специалиста.
При возникновении вопроса, почему ребенок покрылся красными пятнами, необходима срочная консультация педиатра, поскольку самое безопасное состояние без своевременной помощи может быть чревато серьезными осложнениями и последствиями.
источник
Кожу человека можно назвать индикатором здоровья. Особенно это касается маленького ребенка, кожные покровы которого очень чувствительны к любым изменениям – как во внешних условиях, так и в общем состоянии внутренних органов и систем организма.
Кожные высыпания могут носить разный характер. Одни из них не опасны, другие являются сигналом развития аллергического, инфекционного или аутоиммунного процесса. Игнорировать сыпь у ребенка или лечить ее самостоятельно, не выяснив первопричину, нельзя.
Кожные высыпания – очень частое явление у маленьких детей
В дерматологии выделяют три большие группы, в которые распределяют все возможные кожные высыпания у младенцев:
- Физиологическая. Этот тип сыпи встречается у новорожденных. Высыпания появляются на теле в результате гормональных изменений, происходящих в организме.
- Иммунологическая. Является следствием воздействия на эпидермис различных раздражающих факторов, например, аллергенов, температуры или трения. К таким высыпаниям относится крапивница, потница, аллергическая реакция или атопический дерматит. Нарушение элементарных правил гигиены также может привести к появлению нежелательных проявлений.
- Инфекционная. Сыпь – симптом, сопутствующий определенному инфекционному (вирусному) заболеванию, например, ветряной оспе или скарлатине (подробнее в статье: как лечится инфекционная сыпь у детей при вирусной экзантеме?).
Достаточно часто сыпь является признаком инфекционного заболевания. Самые известные из них:
- Ветрянка. У ребенка появляются характерные водянистые пузырьки, которые подсыхая, образуют корочку. Для них характерен зуд. Также может повышаться температура, но иногда болезнь проходит и без нее.
- Краснуха. Основные симптомы – увеличенные лимфоузлы на шее и сыпь в виде мелких красных пятнышек или точек, которые сначала появляются на лице, а потом переходят на шею, плечи и дальше распространяются по всему телу.
- Корь. Проявляется в виде круглых пятен и узелков за ушными раковинами, распространяющихся по телу. Недуг сопровождается также шелушением, нарушением пигментации, лихорадкой, конъюнктивитом, кашлем и светобоязнью.
- Скарлатина. Изначально высыпания локализируются на щеках, далее переходят на конечности, грудь и туловище. Постепенно сыпь становится более бледной. Для скарлатины также характерна ярко-красная окраска неба и языка.
- Розеола. Начинается с повышения температуры. Лихорадка длится около трех дней, после чего на теле появляется мелкоточечная сыпь красного цвета.
- Чесотка. Характеризуется красной сыпью, которая сильно чешется.
Симптомы ветрянки сложно спутать с симптомами другой инфекции Высыпания при краснухе Признаки кори Сыпь при розеоле
Чувствительная кожа новорожденных больше всего подвержена негативному внешнему влиянию. Среди наиболее частых случаев высыпаний на теле грудничка отмечаются:
- Потница. Обычно она появляется у ребенка из-за жары в результате перегрева и трудностей с потоотделением. Чаще всего подобный тип сыпи образуется на голове, в частности под волосами, на лице, в складках кожи, где присутствуют опрелости. Высыпания представляют собой пузырьки и пятна, которые не доставляют ребенку дискомфорта (см. также: шершавые пятна на теле у ребенка в качестве симптома). При опрелостях также применяется проверенный временем ПантенолСпрей с декспантенолом — веществом-предшественником витамина В5, стимулирующим процессы регенерации кожи. В отличие от аналогов, которые являются косметическими средствами, это сертифицированный лекарственный препарат, его можно применять с первого дня жизни ребенка. Его удобно наносить – достаточно просто распылить на кожу, не втирая. Выпускается ПантенолСпрей на территории Евросоюза, с соблюдением высоких европейских стандартов качества, узнать оригинальный ПантенолСпрей можно по смайлику рядом с названием на упаковке.
- Акне новорожденных. Воспаленные папулы и пустулы затрагивают лицо, кожу на голове под волосами и шею. Они являются следствием активизации сальных желез посредством гормонов матери. Подобные угри обычно лечить не нужно, но следует обеспечить качественный уход и увлажнение кожи. Проходят они бесследно, не оставляя рубцов или бледных пятен.
- Токсическая эритема. Проявляется в виде папул и пустул, имеющих бело-желтый цвет, в диаметре от 1 до 2 мм, окруженные красным ободком. Появляются они на второй день жизни, потом постепенно самостоятельно проходят.
Потница на лице у грудничка
Одной из важных характеристик высыпаний на теле является их локализация. Именно по тому, на какой части тела расположились пятна, точки или пупырышки, можно определить природу проблемы и то заболевание, которое стало первопричиной их появления.
Естественно, это не единственный параметр, который необходим для установки точного диагноза, но сократить количество вариантов недугов вполне возможно. Однако разбирать факторы, вызвавшие появление сыпи на той или иной части тела, и как ее лечить, должен дерматолог во избежание серьезных последствий самолечения.
Кроме того, что появление мелких прыщиков или пятнышек на лице свидетельствует о патологиях в организме, такие дефекты еще становится эстетической проблемой.
Причины, по которым сыпь затрагивает лицевую область, могут быть весьма разнообразными:
- Реакция на солнечные лучи. Возникает при длительном пребывании на солнце.
- Аллергия. Ее могут вызвать косметические средства, например, крема, в основе которых присутствуют цитрусовые масла. Также причиной часто становятся продукты питания.
- Потница. Наблюдается у грудных детей годовалого возраста и младше при некачественном уходе за кожей.
- Диатез. Им страдают дети, находящиеся на грудном вскармливании.
- Половое созревание у подростков.
- Инфекционные заболевания. Среди них корь, краснуха и скарлатина.
Достаточно часто сыпь затрагивает не одну определенную область, а распространяется практически по всему телу.
Если ребенок покрылся различного рода высыпаниями, это свидетельствует о:
- Эритеме токсической. Сыпь затрагивает 90% тела. Сходит в течение 3 дней после выведения токсинов.
- Акне новорожденного (рекомендуем прочитать: как лечить акне у новорожденных по Комаровскому?). Купание с детским мылом, воздушные ванны, уход и правильное питание – решение данной проблемы.
- Аллергической реакции. Может проявляться в виде крапивницы или контактного дерматита на любом участке тела, где произошел контакт с аллергеном.
- Инфекции. Если в рационе и привычках ребенка ничего не менялось, то возможная причина сыпи – инфекционная болезнь.
Что касается сыпи на конечностях, то ее основной причиной обычно оказывается аллергия. Особенно подобные аллергические проявления затрагивают руки. Они могут оставаться на коже длительное время, если ребенок испытывает постоянный стресс, эмоциональные переживания и усталость. Если запустить проблему, она может перерасти в экзему.
Еще одна причина, по которой может посыпать руки и ноги – грибковое заболевание (такое как псориаз, чесотка или волчанка). В тех случаях, когда в других местах сыпь отсутствует, возможна простая потничка.
Аллергическая сыпь на стопе ребенка
Основным фактором, который может спровоцировать появление сыпи на животе, служит инфекция, в частности, такие известные болезни, как корь, краснуха, скарлатина и ветряная оспа. При своевременном и грамотном лечении сыпь начинает исчезать уже на 3-4 день.
Обычно кроме живота затрагивается кожа и в других местах. Однако, если сыпь присутствует исключительно на животе, то скорее всего имеет место контактный дерматит, вызванный аллергеном, соприкасающимся с животиком ребенка.
Сыпь на голове или шее чаще всего является следствием потнички. В этом случае следует нормализовать терморегуляцию ребенка и обеспечить правильный уход за кожей. Можно также мазать пораженные места мазями и купать кроху в череде.
Среди других оснований для появления сыпи в этих местах служат:
- ветряная оспа;
- чесотка (рекомендуем прочитать: как лечится чесотка у детей?);
- неонатальный пустулез;
- атопический дерматит.
Атопический дерматит
Наиболее частыми причинами красных точек на спине и плечах являются:
Еще два вероятных заболевания, связанных с таким местом локализации красных точек, как спина, это:
- Сепсис бактериального происхождения. Прыщики красного цвета быстро распространяются по телу, переходя в гнойные образования. Болезнь сопровождается потерей аппетита, рвотой и тошнотой, температурой до 38 градусов.
- Менингококковый менингит. Кроме сыпи, на спине у ребенка наблюдаются подкожные кровоизлияния, мгновенно поднимается высокая температура и появляется постоянная боль в области, где находятся затылочные мышцы.
Сепсис бактериального происхождения
Кроме привычных прыщиков или пятен красного и розового цвета, высыпания могут оказаться белыми или бесцветными. Чаще всего белый цвет сыпи характерен для аллергической реакции, у взрослого – для заболеваний инфекционной этиологии. Высыпания такого рода на лице говорят об обычной закупорке сальных желез.
Что касается бесцветного окраса сыпи, то он свидетельствует о наличии:
- авитаминоза;
- гормонального сбоя в организме;
- проблем в функционировании пищеварительной системы;
- грибковой инфекции;
- аллергии.
Иногда на коже малыша может появляться мелкая сыпь, которая по внешнему виду напоминает мурашки. Такой признак свидетельствует об аллергической реакции, обусловленной гиперчувствительностью к различным раздражителям, особенно к лекарственным препаратам. Больше ей подвержены дети с наследственной предрасположенностью.
Достаточно соблюдения гигиены и дополнительной обработки пораженных мест. Несмотря на это, в случае появления любой сыпи на коже ребенка необходимо понять, есть ли у малыша другие симптомы, которые свидетельствуют об инфекционном заболевании. Также следует оценить характер и локализацию высыпаний.
После самостоятельного осмотра нужно показать ребенка врачу или вызвать его на дом, чтобы он назначил лечение, если таковое требуется. При подозрении на инфекцию до прихода доктора малыша надо изолировать от окружающих.
Любые внезапные высыпания на детской коже – причина для беспокойства у родителей, особенно если сразу не с чем связать их появление. Красные или розовые пятна разных размеров и форм могут выступать симптомом многих болезней – от дерматита до кори, или возникать из-за менее опасных состояний – перегрева, аллергии. Нередко сыпь исчезает сама без лечения.
Высыпания могут указать на несколько состояний – аллергию, инфекцию, кожные болезни, даже авитаминоз. У некоторых малышей, когда они плачут или кричат, на лице выступают красные пятна – это особенность нервной системы и сосудистой реакции. Если ребенок себя хорошо чувствует, понаблюдайте за ним 2-3 дня.
С высокой вероятностью сыпь пройдет самостоятельно. Если этого не произошло, покажите его педиатру.
Чтобы выявить точную причину пятен, оценивают их вид, форму, дополнительные симптомы:
- Аллергические высыпания на коже у детей часто сопровождают зуд и отек.
- При дерматологических патологиях изменяются цвет и текстура кожи – появляются шелушение, уплотнение, трещины.
- Сыпь при инфекциях сопровождается общими признаками недомогания.
Красные пятна на теле у ребенка в возрасте до года – явление очень частое, связанное с высокой чувствительностью кожи. По словам доктора Комаровского, они возникают от перегрева, трения, эмоционального напряжения, перекорма. Нередко у грудничка при потнице и опрелостях появляются высыпания, которые быстро исчезают сами.
Если малыша больше ничего не беспокоит, других местных симптомов болезни нет, то родителям не о чем тревожиться.
Это состояние известно как тепловая сыпь или раздражение кожи из-за сильного потоотделения и плохого его испарения. Мелкие красные пятнышки возникают в жару, при высокой влажности воздуха, если грудничка слишком сильно укутали (перегрев). Частно кожная реакция затрагивает спину, ягодицы, шею, подмышки. Это не заразно, лечения не требует, просто проветривайте комнату, избегайте перегрева малыша, выбирайте ему одежду из хлопка.
Другое название этого состояния – пеленочный дерматит. Красные плоские пятнышки у ребенка в большом количестве появляются в складках кожи, области гениталий из-за длительного раздражения. У малышей, которые проходили терапию антибиотиками, может возникнуть гнойничковая сыпь в виде мелких бугорков. Опрелости не заразны, проходят за 1-3 дня при домашней терапии:
- Чаще меняйте подгузник. Перед этим хорошо очищайте и вытирайте насухо область гениталий.
- 1-2 раза в сутки используйте мази с вазелином или цинком.
- По возможности оставляйте грудничка на несколько часов в день без подгузника.
Кожа первой реагирует на любые нарушения в иммунном ответе. У малышей, особенно в возрасте до 5-7 лет, он очень нестабильный. По этому аллергия – одна из самых распространенных причин высыпаний. Общее состояние в такой ситуации нормальное – нет недомогания, температуры. Возможные дополнительные симптомы – зуд, покраснение кожи.
Чтобы справиться с аллергией, важно выявить ее причину, а от проявлений помогут:
- Антигистаминные препараты внутрь: капли, таблетки – в зависимости от возраста малыша.
- Диета с исключением аллергенов– красных и оранжевых фруктов, шоколада, кофе, молока, орехов, меда.
Мелкопятнистая красная сыпь часто появляется на шее, руках, ногах, лице, может затронуть большие площади тела. Возникает она в любом возрасте, выглядит как небольшие темные бугорки, которые сильно зудят и чешутся.
Крапивница связана с активным выбросом гистамина при аллергической реакции. При этом расширяются сосуды, возникают мелкие красные зудящие пятна на теле, причину которых не всегда удается выявить.
Нередко крапивницу вызывают:
- синтетические ткани;
- продукты питания (особенно цитрусы, орехи, мед);
- тепло или холод;
- сильный ветер;
- лекарственные препараты.
Крапивница не опасна, почти не ухудшает качество жизни, не передается от человека к человеку. Аллергические красные пятнышки на коже проходят в течение суток, не требуют серьезного лечения.
Если сильно беспокоят зуд или отек, используйте антигистаминные средства – Зодак, Кларитин, Супрастин.
Из-за высокой чувствительности кожи и резкого иммунного ответа, даже после укуса комара, у малыша может остаться не просто маленький прыщик, а красное зудящее пятно. Похожая реакция будет на укус постельного клопа, блох. Более тяжелое действие (часто аллергическое) вызывают пчелы, осы, шершни, клещи.
Болезнь порождает мелкий подкожный паразит, которого ребенок подхватывает в детских садах, школах, лагерях. Нередко поражаются:
- живот;
- сгибы локтей;
- область между пальцами;
- подмышки;
- лицо.
Малыша беспокоит зуд, который усиливается ночью и нарушает сон, на тревожащих участках видны мелкие красные пузырьки, трещины. Если их расчесывать, образуются корочки. В верхнем слое эпидермиса видны подкожные ходы молочно-белого цвета.
На фоне чесотки развиваются пиодермия, дерматит.
Болезнь очень заразная, требует срочного лечения:
- Цинковая мазь снимает зуд, работает как антисептик.
- Возбудителя болезни убивают местные препараты на основе перметрина, бензилбензоата, серы.
Во время укуса малыш испытывает дискомфорт, колющую боль. После этот участок может зудеть, появляется крупное пятно красного цвета. Комары не всегда опасны. Более тяжело переносится укус осы – иногда развивается аллергическая реакция:
- локальный отек;
- подъем температуры;
- головокружение;
- анафилактический шок, когда сужаются дыхательные пути.
Малыши переносят укусы ос и пчел хуже, чем дети старшего возраста.
Важно быстро удалить жало из раны, обработать этот участок нашатырем или положить холодный компресс. Чтобы облегчить общее состояние, используйте антигистаминные средства (Кларитин).
В конце весны и летом чаще встречаются клещи, которые могут переносить энцефалит.
Красное пятнышко от укуса имеет неправильную форму, но не зудит. В центре есть черная точка – это клещ. Через 2-3 часа может подняться температура. В такой ситуации следует убрать насекомое, вызвать скорую помощь.
Если у ребенка пятна на теле не сопровождаются общим ухудшением самочувствия, можно предположить дерматологические патологии. Внимательно изучите другие локальные симптомы – отек, местный подъем температуры, изменение цвета или текстуры кожи: шершавость, утолщение, излишнюю гладкость.
Это кожная гнойничковая инфекция, при которой на теле и лице появляются красные язвы и волдыри. Болезнь вызывают стафилококки и стрептококки. Пятна нередко образуются в области рта, носа, на щеках, подбородке. Выделяют 2 вида импетиго у детей:
- Буллезное. Крупные язвы и волдыри с жидкостью внутри возникают на верхней части корпуса, тыльной поверхности ладони, лопаются через 2-3 дня. На коже остается желтоватая корка.
- Небуллезное. Волдыри образуются вокруг рта, возникают язвы, которые вскрываются через 1-2 дня. После остается коричневая корка и темное пятно. Если гнойники сливаются, болезнь протекает тяжело.
Импетиго очень заразно, передается при прямом контакте, требует серьезного лечения. Часто применяют антибиотики в таблетках или форме крема. При грамотной терапии болезнь проходит за 1-1,5 недели.
Не занимайтесь самостоятельным лечением – при первых симптомах импетиго посетите дерматолога.
Хроническое заболевание, которое беспокоит детей и взрослых на протяжении долгого времени. На коже появляются пятна красного цвета, которые чешутся, шелушатся, покрываются сухой коркой. Они могут пропадать и возникать (рецидив) под воздействием внешних и внутренних факторов. Часто экзема обостряется из-за таких факторов:
- Болезни печени, желудка, кишечника.
- Нарушения эндокринной и нервной системы.
- Сухость воздуха в самолете, кондиционируемом помещении.
- Перегрев, избыточное потоотделение.
- Купание в хлорированной воде бассейна.
Экзема не заразна, но ее сложно лечить.
Чтобы покраснения стали менее выраженными, следуйте этим советам:
- Купайте малыша в теплой (не горячей!) воде с мягким мылом. Легко промакивайте все участки полотенцем – не трите. После наносите увлажняющее средство: молочко или крем.
- Выбирайте одежду из натуральных тканей.
- Не допускайте перегрева или переохлаждения тела.
- Стирайте одежду и белье средствами без отдушек.
- При рецидиве наносите увлажняющий крем.
Болезнь проявляется в раннем возрасте, нередко обостряется у взрослых. Атопический дерматит связан с хроническим аллергическим воспалением, часто возникает у деток, которые имеют кожные инфекции и заболевания – астму, нейродермит. Основные зоны красных высыпаний:
- лицо;
- шея;
- за ушами;
- подмышки;
- внутренний сгиб колена, локтя.
Сыпь на теле у ребенка сильно зудит, независимо от размера и площади поражения. Есть периоды обострения и затишья. Часто сыпь возникает под влиянием холодного ветра, солнца, стресса, бытовой химии, уходовой косметики.
Патология не заразна, но передается по наследству.
Избавиться от атопического дерматита нельзя, но есть способы облегчить состояние:
- Смягчающие кремы на пораженные участки каждый день.
- Кортикостероидные мази на сыпь, чтобы убрать отек и красноту. Как долго использовать, с какой частотой – скажет врач.
- Антигистаминные препараты (перорально) – снимут зуд.
Заболевание развивается, если нарушена регуляция работы сальных желез. Оно связано с проблемами нервной и эндокринной систем. Часто развивается у подростков из-за гормональной перестройки. При себорее красные пятна возникают в волосистой части головы, носогубных складках, на ушах, между лопатками. Сыпь сливается в яркие плотные шелушащиеся бляшки, появляется зуд. Если они образуются на скальпе, волосы начинают выпадать, появляется перхоть.
Себорея не передается от человека к человеку. Тактику лечения определяет врач в зависимости от причины патологии.
Рекомендации по домашней терапии:
- Купайте ребенка в ваннах с отварами коры дуба, череды, ромашки (100 г сырья на 1 л кипятка).
- Смазывайте кожу гипоаллергенными маслами и гелями.
- Чтобы избавиться от бляшек на голове и теле, используйте шампунь и крем Скин Кап (для малышей старше года).
Воспаление кожи возникает из-за ее раздражения внешними факторами – косметикой, бытовой химией, латексными изделиями. Особенно чувствительны зоны гениталий, мочка уха. Реже контактный дерматит возникает на руках, лице. Пораженный участок краснеет, отекает, на нем появляются мелкие узелки и пузырьки. При тяжелом течении они покрываются корочками. Если поражена большая площадь, возникают:
- зуд, жжение;
- локальный подъем температуры;
- слабая боль.
При хроническом дерматите кожа под красной сыпью на теле уплотняется, ее рисунок усиливается.
В этой зоне может нарушиться пигментация. Болезнь не заразна, тактика лечения зависит от причины появления сыпи. Советы по домашней терапии:
- Устраните контакт с раздражителем, вымойте пораженный участок с мылом. При легких формах пятна исчезнут сами.
- Используйте антигистаминные препараты внутрь, обработайте зону дерматита кремом Адвантан.
Это очень распространенная болезнь, которую могут вызывать авитаминоз, внешние факторы, гормональные нарушения. Она часто передается по наследству, чаще страдают девочки. Первые симптомы появляются уже у грудных детей, усиливаются во время полового созревания.
Кожа становится грубой, бугристой, в мелких розовых прыщах, которые редко бывают красными.
- тыльная сторона предплечий;
- ягодицы;
- верхняя часть спины;
- бедра.
Пилярный кератоз не заразен, не поддается лечению, не опасен и почти не доставляет дискомфорта. Если сыпь тревожит малыша, следуйте советам:
- Для купания используйте мягкие увлажняющие гели.
- После ванны на участки сыпи наносите смягчающий крем.
Эта вирусная инфекция передается при прямом контакте с больным или через общие предметы гигиены. Через 2-3 недели после заражения на коже спины, груди, рук и ног появляются мелкие бугорки (1-20 штук) розового или красного цвета с ямкой в центре. Диаметр – до 1 см. Если на них надавить, появится творожистая пробка.
Болезнь заразна, часто распространяется в теплом влажном климате, но не опасна, не доставляет проблем, если сыпь не расчесать и не занести инфекцию.
Серьезного лечения не требуется, бугорковые покраснения на теле пройдут сами за 6–12 месяцев, если придерживаться таких рекомендаций:
- Не посещайте бассейны, сауны, спортзал.
- Не расчесывайте бугорки.
- Не используйте вещи и предметы гигиены больного, стирайте их отдельно.
Это болезнь, которая возникает при сниженном иммунитете после переохлаждения, инфекции. Точный ее возбудитель неизвестен. У детей розовый лишай встречается чаще после 10 лет, груднички почти не болеют.
При выздоровлении формируется стойкий иммунитет. Розовый лишай передается при прямом контакте.
Сначала на теле появляется крупная овальная красная бляшка (до 10 см), через неделю возникают более мелкие пятна. Часто они затрагивают внутренние поверхности рук и ног. Другие признаки розового лишая:
- сильный зуд;
- чешуйки по центру пятна с гладким ободком по краю;
- мелкие подкожные пузырьки с жидкостью (при легком течении болезни).
Сыпь исчезает постепенно, следов на теле не оставляет. Рекомендации, чтобы ускорить процесс выздоровления:
- Избегайте мытья пораженных участков.
- Используйте стероидные кремы и мази, чтобы снять зуд, пейте антигистаминные средства.
- Придерживайтесь гипоаллергенной диеты.
- Избегайте тесной одежды, синтетических тканей.
Болезнь вызывают аутоиммунные процессы, из-за которых развивается хроническое воспаление, появляются красные сухие рельефные пятна – папулы. Они сливаются в крупные бляшки, покрываются серебристыми чешуйками. Участки псориаза могут располагаться в любой части тела (от поясницы до лица), иметь разную величину. Болезнь не заразна, ухудшает качество жизни и не поддается лечению.
Чтобы улучшить состояние, используйте кортикостероидные мази.
Заболевание связано с ношением тесной обуви, сильной потливостью (или промоканием) стоп и быстрым их высыханием. Часто оно возникает в 7-14 лет, высокий риск развития в период зимы и осени. Подошвы болезненно трескаются, появляются ограниченные участки воспаления, крупные красные пятна и шелушения. Поражение нередко одинаковое справа и слева. При длительном течении трещины становятся глубокими.
Ювенильный дерматоз не опасен и никак не передается.
Рекомендации по домашней терапии:
- Мойте ноги с дегтярным мылом для защиты от инфекции.
- Выбирайте обувь по размеру и из дышащих материалов – ткани, сетки, натуральной кожи.
- Своевременно меняйте носки при их намокании.
- Используйте на пораженных участках увлажняющие мази или кортикостероидные кремы.
Красные пятна на теле у ребенка могут указывать на тяжелые вирусные или бактериальные заболевания. Для ветряной оспы и скарлатины характерны зудящие мелкие высыпания, при стоматите появляются розовые волдыри, а при розеоле большие площади усыпаны яркими точками.
Важно – при инфекции всегда есть признаки общего недомогания, часто присутствуют симптомы интоксикации.
Воспаление мозговых оболочек развивается из-за бактериальной инфекции, реже – вирусной, грибковой. Чаще болеют малыши до 5 лет. Для них менингит особенно опасен тяжелым течением, может привести к гибели. Основные симптомы:
- Бледность кожи, геморрагическая сыпь – мелкие сосудистые кровоизлияния.
- Тахикардия, озноб.
- Резкий подъем температуры, отказ от еды, рвота фонтаном.
- Головная боль, напряжение мышц шеи, судороги.
Вирусная форма часто передается при контакте и чихании в тесных детских коллективах. При подозрении на заболевание вызывайте скорую – ребенка нужно срочно госпитализировать. Домашнее самолечение опасно тяжелыми осложнениями.
Инфекцию вызывает вирус герпеса, в детском возрасте она переносится легче, чем во взрослом. После выздоровления организм формирует стойкий иммунитет. Ветрянка – одна из основных причин красной сыпи на теле у малышей 2-7 лет. Часто ее вспышки случаются в детских садах, школах, кружках из-за тесного контакта в коллективе. Проявления ветрянки:
- Ранний этап. Температура, озноб, повышенная утомляемость, сильная потливость, потеря аппетита, рвота.
- Основная стадия. Сыпь в виде красных пузырьков с жидкостью (размер – 5-6 мм) появляется волнами. Сначала возникает на голове и спине. Стопы и ладони не поражаются.
Через 3–5 дней пузырьки вскрываются, на их месте остаются темные корочки. Ветрянка может передаваться еще неделю после появления у больного последней волны сыпи.
Человек, который ей не переболел, всегда заражается.
Советы по домашнему лечению:
- Обрабатывайте высыпания зеленкой или фукорцином.
- При температуре используйте жаропонижающие средства – Панадол, Цефекон.
Это тяжелая бактериальная стрептококковая инфекция, которой часто болеют малыши 2-8 лет. Один из симптомов – красные шершавые пятнышки у ребенка на теле, которые могут зудеть. Они медленно появляются в течение 5 суток на груди и животе, потом переходят на шею, уши. До этого возникают:
- боль в горле;
- лихорадка;
- малиновый язык;
- покраснение щек.
Скарлатина очень заразна, быстро передается в детских коллективах. Ее распространяют больные и носители.
При вовремя начатом лечении она проходит за неделю. Терапию проводят антибиотиками пенициллинового ряда. Если вы увидели у малыша симптомы скарлатины, срочно покажите его врачу.
Опасные вирусные инфекционные болезни, которые тяжело протекают у малышей, если им не ставили прививки, имеют похожие общие симптомы:
- Корь. Красно-коричневые пятна сначала появляются на голове и шее, потом уходят вниз по телу. Есть общие признаки простуды: недомогание, головная боль, подъем температуры.
- Краснуха. Небольшие красные пятнышки на теле держатся 2-3 дня, их сопровождают отек лимфоузлов под челюстью, подъем температуры до 38 градусов, насморк, головная боль.
Оба заболевания заразны, ребенка нужно изолировать от коллектива, обеспечить ему постельный режим.
Корь проходит только за 7–10 дней, от краснухи выздоравливают раньше. При симптомах любой из этих болезней свяжитесь с врачом, исключите самолечение.
По проявлениям это заболевание похоже на краснуху, но вызывает ее вирус герпеса. Недуг затрагивает чаще малышей до 3 лет, позже – встречается редко. Розеола – это инфекция, при которой на теле и шее (иногда – на лице, руках) появляются множественные мелкие плоские пятнышки светло-красного цвета. За 3-5 суток до их возникновения поднимается температура, часто выше 39 градусов. Другие возможные симптомы:
У детей до 2-х лет розеола – самая частая инфекция. Протекать она может бессимптомно или с редкими высыпаниями без общего ухудшения самочувствия.
Через 3-4 дня они проходят. Болезнь заразна, быстро распространяется, передается при контакте и воздушно-капельным путем. Специального лечения розеола не требует, осложнений не вызывает. Обеспечьте ребенку обильное питье и постельный режим, давайте жаропонижающие препараты – противовирусные не нужны.
Так называется инфекционная эритема – респираторная болезнь, которая чаще поражает детей 3-12 лет с ослабленным иммунитетом. Ее вызывает парвовирус. При выздоровлении в организме появляются антитела, которые защищают от повторного инфицирования. После 2-3 дней насморка, головной боли, озноба и температуры на щеках возникают яркие крупные пятна. Когда они пропадают, сыпь появляется на теле:
У 20% детей болезнь протекает без симптомов. Сыпь должна пройти через 7-10 суток, но иногда сохраняется месяцами и усиливаться под влиянием тепла или физической нагрузки.
Инфекционная эритема передается воздушно-капельным путем, но к моменту появления пятен уже не заразна. При первых симптомах обратитесь к врачу, чтобы точно поставить диагноз – по внешним признакам болезнь похожа на корь и краснуху. Тактика лечения – как у простуды:
- постельный режим;
- обильное питье;
- Парацетамол при температуре.
Очень распространенная у детей до 10 лет болезнь, которая имеет другое название – «синдром руки-ноги-рот». Вспышки заболеваемости приходятся на лето и осень, часто возникают в школах, лагерях. Стоматит начинается с роста температуры, насморка, болей в горле. После появляются красные мелкие пятна на теле (ягодицах, пальцах, подошвах) и во рту. Кожа может начать шелушиться.
Стоматит протекает тяжелее у детей с дерматитом и экземой.
Болезнь заразна, ребенка следует изолировать до полного выздоровления. Специфического лечения нет, иммунитет сам избавляет от вируса за 7-10 дней. Вызывайте врача, если за 3 суток ребенку не стало легче. Советы по домашней терапии:
- Оставьте в меню только мягкую пищу – пюре, бульоны, йогурты, вязкие каши.
- Обеспечьте больного обильным теплым питьем.
- При температуре используйте Парацетамол.
источник