Высыпания на коже у детей – весьма распространенное явление. Можно сказать, что нет ни одного человека, у которого в детстве их не было. Согласно статистике, у малышей в два раза чаще, чем у взрослых, встречаются кожные заболевания. Они в большей степени склонны к инфекциям, аллергии и раздражению под влиянием внешних факторов. Это обусловлено незрелостью иммунитета и нежностью детской кожи. Чтобы выяснить причину сыпи у ребенка, нужно внимательно проанализировать внешний вид пятен или прыщиков, отметить сопутствующие симптомы, изменения в образе жизни, уходе и питании.
Содержание:
- Причины сыпи
- Инфекционные болезни
- Ветрянка
- Краснуха
- Корь
- Скарлатина
- Детская розеола, или внезапная экзантема
- Инфекционная эритема
- Контагиозный моллюск
- Грибковые инфекции
- Аллергические реакции
- Опасная причина сыпи
- Неинфекционные причины
- Лечение
Сыпь – это изменение цвета и текстуры кожного покрова в виде отдельных или сливающихся друг с другом элементов. Внешний вид и характер ее появления очень важен для правильной диагностики.
Список причин, провоцирующих высыпания, обширен. Сыпь может не представлять опасности для здоровья малыша или быть одним из симптомов довольно опасных болезней, поэтому оставлять ее без внимания нельзя. Нужно понимать, что она не возникает просто так, а свидетельствует о проблемах со здоровьем или ошибках в уходе за ребенком.
К распространенным причинам сыпи у детей относятся инфекционные болезни, аллергия и другие факторы, не связанные с инфекционными патологиями. Например, вызвать ее способны нарушения работы пищеварительного тракта или проблемы с сосудами. Последние в детском возрасте встречаются редко. Они связаны с повышенной проницаемостью сосудистых стенок, снижением количества или нарушением функций тромбоцитов, участвующих в процессе свертывания крови. Сыпь при этом представляет собой мелкие или крупные подкожные кровоизлияния. Возникает обычно вследствие травм или повышения температуры на фоне болезни.
К детским инфекционным болезням, сопровождающимся характерной сыпью, относятся ветрянка, краснуха, корь, скарлатина, розеола и другие. Это заболевания вирусной, бактериальной или грибковой этиологии. Особенности высыпаний при каждом из них отличают эти инфекции.
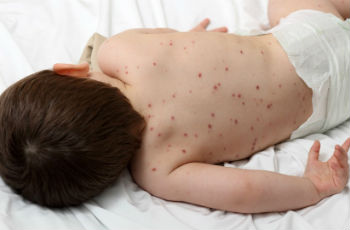
Первый признак ветрянки – резкое повышение температуры. Через 24 часа после этого появляется сыпь. Она быстро распространяется по телу в направлении сверху вниз. Начинается она с волосистой части головы, лица, затем переходит на туловище, руки, ноги. Вначале на коже образуются небольшие ярко-красные пятнышки, которые через время превращаются в заполненные жидкостью пузырьки. Пузырьки впоследствии самостоятельно лопаются и засыхают, покрываясь корочками. При тяжелых формах болезни они появляются еще и на слизистых оболочках рта, глаз, половых органов.
При ветрянке сыпь сопровождается зудом, что доставляет ребенку сильный дискомфорт и желание все расчесать. Этого нельзя допускать, так как если преждевременно отодрать корочку, на коже останется рубец в виде некрасивого углубления. Кроме того, повышается риск занесения инфекции. Корочки должны отпадать самостоятельно.
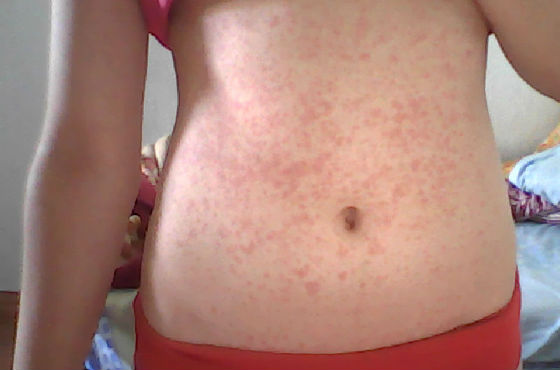
Первые клинические проявления краснухи схожи с обычным ОРЗ, что представляет определенные трудности для ранней диагностики. Наблюдается подъем температуры до 39°C, кашель, боль в горле. Затем появляется мелкая розово-красная пятнистая сыпь круглой или овальной формы. Начинается она с лица и шеи, в течение нескольких часов стремительно распространяется по телу.
Больше всего высыпаний локализуется в области поясницы, ягодиц, на сгибах рук и ног. Они не вызывают зуд и бесследно сходят спустя 4 дня после появления. При краснухе увеличиваются лимфатические узлы в области затылка.
Заболеванию подвержены малыши в возрасте от 6 месяцев до трех лет, не привитые вакциной КПК.
Корь начинается с лихорадки, покраснения, слезоточивости глаз, насморка, кашля. Через несколько дней на внутренней стороне щек образуются малиново-красные точки с белым основанием. Через время по всей поверхности тела появляется сыпь, вначале за ушами и на носу, на следующий день распространяется на шею, грудь, спину, а затем – на конечности. Ее элементы представляет собой плоские мелкие папулы неправильной формы, склонные к слиянию друг с другом.
На 4-й день болезни температура приходит в норму и высыпания начинают исчезать. Они темнеют, пигментируются, шелушатся и вызывают зуд. Пигментация сохраняется в течение 10 дней.
Заболеванию подвержены дети дошкольного и школьного возраста, которые не были ранее привиты вакциной КПК.
Это инфекционная болезнь, вызванная патогенной бактерией гемолитический стрептококк. Характерными признаками скарлатины являются лихорадка, острая боль в горле, малиново-красный шероховатый язык («клубничный язык»), изменения в зеве и сыпь.
При скарлатине на второй день на коже появляются многочисленные маленькие красные точки диаметром 1-2 мм. Сначала они локализуются в зонах, где больше всего скапливается влага: в области подмышечных впадин, шеи, паха, локтевых и подколенных сгибах. Затем покрывают все тело, кроме носа и кожи возле губ. Имеют шершавую поверхность, могут вызывать зуд. Когда сыпь сходит, кожа на ее месте начинает сильно шелушиться.
Скарлатиной чаще всего болеют дети от 2 до 9 лет.
Розеола вызывается вирусом герпеса 6-го или 7-го типа. Возникает преимущественно у малышей от 6 месяцев до 2-3 лет. Розеола начинается с внезапного подъёма температуры до 39-40°C, которая держится от 3 до 5 дней и плохо сбивается обычными жаропонижающими средствами. Другие симптомы отсутствуют, ребенок остается активным, не теряет аппетит.
На пятый день температура резко приходит в норму, а в течение суток на теле появляются розовые пятна. По внешнему виду они похожи на сыпь при краснухе. Сохраняются 4-7 дней, исчезают без шелушения и пигментации.
Заболевание возникает при инфицировании парвовирусами. Преимущественно поражает детей от 4 до 12 лет.
На начальной стадии отмечается повышение температуры тела до 38°C, слабость, сонливость, боли в мышцах и суставах, ломота, потеря аппетита. В течение следующих дней появляется ярко-красная сыпь на лице, теле, руках и ногах в виде ажурных кружев. В области носогубного треугольника ее элементы отсутствуют. Сыпь проходит спустя неделю, но при стрессах, эмоциональных переживаниях и физической нагрузке может периодически возвращаться.
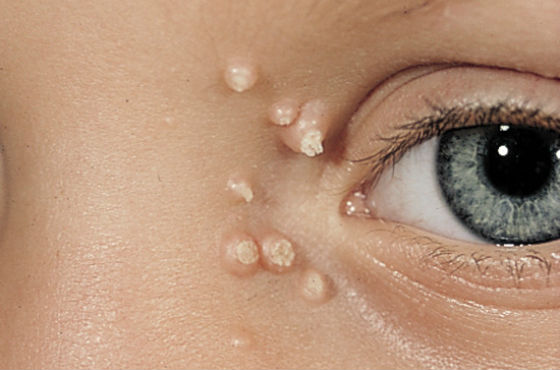
Заболевание, вызванное вирусом из группы оспы. Контагиозный моллюск поражает кожу и слизистые оболочки. Встречается у детей от 1 до 10 лет, передается при непосредственном контакте с больным или через инфицированные бытовые предметы.
Заболевание сопровождается образованием плотных бугорков розового или телесного цвета с маленьким углублением в центре, в котором находится белая творожистая масса, выделяющаяся при надавливании. Диаметр элементов сыпи вначале составляет 1-2 мм, затем увеличивается до 5-7 мм. Они образуются по всему телу кроме стоп и ладоней. Самостоятельно не проходят и требуют специфического удаления.
Причиной сыпи на теле у ребенка также могут стать грибковые инфекции. К ним относятся стригущий лишай, трихофития, дерматомикоз. Высыпания имеют обычно кольцевидную форму, сухую чешуйчатую поверхность и вызывают сильный зуд.
У малышей, пользующихся памперсами, при недостаточном уходе и гигиене возможен грибковый пеленочный дерматит в виде красных бугорков в области подгузников.
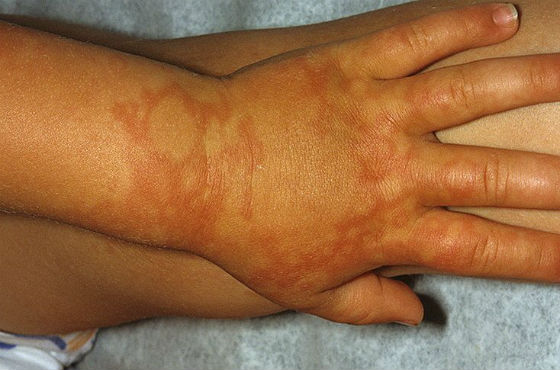
Сыпь как результат аллергической реакции на раздражитель — частое явление у детей. В отличие от инфекционной сыпи, при аллергической нет повышения температуры тела, не снижается аппетит, не возникает слабости и сонливости.
Аллергия на коже у детей проявляется в виде крапивницы, контактного или атопического дерматита:
- Крапивница – это большие красные, слегка выступающие пятна на коже, похожие на ожоги крапивы. Они сопровождаются сильным зудом и отеком, могут сливаться друг с другом, образуя большие пятна. После исключения контакта с аллергеном крапивница сохраняется на теле от нескольких часов до пары дней, но проходит при приеме антигистаминных препаратов.
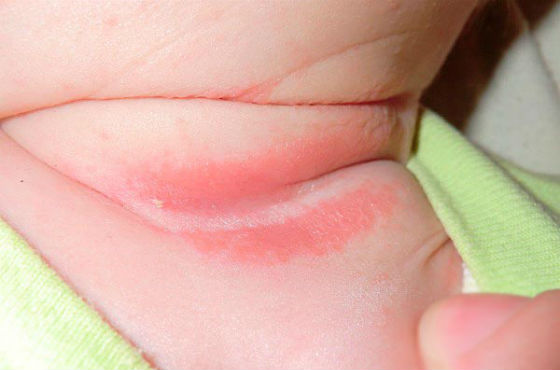
- При контактном дерматите клиническая картина зависит от индивидуальных особенностей кожи ребенка. Он может проявляться в виде красноты, шелушения, отечности, образования волдырей, мокнущих ранок, сопровождаться болью и зудом кожи.
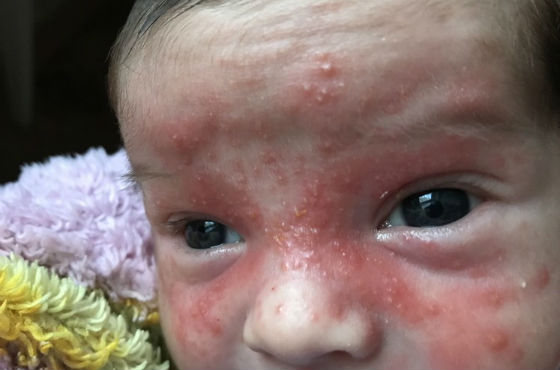
- При атопическом дерматите сыпь чаще появляется на лице (щеки, лоб), шее, руках, на ногах. Она представляют собой покрасневшие, воспаленные и шелушащиеся участки кожи. В отдельных местах покрывается мокнущими корочками.
Спровоцировать аллергические высыпания способны высокоаллергенные продукты питания (цитрусовые, шоколад, мед, орехи, клубника и другие), лекарства, средства бытовой химии и другие вещества.
Чрезвычайно опасна сыпь при менингококковой инфекции. При инфицировании менингококком возможно заражение крови, проявляющееся кровоизлияниями на коже в виде пятен сине-красного цвета, высокой температуры, головных болей, ригидности мышц.
Это состояние представляет прямую угрозу для жизни. При отсутствии своевременной помощи гибель может наступить в течение суток с момента появления сыпи. При малейшем подозрении на такую болезнь необходимо немедленно вызвать скорую помощь или собственными силами срочно отвезти ребенка в инфекционную больницу.
Сыпь на коже также вызывают ошибки в уходе, недостаточная гигиена, неправильный подбор косметических средств по уходу.
У деток до года часто возникают опрелости, особенно в жаркое время года. Они выглядят как красноватые, плоские или слегка припухшие пятна в области подгузников. Доставляют ребенку дискомфорт и неприятные ощущения при смене памперса.
У грудных детей в течение первых месяцев жизни встречается акне новорожденных. Эта сыпь на теле по внешнему виду напоминает юношеские угри. Чаще всего она формируется на лбу, щеках и голове. Акне новорожденных не представляет опасности и проходит самостоятельно, не оставляя никаких следов.
В жаркую погоду у детей до 2 лет часто беспокоит потница. Эта сыпь представляет собой скопления красных пятнышек и возникает вследствие раздражения кожи из-за повышенного потоотделения. Чаще возникает на шее, спине, ягодицах, сгибах рук, ног, в подмышечных впадинах.
Учитывая, что родителям довольно затруднительно самостоятельно определить, почему у ребенка возникла сыпь, лучше обратиться к педиатру. Врач проведет осмотр малыша, при необходимости назначит анализы, поставит диагноз и пропишет лечение.
Родители должны проанализировать изменения в уходе и питании ребенка на протяжении последних дней и рассказать о них врачу. Важно вспомнить, не контактировал ли малыш с больными людьми, обратить внимание на сопутствующие симптомы (кашель, насморк, температура, боль в горле, ухудшение аппетита и т. д.). Если они есть, сообщить с какой части тела начали появляться пятна, волдыри или прыщики, как быстро распространялись.
Обязательно вызвать врача при появлении сыпи в следующих случаях:
- возраст ребенка менее 6 месяцев;
- присутствует высокая несбиваемая температура;
- имеется рвота и тошнота;
- наблюдается сильная боль в животе, головная боль, боль в других частях тела;
- развивается отечность.
При вирусных инфекциях (корь, краснуха, ветрянка, розеола) специфической терапии не требуется. При необходимости врач назначит симптоматические препараты. При ветрянке элементы сыпи рекомендуется обрабатывать антисептическими средствами. При бактериальных (скарлатина) и грибковых инфекциях назначают антибактериальные и противогрибковые средства.
Если отмечается подъемом температуры выше 38°C, необходимо дать ребенку жаропонижающее на основе парацетамола или ибупрофена и обеспечить обильное питье. При тяжелом состоянии показан постельный режим.
Инфекционные заболевания, сопровождающиеся сыпью на теле, высоко заразны, поэтому необходимо на время ребенка изолировать из детских коллективов.
При ошибках в уходе (потница, опрелости, пеленочный дерматит), обеспечить более тщательную гигиену, одевать малыша так, чтобы ему не было жарко. Младенцам чаще устраивать воздушные ванны.
При аллергической сыпи важно выявить аллерген и по возможности устранить его из жизни ребенка. Может понадобиться прием антигистаминных препаратов, применение местных успокаивающих мазей и кремов, соблюдение диеты.
источник
Кожная сыпь является симптомом многих инфекционных заболеваний и при каждом из них она имеет свои особенности, помогающие установить правильный диагноз уже при визуальном осмотре пациента. Основные знания о особенностях высыпаний помогут выявить заболевание и вовремя изолировать больного для предотвращения распространения инфекции.
В зависимости от места расположения элементов сыпи можно выделить два ее вида:
- Экзантема – характеризуется преимущественным расположением очагов поражения на кожных покровах.
- Энантема – практически все элементы располагаются на слизистых оболочках ротовой полости, дыхательных путей или половых органов.
Помимо этого сыпь подразделяется на несколько видов в зависимости от ее структурных элементов:
- Мелко и крупнопятнистая розеолезная – основной элемент розеола, розоватое округлое пятно размером от 1 до 10 мм. Если размер розеол не превышает 5 мм это мелкопятнистая сыпь, от 5 до 10 мм – крупнопятнистая. Помимо розеолы в образовании пятнистой сыпи может участвовать такой элемент как пятно – его размеры превышают 10 мм.
- Геморрагическая – образована геморрагиями (кровоизлияниями под кожу) или петехиями (точечными кровоизлияниями).
- Папулезная – основной элемент слегка возвышающийся над коже узелок (папула) розового или красноватого цвета, размером от 1 до 20 мм.
- Везикулезная – везикула представляет собой полое полукруглое образование размером до 5 мм, наполненное серозным или серозно-геморрагическим экссудатом. При вскрытии образует язву, а затем покрывается коркой.
- Пустулезная – пустулой называется полый элемент, заполненный гнойным содержимым. Послы вскрытия пустулы образуется обычно корка или небольшой рубец.
Высыпания могут появляться на кожных покровах или слизистых оболочках и обладают общими особенностями:
- этапностью;
- локализацией, соответствующей заболеванию, вызвавшему развитие такое клиническое проявление;
- определенной интенсивностью;
- хронологической последовательностью развития, которая соответствует количеству дней, прошедших с начала заболевания.
Основными отличиями инфекционных высыпаний от аллергических могут стать:
- повышенная температура тела;
- наличие симптоматики общей интоксикации организма (слабость, быстрая утомляемость, головные и мышечные боли, позывы на рвоту, тошнота, расстройства стула);
- увеличение лимфатических узлов;
- отслаивание кожи на ладонях или стопах;
- при аллергической реакции не появляется везикулезная или пустулезная сыпь (появление пузырьков, наполненных гнойным содержимым может свидетельствовать о присоединении вторичной инфекции, такой симптом появляется по прошествии длительного времени после возникновения аллергического дерматоза);
- симптомы заболевания часто встречаются у членов семьи или близкого окружения пациента;
- высыпания при инфекционном процессе обладают определенными особенностями, соответствующими заболеванию.
Кожные болезни имеют различные причины. Причиной возникновения кожных высыпаний могут стать следующие заболевания:
Первые высыпания при скарлатине появляются на первые (редко вторые) сутки, визуально они выглядят как сплошное покраснение, но если приглядеться можно заметить мелкие точечные розеолы красного цвета (при тяжелом течении заболевания розеолезная сыпь приобретает синий оттенок). Яркая на первый день сыпь бледнеет уже к концу вторых суток, а впоследствии становится коричневатой.
Этапность и хронологическая последовательность:
- Первым сыпью покрывается лицо (в основном поверхность щек), не страдает только носогубной треугольник, резко выделяясь белым пятном на фоне красной кожи лица.
- Затем происходит распространение элементов на живот, шею, верх груди и спины.
- В последнюю очередь высыпания появляются на внутренней поверхности бедра и предплечья, а также кожу в естественных кожных складках, к которым относятся: подмышечные и подколенные впадины, сгибы локтей, пах.
- После снижения температуры тела верхний слой кожи на пальцах ног и рук начинает шелушится и отслаиваться.
Заболевание сопровождается высокой температурой, болью в горле и, появляющимся в первый день, налетом на языке. На второй день язык становится резко гиперемированным (красным), при этом на его поверхности выделяются увеличенные сосочки, этот симптом носит название малинового языка.
В большинстве случаев высыпания на коже при кори появляется на третьи-четвертые сутки, крайне редко она может стартовать на вторые или на пятые сутки. Новые элементы к уже существующим добавляются на протяжении 3-4 дней. Сыпь носит папулезный характер, ее элементы располагаются на неизмененных кожных покровах.
Отличительной особенностью заболевания является появление пятен на слизистой оболочке ротовой полости. На второй день болезни на слизистой щек в области премоляров (4-5 зубов) появляются белые пятна окруженные резко гиперемированными кольцами, они носят название пятен Филатова-Вельского-Коплика.
Этапность и хронологическая последовательность:
- На 3-4 сутки сыпь появляется за ушами и в области переносицы, буквально в течение нескольких часов она распространяется на все лицо.
- На следующий день высыпания распространяются на верх спины и груди, а также захватывают верхние конечности.
- Последними страдают нижние конечности, стопы и кисти рук.
- На следующий день после последнего этапа распространения высыпаний их элементы начинают приобретать бурый оттенок с такой же цикличностью как и появлялись.
Заболевание характеризуется высокой температурой тела, кашлем, насморком и воспалительными процессами, развивающимися в слизистой оболочке глаз.
Инфекционный мононуклеоз встречается преимущественно в детском и подростковом возрасте. Заболевание характеризуется генерализованной лимфоаденопатией, увеличением селезенки и печени, тонзиллитом, одутловатостью лица.
Высыпания характеризуются отсутствием этапности и тем, что появляются они не во всех случаях (примерно в 75-80%). Пятнистая сыпь развивается на 5-7 день болезни, пятна имеют размет от 5 мм до 1.5 см и тенденцию к слиянию. Больше всего элементов локализуется на коже лица, в ходе болезни они распространяется на конечности и туловище.
Сыпь мелкопятнистая, элементы одинаковой величины, бледно-розового оттенка, расположены на фоне неизмененных кожных покровов и не склонны к слиянию. Локализуется чаще на боковых поверхностях тела, коже ягодиц и разгибательных поверхностей конечностей. Новые элементы высыпаний при краснухе появляются только в течение 1-1.5 суток.
Этапность и хронологическая последовательность:
- Возникает на кожных покровах лица в первый день болезни.
- На вторые-третьи сутки быстро распространяется на поверхность шеи, туловища и конечностей.
Чаще заболевание протекает в легкой форме у детей и подростков и в тяжелой у взрослых. В большинстве случаев краснуха сопровождается субфебрильной температурой, болями в суставах и симптомами общей интоксикации (слабостью, утомляемостью, расстройствами сна).
Высоко контагиозное заболевание, которым чаще всего болеют дети дошкольного и младшего школьного возраста. Признаками его развития являются симптоматика общей интоксикации и везикулезная сыпь на кожных покровах и слизистых.
Этапность и хронологическая последовательность:
- В первую очередь везикулы появляются на волосистой части головы и в области половых органов.
- Затем они распространяются на другие части тела при этом подошвы и ладони не страдают.
Особенностью заболевания является ложный полиморфизм – из-за постоянно появляющихся новых элементов на коже или слизистых можно увидеть различные стадии развития сыпи (свежие и вскрывшиеся везикулы, корочки и небольшие рубцы).
Герпетические поражения вызываются двумя типами вируса, каждый из которых проявляется появлением сыпи с определенной локализацией. При первом типе в основном поражается кожа и слизистые лица, а при втором – половых органов; однако в некоторых случаях (в зависимости от особенностей заражения) вирусы обоих типов могут проявляться в любой локализации.
Этапность и хронологическая последовательность:
- Заболевание отличается тем, что перед появлением образований сыпи пациент чувствует зуд и жжение (а в некоторых случаях и боль) в определенных участках кожных покровов или слизистых.
- На второй-третий день после появления предварительных симптомов развиваются пузырьки, наполненные прозрачным содержимым и расположенные на гиперемированной и отечной поверхности.
- По прошествии 2-4 дней пузырьки вскрываются с образованием язвенной поверхности.
- Еще через день они покрываются коркой, которую нельзя снимать до полного заживления.
Заболевание может сопровождаться симптоматикой общей интоксикации, выраженность которой зависит от тяжести течения болезни.
Причиной развития этого заболевания являются микроскопические клещи, паразитирующие в толще кожных покровов. Эти паразиты образуют тончайшие ходы имеющие вид парных отверстий на коже.
Локализируются преимущественно между пальцами рук и ног, на коже запястьев, живота и наружных половых органов.
Появление кожных проявлений чесотки сопровождается сильным, практически нестерпимым зудом, при расчесывании элементов происходит распространение возбудителя на другие участки кожных покровов.
Особенностью проявления чесотки у детей до года является локализация чесоточных ходов в области ладоней и стоп, а также наличие везикулезной или пятнистой сыпи на затылке, сгибательных поверхностях, сосках и пупке.
В таблице приведены основные отличия высыпаний при различных заболеваниях.
| Название заболевания | Внешний вид высыпаний | Сроки появления сыпи | Преимущественная локализация |
| Краснуха | Мелкопятнистая бледно-розовая сыпь на фоне неизмененной кожи | Первый день болезни | Вначале на лице, затем на шее туловище и конечностях |
| Ветрянка (ветряная оспа) | Везикулезная сыпь, элементы которой находятся на различных этапах развития | 2-3 сутки | Вначале кожа головы и наружных половых органов, затем по всему телу |
| Корь | Папулезная сыпь на неизмененных кожных покровах | 3-4 сутки | Появляется на лице, затем на туловище и в последнюю очередь на конечностях, исчезает в такой же последовательности |
| Скарлатина | Ярко-красная розеолезная сыпь | 1-2 сутки | В первую очередь сыпь появляется на лице (белым остается только носогубной треугольник), затем на шее и туловище, а затем на сгибательных поверхностях и в естественных складках кожи |
| Инфекционный мононуклеоз | Пятнистая сыпь с элементами размером от 5 мм до 1.5 см, склонными к слиянию | 5-7 день (не во всех случаях) | Не имеет преимущественной локализации |
| Герпес | Небольшие пузырьки с прозрачным содержимым и склонностью к слиянию. По прошествии 1-3 дней вскрываются с образованием язв. | 2-3 сутки | В зависимости от типа вируса |
| Чесотка | Парные отверстия на коже | В конце инкубационного периода который может длиться от 1 суток до 2 недель | Между пальцами, на запястьях, коже наружных половых органов |
Появляющаяся при других инфекционных заболеваниях сыпь также обладает своими особенностями. Однако описанные выше инфекции встречаются чаще всего и довольно опасны у взрослых людей.
Начинаются они с симптомов общей интоксикации, высыпания появляются не сразу и в некоторых ситуациях просто игнорируются больным человеком пока болезнь не приобретает тяжелого характера.
Своевременная диагностика сыпи помогает вовремя начать правильное лечение болезни и изолировать больного от окружающих.
Сыпь при инфекционных заболеваниях – один из самых характерных симптомов, по которым врачи могут поставить диагноз уже после визуального осмотра. Нужно знать, что при каждой болезни характер высыпаний отличается по разновидности элементов сыпи, ее локализации и времени появления.
Иногда пациенты путают такие симптомы с аллергией и в результате не начинают адекватное лечение вовремя. Это чревато и тем, что больной человек будет распространять инфекцию среди своего окружения. Кроме того, несвоевременное лечение становится причиной многих осложнений.
В этом материале мы расскажем о том, как отличить инфекционную сыпь проявлений аллергии, как высыпания отличаются в зависимости от вида болезни и как их лечить.

Сыпь при опасных болезнях может поражать кожу и слизистые. От аллергического дерматита она отличается следующими факторами:
- высыпания появляются этапами;
- каждая болезнь вызывает определенную локализацию сыпи;
- врач визуально заметит отличия по интенсивности проявлений;
- высыпания проявляются в определенные дни после начала заболевания
Прежде чем определять, при каких инфекционных заболеваниях появляется сыпь, нужно ознакомиться с основными симптомами таких болезней, на которые необходимо сразу же обратить внимание:
- Инфекционная сыпь в 99% случаев сопровождается повышением температуры и общим неудовлетворительным состоянием.
- Пациент чувствует себя ослабленным, быстро утомляется, у него может начать болеть голова. Часто все это усложняет чувство тошноты, которая может перейти в рвоту. При некоторых болезнях добавляется диарея.
- У человека увеличились лимфоузлы.
- Кожа на стопах и ладонях начала отслаиваться( шелушение).
- На коже появились пузырьки с гноем внутри.
- Похожие симптомы начались у членов семьи заболевшего человека или у других людей из его ближайшего окружения.
Если вы заметили один или несколько из этих признаков, срочно обращайтесь к врачу и не пытайтесь лечиться самостоятельно. Чем раньше вы начнете лечение, тем легче сможете справиться с болезнью и избежать осложнений.
Педиатры выделяют несколько разновидностей инфекционной сыпи на теле у ребенка. Каждый из этих видов присущ определенной вирусной болезни: инфекционная эритема, детская розеола, корь и др.
Распространение этой сыпи у детей происходит стремительно. На коже ребенка быстро размножаются вредные микробы. Через кровь они разносят заболевание по телу. Сыпь становится ответной реакцией организма на чужеродные бактерии.
Если на коже возникли папулы (пузырьки с жидкостью или гноем), это, как правило, связано с прямым заражением кожи.
Подобного рода сыпь может быть признаком острого или хронического заболевания. К острым патологиям относят ветрянку, скарлатину, корь и другие болезни. К хроническим – сифилис, туберкулез и др. Иногда сыпь становится первым признаком инфекции, иногда – вторичным. Для некоторых болезней она является нетипичным симптомом.
Различают несколько разновидностей сыпи. Специалисты классифицируют их по расположению, особенностям и структуре элементов.
- Если высыпания локализуются на коже, то такую сыпь называют экзантемой.
- Если же сыпь появилась на слизистых оболочках (дыхательные пути, во рту и на половых органах), ее относят к энантеме.
- Розеолы (в виде маленьких круглых пятнышек размером 1-10 мм).
- Пятна (размером до 10 мм).
- Геморрагии (подкожное кровоизлияние).
- Если над кожей видны небольшие узелки, такую сыпь называют папулезной.
- Когда высыпания наполнены внутри гноем – это пустулы. Если они лопаются, на их месте образуется корка или маленький рубец.
- И последний вид инфекционной сыпи у взрослых – везикулы. Это полукруглые образования с серозным экссудатом, на месте которых при вскрытии образуется язвочка.
Теперь мы подробнее перечислим инфекционные болезни, сопровождающиеся сыпью, и расскажем о главных отличительных симптомах.
При этой болезни инфекционная сыпь на коже возникает уже в первый день, гораздо реже – во второй день.
На вид высыпания кажутся сплошной покрасневшей кожей, но если разглядывать их близко, становятся заметны мельчайшие точки розового цвета.
Если болезнь проходит тяжело, сыпь может приобрести синеватый оттенок. Примерно через два дня болезни становятся бледнее, а затем приобретают коричневый окрас.
Первая сыпь появляется на лице. Больше всего она затрагивает щеки. В носогубной области высыпаний практически нет: эта зона смотрится как белое пятно и зрительно выделяется на покрасневшем лице. Через несколько часов сыпь начинает распространяться на животе, спине и шее. Затем она появляется на бедрах, предплечьях, в подмышечных впадинах, на локтевых сгибах и в складках кожи.
Наряду с сыпью у больного повышается температура, увеличиваются лимфатические узлы, начинает болеть горло, а на языке появляется светлый налет. Через день болезни язык краснеет, а сосочки на нем увеличиваются.
Эта болезнь больше распространена у детей и подростков. Она сопровождается тонзиллитом, увеличением печени и селезенки, увеличением лимфатических узлов и отеком носоглоточной миндалины. Мононуклеоз вызывает вирус Эпштейна-Барра.
- Следует отметить, что также возбудителем мононуклеоза является цитомегаловирус, герпес 6-типа, все они относятся к разновидности герпеса. При мононуклеозе вирус попадает в организм воздушно-капельным путем и остается в нем на всю жизнь.
- Если иммунитет понижается, болезнь может проявиться снова.
- Сыпь при инфекционном мононуклеозе появляется у 20-25% больных. Она возникает на 5-е и 7-е сутки заболевания в виде довольно интенсивных пятнышек размером от пяти миллиметров до полутора сантиметров. Пятна могут сливаться между собой. Больше всего высыпаний находится на лице. С развитием заболевания сыпь переходит на тело.
Нужно знать, что высыпания при монунклеозе не чешутся. Если после приема антибиотиков у пациента появился кожный зуд, это свидетельствует об аллергии на компоненты лекарства.
Специфического лечения болезни нет. Обычно ее лечат в домашних условиях, при постельном режиме, а терапию направляют на снятие симптомов.
При этой болезни поверхность тела покрывается мелкими бледно-розовыми пятнами. Они не сливаются между собой и возникают в основном на боковых частях тела, а также на ягодицах, руках и ногах. Сыпь начинает появляться уже на первые сутки болезни – сначала на лице, потом на шее и всем теле.
- Визуальный проявления сопровождаются лихорадкой, ломотой в суставах, интоксикацией (бессонница, ослабленность), увеличением лимфатических узлов. У взрослых болезнь развивается намного тяжелее, чем у детей.
- Специальных препаратов для лечения краснухи не существует. Врачи лишь выписывают лекарства для облегчения симптомов и ускорения восстановления организма.
При этой опасной болезни инфекционная сыпь возникает уже в первые часы после развития симптомов интоксикации. В редких случаях она проявляется на вторые сутки. Чаще всего перед сыпью больной жалуется на воспаление глотки и носовой полости. Эти симптомы не проходят в течение пяти дней.
Затем у пациента сильно поднимается температура, значительно ухудшается самочувствие и образуется сыпь в виде розеол либо папул.
Высыпания быстро увеличиваются и распространяются по всему телу. Они краснеют( темно-красная сыпь с синюшным оттенком) и выступают над здоровой кожей. В основном сыпь концентрируется на лице, ягодицах, туловище и конечности.
При таком заболевании, как корь, появление сыпи отмечают на 3-й либо 4-й день. Высыпания похожи на папулы. Кроме того, во рту появляются светлые пятна.
Первые элементы сыпи, как правило, локализуются в зоне переносицы и за ушами. Они очень быстро переходят на лицо, а на следующие сутки возникают в верхней части спины, на груди и руках. В последнюю очередь сыпь затрагивает ноги. Когда новые элементы сыпи перестают появляться, пятна постепенно становятся красновато-коричневыми, заканчивается сыпь шелушением.
Все это сопровождается повышенной температурой, насморком, конъюнктивитом и кашлем.
Ветряной оспой болеют чаще всего болеют дошкольники и ученики младших классов. При этой болезни везикулезная сыпь распространяется по всему телу, а также на слизистых. Иногда у людей практически не остается свободного места на теле. И чем старше человек, тем мучительнее переносится это заболевание.
Первые элементы сыпи возникают под волосами на голове и в паховой зоне а потом переходят на все тело. Чистыми остаются только стопы и ладони. Когда пузырьки вскрываются, на их месте остаются корочки и небольшие ямки.
Инфекционная сыпь появляется при двух видах этого заболевания. Первый из них поражает лицо, а также слизистые оболочки, второй – локализуется в зоне половых органов. Но иногда каждый из этих вирусов может проявиться и в других местах.
При герпесе элементы сыпи болят, жгутся и чешутся. Через 1-2 дня пузырьки становятся больше, а через два или четыре дня лопаются. На их месте образуются язвочки, которые затем покрываются корочкой и заживают.
При герпесе человек может чувствовать себя уставшим и слабым. Это зависит от того, насколько серьезно протекает болезнь.
Чесотку вызывают мельчайшие клещи-паразиты, обитающие в кожных слоях. В коже они прорывают мелкие ходы, которые располагаются в основном в складках между пальцами, на животе, запястьях и половых органах. Высыпания образуются по ходу этих каналов. Они очень сильно чешутся. Чем больше больной расчесывает высыпания, тем быстрее он распространяет болезнь по своему телу.
У малышей до одного года жизни ходы чесоточных клещей чаще всего располагаются на подошвах ног и ладонях. Сыпь может образоваться на затылке, в зоне естественных складок кожи, а также в области пупка и сосков.
| Болезнь | Вид сыпи | Когда появляется | Где находится |
| Краснуха | Маленькие бледно-розовые пятна на здоровой коже | 1 сутки заболевания | Лицо. Затем распространяется на шею и тело. |
| Ветрянка | Пузырьки с жидкостью | 2 или 3 день болезни | Сначала под волосами на голове, потом на половых органах и по всему телу. |
| Корь | Папулы | 3 или 4 день болезни | Начинается с лица, затем переходит на тело и конечности. |
| Скарлатина | Ярко-красные розеолы | Первый или второй день заболевания | Лицо, за исключением носогубной области, потом — шея, тело и кожные складки. |
| Мононуклеоз | Пятна 5-15 мм, которые сливаются между собой | 5-7 сутки болезни | Нет характерного расположения |
| Герпес | Пузырьки с жидкостью, которые могут сливаться друг с другом. Через 1-3 дня лопаются, и на их месте появляются язвочки. | 2-3 день | Зависит от типа болезни |
| Чесотка | парные дырочки | Сыпь образуется после окончания инкубационного периода. В разных случаях он длится от 1 суток до двух недель | Сначала появляется между пальцами, потом переходит на запястья, половые органы и распространяется по телу. |
Высыпания появляются не только при вышеперечисленных заболеваниях, но и при других. При каждой болезни характер сыпи имеет свои отличия. Заболевания, о которых мы рассказали, распространены больше других. Для взрослых они представляют серьезную опасность.
- Практически все подобные болезни начинаются с проявления общей интоксикации, повышения температуры и плохого самочувствия. Сыпь может появиться не сразу. Ни в коем случае нельзя игнорировать эти симптомы или пытаться лечить высыпания самостоятельно. В первую очередь нужно лечить саму инфекцию, а сыпь лишь помогает врачу установить диагноз.
- При каждой болезни врач назначает отдельный способ лечения как высыпаний, так и остальных симптомов. Нередко пациенты нуждаются в госпитализации либо изолировании от других людей в целях предотвращения распространения заболевания.
- Лечение инфекционных заболеваний с сыпью симптоматическое: жаропонижающие и болеутоляющие средства, обильное питье, постельный режим. Элементы высыпаний обрабатывают мазями местного действия, которые подсушивают пузырьки и снимают зуд.
В некоторых случаях врачи дополнительно назначают прием антигистаминных препаратов и мазей с глюкокортикоидами.
Как правило, к пятым суткам заболевания в организме вырабатываются антитела, и симптомы начинают уменьшаться до полного выздоровления.
Из-за воспалений и высыпаний кожа становится особенно уязвимой и чувствительной. В этот период желательно отказаться от обычных кремов для тела в пользу щадящих средств, ускоряющих восстановление кожных покровов.
- Крем Ла-Кри для чувствительной кожи подойдет в такой ситуации. Это средство предназначено специально для лечения покраснений, шелушения и высыпаний. Крем уменьшает зуд и смягчает воспаления.
- Использовать крем можно даже детям, так как средство отличается безопасным негормональным составом. Все действующие вещества — натуральные, поэтому крем подойдет и для длительного применения.
Экстракты череды, грецкого ореха, фиалки и бисаболола, а также пантенол и масло авокадо ускоряют регенерацию кожных покровов, смягчают и увлажняют кожу, заживляют ранки и оказывают противомикробное действие.
Применение этого средствам ускорит выздоровление и поможет в максимально быстрые сроки вернуть коже красоту и избавиться от неприятных проявлений сыпи.

Сыпь при кори выглядит совсем по-другому. Сначала у ребенка появляется насморк, боль в горле, влажный кашель, слезотечение. Очень раздражает яркий свет, поэтому такие дети любят затемненные помещения, закрытые шторы. Сыпь появляется на фоне высокой температуры, выглядит как красные пятнышки.
- Пятна появляются сначала за ушами, на лице и на шее, затем через три дня спускается вниз, распространяясь по всему телу. Пятна слегка приподнимаются над кожей, имеют тенденцию к слиянию. Но всегда можно обнаружить участки интактной кожи. Постепенно пятна темнеют и исчезают, в той же последовательности, в которой появлялись.
- Сыпь при краснухе очень похожа на коревую. Появляется она также за ушами, на лице и шее, затем в течение трех дней спускается ниже. Выглядит сыпь как розовые пятнышки, но без тенденции к слиянию. Не оставляет пигментации, исчезает бесследно на третьи – пятые сутки. Общее самочувствие ребенка обычно не страдает, что и является характерным отличием от кори.
Сыпь при скарлатине
Заболевание начинается остро, с повышения температуры тела до фебрильных цифр. Ребенок жалуется, прежде всего, на боль в горле.
Сыпь достаточно характерна — она выглядит, как мелкие розовые точки на фоне покрасневшей кожи. Сыпь сгущается на лице, в естественных кожных складках и на боковых поверхностях туловища.
Характерно наличие бледного носогубного треугольника, что подчеркивается яркими, гипермироваными щеками. Зев характеризуется, как пылающий. Язык, который сначала густо обложен белым налетом, с третьих – четвертых суток начинает очищаться, становится ярко-красным, с блестящими гипертрофированными сосочками. Такой язык получил название малинового.
Сыпь на коже держится до недели, затем исчезает, не оставляя пигментации. Через две недели наблюдается пластинчатое шелушение по всему телу, включая ладони и подошвы.
Таким образом, сыпь при детских инфекциях достаточно характерна и имеет массу особенностей. Но, к сожалению, есть много форм течения заболеваний, среди которых встречаются атипичные и стертые. Поэтому динамика сыпи может отличаться от классической и представлять трудности для диагностики.
При многих инфекционных болезнях у детей появляется сыпь. Если она размещена на коже, то это экзантема. если на слизистых оболочках — энантема. При описании сыпи, кроме ее характера, необходимо выяснить время возникновения (день болезни), последовательность появления и место (анатомический участок).
Высыпания могут быть одним из опорных клинических симптомов, то есть таких объективных признаков, на которые можно опереться в диагностике заболевания. Это обусловлено тем, что сроки появления сыпи на коже ребенка, ее характер и локализация присущи определенной инфекционной болезни.
• Розеола — точка размером до 5 мм, бледно-розового или красного цвета, округлой формы, реже — неправильной. При нажатии пальцем, растяжении кожи розеола исчезает, а потом снова появляется. Образуются розеолы результате расширения сосудов кожи ребенка.
- Множественные розеолы диаметром до 1 мм образуют точечную сыпь; если диаметр элементов 5-10 мм — это мелкопятнистая сыпь, если больше — крупнопятнистая.
- Розеолезная сыпь может возникать при брюшном тифе и паратифах А и В, сыпном тифе и болезни Брилла, псевдотуберкулезе, лептоспирозе; точечная — при скарлатине, стафилококовий инфекции, псевдотуберкулезе; мелкотопятнистая — при краснухе; крупнопятнистая — при кори, инфекционном мононуклеозе, энтеровирусной болезни.
- • Пятно — элемент сыпи, подобный розеоле по цвету и механизму образования, но больших размеров — от 5 до 20 мм.
• Эритема — участок гиперемированной кожи диаметром более 20 мм с неровными краями. Образуется в результате слияния крупнопятнистой сыпи или самостоятельно. Эритема наблюдается при роже.
• Геморрагии — пятна различной формы и размеров, образуются в результате кровоизлияния в кожу, не исчезают при надавливании. Точечные кровоизлияния называют петехиями .
Цвет геморрагий в начале красный, пурпурный или фиолетовый, затем последовательно становится желто-зеленым, светло-коричневым и серым. Возникают геморрагии при повреждении эндолия сосудов или повышенной проницаемости и ломкости их. Исчезают бесследно, мелкие через несколько дней, крупные — через 2-3 недели.
Геморрагии могут наслаиваться на другие элементы сыпи, что свидетельствует о тяжелом течении инфекционного заболевания.
Геморрагическая сыпь проявляется при менингококковом сепсисе, сыпном тифе, геморрагических лихорадках, лептоспирозе.
• Папула — узелок, слегка поднимается над кожей, имеет мягкую или плотную консистенцию, размеры от 1 до 20 мм. Имеет розовый или красный цвет, при надавливании не исчезает, часто оставляет после себя пигментацию и шелушение. Образуются папулы вследствие расширения сосудов и клеточной нфильтрации верхних слоев кожи.
Папулезная сыпь может быть при краснухе, клещевом риккетсиозе; розеолезно-папулезная — при брюшном тифе и паратифах; пятнисто-папулезная — при кори.
• Горбик — ограниченный, плотный элемент розово-красно ¬ го цвета, выступающий над кожей, имеет размеры от 3 до 20 мм. В дальнейшем он некротизируется, образуя язву, или оставляет после себя рубец.
Горбистая сыпь бывает при лейшманиозе, грибковых поражениях, туберкулезе.
- • Узелок – плотное образование, находится глубоко в коже или подкожной клетчатке, круглой или овальной формы, диаметром от 1 до 10 см. В процессе развития может изъязвляться и рубцеваться. Крупные сине-красные узелки, болезненны при пальпации, называются узловатой эритемой. Образуется узел вследствие скопления клеток.
- • Пузырек — экссудативный элемент диаметром от 5 мм до 10 см и более, поднимается над кожей, имеет круглую или овальную форму, быстро появляется и так же быстро исчезает, не оставляя после себя следа.
- Цвет пузырька сначала розово-красный за счет расширения сосудов, затем белый, вследствии их сжатия. Пузырьки имеют тенденцию к увеличению в размерах и слияния между собой с образованием «гирлянд».
- Возникает пузырек вследствие острого ограниченного отека сосочкового слоя кожи.
Пузырек образуются при сывороточной болезни, кропивнице, иногда при лептоспирозе, гельминтозах.
• Пузырь — приподнятое над кожей полое образование круглой или овальной формы с четкими краями, размерами от 5 мм до 10 см и более.
В основном однокамерные, однако при слиянии отдельных пузырей образуются и многокамерные. Оболочка пузыря может быть напряженной или дряблой, содержание — серозным или серозно-геморрагическим.
Пузыри отмечаются при роже, многоформной экссудативной эритеме, сывороточной болезни.
• Везикула — мелкий полукруглый полый однокамерный элемент размерами от 1,5 до 5 мм, поднимается над поверхностью кожи или слизистой оболочки, заполнен серозным или серозно-геморрагическим содержимым.
Оболочка его напряжена. При раскрытии везикулы поверхностная эрозия красноного цвета, но чаще пузырек подсыхает с образованием бурого или желтоватой корки. Развивается вследствие дистрофии клеток эпидермиса.
источник
Сыпь! С температурой или без, мелкая и крупная, зудящая и не очень, «пузырьками»; или «бляшками» — она всегда одинаково пугает родителей, ведь найти причину «высыпаний» порой бывает непросто. Неожиданно покрывшийся красными пятнами ребенок и сам напоминает ожившего монстра, и жизнь родителей превращает в фильм ужасов. Бояться не надо, надо лечиться!
Возбудитель: вирусварицелла-зостер (Varicella-Zoster virus, VZV).
Способ передачи: воздушно-капельный. Передается от больного человека здоровому при разговоре, кашле, чихании.
Иммунитет к ветрянке: пожизненный. Вырабатывается либо в результате болезни, либо после вакцинации. У детей, чьи матери болели ветрянкой или были привиты от нее, иммунитет к ветряной оспе передается от матери внутриутробно и сохраняется первые месяцев жизни.
Инкубационный период: от 10 до 23 дней.
Заразный период: весь период сыпи +5 дней после последнего высыпания.
Проявления: красные точки появляются одновременно с подъемом температуры. Впрочем, иногда температура может оставаться нормальной или повышаться незначительно. Пятнышки очень быстро превращаются в одиночные пузырьки-везикулы, наполненные прозрачной желтоватой жидкостью. Вскоре они подсыхают и покрываются корочками. Отличительная особенность ветрянки — сыпь на голове под волосами и на слизистых (во рту на веке и т.д.). Очень часто эта сыпь чешется.
Лечение: ветряная оспа проходит самостоятельно, поэтому лечение может быть только симптоматическим: сбить температуру, обработать зудящую сыпь зеленкой (для того чтобы, расчесывая пузырьки, ребенок не занес туда дополнительную инфекцию), дать антигистаминный препарат, чтобы чесалось меньше. Купаться при ветрянке можно! Но при этом нельзя растирать пораженные места — вместо этого нужно аккуратно промакивать их полотенцем.
Важно: использовать зеленку или другие красители (фукорцин и т.д.) нужно и для того, чтобы не пропустить очередные высыпания, — ведь намазанными будут только старые пятнышки. Так же проще отследить и появление последнего очага сыпи.
Возбудитель: вирус простого герпеса. Бывает двух типов: вирус простого герпеса I типа вызывает высыпания в области рта, II типа — в области половых органов и заднего прохода.
Способ передачи: воздушно-капельный и контактный (поцелуи, общие предметы обихода и т.д.).
Иммунитет: не вырабатывается, болезнь протекает с периодическими обострениями на фоне стресса или других инфекций (ОРВИ и т.д.).
Заразный период: все время высыпаний.
Проявления: за несколько дней до появления сыпи могут отмечаться зуд и болезненность кожи. Потом в этом месте появится группа тесно расположенных пузырьков. Температура поднимается крайне редко.
Лечение: специальные противовирусные мази, например с ацикловиром и т.д.
Важно: мазь использовать сразу после возникновения зуда и болезненности еще до появления пузырьков. В этом случае высыпания могут и вовсе не возникнуть.
(от английского названия Hand-Foot-and-Mouth Disease, HFMD), или энтеровирусный везикулярный стоматит с экзантемой.
Способ передачи: фекально-оральный и воздушно-капельный. Вирус передается от человека к человеку при общении, разговоре, использовании общих предметов обихода (посуда, игрушки, постель и т.д.).
Иммунитет: после перенесенного заболевания — пожизненный.
Инкубационный период: от 2 дней до 3 недель, в среднем — около 7 дней. Заразный период: с начала заболевания.
Проявления: вначале повышается температура и начинается стоматит: высыпания на слизистой рта, боль при приеме пищи, обильное слюноотделение. Температура держится нередко на ее фоне отмечается понос, в некоторых случаях появляются насморк и кашель. На второй-третий день болезни появляется сыпь в виде одиночных пузырьков или небольших пятнышек. Название болезни идет от мест дислокации сыпи: она располагается на кистях, стопах и вокруг рта. Сыпь держится после чего бесследно исчезает.
Лечение: специфического лечения нет, используются симптоматические средства для снижения температуры и облегчения боли при стоматите. Заболевание проходит самостоятельно, осложнения возможны только в случае присоединения бактериальной или грибковой инфекции в полости рта.
Поставить диагноз энтеровирусного везикулярного стоматита нелегко, т.к. сыпь проявляется не сразу и очень часто ее расценивают как проявление аллергии.
Важно: несмотря на активное использование в лечении стоматита различных обезболивающих средств, первые несколько дней ребенку может быть очень больно есть. В таких случаях хорошо использовать максимально жидкую пищу (молоко, кисломолочные продукты, молочные коктейли, детское питание для малышей, супы и т.д.) и давать ее через соломинку. Обязательно следите за температурой пищи: она не должна быть ни холодной, ни слишком горячей — только теплой.
(внезапная экзантема, шестая болезнь)
Возбудитель: еще один представитель славного семейства герпесвирусов — вирус герпеса типа.
Способ передачи: воздушно-капельный. Инфекция распространяется при разговорах, общении, чихании и т.д.
Иммунитет: после перенесенного заболевания — пожизненный. У детей до 4 месяцев есть иммунитет, полученный внутриутробно, от матери. Инкубационный период:
Заразный период: все время заболевания.
Проявления: внезапный подъем температуры и через дней ее самопроизвольное снижение. Одновременно с нормализацией температуры появляется розовая мелко- и среднепятнистая сыпь. Располагается она преимущественно на туловище и, как правило, не вызывает зуда. Проходит самостоятельно через 5 дней.
Лечение: только симптоматическая терапия — обильное питье, снижение температуры и т.д.
Заболевание проходит самостоятельно, осложнений практически нет.
Розеолу нередко называют псевдокраснухой, т.к. кожные проявления этих болезней очень похожи. Отличительной чертой розеолы является появление высыпаний после падения температуры.
Важно: как и в случае с энтеровирусным стоматитом, сыпь, появившуюся не в первый день болезни, часто расценивают как аллергическую, Иногда их действительно сложно отличить, но аллергическая сыпь, как правило, довольно сильно чешется, при розеоле же зуда быть не должно.
Возбудитель: вирус краснухи (Rubella virus)
Способ передачи: воздушно-капельный. Вирус передается при общении, кашле, разговоре.
Иммунитет: пожизненный. Вырабатывается либо после болезни, либо после вакцинации. Детям, чьи матери болели краснухой или были привиты от нее, иммунитет к краснухе передается внутриутробно и сохраняется первые месяцев жизни.
Инкубационный период: от 11 до 24 дней.
Заразный период: с дня от заражения и до полного исчезновения сыпи + еще 4 дня.
Проявления: повышается температура. На лице, конечностях, туловище появляется мелкая, бледно-розовая, не зудящая сыпь, и одновременно с этим увеличиваются заднешейные лимфоузлы. Температура держится не больше а сыпь проходит на 2-7-й день от возникновения.
Лечение: только симптоматическая терапия: обильное питье, при необходимости снижение температуры и т.д. Дети переносят болезнь легко, а вот у взрослых часто бывают осложнения. Краснуха особенно опасна в первом триместре беременности: вирус проникает через плаценту и вызывает у ребенка врожденную краснуху, в результате которой у новорожденного могут быть глухота, катаракта или порок сердца. Поэтому всем, особенно девочкам, настоятельно рекомендуется проводить курс вакцинации от этого заболевания.
Возбудитель: вирус кори (Polinosa morbillarum)
Способ передачи: воздушно-капельный. Необычайно заразный и очень летучий вирус кори может не только передаваться при непосредственном общении с больным человеком, но и, например, распространяться по вентиляционным трубам, заражая людей в соседних квартирах.
Иммунитет: пожизненный. Вырабатывается либо после болезни, либо после вакцинации. Детям, чьи матери болели корью или были привиты от нее, иммунитет к кори передается внутриутробно и сохраняется первые месяцев жизни.
Заразный период: С двух последних дней инкубационного периода до дня высыпаний/
Проявления: повышение температуры, кашель, осиплость голоса, конъюнктивит. На 3-5-й день болезни появляются яркие, крупные иногда сливающиеся пятна на лице, при этом температура сохраняется. На день сыпь появляется на туловище, на на конечностях. Примерно на четвертые сутки от момента возникновения высыпания начинают угасать в таком же порядке, как и появились.
Лечение: симптоматическая терапия: обильное питье, затемненная комната (т.к. конъюнктивит сопровождается светобоязнью), жаропонижающие. Детям до 6 лет назначают антибиотики для предотвращения присоединения бактериальной инфекции. Благодаря вакцинации корь стала сейчас довольно редким заболеванием.
Возбудитель: парвовирус В19
Способ передачи: воздушно-капельный. Чаще всего инфекция встречается у детей в организованных детских коллективах — яслях, детских садах и школах.
Иммунитет: после перенесенного заболевания — пожизненный.
Заразный период: инкубационный период + весь период болезни.
Проявления: все начинается как обычное ОРВИ. В течение дней ребенок ощущает некоторое недомогание (болит горло, небольшой насморк, головная боль), но стоит ему «поправиться», как на фоне полного здоровья, без всякого повышения температуры, появляется красная, сливающаяся сыпь на щеках, больше всего напоминающая след от пощечины. Одновременно с этим или через несколько дней возникают высыпания на туловище и конечностях, которые образуют «гирлянды» на коже, но при этом не чешутся. Красный цвет сыпи быстро сменяется синевато-красным. На протяжении последующих двух-трех недель держится невысокая температура, а сыпь то появляется, то исчезает, в зависимости от физических нагрузок, температуры воздуха, контакта с водой и т.д.
Лечение: специфического лечения нет, только симптоматическая терапия. Заболевание проходит самостоятельно, осложнения бывают крайне редко.
Возбудитель: бета-гемолитический стрептококк группы А.
Способ передачи: воздушно-капельный. Возбудитель передается при разговоре, кашле, использовании общих предметов обихода (посуда, игрушки и т.д.).
Иммунитет: после перенесенного заболевания — пожизненный.
Заразный период: первые несколько дней заболевания.
Проявления: болезнь начинается так же, как и обычная ангина (боль в горле, температура). Характерные для скарлатины высыпания появляются на 1-3-й день от начала заболевания. Сыпь мелкая, ярко-розовая, располагается в основном на щеках, в паху и по бокам туловища и через дней проходит. Носогубный треугольник остается бледным и свободным от сыпи — это отличительный признак скарлатины. После исчезновения сыпи на ладонях и стопах начинает активно шелушиться кожа.
Лечение: только антибиотиками широкого спектра действия. Очень важно начать лечение как можно раньше, т.к. скарлатина может спровоцировать развитие таких аутоиммунных заболеваний, как ревматизм, гломерулонефрит, аутоиммунное поражение головного мозга.
Иногда болезнь протекает в стертой форме, без выраженного повышения температуры, воспалений в горле и сыпи. В таких случаях родители замечают только внезапно начавшееся шелушение на ладонях. Если это произошло — надо обязательно консультироваться с врачом.
Важно: так как скарлатина может провоцировать развитие серьезных аутоиммунных заболеваний, то для ранней диагностики возможных осложнений врачи рекомендуют делать анализы крови и мочи. В первый раз их сдают во время болезни, а потом повторяют через две недели после выздоровления, Тогда же рекомендуется сделать и электрокардиограмму.
Суламифь Вольфсон, врач-педиатр,
сотрудник Клиники питания НИИ питания РАМН
источник