Высыпания при скарлатине – это один из кардинальных признаков заболевания, то есть правильно оцененная сыпь является основанием диагноза «скарлатина». Отсутствие этого признака существенно затрудняет процесс диагностики и последующего успешного лечения.
Появляется спустя 1-2 дня от момента начал болезни, то есть после возникновения катаральных признаков (ангины) и синдрома общей интоксикации. Характер сыпи при скарлатине следующий:
- возникает на сухой шершавой коже (вследствие поражения волосяных фолликулов);
- обычно красного или розового оттенка;
- размеры одного элемента не превышают 1-2 мм;
- основным элементом сыпи является макула (пятно);
- после стихания других клинических проявлений мелкоточечная сыпь трансформируется в чешуйки.
Однозначного ответа на вопрос, чешется ли сыпь при скарлатине, нет. С одной стороны, для скарлатины характерна сыпь без кожного зуда, то есть сочетание этих двух признаков не является основанием для предварительного диагноза (скорее наоборот). С другой стороны, индивидуальная чувствительность, общая сухость кожных покровов и шершавость могут спровоцировать определенные дискомфортные ощущения у отдельных пациентов младшего детского возраста.
Следует отметить, что скарлатина без сыпи у детей практически не встречается, что существенно облегчает процесс постановки правильного диагноза.
Типичная сыпь при скарлатине у детей на фото выглядит следующим образом:
Отдельного внимания заслуживает локализация сыпи при скарлатине. Отмечаются следующие особенности:
- возникает сначала на лице, затем быстро распространяется по всему телу;
- какой-либо определенный порядок появления элементов сыпи отсутствует;
- отмечается сгущение пятен в естественных кожных складках (локтевой, подколенный сгиб, паховые складки);
- всегда чистым остается зона носогубного треугольника;
- по мере уменьшения выраженности клинических проявлений сыпь также угасает, но без какой-либо закономерности.
Другие типичные симптомы (кроме сыпи) скарлатины у детей (ангина, малиновый язык) представлены на фото:
Кожные высыпания у взрослых при скарлатинозной инфекции обычно не имеет существенных отличий от таковых у детей. Типичными остаются характерные элементы и их локализация на теле.
Фото сыпи в случае скарлатины у взрослых выглядит следующим образом:
Однако, следует отметить, что у взрослого человека может развиваться скарлатина без сыпи, то есть один из наиболее главных критериев диагноза отсутствует. Кроме того, у взрослого человека могут встречаться значительно чаще, чем у малышей, атипичные формы скарлатины. К таким относятся: стертая, экстрафарингеальная и токсико-септическая.
Как следует из названия, вся клиническая симптоматика в этом случае выражена очень умеренно. Такая скарлатина бывает без сыпи либо элементы высыпаний очень скудные, мало заметные даже для специалиста. Другие проявления – ангина, синдром общей интоксикации – также могут быть расценены как банальное общее недомогание и остаться без должного внимания.
Развивается в том случае, когда входными воротами для стрептококка служат различные раны (глубокий ожог, отморожение, проникающие ранения, родовые пути). Сложно сказать, какая сыпь будет при такой скарлатине – обильная или нет. Обычно четко проявляется одна закономерность – высыпания начинают появляться от входных ворот и далее по всему телу. Синдром ангины и прочие признаки могут отсутствовать или проявляются умеренно.
Отличается тяжелым течением. Когда появляется типичная сыпь, еще нельзя заподозрить тяжелую скарлатину. О ее развитии можно подозревать в случае возникновения геморрагических (содержащих кровь) элементов. Они плотные, более крупные в размерах, склонны к слиянию. Кроме геморрагической сыпи отмечается выраженная температурная реакция и синдром общей интоксикации.
Типичная сыпь при скарлатине держится несколько дней, редко больше 1-2 недель. Сколько именно, зависит от индивидуальных особенностей пациента и степени тяжести его состояния. Характерные мелкоточечные элементы трансформируются по мере улучшения состояния человека в чешуйки.
По всей поверхности туловища и конечностей наблюдается так называемое отрубевидное шелушение – мелкие пластинки осыпаются с поверхности кожи при малейшем прикосновении. Под ним остается сухой слой кожи.
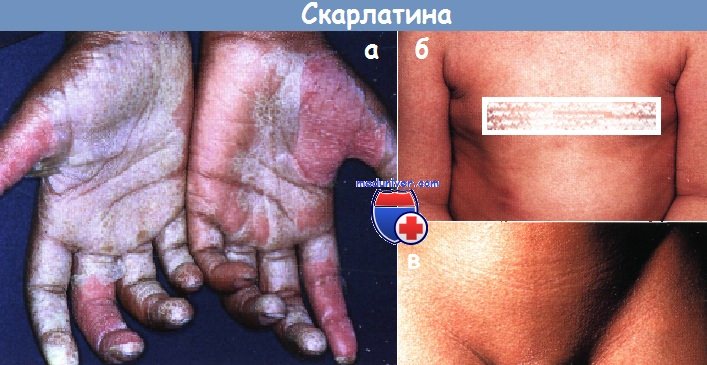
На ладонях и стопах отмечается крупнопластинчатое шелушение. Это выглядит достаточно своеобразно, так как верхний слой эпидермиса отслаивается очень крупными участками, буквально пластами, а не мелкими чешуйками.
Следует отметить, что никаких необратимых изменений на коже после скарлатины не остается. Нет ни шрамов, ни корок, ни язв. Через несколько недель уже невозможно вспомнить, как именно у конкретного человека выглядит сыпь при скарлатине и была ли она вообще.
С одной стороны, симптомы скарлатины у детей и взрослых, то есть сыпь, ангина и прочее, достаточно характерны и являются основанием для установления диагноза. С другой стороны, множество инфекционных и неинфекционных заболеваний протекают с высыпаниями, поэтому могут возникнуть определенные сложности в диагностике и дальнейшей тактике лечения конкретного пациента.
Кожные высыпания наиболее характерны для таких болезней, как корь, инфекционный мононуклеоз, краснуха, менингококкцемия. Во всех этих случаях есть отличительные особенности, которые прекрасно знает специалист, и которые могут пригодиться внимательным родителям.
Для кори, в отличие от скарлатины, характерны:
- определенный порядок высыпаний (от головы к ногам);
- наличие на слизистой ротовой полости (до сыпи на коже), которые получили название пятен Коплика;
- элементы сыпи крупные, склонны к слиянию;
- пятна сыпи постепенно темнеют, то есть отмечается их пигментация.
Для инфекционного мононуклеоза типичны:
- длительное постепенное начало;
- многодневная субфебрильная или даже высокая температура;
- увеличение всех групп лимфатических узлов;
- умеренная желтуха кожи и склер глаз;
- сыпь достаточно крупная, появляется по всему телу без какой-либо закономерности, после нее нет ни пигментации, ни шелушения;
- редко, но возможен менингеальный синдром (головная боль, рвота, то есть признаки воспаления мозговых оболочек).
Для краснухи характерны такие моменты, как:
- сыпь мелкая, но не скапливается в естественных кожных складках;
- элементы высыпаний отмечаются везде, в том числе и в области носогубного треугольника;
- ангина отсутствует;
- значительно увеличены затылочные и шейные группы лимфатических узлов;
- температурная реакция умеренная и непродолжительная;
- длительность заболевания (без осложнений) не превышает 1 недели;
- после сыпи нет шелушения.
Отличительными особенностями менингококкцемии являются:
- мелкоточечная сыпь уже в первые часы болезни трансформируется в крупные геморрагические элементы;
- они плотные, темно-красного цвета, сливаются и быстро увеличиваются в размерах;
- сыпь сочетается с выраженной общей интоксикацией.
Родителям ребенка любого возраста при выявлении сыпи желательно как можно скорее обратиться к врачу, чтобы малыш своевременно получил необходимое лечение.
источник
Появление сыпи является одним из распространенных симптомов детских инфекций, а также может быть обусловлено неинфекционными причинами. При этом некоторые виды сыпи имеют характерный вид, позволяющий диагностировать то или иное заболевание. Такой особенностью обладает и сыпь при скарлатине. Осмотрев ребенка с подобной сыпью и выявив у него другие типичные симптомы, педиатр с большой вероятностью устанавливает диагноз и назначает правильное лечение.
Скарлатиной называют одну из инфекционных болезней, которую чаще всего диагностируют у детей 2-10 лет; ее возбудителем выступают стрептококки группы А, а все симптомы обуславливаются воздействием эритротоксина, который выделяют эти бактерии.
Заболевание передается как от заболевших детей (ребенок заразен с момента проявления клинических симптомов) или недавно переболевшего ребенка (бактерии выделяются до трех недель после выздоровления), так и от носителей стрептококков. Передача происходит и воздушно-капельным путем, и через предметы, которыми пользовался больной или переносчик бактерий.
Инкубационный период может и составлять всего несколько часов, и достигать 12 дней, но чаще всего болезнь начинает проявляться через 2-3 дня после контакта ребенка с возбудителем. Начало скарлатины, как правило, острое, а первыми симптомами являются повышенная температура тела и сильные боли в горле. У переболевшего скарлатиной ребенка в большинстве случаев развивается стойкий иммунитет.
У многих детей высыпания появляются в первый день начала клинических симптомов скарлатины (через 6-12 часов). Однако сыпь может образоваться на коже заболевшего ребенка и на второй или третий день с момента ухудшения общего состояния. Покрытая сыпью кожа на ощупь напоминает наждачную бумагу. Чем тяжелее протекает скарлатина, тем обильнее и ярче будут высыпания.
Если у ребенка развивается типичная форма скарлатины, то помимо сыпи она будет проявляться:
- Симптомами интоксикации, к которым относят повышение температуры тела до 38-40°С, головные боли, рвоту, нервное возбуждение или вялость, боли в суставах и мышцах, учащение сердцебиения.
- Воспалением миндалин. Оно проявляется выраженным покраснением горла («пылающий зев»), появлением болезненности и гнойного налета.
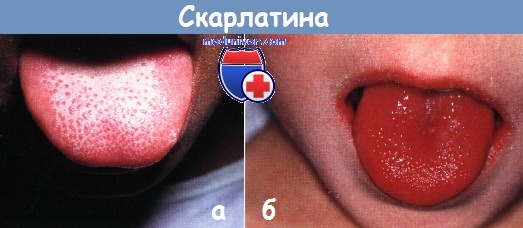
- Изменениями на языке. В первые дни болезни он покрывается налетом, но с 2-4-го дня язык становится зернистым и ярко-красным («малиновым»).
У заболевшего скарлатиной ребенка на покрасневшей коже появляются ярко-розовые или красные точки 1-2 мм, при несильном надавливании на которые окраска высыпаний усиливается. Если же нажать ладонью на сыпь сильнее, высыпания будут пропадать, а врач увидит лишь бледную или желтоватую кожу. Такой признак скарлатины называется «симптомом ладони».
У детей со скарлатиной сыпь сначала покрывает лицо, а затем распространяется на сгибательные поверхности рук и ног, паховую область, боковые части туловища.
Сыпь на лице располагается в основном на щеках, а также может переходить на лоб, но в области, называемой носогубным треугольником, сыпи при скарлатине не бывает. Этот участок лица остается бледным, и такой характерный для скарлатины признак называют симптомом Филатова.
Также у болеющих скарлатиной детей выявляют симптом Пастиа, который представлен образованием темно-красных полос из плотно расположенных элементов сыпи в естественных складках – под мышками, под коленями, в локтевых сгибах.
Как и при многих других заболеваниях с сыпью, при скарлатине высыпания могут чесаться. Зуд бывает невыраженным или довольно сильным, из-за чего на коже ребенка образуются расчесы. У некоторых детей зуд отсутствует.
Спустя три-семь дней с момента появления сыпь начинает пропадать. Через одну-две недели после начала болезни она заменяется шелушением. Стопы и ладошки ребенка начинают шелушиться с кончиков пальцев крупными участками кожи, а на туловище шелушение мелкое (отрубевидное). Пигментацию сыпь при скарлатине не оставляет.
У некоторых детей инфекция действительно может протекать без сыпи. При этом другие признаки скарлатины (и ангина, и симптомы интоксикации) у ребенка присутствуют.
Если у ребенка появилась лихорадка, ухудшение общего состояния, боли в горле, а затем в тот же день или спустя 1-3 дня тело покрыла мелкоточечная сыпь, следует сразу же вызвать врача и изолировать больного.
Педиатр подтвердит скарлатину и выпишет ребенку антибиотики, ведь возбудитель скарлатины весьма чувствителен ко многим антимикробным препаратам, в частности – к пенициллиновым антибиотикам. Их назначают курсом длительностью 7-10 дней, который не следует прерывать, даже если общее состояние ребенка стало удовлетворительным, а сыпь исчезла. Дополнительно детям назначают лекарства от аллергии, витаминные добавки и другие средства, к применению которых имеются показания.
Родителям также следует соблюдать такие рекомендации врача:
- Весь острый период болезни до момента снижения температуры ребенок должен находиться в постели.
- Пищу ребенку со скарлатиной следует давать жидкую или полужидкую, чтобы не раздражать воспаленное горло. Белковые продукты немного ограничивают.
- Малышу важно обеспечить обильное теплое питье.
- Сыпь при скарлатине зачастую ничем не обрабатывается.
- Купание при сыпи не запрещено, а напротив, поможет унять зуд. Однако при купании вода должна быть теплой, а тереть кожу мочалкой и вытирать полотенцем не рекомендуют. Лучше обливать ребенка из ковшика, а потом завернуть в пеленку.
- Ребенка следует изолировать от членов семьи, которые еще не болели скарлатиной. При уходе за малышом можно использовать марлевую маску, а посуда, полотенце, игрушки и другие предметы должны быть выделены отдельно и не использоваться другими людьми. Кроме того, рекомендуется частое проветривание и влажная уборка комнаты, в которой находится больной.
источник
Скарлатина- высококонтагиозное острое инфекционное заболевание, которым обычно болеют дети, преимущественно в возрасте 2-10 лет. Среди взрослого населения тоже регистрируются случаи заражения скарлатиной, но значительно реже. Считается, что чем младше ребенок, тем в более легкой форме протекает это инфекционное заболевание. Это заразное заболевание вызывается не вирусом, а бактерией, стрептококком типа А.
Весь период заболевания условно медицина разделяет на несколько этапов:
- Скрытый этап — инкубационный период 2-7 дней
- Начальный этап – одни сутки
- Активный этап — 4-5 дней
- Этап выздоровления — от 7 до 21 день
Ярко-красный язык — один из признаков скарлатины у детей
Каждому периоду, кроме инкубационного, характерны свои симптомы. Обычно скарлатина начинается остро, чаще всего в первые часы заболевания резко повышается температура тела до высоких цифр 39-40 градусов. В период лихорадки в крови обнаруживается эозинофилия и нейтрофильный лейкоцитоз. Симптомы в первые часы начала заболевания:
- Высокая температура
- Головная боль
- Боль в горле при глотании (ангина)
- Общая слабость
- Боли в животе
- Отсутствие аппетита
- Тахикардия
- Больные проявляют признаки эйфории, оно возбуждены или наоборот вялы, сонливы, апатичны.
- При тяжелом протекании болезни возможна рвота, тошнота
В последнее время течение этого заболевания проявляется в более мягкой форме, без лихорадки. В этих случаях у детей может возникнуть только сыпь при скарлатине, небольшая температура, а прочие характерные признаки скарлатины либо отсутствуют, либо слабовыражены.
Красная мелкая сыпь характерна при скарлатине
Через день, максимум через 2 суток после появления первых признаков недомогания, на коже появляется красная мелкая сыпь — это важный диагностический признак скарлатины у детей. Сначала мелкоточечные элементы появляются на покрасневшей коже шеи, лица, затем распространяются на внутреннюю поверхность бедер, сгибательные поверхности конечностей, сбоку живота и груди.
При этом отчётливо выражен еще один важный признак скарлатины у детей — белый дермографизм и сгущение сыпи в виде тёмных полос в области естественных сгибов, подмышечных впадин. Носогубный треугольник у детей остается белым, а щеки приобретают ярко красный цвет.
Существует тест для диагностики скарлатины — симптом ладони. При надавливании ладонью в области сыпи – при скарлатине высыпания временно исчезают. Если этого не происходит, следует исключить другие болезни, такие как краснуха, корь (см. симптомы кори у детей), псевдотуберкулёз, лекарственный дерматит. Сыпь держится примерно в течение недели, постепенно исчезает, при этом не оставляя следов и пигментации.
Скарлатина всегда сопровождается тонзиллитом, ангиной разной степени тяжести. На такой воспалительный процесс активно реагируют и лимфатические узлы, они уплотняются, становятся болезненными. Детей беспокоит:
- Боли в горле при глотании
- Покраснение миндалин, мягкого неба, язычка, задней стенки глотки
- Развивается фолликулярная ангина или лакунарная ангина
- Регионарный лимфаденит, становятся болезненными и плотными переднешейные лимфоузлы
- Язык вначале сухой, обложенный, серовато-белого цвета, затем к 4-5 дню заболевания становится ярко-красным или малиновым и сохраняется такой цвет в течение 7-14 дней.
Спустя 7-14 дней после начала заболевания появляется еще один признак скарлатины у детей — шелушение кожи. Характерной особенностью является то, что шелушение происходит на ладошках и подошве, причем начинается оно от ногтевых фаланг, постепенно распространяясь по всей ладони и подошве и носит пластинчатый характер — сходит пластами. На теле тоже наблюдается шелушение, только оно мелкое, носит отрубевидный характер.
С началом угасания сыпи постепенно исчезают и все остальные признаки скарлатины. У детей на 4-5 сутки температура начинает падать, снижается интоксикация, что значительно облегчает общее состояние ребенка.
Если у ребенка или взрослого появились подобные признаки скарлатины, следует незамедлительно обратиться к педиатру, терапевту и инфекционисту.
источник
Скарлатина является острозаразным заболеванием, причиной которого являются токсикогенные штаммы b-гемолитического стрептококка группы А (Streptococcus pyogenes). Скарлатина у детей и взрослых в 80 — 90% случаев имеет легкое течение и благоприятный исход. Своевременное начало применения антибиотиков и создание правильных условий при госпитализации приводят к быстрой санации организма от патогенных бактерий.
Летальность при скарлатине в настоящее время составляет сотые доли процента. Основу лечения скарлатины составляет антибиотикотерапия. Специфическая профилактика скарлатины не разработана.
Рис. 1. На фото скарлатина у ребенка.
Инкубационный период при скарлатине чаще всего составляет 1 — 3 дня, но иногда отмечаются колебания в пределах 1 — 12 суток.
Начинается заболевание остро, внезапно, с резкого повышения температуры тела. Появляются боли при глотании, головная боль и однократная рвота. А через несколько часов на лице, туловище и конечностях появляется типичная для заболевания сыпь.
Температура тела повышается до 38 — 39 о С в течение нескольких часов. Чем тяжелее протекает скарлатина, тем длительнее лихорадочный период. При легком течении он длится не более 2 — 3 дней. При тяжелом течении — 9 дней и более.
Симптомы интоксикации появляются внезапно и проявляются ознобом, слабостью, головной болью и нарушением аппетита. Иногда появляется тошнота и рвота. Ребенок становится вялым и сонливым. В тяжелых случаях появляются судороги, бред и менингеальные симптомы. При легкой форме скарлатины у детей температура тела повышается умеренно, а признаки интоксикации выражены незначительно.
Одновременно с появлением симптомов токсикоза развивается поражение ротоглотки. В первый день заболевания появляется гиперемия зева. На 2 — 4 день развивается некротическая ангина. Отмечается набухание фолликулов (места скопления лимфоцитов) в области мягкого неба. Они выглядят, как бугорки ярко-красного цвета до 1,5 мм в диаметре. Очень быстро покраснение бугорков сливается в сплошную гиперемию. Гиперемия зева имеет четкие границы и носит название «пылающий зев». Слизистая оболочка твердого неба воспалительным процессом не затрагивается.
Ангина при скарлатине — типичный симптом заболевания. Токсикогенные стрептококки на поверхности миндалин быстро размножаются, повреждая ткани. В ответ на это возникает воспаление, признаками которого являются отек и покраснение, вызванное расширением капилляров, и боль, вызванная сдавливанием нервных окончаний отечными тканями.
В расширенных капиллярах резко замедляется ток крови, что является причиной образования микротромбов. Участки с нарушенным кровоснабжением некротизируются. Небные миндалины при этом покрываются серовато-грязноватыми пленками, которые легко снимаются шпателем. Появляется неприятный запах изо рта.
При некротической ангине воспалительный процесс может распространиться в глубину тканей, захватить дно полости рта, дужки и мягкое небо. Ангина может приобрести гангренозно-геморрагическую форму.
Катаральные явления проходят через 5 дней. Некрозы исчезают медленно, в течение 8 — 10 дней.
Рис. 2. На фото ангина при скарлатине. При заболевании зев приобретает ярко-красную окраску («пылающий зев»). На 2 — 4 день развивается некротическая ангина. Небные миндалины покрываются серовато-грязноватыми пленками.
В первый день заболевания язык больного становится сухим. На нем быстро появляется налет сероватого или бурого цвета. На 2 — 3 день язык начинает очищаться. Очищение начинается с кончика языка и боков. Очищенная поверхность приобретает ярко-красную окраску («малиновый язык»). На поверхности языка выступают набухшие сосочки. Симптом «скарлатинозного» языка отчетливо проявляется на 3 — 5 день заболевания. Далее интенсивность окраски его ослабевает и исчезает на 7 — 10 день заболевания. Увеличенные сосочки сохраняются до 2 — 3 недели заболевания.
Рис. 3. На фото симптомы скарлатины у детей — «малиновый язык» и увеличенные сосочки.
- Сыпь при скарлатине является результатом стрептотоксикоза. При воздействии токсинов стрептококков расширяются мелкие кровеносные сосуды кожных покровов, воспаляются верхние слои дермы с последующим развитием некротических процессов. Характерная для скарлатины сыпь появляется через 6 — 12 часов от начала заболевания.
- Сыпь мелкоточечная, располагается на гиперемированном фоне, что создает картину эритемы. Сыпь покрывает все тело за исключением области носогубного треугольника, сгущается в области естественных складок кожи. При нажатии на участок гиперемии ладонью сыпь временно исчезает. Вначале сыпь появляется на коже лица, области шеи и верхней половине туловища. Далее сыпь быстро распространяется на сгибательные поверхности конечностей, боковые поверхности грудной клетки и живота, внутреннюю поверхность бедер. В складках кожи часто наблюдаются полосы темно-красного цвета, что происходит из-за пропитывания участков кожи кровью.
- Сыпь на лице сконцентрирована в области щек. Их пылающий цвет резко контрастирует с носогубным треугольником, который имеет бледную окраску (треугольник Филатова).
- Чем тяжелее протекает скарлатина, тем интенсивнее высыпания. При тяжелой токсической форме заболевания сыпь часто приобретает геморрагический характер. Повышенная проницаемость капилляров кожи проявляется петехиальными кровоизлияниями в области суставных сгибов и местах трения и сжатия кожи. Становится положительным симптом жгута, когда петехии появляются после непродолжительного сжатия жгутом кожи в области плеча.Сыпь при скарлатине часто сопровождается расчесами.
- Сыпь обычно сохраняется 3 — 7 дней. Далее она исчезает и начинается шелушение кожи. Шелушение кожи начинается с области мочек ушей и шеи. На лице отмечается шелушение в виде тонких чешуек. Отрубевидное шелушение отмечается на коже туловища, шеи и ушных раковин. Пластинчатое шелушение — на подошвах и ладонях. Сыпь после себя пигментацию не оставляет.
- Сыпь при скарлатине может иметь атипичный характер. Иногда на коже появляются мелкие пузырьки, наполненные мутной жидкостью. При тяжелых формах скарлатины сыпь может носить макуло-папулезной характер и принимать цианотичный оттенок.
- При заболевании отмечается белый дермографизм, образование которого связано со спазмом подкожных сосудов. После проведения по коже тупым предметом появляется след в виде припухлости белого цвета.
Рис. 4. На фото сыпь при скарлатине. Чем тяжелее протекает заболевание, тем интенсивнее высыпания.
Лимфатические узлы при заболевании увеличиваются всегда. Они плотной консистенции, болезненны при пальпации. В первую очередь увеличиваются паратонзиллярные и переднешейные лимфоузлы. Воспаление носит некротический характер. Расплавленные гнойные массы в лимфатических узлах могут захватить капсулу железы и клетчатку, с последующим развитием аденофлегмоны шеи, синуситов, воспаления среднего уха и ячеистых структур сосцевидного отростка.
Рис. 5. Сыпь обычно сохраняется 3 — 7 дней. Далее она исчезает и начинается шелушение кожи.
На первых этапах скарлатины преобладает тонус симпатической нервной системы, что проявляется тахикардией и повышением артериального давления. Спустя 4 — 5 дней начинает преобладать тонус парасимпатической нервной системы, что проявляется брадикардией и снижением артериального давления. В этот период тоны сердца становятся глухими, расширяются границы сердца. Эти изменения возникают в результате воздействия токсинов стрептококков, сохраняются 2 — 4 недели и проходят без следа. Патология впервые была описана русским врачом Н. Ф. Филатовым и получила название «скарлатинное сердце».
Рис. 6. Один из симптомов скарлатины — шелушение кожных покровов. На подошвах и руках отмечается пластинчатое шелушение.
При проникновении токсикогенных стрептококков в организм человека через раневую или ожоговую поверхности, через повреждения половых органов развивается экстрабуккальная форма скарлатины. После короткого инкубационного периода вокруг входных ворот появляется сыпь ярко красного цвета. Региональные лимфатические узлы увеличиваются незначительно. Заболевание протекает легко.
Рис. 7. Сыпь на лице сконцентрирована в области щек. Их пылающий цвет резко контрастирует с носогубным треугольником, который имеет бледную окраску (треугольник Филатова).
Скарлатина может протекать с типичными, характерными для данного заболевания симптомами и иметь атипичное течение.
Типичные формы скарлатины могут протекать легко, иметь среднетяжелое или тяжелое течение.
Легкая форма заболевания протекает с нормальной или субфебрильной температурой тела и слабовыраженными симптомами интоксикации. Катаральная ангина и сыпь беспокоят больного не более 4 — 5 дней. В настоящее время до 80% всех случаев скарлатины имеет легкое течение.
Среднетяжелая форма заболевания протекает с фебрильной температурой тела и умеренно выраженными явлениями интоксикации. Ребенка беспокоит слабость, головная боль, кратковременная рвота и тахикардия до 140 ударов в минуту. Ангина может быть фолликулярной или гнойной. Сыпь ярко выражена. Заболевание длится 6 -8 дней.
Тяжелая (токсическая) форма заболевания протекает с высокой (до 41 о С) температурой, многократной рвотой, тахикардией до 160 ударов в минуту, понижением артериального давления. Отмечаются нарушение психического статуса больного, появляются менингеальные симптомы и потеря сознания, возможно развитие инфекционно-токсического шока.
Тяжелая септическая форма заболевания протекает с преобладанием септического компонента. Развивается некротическая ангина. Воспалительный процесс распространяется в глубину тканей, захватывая дно полости рта, дужки и мягкое небо. Ангина может приобрести гангренозно-геморрагическую форму.
Воспаление лимфатических узлов носит некротический характер. Расплавленные гнойные массы в лимфатических узлах захватывают капсулу железы и клетчатку. Развивается аденофлегмона шеи, синусит, воспаляется среднее ухо и ячеистые структуры сосцевидного отростка.
Рис. 8. На фото скарлатина у детей. Сыпь и шелушение кожи — симптомы заболевания.
К атипичным формам относится скарлатина, протекающая в легкой, рудиментальной, гипертоксической и геморрагической формах.
При субклинической (стертой) форме заболевание протекает бессимптомно, либо с незначительно выраженными отдельными, характерными для данного заболевания, симптомами.
При рудиментарной форме заболевания симптомы, присущие данному заболеванию, присутствуют, но выражены слабо. Заболевание проходит за 1 — 2 дня.
Гипертоксические и геморрагические формы заболевания протекают тяжело, часто под маской менингоэнцефалита или пищевой токсикоинфекции. Смерть больного наступает через 1 — 2 дня от начала заболевания. Гипертоксические и геморрагические формы скарлатины встречаются крайне редко.
Экстрабуккальные формы заболевания характеризуются коротким инкубационным периодом, вокруг входных ворот появляется сыпь ярко красного цвета. Региональные лимфатические узлы увеличиваются незначительно.
Рис. 9. На фото скарлатина у детей. Сыпь на коже и «малиновый язык» — симптомы заболевания.
- Более чем в 80% случаев скарлатина имеет легкое течение и заканчивается полным излечением.
- При некротической ангине воспалительный процесс может распространиться в глубину тканей, захватить дно полости рта, дужки, мягкое небо, пищевод и желудок.
- Воспаление лимфоузлов при скарлатине носит некротический характер. Расплавленные гнойные массы в лимфатических узлах могут захватить капсулу железы и клетчатку, с последующим развитием аденофлегмоны шеи, синуситов, воспаления среднего уха и ячеистых структур сосцевидного отростка.
- Некротический процесс, развившийся в стенке сосудов, является причиной смертельного кровотечения.
- Стрептококки, попадая в кровяное русло, оседают во многих внутренних органах, где формируются гнойно-некротические воспалительные очаги (сепсис).
- Особенность стрептококковой инфекции вызывать аутоиммунный ответ приводит к развитию серьезных осложнений внутренних органов:
- ревматическое поражение сердечной мышцы,
- поражение суставов (артриты),
- поражение почек (гломеруло — и пиелонефриты).
- В тяжелых случаях появляются кровоизлияния в кору надпочечников, развивается отек головного мозга и дистрофические изменения в миокарде, поражается вегетативная нервная система и печень.
- Изменения реактивности организма играют главную роль в развитии гипертоксической формы скарлатины, а повышенная проницаемость сосудистых стенок при аллергии создает благоприятные условия для проникновения бактерий, что усугубляет в свою очередь проявления септического компонента.
Рис. 10. На фото осложненное течение скарлатины. Поражение сердца и суставов при ревматизме.
- Иммунитет при скарлатине вырабатывается к токсину возбудителя заболевания — токсикогенным штаммам b-гемолитических стрептококков группы А (Streptococcus pyogenes) и после перенесенного заболевания сохраняется пожизненно.
- Если при инфицировании токсикогенными стрептококками в организме присутствует антитоксический иммунитет, то развиваются поверхностные и инвазивные инфекции (ангины и фарингиты, бронхиты, гнойничковые болезни кожи) и инфекции мягких тканей (абсцессы, флегмоны, фурункулы, рожистое воспаление). Если при инфицировании токсикогенными стрептококками отсутствует антитоксический иммунитет, то развивается скарлатина.
- Антитоксин новорожденным передается через плаценту от матери, которая ранее болела скарлатиной и защищает его от заболевания в течение первых 6-и месяцев жизни. Антитоксин у взрослых накапливается в результате «бытовой» иммунизации.
- При своевременном назначении антибиотиков во время заболевания антитоксический иммунитет не успевает вырабатываться и тогда человек подвергается риску повторного заболевания.
Рис. 11. На фото скарлатина у взрослых. На коже ладоней и стоп отмечается пластинчатое шелушение.
Случаи скарлатины у новорожденных отмечаются крайне редко.
- Если при инфицировании токсикогенными стрептококками у ребенка присутствует трансплацентарный иммунитет, полученный от матери, ранее перенесшей скарлатину, то заболевание у него будет протекать легко, в виде рудиментарной формы. Симптомы скарлатины при этом слабо выражены. Температура тела повышается незначительно и на короткий период. Сыпь слабая, малозаметная, быстро исчезает. Шелушение отсутствует. Диагностика скарлатины в таких случаях представляет большие трудности.
- У детей, иммунитет у которых отсутствует, скарлатина протекает тяжело. Как правило, развивается некротическая ангина и многочисленные гнойно-некротические осложнения.
к содержанию ↑
- Скарлатина у взрослых протекает в основном в нетяжелых формах с редкими осложнениями, что обусловлено своевременным назначением антибактериальных препаратов.
- Общетоксические симптомы скарлатины у взрослых выражены слабо. Катаральные явления в зеве напоминают простуду. Сыпь малозаметная и быстро исчезает.
- Диагностика заболевания основывается на данных эпидемиологического расследования, клинических проявлениях и картине периферической крови (повышенное количество лейкоцитов и эозинофилов, нейтрофильный сдвиг, снижение гемоглобина и ускоренная СОЭ).
- Очень редко у взрослых (у детей нет) встречается токсико-септическая форма скарлатины. Она развивается при запоздалой диагностике заболевания и несвоевременном назначении антибиотикотерапии. Больные попадают в стационар с выраженными изменениями со стороны сердечно-сосудистой системы — низким кровяным давлением, нитевидным пульсом и холодными нижними конечностями. У больного отмечаются кровоизлияния на коже. Тоны сердца становятся глухими. Быстро присоединяются инфекционно-аллергические осложнения.
Рис. 12. На фото скарлатина у взрослых.
Рис. 13. На фото скарлатина у взрослых. Сыпь обычно сохраняется 3 — 7 дней. Далее она исчезает и начинается шелушение кожи. Пластинчатое шелушение на подошвах и ладонях сохраняются до 2 — 3 недели заболевания.
Лабораторная диагностика скарлатины на ранних сроках развития заболевания крайне затруднена, поэтому при постановке диагноза в первую очередь необходимо учитывать данные клинической картины и проводить тщательный дифференциальный диагноз.
Обычно постановка диагноза скарлатины не представляет трудностей. Затруднения возникают при диагностике атипичных форм заболевания и в случаях поступления больного в стационар в тяжелом состоянии, когда сыпь уже исчезла или побледнела.
Острое начало заболевания, лихорадка, интоксикация, ангина и сыпь на коже — ведущие симптомы, дающие основание для клинической диагностики скарлатины. Сведения о контакте с больным ребенком так же имеют важное диагностическое значение.
Рис. 14. На фото скарлатина у ребенка. Гиперемия зева имеет четкие границы и носит название «пылающий зев». Слизистая оболочка твердого неба воспалительным процессом не затрагивается.
Рис. 15. Язык малинового цвета с гипертрофированными сосочками — один из основных диагностических признаков скарлатины.
Рис. 16. Сыпь на лице при скарлатине. Пылающий цвет щек резко контрастирует с носогубным треугольником, который имеет бледную окраску (треугольник Филатова).
Рис. 17. На фото сыпь при скарлатине. Сыпь является одним из основных диагностических признаков заболевания. Она мелкоточечная, располагается на гиперемированном фоне, что создает картину эритемы, покрывает все тело за исключением области носогубного треугольника, сгущается в области естественных складок кожи.
Рис. 18. Сыпь при скарлатине обычно сохраняется 3 — 7 дней. Далее она исчезает и начинается шелушение кожи.
- При диагностике скарлатины на более поздних стадиях заболевания, когда сыпь побледнела или исчезла, необходимо обращать внимание на кожные складки тела, где сыпь более насыщенна и держится значительно дольше.
- Чем тяжелее протекает заболевание, тем интенсивнее высыпания. При тяжелой токсической форме скарлатины сыпь часто приобретает геморрагический характер.
- Интенсивность окраски языка ослабевает и исчезает на 7 — 10 день заболевания. Увеличенные сосочки сохраняются до 2 — 3 недели заболевания.
- Пластинчатое шелушение на подошвах и ладонях сохраняются до 2 — 3 недели заболевания.
- До 2 — 4 недели сохраняются изменения со стороны сердца, возникшие в результате воздействия токсинов стрептококка. Патология впервые была описана русским врачом Н. Ф. Филатовым и получила название «скарлатинное сердце».
Диагностика стертых форм скарлатины основывается на данных эпидемиологического расследования. Необходимо обращать внимание на состояние зева. Выраженное отграничение ярко выраженной гиперемии зева от твердого неба, которое имеет бледную окраску — важный диагностический признак скарлатины.
Лабораторная диагностика скарлатины включает в себя следующие исследования:
- Выделение β-гемолитических стрептококков при посевах биологического материала на питательные среды.
- Серологические реакции, проведенные с целью определения титра антител к антигенам возбудителя.
- Выявление изменений в периферической крови больного (повышенное количество лейкоцитов и эозинофилов, нейтрофильный сдвиг, снижение гемоглобина и ускоренная СОЭ).
Рис. 19. На фото стрептококки (вид под микроскопом). Часто располагаются цепочками, реже — попарно. Окрашиваются по Граму в синий цвет.
Рис. 20. На фото колонии стрептококков. Они небольших размеров, плоские, полупрозрачные, гладкие, блестящие. При росте на кровяном агаре образуют вокруг колоний зону гемолиза (фото справа).
Дифференциальная диагностика скарлатины проводится с заболеваниями, протекающими с сыпью на коже. К ним относится краснуха, псевдотуберкулез, аллергический дерматит, корь, менигококцемия, высыпания при энтеровирусной инфекции и другие заболевания.
Рис. 21. На фото сыпь при менигококцемии (слева) и краснухе (справа).
Рис. 22. На фото сыпь при кори (слева) и лекарственный дерматит (справа).
Рис. 23. На фото сыпь при потнице (слева) и иерсиниозе (справа).
Рис. 24. На фото сыпь на лице при диатезе (слева) и скарлатине (справа).
Основу лечения скарлатины составляет антибиотикотерапия.
Скарлатина, протекающая в легкой или среднетяжелой форме, лечится в домашних условиях. Больному следует выделить отдельную комнату, отдельную посуду и предметы обихода. В комнате должна проводиться текущая дезинфекция. Заключительная дезинфекция в очаге не проводится.
Больные с тяжелыми формами заболевания, а так же дети, которых невозможно изолировать и обеспечить им надлежащий уход, подлежат госпитализации. В стационаре больные скарлатиной должны находиться в отдельной палате, без возможности контактирования с больными из других палат. Контакт между выздоравливающими и вновь поступившими больными недопустим.
В течение 5 — 10 дней, пока длится острый период, больной должен соблюдать постельный режим. Диета при скарлатине должна быть щадящей или полущадящей. В острый период пища должна быть полужидкой, легкоусвояемой, богатой витаминами и соответствовать возрасту больного. В острый период назначается стол №2, в период выздоровления — стол №15. С целью дезинтоксикации рекомендуется обильное питье.
Антибиотики при лечении скарлатины назначаются всем больным независимо от тяжести заболевания. Благодаря своевременному назначению антибиотиков наступает быстрая санация организма больного от токсикогенного стрептококка, снижается риск развития осложнений, укорачивается восстановительный период и наступает быстрое выздоровление.
Пенициллин является препаратом выбора при лечении скарлатины у детей и взрослых. Длительность лечения пенициллином составляет 5 — 10 дней.
При лечении в домашних условиях применяется Феноксипенициллин, Амоксициллин и Амоксициллин + клавулановая кислота в таблетках.
При лечении скарлатины в условиях стационара антибиотики вводятся внутримышечно. При тяжелых формах скарлатины применяются цефалоспорины 3 поколения.
Замена пенициллина на эритромицин, тетрациклин или цефалоспорины 1-го поколения производится при непереносимости основного препарата.
Антибиотикотерапия является основой лечения скарлатины
Комплексная патогенетическая терапия направлена на борьбу с интоксикацией и компенсацию гемодинамических нарушений.
- Для снижения аллергизации организма применяются антигистаминные препараты.
- Показана витаминотерапия (аскорбиновая кислота и витамины группы В).
- Проводится орошение зева дезинфицирующими растворами.
- При выраженной интоксикации проводится дезинтоксикационная терапия (глюкоза, гемодез, реополиглюкин, полиионные растворы, альбумин).
к содержанию ↑
Специфическая профилактика скарлатины не разработана. Работа по профилактике скарлатины в современных условиях направлена на раннее выявление больных и их изоляцию.
- Изоляция больного скарлатиной ребенка проводится на 7 — 10 дней от начала заболевания. При нормализации клинических анализов и отсутствии осложнений ребенок может быть выписан из стационара на 10-й день заболевания. На 12-й день после выписки ребенок осматривается врачом, сдает общий анализ мочи и крови, делает ЭКГ. При нормальных анализах и удовлетворительном общем состоянии ребенок допускается к посещению детского коллектива. При осложнениях скарлатины больные находятся под наблюдением нефролога или ревматолога.
- На этот же период изолируются больные с ангинами, фарингитами и стрептодермиями (с любой формой стрептококковой инфекции) из очагов скарлатины.
- При выявлении больного ребенка в дошкольном коллективе или учащегося 1 — 2 классов, контактные лица изолируются на 7 дней.
Рис. 25. Раннее выявление больных и их изоляция — основные направления профилактики скарлатины.
источник
Высыпания при скарлатине являются моделью, с которой сравнивают сыпь при некоторых других важных заболеваниях. В этом случае дифференциальную диагностику проводят по другим признакам и симптомам. Бактериальные токсины, вирусные инфекции, лекарства и синдром Кавасаки сопровождаются скарлатиноподобными высыпаниями.
Для скарлатины характерна мелкая, красная, папулезная, напоминающая наждачную бумагу сыпь, которая начинается на лице и шее и распространяется на туловище и конечности в течение 1-2 дней. Кожа теплая, гиперемированная, некоторые пациенты жалуются на легкий зуд. Бледность кожи вокруг рта типична, но диагностическим признаком не является.
Цвет сыпи варьирует от бледно-розового до интенсивно-красного, высыпания обычно развиваются через 24-48 ч после начала стрептококкового фарингита. Линии Пастиа — это области наиболее интенсивных высыпаний в форме линейных петехий, которые развиваются в кожных складках на руках, ногах и туловище. К другим симптомам относятся тошнота, рвота, лихорадка, головная боль, общее недомогание и боль в животе.
Ладони, подошвы и конъюнктивы обычно не поражаются. В классических случаях глотка темно-красная с нёбными петехиями, гнойным тонзиллитом и болезненным увеличением шейных лимфоузлов. В раннем течении заболевания сосочки языка проступают через белую оболочку (белый «клубничный» язык). Отторжение оболочки на 4-5-й день приводит к картине ярко-красного «клубничного» языка. У многих пациентов инфекция горла легкая или полностью бессимптомная. Скарлатина может также сочетаться со стрептококковым импетиго.
Высыпания вызываются одним из трех эритротоксинов со специфическими антигенными свойствами, которые производятся большинством штаммов b-гемолитических стрептококков группы А. Продукция антител к стрептококкам и эритротоксинам играет защитную роль и приводит к разрешению симптомов и сыпи в течение 4-5 дней.
После (а) белого «клубничного» языка обычно наблюдается (б) красный «клубничный» язык по мере развития опосредуемой эритротоксином энантемы.
Через 1-2 нед. начинается генерализованная десквамация, которая особенно выражена на кончиках пальцев кистей и стоп. Инфекция нефрогенных стрептококков как кожи, так и полости рта может приводить к гломерулонефриту, но с последующим развитием ревматической лихорадки ассоциируется только фарингеальная инфекция. Лечение пациентов амоксициллином или пенициллином (эритромицином или другими макролидами при аллергии на пенициллин) может уменьшить продолжительность лихорадки и других симптомов.
Если антибиотики начинают принимать в течение 10 дней с момента развития фарингита, риск ревматической лихорадки уменьшается с 3% до менее 1%. К сожалению, ранняя терапия нефритогенных штаммов не уменьшает частоту постстрептококкового заболевания почек. Более того, бессимптомная фарингеальная инфекция может обнаружиться только после развития поздних осложнений.
За скарлатину можно принять несколько других опосредуемых токсинами синдромов. Сыпь у детей со стафилококковой скарлатиной иногда не отличима от стрептококковой инфекции. Симптом Никольского может присутствовать, но фарингеальные признаки обычно отсутствуют. Посев на культуру из типично гнойных конъюнктив или носоглотки однозначно показывает наличие St. aureus.
В отличие от стрептококковой скарлатины десквамация начинается в раннем течении заболевания (на 2-й день) и завершается в течение недели. Клинические признаки и течение, вероятно, варьируют в зависимости от источника инфекции, концентрации стафилококкового экзотоксина и иммунитета организма. Подобные высыпания наблюдаются также при синдроме токсического шока. Однако в этом случае высыпания обычно сопровождаются гиперемией конъюнктив, слизистых полости рта и влагалища, «клубничным» языком и тяжелым мультисистемным поражением.
Ранние признаки синдрома стафилококковой обожженной кожи (ССОК) и токсического эпидермального некролиза (ТЭН) могут имитировать скарлатину. Однако наличие признака Никольского и прогрессирующее распространенное отторжение кожи быстро дифференцируют эти заболевания. Скарлатиноподобные вирусные экзантемы могут вызываться целым рядом различных микроорганизмов. Течение таких экзантем может напоминать скарлатину, а дифференцируют их только по результатам серологического исследования и отсутствию стрептококков в мазках из горла или кожи.
а — распространенная десквамация развилась у этого 8-летнего мальчика через 10 дней после появления симптомов и сыпи и была особенно выраженной на кистях и стопах.
б — генерализованная ярко-красная папулезная сыпь, напоминающая наждачную бумагу, развилась у 7-летнего мальчика со стрептококковым фарингитом.
Обратите внимание на выраженность сыпи на шее, в подмышечных и предлоктевых складках.
в — у 5-летнего мальчика такие же высыпания с линиями Пастиа в паховых складках.
источник
Сыпь при скарлатине (экзантема) — характерный симптом этого инфекционного заболевания. Именно благодаря высыпаниям удается идентифицировать болезнь до проведения лабораторных исследований и взятия мазка из зева на стрептококковую инфекцию.
Высыпания на теле больного являются аллергической реакцией на воздействие токсигенных штаммов стрептококка (скарлатинозный токсин Дика).
Этот токсин состоит из 2 фракций:
- Эритрогенная фракция. Эритрогенный токсин повреждает клетки кожи и повышает проницательность клеточных мембран. Из-за него расширяются клеточные капилляры и воспаляются верхние слои дермы. В отдельных случаях его действие приводит к некрозу тканей. Именно этот токсин отвечает за возникновение точечной сыпи на коже.
- Термолабильная фракция. Термолабильный токсин — сильный аллерген. Если организм человека восприимчив к нему, высыпаний на коже становится больше.
Помимо токсина Дика при скарлатине на организм больного влияет много других патогенов. К ним относятся стрептолизин О, гиалуронидаза, стрептокиназа и т.д. Они также вызывают аллергическую реакцию, сыпь и отечность.
Скарлатинозная сыпь — это огромное количество красных точек или пятен на теле. Причем по краям эти пятнышки могут быть ярче окрашены, нежели в центре. Внешне экзантема представляет собой множество сливающихся элементов, которые расположены на гиперемированных участках дермы. Кожа вокруг этих точек в любом случае будет воспалена, поскольку на нее воздействует патогенный токсин. На ощупь кожа с высыпаниями напоминает наждачную бумагу, при этом она сухая и теплая.
Этих высыпаний много в складках кожи, хотя на некоторых участках (например, на носогубном треугольнике) никакого покраснения нет. Если скарлатина протекает в легкой форме, то и сыпь на теле будет еле заметной.
Экзантема возникает на коже больного через 6-12 часов после заражения. Сначала она появляется на верхней части тела, шее и проксимальных отделах рук и ног. Чаще всего она имеет красный цвет, но иногда встречаются высыпания синеватого оттенка.
При токсической скарлатине возможен геморрагический характер сыпи.
Геморрагические высыпания можно подразделить на:
- петехии — точечные маленькие элементы;
- пурпуры — точки диаметром до 1 см;
- экхимозы — пятна около 3 см (внешне они могут даже напоминать синяки).
Наиболее выраженная экзантема присутствует:
- на внутренней стороне бедер;
- в подмышках;
- на нижней части живота.
Особенно много характерных красноватых точек наблюдается в складках подмышек и локтевых ямках (симптом Пастиа). После появления сыпи на теле она может образоваться на лице. Причем мелкие высыпания нередко наблюдаются и в горле, на миндалинах и языке.
Сыпь практически всегда сопровождается сильным зудом, поэтому нужно следить, чтобы больной (особенно ребенок) не расцарапал себя до крови. Сами высыпания сходят с тела пациента бесследно, но расчесы могут перерасти в рубцы. Если болен маленький ребенок, на его руки можно надеть тканевые плотные рукавички, которые у него не получится снять.
Скарлатина всегда сопровождается белым дермографизмом. Этот признак выражается в том, что по коже заболевшего человека можно провести тупым или мягким предметом, из-за чего останется белый след, который будет держаться непродолжительное время.
Иногда при скарлатине появляется кореподобная или морбиллиформная сыпь. Эти высыпания бывают в виде макул (маленьких бесцветных пятнышек на коже диаметром не более 10 мм) или папул (они похожи на обычные прыщи).
Также иногда на коже больного появляются небольшие пузыри с прозрачным содержимым. Они чаще всего возникают на животе, шее или груди. Иногда на теле больного появляется милиарная сыпь, которая представлена в виде пузырьков с мутным желтоватым содержимым. Из-за нее кожа пациента может приобрести желтый оттенок.
Расчесывать и просто вскрывать пузырьки от скарлатины ни в коем случае нельзя, т.к. существует риск занести инфекцию.
Высыпания на коже держатся в течение 5 суток, после чего постепенно исчезают. Если у человека хороший иммунитет, то сыпь может пропасть даже на третьи сутки после возникновения. При этом кожа на патологических участках начинает шелушиться. Это отходит пораженный слой дермы. На пораженных участках кожи не остается каких-либо ран, рубцов или пигментных пятен. Сыпь на слизистых оболочках в ротоглотке сходит тяжелее, нередко с образованием небольших ранок.
Скарлатинозная сыпь не является отдельным заболеванием, поэтому не нуждается в каком-либо специфическом лечении. Обычно ее ничем не мажут, но в случае сильного зуда можно нанести на кожу немного охлаждающего геля. Если появляются гнойнички, то их можно помазать зеленкой для обеззараживания.
Принимать водные процедуры при скарлатине запрещено!
Иногда скарлатина может протекать без сыпи. При легкой форме этого инфекционного заболевания высыпания просто не видны. При рудиментарной форме болезни сыпь появляется только на слизистой, т.е. диагностировать скарлатину в этом случае может только доктор после фарингоскопии.
Также существует скарлатина без сыпи, при которой экзантемы вообще не бывает, но все остальные признаки присутствуют. Причем это касается даже отшелушивания верхних слоев дермы. Нередко только по этому признаку врачи могут определить то, что пациент болеет скарлатиной.
На видео рассказывается о типичных признаках опасного инфекционного заболевания — скарлатины. Также в ролике показываются заболевшие дети с характерной скарлатинозной сыпью на коже.
Сыпь при скарлатине является визитной карточкой этой болезни. Если многие другие симптомы затрудняют дифференциальную диагностику, то появление экзантемы всегда помогает распознать скарлатину. Но нужно помнить, что это заболевание может протекать вообще без каких-либо высыпаний на коже.
источник
Сыпь при скарлатине обычно является первым симптомом.
Всем пациентам нужно помнить о том, что зная искомые симптомы, не нужно ставить диагноз себе самостоятельно. При первых признаках заболевания нужно немедленно обращаться к врачу.
Скарлатиной называют одно из наиболее частых инфекционных заболеваний, передающихся воздушно-капельным путем от человека к человеку. Скарлатину вызывает бактерия стрептококка.
Среди самых первых признаков заражения скарлатиной будет именно сыпь. Она может проявляться уже на первый день инфицирования пациента болезнью.
Пациентам, заразившимся этим заболеванием, нужно помнить о том, что сыпь может появиться не только в первый день заражения, но и проявиться намного позже (второй или третий день инфицирования).
Как выглядит сыпь при скарлатине?
По обнаруженной на теле больного сыпи можно квалифицировать тяжесть недуга. В случае, если болезнь проходит не в острой форме, то сыпь будет менее яркой и не слишком частой на теле.
Если же болезнь проходит в более тяжелой форме, то сыпи по всему организму больного будет достаточно много. Вся сыпь будет покрывать большую часть тела пациента.
- частые пятна на теле пациента;
- цвет пятен может отличаться от яркого насыщенного до более клеклого оттенка красного;
- диаметр каждого пятна может составлять не более 2-3 мм;
- при сильном надавливании сыпь может исчезать.
Сыпь, появившаяся по причине заражения скарлатиной, появляется в результате расширения мельчайших кровеносных сосудов.
После, в результате расширения кровеносных сосудов, происходит воспаление верхнего слоя кожи, которое и приводит к развитию определенной среды для начала новой жизнедеятельности.
В некоторых случаях пятна сыпи могут содержать в себе непрозрачную жидкость. Выдавливать или выпускать эту жидкость строжайше запрещается! Поступая так, можно вызвать еще более серьезный урон для организма.
Сыпь при заболевании скарлатиной появляется в наиболее теплых местах тела зараженного. К таким частям тела относят: сгибы локтей и колен, подмышки, верхняя часть грудины, любые другие части складок организма.
Лицевая часть страдает в большинстве случаев у детей. Однако носогубная зона всегда остается нетронутой у абсолютно всех пациентов, болеющих скарлатиной.
Мелкая сыпь может появиться и на слизистых больного: язык, горло, миндалины. На впадинах локтей, подмышек или колен могут образовываться и красные полосы, свидетельствующие также об этом заболевании.
Эти полосы будут представлять собой ничто иное как большое скопление сыпи. Кроме всего прочего, сыпь может появляться на шее, щеках и в области паха.
На какой день скарлатины сыпь появляется на теле?
Время появления сыпи у всех пациентов может значительно отличаться. Однако в большинстве случаев сыпь образуется уже на первые сутки заражения. В течение нескольких дней вся сыпь на теле больного будет неизменно сохраняться вне зависимости от протекания заболевания.
По истечению чуть более трех дней пик болезни можно считать пройденным.
Сыпи это тоже касается, пятна начнут становиться более блеклыми и менее интенсивными.
Пятна и сыпь на слизистых (язык, миндалины и горло) сохраняются намного дольше, чем высыпания на теле. Если тело начнет полностью избавляться от сыпи уже приблизительно на десятый день заболевания, то слизистые будут красными и покрытыми сыпью на несколько дней больше.
После того, как сыпь постепенно уйдет, на теле можно увидеть шелушение. Интенсивность шелушения зависит от тяжести сыпи, которая была у больного ранее на теле.
В зависимости от того, какую форму приняло заболевание, во время заражения пациентов медики встречали случаи протекания скарлатины в более легкой форме.
При отсутствии сыпи на теле у больного через несколько дней может появиться шелушение. Шелушиться могут стопы и ладони.
При явных отсутствующих признаках скарлатины (сыпь), доктор может порекомендовать больному сдать соответствующие анализы, которые помогут подтвердить или опровергнуть диагноз.
Если у пациента нет повышенной температуры тела, слизистые поверхности рта и горла могут быть покрыты ранками или быть просто воспаленными.
Всем пациентам стоит знать о том, что ни один специалист не может спрогнозировать точную картину протекания такого заболевания, как скарлатина.
Что это такое? Скарлатина у детей — это детское заболевание, относящееся к классу бактериальных инфекций. Характеризуется воспалительными процессами в лимфоидной ткани небных миндалин, неспецифическими нарушениями в системе терморегуляции организма и интоксикационным синдромом, обильной кожной сыпью на участках тела и лица (смотрите фото).
Вызывает заболевание возбудитель, относящийся к классификации бета- гемолитических бактерий класса Streptococcus, отличающийся большой агрессивностью.
Попадая внутрь организма вырабатывает очень ядовитые эритротоксины, прозванные в медицине «красным ядом».
Последствие воздействия присущи лишь данному классу стрептококка и обусловлено патологическими процессами, изменяющими слизистый и кожный покров.
Подвержены заболеванию дети до 16-ти летнего возраста — груднички и годовалые малыши болеют очень редко. Передается заболевание наиболее быстрым и распространенным из всех путей заражения – воздушно-капельным. Особенно опасен инфицированный ребенок в первые дни болезни.
Бактерия способна очень долго сохранять активность в окружающей среде, поэтому заразными могут быть все предметы, с которыми контактировал больной. Переносчиками могут быть и совершенно здоровые дети, но являющиеся носителями возбудителя.
Инкубационный период скарлатины варьируется от 2-х дней до 7-ми, в зависимости от самочувствия ребенка на период инфицирования – присутствия ОРЗ или ЛОР патологий, признаков гипотермии. Срок латентности способен удлиниться до двухнедельного срока. К примеру, в период какого-либо заболевания, при лечении которого используются препараты антибиотиков.
Симптомы скарлатины у детей и клинические признаки зависят от формы ее проявления:
- Форингиальной или экстрафарингеальной, каждая из которых может протекать с явно выраженной симптоматикой (типичная форма) и скрытой формой (атипичной).
- Инфекционный процесс типичной скарлатины может быть выражен в легкой, среднетяжелой и тяжелой форме течения, которая в свою очередь может проявляться с преобладанием отдельно выраженных компонентов – токсическим, септическим, либо смешанным (токсико-септическим).
- Атипичная форма инфекция отличается «размытым» (субкленическим) и остаточным (рудиментарным) проявлением.
Общий характер симптоматики скарлатины у детей – это начало болезни в острой форме. Первые часы характеризуются стремительным подъемом температуры до 40 и выше. Одновременно появляются признаки действия на организм токсинов инфекции — тошнота, рвота, першения и боли в горле. Все это сопровождается:
- ухудшением состояния ребенка;
- мигренью и слабостью;
- тахикардией и болями в животе.
В начале болезни, высокая лихорадка может вызвать у ребенка чрезмерную возбудимость, подвижность, чувство эйфории, либо наоборот – вялость, сонливость и апатию. Буквально через некоторое время появляются первые высыпания на лице и шее, постепенно распространяясь по телу, рукам и ногам. В некоторых случаях сыпь может проявиться не сразу, а задержаться на пару суток.
Очень наглядно это выражено на кожной поверхности щек – яркие красные слитые высыпания очень контрастно выглядят по сравнению со светлой кожей носогубного треугольника, так же покрытого мелкоточечной сыпью. Проведя пальцем (слегка нажимая на щечку) можно заметить белесый след в виде полоски, постепенно меняющей окраску на цвет первоначальной алой яркости (белый дермагрофизм – характерный симптом болезни).
Сыпь при скарлатине у детей способна проявляться различными вариантами. Маленькими, мелкими беленькими бугорками с мутным содержимым внутри (милиарная сыпь), способны к слиянию и образованию крупных пузырей. Частая локализация – кисти рук.
Папулезной сыпью, мелкопятнистой или геморрагической. При скрытой форме болезни (атипичной), высыпаний может и не быть. Все зависит от тяжести патологии и степени воздействия стрептококковых токсинов.
На ладонях и стопах отшелушивание более интенсивное, отходит крупными слоями. У совсем маленьких детишек шелушение может полностью отсутствовать.
Почти всегда скарлатине сопутствует ангина, так как горло и лимфоидная ткань миндалин являются основными путями инфекции.
Но даже, если инфекция поразила организм иным способом, развитие ангины гарантируется в 99% случаев.
Особое отличие обусловлено ограниченным воспалительным процессом, не распространяющимся на слизистую оболочку твердого неба, и завершением процесса в недельный срок.
Развитие некротического тонзиллита сопровождается некротическими очагами серо-зеленого налета на участках миндалин. К концу 10-х суток состояние нормализуется, но еще долго сохраняется сухость слизистого покрова рта, вызывающая у ребенка постоянную жажду. При обследовании ротовой полости отмечается обложенность языка грязно-желтым налетом.
симптомы скарлатину у маленьких детей, фото 4
Характеризуются умеренным субфебрилитетом. Интоксикационные признаки и высыпания выражены незначительно. Протекают в сопровождении катаральной ангины и основной симптоматики заболевания на протяжении семи дней.
Течение с проявлением полного комплекса симптомов в сопровождении выраженной экзантемы, катаральной или гнойной ангины. Симптоматика характеризуется:
- сильной лихорадкой;
- недомоганием и болями в голове;
- апатией к еде и частой рвотой;
- учащенным сердцебиением;
- налетами и некрозами в лимфоидных тканях миндалин;
- болезненностью при глотании;
- обильной скарлатинозной сыпью.
Заболевание в дальнейшем не развивается, через полторы недели состояние и температура нормализуются, исчезает первоначальная симптоматика.
Тяжелые токсические, септические и смешанные формы
При тяжелой токсической форме болезни признаки проявляются гиперпиретической температурой, зашкаливающей показатели термометра. Больные сильно худеют, отмечаются нарушения в психике, проявляясь:
- симптомами перевозбуждения или наоборот, больные сильно заторможены;
- отмечается сильная рвота, иногда в сопровождении судорог;
- менингеальной симптоматикой и нейрогенными обмороками;
- стойким повышением АД и тахикардией;
- элементами геморрагической экзантемы;
- катарально-гнойной ангиной;
- проявлениями ИТШ (инфекционно-токсический шок).
При выраженных симптомах токсикоза отмечаются глубокие обмороки – скарлатинозная сыпь бледнеет, сменяясь синюшностью кожи, похолоданием конечностей и нитевидным пульсом. При раннем обнаружении болезни и адекватном лечении, интоксикационный синдром быстро купируется.
Септическая форма болезни добавляется асептическими компонентами – некротическими явлениями ангины с распространением некротических процессов с ткани миндалин на ткани мягкого неба, слизистого покрова рта и носоглотки. Сопутствует развитие:
Процесс глотания сопровождается резкой болью, ребенок не в состоянии глотать пищу и пить. Из-за сухости рта и облаженности языка на губах появляются трещины. Дыхание носом затруднено сильным образованием гнойного слизистого выделения. В результате распространения инфекции из зева, возможно развитие гнойного синусита и отита, проявления симптомов увеличение сердца (скарлатинное сердце).
При смешанной форме, с четвертого дня болезни, течение сопровождается смешанными тяжелыми признаками токсической и септической скарлатины.
Стремительная и гипертоксическая форма заболевания
Стремительная скарлатина у детей вполне оправдывает свое названия развиваясь катастрофически быстро, проявляясь:
- тяжелым синдромом интоксикации;
- лихорадкой с высокими показателями температуры;
- выраженными психическими нарушениями;
- обморочными и бредовыми состояниями;
- обильной рвотой и судорогами;
- тахикардией и коматозным состоянием.
Гипертоксическая – геморрагическая разновидность – редкое заболевание. К интоксикационному синдрому присоединяются геморрагические кожные высыпания и сыпь на слизистых покровах. Совокупность таких проявлений часто приводит к смерти.
Эту группу входят несколько видов скарлатины, протекающие с отсутствием явных симптомов болезни, незначительными признаками или быстрым их исчезновением. Такие больные самые опасные. Затрудненная диагностика способствует беспрепятственному рассеиванию инфекции. Поэтому, вероятность встречи с патологией гораздо выше того, насколько своевременно она выявляется.
Остаточная форма, рудиментарная характеризуется самой легкой клинической картиной. Основная симптоматика выражена слабо. Первые два дня болезни может присутствовать небольшая температура или оставаться нормальной в течении всей болезни.
В лимфоузлах возможно небольшое увеличение и признаки незначительной тахикардии, сменяющейся к концу недели снижением сердечного ритма. Из всех скарлатинозных симптомов, болезнь можно определить по состоянию зева, его интенсивного точечного покраснения и умеренной болевой симптоматике при проглатывании пищи.
Высыпания на кожном покрове скудные и бледные, может локализоваться только в определенных зонах – животе и сгибательных поверхностях конечностей в виде точечных кровоизлияний. Кожа носогубного треугольника может быть в норме или отличаться незначительной бледностью.
Как правило, скарлатиозные признаки быстро исчезают. Шелушение может запаздывать, либо вовсе отсутствовать. У детей, перенесших данный вид заболевания впоследствии могут развиться осложнения в виде нефритов, отитов и прочих заболеваний.
Скарлатина без проявления сыпи
Характеризуется отсутствием, либо скудным проявлением главного признака – высыпаний, но с тяжелым проявлением всей прочей симптоматики, развитием некротического тонзиллита с ранними гнойными осложнениями.
Экстрафарингеальный вид заболевания
Очень редкий вид патологии, в отличии от других форм скарлатины у детей, инфицирование происходит вследствие проникновения возбудителя по раневым ходам кожи или слизистого покрова – травмы, ожоги послеоперационные раны, в процессе родов или в процессе осложнений с открытыми гнойными очагами. Такие детки не опасны для окружающих, так как не выделяют возбудителя при кашле или чихании.
Быстрый латентный период (несколько часов, сутки) усложняет своевременную диагностику. Клиника болезни имеет свои особенности – отсутствие признаков тонзиллита, воспалительных реакций и проявление высыпаний именно в зонах проникновения возбудителя.
Маленькие пациенты и груднички склонны к проявлениям септического вида болезни, но при этом интоксикационный синдром проявляется слабо. В одних случаях болезнь протекает с незначительным субфебрилитетом, скудными признаками ангины и бледной сыпью.
Но, в других, схожих обстоятельствах, она может быть выражена признаками некротической ангины или же назофарингита, множественными гнойно-некротическими последствиями.
Самые тяжелые последствия перенесенной детьми скарлатины — в виде стрептококкового сепсиса, аденофлегмоны и мастоидита, с включением в лечебную программу этиотропных бензилпенициллиновых препаратов, практически сведено к нулю. Сегодня, это могут быть:
- синусит или отит;
- токсический миокардит, развивающийся на раннем этапе болезни;
- нефрит, проявляющийся на второй неделе умеренными признаками протеинурии, лейкоцитурии, эритроцитурии или цилиндрурии;
- «детская » пневмония и бронхопневмония;
- инфекционные процессы в костной ткани и мозге.
Ранняя диагностика при обнаружении симптомов скарлатины у детей, лечение и профилактика, помогают вовремя предотвратить более серьезные осложнения.
Для точной диагностики болезни необходимо провести ряд диагностических обследований.
- Расширенную клинику крови, помогающую выявить причину –показатели реакции СОЭ, лейкоцитоза и нейтрофилеза подтверждают или опровергают бактериальную природу заражения.
- Бактериологическое исследование подтверждает диагностику, выделяя возбудителя в посевах слизистого секрета из ротоглотки.
- Экспресс-метод – самая перспективная методика, выявляющая при помощи реакции коагглютинации, антиген возбудителя в течении получаса.
При легком течении скарлатины у детей, лечение проводится амбулаторно. В сложных случаях, во избежание возможных осложнений, малышей госпитализируют.
Назначается режим ограничения активности и сбалансированная витаминизированная диета с термической и механической обработкой пищи. Она должна быть мягкой протертой, не содержать раздражающих компонентов и не способная вызвать аллергическую реакцию. В рационе преобладает молочно-растительная диета.
В качестве медикаментозной терапии широко используются препараты пенициллиновой группы. Учитывается возрастная дозировка и переносимость конкретного препарата. Курс лечения скарлатины антибиотиками продолжается до 7 дней.
При проявлении осложнений проводится терапевтическое лечение заболевания, вызванное осложнением.
Профилактика
Профилактика скарлатины у детей сегодня не проводится методом вакцинации. Специфической профилактикой является – гамма-глобулин, применяющийся к ослабленным деткам, находившимися в контакте с больными скарлатиной.
Выписывают ребенка из стационара после купирования всех воспалительных процессов в носоглотке и окончательного выздоровления. В детские учреждения допускаются дети по истечении 12 суток. Кроме всего, в группах детей контактировавших с больным вводится недельный карантин.
Сыпь при скарлатине имеет свои особенности, которые помогают дифференцировать заболевание и правильно установить диагноз.
Скарлатиной является инфекционный процесс, высоко заразный и проявляющийся кожными и общими симптомами. Все проявления болезни вызываются экзотоксином стрептококка.
К появлению заболевания приводит попадание бактериального инфекционного агента (стрептококка группы А).
Наиболее распространена скарлатина среди детей от трех до десяти лет, они являются наиболее подверженными риску развития данной патологии.
После контакта у детей чаще всего развивается заболевание. Именно у детей болезнь может вызывать вспышки скарлатины.
Заражение может произойти от больного скарлатиной, острым тонзиллитом, хроническим тонзиллитом. Также в качестве источников стрептококковой инфекции могут выступать и люди, выздоровевшие недавно после скарлатины (реконвалесценты).
Возможно также распространение инфекции от человека, который сам не болеет, но является носителем стрептококков.
Инфекция попадает в организм с помощью воздушно-капельного пути (чихание, кашель), через общую посуду, поцелуи, загрязненные продукты питания.
Заболевание может быть и среди взрослого населения, но в меньшем количестве случаев.
Вспышки скарлатины возникают в осенне-зимнее время. В жаркое время случаев заражения практически нет.
Заразным человек становится с первых суток болезни. На вопрос, сколько времени сохраняется заразность, ответ — три недели.
В настоящее время, благодаря антибиотикам, заболевание протекает более в легких формах и без развития тяжелых осложнений.
После заражения симптоматика появляется только через один день или десять дней. В большинстве случаев этот период составляет не более недели.
Болезнь может быть с типичными клиническими признаками и с атипичными признаками.
При этом типичная скарлатина протекает в трех степенях тяжести:
Чаще всего встречается легкая форма, при условии своевременно начатого антибактериального лечения.
Атипичной скарлатину называют тогда, когда нет характерных признаков заболевания. К ней относится скарлатина без сыпи и экстрабуккальная форма.
Начинается заболевание с признаков интоксикации человека, больного беспокоят общие симптомы. Интоксикацию вызывает экзотоксин стрептококка группы А.
У больного развиваются следующие симптомы:
- температура 38 – 39 градусов;
- постоянное чувство усталости;
- головная боль;
- болезненность в суставах, мышцах;
- чувство тошноты, бывает и рвота у детей;
- болевые ощущения в животе, также чаще встречаются у детей.
При проникновении стрептококковой инфекции воздушно-капельным путем развивается воспаление ротоглотки, миндалин, которые носят гнойный характер.
Местные изменения имеют характер как при гнойной ангине:
- обязательные налеты бело-желтого цвета;
- гнойные образования в виде фолликулов, налетов, скоплений гноя в лакунах;
- отечность лимфоидной ткани миндалин;
- покраснение слизистых оболочек миндалин, задней стенки глотки.
Сыпь при скарлатине появляется в подавляющем большинстве случаев через сутки.
Она имеет специфический характер высыпаний, причем одинаковый у детей и взрослых.
Сыпь при скарлатине имеет мелкоточечный характер. Наблюдается специфическое начало высыпания элементов с кожи лица, затем они распространяются на верхние конечности, верхнюю часть туловища.
Именно такой характер распространения сыпи носят проявления типичной формы скарлатины у детей и взрослых.
По мере нарастания высыпаний они могут сливаться, тогда сыпь носит сливной характер. Особенно такие слияния характерны для мест естественных складок (подмышечные области, паховая область, подколенные ямки).
Особенностью кожных проявлений при скарлатине является то, что если провести по коже твердым предметом, то на коже остается белая полоса без высыпаний. Затем высыпания восстанавливаются.
Также отмечается и то, что высыпания отсутствуют на носогубном треугольнике на коже лица.
У детей высыпания могут вызывать кожный зуд, который имеет выраженный характер. Из-за этого на кожных покровах возникают расчесы.
Максимума высыпания достигают на вторые – третьи сутки болезни.
Затем высыпания становятся менее яркими и постепенно исчезают. Сколько же они держатся – около восьми – десяти дней.
Также имеются и характерные изменения на языке, он сначала обложен налетом. Позже слизистая оболочка языка очищается, и на нем становятся видны ярко малиновые сосочки языка.
Сколько держится малиновая окраска языка? Язык с характерной малиновой окраской сохраняется на протяжении от полутора до двух недель.
Данный характер изменений дает установить заболевание по характерным признакам.
Когда возбудитель попадает через кожные покровы поврежденные, тогда нет изменений в глотке, и высыпания начинаются с места вторжения инфекционного агента. Но интоксикация также значительно выражена.
У взрослых чаще, чем у детей может быть стертая форма скарлатины. При такой форме болезни изменение кожных покровов незначительно выраженное и держится недолго.
Диагностировать заболевание помогают характерные признаки сыпи и признаки изменений в полости рта.
Лечение преимущественно проводится в домашних условиях. Обязательная госпитализация в инфекционное отделение показана только:
- при тяжелых формах болезни;
- из мест, где невозможно изолировать больного;
- при невозможности проведения ухода за больным в домашних условиях.
Если лечение будет проходить в домашних условиях, то необходимо соблюдать некие правила.
Обязательными рекомендациями при скарлатине являются:
- постельный режим в первую неделю болезни;
- щадящее питание с большим количеством жидкости;
- пища полужидкая или протертая;
- продукты легкоусвояемые;
- влажная уборка с дезинфицирующими средствами.
Для снятия выраженного отека глотки, зуда кожных покровов назначаются антигистаминные средства:
При значительном повышении температуры (от 38.5 градусов) назначаются жаропонижающие средства:
Если у больного значительно выражена интоксикация ему проводится внутривенное введение растворов (глюкозы, натрия хлорида), для быстрого снятия интоксикационного синдрома.
Скарлатина является бактериальной инфекцией, поэтому антибиотики необходимо принимать во всех случаях болезни.
Назначаются антибиотики следующих групп:
- Пенициллины (Аугментин, Флемоклав, Ампиокс);
- Цефалоспорины (Цефорал, Цефиксим, Цефиксим, Цефтриаксон);
- Макролиды (Кларитромицин, Азитрокс).
Лечение пероральными антибактериальными средствами проводится около десяти дней. Обязательно соблюдать дозы и кратность их приема.
При появлении сыпи нужно как можно быстрее обратиться к специалисту, так как именно характер кожных изменений помогает точно поставить диагноз скарлатины.
Скарлатина является инфекционным заболеванием, спровоцированным проникновением в организм стрептококка. Она выражается в виде стремительного повышения температуры тела, головной боли, вялости, слабости, тошноты и рвоты.
Но наиболее характерным и явным признаком является сыпь при скарлатине. Она отличается охватом больших площадей тела, сильным зудом и красным оттенком.
Важно по характеру высыпаний вовремя поставить правильный диагноз, чтобы начать лечение.
Скарлатина является детским заболеванием. Она проявляется в возрасте от 3 до 10 лет. При отличной иммунной защите организма сыпь при скарлатине появляется в течение 1–3 дней. Всего же заболевание длится не более пяти суток.
При ослаблении иммунитета организму сложно справиться со стрептококком. Тогда течение болезни осложнено. Высыпания ярко выражены и держатся более недели или вовсе отсутствуют.
Заболевание начинается с подъема температуры у ребенка. Через три часа его начинает сыпать в области шеи и лица. Высыпания проходят за несколько дней, но иногда они могут сохраняться надолго.
Сыпь при скарлатине у детей появляется под воздействием эритоксикона. Он провоцирует появление пурпурных пятен небольшого размера. Также высыпания локализуются в горле, что вызывает сильную боль, как при ангине.
Поражение на лице отмечается интенсивностью. У ребенка начинают краснеть щеки, кожа покрывается пятнами. Отличительным признаком является бледность покровов области рта, носа.
Каждое высыпание напоминает небольшой волдырь, наполненный жидкостным включением. Иногда пузырьки соединяются вместе, покрывая большие поверхности. Нередко такая сыпь наблюдается в области кистей.
Высыпания отличаются маленьким размером и интенсивностью
Сыпь при скарлатине может быть нескольких видов:
- мелкопятничной;
- папулезной;
- геморрагической.
Самые сильные высыпания локализуются в кожных складках. Помимо покраснений наблюдается и шелушение кожи. При прикосновении к ней поверхность напоминает наждачную бумагу.
В области щек сыпь может становиться малиновой. Такой же оттенок приобретает язык. На начальном этапе он имеет желтый цвет, но через несколько дней темнеет.
При гибели наружных клеток покровов отмечается сильное шелушение. Кожа слезает с особой интенсивностью.
Через несколько дней высыпания становятся бледнее. Это говорит о постепенном выздоровлении. При этом сухость и шелушение могут оставаться в течение 14 дней.
Возникновение сыпи при скарлатине отмечается в различных областях. При этом по локализации можно определить ту или иную стадию заболевания.
- На начальном этапе мелкие образования можно обнаружить в подмышечных впадинах, на ягодицах, в верхней части груди, на треугольнике около бедер. Эти места являются наиболее нежными, поэтому подвержены высыпаниям.
- Следующая стадия характеризуется интенсивным распространением высыпаний. Поражается область тела, лица. Нетронутыми остаются зоны носогубного треугольника.
- Помимо кожи наблюдается поражение слизистых оболочек горла, гланд, языка, мягкого неба.
- Далее высыпания постепенно бледнеют. Но самой уязвимой считается область под коленями. В этой зоне пятна не устраняются в течение длительного времени.
Помимо сыпи ребенок ощущает сильный зуд. Он не дает спокойно спать, делает его раздраженным, плаксивым.
Выделяют наиболее характерные области распространения высыпаний:
- нижняя часть живота;
- щеки;
- боковые части живота;
- локтевые сгибы;
- колени и их сгибы;
- складки ягодиц;
- спина.
Шелушение проявляется спустя некоторое время в зонах, где отмечается наиболее интенсивное поражение. При этом кожа может вести себя по-разному. В области лица шелушение является более мелким. Руки и ноги покрываются облезшими пластинками.
Скарлатина может проявляться в нескольких формах. В зависимости от их развития сыпь может менять характер или вовсе отсутствовать.
Иногда родителям тяжело определить причины ухудшения состояния ребенка. Так протекает скарлатина без сыпи. В некоторых случаях пятнышки на коже быстро исчезают после появления, являются незаметными или отсутствуют.
При некоторых формах скарлатины у ребенка значительно ухудшается состояние
Несмотря на то, что высыпаний у ребенка нет, эта форма заболевания является тяжелой. Основными симптомами такого вида скарлатины являются:
- повышенная температура тела (39–40°С);
- сильная рвота;
- воспаление регионарных лимфатических узлов;
- значительное покраснение зева;
- мелкая сыпь на мягком небе и глотке;
- белый налет и красные края на языке.
Аналогичным образом может проявляться тяжелое септическое поражение. У ребенка внезапно воспаляются регионарные лимфатические узлы. Спустя несколько дней состояние больного ухудшается, появляются признаки некротической ангины. За счет такой сильной интоксикации сыпь может отсутствовать. Если лечение не будет начато своевременно, то возможен летальный исход.
Сильные высыпания характеризуют тяжелую токсическую форму скарлатины. Температура может подняться до 41°С. Сопровождается заболевание частой рвотой, судорогами, помутнением сознания. Если интоксикация сильная, то сыпь может побледнеть.
Сыпь может свидетельствовать не только о скарлатине. Иногда высыпания характеризуют корь, потницу, аллергическую реакцию, ветрянку, дерматит. Важно знать отличительные особенности, которые характеризуют скарлатинозный синдром.
Советуем вам почитать:Как выглядят прыщи при ветрянке
Высыпания, сопровождающие скарлатину, отличаются некоторыми особенностями.
- Прыщи имеют маленький, до 2 мм, размер.
- Цвет высыпаний ‒ розовый, а центр прыщика – красный.
- При ощупывании кожи можно отметить шершавость.
- В области прыщей отмечается воспалительный процесс.
- При надавливании на высыпания на коже остается белый участок.
- После исчезновения сыпи на кожных покровах не наблюдается рубцов и шрамов.
Для дифференцирования скарлатины от других заболеваний необходимо помнить, что:
- при потнице кожа становится влажной, а высыпания бледнеют при замерзании ребенка;
- аллергическая реакция отмечается в том числе в области носогубного треугольника;
- при некоторых заболеваниях высыпания синеют, в отличие от скарлатины.
При скарлатине язык также покрывается сыпью
Для определения длительности высыпаний необходимо отследить момент возникновения первых из них. С этого дня нужно отсчитать трое суток. В этот момент сыпь имеет максимальную интенсивность.
После этого симптоматика идет на спад. После побледнения прыщики постепенно проходят. В среднем на поверхности кожи изменения наблюдаются на протяжении 8–10 дней.
Высыпания на языке на начальном этапе отсутствуют. С развитием болезни образуется налет, а затем малиновые пузыри по краям. Сохраниться это состояние может на 2 недели.
После высыпаний у ребенка начинает шелушиться кожа. Сначала чешуйки мелкие. С ладоней и стоп отслаиваются пласты.
У взрослых пациентов чаще диагностируется стертая симптоматика скарлатины. В этом случае сыпь имеет невыраженный характер и быстро проходит.
Каждый родитель должен знать, что лихорадка, ухудшение самочувствия ребенка, болезненность горла и появление мелкоточечной сыпи свидетельствуют о развитии скарлатины. Инфекционное заболевание лечится только препаратами, назначенными врачом. Поэтому ребенка должен осмотреть педиатр.
Если диагноз подтверждается, то пациенту прописывают антибиотики. Подбирать их нужно особенно тщательно, ведь микроорганизм (стрептококк) может быть устойчивым к некоторым препаратам. В большинстве случаев лечение проводится с помощью пенициллинов.
Высыпания не смазывают мазями. Если проявляется сильный зуд, можно принять антигистаминные препараты
Терапия длится около 7–10 дней. Прекращать прием запрещено, даже если высыпания исчезли, а состояние начало нормализоваться.
Дополнительно осуществляется прием антигистаминных средств, витаминов. Избавиться от зуда можно с помощью Зиртека, Зодака и других противоаллергических средств.
Чаще всего сыпь при скарлатине не смазывают никакими мазями и кремами. Но, если зуд будет нестерпимым, можно применить Фенистил-гель, имеющий антигистаминные свойства.
Также важно поддерживать нормальное состояние ребенка:
- В острой стадии и до момента нормализации температуры тела больной должен соблюдать постельный режим.
- Питаться в период лечения нужно жидкой и полужидкой пищей, чтобы не происходило раздражения горла. Отказаться нужно от белковых продуктов.
- Особенно необходимо обильное питье.
- Купаться не только не запрещается, но и рекомендуется. Таким образом можно на время снять зуд. Воду необходимо сделать теплой. Не нужно использовать мочалку, махровые полотенца.
- Важно проводить постоянное проветривание и влажную уборку.
- В период лечения необходимо ограничить общение с ребенком лицам, которые не болели скарлатиной. Ведь заболевание является заразным. Нужно использовать ватно-марлевые повязки.
Высыпания при скарлатине помимо зуда не доставляют большого дискомфорта и быстро проходят. Важно экстренно обратиться к врачу и начать лечение, чтобы не допустить развитие осложнений.
Скарлатина представляет собой острое заболевание инфекционного характера, для которого характерны лихорадочное состояние, ангина, общая интоксикация организма и обильная сыпь. Наиболее подвержены заболеванию малыши в возрастной группе от 2 до 10 лет.
Скарлатина развивается из-за попадания в организм человека стрептококков группы А. Заражение происходит по причине отсутствия иммунитета к данному виду заболевания.
Стрептококк группы А, попадая на слизистую носоглотки ребенка, начинает активно развиваться и поражает как саму носоглотку, так и кожные покровы, а также внутренние органы. Опасность представляет не сам стрептококк, а тот токсин, который он выделяет в процессе своей жизнедеятельности в теле человека.
Попадая на слизистую оболочку полости рта и носа (реже — через раны на кожных покровах), стрептококк начинает активное размножение, вызывает ангину, выделяют токсичные вещества, которые попадают в другие органы и системы тела.
Поражаются сердце, нервная система, почки. Происходит общее отравление организма выделяемыми токсинами.
Согласно статистическим данным, от 15 до 20 % людей, кажущихся внешне абсолютно здоровыми, являются носителя стрептококка группы А. Заболевание имеет высокую заразность, считается, что человек может быть ее носителем еще 22 дня с момента появления первых симптомов. Инкубационный период длится от 1 до 12 дней, в большинстве случаев он составляет 2-4 дня.
Заражение происходит непосредственно от больного человека с любой формой стрептококковой инфекции (ангина, ревматизм, скарлатина). Передача стрептококка происходит воздушно-капельным путем. У человека, переболевшего один раз скарлатиной, иммунитет формируется на всю оставшуюся жизнь, повторное заражение невозможно. Пик заболевания приходится на осенне-зимний период.
Диагностировать скарлатину на инкубационном периоде бывает довольно сложно. Для этого потребуется проведение ряда лабораторных исследований взятых проб.
Ребенок может жаловаться на общее недомогание, быть вялым, чувствовать слабость и небольшое першение в горле. Слизистая носоглотки красная. Но за это время болезнь начинает стремительно развиваться и максимум через сутки начнется ее активный этап.
Происходят следующие процессы:
- резкое возрастание температуры от 38 градусов и более;
- появляется сильная боль в горле;
- ребенок теряет аппетит;
- появляются слабость, вялость, малыш капризничает;
- миндалины заметно увеличены, имеют красный цвет вместе с остальным горлом.
На этом этапе скарлатину также сложно диагностировать, поскольку симптоматика схожа с катаральным тонзиллитом. Характерные для скарлатины признаки начинают свое проявление уже на второй день после заражения. К ним относят:
- Сыпь. Под воздействием токсических отравляющих веществ, выделяемых стрептококками, кожные покровы покрываются сыпью в виде мелких красных точек. Изначально сыпь появляется на верхней части грудной клетки, далее происходит распространение на шею и лицо, а также на естественные складки. Щеки ребенка приобретают красный цвет, губы становятся яркого малинового оттенка, при этом кожные покровы возле носа и губ бледные. Сыпь сопровождается зудом, доставляя лишний дискомфорт ребенку.
- Сыпь распространяется на миндалины и слизистую оболочку горла.
- Язык в первые несколько часов (дней) заболевания покрывается белым налетом с оттенком серого. Далее в процессе развития скарлатины налет постепенно сходит, ему уступает место яркая красная поверхность, гладкая и блестящая.
Постепенно, вместе с выздоровлением ребенка, проходят и все названные симптомы. Только вовремя поставленный диагноз и назначенное грамотное лечение позволяют снизить проявление неприятных побочных действий скарлатины, а также не допустить поражения токсинами прочих внутренних органов.
Сыпь примерно спустя 14 дней начинает постепенно сходить с кожных покровов в виде чешуек.
Рассмотрим подробно, как выглядит горло малыша при скарлатине и сколько длится ангина. При визуальном осмотре ребенка, больного скарлатиной, горло, его задняя стенка, миндалины, небные дужки, мягкое небо имеют яркий выраженный красный оттенок.
При ангине слизистые оболочки не такого выраженного цвета. Иными словами такой симптом скарлатины называют «пылающим зевом». Яркий красный оттенок имеет четкую границу, проходящую между мягким и твердым небом.
Язык покрыт белым налетом с оттенком серого, который отсутствует при ангине. При более тяжелых случаях поражения слизистой оболочки скарлатиной можно увидеть гнойные очаги, некроз тканей. В таком состоянии больное горло может находиться от 3 до 5 дней.
При пальпации наблюдается болезненное увеличение лимфоузлов. Спустя 5 дней после заражения малиновый оттенок приобретает язык. Он сохраняется на протяжении 7-14 дней. Губы также становятся окрашенными в яркий алый цвет.
Сыпь у больного скарлатиной возникает спустя 2-3 дня после заражения. Проявляется в виде красных мелких точек. В складочных местах тела сыпи уступают место красные полосы. Высыпания появляются на следующих участках тела:
- на лице (висках, лбу, щеках);
- на верхней части грудной клетки;
- на сгибах рук;
- на внутренней поверхности бедер;
- в паху;
- в подмышечных местах.
Сыпь может быть соединяться в большие пятна. Вокруг губ и крыльев носа кожа не покрыта высыпаниями, имеет бледный оттенок.
Такое состояние кожи сохраняется от 3 дней до недели. Процесс выздоровления сопровождается шелушением, отпаданием частичек высыпания.
Скарлатина у детей по форме проявления делится на фарингеальную и экстрафарингеальную. Каждая из них бывает типичной или атипичной.
Типичную форму классифицируют по следующим видам:
- Легкая форма — температура тела редко превышает 38,5 градусов, высыпания на коже незначительны, боль в горле не сильная. Легкая форма длится от 4 до 5 дней.
- Средняя форма — для нее характерна высокая температура тела, широко распространенные высыпания по коже, гнойная ангина, признаки общей интоксикации (слабость, вялость, сниженный аппетит), рвота. Эта форма продолжается от 6 до 8 дней.
- Тяжелая форма скарлатины подразделяется на:
- токсическую — характеризуется крайней интоксикацией организма вплоть до токсического шока. Температура может подниматься до 41 градуса, наблюдается нарушение психического состояния, проявляющегося в виде бреда и галлюцинаций, потери сознания. Токсическая скарлатина нарушает работу сердца;
- септическую — для нее характерна некротическая ангина, воспаление распространяется на все прилегающие ткани;
- токсико-септическую — сочетает в себе симптомы описанных выше септической и токсической форм.
Атипичная скарлатина часто протекает без высыпаний на коже, боль при глотании отсутствует, слизистые горла не красные. Такая форма может продлится от 1 до 2 дней.
Экстрафарингеальная форма сопровождается лимфаденитом (воспалением лимфатических узлов).
Диагностировать заболевание возможно при правильном сборе данных с симптоматикой со слов пациента. Обычно ребенок жалуется на рвоту и боль при глотании.
Наблюдается резкий подъем температуры до высоких значений, мелкая сыпь по телу, в складках представлена в виде полос, язык приобретает малиновый оттенок, лицо становится красным с белым участком вокруг губ и крыльев носа. Лимфоузлы увеличены.
Точный диагноз специалист ставит только после проведения ряда лабораторных исследований взятой крови. При этом анализ покажет высокое содержание нейтрофилов и лейкоцитов, а также ускоренную СОЭ.
Стрептококк группы А определяется путем посева слизи из зева. Для получения помощи понадобится консультация врача-инфекциониста.
В последнее время лечение детей производят в домашних условиях, поскольку инфекция в последние годы снизила свое тяжелое воздействие на организм. Госпитализации подлежат только те дети, организм которых имеет явные признаки токсического отравления или серьезные хронические болезни, которые могут обостриться под воздействием скарлатины.
При проявлении первых симптомов заболевания необходимо вызвать скорую помощь или врача на дом из-за высокой заразности. До прихода врача необходимо обеспечить ребенку постельный режим. Горло подлежит частому полосканию, которое предотвратит дальнейшее развитие инфекции.
Для полоскания используют раствор соды и соли, противовоспалительные отвары и настои трав, антисептики (такие, как фурацилин и хлорофилипт). Для снижения отравляющего воздействия токсинов на организм дают обильное питье с повышенным содержанием витамина С.
Медицинские препараты вправе назначать только лечащий врач. Антибактериальные средства, созданные для лечения скарлатины: оспен, цефалексин, эритромицин и амоксиклав. Для избежания побочного воздействия антибиотиков назначают антигистаминные препараты.
Тип лекарственных препаратов, их дозировка и сочетание могут устанавливаться только лечащим врачом в зависимости от возраста ребенка, наличии хронических заболеваний и тяжести скарлатины.
Методы нетрадиционной медицины для лечения скарлатины должны быть одобрены врачом. Они направлены на борьбу со стрептококком, а также для облегчения симптомов и снижения отравляющего воздействия токсинов на организм.
Самым популярным средством в борьбе со скарлатиной принято считать кедровые ветки, заваренные кипятком. Для настоя берут от 5 до 10 столовых ложек мелко порубленных веток дерева вместе с иголками, заливают примерно 0,7 л кипятка и дают настояться в течение 10 часов. Настой пьют в течение дня вместо прочего питья. Курс лечение может варьироваться от 3 до 6 месяцев.
Петрушка является хорошим средством в борьбе со скарлатиной у ребенка. Берут столовую ложку петрушки, заливают стаканом кипятка и дают малышу 3 раза в день по одной столовой ложке. Для полоскания горло подойдет клюквенный сок, подогретый до температуры тела.
Рекомендации знаменитого педиатра Комаровского для лечения скарлатины у ребенка направлены на прием антибиотиков. Врач советует применять препараты пенициллиновой группы. Только они способны убивать стрептококк группы А.
Вместе с антибиотиками должны быть назначены антигистаминные препараты для исключения риска развития аллергических реакций. Для поддержания организма также дают ребенку витаминные группы, среди которых витамин С назначается в обязательном порядке.
Все лекарственные средства должны применяться только после назначения лечащего врача и под его строгим наблюдением.
Скарлатина является высоко заразным инфекционным заболеванием, передающимся воздушно-капельным путем. Главное средство, защищающее от заражения — это соблюдение элементарных правил личной гигиены. Они включают обязательное мытье рук после посещения общественных мест, а также перед каждым приемом пищи.
Все вещи больного ребенка должны быть тщательно выстираны и проглажены, а посуда, из которой он принимает пищу и воду, тщательно вымыта кипятком.
Любое заболевание опасно для детского организма. Скарлатина не является исключением. Ее токсическое воздействие на организм ребенка может нанести непоправимый вред таким жизненно важным органам, как сердце, почки и нервная система. Поэтому так важно вовремя осуществить правильную постановку диагноза и назначить грамотное лечение.
Еще немного дополнительной информации о скарлатине от врача-педиатра есть в следующем видео.
Скарлатина- высококонтагиозное острое инфекционное заболевание, которым обычно болеют дети, преимущественно в возрасте 2-10 лет.
Среди взрослого населения тоже регистрируются случаи заражения скарлатиной, но значительно реже. Считается, что чем младше ребенок, тем в более легкой форме протекает это инфекционное заболевание.
Это заразное заболевание вызывается не вирусом, а бактерией, стрептококком типа А.
Весь период заболевания условно медицина разделяет на несколько этапов:
- Скрытый этап — инкубационный период 2-7 дней
- Начальный этап – одни сутки
- Активный этап — 4-5 дней
- Этап выздоровления — от 7 до 21 день
Ярко-красный язык — один из признаков скарлатины у детей
Каждому периоду, кроме инкубационного, характерны свои симптомы. Обычно скарлатина начинается остро, чаще всего в первые часы заболевания резко повышается температура тела до высоких цифр 39-40 градусов. В период лихорадки в крови обнаруживается эозинофилия и нейтрофильный лейкоцитоз. Симптомы в первые часы начала заболевания:
- Высокая температура
- Головная боль
- Боль в горле при глотании (ангина)
- Общая слабость
- Боли в животе
- Отсутствие аппетита
- Тахикардия
- Больные проявляют признаки эйфории, оно возбуждены или наоборот вялы, сонливы, апатичны.
- При тяжелом протекании болезни возможна рвота, тошнота
В последнее время течение этого заболевания проявляется в более мягкой форме, без лихорадки. В этих случаях у детей может возникнуть только сыпь при скарлатине, небольшая температура, а прочие характерные признаки скарлатины либо отсутствуют, либо слабовыражены.
Красная мелкая сыпь характерна при скарлатине
Через день, максимум через 2 суток после появления первых признаков недомогания, на коже появляется красная мелкая сыпь — это важный диагностический признак скарлатины у детей. Сначала мелкоточечные элементы появляются на покрасневшей коже шеи, лица, затем распространяются на внутреннюю поверхность бедер, сгибательные поверхности конечностей, сбоку живота и груди.
При этом отчётливо выражен еще один важный признак скарлатины у детей — белый дермографизм и сгущение сыпи в виде тёмных полос в области естественных сгибов, подмышечных впадин. Носогубный треугольник у детей остается белым, а щеки приобретают ярко красный цвет.
Существует тест для диагностики скарлатины — симптом ладони. При надавливании ладонью в области сыпи – при скарлатине высыпания временно исчезают.
Если этого не происходит, следует исключить другие болезни, такие как краснуха, корь (см. симптомы кори у детей), псевдотуберкулёз, лекарственный дерматит.
Сыпь держится примерно в течение недели, постепенно исчезает, при этом не оставляя следов и пигментации.
Скарлатина всегда сопровождается тонзиллитом, ангиной разной степени тяжести. На такой воспалительный процесс активно реагируют и лимфатические узлы, они уплотняются, становятся болезненными. Детей беспокоит:
- Боли в горле при глотании
- Покраснение миндалин, мягкого неба, язычка, задней стенки глотки
- Развивается фолликулярная ангина или лакунарная ангина
- Регионарный лимфаденит, становятся болезненными и плотными переднешейные лимфоузлы
- Язык вначале сухой, обложенный, серовато-белого цвета, затем к 4-5 дню заболевания становится ярко-красным или малиновым и сохраняется такой цвет в течение 7-14 дней.
Спустя 7-14 дней после начала заболевания появляется еще один признак скарлатины у детей — шелушение кожи.
Характерной особенностью является то, что шелушение происходит на ладошках и подошве, причем начинается оно от ногтевых фаланг, постепенно распространяясь по всей ладони и подошве и носит пластинчатый характер — сходит пластами. На теле тоже наблюдается шелушение, только оно мелкое, носит отрубевидный характер.
С началом угасания сыпи постепенно исчезают и все остальные признаки скарлатины. У детей на 4-5 сутки температура начинает падать, снижается интоксикация, что значительно облегчает общее состояние ребенка.
Если у ребенка или взрослого появились подобные признаки скарлатины, следует незамедлительно обратиться к педиатру, терапевту и инфекционисту.
источник



