Эпидемический паротит (син. свинка или заушница) это острая вирусная инфекция, которую причисляют к «детским». По статистике дети чаще болеют свинкой, и переносят ее гораздо легче. Взрослые также могут переносить паротит, если они не были привиты в детстве или срок вакцинации вышел.
Свое название «свинка», «заушница» болезнь получила потому, что при паротите происходит формирование сильного отека в области шеи и за ушами. Внешний вид больного напоминает поросенка. Известно заболевание еще с древности, первые его описания дал еще Гиппократ, но тогда никто не знал, чем вызывается болезнь.
В диагностике и лечении паротита появился прогресс во время эпидемий 17-19 веков среди солдат регулярной армии. Из-за высокой плотности населения казарм, за счет низкой гигиены солдаты заболевали свинкой один за другим. Иногда в то время эту болезнь стали именовать «окопной или солдатской болезнью». И только в прошлом веке выяснили природу инфекции, выделив вирус и заражая им лабораторных животных (обезьян). К 1945 году была разработана и первая вакцина от паротита, что дало начало эпохе массовой от него вакцинации.
Хотя и делались попытки заражения вирусом животных в условиях лабораторий, но в естественной среде паротит – это типично человеческое заболевание. Поэтому, заразиться им при контактах с дикими или домашними животными нельзя. Только люди могут передавать ее друг другу. До начала вакцинации паротит представлял собой серьезную опасность в плане распространения эпидемий. Сегодня встречаются единичные случаи паротита среди тех детей, чьи родители не ставят им прививок, а также часто болеют взрослые, у которых прививочный иммунитет угас, а повторных прививок они не делали.
Вирус паротита относится к РНК-вирусам особой группы rubulavirus, он не очень стойкий во внешней среде. Заразиться им можно только при длительных и близких контактах с больными. При этом люди, источники инфекции, могут еще и не подозревать о том, что больны паротитом.
- Воздушно-капельным путем — вирус выделяется со слюной и слизью носоглотки, и если больной с вами говорил, кашлял, сморкался или чихал около вас, целовался с вами, находился с вами в одном помещении — риск заражения очень высок
- Контактным путем — для детей опасно будет еще и пользование общими игрушками, облизывание пальцев, предметов, которых касались руки зараженного малыша, которые он до этого тянул в рот.
Для заболевания характерна сезонность – на весну приходится пик заболеваемости, а в августе-сентябре заболевание практически не регистрируется. Распространена болезнь повсеместно, широко, но за счет того, что детей сейчас активно прививают, эпидемии в настоящее время возникают нечасто.
По данным многочисленных исследований установлено, что заразными становятся люди:
- за неделю до воспаления слюнных желез
- с момента заражения может пройти 7-17 дней
- остаются заразными они еще примерно 8-9 суток с момента первых проявлений болезни.
Особенно много вирусов выделяют больные и они максимально заразны при воспалении слюнных желез. В это время они должны быть строго изолированы от окружающих для предотвращения распространения инфекции.
Период инкубации (с момента заражения вирусом до момента проявления болезни) составляет:
- у детей в среднем от 12 до 22 дней.
- у взрослых составляет от 11 до 23-25 суток, обычно это 14-18 дней.
Свинкой заболеть могут все, кто не имеет к ней иммунитета (не болел ранее или не привит), в силу ослабленности иммунитета чаще болеют дети. Из взрослых страдают те, у кого в крови нет антител к свинке – это не более 10-20% населения (у остальных в крови обнаруживаются антитела к инфекции). Подмечено, что мальчики и мужчины в два раза чаще и тяжелее болеют партитом.
Могут ли болеть свинкой привитые? Правильно проведенная вакцинация КПК защищает от заражения паротитом практически всех (98%), только небольшое количество людей, привитых одной или даже двумя дозами вакцины, могут давать проявления паротита. Но течение паротита у таких людей в основном легкое и не осложненное.
Вирус попадает в организм через слизистые оболочки носа и глотки. Он оседает на поверхности клеток, разрушает их и проникает в кровеносные сосуды, затем разносится по всему организму, проникает в наиболее излюбленные ими места – это железистые ткани и нервная ткань (прежде всего слюнные железы). Внутри них размножение вируса происходит наиболее активно.
Одновременно с ними могут поражаться простата и яички у мальчиков и мужчин, яичники у девочек и женщин, щитовидная железа, поджелудочная железа. Наряду с железами, одновременно, или несколько позже, может поражаться и нервная система, как периферические нервы и ганглии, так и головной и спинной мозг (при создании особых условий или агрессивном течении паротита).
По мере того, как вирус размножается в организме, иммунная система начинает вырабатывать к вирусам антитела, которые связывают и выводят вирус, способствуя выздоровлению. Данные антитела остаются внутри организма на всю оставшуюся жизнь, создавая пожизненный иммунитет. За счет этих антител не происходит повторного заражения паротитом.
Однако, вместе с этим может наблюдаться и общая аллергизация организма, которая может наблюдаться на протяжении длительного времени – до нескольких лет. За счет нее могут возникать в дальнейшем аллергические реакции, которых до перенесенной болезни у ребенка или взрослого не наблюдалось – дерматиты, астма, поллинозы.
Чаще всего такое явление отмечается у подростков или взрослых. Около 20-30% людей, зараженных свинкой, переносят данную болезнь без особых типичных признаков, в виде ОРВИ, либо она протекает совсем бессимптомно. При таком виде инфекции не опасны осложнения, но сам человек является источником распространения вирусов среди детей и взрослых.
В инкубационном периоде ребенок выглядит нормально, и чувствует себя хорошо, нет никаких внешних признаков того, что он уже болен. При накоплении вирусов в организме возникают первые признаки паротита. У детей – это:
- повышение температуры в пределах 38.0-38.5°с,
- слабые признаки ОРВИ. Может быть легкий насморк, краснота дужек в горле, першение и покашливание.
Через одни-двое суток проявляется отечность в области одной околоушной слюнной железы. При этом сама железа становится болезненной. Может воспаляться и вторая железа, функционирование их нарушается, что приводит к сухости рта, неприятному запаху изо рта и дискомфорту.
Слюна выполняет не только увлажняющие и обеззараживающие функции в полости рта, она также принимает участие в процессе пищеварения, смачивая пищевой комок и частично расщепляя в нем некоторые компоненты. За счет снижения выработки слюны могут нарушаться пищеварительные функции с развитием тошноты, болями в животе и нарушениями стула, а в полости рта могут возникать стоматиты или гингивиты инфекционной природы.
Помимо околоушных, в процесс могут вовлекаться подчелюстные и подъязычные слюнные железы. При их воспалении и припухании лицо ребенка становится лунообразным, одутловатым, особенно в области челюсти и ушей. Из-за сходства со «свиной мордочкой» болезнь и получила подобное название.
Если в процесс вовлекаются другие железистые органы, формируется осложненный паротит:
- У мальчиков школьного возраста при поражении яичка обычно возникает односторонний отек мошонки, кожа краснеет, горячая на ощупь, болезненная. При простатите боли возникают в области промежности, при ректальном исследовании обнаруживается отечное образование с болезненностью.
- У девочек поражение яичников может быть с развитием болей внизу живота и тошноты, недомогания.
При поражении тканей поджелудочной железы возникают проблемы пищеварением:
- ощущение тяжести в животе,
- боли в левой подреберной зоне,
- тошнота с рвотой,
- вздутие живота,
- диарея (понос).
Паротит у детей может протекать не только как классический вариант, но и со стертыми формами, или даже бессимптомно. При стертой форме незначительно повышается температура, не выше 37.5°с, нет характерного поражения слюнных желез, или оно не сильно выражено и проходит за два-три дня.
Бессимптомная форма не дает вообще никаких признаков инфекции и опасна только тем, что такой ребенок может посещать детский коллектив и заражать там других детей.
В принципе, течение и основная симптоматика паротита сходна с таковой у детей, но зачастую паротит у взрослых склонен к более тяжелому течению с осложнениями (особенно у молодых мужчин и девушек).
До начала типичных проявлений свинки некоторые взрослые люди отмечают состояние продрома болезни:
- возникают ознобы
- боли в мышцах или суставах
- головная боль
- насморк и кашель
- недомогание, как при простудах
- сухость во рту, неприятные ощущения в проекции слюнных желез
- дискомфорт в области шеи.
К разгару заболевания взрослые отмечают постепенное повышение температуры с цифр в 37.2-37.5 до 38.0°С и выше. Длительность лихорадочного периода в целом составляет примерно неделю. Зачастую, у взрослых паротит может протекать и без повышения температуры, что говорит о слабом сопротивлении иммунитета внедрению вирусов. Параллельно с лихорадкой может проявляться слабость с недомоганиями и головной болью, бессонница.
Основное проявление паротита у взрослых – это воспалительный процесс в околоушных слюнных железах, часто затрагиваются и подъязычные с подчелюстными железы. Они припухают, прощупывание их болезненно, слюна практически не отделяется. За счет отека и воспаления желез лицо больного приобретает отекший вид, напоминая свиную мордочку, с ярко выраженными припухлостями по низу челюсти и за ушами. Кожа в области отека желез лоснится, сильно натянута и не собирается в складки, но цвет ее не изменяется. У взрослых типично изначально двустороннее поражение.
Также, сильнее выражены боли и дискомфорт в слюнных железах:
- боль возникает при жевании и питье
- типичны боли при разговорах
- по ночам трудно выбрать позу для сна из-за болезненности желез
- сдавдение слуховой трубы воспаленной железой дает шум в ушах и боли внутри уха
- если надавить на ткани за мочкой уха, проявляется сильная болезненность. Это один из ранних типичных симптомов паротита.
- при тяжелом течении затрудняется жевание пищи вообще, могут возникать спазмы жевательных мышц (тризм).
- слюны отделяется крайне мало, из-за чего возникает состояние сильной сухости (ксеростомия).
Острый период воспаления у взрослых длится не более 3-4 суток, иногда боли в начале процесса могут отдавать в ухо или шею, постепенно затухая к концу недели. Одновременно с ними сходит отек желез.
Параллельно с симптомами со стороны слюнных желез развиваются также катаральные явления – насморк, кашель, боли в горле, а также нарушения пищеварения с поносами, тошнотой и болями в животе. Они наиболее выражены в период максимального отека слюнных желез и постепенно угасают по мере схождения местных воспалительных явлений.
У взрослых при свинке дополнительно может быть:
- сыпь по телу, имеющая вид густых и ярко-красных пятен. Локализуется в области лица, рук, ног и туловища.
- около 30% юношей и мужчин страдают от орхита – воспаления яичка. Причем, процесс может начаться как одновременно с поражением слюнных желез, так и спустя пару недель после начала свинки. Проявления орхита не спутать ни с чем, при нем резко подскакивает температура практически до 39-40°с, возникает сильная и резкая боль в мошонке, она сильно краснеет и отекает – обычно с одной стороны, но может поражаться и оба яичка сразу.
В большинстве своем паротит протекает у детей и большинства взрослых без каких-либо осложнений и не представляет опасности. Но у 5 человек из 1000 заболевших, особенно со сниженным иммунитетом, свинка принимает агрессивное течение. При этом она может давать серьезные осложнения:
- распространение на ткань спинного или головного мозга с формированием менингитов и энцефалитов. Они относительно хорошо лечатся, только редкие случаи приводят к летальному исходу или дают параличи, потери слуха.
- около 5% всех заболевших дают развитие панкреатита (поражается поджелудочная железа). Чаще всего этот тип панкреатита течет нетяжело и полностью проходит. Ранее считали, что после свинки может формироваться диабет первого типа, но на сегодня данное мнение опровергнуто!
- около 30% мужчин или юношей, кто переносит свинку с орхитами (воспаление яичка), становятся бесплодными (подробнее о бесплодии у мужчин).
- также могут возникать осложнения со стороны внутренних органов в виде пневмонии, миокардита, поражений суставов, щитовидной железы, зрения.
Если вы или ваш ребенок заболели паротитом, нужно немедленно обращаться к врачу при наличии агрессивных симптомов или осложнений в виде таких, как:
- сильные головные боли
- различные нарушения зрения
- тошнота и рвота
- сильная боль в животе или левом боку
- онемение, слабость в определенных частях тела
- судороги или потери сознания
- нарушение слуха или сильный звон в ушах
- изменение цвета мочи (она темная и ее мало)
- боли в мошонке у мужчин.
При типичном течении диагноз ясен при осмотре пациента. Но, для подтверждения вирусной природы воспаления проводится:
- анализ крови ПЦР для выявления вируса паротита
- выявление антител к паротиту
- комплекс анализов для оценки функций внутренних органов.
Особенно важно определение антител к свинке при атипичном или бессимптомном течении.
К профилактике паротита относятся карантинные меры со строгой изоляцией больного ребенка или взрослого от не болевших или не привитых людей.
- Взрослые или дети, заболевшие свинкой, должны изолироваться от других людей на протяжении 9 суток с момента начала воспаления.
- В детском коллективе, при выявлении заболевшего паротитом накладывают карантин на срок 21 дня с момента последнего заболевшего.
- Всех контактных и не имеющих прививки малышей ежедневно осматривают врачи, при наличии симптомов паротита – их немедленно изолируют.
- В детских учреждениях проводят дезинфекцию по всем правилам с обработкой посуды, игрушек и постельного белья.
- Помещение, где находился больной, нужно тщательно проверить и провести в нем генеральную уборку и дезинфекцию всех предметов, с которыми больной мог соприкасаться.
На время карантина необходимы элементарные методы гигиены – мытье рук с мылом, особенно после контактов с больным и его вещами. Также нужна изоляция больного, выделение ему отдельных средств гигиены, постельного белья и полотенец.
Специфических препаратов от паротита не разработано, лечение проводится исходя из тяжести и симптомов. Если нет осложнений, лечат свинку в домашних условиях, с соблюдением сроков карантина.
- Строгий постельный режим до 7-10 суток с момента начала симптомов, чтобы не было осложнений
- Диета — из-за болезненности слюнных желез, а также предупреждения панкреатита пища должна быть легкой, полужидкой и теплой, без жирного, острого и жареного (исключаются капуста, животные жиры, макароны и белый хлеб, предпочесть стоит молочно-растительный стол).
- Применяют сухое тепло к месту воспаления желез.
- Полоскание горла кипяченой водой или слабыми растворами антисептиков, лечение простудных явлений.
Применение медикаментов показано только при наличии осложнений, обычно это делается в стационаре. Все лечение при паротите должен назначить и контролировать врач.
Специфической профилактикой является вакцинация детей и взрослых от паротита. Паротитную вакцину вводят в составе тривакцины КПК (корь, паротит, краснуха) или в виде отдельной живой ослабленной вакцины.
- По национальному календарю вакцинации ее вводят в возрасте 1 года и затем в 6-7 лет, перед поступлением в школу. Препарат ставят под лопатку или в область плеча.
- Если ребенок в детстве не получал вакцину по причине медотвода или отказа родителей, можно провести вакцинацию уже в подростковом или взрослом возрасте. Это делается по эпидпоказаниям (в очаге инфекции) или по желанию.
Вакцинация проводится только здоровым детям, не имеющим противопоказаний:
- при наличии простуды
- обострения хронических заболеваний или ослабленности ребенка ее не делают
- противопоказана вакцинация детям с заболеваниями системы кроветворения
- иммунодефицитами
- если проводилось лечение гормонами.
По индивидуальным показаниям может проводиться экстренная вакцинация. Ее необходимо выполнить в период 72 часов, а лучше в первые сутки с момента контакта с больным. Это приведет к выработке антител и течению болезни в легкой форме, а иногда и полному предотвращению ее развития.
источник
Эпидемический паротит— острая антропонозная вирусная инфекционная болезнь с аспирационным механизмом передачи возбудителя, характеризующаяся поражением слюнных желез, а также других железистых органов и ЦНС.
Этиология: вирус эпидемического паротита – РНК-овый парамиксовирус, обладает гемагглютинирующей, гемолитической и нейраминидазной активностью.
Эпидемиология: источник — люди с типичными и стертыми или бессимптомными формами болезни, выделяющие возбудителя в окружающую среду со слюной (больные заразны за 1-2 дня до начала и на протяжении первых 6-9 дней болезни), основной путь передачи — воздушно-капельный, хотя заражение возможно и через предметы, загрязненные слюной.
Патогенез: проникновение вируса через слизистые ротоглотки и верхних дыхательных путей —> первичная репликация в эпителиоцитах слизистых —> гематогенная диссеминация по организму —> фиксация клетками железистых органов (прежде всего слюнных желез и поджелудочной железы) —> серозное воспаление органов с гибелью секреторных клеток —> быстрое формирование специфического иммунитета —> элиминация вируса из организма.
Клиническая картина эпидемического паротита:
— инкубационный период в среднем 11-26 дней, клиническая картина полиморфна (наиболее типично поражение околоушных и других слюнных желез)
— острое начало болезни с умеренной лихорадки, интоксикации, болезненности при жевании и открывании рта
— в околоушной области спереди, снизу и сзади от ушной раковины появляется умеренно болезненная припухлость мягкотестоватой консистенции, мочка уха оттопыривается, воспаленная железа заполняет ямку между шеей и нижней челюстью; в течение недели обычно поражается и вторая железа; при значительном увеличении желез голова приобретает «грушевидную» форму, уши оттопыриваются ( «свинка»), возможна отечность мягких тканей вокруг железы, цвет кожи обычно не изменен
— при осмотре слизистой щек — отечность и гиперемия вокруг устья околоушного (стенонова) протока (симптом Мурсона)
— возможно поражение подчелюстных слюнных желез (субмаксилит) с образованием под нижней челюстью веретенообразного болезненного образования, подъязычных слюнных желез (сублингвивит) с припухлостью и болезненностью в подбородочной области
— панкреатит — развивается позже поражения слюнных желез, характерны подъем температуры, схваткообразные боли в животе, рвота, диарея; в крови и моче повышается активность амилазы и диастазы (даже без клиники у большинства больных есть гиперферментемия)
— орхит — возникает в более поздние сроки, сопровождается подъемом температуры тела, болями в паху, увеличением в 2-3 раза пораженного яичка, которое приобретает плотную консистенцию, болезненно при пальпации, кожа мошонки гиперемирована
— возможны поражения НС в виде серозного менингита, менингоэнцефалита, неврита черепных нервов; серозный менингит проявляется интенсивной головной болью, рвотой, гиперестезией кожи, наличием менингеальных симптомов, в ликворе — лимфоцитарный плеоцитоз, небольшое увеличение белка и глюкозы; клинические симптомы регрессируют в течение 5-10 сут, ликвор нормализуется через 2-6 нед
Диагностика паротитной инфекции:
1) данные эпидемиологического анамнеза (контакт с больным, отсутствие вакцинации) и характерная клиническая картина
2) серологические методы: определение IgM-АТ методом ИФА – используется для ранней диагностики, РН, РСК, РТГА – используются для ретроспективной диагностики, т.к. возрастание титра АТ в 4 раза выявляется только при исследовании парных сывороток, взятых с интервалом 2-3 нед
1. При развитии панкреатита, орхита, менингита — госпитализация и постельный режим в течение 10-15 дней, сухая теплая повязка на околоушную железу, обильное питье, при панкреатите – щадящая диета.
2. При панкреатите — спазмолитики, ингибиторы протеаз (гордокс, контрикал, трасилол), ферментные препараты (панкреатин, панзинорм и др.)
3. При орхите яичко фиксируют суспензорием или специальной повязкой + преднизолон по 60-80 мг/сут в течение 7-10 дней.
4. При менингите – люмбальная пункция (облегчает состояние больного) + дегидратационная терапия салуретиками, в тяжелых случаях — дексаметазон по 0,25 мг/кг/сут в течение 3-5 дней, анальгетики
Профилактика: плановая вакцинация моновакциной или тривакциной (корь, краснуха, эпидемический паротит); больных изолируют до 9-го дня болезни, контактных детей в возрасте до 10 лет, не вакцинированных и не болевших эпидемическим паротитом, изолируют с 11-го по 21-й день с момента контакта.
Не нашли то, что искали? Воспользуйтесь поиском:
Лучшие изречения: Учись учиться, не учась! 10365 — 

источник
Эпидемический паротит (заушница, свинка) — острое вирусное заболевание, характеризующееся общей интоксикацией, поражением слюнных желез, а также нервной системы. Свинкой чаще болеют дети от 5 до 15 лет, причем мальчики в 1,5 раза чаще, чем девочки. (см. Приложение 17).
Возбудитель свинки — фильтрующийся вирус, который, находясь в слюне больного, передается воздушно-капельным путем. Обладая незначительной стойкостью вне организма, возбудитель свинки не переносится третьими лицами и очень редко передается через посуду, игрушки, книги, носовые платки больного.
Инкубационный период — от 11 до 23 дней. Больной заразен в последние дни инкубационного периода и в течение всей болезни.
Заболевание нередко сопровождается вначале общим недомоганием, головной болью, потерей аппетита и небольшим повышением температуры тела, в тяжелых случаях могут быть рвота, носовое кровотечение.
Больной ребенок с первых часов болезни ощущает неловкость и боль при жевании. Через 1— 1,5 суток появляется болезненная припухлость околоушных слюнных желез сначала с одной, потом с другой, реже сразу с обеих сторон, которая достигает наибольшего развития на 3—4-й день болезни (рис. 30). Кожа над припухлостью не видоизменяется. Особенно сильная боль ощущается при жевании, причем в связи с тем, что железы почти перестают вырабатывать слюну, принимаемая пища кажется сухой и невкусной.
Обычно через 4 —5 дней болезненные явления уменьшаются, и на 8— 10-й день ребенок выздоравливает. Если болезненный процесс в другой околоушной железе начинается позже или возникает в поднижнечелюстных и подъязычных слюнных железах, температура тела у больного снова повышается и болезнь затягивается на 2—3 недели.
Помимо слюнных желез, могут поражаться и другие, например, поджелудочная; у мальчиков — воспаление яичек, у девочек — яичников, реже наблюдается воспаление грудных, щитовидной, зобной желез, а также мозговой оболочки (менингит), ткани мозга (энцефалит). Осложнения могут появиться во время болезни и по ее окончании. Во время болезни осложнения бывают в виде пневмонии и отитов, но встречаются достаточно редко.
Больных эпидемическим паротитом изолируют в домашних условиях до исчезновения клинических явлений, в среднем на 9 дней. После изоляции больного проводят уборку и проветривание помещения. Для детей до 10 лет, не болевших эпидемическим паротитом и имевших контакт с больным, назначают карантин на 21 день. При точно установленном сроке контакта первые 10 дней контактировавшие дети могут посещать детские учреждения, так как в этот срок они не заболевают. Карантину подлежат не болевшие ранее паротитом и неиммунизированные дети. После 10-го дня с момента контакта проводят систематическое медицинское наблюдение для раннего выявления больных. Вакцинации подлежат дети 12 мес и 6 лет
Ветряная оспа
Ветряная оспа — острое инфекционное заболевание, вызываемое фильтрующимся вирусом, с появлением в первый же день пятнисто-пузырьковой сыпи на коже и слизистых оболочках.
Особенно восприимчивы к заболеванию дети в возрасте от 5 до 10 лет.
Возбудитель болезни — фильтрующийся вирус — очень летуч и подвижен, может проникать через окна, двери, щели в стенах, с этажа на этаж, из помещения в помещение. Будучи нестойким вне организма человека, возбудитель ветряной оспы быстро погибает и через третьих лиц и вещи не передается (см. Приложение 18).
Источником заражения является больной, который опасен с начала высыпания сыпи и до 5 дней после появления последних ее элементов. При наличии подсыхающих корочек больной незаразен. Заражение происходит воздушно-капельным путем. Иммунитет после заболевания ветряной оспой остается на всю жизнь.
Инкубационный период продолжается от 11 до 21 дней. Заболевание начинается с ухудшения общего состояния, снижения аппетита, вялости, озноба. Высыпание сыпи обычно наблюдается к концу 1-го дня болезни и сопровождается повышением температуры тела до 38—39 °С, зудом кожи. Сыпь начинает появляться одновременно на разных местах тела, лица, волосистой части головы, затем переходит на конечности и нередко поражает слизистые оболочки.
Величина сыпи очень разнообразна — от булавочной головки до чечевичного зерна. В тяжелых случаях заболевания сыпь очень обильная, отдельные ее элементы могут сливаться (рис. 31, 32).
Окончательное исчезновение сыпи при ветряной оспе происходит на 15— 20-й день болезни. Ввиду большой восприимчивости детей к этой болезни заболевших детей изолируют в домашних условиях до отпадения с их кожи корочек. После изоляции больного помещение дошкольного учреждения тщательно проветривают. Химическую дезинфекцию проводить не надо.
Дети в возрасте до 7 лет, контактировавшие с больным и не болевшие ветряной ос- пой, подлежат карантину с 11-го дня контакта (при точно установленном сроке) до 21-го дня. Больным детям, помещенным в изолятор детского учреждения, в период высыпания сыпи и при повышении температуры тела назначают постельный режим. Для предупреждения гнойных осложнений необходимо соблюдать полную чистоту кожи ребенка, его белья и помещения, в котором он находится.
Ветряная оспа, не будучи тяжелым заболеванием, ослабляет организм ребенка и может активизировать дремлющие инфекции, например туберкулез, кожные заболевания, поэтому в домашних условиях и тем более в детских учреждениях необходимо принимать все меры для ее предотвращения.
Острые респираторные заболевания (ОРЗ)
Острые респираторные заболевания (ОРЗ) — это разнородные по происхождению заболевания, имеющие сходные эпидемиологические и клинические характеристики. Типичная клиническая картина этой группы заболеваний характеризуется воспалительными изменениями слизистых оболочек дыхательных путей. В настоящее время выделяют 2 группы ОРЗ: 1) заболевания верхних дыхательных путей: ринит, синусит, фарингит, тонзиллит, отит (ОРЗ/ВДП); 2) заболевания нижних дыхательных путей: ларингит, трахеит, бронхит, пневмония(ОРЗ/НДП)
Кроме того, существует диагноз ОРВИ — острые респираторные вирусные инфекции, когда отсутствует четкое представление о конкретном вирусном заболевании, которое вызвало поражение дыхательных путей ребенка.
ОРЗ провоцируют формирование у детей очагов хронического воспаления, развитие аллергических заболеваний, обострение латентных очагов инфекции. Поэтому профилактика заболеваемости детей ОРЗ в дошкольных учреждениях является важной задачей. Наиболее распространенные возбудители острых респираторных заболеваний в детских организованных коллективах — вирусы гриппа, парагриппа, аденовирусы. Немаловажную роль в этиологии играют коронавирусы, микоплазменная инфекция и др.
Тесный контакт детей в коллективах, где широко циркулируют возбудители, вызывающие различные респираторные заболевания, нередко приводит к возникновению заболеваний смешанной этиологии.
Возбудители ОРЗ — малостойкие во внешней среде — при воздействии дезинфицирующих веществ, нагревания, ультрафиолетового облучения и высушивания быстро погибают. Некоторое время они могут существовать в слизи, слюне, мокроте, выделяемых больным и попадающих на носовые платки, полотенца, посуду, которыми пользуется заболевший ребенок.
Источником инфекции для всех ОРЗ является больной, реже — вирусоносители. Максимальная заразительность больного отмечается в первые З дня болезни и особенно велика в период катаральных изменений. Продолжительность заразного периода — около недели, при аденовирусной инфекции — до 25 дней. Заражение происходит воздушно-капельным путем, когда отделяемое верхних дыхательных путей попадает в окружающий воздух при разговоре, кашле, чиханье.
Восприимчивость детей к ОРЗ очень велика. Особенно повышается восприимчивость в период от 6 мес до 3 лет. Дети старше 3 лет восприимчивы главным образом к гриппу, ко всем остальным ОРЗ приобретается относительный иммунитет, особенно у детей, длительно посещающих дошкольные учреждения.
Отечественные педиатры относят детей в группу часто болеющих на основании критериев, предложенных В. Ю.Альбицким и А. Барановым. Так, часто болеющими детьми 1 года считают детей, перенесших ОРЗ 4 раза и более в году, от 1 года до 3 лет — 6 раз и более, от 4 до 5 лет — 5 раз и более, старше 5 лет — 4 раза и более. У детей старше 3 лет в качестве критерия для включения в группу часто болеющих детей (ЧБД) используется инфекционный индекс (ИИ): отношение суммы всех случаев ОРЗ в течение года к возрасту ребенка. У редко болеющих детей этот индекс составляет от 0,2 до 0,3, у часто болеющих — от 1,1 до 3,5[42].
Очаги парагриппа, риновирусной, аденовирусной и других инфекций обычно имеют ограниченный, локальный характер, хотя в отношении аденовирусной инфекции описаны эпидемические вспышки.
Заболеваемости ОРЗ способствуют скученность, неудовлетворительное гигиеническое состояние жилых помещений, общественных мест, простудный фактор, обуславливающий сезонность заболеваемости. Эпидемии гриппа могут возникать в любое время года.
Инкубационный период нередко исчисляется часами, обычно не превышает 7 дней; он может несколько удлиняться при аденовирусной инфекции. Начало болезни острое, преимущественно с явлениями интоксикации, которая особенно характерна для гриппа, с обычными симптомами поражения ЦНС (повышение температуры тела, ухудшение самочувствия, сна, аппетита и др.).
ОРЗ могут вызвать поражения зева, дыхательного тракта, начиная с верхних дыхательных путей и кончая легкими, отсюда разнообразные клинические формы: риниты, фарингиты, тонзиллиты, ларингиты, трахеиты, бронхиты, пневмонии. Любая из этих форм может возникнуть с момента заболевания в виде как бы локальных процессов. Их отличительной особенностью является преимущественно катаральный характер воспалительных изменений. У детей раннего возраста нередко возникает астматический бронхит с одышкой, симптомами нарушения газообмена. Возможно нарушение функции кишечника, связанное с вирусным поражением его слизистой оболочки.
Течение ОРЗ преимущественно непродолжительное, без осложнений, интоксикация, включая высокую температуру тела, держится 1 —2 дня, катаральные и другие явления исчезают медленнее.
ОРЗ могут спровоцировать обострение хронических болезней (тонзиллит, пневмония, туберкулез, ревматизм и др.).
Известно три самостоятельных типа вируса гриппа: А, В и С. Кроме того, есть разновидности: А1, А2, В1.
Вирусу гриппа свойственна изменчивость, в результате чего формируются новые варианты вируса. При гриппе более выраженные, чем при других ОРВИ, токсикоз и местные изменения. Вирус поражает в первую очередь центральную и вегетативную нервные системы, сосуды, эпителий дыхательных путей, легочную ткань. Вследствие токсикоза при гриппе возможны нарушения функций печени, поджелудочной железы, тонкой кишки (см. Приложение 19).
Обычно болезнь начинается внезапно, с высокого подъема температуры тела (39 —40 °С), озноба, общего недомогания, головной боли, боли в спине, пояснице, конечностях. У одних больных наблюдаются апатия, сонливость, у других, наоборот, — возбуждение, бессонница, бред. Иногда температура тела не повышается, но течение гриппа при этом может быть не легче, чем в случаях с выраженной лихорадкой. Катаральные явления: насморк, ангина, конъюнктивит — развиваются на 2—3-й день болезни и обычно бывают выражены не так резко, как при кори или других заболеваниях верхних дыхательных путей.
Если грипп протекает без осложнений, то болезнь заканчивается через 5—7 дней, но у детей так бывает редко. Грипп вызывает у них изменения реактивности, снижение иммунитета, что часто приводит к обострению хронических заболеваний, а также наслоению новых болезней и осложнений.
Осложнения в одних случаях начинаются в первые дни заболевания, в других — на 5—7-й день болезни. Самое частое и тяжелое осложнение при гриппе — воспаление легких. Могут также возникнуть отиты, бронхиты, ларингиты или гриппозный круп.
Парагриппозные вирусы близки к вирусу гриппа. Известно 4 типа их. Заболевание отмечается в виде спорадических случаев и периодических (чаще в весенние месяцы) групповых вспышек. Клинические проявления парагриппа сходны с таковыми при гриппе. Болезнь начинается постепенно, протекает с менее выраженной интоксикацией, без осложнений. Период лихорадки обычно длительнее, чем при гриппе, — около недели; имеются катаральные изменения верхних дыхательных путей и зева. Парагрипп часто сопровождается ларингитом с упорным кашлем, крупом, фарингитом, ринитом, астматическим бронхитом. Наблюдаются и очень легкие формы парагриппа со слабовыраженными симптомами катара верхних дыхательных путей и нормальной температурой тела. Осложнения те же, что и при других ОРЗ.
Дата добавления: 2018-03-01 ; просмотров: 416 ; ЗАКАЗАТЬ НАПИСАНИЕ РАБОТЫ
источник
На протяжении первых нескольких лет жизни любой, даже самый здоровый ребенок, болеет детскими инфекционными болезнями. После этого организм имеет иммунологическую память к некоторым видам вирусов, что позволяет ребенку в дальнейшем не болеть этими болезнями. Давно известно, что переболеть детскими инфекционными болезнями нужно именно в детском возрасте, когда процесс переносится легче. У докторов стоит задача — вовремя выявить болезнь, дифференцировать ее и грамотно помочь организму бороться с недугом. Какие основные детские инфекционные болезни? Чем они отличаются друг от друга по клинической картине?
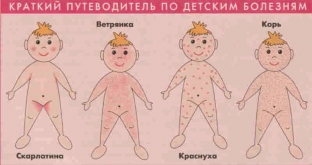
К основным детским инфекционным болезням относятся: корь, эпидемический паротит, краснуха, ветряная оспа, скарлатина и инфекционная эритема. Пути заражения этими детскими инфекционными болезнями — воздушно- капельный. Наименьший инкубационный период имеет скарлатина – от нескольких часов до 7 дней. Инфекционная эритема и корь имеют период инкубации 1-2 недели, паротит, корь и ветряная оспа имеют наиболее длительный период инкубации- 2-3 недели.
Симптом интоксикации, что подразумевает головную боль, сильную слабость, ломоту в теле и капризы ребенка, наиболее выражен при коре и скарлатине, при других болезнях интоксикация умеренная. Соответственно, повышение температуры тела при кори и скарлатине может достигать 40 0 С и выше. Но основной критерий, который учитывается при диагностике детских инфекционных болезней — это характер сыпи и ее локализация.
Характер сыпи при детских инфекционных болезнях:
- Корь – сыпь пятнисто — папулезная, плоская, имеет разный диаметр, полиморфная, способна сливаться. Сыпь появляется этапно, после 3 суток.
- Краснуха – мелко — пятнистая сыпь на неизмененной коже, которая не сливается между собой. Не отмечается этапность. Экзантемы на разгибательных поверхностях. Сыпь появляется с первого дня болезни.
- Эпидемический паротит – высыпания отсутствуют.
- Скарлатина – мелко — точечная сыпь ярко- красного цвета на гиперемированной коже. Она со временем сливается, и образовывается сплошное покраснение. Сыпь появляется с первого дня болезни.
- Ветряная оспа – характеризуется ненастоящим полиморфизмом. То есть, сначала элемент сыпи – розеола, позже она превращается в папулу, потом в везикулу, потом в пустулу с содержимым. После вскрытия пустулы образовываются корочки. Одновременно на коже могут быть все эти элементы. Сыпь при ветряной оспе зудящая, появляется в конце первых суток или в начале вторых суток.
- Инфекционная эритема – сначала появляются красные точки, затем пятна, которые позже стают припухшими с бледным центром внутри.
Важное значение имеет не только характер и сроки появления сыпи, но и ее локализация. Локализация сыпи при детских инфекционных болезнях:
- Корь – сыпь появляется на лице и за ушами, распространяясь на тело и руки.
- Краснуха – высыпания появляются на лице, затем распространяется на все тело. Присутствуют экзантемы на разгибательных поверхностях рук, энантемы на мягком небе.
- Скарлатина – элементы сыпи отмечаются по всему телу, наиболее ярко локализируясь в складках. Единственное место, где сыпь отсутствует — носогубной треугольник.
- Ветряная оспа – высыпания на всем теле и лице, распространяясь на слизистые оболочки.
- Инфекционная эритема – сыпь появляется сначала на щеках, распространяясь по всему телу.
Помимо кожи, при детских инфекционных болезнях, патологическим изменениям подлежит и слизистая оболочка.
При наличии кори у ребенка, на слизистой оболочке ротоглотки присутствуют специфические изменения – пятна Филатова — Коплика, которые выглядят как белые маленькие маковые крупинки. Слизистая отечная и полнокровная. У ребенка отмечается светобоязнь и блефароспазм.
При краснухе отмечается назофарингит, отечность и энантемы на мягком небе. Скарлатина проявляется наличием четкой границы между мягким и твердым небом, что в медицине имеет название «горящий зев». Мягкое небо при этом имеет ярко — красный цвет, отграниченный от твердого неба. При скарлатине развивается тонзиллит.
Ротоглотка при ветряной оспе отечна, гиперемирована, наблюдается афтозный стоматит. При эпидемическом паротите ротоглотка отечна, гиперемирована, отмечается положительный симптом Мурса (отечность и гиперемия стенонового протока). Для инфекционной эритемы характерен ринит.
При выявлении у ребенка детской инфекционной болезни, следует немедленно начать специфическое лечение во избежание опасных для жизни осложнений.
источник
Эпидемический паротит (свинка) представляет собой острую инфекцию, вызываемую РНК-содержащим вирусом рода Paramyxovirus, преимущественно поражающим слюнные железы и нервные клетки. Возбудитель эпидемического паротита передается воздушно-капельным путем, иногда-контактным путем через предметы, зараженные слюной больного. Клиника свинки начинается с лихорадки и интоксикационных симптомов, на этом фоне нарастает припухлость и болезненность в околоушной области. Достаточно типичная клиника позволяет диагностировать эпидемический паротит без дополнительного обследования. Лечение в основном симптоматическое.
Эпидемический паротит (свинка) представляет собой острую инфекцию, вызываемую РНК-содержащим вирусом рода Paramyxovirus, преимущественно поражающим слюнные железы и нервные клетки.
Вирус, вызывающий эпидемический паротит, поражает обычно людей, но отмечались случаи заражения собак от своих хозяев. Во внешней среде не стоек, легко погибает при высушивании, повышении температуры, под действием ультрафиолетового облучения. При пониженной температуре окружающей среды может сохранять свою жизнеспособность до года. Резервуаром и источником возбудителя эпидемического паротита является больной человек. Вирус выделяется со слюной и мочой, обнаруживается в крови и ликворе, грудном молоке.
Выделение вируса начинается за 1-2 дня до первых клинических проявлений и продолжается около недели. 25-50% случаев заболевания протекают в стертой или бессимптомной форме, но при этом больные активно выделяют вирус. Возбудитель свинки передается по аэрозольному механизму воздушно-капельным путем. В редких случаях (ввиду нестойкости вируса) возможна передача через предметы быта личного пользования, загрязненные слюной больного человека. Отмечаются случаи вертикального пути передачи вируса от матери к ребенку в дородовом периоде, родах, при лактации.
Естественная восприимчивость людей к инфекции довольно высока, постинфекционный иммунитет стойкий, длительный. Дети раннего возраста страдают редко, ввиду малой вероятности контакта с больными и присутствия материнских антител. В настоящее время преимущественная заболеваемость отмечается в возрастной группе от 5 до 15 лет, болеют чаще лица мужского пола. Заболеваемость повсеместная и всесезонная, с незначительным повышением количества случаев заражения в осенне-зимний период.
Инкубационный период эпидемического паротита колеблется от нескольких дней до месяца, в среднем он составляет 18-20 дней. У детей в редких случаях могут отмечаться продромальные признаки: головная боль, легкий озноб, миалгии и артралгии, дискомфорт в области околоушных желез, сухость во рту. Чаще всего заболевание начинается остро с быстро развивающейся лихорадки, озноба. Лихорадка обычно сохраняется до недели. Отмечается симптоматика интоксикации: головная боль, общая слабость, бессонница.
Специфическим симптомом свинки является воспаление околоушных слюнных желез, нередко захватываются и подчелюстные и подъязычные железы. Воспаление слюнных желез проявляется припухлостью в зоне их проекции, на ощупь железы тестообразные, болезненные (преимущественно в центральной части). Выраженный отек железы может значительно деформировать овал лица, придавая ему грушевидную форму и приподнимая мочку уха. Кожа над воспаленной железой остается нормального цвета, натянута, с трудом образует складки, лоснится. Как правило, заболевание поражает обе околоушные железы с промежутком в 1-2 дня, в некоторых случаях воспаление остается односторонним.
В околоушной области отмечают ощущение распирания, боль (в особенности в ночное время), могут быть шум и боли в ушах (в результате пережатия евстахиевой трубы), может снижаться слух. Положительный симптом Филатова (выраженная болезненность при надавливании позади мочки уха), являющийся специфичным при диагностике паротита. Иногда выраженная болезненность желез мешает жеванию, в тяжелых случаях может развиться тризм жевательной мускулатуры. Отмечается пониженное слюноотделение. Боль в области желез сохраняется до 3-4 дней, иногда иррадиирует в ухо или в шею, позднее постепенно проходит, отечность регрессирует. Увеличение лимфатических узлов для эпидемического паротита не характерно.
Взрослые переносят свинку более тяжело, у них чаще проявляются продромальные признаки, выше интоксикация, могут отмечаться катаральные явления. Заметно чаще процесс затрагивает подчелюстные и подъязычные слюнные железы, иногда локализуется только в них. Подчелюстная железа, отекая, приобретает вид вытянутой по ходу нижней челюсти припухлости, тестоватой на ощупь и болезненной. Иногда отечность распространяется на шею. Воспаление подъязычной железы характеризуется возникновением припухлости под подбородком, болью и гиперемией слизистой во рту под языком, болезненности при его высовывании. Отек слюнных желез сохраняется у взрослых нередко на 2 недели и более.
Обычно острый период эпидемического паротита протекает легко, но позднее могут обнаружиться такие осложнения, как серозный менингит (иногда – менингоэнцефалит), орхит, эпидидимит, оофорит и острый панкреатит. Имеет место мнение, что эти заболевания являются признаком более тяжелого течения эпидемического паротита, поскольку вирус имеет склонность поражать нервные и железистые ткани.
Диагностика эпидемического паротита производится на основании достаточно специфичной клинической картины, лабораторные тесты практически не дают диагностически существенной информации. В сомнительных клинических случаях можно применить серологические анализы: ИФА, РСК, РТГА.
В первые дни заболевания могут применять методику раздельного определения антител к V и S-антигенам вируса. Дополнительным диагностическим критерием служит степень активности ферментов амилазы и диастазы в крови и моче.
Неосложненный эпидемический паротит лечат на дому, госпитализация показана только в случаях тяжелых осложнений, либо в карантинных целях. При развитии осложнений эпидемического паротита показана консультация андролога, гинеколога, отоларинголога и сурдолога. В период лихорадки рекомендован постельный режим вне зависимости от самочувствия, желательно первые дни употреблять жидкую и полужидкую пищу, чаще пить воду или чай. Необходимо тщательно следить за гигиеной рта, полоскать кипяченой водой или слабым раствором соды, тщательно чистить зубы. На область воспаленных желез накладывают сухие согревающие компрессы, можно применять физиотерапевтические методики (УВЧ, УФО, диатермия).
Дезинтоксикационная терапия проводится по показаниям, при тяжелой интоксикации возможно назначение малых доз глюкокортикоидов (стероидная терапия назначается только при стационарном лечении). На ранних сроках заболевания лечебный эффект может дать введение интерферона человека или его синтетических аналогов. Если эпидемический паротит осложняется орхитом, в терапию включается применение суспензориев, первые 3-4 дня на яички помещают холод, в последующем – согревают. Показано раннее назначение глюкокортикостероидов.
Прогноз при неосложненном эпидемическом паротите – благоприятный, выздоровление наступает в сроки от одной до двух недель (иногда несколько дольше). При развитии двустороннего орхита есть вероятность утери фертильной функции. После перенесения осложнений, связанных с поражением нервной системы, могут остаться парезы и параличи групп мышц, снижение слуха вплоть до глухоты.
Специфическая профилактика осуществляется прививанием живой вакциной ЖПВ планово в возрасте 1 года, в дальнейшем производится ревакцинация в 6 лет. Для специфической профилактики применяют живую вакцину (ЖПВ). Профилактические прививки проводят в плановом порядке детям в возрасте 12 месяцев, не болевшим паротитом, с последующей ревакцинацией в 6 лет тривакциной (корь, краснуха, эпидемический паротит). Вакцинация способствует значительному снижению заболеваемости эпидемическим паротитом и уменьшению риска развития осложнений. По эпидемиологическим показаниям производят вакцинацию лиц более старшего возраста.
Общая профилактика заключается в изоляции больных до полного клинического выздоровления (но не менее 9 дней), в очаге производят дезинфекцию. Карантинные меры по разобщению детских коллективов в случае выявления эпидемического паротита назначаются на 21 день, ранее непривитые дети, имевшие контакт с больным, подлежат вакцинированию.
источник
Эпидемический паротит, или свинка — «безобидное» заболевание, которое иногда приводит к серьезным осложнениям
В предыдущей статье спецпроекта о вакцинации мы рассказали о кори. Обычно от этого заболевания прививают дивалентными вакцинами, в состав которых входит и паротитный компонент. Необходимости вакцинации от кори посвящено множество статей, в то время как эпидемический паротит немного обойден вниманием. Борьба со свинкой — так «в народе» называют паротит — не так приоритетна, и многие воспринимают ее как безобидную детскую инфекцию. Но действительно ли она безобидна? Нужно ли делать ребенку прививку или лучше «один раз переболеть и получить стойкий иммунитет»?
Генеральный партнер спецпроекта — Zimin Foundation.
Партнер публикации этой статьи — медико-биологическая школа «Вита». «Вита» — частная образовательная школа с углубленным изучением предметов естественного-научного цикла.
Изобретение вакцин кардинально изменило жизнь человечества. Многие болезни, уносившие тысячи, а то и миллионы жизней ежегодно, теперь практически не встречаются. В этом спецпроекте мы не только рассказываем об истории возникновения вакцин, общих принципах их разработки и роли вакцинопрофилактики в современном здравоохранении (этому посвящены первые три статьи), но и подробно говорим о каждой вакцине, включенной в Национальный календарь прививок, а также вакцинах против гриппа и вируса папилломы человека. Вы узнаете о том, что собой представляет каждый из возбудителей болезней, какие существуют варианты вакцин и чем они различаются между собой, затронем тему поствакцинальных осложнений и эффективности вакцин.
Для соблюдения объективности мы пригласили стать кураторами спецпроекта Александра Соломоновича Апта — доктора биологических наук, профессора МГУ, заведующего лабораторией иммуногенетики Института туберкулеза (Москва), — а также Сусанну Михайловну Харит — доктора медицинских наук, профессора, руководителя отдела профилактики НИИ детских инфекций (Санкт-Петербург).
Паротит — общий термин, которым называют любое воспаление околоушной слюнной железы. Причины его бывают разными, и это не обязательно инфекция. Воспаление может возникать при обезвоживании организма (чаще всего у пожилых людей и после операций), существуют и аутоиммунные паротиты (например, при синдроме Шегрена). Инфекционные паротиты вызывают стафилококки, стрептококки и другие бактерии, а также вирусы Эпштейна-Барр, Коксаки, гриппа А, парагриппа [1]. Но в нашей статье речь пойдет не о них. «Прививка от свинки» предназначена для профилактики единственной и вполне конкретной разновидности заболевания — эпидемического паротита, вызванного вирусом MuV (от англ. mumps virus) из семейства парамиксовирусов.
Чем же врачам насолил именно этот вирус и почему именно против него нужно делать прививку? Во-первых, MuV очень заразен: он легко передается воздушно-капельным путем, через слюну и предметы [2], [3]. Во-вторых, свинка, которая относится к детским инфекциям вместе с ветрянкой, краснухой, корью [4], скарлатиной, полиомиелитом, коклюшем и дифтерией, способна приводить к серьезным осложнениям. В этой статье, продолжающей цикл, посвященный вакцинации, мы расскажем, как происходит заражение вирусом свинки, как протекает заболевание и чем оно опасно, а также когда и какими вакцинами от него прививают.
Рисунок 1. История эпидемического паротита: от описания симптомов до создания вакцины.
Первое в истории описание эпидемического паротита можно найти в Corpus Hippocraticum — своде работ древнегреческого врача Гиппократа (рис. 1, 2). Отец медицины мастерски описал симптомы болезни во время вспышки на острове Тасос, что находится в северной части Эгейского моря. Инфекция начала распространяться среди местного населения осенью, примерно в 410 году до н. э. В те времена остров вёл активную торговлю, славился своими винами и мрамором. Это дает повод предположить, что вирус завезли сюда на одном из кораблей [5], [6].
Вот как Гиппократ описывал больных:
Опухоль появлялась возле ушей, на любой стороне, чаще всего с обеих сторон, не сопровождалась лихорадкой, которая заставляла бы пациента находиться в постели; во всех случаях они [опухоли] исчезали без каких-либо проблем, ни одна из них не осложнялась нагноением, как это бывает при опухолях от других причин. По характеру они были рыхлыми, большими, диффузными, без воспаления и боли, проходили без каких-либо критических симптомов. Они поражали детей, взрослых, в основном тех, кто занимался в палестрах и гимназиях, но редко поражали женщин. У многих был сухой кашель без мокроты, сопровождавшийся охриплостью голоса. В некоторых случаях раньше, а в некоторых позже воспаление и боль иногда распространялись на одно из яичек, а иногда на оба; некоторые из них сопровождались лихорадкой, а некоторые — нет; большая часть из них сопровождалась большим количеством страданий. В остальном они [пациенты] не были больны, им не требовалась медицинская помощь.
Рисунок 2. Титульная страница Corpus Hippocraticum — первой книги, описавшей вспышку эпидемического паротита. Издание Fr. Asulanus, Венеция, 1526 г.
Хотя на острове были врачи, местные жители не обращались к ним. У многих инфекция осложнялась воспалением яичка — орхитом. Некоторые на фоне лихорадки испытывали сильные головные боли и впадали в кому — по описанию симптомов можно предположить, что речь шла о менингоэнцефалите. Однако, как отмечал сам Гиппократ, никто не умер [7].
Гиппократу удалось с поразительными для того времени точностью и детализацией описать клиническую картину эпидемического паротита, но судить о причине болезни он, естественно, не мог. Установить инфекционную природу свинки удалось лишь в 1934 году Клоду Д. Джонсону и Эрнесту У. Гудпасчеру. Они получили из образцов слюны четырех больных людей фильтрующийся цитотропный вирус и ввели его через проток в околоушные слюнные железы макак резусов. У животных развилась аналогичная клиническая картина. Полученный вирус не был похож ни на какие изученные на тот момент и не обнаруживался в слюне здоровых людей. Материал, которым заражали макак, не содержал никаких других известных возбудителей. После этого эксперимента не осталось сомнений, что эпидемический паротит — вирусное заболевание со своим, уникальным возбудителем [6], [8].
Большой вклад в изучение свинки внесли и российские ученые. Симптомам и патогенезу поражения нервной системы посвящены работы А. Д. Романовского (1849 г.) и И. Максимовича (1880 г.). Во второй половине XIX в. в спор со знаменитым ученым Рудольфом Вирховом вступили отечественные педиатры Н. Ф. Филатов и И. В. Троицкий. Они, в отличие от немецкого ученого, утверждавшего, что эпидемический паротит протекает преимущественно с поражением железистой ткани, считали, что инфекция носит системный характер и поражает соединительнотканные прослойки желез [9]. В настоящее время считается, что возбудитель поражает преимущественно интерстициальную ткань [10].
Эпидемический паротит впервые описал еще Гиппократ, а идентифицировать возбудителя удалось только в 30-х годах XX века Э. Гудпасчеру и К. Джонсону.
Вирион MuV диаметром 100–600 нм содержит минус-цепь РНК, которая состоит из 15 384 нуклеотидов. Его геном содержит семь транскрипционных единиц, кодирующих нуклеокапсидный белок (N), V/P/I-белки, матриксный белок (M), белок слияния (F), малый гидрофобный белок (SH), гемагглютинин-нейраминидазу (HN), большую субъединицу РНК-полимеразы (L) (рис. 3) [3], [11].
Вирусы прикрепляются к клеткам благодаря взаимодействию HN с рецепторами на клеточной мембране — сиаловыми кислотами. Затем поверхностные белки HN и F (остальные пять находятся внутри вириона) обеспечивают слияние вируса с клеткой. M-белок служит для связи между нуклеокапсидом и внешней оболочкой вируса. Также он способствует локализации вирусного рибонуклеопротеина в участках мембраны клетки-хозяина, содержащих гликопротеины F и HN. Это облегчает выход вирионов из инфицированной клетки. Белки SH и V, по современным представлениям, защищают возбудителя от противовирусных реакций организма: первый — блокируя TNFα-опосредованный апоптоз, второй — ингибируя сигналы интерферона и его образование. Молекулы Р (фосфопротеина) и L образуют полимеразный комплекс, выполняющий функции репликазы и транскриптазы: он выстраивает как плюс-цепь РНК, так и мРНК, по которой синтезируются вирусные белки. Функция белка I неизвестна [3], [11], [12].
На рисунке 3 представлены внешний вид вируса паротита под электронным микроскопом и схема строения вириона.
Рисунок 3. Вирус эпидемического паротита. а — Структура вириона. б — Изображение вирионов, полученное с помощью трансмиссионного электронного микроскопа.
Вирус эпидемического паротита проникает в организм через слизистые оболочки — при вдыхании, попадании в ротовую полость или на конъюнктиву глаз (рис. 4). Основной путь распространения инфекции — воздушно-капельный, при прямом контакте с больным (при разговоре, кашле, чихании). Реже заражаются при использовании общих предметов (например, посуды).
Рисунок 4. Клинические проявления, отражающие предполагаемый путь вируса паротита в организме.
Первично возбудитель инфицирует клетки слизистой оболочки дыхательных путей, где происходит его репликация, причем вирус свинки проникает в клетки как в базальной («нижней»), так и в апикальной («верхней», направленной в просвет органа) частях, а выделяется преимущественно через апикальную [13]. Далее развивается виремия: вирус попадает в кровь и распространяется по всему организму. По времени это обычно соответствует концу инкубационного периода. Возбудитель «оседает» в органах-мишенях: околоушной слюнной железе, глазах, центральной нервной системе, поджелудочной железе, почках, яичках, яичниках, суставах [3], [11], [14]. Преимущественно поражаются околоушные слюнные железы. Здесь снова происходит репликация вируса, развивается воспалительная реакция. Затем наступает вторая волна виремии: вирус в больших количествах поступает в кровь и распространяется в железистые органы и ЦНС. Тогда же иммунитет начинает активно бороться с вирусом, и организм постепенно очищается от возбудителя [10].
Чаще всего болеют дети 5–9 лет, так как в этом возрасте их уже давно не защищают материнские антитела и они находятся в коллективах, где инфекция легко распространяется [14], [15]. Заболевание может протекать в бессимптомной (инаппарантной) и клинически выраженной (манифестной) формах. В 30–50% случаев инфекция протекает бессимптомно или сопровождается слабыми симптомами, напоминающими ОРВИ [2], [11]. Классическое проявление манифестной формы заболевания — паротит.
Рисунок 5. Типичный внешний вид больного эпидемическим паротитом.
Типичное течение болезни выглядит следующим образом. Инкубационный период составляет в среднем 16–18 суток. Затем следует продромальный период, проявлениями напоминающий ОРВИ: беспокоят головные и мышечные боли, общее недомогание, немного повышается температура тела. Примерно через 24–48 часов возникает «свинка»: увеличивается околоушная слюнная железа — с одной или с обеих сторон (рис. 5) [2], [14], [15]. При благоприятном развитии событий примерно через неделю человек выздоравливает.
Однако свинка может осложняться воспалением яичка (орхитом), мозговых оболочек (менингитом), головного мозга (энцефалитом), молочной железы (маститом), яичников (оофоритом), поджелудочной железы (панкреатитом), а также вызывать глухоту [14]. У детей инфекция протекает легче, обычно ограничиваясь паротитом. У взрослых чаще возникает орхит, энцефалит, да и в целом симптомы тяжелее. Другие осложнения встречаются очень редко [15].
Каким именно образом развивается воспаление в органах-мишенях, в той же слюнной железе или яичке, — пока не известно. Согласно современным представлениям, вирус поражает в основном интерстиций — соединительнотканный «каркас» органа. Важную патогенетическую роль приписывают инфильтрации тканей иммунными клетками, а также разрушению перидуктальных клеток околоушной слюнной железы и яичка, которое приводит к блокировке протоков [14].
На первый взгляд паротит не так страшен. Самоизлечивающаяся инфекция, которая, как правило, протекает легко и не приводит к каким-либо последствиям. Так зачем же нужна прививка? Может быть, лучше просто один раз перенести болезнь и получить стойкий, пожизненный иммунитет? На эти вопросы лучше всего ответят цифры, которые предоставляют эксперты Всемирной Организации Здравоохранения (ВОЗ).
- Один из 10 000 больных погибает от осложнений.
- У 2–30 из 10 000 больных развивается энцефалит, который может привести к смерти, параличам, эпилептическим припадкам, гидроцефалии, другим стойким неврологическим расстройствам.
- У пяти из 100 000 больных возникает глухота. Паротит — одна из самых распространенных причин глухоты у детей.
- Если будущая мама заболела паротитом в первые 12 недель беременности, у нее с 25-процентной вероятностью произойдет выкидыш.
- У 4% больных развивается панкреатит — воспаление поджелудочной железы. Вероятно, есть связь между этим состоянием и развитием сахарного диабета [15].
Многие боятся свинки только потому, что слышали о ее способности вызывать воспаление яичек и приводить к бесплодию. Но это не основная проблема. Да, примерно у 20–25% взрослых больных мужского пола развивается орхит. Но нет доказательств, что паротит приводит к стойкой утрате репродуктивной функции. Риски есть, но они невелики [2], [15].
Частота основных проявлений и осложнений эпидемического паротита представлена в таблице 1.
| Симптом/Осложнение | Частота |
|---|---|
| Паротит | 50–70% [2], [11] |
| Односторонний орхит (у больных в постпубертате, то есть после полового созревания) | 20–50% [2] |
| Двусторонний орхит (у больных в постпубертате) | 10% [2] |
| Нарушение фертильности (способности иметь потомство) при орхите | 13% [9]Полная стерильность встречается редко |
| Энцефалит | 2–30 на 10 000 больных [15]5 на 1 000 больных [2] |
| Асептический менингит | 10% [2] |
| Нейросенсорная глухота (результат неврита слухового нерва) | 0,5–5 на 100 000 больных Двусторонняя глухота — 20% от всех случаев Временные нарушения слуха — 4% [2] |
| Панкреатит | 4–5% [2], [15] |
| Миокардит (воспаление сердечной мышцы, чаще протекает бессимптомно) | 15% |
| Риск потери плода при заболевании женщины в первом триместре беременности | 25–27% [2], [15] |
| Доброкачественный оофорит (воспаление яичников) у женщин в постпубертате | 5% Влияния на фертильность не отмечено [2] |
«Переболеть один раз в детстве и получить стойкий пожизненный иммунитет» — не лучшее решение. Проведенные до начала применения вакцин исследования показали, что далеко не у всех взрослых в крови есть антитела против вируса свинки. А значит, риск заболеть остается [15]. Конечно, привитые люди тоже не защищены на 100%. Но у них инфекция чаще протекает бессимптомно [14].
Конечно, эпидемический паротит не сравнится по смертоносности с натуральной оспой, он не уничтожал население городов Византии и средневековой Европы, подобно чуме. Эксперты ВОЗ отдают более высокий приоритет борьбе с корью и краснухой, однако отмечают, что если не уделять внимание вакцинации против паротита, то инфекция будет распространяться, чаще станут болеть люди старшего возраста, и возрастет риск серьезных осложнений [15]. Так зачем рисковать, если можно получить защиту в виде прививки?
До широкого распространения вакцин против эпидемического паротита это заболевание встречалось очень часто, причем во всех странах мира. Заболеваемость составляла 100–1000 случаев на 100 000 населения. Через каждые 2–5 лет происходили большие вспышки. В странах с умеренным климатом пик заболеваемости приходился на зиму–весну, а в жарких странах люди болели в течение всего года [15].
Вирус эпидемического паротита впервые выделили в 1945 году, а уже в 1948-м в США лицензировали первую вакцину. Она содержала инактивированный (убитый) вирус [15], [16]. Этому событию предшествовало исследование 1946 года, в котором активный вирус из слюнных желез обезьян вводили 41 вакцинированному формол-инактивированным вирусом и 32 невакцинированным детям. Примерно у половины привитых детей сопротивляемость болезни удалось повысить [17].
Убитую вакцину применяли с 1950 по 1978 год, но кампания оказалась не очень эффективной: прививка не обеспечивала надежную защиту, а иммунитет после нее сохранялся лишь непродолжительное время. С середины 70-х годов прошлого века в разных странах стали появляться живые аттенуированные паротитные вакцины. Свои варианты разработали в Японии, Швейцарии, США, Советском Союзе. При этом использовали разные штаммы вируса и варианты их пассирования (культивирования возбудителя последовательными пересевами в культурах тканей).
В 1963 году ученый Морис Р. Хиллеман (рис. 6), работавший в фармацевтической компании Merk, был разбужен ночью своей пятилетней дочерью, которая жаловалась на боль в горле. Отец обнаружил у девочки характерную припухлость на лице и сразу понял, что она больна эпидемическим паротитом. Он уложил девочку в постель и взял у нее мазки из горла. Позже из того самого штамма вируса произвели первую американскую аттенуированную вакцину против свинки. Вакцинный штамм готовили пассированием в тканях куриных эмбрионов, а затем в клеточной культуре куриных эмбрионов. Хиллеман назвал его в честь дочки — Джерил Линн (рис. 6) [18].
Рисунок 6. Отец и дочь Хиллеманы — создатели первой аттенуированной живой вакцины против эпидемического паротита. а — Морис Хиллеман, рекордсмен по количеству разработанных вакцин. б — Джерил Линн Хиллеман, предоставившая биоматериал для создания вакцины и свое имя — для готового продукта. Сейчас она работает в Кремниевой долине финансовым консультантом по стартапам в области биотехнологий.
Новую вакцину одобрили в США в 1967 году, а с 1977-го ее рекомендовали для плановой вакцинации. В течение 30 лет она была единственной вакциной против паротита, применявшейся на территории США. Более 500 млн доз экспортировали в другие страны. Результаты не заставили себя ждать: заболеваемость свинкой в Америке снизилась до 1% от того уровня, который отмечался до введения прививки. Одна доза вакцины на основе Джерил Линн приводит к сероконверсии (появлению антител к возбудителю в крови после иммунизации) в 80–100% случаев, эффективность в отношении клинического эпидемического паротита составляет 63–96%.
RIT 4385 — продукт всё того же Мориса Хиллемана (всего за свою карьеру ученый разработал более 40 вакцин). Он был получен из доминантного клона штамма Джерил Линн. В сравнительном исследовании Джерил Линн и RIT 4385 показали примерно одинаковые уровни сероконверсии — 97% и 96% соответственно. У людей, получавших Джерил Линн, был выше уровень антител против возбудителя. Однако клинические исследования для сравнения препаратов не проводили [15], [19].
Попытки создать живые вакцины в 50-х годах прошлого столетия предпринимали не только американские, но и советские ученые. Первые вакцины, выращенные на куриных эмбрионах, не нашли широкого применения, так как оказались сильно реактогенными при внутрикожном введении. Успеха добились А. А. Смородинцев и Н. М. Насибов из Ленинградского института эпидемиологии и микробиологии имени Пастера. Советский вакцинный штамм репродуцировали в культуре клеток почек морских свинок, а в дальнейшем пассировали в культуре клеток эмбрионов японских перепелов. Эти технологии помогли снизить реактогенность [15], [20].
Штамм Ленинград-3 использовали в Советском Союзе для плановой вакцинации с 1980 года. Исследования показали, что у детей в возрасте 1–7 лет сероконверсия достигала 89–98%, а эффективность — 92–99%. Испытания вакцины в качестве экстренной меры профилактики во время вспышки в РФ с участием 113 967 детей в возрасте 1–12 лет показали ее 97-процентную эффективность [15].
Это «потомок» штамма Ленинград-3: вирус аттенуировали в Хорватии путем адаптации в культуре фибробластов куриного эмбриона. Вакцина на основе штамма Ленинград-Загреб применяется в Хорватии и Индии, ее ввели миллионам детей. Исследования показали, что клиническая защита, которую обеспечивает препарат, практически идентична таковой для Ленинграда-3 [15], [19].
Живую вакцину на основе штамма Урабе АМ9 впервые лицензировали в Японии, затем во Франции, Бельгии, Италии. Ее получают в культуре клеток куриных эмбрионов или на оболочке эмбрионированного куриного яйца.
Урабе AM9 с успехом применяли на территории нескольких стран. Исследования показали, что сероконверсия у иммунизированных лиц спустя 12–20 месяцев составляет 92–100%. Ученые из Великобритании сравнили сероконверсию для штаммов Джерил Линн и Урабе AM9 в составе трехвалентных вакцин (корь, краснуха, паротит): она составила 81% и 85% соответственно. Спустя 5–6 лет в Канаде сделали то же самое, и сероконверсия составила 85% для Джерил Линн и 93% для Урабе AM9 [15], [19].
В некоторых странах от Урабе AM9 всё же отказались из-за более высокой частоты осложнений в виде менингита — 1 на 143 000 против 1 на 227 000 для Джерил Линн [19].
Вакцины на основе штаммов Джерил Линн, Урабе АМ9 и Ленинград-3 содержат более одного аттенуированного вирусного клона. Хорошо это или плохо в плане эффективности и вероятности побочных эффектов — пока не известно [15].
Препарат разработали и лицензировали в 1985 году в Швейцарии. Вакцинный штамм получили пассажами в линии диплоидных клеток человека WI-38, а затем — в эмбрионированных куриных яйцах с последующей адаптацией в линии диплоидных клеток человека MRC-5. В исследованиях швейцарский штамм показал более низкие сероконверсию и эффективность по сравнению с Джерил Линн и Урабе AM9, поэтому эксперты ВОЗ не рекомендовали его для плановой вакцинации. Производитель пытался получить более мощный штамм, но затем отказался от этой идеи [15], [19].
S79 — китайский продукт. Вакцину на основе S79 ввели более чем 100 млн жителей Поднебесной. Есть данные о том, что по иммуногенности этот штамм не уступает Урабе AM9, но сравнительные клинические исследования не проводились [15], [19].
Вакцины против эпидемического паротита бывают трех разновидностей:
- моновалентные — только против одного заболевания (эпидемического паротита);
- бивалентные — против кори и паротита;
- трехвалентные — против кори, паротита и краснухи.
Самые распространенные разновидности трехвалентных вакцин, которые применяют в разных странах мира, представлены в таблице 2.
| Название вакцины | Производитель | Штамм вируса эпидемического паротита |
|---|---|---|
| MMR II | Merck (штаб-квартира в Германии) | Джерил Линн |
| Priorix | GSK (Великобритания) | RIT 4385 |
| Trimovax | Aventis (Индия) | Урабе AM9 |
| Tresivac | Serum Institute of India (Индия) | Ленинград-Загреб |
| Triviraten | Berna Biotech (Швейцария) | Рубини |
| MMR Berna | Berna Biotech (Швейцария) | S12 Razi-strain |
В России зарегистрировано пять вакцин: моновакцина, дивакцина и три трехвалентные вакцины. Моно- и дивакцина предназначены для плановой и экстренной профилактики, обе производятся на территории России. Трехвалентные вакцины — все импортные [21], [22], и в ближайшее время только одна из них будет доступна на коммерческом рынке.
- Паротитная культуральная живая сухая вакцина выпускается НПО «Микроген». Ее готовят из штамма Ленинград-3, который культивируют в первичной культуре фибробластов эмбрионов японских перепелов. Одна доза содержит не менее 20 000 ТЦД50 вируса (в тканевых цитопатогенных дозах выражают содержание вирусных частиц в живых вакцинах), до 25 мкг гентамицина сульфата. В состав вакцины входят стабилизаторы — желатин либо сорбит и желатоза ЛС-18. При плановой вакцинации первую дозу вводят в 12 месяцев, вторую — в 6 лет. При экстренной вакцинации детям старше одного года, ранее не болевшим и не привитым, вакцину нужно ввести в первые 72 часа после предположительного контакта с больным [21].
- Паротитно-коревая культуральная живая сухая вакцина производится там же и содержит тот же Ленинград-3. Штамм культивируют в первичной культуре клеток эмбрионов японских перепелов. Содержание вируса, вспомогательные вещества и график вакцинации — те же, что и у моновалентной вакцины [21].
- Трехвалентная вакцина MMR-II производится компанией Merck Sharp & Dohme в Нидерландах. В ее состав входят штаммы вирусов: эпидемического паротита — Джерил Линн, кори — Эдмонстон [4], краснухи — Wistar RA27/3. Вирус паротита культивируют в культуре клеток куриного эмбриона. В одной дозе содержится 5000 ТЦД50 вируса свинки. Вспомогательные компоненты — неомицин (около 25 мкг), сорбит, желатин. Вакцинация MMR-II проводится с возраста 12 месяцев — такие рекомендации, в частности, приводятся в Регистре лекарственных средств России и на сайте американского Управления по контролю качества медикаментов и пищевых продуктов (Food and Drug Administration, FDA) [21].
- Трехвалентная вакцина Priorix («Приорикс») — продукт британской компании GlaxoSmithKline (GSK). Он содержит штаммы вирусов: эпидемического паротита — RIT 4385, кори — Schwarz, краснухи — Wistar RA27/3. Вирусы кори и паротита раздельно культивируют в клетках куриных эмбрионов. Как и в MMR-II, в одной дозе препарата содержится 5 000 ТЦД50 вируса паротита, до 25 мкг неомицина сульфата. Вакцина Приорикс применяется для плановой вакцинации с 12 месяцев [21]. В ближайшее время в РФ поставляться не будет.
- Аттенуированная лиофилизированная вакцина против кори, паротита и краснухи —третья применяемая в России трехвалентная вакцина, производится в Институте сывороток в Индии (Serum Institute of India). В состав препарата входят следующие вирусные штаммы: паротита — Ленинград-Загреб, кори — Эдмонстон-Загреб, краснухи — Wistar RA27/3. Вирус паротита культивируют в клетках куриных эмбрионов. Доза содержит 5 000 ТЦД50 вируса паротита, не более 10 мкг неомицина, желатин, сорбитол. Первая вакцинация проводится в возрасте 12 месяцев, ревакцинация — в 6 лет. Эту вакцину не удается зарегистрировать уже несколько лет, потому в России ее пока не применяют.
Эксперты ВОЗ рекомендуют проводить плановую вакцинацию против эпидемического паротита во всех странах, где есть налаженная система иммунизации. При этом эксперты отмечают, что охват иммунизацией не должен падать ниже 80%. При недостаточном охвате растет заболеваемость, и чаще начинают болеть люди старшего возраста — те, у кого, как мы помним, эпидемический паротит протекает в более тяжелой форме [15].
Для обеспечения эффективной иммунизации ВОЗ рекомендует вводить вакцину дважды. Первая прививка должна быть сделана ребенку в 12–18 месяцев, когда его перестают защищать материнские антитела. Сроки второй варьируют, но чаще всего ее делают в 6 лет, когда ребенок идет в первый класс. Минимальный промежуток между первой и второй вакцинациями должен составлять 3 месяца. Эти требования соблюдают не все страны: в некоторых из них детям делают только одну прививку. Но эксперты ВОЗ настаивают на двух дозах: как показала практика, это помогает лучше держать болезнь под контролем [15].
В России сроки введения вакцин регламентированы Приказом Министерства здравоохранения Российской Федерации от 21 марта 2014 г. № 125н «Об утверждении национального календаря профилактических прививок и календаря профилактических прививок по эпидемическим показаниям». Отечественное здравоохранение четко следует рекомендациям ВОЗ, в календаре прививок предусмотрено две плановых вакцинации против кори, краснухи и эпидемического паротита:
- Первая иммунизация — в 12 месяцев. В это же время детям из группы повышенного риска делают прививку от вирусного гепатита B.
- Вторая иммунизация — в 6 лет[23].
Прививки против паротита планово проводят до 18 лет. Если ребенок не был привит по календарю в 1 год и в 6 лет, то после 6 лет он должен получить две прививки с интервалом не менее 3 месяцев.
По эпидемическим показаниям прививают всех взрослых, если
- человек не болел;
- известно, что в детстве привит не был;
- нет документального подтверждения проведенной вакцинации;
- лабораторные исследования показывают, что иммунитета против эпидемического паротита нет [24].
Взрослые должны получить как минимум одну дозу вакцины. Прививаться в соответствии с «Календарем профилактических прививок по эпидемическим показаниям» (приложение № 2 к приказу № 125н) нужно людям, которые находятся в очагах паротита, не были привиты или не могут предоставить документа о том, что их прививали.
Один из аргументов противников вакцинации — многочисленные тяжелые побочные эффекты, которые якобы развиваются после прививок. Конечно же, называть иммунизацию совершенно безопасным мероприятием — значит кривить душой. Вакцины — это лекарственные препараты, а они совершенно безопасными не бывают.
Вопрос здесь в соотношении пользы и рисков. В допрививочную эру «детские» инфекции уносили множество жизней [25]. В то же время заслуживающие внимания нежелательные реакции при введении современных вакцин встречаются очень редко. В большинстве случаев возникают мягкие симптомы, которые проходят самостоятельно и не вызывают каких-либо серьезных проблем.
Так, самые частые побочные эффекты прививок от паротита — незначительный отек и небольшая болезненность в месте укола. Примерно через 2–3 недели после введения вакцины MMR у одного из 50 детей возникают легкие симптомы свинки: возле уха появляется небольшой отек, который спадает самостоятельно через пару дней. Иногда немного повышается температура тела, возникают аллергические реакции и/или симптомы, напоминающие ОРВИ [15], [21], [26].
В одном из исследований немецкие ученые оценили спектр осложнений после введения 5,5 млн доз вакцины от паротита в 1976–1989 годах. Было выявлено всего шесть случаев воспаления яичка, но два из них на самом деле оказались гидроцеле, а в остальных четырех симптомы исчезли через 2–3 дня [27].
В другом исследовании анализировали распространенность поствакцинальной нейросенсорной тугоухости. К тому времени в Великобритании было введено 6 млн доз вакцины MMR. Исследователи сообщили о девяти случаях нейросенсорной тугоухости. Нарушение развивалось в течение разного времени после иммунизации — от 3 недель до 14 месяцев [28]. Ни в одном случае нельзя было убедительно доказать связь патологии с вакцинацией.
Асептический менингит (воспаление мозговых оболочек) — редкое осложнение вакцинации против эпидемического паротита. По данным разных исследований, частота его варьирует от 1 на 400 000 до 1 на 500 000 прививок. Такой разброс связан с тремя моментами:
- вакцины готовят из разных штаммов;
- различаются технологии производства;
- различались подходы к оценке в разных исследованиях (например, ученые использовали разные критерии диагностики) [15].
Асептический менингит проявляется в виде лихорадки, головных болей, раздражительности, сонливости, тошноты и рвоты, фотофобии (повышенной чувствительности к свету) [29]. Первые симптомы обычно появляются через 7–30 дней после введения вакцины [15]. Ассоциированный с вакцинацией асептический менингит чаще всего протекает без осложнений, и пациенты выздоравливают без каких-либо серьезных последствий [30].
В 2006 году Глобальный консультативный комитет по безопасности вакцин (ГККБВ) ВОЗ изучал побочные эффекты вакцин против паротита, уделив особое внимание асептическому менингиту. Хотя частоту поствакцинального поражения мозговых оболочек точно установить так и не удалось, было отмечено, что оно встречалось преимущественно после применения штаммов Урабе АМ9, Ленинград-Загреб, Hoshino, Torii и Miyahara. Иногда асептический менингит развивался после вакцинации штаммами Джерил Линн и RIT 4385, но ни один из этих случаев не был подтвержден вирусологическими исследованиями. Штамм Ленинград-3 обладает сходной с Джерил Линн безопасностью.
В целом эксперты ГККБВ отметили, что все противопаротитные вакцины, о которых есть необходимая информация, одинаково безопасны и все они могут применяться для иммунизации [15].
В инструкции к отечественной вакцине против паротита указано, что у большинства привитых вакцинальный процесс протекает без симптомов.
После прививки могут наблюдаться некоторые побочные реакции различной степени выраженности:
Часто (1/10 — 1/100):
С 5 по 15 сутки — небольшое кратковременное повышение температуры тела, ринит, легкое покраснение слизистой оболочки зева. Когда вакцину вводят большому количеству людей, допустимо повышение температуры до 38,5 °С не более чем в 2% случаев. Если температура превышает 38,5 °С, применяют жаропонижающие средства.
Редко (1/1000 — 1/10000):
- В первые 48 часов после вакцинации — реакции на коже: покраснение (гиперемия), небольшой отек в месте укола. Обычно эти симптомы проходят сами, без лечения.
- С 5 по 42 сутки — легкое увеличение околоушных слюнных желез. Они возвращаются в норму через 2–3 суток.
- Вялость, плохой сон, беспокойство.
Очень редко ( Таблица 3. Вспышки эпидемического паротита в разных странах в последние годы [33]
В таблице 3 высок процент людей, получивших две дозы вакцины, но в этом нет ничего странного. Так получилось из-за того, что в странах, где проводилось исследование, проживает очень мало невакцинированных и не так много получивших лишь одну дозу вакцины, поэтому и среди заболевших их оказалось существенно меньше. Если посчитать вероятность заболеть паротитом для вакцинированного и невакцинированного человека, то во втором случае она будет существенно выше [33].
В 2017 году по сравнению с 2016-м заболеваемость паротитом в России выросла в четыре раза. Ситуация не критична, и сложно четко назвать причины такой динамики (рис. 7). Это могут быть и отказы от вакцинации, и естественные колебания уровня заболеваемости — эпидемический цикл [34].
Рисунок 7. Заболеваемость эпидемическим паротитом в России в 1999–2017 гг.
Первичная вакцинальная недостаточность — состояние, при котором иммунитет «не срабатывает» в ответ на введение вакцины. Исследования показывают, что двукратное введение вакцины обеспечивает более надежную защиту по сравнению с однократным. Анализ вспышек в Великобритании, Канаде и Швеции показал, что болезни сильнее подвержены люди, сделавшие только одну прививку [33]. Людей, которые генетически не способны ответить на повторную вакцинацию, очень мало — не более 2–3% популяции.
Было обнаружено, что вирус, вызвавший вспышки в Европе и Северной Америке, имел генотип G, отличный от генотипа A вакцинного штамма Джерил Линн. Вакцина создает перекрестный иммунитет, поэтому маловероятно, что антигенная неоднородность возбудителя играет важную роль в недавних вспышках. Однако этот фактор тоже нельзя упускать из внимания [33].
После введения вакцины с годами иммунная защита против вируса паротита снижается. Об этом свидетельствуют данные некоторых исследований.
- Проанализировав вспышку 2006 года в США, ученые выяснили, что риску заражения больше всего подвержены люди, привитые 10 и более лет назад.
- Расследование вспышек во Франции и Бельгии показало, что риск заражения с каждым годом после вакцинации возрастает на 10–27%.
- Исследование 2017 года, начавшееся после вспышки в штате Айова и охватившее 20 000 человек, показало, что заболеваемость среди вакцинированных менее двух лет назад составила 1,6 на 1 000 человек, а среди привитых в течение 13 последних лет — 11,3 на 1 000 человек [35].
Для того чтобы справиться с этой ситуацией, нужно лучше изучить иммунный ответ на «дикие» и «вакцинные» вирусы и механизмы ослабления защиты с годами [33].
Несмотря на сохраняющиеся проблемы, вакцинация против эпидемического паротита доказала свою эффективность. Прививка помогает не только сэкономить неделю, проведенную с «опухшими щеками» в постели, но и сохранить здоровье, а порой и жизнь. И хотя свинка кажется не самой опасной из детских инфекций, это лишь мнимая безобидность. Профилактика эпидемического паротита — задача важная, при этом ответственность лежит не только на сильных мира сего, ученых, врачах, но и на каждом родителе.
источник