Кожная сыпь является симптомом многих инфекционных заболеваний и при каждом из них она имеет свои особенности, помогающие установить правильный диагноз уже при визуальном осмотре пациента. Основные знания о особенностях высыпаний помогут выявить заболевание и вовремя изолировать больного для предотвращения распространения инфекции.
В зависимости от места расположения элементов сыпи можно выделить два ее вида:
- Экзантема – характеризуется преимущественным расположением очагов поражения на кожных покровах.
- Энантема – практически все элементы располагаются на слизистых оболочках ротовой полости, дыхательных путей или половых органов.
Помимо этого сыпь подразделяется на несколько видов в зависимости от ее структурных элементов:
- Мелко и крупнопятнистая розеолезная – основной элемент розеола, розоватое округлое пятно размером от 1 до 10 мм. Если размер розеол не превышает 5 мм это мелкопятнистая сыпь, от 5 до 10 мм – крупнопятнистая. Помимо розеолы в образовании пятнистой сыпи может участвовать такой элемент как пятно – его размеры превышают 10 мм.
- Геморрагическая – образована геморрагиями (кровоизлияниями под кожу) или петехиями (точечными кровоизлияниями).
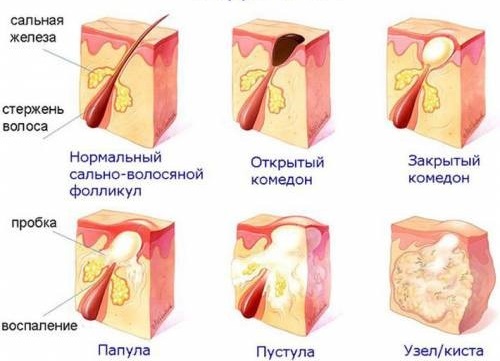
- Папулезная – основной элемент слегка возвышающийся над коже узелок (папула) розового или красноватого цвета, размером от 1 до 20 мм.
- Везикулезная – везикула представляет собой полое полукруглое образование размером до 5 мм, наполненное серозным или серозно-геморрагическим экссудатом. При вскрытии образует язву, а затем покрывается коркой.
- Пустулезная – пустулой называется полый элемент, заполненный гнойным содержимым. Послы вскрытия пустулы образуется обычно корка или небольшой рубец.
Высыпания могут появляться на кожных покровах или слизистых оболочках и обладают общими особенностями:
- этапностью;
- локализацией, соответствующей заболеванию, вызвавшему развитие такое клиническое проявление;
- определенной интенсивностью;
- хронологической последовательностью развития, которая соответствует количеству дней, прошедших с начала заболевания.
Основными отличиями инфекционных высыпаний от аллергических могут стать:
- повышенная температура тела;
- наличие симптоматики общей интоксикации организма (слабость, быстрая утомляемость, головные и мышечные боли, позывы на рвоту, тошнота, расстройства стула);
- увеличение лимфатических узлов;
- отслаивание кожи на ладонях или стопах;
- при аллергической реакции не появляется везикулезная или пустулезная сыпь (появление пузырьков, наполненных гнойным содержимым может свидетельствовать о присоединении вторичной инфекции, такой симптом появляется по прошествии длительного времени после возникновения аллергического дерматоза);
- симптомы заболевания часто встречаются у членов семьи или близкого окружения пациента;
- высыпания при инфекционном процессе обладают определенными особенностями, соответствующими заболеванию.
Кожные болезни имеют различные причины. Причиной возникновения кожных высыпаний могут стать следующие заболевания:
Первые высыпания при скарлатине появляются на первые (редко вторые) сутки, визуально они выглядят как сплошное покраснение, но если приглядеться можно заметить мелкие точечные розеолы красного цвета (при тяжелом течении заболевания розеолезная сыпь приобретает синий оттенок). Яркая на первый день сыпь бледнеет уже к концу вторых суток, а впоследствии становится коричневатой.
Этапность и хронологическая последовательность:
- Первым сыпью покрывается лицо (в основном поверхность щек), не страдает только носогубной треугольник, резко выделяясь белым пятном на фоне красной кожи лица.
- Затем происходит распространение элементов на живот, шею, верх груди и спины.
- В последнюю очередь высыпания появляются на внутренней поверхности бедра и предплечья, а также кожу в естественных кожных складках, к которым относятся: подмышечные и подколенные впадины, сгибы локтей, пах.
- После снижения температуры тела верхний слой кожи на пальцах ног и рук начинает шелушится и отслаиваться.
Заболевание сопровождается высокой температурой, болью в горле и, появляющимся в первый день, налетом на языке. На второй день язык становится резко гиперемированным (красным), при этом на его поверхности выделяются увеличенные сосочки, этот симптом носит название малинового языка.
В большинстве случаев высыпания на коже при кори появляется на третьи-четвертые сутки, крайне редко она может стартовать на вторые или на пятые сутки. Новые элементы к уже существующим добавляются на протяжении 3-4 дней. Сыпь носит папулезный характер, ее элементы располагаются на неизмененных кожных покровах.
Отличительной особенностью заболевания является появление пятен на слизистой оболочке ротовой полости. На второй день болезни на слизистой щек в области премоляров (4-5 зубов) появляются белые пятна окруженные резко гиперемированными кольцами, они носят название пятен Филатова-Вельского-Коплика.
Этапность и хронологическая последовательность:
- На 3-4 сутки сыпь появляется за ушами и в области переносицы, буквально в течение нескольких часов она распространяется на все лицо.
- На следующий день высыпания распространяются на верх спины и груди, а также захватывают верхние конечности.
- Последними страдают нижние конечности, стопы и кисти рук.
- На следующий день после последнего этапа распространения высыпаний их элементы начинают приобретать бурый оттенок с такой же цикличностью как и появлялись.
Заболевание характеризуется высокой температурой тела, кашлем, насморком и воспалительными процессами, развивающимися в слизистой оболочке глаз.
Инфекционный мононуклеоз встречается преимущественно в детском и подростковом возрасте. Заболевание характеризуется генерализованной лимфоаденопатией, увеличением селезенки и печени, тонзиллитом, одутловатостью лица.
Высыпания характеризуются отсутствием этапности и тем, что появляются они не во всех случаях (примерно в 75-80%). Пятнистая сыпь развивается на 5-7 день болезни, пятна имеют размет от 5 мм до 1.5 см и тенденцию к слиянию. Больше всего элементов локализуется на коже лица, в ходе болезни они распространяется на конечности и туловище.
Сыпь мелкопятнистая, элементы одинаковой величины, бледно-розового оттенка, расположены на фоне неизмененных кожных покровов и не склонны к слиянию. Локализуется чаще на боковых поверхностях тела, коже ягодиц и разгибательных поверхностей конечностей. Новые элементы высыпаний при краснухе появляются только в течение 1-1.5 суток.
Этапность и хронологическая последовательность:
- Возникает на кожных покровах лица в первый день болезни.
- На вторые-третьи сутки быстро распространяется на поверхность шеи, туловища и конечностей.
Чаще заболевание протекает в легкой форме у детей и подростков и в тяжелой у взрослых. В большинстве случаев краснуха сопровождается субфебрильной температурой, болями в суставах и симптомами общей интоксикации (слабостью, утомляемостью, расстройствами сна).
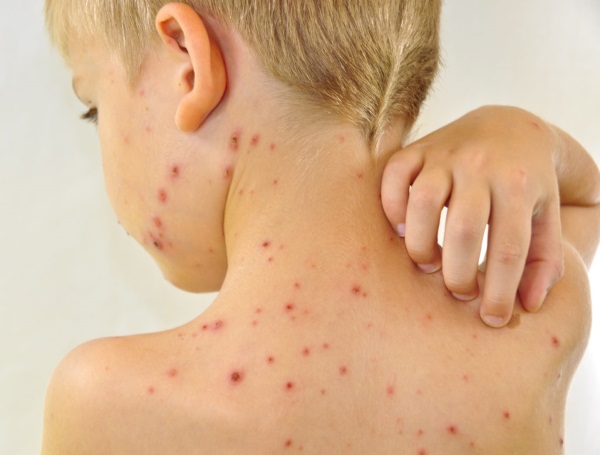
Высоко контагиозное заболевание, которым чаще всего болеют дети дошкольного и младшего школьного возраста. Признаками его развития являются симптоматика общей интоксикации и везикулезная сыпь на кожных покровах и слизистых.
Этапность и хронологическая последовательность:
- В первую очередь везикулы появляются на волосистой части головы и в области половых органов.
- Затем они распространяются на другие части тела при этом подошвы и ладони не страдают.
Особенностью заболевания является ложный полиморфизм – из-за постоянно появляющихся новых элементов на коже или слизистых можно увидеть различные стадии развития сыпи (свежие и вскрывшиеся везикулы, корочки и небольшие рубцы).
Герпетические поражения вызываются двумя типами вируса, каждый из которых проявляется появлением сыпи с определенной локализацией. При первом типе в основном поражается кожа и слизистые лица, а при втором – половых органов; однако в некоторых случаях (в зависимости от особенностей заражения) вирусы обоих типов могут проявляться в любой локализации.
Этапность и хронологическая последовательность:
- Заболевание отличается тем, что перед появлением образований сыпи пациент чувствует зуд и жжение (а в некоторых случаях и боль) в определенных участках кожных покровов или слизистых.
- На второй-третий день после появления предварительных симптомов развиваются пузырьки, наполненные прозрачным содержимым и расположенные на гиперемированной и отечной поверхности.
- По прошествии 2-4 дней пузырьки вскрываются с образованием язвенной поверхности.
- Еще через день они покрываются коркой, которую нельзя снимать до полного заживления.
Заболевание может сопровождаться симптоматикой общей интоксикации, выраженность которой зависит от тяжести течения болезни.
Причиной развития этого заболевания являются микроскопические клещи, паразитирующие в толще кожных покровов. Эти паразиты образуют тончайшие ходы имеющие вид парных отверстий на коже.
Локализируются преимущественно между пальцами рук и ног, на коже запястьев, живота и наружных половых органов.
Появление кожных проявлений чесотки сопровождается сильным, практически нестерпимым зудом, при расчесывании элементов происходит распространение возбудителя на другие участки кожных покровов.
Особенностью проявления чесотки у детей до года является локализация чесоточных ходов в области ладоней и стоп, а также наличие везикулезной или пятнистой сыпи на затылке, сгибательных поверхностях, сосках и пупке.
В таблице приведены основные отличия высыпаний при различных заболеваниях.
| Название заболевания | Внешний вид высыпаний | Сроки появления сыпи | Преимущественная локализация |
| Краснуха | Мелкопятнистая бледно-розовая сыпь на фоне неизмененной кожи | Первый день болезни | Вначале на лице, затем на шее туловище и конечностях |
| Ветрянка (ветряная оспа) | Везикулезная сыпь, элементы которой находятся на различных этапах развития | 2-3 сутки | Вначале кожа головы и наружных половых органов, затем по всему телу |
| Корь | Папулезная сыпь на неизмененных кожных покровах | 3-4 сутки | Появляется на лице, затем на туловище и в последнюю очередь на конечностях, исчезает в такой же последовательности |
| Скарлатина | Ярко-красная розеолезная сыпь | 1-2 сутки | В первую очередь сыпь появляется на лице (белым остается только носогубной треугольник), затем на шее и туловище, а затем на сгибательных поверхностях и в естественных складках кожи |
| Инфекционный мононуклеоз | Пятнистая сыпь с элементами размером от 5 мм до 1.5 см, склонными к слиянию | 5-7 день (не во всех случаях) | Не имеет преимущественной локализации |
| Герпес | Небольшие пузырьки с прозрачным содержимым и склонностью к слиянию. По прошествии 1-3 дней вскрываются с образованием язв. | 2-3 сутки | В зависимости от типа вируса |
| Чесотка | Парные отверстия на коже | В конце инкубационного периода который может длиться от 1 суток до 2 недель | Между пальцами, на запястьях, коже наружных половых органов |
Появляющаяся при других инфекционных заболеваниях сыпь также обладает своими особенностями. Однако описанные выше инфекции встречаются чаще всего и довольно опасны у взрослых людей.
Начинаются они с симптомов общей интоксикации, высыпания появляются не сразу и в некоторых ситуациях просто игнорируются больным человеком пока болезнь не приобретает тяжелого характера.
Своевременная диагностика сыпи помогает вовремя начать правильное лечение болезни и изолировать больного от окружающих.
Сыпь при инфекционных заболеваниях – один из самых характерных симптомов, по которым врачи могут поставить диагноз уже после визуального осмотра. Нужно знать, что при каждой болезни характер высыпаний отличается по разновидности элементов сыпи, ее локализации и времени появления.
Иногда пациенты путают такие симптомы с аллергией и в результате не начинают адекватное лечение вовремя. Это чревато и тем, что больной человек будет распространять инфекцию среди своего окружения. Кроме того, несвоевременное лечение становится причиной многих осложнений.
В этом материале мы расскажем о том, как отличить инфекционную сыпь проявлений аллергии, как высыпания отличаются в зависимости от вида болезни и как их лечить.

Сыпь при опасных болезнях может поражать кожу и слизистые. От аллергического дерматита она отличается следующими факторами:
- высыпания появляются этапами;
- каждая болезнь вызывает определенную локализацию сыпи;
- врач визуально заметит отличия по интенсивности проявлений;
- высыпания проявляются в определенные дни после начала заболевания
Прежде чем определять, при каких инфекционных заболеваниях появляется сыпь, нужно ознакомиться с основными симптомами таких болезней, на которые необходимо сразу же обратить внимание:
- Инфекционная сыпь в 99% случаев сопровождается повышением температуры и общим неудовлетворительным состоянием.
- Пациент чувствует себя ослабленным, быстро утомляется, у него может начать болеть голова. Часто все это усложняет чувство тошноты, которая может перейти в рвоту. При некоторых болезнях добавляется диарея.
- У человека увеличились лимфоузлы.
- Кожа на стопах и ладонях начала отслаиваться( шелушение).
- На коже появились пузырьки с гноем внутри.
- Похожие симптомы начались у членов семьи заболевшего человека или у других людей из его ближайшего окружения.
Если вы заметили один или несколько из этих признаков, срочно обращайтесь к врачу и не пытайтесь лечиться самостоятельно. Чем раньше вы начнете лечение, тем легче сможете справиться с болезнью и избежать осложнений.
Педиатры выделяют несколько разновидностей инфекционной сыпи на теле у ребенка. Каждый из этих видов присущ определенной вирусной болезни: инфекционная эритема, детская розеола, корь и др.
Распространение этой сыпи у детей происходит стремительно. На коже ребенка быстро размножаются вредные микробы. Через кровь они разносят заболевание по телу. Сыпь становится ответной реакцией организма на чужеродные бактерии.
Если на коже возникли папулы (пузырьки с жидкостью или гноем), это, как правило, связано с прямым заражением кожи.
Подобного рода сыпь может быть признаком острого или хронического заболевания. К острым патологиям относят ветрянку, скарлатину, корь и другие болезни. К хроническим – сифилис, туберкулез и др. Иногда сыпь становится первым признаком инфекции, иногда – вторичным. Для некоторых болезней она является нетипичным симптомом.
Различают несколько разновидностей сыпи. Специалисты классифицируют их по расположению, особенностям и структуре элементов.
- Если высыпания локализуются на коже, то такую сыпь называют экзантемой.
- Если же сыпь появилась на слизистых оболочках (дыхательные пути, во рту и на половых органах), ее относят к энантеме.
- Розеолы (в виде маленьких круглых пятнышек размером 1-10 мм).
- Пятна (размером до 10 мм).
- Геморрагии (подкожное кровоизлияние).
- Если над кожей видны небольшие узелки, такую сыпь называют папулезной.
- Когда высыпания наполнены внутри гноем – это пустулы. Если они лопаются, на их месте образуется корка или маленький рубец.
- И последний вид инфекционной сыпи у взрослых – везикулы. Это полукруглые образования с серозным экссудатом, на месте которых при вскрытии образуется язвочка.
Теперь мы подробнее перечислим инфекционные болезни, сопровождающиеся сыпью, и расскажем о главных отличительных симптомах.
При этой болезни инфекционная сыпь на коже возникает уже в первый день, гораздо реже – во второй день.
На вид высыпания кажутся сплошной покрасневшей кожей, но если разглядывать их близко, становятся заметны мельчайшие точки розового цвета.
Если болезнь проходит тяжело, сыпь может приобрести синеватый оттенок. Примерно через два дня болезни становятся бледнее, а затем приобретают коричневый окрас.
Первая сыпь появляется на лице. Больше всего она затрагивает щеки. В носогубной области высыпаний практически нет: эта зона смотрится как белое пятно и зрительно выделяется на покрасневшем лице. Через несколько часов сыпь начинает распространяться на животе, спине и шее. Затем она появляется на бедрах, предплечьях, в подмышечных впадинах, на локтевых сгибах и в складках кожи.
Наряду с сыпью у больного повышается температура, увеличиваются лимфатические узлы, начинает болеть горло, а на языке появляется светлый налет. Через день болезни язык краснеет, а сосочки на нем увеличиваются.
Эта болезнь больше распространена у детей и подростков. Она сопровождается тонзиллитом, увеличением печени и селезенки, увеличением лимфатических узлов и отеком носоглоточной миндалины. Мононуклеоз вызывает вирус Эпштейна-Барра.
- Следует отметить, что также возбудителем мононуклеоза является цитомегаловирус, герпес 6-типа, все они относятся к разновидности герпеса. При мононуклеозе вирус попадает в организм воздушно-капельным путем и остается в нем на всю жизнь.
- Если иммунитет понижается, болезнь может проявиться снова.
- Сыпь при инфекционном мононуклеозе появляется у 20-25% больных. Она возникает на 5-е и 7-е сутки заболевания в виде довольно интенсивных пятнышек размером от пяти миллиметров до полутора сантиметров. Пятна могут сливаться между собой. Больше всего высыпаний находится на лице. С развитием заболевания сыпь переходит на тело.
Нужно знать, что высыпания при монунклеозе не чешутся. Если после приема антибиотиков у пациента появился кожный зуд, это свидетельствует об аллергии на компоненты лекарства.
Специфического лечения болезни нет. Обычно ее лечат в домашних условиях, при постельном режиме, а терапию направляют на снятие симптомов.
При этой болезни поверхность тела покрывается мелкими бледно-розовыми пятнами. Они не сливаются между собой и возникают в основном на боковых частях тела, а также на ягодицах, руках и ногах. Сыпь начинает появляться уже на первые сутки болезни – сначала на лице, потом на шее и всем теле.
- Визуальный проявления сопровождаются лихорадкой, ломотой в суставах, интоксикацией (бессонница, ослабленность), увеличением лимфатических узлов. У взрослых болезнь развивается намного тяжелее, чем у детей.
- Специальных препаратов для лечения краснухи не существует. Врачи лишь выписывают лекарства для облегчения симптомов и ускорения восстановления организма.
При этой опасной болезни инфекционная сыпь возникает уже в первые часы после развития симптомов интоксикации. В редких случаях она проявляется на вторые сутки. Чаще всего перед сыпью больной жалуется на воспаление глотки и носовой полости. Эти симптомы не проходят в течение пяти дней.
Затем у пациента сильно поднимается температура, значительно ухудшается самочувствие и образуется сыпь в виде розеол либо папул.
Высыпания быстро увеличиваются и распространяются по всему телу. Они краснеют( темно-красная сыпь с синюшным оттенком) и выступают над здоровой кожей. В основном сыпь концентрируется на лице, ягодицах, туловище и конечности.
При таком заболевании, как корь, появление сыпи отмечают на 3-й либо 4-й день. Высыпания похожи на папулы. Кроме того, во рту появляются светлые пятна.
Первые элементы сыпи, как правило, локализуются в зоне переносицы и за ушами. Они очень быстро переходят на лицо, а на следующие сутки возникают в верхней части спины, на груди и руках. В последнюю очередь сыпь затрагивает ноги. Когда новые элементы сыпи перестают появляться, пятна постепенно становятся красновато-коричневыми, заканчивается сыпь шелушением.
Все это сопровождается повышенной температурой, насморком, конъюнктивитом и кашлем.
Ветряной оспой болеют чаще всего болеют дошкольники и ученики младших классов. При этой болезни везикулезная сыпь распространяется по всему телу, а также на слизистых. Иногда у людей практически не остается свободного места на теле. И чем старше человек, тем мучительнее переносится это заболевание.
Первые элементы сыпи возникают под волосами на голове и в паховой зоне а потом переходят на все тело. Чистыми остаются только стопы и ладони. Когда пузырьки вскрываются, на их месте остаются корочки и небольшие ямки.
Инфекционная сыпь появляется при двух видах этого заболевания. Первый из них поражает лицо, а также слизистые оболочки, второй – локализуется в зоне половых органов. Но иногда каждый из этих вирусов может проявиться и в других местах.
При герпесе элементы сыпи болят, жгутся и чешутся. Через 1-2 дня пузырьки становятся больше, а через два или четыре дня лопаются. На их месте образуются язвочки, которые затем покрываются корочкой и заживают.
При герпесе человек может чувствовать себя уставшим и слабым. Это зависит от того, насколько серьезно протекает болезнь.
Чесотку вызывают мельчайшие клещи-паразиты, обитающие в кожных слоях. В коже они прорывают мелкие ходы, которые располагаются в основном в складках между пальцами, на животе, запястьях и половых органах. Высыпания образуются по ходу этих каналов. Они очень сильно чешутся. Чем больше больной расчесывает высыпания, тем быстрее он распространяет болезнь по своему телу.
У малышей до одного года жизни ходы чесоточных клещей чаще всего располагаются на подошвах ног и ладонях. Сыпь может образоваться на затылке, в зоне естественных складок кожи, а также в области пупка и сосков.
| Болезнь | Вид сыпи | Когда появляется | Где находится |
| Краснуха | Маленькие бледно-розовые пятна на здоровой коже | 1 сутки заболевания | Лицо. Затем распространяется на шею и тело. |
| Ветрянка | Пузырьки с жидкостью | 2 или 3 день болезни | Сначала под волосами на голове, потом на половых органах и по всему телу. |
| Корь | Папулы | 3 или 4 день болезни | Начинается с лица, затем переходит на тело и конечности. |
| Скарлатина | Ярко-красные розеолы | Первый или второй день заболевания | Лицо, за исключением носогубной области, потом — шея, тело и кожные складки. |
| Мононуклеоз | Пятна 5-15 мм, которые сливаются между собой | 5-7 сутки болезни | Нет характерного расположения |
| Герпес | Пузырьки с жидкостью, которые могут сливаться друг с другом. Через 1-3 дня лопаются, и на их месте появляются язвочки. | 2-3 день | Зависит от типа болезни |
| Чесотка | парные дырочки | Сыпь образуется после окончания инкубационного периода. В разных случаях он длится от 1 суток до двух недель | Сначала появляется между пальцами, потом переходит на запястья, половые органы и распространяется по телу. |
Высыпания появляются не только при вышеперечисленных заболеваниях, но и при других. При каждой болезни характер сыпи имеет свои отличия. Заболевания, о которых мы рассказали, распространены больше других. Для взрослых они представляют серьезную опасность.
- Практически все подобные болезни начинаются с проявления общей интоксикации, повышения температуры и плохого самочувствия. Сыпь может появиться не сразу. Ни в коем случае нельзя игнорировать эти симптомы или пытаться лечить высыпания самостоятельно. В первую очередь нужно лечить саму инфекцию, а сыпь лишь помогает врачу установить диагноз.
- При каждой болезни врач назначает отдельный способ лечения как высыпаний, так и остальных симптомов. Нередко пациенты нуждаются в госпитализации либо изолировании от других людей в целях предотвращения распространения заболевания.
- Лечение инфекционных заболеваний с сыпью симптоматическое: жаропонижающие и болеутоляющие средства, обильное питье, постельный режим. Элементы высыпаний обрабатывают мазями местного действия, которые подсушивают пузырьки и снимают зуд.
В некоторых случаях врачи дополнительно назначают прием антигистаминных препаратов и мазей с глюкокортикоидами.
Как правило, к пятым суткам заболевания в организме вырабатываются антитела, и симптомы начинают уменьшаться до полного выздоровления.
Из-за воспалений и высыпаний кожа становится особенно уязвимой и чувствительной. В этот период желательно отказаться от обычных кремов для тела в пользу щадящих средств, ускоряющих восстановление кожных покровов.
- Крем Ла-Кри для чувствительной кожи подойдет в такой ситуации. Это средство предназначено специально для лечения покраснений, шелушения и высыпаний. Крем уменьшает зуд и смягчает воспаления.
- Использовать крем можно даже детям, так как средство отличается безопасным негормональным составом. Все действующие вещества — натуральные, поэтому крем подойдет и для длительного применения.
Экстракты череды, грецкого ореха, фиалки и бисаболола, а также пантенол и масло авокадо ускоряют регенерацию кожных покровов, смягчают и увлажняют кожу, заживляют ранки и оказывают противомикробное действие.
Применение этого средствам ускорит выздоровление и поможет в максимально быстрые сроки вернуть коже красоту и избавиться от неприятных проявлений сыпи.

Сыпь при кори выглядит совсем по-другому. Сначала у ребенка появляется насморк, боль в горле, влажный кашель, слезотечение. Очень раздражает яркий свет, поэтому такие дети любят затемненные помещения, закрытые шторы. Сыпь появляется на фоне высокой температуры, выглядит как красные пятнышки.
- Пятна появляются сначала за ушами, на лице и на шее, затем через три дня спускается вниз, распространяясь по всему телу. Пятна слегка приподнимаются над кожей, имеют тенденцию к слиянию. Но всегда можно обнаружить участки интактной кожи. Постепенно пятна темнеют и исчезают, в той же последовательности, в которой появлялись.
- Сыпь при краснухе очень похожа на коревую. Появляется она также за ушами, на лице и шее, затем в течение трех дней спускается ниже. Выглядит сыпь как розовые пятнышки, но без тенденции к слиянию. Не оставляет пигментации, исчезает бесследно на третьи – пятые сутки. Общее самочувствие ребенка обычно не страдает, что и является характерным отличием от кори.
Сыпь при скарлатине
Заболевание начинается остро, с повышения температуры тела до фебрильных цифр. Ребенок жалуется, прежде всего, на боль в горле.
Сыпь достаточно характерна — она выглядит, как мелкие розовые точки на фоне покрасневшей кожи. Сыпь сгущается на лице, в естественных кожных складках и на боковых поверхностях туловища.
Характерно наличие бледного носогубного треугольника, что подчеркивается яркими, гипермироваными щеками. Зев характеризуется, как пылающий. Язык, который сначала густо обложен белым налетом, с третьих – четвертых суток начинает очищаться, становится ярко-красным, с блестящими гипертрофированными сосочками. Такой язык получил название малинового.
Сыпь на коже держится до недели, затем исчезает, не оставляя пигментации. Через две недели наблюдается пластинчатое шелушение по всему телу, включая ладони и подошвы.
Таким образом, сыпь при детских инфекциях достаточно характерна и имеет массу особенностей. Но, к сожалению, есть много форм течения заболеваний, среди которых встречаются атипичные и стертые. Поэтому динамика сыпи может отличаться от классической и представлять трудности для диагностики.
При многих инфекционных болезнях у детей появляется сыпь. Если она размещена на коже, то это экзантема. если на слизистых оболочках — энантема. При описании сыпи, кроме ее характера, необходимо выяснить время возникновения (день болезни), последовательность появления и место (анатомический участок).
Высыпания могут быть одним из опорных клинических симптомов, то есть таких объективных признаков, на которые можно опереться в диагностике заболевания. Это обусловлено тем, что сроки появления сыпи на коже ребенка, ее характер и локализация присущи определенной инфекционной болезни.
• Розеола — точка размером до 5 мм, бледно-розового или красного цвета, округлой формы, реже — неправильной. При нажатии пальцем, растяжении кожи розеола исчезает, а потом снова появляется. Образуются розеолы результате расширения сосудов кожи ребенка.
- Множественные розеолы диаметром до 1 мм образуют точечную сыпь; если диаметр элементов 5-10 мм — это мелкопятнистая сыпь, если больше — крупнопятнистая.
- Розеолезная сыпь может возникать при брюшном тифе и паратифах А и В, сыпном тифе и болезни Брилла, псевдотуберкулезе, лептоспирозе; точечная — при скарлатине, стафилококовий инфекции, псевдотуберкулезе; мелкотопятнистая — при краснухе; крупнопятнистая — при кори, инфекционном мононуклеозе, энтеровирусной болезни.
- • Пятно — элемент сыпи, подобный розеоле по цвету и механизму образования, но больших размеров — от 5 до 20 мм.
• Эритема — участок гиперемированной кожи диаметром более 20 мм с неровными краями. Образуется в результате слияния крупнопятнистой сыпи или самостоятельно. Эритема наблюдается при роже.
• Геморрагии — пятна различной формы и размеров, образуются в результате кровоизлияния в кожу, не исчезают при надавливании. Точечные кровоизлияния называют петехиями .
Цвет геморрагий в начале красный, пурпурный или фиолетовый, затем последовательно становится желто-зеленым, светло-коричневым и серым. Возникают геморрагии при повреждении эндолия сосудов или повышенной проницаемости и ломкости их. Исчезают бесследно, мелкие через несколько дней, крупные — через 2-3 недели.
Геморрагии могут наслаиваться на другие элементы сыпи, что свидетельствует о тяжелом течении инфекционного заболевания.
Геморрагическая сыпь проявляется при менингококковом сепсисе, сыпном тифе, геморрагических лихорадках, лептоспирозе.
• Папула — узелок, слегка поднимается над кожей, имеет мягкую или плотную консистенцию, размеры от 1 до 20 мм. Имеет розовый или красный цвет, при надавливании не исчезает, часто оставляет после себя пигментацию и шелушение. Образуются папулы вследствие расширения сосудов и клеточной нфильтрации верхних слоев кожи.
Папулезная сыпь может быть при краснухе, клещевом риккетсиозе; розеолезно-папулезная — при брюшном тифе и паратифах; пятнисто-папулезная — при кори.
• Горбик — ограниченный, плотный элемент розово-красно ¬ го цвета, выступающий над кожей, имеет размеры от 3 до 20 мм. В дальнейшем он некротизируется, образуя язву, или оставляет после себя рубец.
Горбистая сыпь бывает при лейшманиозе, грибковых поражениях, туберкулезе.
- • Узелок – плотное образование, находится глубоко в коже или подкожной клетчатке, круглой или овальной формы, диаметром от 1 до 10 см. В процессе развития может изъязвляться и рубцеваться. Крупные сине-красные узелки, болезненны при пальпации, называются узловатой эритемой. Образуется узел вследствие скопления клеток.
- • Пузырек — экссудативный элемент диаметром от 5 мм до 10 см и более, поднимается над кожей, имеет круглую или овальную форму, быстро появляется и так же быстро исчезает, не оставляя после себя следа.
- Цвет пузырька сначала розово-красный за счет расширения сосудов, затем белый, вследствии их сжатия. Пузырьки имеют тенденцию к увеличению в размерах и слияния между собой с образованием «гирлянд».
- Возникает пузырек вследствие острого ограниченного отека сосочкового слоя кожи.
Пузырек образуются при сывороточной болезни, кропивнице, иногда при лептоспирозе, гельминтозах.
• Пузырь — приподнятое над кожей полое образование круглой или овальной формы с четкими краями, размерами от 5 мм до 10 см и более.
В основном однокамерные, однако при слиянии отдельных пузырей образуются и многокамерные. Оболочка пузыря может быть напряженной или дряблой, содержание — серозным или серозно-геморрагическим.
Пузыри отмечаются при роже, многоформной экссудативной эритеме, сывороточной болезни.
• Везикула — мелкий полукруглый полый однокамерный элемент размерами от 1,5 до 5 мм, поднимается над поверхностью кожи или слизистой оболочки, заполнен серозным или серозно-геморрагическим содержимым.
Оболочка его напряжена. При раскрытии везикулы поверхностная эрозия красноного цвета, но чаще пузырек подсыхает с образованием бурого или желтоватой корки. Развивается вследствие дистрофии клеток эпидермиса.
источник
Когда ребенок заболевает, у родителей возникает много вопросов: что с малышом, насколько это опасно, как долго он будет заразен для окружающих, какими осложнениями чревата та или иная детская инфекция. Безусловно, на любой из этих вопросов сможет ответить педиатр или инфекционист, но знание основных симптомов и возможных осложнений поможет родителям сориентироваться в состоянии ребенка и со знанием дела оказывать малышу помощь в соответствии с рекомендациями врача.
Детские инфекции не случайно выделены в особую группу – во-первых, этими инфекционными заболеваниями болеют, как правило дети раннего и дошкольного возраста, во-вторых, все они являются чрезвычайно заразными, поэтому заболевают практически все проконтактировавшие с больным ребенком, а в-третьих, почти всегда после перенесенной детской инфекции формируется стойкий пожизненный иммунитет.
Бытует мнение, что всем детям необходимо переболеть этими заболеваниями для того, чтобы не заболеть в более старшем возрасте. Так ли это? В группу детских инфекций входят такие заболевания как корь, краснуха, ветряная оспа, эпидемический паротит (свинка), скарлатина. Как правило, дети первого года жизни детскими инфекциями не болеют. Происходит это по той причине, что во время беременности мать (в том случае, если она перенесла эти инфекции в течение своей жизни) передает антитела к возбудителям через плаценту. Эти антитела несут информацию о микроорганизме, вызвавшем инфекционный процесс у матери.
После рождения ребенок начинает получать материнское молозиво, которое также содержит иммуноглобулины (антитела) ко всем инфекциям, с которыми «познакомилась» мама до наступления беременности. Таким образом, ребенок получает своеобразную прививку от многих заразных заболеваний. А в том случае, если грудное вскармливание продолжается на протяжении всего первого года жизни ребенка, иммунитет к детским инфекциям сохраняется более продолжительно. Однако из этого правила существуют исключения. К сожалению, отмечаются случаи (весьма редкие), когда находящийся на естественном вскармливании ребенок оказывается восприимчив к микроорганизмам, вызывающим ветряную оспу, краснуху, эпидемический паротит или корь даже в том случае, когда его мама имеет иммунитет к ним. Когда заканчивается период грудного вскармливания, ребенок вступает в период раннего детства. Вслед за этим расширяется круг его общения. Вполне закономерно, что одновременно резко возрастает риск возникновения любых инфекционных заболеваний, в том числе и детских инфекций.
Корь – вирусная инфекция, для которой характерна очень высокая восприимчивость. Если человек не болел корью или не был привит от этой инфекции, то после контакта с больным заражение происходит практически в 100% случаев. Вирус кори отличается очень высокой летучестью. Вирус может распространяться по вентиляционным трубам и шахтам лифтов – одновременно заболевают дети, проживающие на разных этажах дома. После контакта с больным корью и появлением первых признаков болезни проходит от 7 до 14 дней.
Заболевание начинается с выраженной головной боли, слабости, повышения температуры до 40 градусов С. Чуть позднее к этим симптомам присоединяются насморк, кашель и практически полное отсутствие аппетита. Очень характерно для кори появление конъюнктивита – воспаление слизистой оболочки глаз, которое проявляется светобоязнью, слезотечением, резким покраснением глаз, в последующем – появлением гнойного отделяемого. Эти симптомы продолжаются от 2 до 4 дней.
На 4 день заболевания появляться сыпь, которая выглядит, как мелкие красные пятнышки различных размеров (от 1 до 3 мм в диаметре), с тенденцией к слиянию. Сыпь возникает на лице и голове (особенно характерно появление ее за ушами) и распространяется по всему телу на протяжении 3 — 4 дней. Для кори очень характерно то, что сыпь оставляет после себя пигментацию (темные пятнышки, сохраняющиеся нескольких дней), которая исчезает в той же последовательности, как появляется сыпь. Корь, несмотря на довольно яркую клинику, достаточно легко переносится детьми, но при неблагоприятных условиях чревата серьезными осложнениями. В их число входят воспаление легких (пневмония), воспаление среднего уха (отит). Такое грозное осложнение как энцефалит (воспаление мозга), к счастью, происходит достаточно редко. Лечение кори направлено на облегчение основных симптомов кори и поддержание иммунитета. Необходимо помнить о том, что после перенесенной кори на протяжении достаточно продолжительного периода времени (до 2-х месяцев) отмечается угнетение иммунитета, поэтому ребенок может заболеть каким-либо простудным или вирусным заболеванием, поэтому нужно оберегать его от чрезмерных нагрузок, по возможности – от контакта с больными детьми. После кори развивается стойкий пожизненный иммунитет. Все переболевшие корью становятся невосприимчивы к этой инфекции.
Краснуха – это также вирусная инфекция, распространяющаяся воздушно-капельным путем. Контагиозность краснухи меньше, чем кори и ветряной оспы. Как правило, заболевают дети, длительно находящиеся в в одном помещении с ребенком, являющимся источником инфекции Краснуха по своим проявлениям очень похожа на корь, но протекает значительно легче. Инкубационный период (период от контакта до появления первых признаков болезни) длится от 14 до 21 дня. Начинается краснуха с увеличения затылочных лимфоузлов и () повышения температуры тела до 38градусовС. Чуть позже присоединяется насморк, иногда и кашель. Через 2 – 3 дня после начала заболевания появляется сыпь.
Для краснухи характерна сыпь мелкоточечная розовая, которая начинается с высыпаний на лице и распространяется по всему телу. Сыпь при краснухе, в отличии от кори, никогда не сливается, может наблюдаться небольшой зуд. Период высыпаний может быть от нескольких часов, в течение которых от сыпи не остается и следа, до 2 дней. В связи с этим может быть затруднена диагностика – если период высыпаний пришелся на ночные часы, и остался незамеченным родителями, краснуха может быть расценена как обычная вирусная инфекция. Лечение краснухи заключается в облегчении основных симптомов – борьбу с лихорадкой, если она есть, лечение насморка, отхаркивающие средства. Осложнения после кори бывают редко. После перенесенной краснухи также развивается иммунитет, повторное инфицирование происходит крайне редко.
Эпидемический паротит (свинка) – детская вирусная инфекция, характеризующаяся острым воспалением в слюнных железах. Инфицирование происходит воздушно-капельным путем. Восприимчивость к этому заболеванию составляет около 50-60% (то есть 50 – 60 % бывших в контакте и не болевших и не привитых заболевает). Свинка начинается с повышения температуры тела до до 39 градусов С и выраженной боли в области уха или под ним, усиливающейся при глотании или жевании. Одновременно усиливается слюноотделение. Достаточно быстро нарастает отек в области верхней части шеи и щеки, прикосновение к этому месту вызывает у ребенка выраженную боль.
Сама по себе эта болезнь не опасна. Неприятные симптомы проходят в течение трех-четырех дней: снижается температура тела, уменьшается отек, проходит боль. Однако достаточно часто эпидемический паротит заканчивается воспалением в железистых органах, таких как поджелудочная железа (панкреатит), половые железы. Перенесенный панкреатит в некоторых случаях приводит к сахарному диабету. Воспаление половых желез (яичек) чаще случается у мальчиков. Это существенно осложняет течение заболевания, а в некоторых случаях может закончиться бесплодием.
В особенно тяжелых случаях свинка может осложниться вирусным менингитом (воспалением мозговой оболочки), который протекает тяжело, но не приводит летальному исходу. После перенесенного заболевания формируется стойкий иммунитет. Повторное инфицирование практически исключено.
Ветряная оспа (ветрянка) – типичная детская инфекция. Болеют в основном дети раннего возраста или дошкольники. Восприимчивость к возбудителю ветряной оспы (вирус, вызывающий ветряную оспу относится к герпес-вирусам) тоже достаточно высока, хотя и не столь высока, как к вирусу кори. Около 80% контактных лиц, не болевших ранее, заболевают ветрянкой.
Этот вирус тоже обладает высокой степенью летучести, заразиться ребенок может в том случае, если он не находился в непосредственной близости от больного. Инкубационный период составляет от 14 до 21 дня. Заболевание начинается с появления сыпи. Обычно это одно или два красноватых пятнышка, похожих на укус комара. Располагаться эти элементы сыпи могут на любой части тела, но чаще всего впервые они появляются на животе или лице. Обычно сыпь распространяется очень быстро – новые элементы появляются каждые несколько минут или часов. Красноватые пятнышки, которые вначале выглядят как комариные укусы, на следующий день приобретают вид пузырьков, наполненных прозрачным содержимым. Пузырьки эти очень сильно зудят. Сыпь распространяется по всему телу, на конечности, на волосистую часть головы. В тяжелых случаях элементы сыпи есть и на слизистых оболочках – во рту, носу, на конъюнктиве склер, половых органах, кишечнике. К концу первого дня заболевания ухудшается общее самочувствие, повышается температура тела (до 40 градусов С и выше). Тяжесть состояния зависит от количества высыпаний: при скудных высыпаниях заболевание протекает легко, чем больше высыпаний, тем тяжелее состояние ребенка.
Для ветряной оспы не характерны насморк и кашель, но если элементы сыпи есть на слизистых оболочках глотки, носа и на конъюнктиве склер, то развивается фарингит, ринит и конъюнктивит вследствие присоединения бактериальной инфекции. Пузырьки через день-два вскрываются с образованием язвочек, которые покрываются корочками. Головная боль, плохое самочувствие, повышенная температура сохраняются до тех пор, пока появляются новые высыпания. Обычно это происходит от 3 до 5 дней (в зависимости от тяжести течения заболевания). В течение 5-7 дней после последних подсыпаний сыпь проходит Лечение ветрянки заключается в уменьшении зуда, интоксикации и профилактике бактериальных осложнений. Элементы сыпи необходимо смазывать антисептическими растворами (как правило это водный раствор зеленкиили марганца). Обработка красящими антисептиками препятствует бактериальному инфицированию высыпаний, позволяет отследить динамику появления высыпаний.
Необходимо следить за гигиеной полости рта и носа, глаз – можно полоскать рот раствором календулы, слизистые носа и рта также нужно обрабатывать растворами антисептиков.
Для того, чтобы не было вторичного воспаления, нужно полоскать полость рта после каждого приема пищи. Ребенка, больного ветряной оспой, надо кормить теплой полужидкой пищей, обильно поить (впрочем, это относится ко всем детским инфекциям). Важно следить за тем, чтобы у малыша были коротко подстрижены ногти на руках (чтобы он не мог расчесывать кожу – расчесы предрасполагают к бактериальному инфицированию). Для профилактики инфицирования высыпаний следует ежедневно менять постельное белье и одежду больного ребенка. Помещение, в котором находится ребенок, необходимо регулярно проветривать, следя за тем, чтобы в комнате не было слишком жарко. Это общие правила К осложнениям ветряной оспы относятся миокардит – воспаление сердечной мышцы, менингит и менингоэнцефалит (воспаление мозговых оболочек, вещества мозга, воспаление почек (нефрит). К счастью, осложнения эти достаточно редки. После ветряной оспы, также как и после всех детский инфекций, развивается иммунитет. Повторное заражение бывает, но очень редко.
Скарлатина – единственная из детских инфекций, вызываемая не вирусами, а бактериями (стрептококком группы А). Это острое заболевание, передающееся воздушно-капельным путем. Также возможно заражение через предметы обихода (игрушки, посуду). Болеют дети раннего и дошкольного возраста. Наиболее опасны в отношении инфицирования больные в первые два – три дня заболевания.
Скарлатина начинается очень остро с повышения температуры тела до 39 градусов С, рвоты. Сразу же отмечается выраженная интоксикация, головная боль. Наиболее характерным симптомом скарлатины является ангина, при которой слизистая зева имеет ярко-красный цвет, выражена отечность. Больной отмечает резкую боль при глотании. Может быть беловатый налет на языке и миндалинах. Язык впоследствие приобретает очень характерный вид («малиновый») — ярко розовый и крупно зернистый.
К концу первого-началу второго дня болезни появляется второй характерный симптом скарлатины – сыпь. Она появляется сразу на нескольких участках тела, наиболее густо локализуясь в складках (локтевых, паховых). Ее отличительной особенностью является то, что ярко-красная мелкоточечная скарлатинозная сыпь расположена на красном фоне, что создает впечатление общей сливной красноты. При надавливании на кожу остается белая полоска. Сыпь может быть распространена по всему телу, но всегда остается чистым (белым) участок кожи между верхней губой и носом а также подбородок. Зуд гораздо менее выражен, чем при ветряной оспе. Сыпь держится до 2 до 5 дней. Несколько дольше сохраняются проявления ангины (до 7 – 9 дней).
Лечение скарлатины обычно проводят с применением антибиотиков, так как возбудитель скарлатины – микроб, который можно удалить с помощью антибиотиков. Также очень важно местное лечение ангины и проведение дезинтоксикации (выведения из организма токсинов, которые образуются в процессе жизнедеятельности микроорганизмов – для этого дают обильное питье). Показаны витамины, жаропонижающие средства.Скарлатина также имеет достаточно серьезные осложнения. До применения антибиотиков скарлатина часто заканчивалась развитием ревматизма (инфекционно-аллергическое заболевание, основу которого составляет поражение системы соединительной ткани). с формированием приобретенных пороков сердца. В настоящее время, при условии грамотно назначенного лечения и тщательного соблюдения рекомендаций, такие осложнения практически не встречаются. Скарлатиной болеют практически исключительно дети потому, что с возрастом человек приобретает устойчивость к стрептококкам. Переболевшие также приобретают стойкий иммунитет.
Это инфекционное заболевание, которое также вызывается вирусами, передается воздушно-капельным путем. Болеют дети от 2 до 12 лет во время эпидемий в яслях или в школе. Инкубационный период бывает разным (4-14 дней). Протекает заболевание легко. Появляется легкое общее недомогание, выделения из носа, иногда головная боль, возможно небольшое повышение температуры. Сыпь начинается на скулах в виде небольших красных, чуть рельефных точек, которые по мере увеличения сливаются, образуя на щеках красные блестящие и симметричные пятна. Затем в течение двух дней сыпь покрывает все тело, образуя слегка припухшие красные пятна, бледноватые в центре. Объединяясь, они образуют сыпь в виде гирлянд или географической карты. Сыпь исчезает примерно через неделю, на протяжении последующих недель могут появляться преходяшие высыпания, особенно при волнении, физической нагрузке , пребывании на солнце, купании, изменении окружающей температуры.
Эта болезнь не опасна во всех случаях. Диагноз основывается на клинической картине. Дифференциальный диагноз чаще проводят с краснухой и корью. Лечение симптоматическое. Прогноз благоприятный.
Безусловно, переболеть детскими инфекциями лучше в раннем возрасте, потому что подростки и люди старшего возраста болеют намного тяжелее с гораздо более частыми осложнениями. Однако осложнения отмечаются и у малышей раннего возраста. И все эти осложнения достаточно тяжелые. До введения вакцинации летальность (смертность) при этих инфекциях была около 5-10%. Общей чертой всех детских инфекций является то, что после заболевания развивается стойкий иммунитет. На этом свойстве основана их профилактика – разработаны вакцины, которые позволяют сформировать иммунологическую память, обуславливающую невосприимчивость к возбудителям этих инфекций. Вакцинацию проводят в возрасте 12 месяцев однократно. Разработаны вакцины от кори, краснухи и эпидемического паротита. В российском варианте все эти вакцины вводят раздельно (корь-краснуха и паротит). Как альтернатива возможна вакцинация импортной вакциной, содержащей все три компонента. Эта вакцинация переносится достаточно хорошо, осложнения и нежелательные последствия бывают крайне редко. Сравнительная характеристика детских инфекций
источник
Детские болезни часто сопровождаются особенными признаками, одним из которых являются высыпания на коже. При обнаружении любой сыпи на теле или лице ребёнка, следует незамедлительно обратиться к педиатру за консультацией. Постановка верного диагноза может гарантировать полное выздоровление.
Детские болезни с высыпаниями на коже встречаются очень часто. Существует множество различных причин, вызывающих сыпь.
Целый ряд заболеваний характеризуется таким симптомом:
- ветряная оспа;
- аллергия на холод;
- опоясывающий герпес;
- псориаз;
- корь;
- аллергический дерматит;
- стоматит;
- контактный дерматит;
- себорея;
- атопический дерматит;
- сифилис;
- экзема;
- краснуха;
- скарлатина;
- диатез;
- акне новорожденных;
- инфекционный мононуклеоз;
- витилиго;
- геморрагический васкулит;
- тиф;
- волчанка;
- чесотка;
- демодекоз;
- розацеа;
- микоз кожи;
- потница;
- тромбоцитопеническая пурпура;
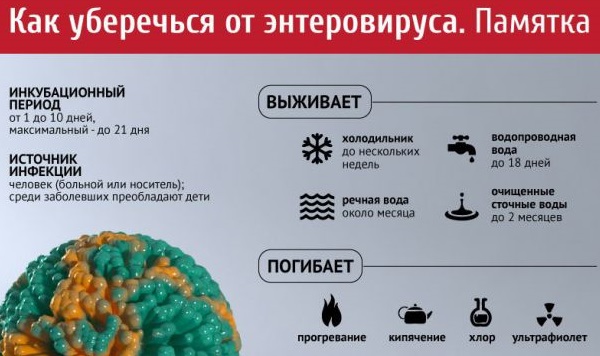
- энтеровирусные инфекции;
- контагиозный моллюск;
- иерсиниоз.
Каждое из этих заболеваний имеет свои отличительные особенности, согласно которым педиатры вместе с дерматологами ставят точный диагноз.
Высыпания на теле у ребёнка могут быть легкими, не ярко выраженными. Такая сыпь не доставляет неудобства и практически всегда исчезает сама по себе. Если же сыпь сопровождается и другими симптомами, значит, причиной может быть какая-либо инфекция, и необходимо срочно обратиться к врачу.
Дополнительные симптомы заболеваний с высыпаниями:
Методы лечения варьируются в зависимости от причин возникновения сыпи.
Если заболевание вирусное, необходимо симптоматическое лечение:
- Обильное питье.
- Снижение температуры выше 38 0 С
- Промывание носа и горла солевыми растворами.
Если причина — бактериальная инфекция, необходимо применять антибиотикотерапию. В случае если высыпания доставляют дискомфорт, нужна местная обработка кожи различными мазями, кремами. Выдавливать и ковырять сыпь категорически запрещается.
В таблице приведена общая классификация высыпаний на коже:
| Критерий классификации | Пример |
| Вид образования на коже | Пустула, узел, эритема, булла, петехия |
| Размер образования | Мелкое: до 2 мм в диаметре Крупное: более 5 мм |
| Форма элемента | Правильная, неправильная |
| Обилие высыпаний | Единичное, множественное |
| Однородность элементов | Однородные (все элементы подобные), полиморфные (элементы различаются по форме и размерам) |
| Расположение высыпаний | Симметричное, несимметричное |
Ветряная оспа является одним из самых распространённых инфекционных заболеваний. Его возбудитель — один из вирусов герпеса. Передаётся воздушно-капельным путём, и инкубационный период может составлять до 3 недель.
Характеризуется:
- резким повышением температуры;
- головной болью;
- высыпаниями с пузырьками.

Лечение симптоматическое, направленное на облегчение состояния:
- обработка сыпи зеленкой, фукорцином;
- нормализация температуры тела;
- обильное питье.
Диагностировать аллергию на холод довольно сложно. Необходимо обратиться к иммунологу и аллергологу. Они направят на анализы и исследования для выявления аллергена.
Аллергия на холод сопровождается рядом симптом:
- насморк, чихание;
- слезоточивость, отечность глаз;
- высыпания на коже.
Лечение этой болезни заключается в облегчении состояния антигистаминными препаратами.
Крайне важно заниматься профилактикой аллергии:
- тепло одеваться в холодное время хода, надёжно укрывая как можно больше открытых участков тела;
- пользоваться специальными кремами от холода;
- не переохлаждаться;
- смазывать обветренные участки кожи увлажняющими средствами;
- заниматься закаливанием.
Чтобы окончательно победить аллергию на холод, необходимо вести здоровый образ жизни.
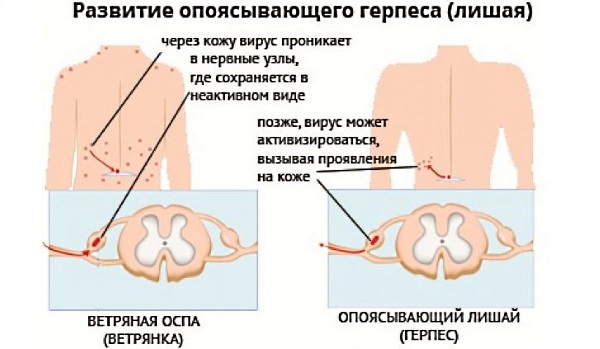
Опоясывающий герпес (лишай) — очень заразное инфекционное заболевание, возбудителем которого является вирус герпеса. Болезнь начинается с сильных болевых ощущений в области поясницы, затрагивая грудь, спину. Вирус опоясывающего герпеса развивается в нервных окончаниях.
В области поражённого нерва возникает сыпь, образуются пузырьки. Часты случаи инфицирования сыпи: в открытые ранки попадает вторичная инфекция. При хорошем исходе сыпь проходит самостоятельно через несколько дней или недель. Лечение заключается в приеме антигерпетических препаратов и снятии болевых ощущений.
Для обработки сыпи существует множество антисептических средств:
- перманганат калия;
- хлоргексидин;
- фукорцин.
Псориаз — неинфекционная болезнь. Характерным признаком ее является зудящая сыпь с шелушением. Отдельные высыпания часто сливаются и образуют бляшки. Причиной заболевания являются иммунологические сдвиги в организме, которые чаще всего происходят на фоне стресса.
Псориаз может передаваться по наследству. В группе риска — люди старше 40 лет. Природа заболевания до конца не изучена, поэтому и вылечиться до конца практически невозможно. Однако можно перевести болезнь в стадию ремиссии.
Основные методы лечения заключаются в облегчении симптомов, в частности зуда:
- криотерапия;
- УФ- воздействие;
- очищение крови.
Следует помнить, что перечисленные процедуры может назначить только врач-дерматолог.
Корь — одно из опасных инфекционных заболеваний.
Его симптомы:
- высокая температура;
- характерная сыпь;
- сильная боль в горле;
- кашель.
Возбудителем является парамиксовирус. Передаётся воздушно-капельным путём. Очень часто болезнь переходит в осложнения, и нередки летальные исходы. Именно поэтому вакцинация от кори входит в обязательный календарь прививок.
Лечение заболевания то же, что и при любых вирусных инфекциях:
- снижение температуры;
- обильное питье;
- щадящая обработка сыпи.
Аллергический дерматит — кожная реакция на воздействие какого-либо аллергена.
Самые распространённые аллергены:
- шерсть животных;
- пыльца растений;
- химические вещества;
- некоторые продукты питания (мёд, цитрусы, шоколад).
Дерматит проявляется в виде покраснений на коже. Больной чувствует жжение и зуд. Может сопровождаться чиханием, насморком. Для диагностики заболеваний необходимо выявить аллерген. Существует ряд лабораторных анализов и исследований на аллергопробы. Лечение заключается в приеме антигистаминных препаратов и обработке сыпи.
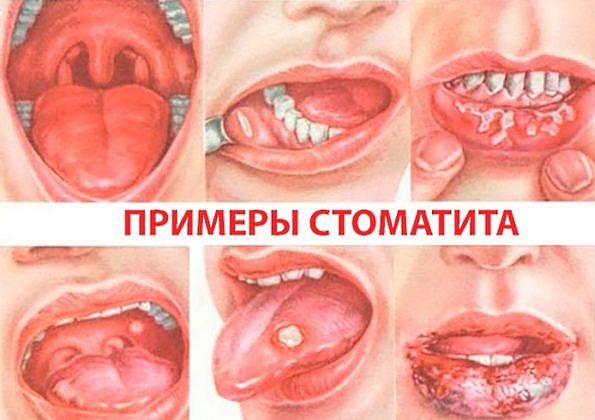
Стоматит — нарушение целостности слизистой рта с появлением язв.
Существует множество причин возникновения заболевания:
- Несоблюдение гигиены рта.
- Неправильное питание.
- Действие инфекций.
- Оперативное вмешательство.
- Заболевания желудочно-кишечного тракта.
Высыпания при стоматите чаще всего располагаются на миндалинах, небе и внутренней поверхности щёк. Бывают случаи повышения температуры и общей интоксикации организма.
Лечение вполне возможно в домашних условиях.
Необходима щадящая диета с ограничением острых блюд, а также местное обезболивание и полоскание обеззараживающими средствами:
Детские болезни с высыпаниями на коже начинаются, как правило, с контактного дерматита. Это кожная реакция иммунной системы на внешний раздражитель. Обычно первым раздражителем является одежда или пеленки малыша, постиранного химическими средствами.
Симптомами заболевания являются:
- покраснение кожи с образованием мелкой сыпи;
- жжение и зуд;
- отёчность в области поражения.
Лечение, в первую очередь, предусматривает исключение контакта с аллергеном. Приём антигистаминных препаратов улучшит общее состояние. Местная обработка сыпи антисептиками и заживляющими мазями предупредит присоединение вторичной инфекции. Однако эти меры не могут заменить обращение к дерматологу: это обязательная мера при контактном дерматите.
Себорейный дерматит — воспаление кожного покрова в месте большого скопления сальных желез. Основная локализация — волосистая часть головы.
Характеризуется следующими симптомами:
- высыпания в виде эритем (мелкие фолликулы могут сливаться в бляшки);
- сильный зуд и жжение;
- образование чешуек и корочек.
Заболевание может длиться несколько лет или даже десятилетий. В зимнее время наблюдается обострение. Этиология и патогенез болезни до конца не выяснен. Основной причиной возникновения называют чрезмерную секрецию сальных желёз и изменённый биохимический состав секрета.
Однако существует множество факторов, которые усиливают течение болезни, в первую очередь, это стресс и неустойчивое эмоциональное состояние. Лечение заключается в обработке высыпаний противомикробными, противовоспалительными и антигрибковыми средствами. Консультация дерматолога также является обязательной.
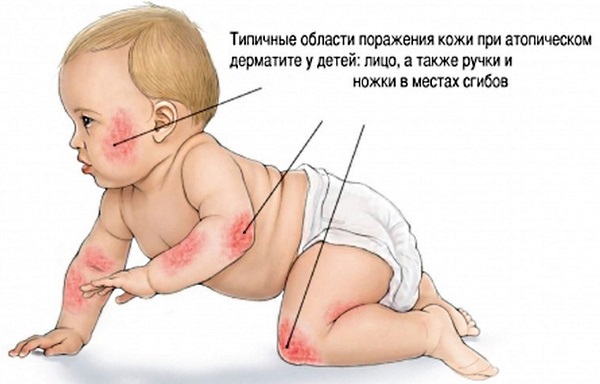
Детские болезни с высыпаниями на коже иногда обобщенно называют атопическим дерматитом, потому что именно это заболевание не вызвано ни бактерией, ни вирусом. А возникает оно из-за потери защитной функции кожи. Иммунологический сбой в организме приводит к неправильной реакции кожного покрова на внешние раздражители.
Реакция эта — сыпь, иногда покрывающая все тело ребёнка. В основном болеют дети первых лет жизни. В 30% случаях атопический дерматит сопровождает пищевая аллергия. Это говорит о том, что диета показана не всем.
Для облегчения состояния ребёнка необходимо:
- использовать увлажняющие средства — эмоленты;
- обострение снимать гормональными мазями;
- поддерживать достаточную влажность в комнате ребёнка;
- при сильном зуде использовать антигистаминные средства;
- одевать ребёнка исключительно в одежду из натуральных тканей;
- при доказанной пищевой аллергии держать диету, исключающую аллерген.
Чаще всего это заболевание не вылечивается, а переходит в стадию длительной ремиссии. Дети просто «перерастают» его.
Сифилис — заболевание, передающееся половым путём. Возбудитель его — бледная спирохета (трепонема). Начинается болезнь с образования язвы в том месте, где произошло попадание трепонемы в организм. Размножается и переносится по телу возбудитель, используя лимфатическую систему.
Больной может чувствовать:
- головную боль;
- усталость и общее недомогание;
- увеличение лимфоузлов;
- редко лихорадку.
Течение сифилиса волнообразное. Постепенно трепонема разрушает кожный покров, покрывая его язвами. Затем страдают слизистые оболочки и внутренние органы. Если болезнь не лечить, начнут разрушаться кости и мышечная ткань человека.
Лечение назначить может только врач-венеролог после лабораторных анализов на сифилис. В настоящее время эта болезнь хорошо поддаётся излечению. Принцип — антибиотикотерапия с применением средств пенициллинового ряда. Трепонема проявляет высокую чувствительность к данному антибиотику.
Экзема — острое воспаление кожного покрова. Может носить и хроническую форму. Характеризуется высыпаниями с мелкими пузырьками.
В зависимости от причины возникновения выделяют несколько разновидностей экзем:
- себорейная;
- грибковая;
- микробная;
- профессиональная;
- истинная.
Каждый вид отличается своими симптомами, но объединяет их одно — мелкие красные пузырьковые высыпания. Различают также сухую и мокнущую экземы. Лечение сводится к устранению причины возникновения (в зависимости от вида), а также к антисептической обработке высыпаний. Мокнущие раны обрабатывают гормональными средствами.
Для профилактики экземы необходим здоровый образ жизни:
- правильный распорядок дня;
- полноценный отдых;
- здоровое питание.
Скарлатина — одно из самых тяжелых инфекционных детских заболеваний. Возбудитель его — бактерия стрептококк группы А. Может передаваться как воздушно-капельным, так и бытовым путём.
Основными симптомами являются:
- характерная сыпь, покрывающая все тело;
- лихорадка с повышением температуры;
- сильная боль в горле;
- ломота в костях;
- увеличение лимфоузлов.
Лечение предусматривает:
- антибиотики пенициллинового ряда не менее 10 дней;
- полоскание горла фурацилином, настоем ромашки.
- постельный режим.
Заболевание опасно возможными осложнениями, поэтому следует подумать о профилактических мерах: закаливании и поддержании иммунитета ребёнка на должном уровне.
Краснуха — заразное детское заболевание, вызываемое вирусом. Характеризуется повышением температуры тела и красными высыпаниями по телу. Передаётся воздушно-капельным путём.
Специального лечения болезни не существует, но прививка от краснухи является обязательной. Дети переносят довольно легко, у взрослых могут возникнуть серьезные осложнения. В период беременности женщина, заболевшая краснухой, может потерять ребёнка.
Диатез — наследственная предрасположенность организма к аллергическим реакциям. Не является диагнозом, поэтому и лечения специального нет. Может переходить в атопический или аллергические дерматиты. Следует держать щадящую диету с исключением продуктов-аллергенов.
Детские болезни с высыпаниями на коже тревожат многих родителей. Но акне новорожденных — абсолютно безобидное состояние ребёнка в первые недели жизни. Иногда его ещё называют «цветением». Представляет собой мелкие отдельные красноватые точки с белым наполнением.
Акне вызвано гормонами матери, которые скопились в организме ребёнка во время беременности. Состояние безопасное, следует просто соблюдать основные правила гигиены. Кожа очистится без всякого лечения в течение 3 месяцев.
Крапивница — острое состояние, при котором на коже в течение короткого времени появляется выпуклая бледно-розовая сыпь в ответ на встречу организма с аллергеном. Волдыри легко распознать: они возвышаются над поверхностью кожи. Состояние больного облегчается значительно после приема антигистаминных препаратов. Сыпь трогать не нужно.
Так как крапивница — разновидность аллергической реакции, то и лечение необходимо начинать с поиска аллергена, вызвавшего острое состояние.
Мононуклеоз — острое вирусное заболевание. Диагноз ставится только после подтверждённого анализа крови.
Характеризуется:
- головной болью;
- повышением температуры;
- увеличением лимфоузлов;
- сильной болью в горле;
- сыпью на миндалинах.
Кроме того, у пациента увеличены некоторые внутренние органы, такие как печень и селезенка. Корректное лечение назначается только врачом-инфекционистом. Оно направлено на борьбу с возбудителем болезни — вирусом Эпштейна-Барра.
Назначается:
- антибиотикотерапия;
- приём кортикостероидов;
- обработка горла фурацилином или солевыми растворами;
- нормализация температура тела жаропонижающими;
- диета для снижения нагрузки на печень.
Детский мононуклеоз хорошо поддаётся лечению.
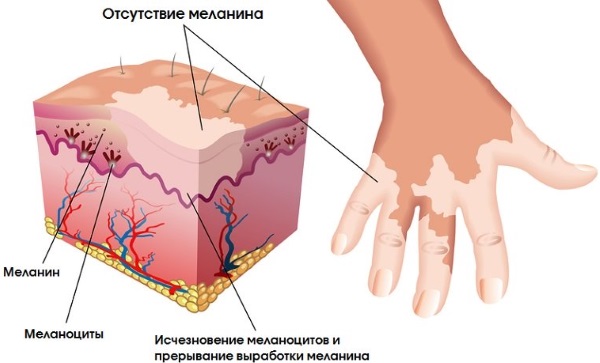
Витилиго — сложная и не изученная до конца болезнь. Проявляет себя как появление белых или розоватых пятен на коже, которые лишены меланина — пигмента. Эти пятна могут разрастаться и объединяться друг с другом. При нахождении на солнце больной может получить сильный ожог из-за отсутствия пигмента.
Точных причин болезни нет, однако существует масса медицинских теорий возникновения таких пятен. Считается, что витилиго не несёт никакого вреда здоровья. Лечение назначает врач-дерматолог только для косметических целей. Прогноз излечения сомнителен, восстановление пигмента, как правило, происходит не полностью.
Геморрагический васкулит — болезнь, связанная с иммунологическим сбоем организма: действием иммунных клеток на стенки сосудов. В результате чего образуются кожные геморрагии — характерная для заболевания сыпь. Отличительный признак — расположение сыпи только на нижних конечностях пациента. Геморрагии маленького размера, бурого цвета.
Постепенно сливаются друг с другом и бледнеют. Болезнь сопровождается болью в мышцах и суставах. Диагноз ставится на основании лабораторных анализов крови врачом-дерматологом. Лечение назначается с целью уменьшения риска тромбообразований: выписывают антиагреганты, гепарины.
Тиф — инфекционное заболевание, характеризующееся сильной лихорадкой. Распространённые разновидности тифа: брюшной, сыпной, возвратный.
Основные симптомы:
- лихорадка с повышением температуры;
- характерная сыпь на теле;
- отечность лица;
- конъюнктивит.
Из-за сильной интоксикации нарушается психическое состояние больного. По мере развития болезни поражаются внутренние органы, может развиться тахикардия, миокардит. Наблюдаются двигательные нарушения. Дыхательные органы также страдают: начинаются риниты, бронхиты. При брюшном тифе могут быть сильные боли в животе, расстройство желудка.
Появление вышеуказанных симптомов требует незамедлительного обращения к врачу.
Для лечения назначается:
- терапия препаратами тетрациклинового ряда;
- симптоматическое лечение;
- общая терапия, направленная на снятие интоксикации организма.
Осложнений заболеваний множество, возможно присоединение вторичных инфекций.
Системная красная волчанка — до конца не изученное тяжелое заболевание. Клетки иммунитета начинают борьбу с собственными клетками организма, избавляясь от них.
Болезнь характеризуется:
- повышением температуры;
- покраснением носа, щёк, зоны декольте;
- воспалением кожи и суставов.
Сыпь проявляется в виде красных колец с бледной кожей внутри. Заболевание довольно серьезное, так как поражает все органы со временем.
Лечение заключает в себе:
- обработку сыпи глюкокортикоидными средствами;
- терапию иммунодепрессантами;
- поддержание специальной диеты.
При малейшем подозрении на волчанку следует незамедлительно обратиться к врачу-дерматологу.
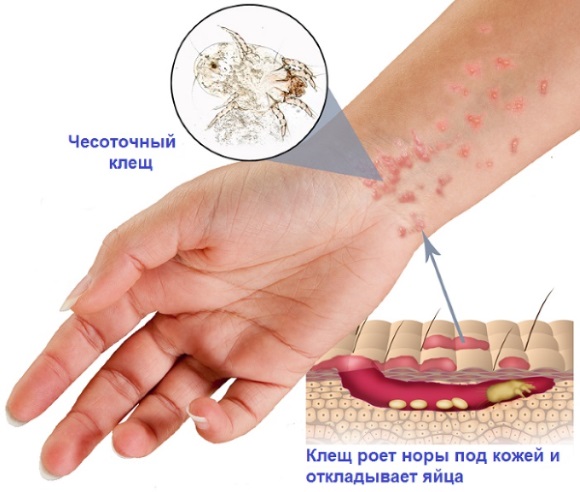
Чесотка — заболевание кожи, характеризующееся сильным зудом. Чесоточный клещ вызывает болезнь. Усиливающийся в ночное и вечернее время зуд провоцирует появление расчёсов.
Локализация этих высыпаний:
- половые органы;
- кисти рук и пальцы;
- подмышечные впадины;
- локти;
- ягодицы.
Диагностика проводится по обнаружению ходов клещей и характеру высыпаний.
Для лечения используют:
После лечения рекомендуется прокипятить и прогладить с обеих сторон всю одежду и постельное белье.
Демодекс — клещ, представитель обычной микрофлоры кожного покрова человека. Другими словами, этот клещ живет на коже каждого. Демодекоз — заболевание, которое вызвано усиленным размножением демодекса. Результатом является угревая сыпь на лице или теле.
Этому причины:
- стресс;
- длительные физические или умственные нагрузки;
- неправильное питание;
- нарушение гормонального фона;
- заболевания желудочно-кишечного тракта.
Также спровоцировать демодекоз может усиленная выработка кожного сала в подростковом возрасте. Следует понимать, что бороться нужно не с самим клещом, а с причиной, вызвавшей его размножение. Здоровый образ жизни, полноценное питание и сон отрегулируют жизнедеятельность демодекса, и он снова будет мирно существовать на поверхности кожи.
Розацеа — неинфекционное хроническое нарушение работы сосудов лица. Проявляется в виде покраснения щёк, носа. Высыпания ярко-розовые, в виде сосудистых звездочек или гнойничков. Основная причина — повышенная чувствительность сосудов кожного покрова.
Чаще болеют женщины. Высыпания могут увеличиться, вызывая утолщение кожи. В качестве лечения назначаются мази с антибиотиком. При отсутствии результата — антибиотики внутрь. Для профилактики розацеа необходимо посещать косметолога для работы над сосудистыми звездочками.
Эритема — яркие высыпания на коже лица вследствие расширения капилляров. Этим термином называют физиологичные или нефизиологичные процессы, происходящие с поверхностью кожи. Различают инфекционную и неинфекционную эритему.
Фактически это не заболевание, а обобщенное название высыпаний на коже. Многие из рассмотренных выше заболеваний характеризуются таким симптомом, как эритема. И для лечения необходимо выяснить причину ее возникновения.
Микоз — грибковое заболевание кожи. Может возникать на любом участке тела. Отличается появлением желтоватых или розовых высыпаний с шелушениями. Сыпь немного возвышается над поверхностью кожи. Заразиться грибком можно в общественных местах с повышенной температурой и влажностью. Для лечения принимаются противогрибковые препараты.
Детское заболевание потница связано с нарушением потоотделения. Чаще всего возникает у новорождённых детей. Это связано с их нестабильной терморегуляцией и последующей закупоркой потовых желёз. Проявляется в виде высыпаний на коже: мелкой красноватой сыпи. При правильном уходе за ребёнком потницы можно избежать.
Если же она возникла, необходимо придерживаться следующих правил:
- создать правильный микроклимат в комнате ребёнка: прохладный воздух и достаточная влажность;
- одевать ребёнка только в натуральные ткани;
- купать ежедневно;
- для избавления от сыпи использовать присыпки и специальные крема.
Гиперемия не является отдельным заболеванием. Это состояние кожи, при котором кровь сильно приливает к сосудам, вызывая покраснение лица. Гиперемия может являться симптомом как инфекционных, так и неинфекционных состояний. Необходимо установить источник, вызвавший гиперемию кожи.
Данное заболевание вызвано дефицитом тромбоцитов и, как следствие, склонностью к кровоточивости.
Признаками являются:
- носовые, маточные кровотечения;
- кровоизлияния в поверхность кожи;
- синяки.
Причины возникновения и механизм течения болезни до конца не изучены. Для постановки диагноза дерматолог назначает ряд лабораторных и клинических исследований.
Для лечения назначают:
- гормональную терапию;
- применение нормального иммуноглобулина;
- при отсутствии эффекта от лечения и угрозе жизни человека показано удаление селезёнки как основного источника антитромбоцитарных антител.
Основным осложнением является кровоизлияние в мозг и летальный исход.
Это вирусное заболевание, вызываемое энтеровирусом. В основном болеют дети. Инфекция может принимать различные формы — от респираторных болезней до расстройств нервной системы.
Симптомами являются:
- повышение температуры (но не всегда);
- слабость, боль в мышцах;
- характерная сыпь.
Высыпания при энтеровирусе представляют собой крупные красные прыщи с белым наполнением. Лечение направлено на снятие симптомов (снижение температуры). Сыпь проходит самостоятельно в течение 2 недель.
Контагиозный моллюск — вирусное заболевание. Сыпь в виде телесных узелков с углублением в центре может возникать на любом участке тела, кроме стоп и ладоней. Узелок может быть единичный, также могут встречаться и сгруппированные узелки.
Других симптомов практически никогда не бывает. Чаще всего болеют маленькие дети. В качестве лечения используются противовирусные препараты, а сыпь удаляют различными механическими способами.
Иерсиниоз — острое инфекционное заболевание с поражением желудочно-кишечного тракта.
Основными симптомами являются:
- головная боль;
- повышенная температура;
- боль в мышцах;
- нарушение работы желудка;
- пятнисто-папулезные высыпания.
Сыпь сопровождается жжением в ладонях, шелушением. В целом, заболевание протекает как острая кишечная инфекция.
Лечение заключает в себе:
- антибиотикотерапию;
- дезинтоксикационные растворы;
- противовоспалительные препараты;
- витаминотерапию, приём пробиотиков.
Детские болезни — очень важная тема в педиатрии. А те, которые проявляются с высыпаниями на коже, требуют особого внимания. При появлении высыпаний любого характера на теле ребёнка следует обратиться к педиатру и дерматологу для точной постановки диагноза.
Доктор Комаровский о ветрянке:
Симптомы и методы лечения кори:
Столько болячек, тут без специалиста точно не разберешься! Я при каждом пятнышке, каждом прыщике бью тревогу. Хорошо с врачом могу быть всегда на связи, консультирует и успокаивает.
Полезно готовить для ребенка витаминные чаи. Использовать 1:1 плоды шиповника и смородины, залить кипятком, настоять и употреблять 2-3 раза в день.
В период кожной сыпи стоит заваривать отвары из растений календулы, василька, ромашки и мать-и-мачехи. Для этого берут 3 столовых ложки травы и заливают 5 стаканами кипятка, настаивая в закрытой посудине до 1 часа. Данным отваром промывать кожу ребенка до 3 раз в сутки.
Успокаивающим действием обладает отвар из валерианы, пустырника и эдельвейса. Для этого данный травяной сбор нужно настоять в течении 10 часов в закрытой посудине. 1 чн.л. на 1 стакан кипятка. Пить настой рекомендовано до 3-4 раз на день. Можно добавлять мед для улучшения вкуса ребенку.
Нужно повышать детям иммунитет, употреблять молочные продукты (молоко, творог, кефир, ряженка), свежих овощей и фруктов, которые содержат витамины С и фосфор.
Витамин С способствует повышению и укреплению иммунитета ребенка для борьбы с заболеванием. Содержится в таких продуктах: земляника, шиповник, смородина, калина, цветная капуста, лимон, апельсин, малина, помидоры.
Фосфор необходим для осуществления химических реакций в организме, которые повышают выработку энергии, что необходима ребенку при заболевании. Содержится в таких продуктах: разные виды рыбы, творог.
Также ребенку необходимо обеспечивать достаточным количеством жидкости для выведения токсинов, что вырабатываются в организме ребенка при заболеваниях. Для этого подойдут рисовый и морковный отвары, теплый чай из ягод малины, шиповника, смородины, кипяченная вода.
источник