Применение препаратов железа часто является обязательным при лечении железодефицитной анемии. Это позволяет нормализовать картину крови и увеличить содержание гемоглобина в эритроцитах. Не менее важно насыщение железом внутренних депо организма, что служит профилактикой рецидива анемии.
Но иногда люди отказываются от дальнейшего приема железосодержащих препаратов из-за появления ряда дискомфортных ощущений. Они нередко считают это аллергией на железо. И первостепенной задачей для лечащего врача становится определение истинной причины появления таких симптомов.
Одними из самых частых проявлений индивидуальной непереносимости железосодержащих препаратов считаются:
чувство тяжести и боль в области желудка;
- склонность к запорам или послаблению стула;
- повышенное газообразование в кишечнике (метеоризм), сопровождающееся чувством вздутия живота и кишечными коликами;
- ухудшение аппетита;
- тошнота и даже рвота;
- привкус металла во рту. При парентеральном (внутримышечном или внутривенном) введении препаратов железа могут появиться приливы, головная боль, неприятные ощущения в теле, сердцебиение, небольшое снижение артериального давления. В месте инъекции иногда отмечается болезненность, отек, уплотнения тканей или признаки воспаления венозной стенки.
На самом деле все эти симптомы не являются признаками аллергии. Они относятся к побочным эффектам железосодержащих средств. Их появление не представляет опасности для жизни, хотя и причиняет человеку явный дискомфорт. Даже выраженные побочные явления требуют не прекращения лечения, а лишь коррекции дозы или смены железосодержащего препарата.
Настоящая аллергия на железо во время противоанемической терапии – достаточно серьезное состояние. Чаще всего она проявляется в форме кожных высыпаний, зуда, мелкопапулезной (пупырчатой) сыпи. Возможно также развитие крапивницы, отека Квинке, лихорадки и анафилактического шока. О любых подобных проявлениях необходимо обязательно информировать лечащего врача.
Аллергия может быть обусловлена гиперчувствительностью как к основному действующему веществу (2- или 3-валентному соединению железа), так и к вспомогательным компонентам препарата. Например, многие противоанемические средства содержат аскорбиновую кислоту, цианокобаламин или другие соединения, которые предназначены для дополнительного улучшения кроветворения или всасывания солевых (ионных) препаратов железа.
К сожалению, не существует каких-либо характерных признаков, позволяющих достоверно определить истинную причину аллергической реакции. Возникающие симптомы являются универсальным ответом организма на внедрение любого аллергена. Они определяются не структурой или происхождением поступающих веществ, а типом формирующегося патологического иммунного ответа. Так, папулезная сыпь – это признак реакции замедленного типа. А крапивница и анафилаксия появляются при гиперчувствительности немедленного типа.
Появление признаков аллергии на препараты железа – повод для отмены применяемого лекарственного средства. Проведение дифференциальной диагностики между аллергией и побочными явлениями является основой для определения дальнейшей лечебной тактики.
Главное правило при возникновении любых нежелательных симптомов во время лечения – скорейшее получение консультации врача. Что делать дальше и как лечить аллергию на железо, должен решать только специалист. При явных признаках аллергической реакции стоит прекратить прием препарата, при этом на прием к врачу желательно попасть до исчезновения внешних симптомов непереносимости. Это особенно важно при подозрении на аллергию к железу при беременности. Только специалист сможет достоверно отличить аллергические кожные проявления от симптомов печеночной недостаточности, гестоза и дерматологических заболеваний.
Продолжение противоанемической терапии возможно и при наличии индивидуальной непереносимости. Врач может рекомендовать смену препарата, назначив средство из другой фармацевтической группы. Например, при аллергии к ионному (солевому) соединению железа могут применяться лекарства на основе полимальтозных комплексов.
Важно знать, что вероятность аллергии на БАД значительно ниже. Тем не менее, перед началом ее приема, особенно при наличии аллергических реакций в анамнезе, необходимо проконсультироваться с врачом.
источник
Аллергия на металлы – редкий вид гиперчувствительности организма к кобальту, хрому, меди, молибдену, ртути, в том числе к никелю и железу, а также сплавам ценных металлов, содержащим, например, никель. Около 10% людей на планете страдают от такого вида аллергических реакций. Исключение обычно составляют благородное золото, платина, серебро без примесей.
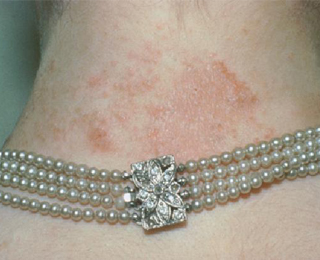
Но обычно аллергия на железо, как и на другие металлы, дает о себе знать уже через несколько дней после взаимодействия с организмом соответствующих украшений, предметов или приема пищи, содержащей никель (некачественный шоколад, рыба).
Ее признаки можно диагностировать самостоятельно.
Аллергия на никель, железо может проявляться в виде контактного дерматита.
Проникая через эпидермис, микрочастички металла (ионы) меняют химическую структуру белковых клеток пораженного организма, и они начинают восприниматься как чужие, вредоносные.
Кожная сыпь, зуд, раздражение и другие симптомы являются защитной иммунологической реакцией организма.
Симптомы возможной аллергии следующие:
- отек мочек ушей;
- красные пятна как от ожогов, сыпь на коже;
- шелушение кожи, образование сухих корочек;
- раздражение, зуд, иногда нестерпимый, в местах соприкосновения металла с телом (часто это лицо, руки, ноги, зона декольте, область пупка);
- образование волдырей с прозрачной жидкостью.
Также у пациента повышается температура. При употреблении никеля в составе пищи может:
- вздуться живот,
- затошнить,
- появиться головная боль,
-
возникнуть язвы на деснах, во рту на фоне плохого самочувствия в целом.
Но эти признаки могут свидетельствовать и о других болезнях, поэтому прежде, чем заниматься самолечением, обратитесь к аллергологу, дерматологу.
Индивидуальная непереносимость никеля или железа, проявляющаяся в виде сыпи, может иметь генетическое происхождение. Ослабление иммунитета также может спровоцировать аллергическую реакцию, если в организме уже накопилась высокая доза аллергенов.
Возраст человека никак не влияет на вероятность развития аллергии, а вот проживание в больших промышленных городах является фактором риска.
Источником аллергенов может быть пища, одежда, аксессуары, бижутерия, косметика, предметы быта, стоматологические коронки, брекеты.
При аллергии на металлы лечение должно начаться с исключения всех возможных аллергенов. Лечение аллергии обычно симптоматическое, направленное на уменьшение болезненных реакций, снятие раздражения.
Медикаментозное лечение заключается в приеме десенсибилизирующих, антигистаминных препаратов, кортикостероидов, противовоспалительных мазей, кремов («Полькортолон», «Пдвантан»), которые нужно наносить согласно рецепту очень тонким слоем. Местное лечение проводится не более 7-и дней.
Для вывода из организма токсинов, солей металлов эффективны биодобавки с натуральными травами («Фитосорбовит-плюс»), которые нужно принимать 2-3 недели. Гомеопатический препарат «Лимфомиозот» тоже помогает организму бороться с проявлениями аллергии, при этом он безвреден даже для детей.
Программа лечения подбирается аллергологом индивидуально.
Старайтесь не носить одежду и аксессуары с металлическими элементами из никеля, железа или исключайте их непосредственное взаимодействие с 
Не пользуйтесь косметикой – декоративная косметика, особенно тени для век, брасматики, зачастую содержит примеси никеля. К тому же веки, глаза – зона повышенной чувствительности.
Укрепляйте иммунитет (делайте гимнастику, устраивайте прогулки на свежем воздухе, постепенно закаливайте организм).
Не употребляйте консервы, грибы, спаржу, помидоры, лук, шпинат, салат, сельдь, некоторые морепродукты (устрицы), какао, чай зеленый, арахис, маргарин, морковь, овсяные хлопья, фасоль.
В то же время молоко, сыр (но не плавленый), другие кисломолочные продукты, мясо, рыба (но не копченая), картофель абсолютно безопасны для людей, страдающих от аллергии на металл.
Показана также правильная диета, включающая много свежих не аллергенных овощей, фруктов.
Какие последствия могут быть после прибывания на огороде
Развитие аллергической реакции на холодную погоду.
Как может возникнуть аллергия из — за нервов.
источник
Современное общество постоянно развивается, благодаря чему для человечества характерна постоянная спешка и суета. У людей нет времени на решение мелких проблем, таких как поломка застежек на одежде, ремней часов и прочего, поэтому вещи создаются из наиболее прочного материала – железа. Именно поэтому аллергия возникшая на железо доставляет дискомфорт такому количеству людей.
Стоит отметить, что такую аллергию можно разделить на два вида:
- Контактный дерматит, то есть аллергия на прикосновения металлических предметов к телу;
- Аллергия на препараты железа, то есть на лекарства для улучшения крови, содержащие элементы железа.
Причины обоих видов аллергий может быть обусловлена как аллергией на само железо, так и на примеси в его составе.
Контактный дерматит от железа начинается следующим образом: засчет частого контакта с кожей, аллергенные вещества постепенно начинают проникать внутрь эпидермиса, далее в кровь, а затем начинается воздействие на химический состав клеток.
К основным причинам появления аллергии на железо можно отнести:
- Активность аллергена;
- Возраст (данная аллергия более распространена у людей старших возрастов, это обусловлено тем, что с возрастом в организме человека накапливается все больше аллергена);
- Чрезмерная чувствительность к определенным видам металла.
Симптоматика контактного дерматита и аллергии на препараты железа являются практически одинаковыми, так как вызваны одним и тем же аллергеном. Поэтому даже знание признаков аллергии на железо не должно остановить вас от похода к врачу: без вмешательства специалиста можно не только не облегчить свое состояние, но и усугубить его.
Симптомы аллергии на железо:
- Кожные высыпания. Для контактного дерматита характерны сыпь, шелушение кожи, образование корки в тех местах, где аллерген долгое время соприкасался с кожей. Аллергия же на препараты металла может проявляться по-разному. Например, чрезмерная реакция на никель, который попал в организм с пищей, проявляется в виде сыпи в области половых органов и заднего прохода;
- В случае аллергии на хирургически помещенные в тело металлические предметы, например, зубные имплантаты или металлические стержни, которые вставляют при серьезных переломах костей, в этих местах будет заметно воспаление, а также организм начнет отторжение данных предметов.
Стоит отметить, что многие люди путают аллергию на препараты железа и побочные эффекты на них.
Чтобы лучше разбираться в проблеме мы перечислим признаки побочных эффектов на препараты, которые возникают при неправильном приеме или дозировке лекарств:
- Тяжесть и боль в желудке;
- Проблемы со стулом;
- Вздутие живота, колики, повышенное газообразование;
- Тошнота, рвота;
- Ухудшение аппетита;
- Металлический привкус во рту.
Еще раз повторяем, что вышеперечисленные симптомы не имеют никакого отношения к появлению аллергии.
Лучшим средством диагностики контактного дерматита является кожная проба. Суть ее заключается в следующем: на коже делается небольшой разрез, куда специалист «капает» немного аллергена. Со временем если вы аллергик, то на месте исследования должны проявиться симптомы аллергической реакции.
Для проверки аллергии на препараты железа лучше всего подходит исследование крови, ведь именно в ней будет лучше всего заметна реакция организма на данный аллерген.
Для рекомендаций лечения обязательно следует обратиться к врачу.
После консультации со специалистом вы можете использовать некоторые народные рецепты для облегчения симптомов:
источник
При железодефицитной анемии больным необходимы препараты с содержанием железа, в том числе Феррум Лек. Один из важных вопросов, возникающих в связи с лечением — может ли развиться аллергическая реакция на препарат и его аналоги, и как ее распознать.
Феррум Лек представляет собой препарат с содержанием железа в особых формах — гидроксида с декстраном или гидроксид полимальтозат (в зависимости от формы выпуска). Это вещества, которые наиболее приближены к биологическому соединению микроэлемента, содержавшегося в крови.
Благодаря этому он хорошо абсорбируется и усваивается организмом, быстро устраняет недостаток микроэлемента, его симптомы и предотвращает последствия патологии.
Чаще всего больным назначают железо в форме таблеток — инъекции используются тогда, когда нужно быстро повысить уровень микроэлемента в крови.
Средство выпускается в форме таблеток, жевательных или для перорального приема, сиропа, раствора для введения внутривенно или внутримышечно в ампулах. Особенности абсорбции и действия препаратов зависят от способа их введения (орально или посредством уколов) — концентрация активного вещества достигает пика в течение 3-7 дней, период полувыведения составляет 3-4 суток.
В число показаний к применению лекарства входят заболевания и патологические состояния, связанные с недостатком железа в организме:
- железодефицитная анемия;
- снижение гемоглобина при беременности;
- низкая концентрация железа, связанная с массивной кровопотерей, нарушением всасываемости микроэлемента, неправильным питанием, приемом лекарственных препаратов и т.д.
При терапии Феррум Лек наблюдается снижение клинических признаков вышеперечисленных заболеваний, а также улучшение клинических показателей крови.
Дозировка, длительность и особенности лечения зависят от выраженности анемии и определяются врачом в индивидуальном порядке. Детям препарат обычно назначают в виде сиропа, взрослым — в форме жевательных таблеток.
Препараты для приема внутрь (сироп, таблетки) лучше пить только во время или после еды, чтобы избежать тошноты и снижения аппетита.
Курс лечения при железодефицитной анемии в среднем длится от 1 до 5 месяцев, причем принимать лекарство нужно на протяжении нескольких недель после нормализации показателей гемоглобина в крови.
Людям со склонностью к железодефицитным состояниям рекомендуется время от времени проходить профилактическое лечение Феррум Лек.
В число противопоказаний к применению Феррум Лек входят следующие заболевания и патологии:
- гиперчувствительность к составляющим препарата;
- анемические состояния, вызванные другими факторами, а не недостаточной концентрацией железа в крови;
- болезни, связанные с переизбытком микроэлемента в организме;
- нарушения процесса включения железа в гемоглобин;
Принимать Феррум Лек можно только при установленных показаниях и после подтверждения патологического состояния больного клиническими анализами. Прием препаратов с содержанием железа без рекомендации врача может вызвать накопление микроэлемента в организме и серьезные осложнения.
Беременность не является противопоказаниями для применения Феррум Лек — действующее вещество не оказывает тератогенного воздействия на плод. Снижение гемоглобина часто наблюдается у женщин в период вынашивания ребенка, что может негативно сказаться на состоянии развивающегося организма. Препарат в виде сиропа и таблеток часто рекомендуют беременным для профилактики осложнений, связанных с железодефицитной анемией.
Жидкую форму для инъекций назначается беременным только по жизненно важным показаниям в случаях, когда ожидаемая польза для здоровья женщины превышает риск для ребенка.
Феррум Лек чаще всего хорошо переносится организмом, но в некоторых случаях возможны побочные эффекты со стороны разных органов и систем. При приеме препарата внутрь у больных возможны нарушения пищеварительной функции — чувство тяжести, ощущение переполнения желудка, тошнота и изменение аппетита, запоры и поносы.
Окрашивание каловых масс в темный цвет при приеме железосодержащих лекарств считается нормой и связано с выведением лишнего железа из организма.
Введение раствора внутримышечно или внутривенно может сопровождаться повышением артериального давления, болями в суставах, лихорадкой, головокружением, ухудшением общего самочувствия.
В большинстве случаев побочные эффекты, связанные с приемом Феррум Лек, являются слабовыраженными, и возникают при несоблюдении инструкции, дозировки и условий введения. При развитии серьезных симптомов и сильном ухудшении состояния необходимо немедленно прекратить прием препарата и обратиться к врачу.
При приеме сиропа и таблеток передозировка действующего вещества практически невозможна, так как оно не присутствует в желудочно-кишечном тракте в свободной форме. При введении слишком большого количества препарата внутривенно или внутримышечно возможно чрезмерное накопление железа в тканях и развитие опасного состояния гемосидероза.
Для устранения симптомов передозировки и улучшения состояния больного используется лекарство Дефероксамин, которое вводят внутривенно в условиях стационара. Гемодиализ при передозировке железом не проводится.
Аллергия на препарат железа Феррум Лек — одно из серьезных противопоказаний к терапии. Это серьезное состояние, которое может вызвать осложнения вплоть до летального исхода. При приеме средства внутрь аллергия, как правило, проявляется кожными высыпаниями и зудом, нарушениями пищеварительной функции, лихорадкой.
Аллергические реакции на введение Феррум Лек возможны даже в том случае, если ранее у пациента не наблюдалось подобных проявлений.
В случае внутривенного и внутримышечного введения лекарства аллергические реакции могут выражаться отеками Квинке и анафилактическим шоком, что влечет за собой опасность для здоровья больного. Чтобы исключить вероятность неприятных последствий, пациент должен на протяжении 30 минут после процедуры находиться под наблюдением врача.
В группу риска по развитию аллергии на Феррум Лек входят люди со следующими заболеваниями:
- бронхиальная астма;
- экзема, атопический дерматит;
- аллергические реакции на другие железосодержащие препараты;
- болезнь Крона;
- прогрессирующий хронический полиартрит;
- пониженная способность организма связывать железо;
- недостаток фолиевой кислоты.
При слабых аллергических реакциях достаточно принять антигистаминный препарат, а серьезные состояния (отек Квинке, анафилактический шок) требуют сердечно-легочных реанимационных мероприятий.
Феррум Лек — не единственный железосодержащий препарат, использующийся при лечении анемических состояний и снижения гемоглобина. Существует множество аналогов, которые отличаются составом и биологической формой железа, а также стоимостью и особенностями применения.
| Препарат | Действующее вещество | Производитель | Сколько стоит (руб.) |
| Декстрафер | Железа оксид декстрановый комплекс | Здоровье, ФК, ООО, Украина | 1860 |
| Ликферр 100 | Полигидрат оксида железа (III) | Самруд Фармасьютикалз, Индия | 1500 |
| Мальтофер | Железа (ІІІ) гидроксид полимальтозный комплекс | Вифор (Интернешнл) Инк., Швейцария | 505 |
| Сорбифер Дурулес | Железа (ІІ) сульфат безводный, кислота аскорбиновая | Эгис, Фармацевтический завод, ЗАО, Венгрия | 360 |
| Фероксид | Железа (ІІІ) гидроксид сахарозный комплекс | Хелп С.А. для «М. Биотек», Греция/Великобритания | 1600 |
| Ферромед | Железа (III) гидроксид полимальтозата | Мед-интерпласт, Республика Беларусь | 440 |
| Ферропол | Железа (III) гидроксид полимальтозат | Медана Фарма, Польша | 600 |
Так как аналоги Феррум Лек содержат микроэлемент в разных формах, при необходимости замены одного препарата другим нужно проконсультироваться с врачом.
Феррум Лек — эффективный и доступный железосодержащий препарат, который часто используется для лечения состояний, связанных с недостатком микроэлемента в организме. Как и любые другие лекарства, он может вызывать побочные эффекты, в том числе аллергические реакции разной тяжести. В тяжелых случаях прием средства может вызвать анафилактический шок, который влечет за собой прямую угрозу для жизни больного.
Чтобы снизить вероятность нежелательных реакций организма, Феррум Лек и другие препараты с содержанием железа необходимо принимать только по показаниям врача — анемии и других патологиях, подтвержденных клиническими анализами. Перед приемом нужно ознакомиться с инструкцией по применению и противопоказаниями, а также строго соблюдать дозировку, длительность приема и другие показания врача.
источник
Приём обычных препаратов железа практически всегда сопровождается побочными эффектами. Именно поэтому врачи рекомендуют начинать лечение с одной таблетки или капсулы, повышая дозу до полной в течение нескольких дней.
Иногда, при выраженной побочной реакции со стороны ЖКТ, железосодержащие средства принимают во время еды. Препараты железа в таблетках и драже не следует разжёвывать, а жидкие лекарственные формы (сиропы, растворы для приёма внутрь) лучше применять через трубочку во избежание окрашивания зубов в чёрный цвет. После приёма препаратов железа рекомендуется прополоскать полость рта, почистить зубы.
Избежать побочных эффектов, столь распространённых при усвоении железа, а именно: изжоги, раздражения кишечника, окрашивания слизистой оболочки и эмали зубов, позволяет приём липосомного железа. Это обусловлено тем, что железо заключено в специальную капсулу, и не контактирует со слизистыми.
Эффективность терапии оценивается на 9-12 день лечения с помощью подсчёта числа ретикулоцитов и сопоставления их с исходным уровнем. Уровень гемоглобина обычно повышается к концу третьей недели терапии, а содержание эритроцитов — через 5-8 недель лечения. Тем не менее, улучшение показателей крови не означает, что в организме восстановлен запас железа. После нормализации уровня гемоглобина следует продлить приём минерала на 1-2 месяца с уменьшением суточной дозы наполовину или в три раза.
Выделяют две группы ферросодержащих средств: ионные и неионные. В состав ионных препаратов может входить двух или трёхвалентное железо. Большинство ионных средств являются солевыми (сульфатные и хлоридные соли) и полисахаридными (глюконатные, фумаратные комбинации) соединениями двухвалентного железа. Хуже всего усваивается железо при употреблении его хлоридных соедине
Применение препаратов железа часто является обязательным при лечении железодефицитной анемии. Это позволяет нормализовать картину крови и увеличить содержание гемоглобина в эритроцитах. Не менее важно насыщение железом внутренних депо организма, что служит профилактикой рецидива анемии.
Но иногда люди отказываются от дальнейшего приема железосодержащих препаратов из-за появления ряда дискомфортных ощущений. Они нередко считают это аллергией на железо. И первостепенной задачей для лечащего врача становится определение истинной причины появления таких симптомов.
При парентеральном (внутримышечном или внутривенном) введении препаратов железа могут появиться приливы, головная боль, неприятные ощущения в теле, сердцебиение, небольшое снижение артериального давления. В месте инъекции иногда отмечается болезненность, отек, уплотнения тканей или признаки воспаления венозной стенки.
На самом деле все эти симптомы не являются признаками аллергии. Они относятся к побочным эффектам железосодержащих средств. Их появление не представляет опасности для жизни, хотя и причиняет человеку явный дискомфорт. Даже выраженные побочные явления требуют не прекращения лечения, а лишь коррекции дозы или смены железосодержащего препарата.
Настоящая аллергия на железо во время противоанемической терапии – достаточно серьезное состояние. Чаще всего она проявляется в форме кожных высыпаний, зуда, мелкопапулезной (пупырчатой) сыпи. Возможно также развитие крапивницы, отека Квинке, лихорадки и анафилактического шока. О любых подобных проявлениях необходимо обязательно информировать лечащего врача.
Аллергия может быть обусловлена гиперчувствительностью как к основному
На данной странице собраны наиболее популярные посты и комментарии наших пользователей по теме «Аллергия на препараты железа». Это поможет вам быстро получить ответ на вопрос, также вы можете принять участие в обсуждении.
Девы, а кто-то есть из вас аллергики с аллергией на препараты железа (сорбифер, феррум лек, ферритаб)? как выходите из положения? ситуация такая. в 30 недель гемоглобин 100. чувствую себя уже очень плохо. 3 выше препарата дали реакцию сильную. подозреваю реакцию не на действующее вещество, а надобавки к препаратам. в феррум лек и в ферритабе красители и ароматизаторы. надеялась на сорбифер, но.
у меня давно стоит диагноз анемия. я много препаратов переменила. сейчас после болезни и обильных женских упали все показатели по крови. врач гематолог назначила американский препарат Виталайн эссенциальное железо. он очень быстро поднимает уровень гемоглобина и пр. показателей и легко усваивается. можно заказать через инет. единственное цена немаленькая, но там большой объем и после родов при таких посадах гемоглобина оно вам пригодится.
Гулять на свежем воздухе, высыпаться, есть отварную говядину, гранат, сырую свеклу на мелкой терке за полчаса до завтрака (салат делала свекла+чуть тертой морковки+чуть капусты+сбрызгивала лимонным соком)-но чуть чуть, этот салат запоры убирает. Или салат: тертая свекла+изюм+чернослив+грецкий орех.
Анют ищи может у кого-нибудь уже есть на подоконниках свежая зелень. У сына был немного низковат, а как стала добавлять в абсолютно все (за исключением каш) зелень — петрушка, лук, укроп — так сразу на 5 пунктов поднялся. Это тебе как добавка к тому что написали выше + печень ешь
Девочки, подскажите у кого нибудь была аллергия на препарат железа? Меня всю обсыпало и жутко чешется((( Пила ТОТЕМА, грешу на нее. Пью супрастин, активированный уголь и Эссенсиа
Железо необходимо человеческому организму. Оно является составным компонентом всех клеток, а также участвует во многих клеточных процессах. Например, железо (как часть белка гемоглобина) транспортирует кислород из легких ко всем органам. Пониженный гемоглобин свидетельствует об анемии. Анемия — это состояние, характеризующееся отсутствием достаточного количества здоровых красных кровяных телец. Эритроциты транспортируют кислород к тканям. Существует несколько видов анемии.
Здоровые эритроциты вырабатываются костным мозгом. Органы тела, например, селезенка, удаляют “старые” клетки крови. Железо является ключевым компонентом красных кровяных клеток. Без него кровь не сможет эффективно переносить кислород. Человек обычно получает железо через пищу, а также иногда повторно использует железо из “старых” эритроцитов.
Железосодержащие препараты (чаще всего сульфат железа) повышают его запасы в организме. Если пациент не может принимать препараты в виде капсул, таблеток, драже (перорально), возможно, потребуются внутривенные инъекции (парентеральная терапия).
Гематокрит возвращается в норму уже через 2 месяца терапии. Но, как правило, гематологи назначают чуть более длительные курсы от 6 до 12 месяцев для возмещения дефицита железа в костном мозге.
Наиболее экономичным и эффективным медицинским средством для лечения этого вида анемии является пероральное введение солей железа. Сульфат железа получил наиболее частое применение. Лекарства на основе карбонильного железа чаще используются во время беременности.
Парентеральная терапия применяется у пациентов, которые не в состоянии принимать железо перорально. А также у больных, не отреагировавших на оральные препараты. Это довольно дорог
Одним из микроэлементов, необходимых для нормальной жизнедеятельности организма человека, является железо. Оно имеется в составе белков (миоглобина, гемоглобина и др.), различных ферментов. Функциями железа является связывание кислорода и транспортировка его к органам и тканям, воздействие на метаболизм витаминов группы В, участие в процессах кроветворения.
Организм человека в определенные периоды испытывает повышенную потребность в железе – такими периодами являются период роста, менструации, беременность.
При недостаточном поступлении железа в организм с продуктами питания, а также при некоторых заболеваниях (таких как острые и хронические кровопотери, инвазии паразитов, хроническая диарея, затрудняющая всасывание металла в кишечнике) и после проведенной операции по удалению желудка – гастрэктомии, организм испытывает недостаток железа – развивается железодефицитная анемия. О симптомах данного заболевания мы говорить не будем, поскольку эта тема уже освещена в одной из статей на нашем сайте. Поговорим же о лечении, а именно: рассмотрим группу препаратов, составляющих основу терапии железодефицитной анемии – препараты железа.
Итак, железо в лекарственных препаратах содержится в разных формах – двух- и трехвалентной. Препараты двухвалентного железа всасываются и усваиваются организмом гораздо лучше, чем их трехвалентные аналоги. Препараты двухвалентного железа применяются, как правило, перорально, а трехвалентного – путем внутривенных инъекций.
Чтобы железосодержащий препарат как можно лучше всосался в пищеварительном тракте, необходимо, чтобы в желудке имелось некоторое количество свободной соляной кислоты. Из этого вытекает необходимость назначения одновременно с препаратом железа желудочного сока в случае недостаточной секреторной фун
Здравствуйте, уважаемые гости и постоянные посетители сайта! В прошлых статьях мы рассматривали местную аллергическую реакцию на металл. А теперь хочу рассказать вам о таком редком, но реальном, заболевании, как аллергия на железо пищевого характера.
Как ее можно заработать? Очень просто: принимая препараты, в которых содержится данный микроэлемент. В каких случаях назначаются такие препараты и чем опасна непереносимость железа? Если вам интересны ответы, то найти их вы сможете тут.
Как говорилось выше, зачастую люди обращаются к врачам с такой проблемой, как аллергия на препараты железа. Они могут потребоваться человеку при анемии. Анемия — это нарушение всасывания микроэлемента, которое приводит к его дефициту. Пациентам с анемией назначаются специальные медикаменты, такие как:
Все они направлены на восполнение недостатка вышесказанного вещества в человеческом организме. Назначить их могут при беременности, а также для лечения анемии у деток и взрослых.
Следует отметить, что непереносимость данного вещества может появиться не только из-за железосодержащих лекарств, но и из-за индивидуальной предрасположенности.
Этот микроэлемент присутствует в изобилии в нашем мире. Его мы получаем с овощами и другими продуктами, которыми питаемся. К сожалению, этот микроэлемент плохо усваивается организмом.
Примерно столько же выводится в ходе обменных процессов. Для здорового человека этот процесс совершенно нормален. Но у некоторых всасывание элемента по определенным причинам нарушается.
В вышеперечисленных случаях может развиться пищевая непереносимость. Как ее определить? Конечно же, по характерным симптомам, описанным в следующе
Аллергия на железо очень дорого обходится тем людям, которые имеют к ней предрасположенность. Чаще всего она встречается у лиц, которые в силу своей профессиональной деятельности вынуждены непосредственно сталкиваться с железными изделиями или их составляющими. Источники утверждают, что у взрослых людей планеты, болезнь имеет такую же распространенность, как например, реакция на пыльцу или пищу.
Многие причины аллергозов связаны с химическим составом железа. К тому же сам металл представляет собой сплав, с какими-либо примесями. Аллергия на железо относится к реакциям замедленного типа. Контактируя долго с кожным покровом, аллергенные вещества постепенно проникают в подкожную клетчатку, затем в кровяное русло, воздействуя тем самым на химический состав клеток. У детей, аллергические процессы могут быть связаны с наследственной предрасположенностью. Провоцирующим фактором может стать и индивидуальная непереносимость.
Как правило, симптомы начинают проявляться на вторые или третьи сутки после контактирования с аллергенносодержащим предметом. Признаки локализуются в тех местах, где кожа соприкасается с аллергеном, например, застежки бюстгальтер, ремня, в ушах от сережек, на пальцах от колец, в области декольте от бижутерии и т. д.
Самым эффективным методом диагностики при данных симптомах считается кожная проба. Но так как во время ее проведения могут возникнуть резкие, мгновенные вспышки аллергической реакции, некоторым пациентам предлагают сдать анализ крови из вены для изучения активации лимфоцитов.
Хоть изделия из сплава железа присутствуют повсеместно, профилактику предостережения аллергическому заболеванию проводить можно и нужно. Фанатам украшений придется перейти на золотые изделия. При аллергии на железо, в бытовых условиях следует покрыть все аллергенные предметы пр
источник
Лекарственные препараты, применяемые для лечения различных заболеваний, нередко становятся причиной тяжелых осложнений. Это может быть связано как с особенностями фармакологических свойств самого лекарства, так и с ответной реакцией организма на введение химического соединения. В настоящее время список лекарственных препаратов, способных вызвать у больных побочные эффекты, практически совпадает с фармакопеей. Чем чаще встречаются побочные реакции на лечение определенными фармакологическими препаратами, тем отчетливее видны между ними причинно-следственные отношения. Выявить редкие побочные эффекты очень сложно, поэтому они либо остаются нераспознанными, либо на установление такой связи уходят годы (например, апластическая анемия после лечения левомицетином). Частота осложнений, вызванных приемом лекарств, является величиной весьма условной и колеблется от 2–3 % у амбулаторных пациентов до 10–15 % у стационарных больных (Д.Р. Лоуренс и П.Н. Бенитт, 1991; D. Vervoloet и соавт., 1999; P. Demoly и соавт., 2001; F. Fiszenon-Albala и соавт., 2003).
Повышению частоты осложнений способствуют количество одновременно назначаемых препаратов, сопутствующие болезни (в том числе печени и почек), индивидуальные особенности биотрансформации лекарств в организме и ряд других причин. При снижении активности ферментов микросомальной системы печени, метаболизирующей многие лекарства, возрастает количество побочных эффектов. У «слабых окислителей» за счет снижения скорости биотрансформации и выведения препарата происходит кумуляция лекарства, что ведет к усилению его действия в связи с передозировкой (С.Б. Середенин, 2000).
Побочные эффекты лекарственных средств обычно делят на 2 группы: первые закономерно возникают при увеличении дозы или сроков введения фармакологического препарата (изменение электролитного баланса и остеопороз у больных пузырчаткой в процессе лечения массивными дозами кортикостероидов; ретинопатия у больных красной волчанкой, длительно получающих противомалярийные препараты). Вторая группа побочных эффектов обусловлена необычными ответными реакциями организма на введение лекарства. Причиной таких реакций могут быть как врожденные, так и приобретенные особенности организма. Наиболее частые случаи — реакции, основанные на взаимодействии лекарственного препарата с антителами или сенсибилизированными лимфоцитами (Д.Р. Лоуренс и П.Н. Бенитт, 1991).
Аллергические реакции имеют ряд особенностей, отличающих их от других видов побочных эффектов:
— отсутствие связи с фармакологическими свойствами препарата (разные препараты могут вызывать одинаковые симптомы или один и тот же медикамент — разные);
— реакция возникает после предшествующего периода сенсибилизации, но не раньше 6–7 дней применения препарата, если нет перекрестной гиперчувствительности;
— независимость силы ответной реакции от дозы введенного лекарства: даже незначительное количество вещества (несколько микрограммов) может вызвать тяжелую аллергическую реакцию.
Большинство лекарственных препаратов — достаточно простые (по сравнению с белками) химические вещества с небольшой молекулярной массой, неполные аллергены (гаптены). Конъюгация и тем самым превращение в полный антиген осуществляется обычно путем образования необратимой химической связи фармакологического препарата или его метаболита с белком. Нередко именно метаболиты лекарств более значимы для организма, чем первичная структура препарата. Таким образом, для развития лекарственной аллергии необходимы по крайней мере 3 этапа:
1) превращение препарата в форму, способную реагировать с белками;
2) конъюгация гаптена с белком, в результате чего образуется полноценный антиген;
3) иммунная реакция организма на этот комплекс, ставший чужеродным.
Патогенетические механизмы, лежащие в основе самых различных по клинике аллергических реакций, можно свести к 4 основным типам (Л. Йегер, 1990; Д.Р. Лоуренс, П.Н. Бенитт, 1991).
Тип I. Аллергическая реакция немедленного типа, опосредуемая через IgE, при которой повторное попадание в организм аллергена (конъюгат лекарственного вещества или его метаболита с белком) активирует фиксированные на клетках антитела, что ведет к высвобождению биологически активных веществ. Клинически проявляется крапивницей, отеком Квинке, анафилактическим шоком или бронхоспазмом.
Тип II. Комплементопосредованная цитотоксичность, или антителозависимая клеточная цитотоксичность. Организм перестает воспринимать собственный белок, образующий комплекс с лекарством или его метаболитом, из-за чего к нему, как к чужеродному, образуются антитела, активирующие лизис клеток или их фагоцитоз. Клинически обычно проявляется гемолитической анемией или тромбоцитопенией.
Тип III. Иммунные комплексы из антигена и антитела активируют комплемент и миграцию нейтрофилов. Циркулирующие комплексы, оседая на стенках кровеносных сосудов малого диаметра, повреждают их, что ведет к высвобождению различных активных веществ, в том числе лизосомальных ферментов. Клинически проявляется сывороточной болезнью, васкулитом, гломерулонефритом, крапивницей, тромбоцитопенией, агранулоцитозом.
Тип IV. Реакция замедленного типа, реализуемая клеточными иммунными механизмами с участием CD4+ и CD8+. Сенсибилизированные Т-клетки продуцируют различные цитокины, запускающие воспалительную реакцию. Проявляется лекарственными кореподобными сыпями, контактным дерматитом.
Реакции на лекарственные вещества не всегда легко классифицировать, так как в их патогенезе могут одновременно участвовать разные типы гиперчувствительности.
Аллергическая реакция может быть:
— немедленной (через IgE, от секунд) в виде крапивницы, шока, бронхоспазма, сосудистого отека;
— ускоренной (через IgE, от 2 до 48 ч) в виде крапивницы;
— замедленной (Т-клетки) — контактный дерматит;
— типа сывороточной болезни (иммунные комплексы), развивается через 8–10 дней после введения аллергена.
Время появления ответной реакции на фармакологическое средство варьирует от 1 до 21 дня и зависит от предшествующих контактов с этим препаратом (или со сходной химической структурой при перекрестной аллергии). Ранняя реакция — через 1–3 сут. от начала лечения, поздняя — чаще на 9-е сутки у несенсибилизированных субъектов. Реакция на пенициллин иногда наблюдается через 2 нед. и более после прекращения его введения. Лекарственные препараты могут вызывать аллергические реакции при самых разнообразных путях их поступления в организм: через рот, при внутривенном, внутримышечном, подкожном, вагинальном, уретральном введении или при аппликации на кожу. Возникновение реакции после вдыхания мельчайших частиц лекарственных веществ нередко наблюдается на их производстве или в лечебных учреждениях. Чаще других причиной аллергических реакций являются антибиотики, затем идут производные пиразолона (анальгин, амидопирин, бутадион), сульфаниламидные препараты, барбитураты. Реже — витамины В1, В6, В12, фолиевая кислота. Развитие сенсибилизации возможно практически к любому лекарственному веществу, включая кортикостероиды и антигистаминные препараты, причем способность индуцировать иммунный ответ возрастает по мере увеличения молекулярной массы.
Поражения кожи, вызванные сенсибилизацией к лекарствам, встречаются наиболее часто. В дерматологии их обычно обозначают термином «токсидермия» (или «токсикодермия»), введенным Ядассоном в 1905 г. для заболеваний кожи, вызванных воздействием на нее химических веществ, поступивших внутрь организма. Несмотря на то что в основе кожных проявлений значительно чаще лежат не токсические, а аллергические механизмы, столетняя традиция называть их лекарственными токсидермиями укрепилась и до сих пор сохраняется. Пищевые токсидермии встречаются реже — в 10–12 % от всех их видов. Причиной является либо сам продукт, либо вещество, образующееся при его длительном хранении или кулинарной обработке. Следует иметь в виду, что иногда токсидермии, развившиеся после употребления пищевого продукта (мясо, молоко), на самом деле являются аллергической реакцией на антибиотики, которые добавляли в корм животным для более быстрого увеличения массы тела или лечения.
Клинические проявления лекарственной аллергии отличаются большим разнообразием и представлены на коже почти всеми мономорфными морфологическими элементами: пятнистыми, папулезными, уртикарными, везикулезными, буллезными, пустулезными, узловатыми. Реже наблюдаются полиморфные пятнисто-папулезные, пятнисто-везикулезные, везикуло-буллезные и другие сочетанные высыпания (В.И. Самцов, 1999).
Пятнистые токсидермии в виде эритематозных, пигментных или геморрагических (пурпурозных) элементов встречаются чаще других и обычно локализуются на туловище, лице, конечностя. В крупных кожных складках (паховые, подмышечные, под молочными железами) сыпь сливается. Элементы ярко-красные, более или менее многочисленные, точечные или более крупные, изолированные или сливающиеся в крупные очаги, вплоть до эритродермии. Поверхность гладкая или шелушащаяся. Иногда центр растущего пятна становится бледнее периферии, тогда элементы приобретают вид колец. Часто отмечается зуд различной интенсивности. Одновременно можно наблюдать инъекцию склер, слезотечение, нарушения со стороны желудочно-кишечного тракта и даже умеренную лихорадку. Высыпания появляются через различное время после приема лекарства, иногда очень короткое, если к данному фармакологическому средству ранее развилась гиперчувствительность. Элементы высыпают сразу или постепенно, толчками, достигая своего максимального развития в течение 2–3 дней, и через несколько дней исчезают, не оставляя следов. При поражении ладоней и подошв наступает полное отторжение рогового слоя. Пятнис-
тые эритематозные и геморрагические элементы, сходные с таковыми при скарлатине, встречаются реже. Процесс длится достаточно долго и заканчивается пластинчатым шелушением. Наиболее частой причиной этого вида лекарственных сыпей являются ампициллин, амоксициллин, пенициллин, цефалоспорины.
Пигментная токсидермия начинается с появления слабо выраженных эритематозных пятен, локализующихся преимущественно на коже лица, шеи, разгибательных поверхностях верхних конечностей. Затем на фоне эритемы появляются отрубевидное шелушение, сетчатая пигментация и фолликулярный кератоз. Пятна приобретают более насыщенный цвет, клинически напоминая картину меланоза Риля. Такие высыпания возникают после применения пенициллина, сульфаниламидов, аспирина, антипирина, левамизола, метотрексата, противозачаточных средств.
Фиксированная эритема проявляется одним или несколькими крупными ярко-красными пятнами, достигающими в диаметре 10 см. В процессе инволюции цвет становится синюшно-багровым, возможны формирование бляшки и пузыря в центре, а после стихания воспалительных явлений — гиперпигментация, коричневое пятно с аспидным или фиолетовым оттенком. В таком виде пятна сохраняются длительное время, постепенно бледнея, но после приема лекарства, вызвавшего аллергическую реакцию, процесс рецидивирует на прежнем месте. Характерная локализация — половые органы, слизистая рта, а также кожа других участков. Причиной развития фиксированной эритемы являлись сульфаниламиды, тетрациклин, метронидазол, барбитураты, антигистаминные препараты, анальгин, амидопирин, хинин, йод (E. Ozkaya-Bayazit, 2003).
Эритема 9-го дня получила название из-за сроков своего появления после приема медикаментов, хотя на самом деле эти сроки варьируют от 2 (если больной принимал этот препарат ранее) до 20 дней. Клинически характеризуется крупными эритематозными пятнами, а также общими явлениями в виде недомогания, повышения температуры, суставных и головных болей.
Причиной высыпаний по типу аллергического васкулита, в виде геморрагических пурпурозных пятен, является повышенная проницаемость сосудов, механизмы которой связаны с циркулирующими иммунными комплексами. Высыпания появляются одновременно или в течение нескольких дней, на неизмененной или отечной коже, чаще симметрично на нижних конечностях, но не исключаются и другие участки кожного покрова.
Известны случаи возникновения пурпуры после приема антипирина, салицилатов, белладонны, хинина, эрготамина. Кроме того, причиной возникновения пурпурозных высыпаний способны стать и другие факторы: интоксикация, переутомление, инфекционные болезни, кахексия, болезни желудочно-кишечного тракта, ревматизм, введение антитоксических сывороток, укус ядовитых змей и др.
Папулезная токсидермия проявляется в виде диссеминированных милиарных и лентикулярных папул, а также полигональных папул, напоминающих красный плоский лишай. Папулезные лекарственные высыпания наблюдали после применения стрептомицина, ПАСК, тетрациклина, витамина В1, антидиабетических сульфопрепаратов.
Узловатая токсидермия является весьма редкой нозологической формой, которая клинически проявляется образованием болезненных островоспалительных узлов, слегка возвышающихся над уровнем кожи. Такие высыпания, сходные с узловатой эритемой, могут вызвать сульфаниламиды, метотрексат, гризеофульвин, циклофосфан.
Буллезная токсидермия в виде крупных пузырей, локализующихся преимущественно в складках кожи и на шее, может возникнуть после приема антибиотиков, сульфаниламидов, барбитуратов, йода. Образующиеся после вскрытия пузырей вегетирующие эрозии клинически сходны с элементами при вегетирующей пузырчатке.
Везикулезная токсидермия, вызываемая теми же препаратами, может ограничиваться поражением только ладоней и подошв, имитируя дисгидроз, но высыпания способны занимать значительные пространства кожного покрова, вплоть до эритродермии с обильным мокнутием и последующим крупнопластинчатым шелушением.
Пустулезная токсидермия обычно наблюдается при использовании галогенных препаратов (йод, бром, фтор, хлор). Так как важным путем выведения галогенов из организма являются сальные железы, то и локализация угревых элементов имеет тропизм к участкам кожного покрова, богатым этими железами: лицо, грудь, межлопаточная область. Йодистые угри — мелкие и обильные, бромистые крупнее. Причиной пустулезной токсидермии также могут быть витамины В6 и В12, азатиоприн, барбитураты, изониазид.
Крапивница и отек Квинке относятся к аллергическим реакциям немедленного типа. Крапивница проявляется быстро возникающими и быстро исчезающими волдырями, отек Квинке — отеком кожи, подкожной клетчатки, значительным увеличением в объеме губ, языка. Больные ощущают зуд или жжение ладоней и подошв, онемение языка, давящую боль за грудиной, сердцебиение, слабость. При угрозе развития анафилактического шока — бронхоспазм, тошнота, рвота, понос, артралгии.
Механизм аллергических реакций обычно опосредуется IgE, но возможна активация комплемента иммунными комплексами и дегрануляция тучных клеток фрагментами комплемента С3а и С5а. По
первому варианту так протекают реакции, запускаемые антибиотиками, особенно пенициллинового ряда; по второму — при введении иммуноглобулинов, а также пенициллина. Если механизм реализуется через IgE, то крапивница у ранее сенсибилизированного больного проявляется в течение нескольких минут после введения этого препарата. При реализации через иммунокомплексные механизмы аллергические реакции проявляются через 12–36 ч у сенсибилизированных больных. Сенсибилизация обычно развивается в сроки от 7 до 21 дня, так что крапивница наблюдается как во время лечения, так и после отмены препарата, ответственного за развитие гиперчувствительности.
Препараты, вызывающие крапивницу, отек Квинке и анафилактический шок, относятся к разным группам, включающим антибиотики (пенициллин, бензилпенициллин, феноксиметилпенициллин, ампициллин, амоксициллин, цефалоспорины), цитостатики (фторурацил, блеомицин, даунорубицин), иммуномодуляторы и вакцины (иммуноглобулин, лошадиная сыворотка, левамизол), антиаритмические средства (амиодарон).
Токсический эпидермальный некролиз (синдром Лайелла) — тяжелейшая разновидность токсидермии, в патогенезе которой важную роль играют аутоиммунные механизмы. Причиной чаще являются сульфаниламидные препараты, особенно пролонгированного действия. Реже — антибиотики (пенициллин, стрептомицин, тетрациклин, олеандомицин) и производные пиразолона (амидопирин, бутадион, антипирин, метамизол). Единичные случаи развития эпидермального некролиза описаны после инъекций g-глобулина и противостолбнячной сыворотки, а также при использовании в пищу недоброкачественных продуктов.
Заболевание начинается внезапно, через несколько часов или дней после приема лекарственного средства. На коже появляются эритематозные или уртикарные элементы, затем почти одновременно на них возникают крупные пузыри, при надавливании на которые их площадь увеличивается, вплоть до размеров ладони взрослого человека. Буллезные элементы могут локализовываться и на слизистых рта, носа, конъюнктиве, половых органов, напоминая синдром Стивенса – Джонсона. Общее состояние на этой начальной фазе болезни остается относительно удовлетворительным, но отмечаются общая слабость, артралгии, диарея. В течение 2–5 дней тяжесть клинических проявлений быстро нарастает, температура повышается до 38–39 °C, больные находятся в прострации, почти в коматозном состоянии. На коже появляются новые элементы в виде болезненных гиперемических или более темных, почти коричневых пятен. Размер их варьирует от точечных геморрагических элементов до крупных бляшек. Наиболее характерную клиническую картину дает основной симптом эпидермального некролиза — массивное отслоение эпидермиса. Симптом Никольского положительный. На больших пространствах кожного покрова отслоившийся эпидермис сначала держится в виде сморщенной пленки, затем легко смещается, оставляя болезненные, кровоточащие эрозии. Эпидермис отслаивается не одновременно на всей поверхности кожного покрова, а отдельными участками, соседствуя с коричневыми пятнистыми элементами. При нарастании тяжести клинической картины и общего самочувствия летальный исход наступает в течение нескольких дней (3–5) после начала заболевания, хотя описаны случаи выздоровления.
Псевдоаллергические реакции имитируют аллергию, но иммунологические механизмы при этом не задействованы. Освобождение медиаторов из тучных клеток, базофилов и других клеток-мишеней происходит неспецифическим путем.
Проявляются чаще всего следующим образом:
— как острая недостаточность кровообращения, вплоть до полной картины шока (анафилактоидные реакции);
— на дыхательном тракте — от ринита до тяжелого астматического приступа;
— на коже — чаще в виде крапивницы.
Кроме того, в виде гемолитических реакций, нефритов, гепатитов и др.
Наиболее частыми причинами псевдоаллергических реакций, возникающих без предшествующего периода сенсибилизации, являются рентгеноконтрастные вещества, кровезаменители (декстран), g-глобулин. У женщин реакции на рентгеноконтрастные вещества встречаются в 20 раз чаще, чем у мужчин (D. Lang, 1995).
Диагноз лекарственной аллергии далеко не всегда прост, в связи с чем тщательно собранный анамнез приобретает особое значение. Отмечал ли пациент сходные симптомы ранее, после приема каких-либо лекарств? Какие профессиональные факторы могли стать причиной такой реакции? С чем сам больной связывает свое заболевание? Многие больные не считают медикаментами те средства, которые они принимают длительное время (капли в нос или глаза, контрацептивы). В перечень лекарств могут не войти препараты, прием которых закончился 1–2 нед. тому назад. Также следует иметь в виду возможность перекрестной аллергической реакции: некоторые диуретики (фуросемид, тиазид) — с сульфаниламидами; пенициллин — с полусинтетическими антибиотиками, отличающимися от исходного препарата боковыми цепями (M. Atanaskov, M. Markov, 2003).
Аллергические тесты имеют ограниченную достоверность: истинным аллергеном часто является неизвестный метаболит, а не нативный препарат. Тест может указать на наличие аллергии, если его принцип адекватен иммунному механизму. Например, внутрикожный тест непригоден для обнаружения цитотоксических антител. Непосредственно после аллергической реакции тест может быть отрицательным (истощение антител?), а затем титр нарастает. Тесты могут быть как ложноотрицательными, так и ложноположительными: например, после курса лечения пенициллином часто выявляют гемагглютинирующие антитела без признаков гемолитического процесса. Провокационные пробы с лекарственными средствами связаны с опасностью тяжелых аллергических реакций, так как летальные реакции возможны от самых незначительных доз подозреваемого препарата. Подъязычные, внутрикожные, внутримышечные тесты с постепенным повышением дозы лекарства должны проводиться врачом-аллергологом только в условиях стационара (W. Aberer и соавт., 2003). Kожные тесты служат исключительно для обнаружения аллергии замедленного типа. Достоверность их низка из-за того, что причиной развившейся гиперчувствительности нередко является не сам препарат, а его метаболиты.
Лабораторные тесты (реакция дегрануляции базофилов, гемагглютинация (агглютинация сывороткой больного эритроцитов, нагруженных аллергеном), обнаружение преципитинов, иммуноглобулины IgE, IgG, IgM, торможение миграции лейкоцитов, реакция бласттрансформации лимфоцитов и др.) могут быть как ложноположительными, так и ложноотрицательными. Лабораторная диагностика осложняется еще и тем, что антигенспецифические IgE можно определять только к нескольким видам медикаментов: антибиотикам, инсулину и некоторым другим высокомолекулярным соединениям. При этом отсутствие специфических IgE к препарату не исключает возникновения аллергической реакции на его введение.
Подтверждением диагноза лекарственной токсидермии служит ее ослабление или исчезновение после прекращения приема подозреваемого лекарства. Этот признак также имеет относительную ценность, так как кожные высыпания могут сохраняться длительное время и после отмены препарата.
Дифференциальная диагностика из-за полиморфизма лекарственных сыпей проводится со многими дерматозами и рядом инфекционных заболеваний — с корью, скарлатиной, краснухой, ветряной оспой.
Розеолоподобная токсидермия отличается от розеолезных сифилидов наличием зуда и шелушения. От розового лишая Жибера — отсутствием «материнского пятна», овальных пятнистых высыпаний в виде медальонов, обильными высыпаниями на лице и конечностях, связью с приемом лекарственного средства. От болезни кошачьих царапин (фелиноза) — отсутствием характерного регионарного лимфаденита. От пятнистого псориаза — отсутствием триады в виде симптомов стеаринового пятна, терминальной пленки и кровяной росы. Папулезную токсидермию дифференцируют от красного плоского лишая, псориаза, псориазоформного сифилида.
Дисгидротическая (везикулезная) токсидермия, особенно локализованная на кистях, клинически не отличается от эпидермофитидов при эпидермофитии стоп, от аллергического дерматита или экземы. Лишь исключение этих заболеваний и установление связи с предшествующим приемом лекарственных препаратов поможет в постановке правильного диагноза.
Буллезная токсидермия может быть похожа на многоформную экссудативную эритему. Однако преимущественная локализация на кистях и стопах, отсутствие указаний на предшествующий прием лекарств, возникновение высыпаний на фоне простудного заболевания, сезонный характер рецидивов свидетельствуют в пользу многоформной экссудативной эритемы.
Лечение следует начинать с отмены лекарств — возможной причины патологического процесса. Больному назначается щадящая диета, обильное питье, энтеросорбенты (энтеросорбент СКН по 10 г 3 раза в сутки или карболонг по 5–10 г 3 раза в сутки в промежутках между приемами пищи или лечебных средств; полифепан в виде гранул или пасты по 1 столовой ложке 3–4 раза в день). При нормальном артериальном давлении можно назначить средства, усиливающие
диурез, если у врача имеется уверенность, что препараты из группы тиазидов (гидрохлортиазид) или фуросемид не были причиной аллергической реакции или не вызовут перекрестную аллергию. Внутрь — антигистаминные препараты, внутримышечно вводят 10% раствор глюконата кальция по 10 мл ежедневно или чередуя с 30% раствором тиосульфата натрия по 10 мл внутривенно. Полезны внутривенные введения гемодеза или реополиглюкина. При наличии общих явлений (повышение температуры тела, артралгии, затруднения дыхания) — кортикостероиды внутрь или парентерально. Дозы зависят от тяжести клинических проявлений, но не менее 30–35 мг в сутки в пересчете на преднизолон.
При первых признаках анафилактического шока вводят подкожно или внутримышечно 0,3–0,5 мл 0,1% раствора адреналина (шприц с адреналином иметь наготове!). В тяжелых случаях — адреналин внутривенно медленно в изотоническом растворе глюкозы или в физиологическом растворе. Эуфиллин внутривенно 5–10 мл 2,4% раствора (0,24–0,48 г) в 10–20 мл 20–40% раствора глюкозы медленно в течение 4–6 мин или в 500 мл 5% раствора глюкозы капельно в течение 2 ч. Преднизолон 60 мг на 1 л раствора внутривенно.
При подозрении на возможность аллергической реакции следует избегать парентерального введения, особенно внутривенного.
Лечение токсического эпидермолиза направлено на поддержание водного, электролитного и белкового баланса в условиях реанимационного отделения. Внутривенно вводят до 2 л жидкости в сутки: реополиглюкин или гемодез, плазму, альбумин, физраствор, 100–200 мл 1% раствора хлорида кальция, анаболические стероиды. Дозы глюкокортикоидов достигают 1000 мг преднизолона в сутки, назначают сердечные препараты, гепарин подкожно 100–200 ЕД/кг ежедневно.
Больной должен находиться под согревающим каркасом. Необходимо 2–3 раза в сутки менять нательное и постельное белье на стерильное, обрабатывать слизистые (фурациллин, перманганат калия, цинковые капли), смазывать эрозии водными растворами анилиновых красителей. Прогноз зависит от времени начала госпитализации и адекватного лечения.
источник
 возникнуть язвы на деснах, во рту на фоне плохого самочувствия в целом.
возникнуть язвы на деснах, во рту на фоне плохого самочувствия в целом.










