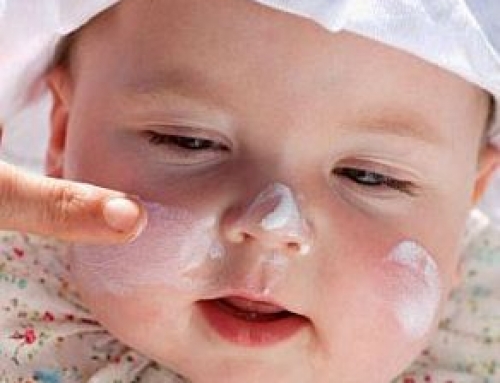
Чем кожный покров тоньше и чувствительнее, тем больше возникает дерматологических проблем. В некоторых случаях сыпь на лице у ребенка 1 месяц представляет опасность для здоровья младенца. Однако самые распространенные высыпания в этот период совершенно безвредны и проходят самостоятельно. Очень важно для родителей научиться отличать опасные виды сыпи, знать о различных вариантах лечения, чтобы ребенок чувствовал себя комфортнее, лучше спал, был спокойнее в часы бодрствования.
Дети чрезвычайно восприимчивы к высыпаниям на лице и на других частях тела. Основные причины заключаются в повышенной чувствительности кожи к внешним и внутренним факторам, недостаточном развитии иммунной системы. Пятнистая или папулезная сыпь на лице у месячного ребенка почти с одинаковой частотой возникает зимой и летом, появляется сразу после рождения или через несколько недель. Любые высыпания на щеках крохи могут показаться родителям опасной ситуацией, но не следует торопиться с лечением неонатальных угрей и физиологической эритемы, которые проходят самостоятельно.
Развитие сыпи вызывают гормональные изменения, происходящие в крохотном теле после рождения. Образуется детское акне или неонатальная угревая сыпь. Милиумы у новорожденных представляют собой небольшие белые или желтоватые узелки на носу, на лбу и щеках.
Влияют на появление красной сыпи на лице у месячного ребенка средства для гигиенического ухода, чрезмерное потение и продукты в рационе матери. Вероятные причины — токсическая эритема, потница, крапивница. Герпетические пузырьки на коже детей первых месяцев жизни образуются редко. Младенцы грудного возраста чаще подвержены грибковой инфекции, атопическому дерматиту. Именно эти высыпания доставляют беспокойство, вызывают зуд и ухудшение общего состояния ребенка.
На лице детей от 0 до 3 месяцев возникают маленькие красные папулы, белые или желтоватые пузырьки. Прыщики молочного цвета — милиумы — напоминают по виду просяные зернышки. Они присутствуют при рождении или образуется в течение первой недели жизни. Каждый бугорок содержит в полости под пленкой эпидермиса кожное сало вперемешку с кератином. Милиумы обычно появляются на лице и плечах, не воспаляются, исчезают после 2–3 недель.
Угри образуются на лбу, на носу и на щечках у месячного ребенка, а также на волосистой части головы. Безобидная сыпь обнаруживается почти у 20–50% новорожденных; чаще у мальчиков, чем у девочек. Появление высыпания вызвано накоплением кожного сала и кератина в эпидермисе новорожденного. Происходит этот процесс под влиянием гормонов матери, поступивших через плаценту в дородовой период.
Поры кожи у новорожденных детей и грудных младенцев не полностью сформированы, легко закупориваются в случае избыточной активности сальных желез. Неонатальные угри проходят в течение 4–6 недель. Еще одной причиной образования этого типа сыпи является прием матерью некоторых лекарственных препаратов во время грудного вскармливания. Аллергические реакции в первые месяцы жизни наблюдаются редко.
Обычно милиумы и угри образуются у детей сразу после рождения в течение нескольких недель. Если появляется у 2 месячного ребенка сыпь на лице, то необходимо проконсультироваться с врачом. Случается, что высыпания гормонального происхождения сохраняются до 1 года. При тяжелых формах угревой сыпи у младенцев педиатры назначают прием медикаментозных средств внутрь. Обязательным является правильный уход за детской кожей, регулярное очищение лица ребенка и других частей тела от загрязнений, избытков кожного жира.
Родителям следует подобрать гигиеническую косметику из натуральных ингредиентов, специально разработанную для нежной детской кожи. Белье и одежда для младенца должны быть изготовлены их мягких, натуральных тканей. Необходимо избегать обычных стиральных порошков, стирать детские вещи специальными моющими средствами. Содержание пораженного участка кожи чистым и сухим гарантирует быстрое избавление от сыпи.
Усугубляет акне новорожденных контакт с молоком, рвотными массами, слюной младенца. Жидкости и твердые частицы закупоривают поры, химические вещества раздражают кожу. Следует с большой осторожностью применять какие-либо масла, кремы и мази для ухода за пораженными областями тела. Если высыпания сохраняются в 3–4 месяца, или состояние кожи ухудшается с течением времени, то желательно проконсультироваться с детским дерматологом.
Новорожденный в первые часы и дни жизни попадает в совершенно иную среду, чем та, в которой он находился в течение 38–40 недель. Если ребенку месяц, то у него часто наблюдается покраснение тела вследствие расширения поверхностных кровеносных сосудов и по другим причинам. Педиатры считают эритему новорожденных, сопровождающую процесс адаптации организма к новым условиям, физиологическим процессом. Такой вид сыпи не требует лечения, проходит самостоятельно через 3–10 дней. Обычно в этот период от раздражения и шелушения применяются ванночки с раствором марганцовки розового цвета, настоем череды.
Причины токсической формы эритемы новорожденных:
- лечение матери какими-либо медикаментозными средствами;
- эндокринные и метаболические нарушения;
- наследственная предрасположенность;
- токсикоз в период беременности;
- токсины в организме матери;
- внутриутробная инфекция;
- гипоксия плода.
К признакам токсической эритемы относится появление красных пятен по всему телу ребенка. В центре каждого образования на коже находятся желтоватые папулы или пузырьки. Сыпь, как правило, сопровождается слабым или умеренным зудом, отечностью, повышением температуры, поэтому ребенок ведет себя беспокойно.
Помогут быстрому очищению кожи и нормализации состояния ребенка ежедневные купания в настое ромашки, череды или шалфея. Рекомендуется во время смены подгузника устраивать непродолжительные воздушные ванны. Важно не допускать перегревания и потения младенца.
Ребенку в возрасте 1 месяц можно давать антигистаминный препарат «Фенистил» в виде капель. Также для облегчения зуда на кожу наносят мази, рекомендованные педиатром. Кормящей грудью матери рекомендуется соблюдать гипоаллергенную диету.
источник
Организм малыша адаптируется к жизни в новых условиях в течение нескольких недель. В результате этого процесса возникают различные кожные высыпания аллергического характера, которые не доставляют младенцу беспокойств. Через некоторое время они сами проходят.
Но не всегда мелкая сыпь является безвредной, иногда требуется своевременное лечение. Медицинские сотрудники, которые ходят на патронаж, могут вовремя выявить проблемную сыпь на лице у новорожденного ребенка в 1 месяц и назначить требуемое лечение.
В интернете можно найти много фото сыпи у детей в месяц. Выглядит она примерно одинаково, поэтому необходимо разбираться в причине ее появления для понимания целесообразности лечения.
Вот основные причины, почему может появиться сыпь у новорожденного на лице и голове:
- гормональная нестабильность в силу резкого изменения внешней среды. Такая сыпь не заразная и проходит со временем сама;
- незрелые сальные железы тоже не опасны. Такие высыпания носят желтоватый или белый окрас;
- неправильный уход за кожей новорожденного тоже может вызвать покраснения и сыпь в виде потницы из-за чрезмерного количества влаги;
- аллергия на продукты, которые ест мать, подгузники, косметику и многое другое;
- акклиматизация;
- инфекция.
Лечение сыпи требуется в последнем случае. В остальных она проходит самостоятельно при исключении раздражающего фактора или по истечение некоторого времени.
Смотреть фото с пояснениями в интернете можно, но лучше обратиться к врачу, если сыпь не проходит неделю.
Специалисты выделяют несколько видов высыпаний, а именно:
- Милум. Имеется у каждого второго ребенка. Причиной появления считается незрелость сальных желез. Имеет белый или желтоватый цвет. Может быть на лице и шее ребенка, но лечение ее не требуется.
- Акне имеет красный цвет или бесцветна. Не вызывает у ребенка неприятных ощущений и проходит самостоятельно за пару недель. Появляется из-за изменения гормонального фона.
- Мелкоточечная сыпь в виде раздражений появляется из-за срыгиваний и большом выделении слюны. Проходит сама при удалении фактора воздействия. То есть, необходимо постоянно вытирать рот младенцу.
- Себорейный дерматит похож на жирные и плотные точки, которые проходят к окончанию первого года жизни.
- Потница появляется при перегреве. Создав младенцу нормальную и комфортную температуру, проблема решается.
- Крапивница является аллергической сыпью. Может проходить с температурой и без нее. Появляется из-за неправильного питания матери, некачественной одежды, неподходящего подгузника и так далее.
- Атопические дерматит или экзема – это красная сыпь на лице, которая вызывает у младенца зуд. Чаще всего появляется в результате реакции на белок яйца в материнском молоке.
- Импетиго. Это очень заразное заболевание, безопасное для взрослых. Лечение сводится к применению антибактериальных средств.
- Корь, ветряная оспа, скарлатина, краснуха и другие кожные заболевания.
Не зависимо от вида высыпаний, родителям не стоит самостоятельно назначать препараты для лечения. Это может быть опасно для жизни и здоровья малыша. Отвечать за назначение лекарства может только педиатр.
В первую очередь необходимо проконсультироваться с врачом. Даже если все проходит на улице и есть подозрение, что это потница, лучше не рисковать. Сделав осмотр, врач определит степень риска и скажет о целесообразности проведения лечения.
Чаще всего будут общие рекомендации, которые сводятся к следующему:
- Два раза в день умывать младенца кипяченой водой.
- Купать в слабом растворе марганцовки или травяном настое.
- Используйте отвар ромашки или череды, чтобы протирать лицо малыша.
- Следите, чтобы вещи, с которыми ребенок имеет контакт, были чистыми.
- Обязательно делайте ежедневную уборку в комнате ребенка и проветривайте ее.
- Каждый день меняйте постельное белье и не забывайте проглаживать его. Термальная обработка позволит обеззаразить ткань.
- Старайтесь избегать людных мест и мойте руки перед тем, как подойти к ребенку, придя с улицы. Иммунная система младенца ослаблена, поэтому любые бактерии могут вызвать заболевание.
- Надевайте подгузники только на сухую кожу.
Если проблема носит вирусный характер, то специалист назначит лечение.
! Категорически запрещено обрабатывать прыщи спиртом, лосьоном и антисептиками, а также выдавливать их и нарушать целостность иными способами. Возможно занесение вируса через рану, в результате чего придется использовать тяжелые для малыша лекарственные средства.
В зависимости от причины возникновения высыпаний, подбирают различные препараты. Вот несколько из них:
- Зеленка при ветряной оспе. Каждый прыщ необходимо обрабатывать 1-3 раза в день.
- При краснухе используется симптоматическая терапия только чтобы снизить уровень проявления болезни, проходит она самостоятельно.
- При кори используют препараты, которые направлены на лечение заболевания. Подборка лекарств осуществляется врачом, исходя из особенностей организма пациента.
- Скарлатина требует использование антибиотиков. Для снижения их негативного воздействия параллельно рекомендуется использовать пробиотики.
Дозировку и лекарственный препарат подбирает врач. Самостоятельное назначение может убить младенца, поэтому при первых признаках вирусной сыпи обращайтесь к педиатру.
Родители должны внимательно следить за состоянием своего ребенка в первые дни и недели его жизни, чтобы понимать, после чего именно появилось высыпание. Это гарантирует быстрое решение проблемы.
В качестве профилактики необходимо:
- Матерям отказаться от продуктов-аллергенов, если их дети находятся на грудном вскармливании.
- Выбирать гипоаллергенные смеси, если младенец находится на искусственном вскармливании.
- Купайте ребенка каждый день и используйте для этого специальные косметические средства.
- Стирайте детское белье детским порошком.
- Старайтесь бывать на улице как можно чаще (но это не значит, что необходимо гулять в +30 и -30).
- Устраивайте малышу воздушные ванны, когда он будет без одежды 7-10 минут. Это укрепит его иммунную систему.
Данные меры защитят ребенка от высыпаний и усилят его иммунитет. Не всегда нужно обращаться к педиатру. Опытные родители могут отличить гормональную сыпь от вирусной. Если у вас нет таких навыков, то лучше перестраховаться.
источник
У грудничков в различных местах, на коже появляются пятнышки, прыщики. Сыпь на лице у новорожденных может быть симптомом заболевания, или – нормальным физиологическим состоянием. В любом случае, лучше всего сразу же проконсультироваться с педиатром.
Сыпь у грудничков обычно проявляется на 2-3 день после рождения. Связанно это с тем, что сальные и потовые железы на коже только развиваются, и происходит их закупорка. В некоторых случаях появления раздражения, прыщиков – являются симптомом опасного заболевания.
Основными причинами, из-за которых могут появиться высыпания на коже головы и шее это:
- потница;
- аллергические проявления;
- угревая сыпь новорожденных;
- инфекционное заболевание;
- гормональные нарушения.
Потница (милиария) – возникает вследствие перегревания организма. При потоотделении, из-за того, что железы только развиваются, происходит их закупорка.
Различают два вида сыпи при потнице:
- кристаллическая (в виде маленьких пузырьков с прозрачным содержимым);
- красная (мелкие, красные папулы).
В первую очередь при потнице высыпания появляются на шее, спине, на груди. На лице милиария проявляется вследствие выраженного гипергидроза (потоотделения). Возникает она из-за перегрева организма и может вызывать у ребёнка зуд.
Сама по себе потница не опасна. Но в случае присоединения к ней пиококковой инфекции могут возникнуть тяжёлые кожные заболевания – везикулопустулёз или абсцесс потовых желёз.
Аллергия. Если на щёчках у малыша появились красные высыпания, это может быть – диатез. Он возникает, как аллергическая реакция у детей находящихся на грудном вскармливании. Поэтому кормящим мамам не рекомендуют употреблять в пищу:
В некоторых случаях аллергия может быть даже на белок молока, гречневую кашу или на продукты, которые обычно не вызывают аллергию.
Важно знать! При подозрении на диатез, грудничка необходимо проконсультировать у аллерголога. Только врач установит точную причину появления сыпи.
Угревая сыпь новорожденных возникает на 2 – 3 неделе после рождения ребёнка. Локализуется на щеках, лбу, носе, реже – на спине и плечах. Представляет собой небольшие папулы, окружённые покрасневшей кожей. По виду высыпания ничем не отличаются от обычных подростковых угрей. Проявляется чаще у мальчиков. Причина появления – гормональные нарушения у матери.
Угревая сыпь новорожденных появляется только у детей находящихся на грудном вскармливании.
Читайте про акне у новорожденных
Инфекционные заболевания. Высыпание на коже лица и шее может быть связано с такими распространёнными детскими инфекционными заболеваниями как:
- корь;
- краснуха;
- ветряная оспа;
- токсическая форма дифтерии;
- скарлатина.
Лечение инфекционных болезней проводиться только под контролем педиатра и инфекциониста.
В первую очередь необходимо проконсультироваться у специалиста. Если высыпания являются симптомом болезни, врач назначит лечение.
При потнице необходимо следить, чтобы ребёнок не перегревался. Для лечения используют мази, которые сушат кожу, присыпки.
- Можно протирать кожу слабым раствором марганцовки;
- Нельзя обрабатывать кожу маслами. Они могут вызывать закупорку желёз и ухудшать состояние ребёнка.
Для лечения угревой сыпи используют противовоспалительные детские мази. Матерям назначают молочно-растительную диету.
При диатезе сразу определяют, какой продукт вызвал аллергическую реакцию. Из рациона матери убирают продукты, вызывающие аллергию. Если сыпь долго не проходит, следует проконсультироваться у аллерголога.
Кромке того, если сыпь естественного происхождения, являющаяся физиологическим состоянием, то рекомендуют:
- Купать ребёнка в отваре ромашки, череды или чистотела. Можно использовать слабый раствор перманганата калия (марганцовки), но он сушит кожу.
- Каждый раз обрабатывать кожу малыша специальными детскими кремами и маслами (противопоказаны при потнице).
- Не допускать перегревания ребёнка.
- После водных процедур кожу ребёнка не вытирают, а промакивают полотенцем.
- Умывать ребёнка только кипячёной водой.
Недопустимо лечить высыпания самостоятельно — обязательно нужна консультация у педиатра!
Если ребёнок на грудном вскармливании, следует отказаться от приёма в пищу продуктов, вызывающих аллергическую реакцию. В рацион новые кушанья следует вводить постепенно. Сразу попробовать в небольшом количестве какой-то один продукт, через время можно покушать что-то другое.
источник
Высыпания могут быть вызваны рядом различных причин, начиная от банальной аллергии и заканчивая инфекционными заболеваниями. Поэтому каждый случай требует индивидуального подхода и определенной схемы лечения. Начинать терапию необходимо только после предварительного обследования и консультации с педиатром или дерматологом. В противном случае ситуация может только ухудшиться и привести к непредсказуемым последствиям.
Рассмотри, что может стать причиной высыпаний на лице и теле у детей.
Акне, гормональная сыпь, милии или цветение — появление на коже лица пустул (небольшие образования размером до 5 мм, внутри которых находится вязкая жидкость желтоватого или белого цвета) у новорожденного в возрасте одного месяца. Впоследствии такие прыщики могут сливаться и даже перемещаться на другие части тела (голову, шею, плечи).
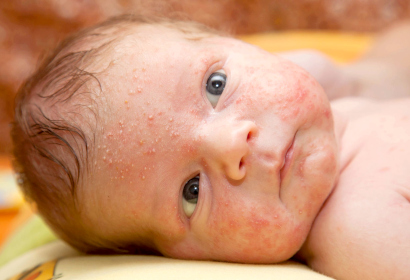
Пустулез сопровождается следующими симптомами:
- на коже лица появляются красноватые прыщики с гнойным содержимым либо красная мелкая сыпь;
- они не беспокоят малыша, поскольку не вызывают боли или зуда.
Лечение пустулеза у новорожденного не требуется, так как в большинстве случаев прыщики самостоятельно проходят в течение 1-2 месяцев (как только материнские гормоны выйдут из организма ребенка).
Ни в коем случае нельзя обрабатывать их кремом, мазью, спиртосодержащим раствором, поскольку они не помогут от их избавления, а только навредят чувствительной коже малыша. Также не поможет строгая диета мамы, если младенец находится на грудном вскармливании.
Прыщики категорически запрещено выдавливать, иначе под кожу могут проникнуть болезнетворные бактерии.
Это патология возникает в результате сбоя в работе потовых желез. При этом к раздраженным участкам кожи могут присоединяться вторичные инфекции, вызывая появление пузырьков и гнойничков.
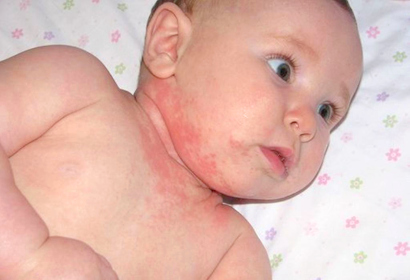
- жара в помещении или на улице (высокая температура способствует излишней выработке пота, что в свою очередь оказывает раздражающее воздействие на кожу младенца);
- одежда, несоответствующая температуре воздуха (некоторые родители, боясь простудить младенца, начинают кутать его в несколько пеленок, надевать много одежды);
- закупорка выводных протоков потовых желез;
- нанесение на кожу различных масел, чрезмерное использование детской косметики;
- недостаточный уход (редкое купание малыша);
- нарушение обменных процессов в организме.
Патология часто возникает у недоношенных детей.
Потница у ребенка характеризуется такими симптомами, как:
- появление на коже, преимущественно на шее, подбородке, затылке, спине, ягодицах, в паху, мелких красноватых прыщиков.
- может наблюдаться шелушение кожи;
- ребенка беспокоит зуд.
Это состояние требует проведения лечебных мероприятий. Если потницу не лечить, то высок риск инфицирования кожи грибками или микробами.
В качестве лечения рекомендуется:
- создать комфортные условия для младенца (оптимальная температура в помещении 22 градуса, минимум одежды на теле в помещении, одевать по погоде).
- протирать пораженную область 3-4 раза в день отварами трав (ромашкой, зверобоем);
- обеспечить воздушные ванны для подсушивания кожи и высыпаний (2-3 раза в день по 15-20 минут);
- смазывать пораженные участки тонким слоем цинковой мази (до 3 раз в день).

Пищевая аллергия у грудничка — естественная реакция иммунной системы в ответ на тот или иной продукт в рационе матери (при грудном вскармливании) или на молочную смесь. Также может возникать на продукты прикорма.
Аллергическая пищевая сыпь характеризуется следующими симптомами:
- на коже лица появляется мелкая розовая, шелушащаяся сыпь, локализирующаяся на щеках, лбу;
- младенца беспокоит зуд;
- могут наблюдаться запор, жидкий стул или кишечные колики.
Лечение пищевой аллергической сыпи состоит из нескольких этапов:
- при грудном вскармливании исключить из рациона матери аллергенный продукт (например, цитрусы, красные овощи, фрукты, кондитерские изделия, мед, молочную продукцию, консервы, пряности, копчености);
- при искусственном вскармливании, рекомендуется перевести ребенка на другую смесь;
- отменить на некоторое время введение продукта, вызвавший аллергическую реакцию;
- выявление аллергена посредством специального анализа (проводится после года);
- для облегчения симптомов назначаются врачом антигистаминный препарат (Диазолин, Кларитин, Супрастин, Зодак, Фенистил).
Контактная аллергия у грудничка вызывается воздействием каких-либо веществ (косметических средств для ухода, гигиены, пыльцы цветущих растений, шерсти домашних животных, пыли, плесени).
Для контактной аллергии характерны такие симптомы, как:
- появление по всему телу красных пятен или прыщиков;
- шелушение, зуд.
Для лечения сыпи необходимо:
- обратиться к врачу и выявить аллерген;
- перестать использовать аллергенную косметику, средства гигиены;
- исключить контакт с растениями, животными;
- назначение антигистаминных препаратов, мазей.
Лекарственная аллергия характеризуется появлением мелкой красной сыпи, зуда. Является побочным эффектом применения препаратов (антибиотиков, лекарственных мазей, кремов, сиропов, поливитаминных комплексов). При прекращении применения их неприятные симптомы бесследно исчезают.
В этом случае требуется замена препарата на безопасный аналог. Маленьким детям не рекомендуется давать сладкие сиропы от температуры, лучше использовать суппозитории.
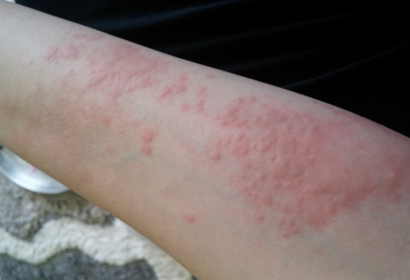
Появление такой реакции возможно при любой форме аллергии (пищевой, контактной, лекарственной).
Высыпания на лице у малыша могут служить одним из симптомов инфекции (розеола, краснуха, корь, ветряная оспа).
Вирусное заболевание, передающееся воздушно-капельным или контактным путем. Причиной ее является вирус герпеса 6 типа, который проникает в кожу или попадает в организм через дыхательные пути. Инкубационный период при этом длится 5-15 дней. Болезнь распространена среди детей до двухлетнего возраста.
Характерные симптомы розеолы
Болезнь начинается с резкого повышения температуры тела до 40 градусов. Также могут наблюдаться насморк, кашель, рвота, понос. Спустя 3 дня температура приходит в норму, но спустя несколько часов появляются мелкие высыпания. Сыпь сначала возникает на лице, животе, груди, а спустя несколько часов распространяется по всему телу. Лимфатические подчелюстные узлы увеличиваются в размере. Высыпания держаться до 4 дней, затем постепенно начинают сходить. После выздоровления в крови у ребенка сохраняются антитела к инфекции, предотвращающие повторного заражения.
Специального лечения от детской розеолы не предусмотрено. Используются лишь жаропонижающие средства (Парацетамол, Нурофен). В некоторых случаях назначают Ацикловир.
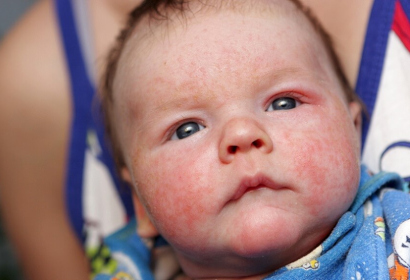
Характерные симптомы краснухи у ребенка:
- появление мелкой сыпи (до 4 мм) на лице, волосистой части головы, шее, за ушами, а затем по всему телу;
- увеличение околоушных, затылочных лимфоузлов;
- повышение температуры тела;
- покраснение слизистой рта.
Благодаря вакцинации краснуха встречается редко. Если заражение произошло, то никакого специального лечения не требуется, так как симптомы самостоятельно проходят в течение 5 дней. Допустимо лишь использование жаропонижающих и антигистаминных препаратов.
После выздоровления в организме вырабатывается стойкий иммунитет.
Это высокозаразное вирусное заболевание, характеризующееся появлением пятнисто-папулезной сыпи на коже, конъюнктивита, повышением температуры тела до 40 градусов, воспалением слизистой рта. Возбудитель болезни — РНК-вирус, который передается от больного ребенка к здоровому во время чихания, кашля. Корь поражает детей в возрасте 2-5 лет. Новорожденные до 3 месяцев защищены иммунитетом, переданный им от матери, переболевшие им ранее.
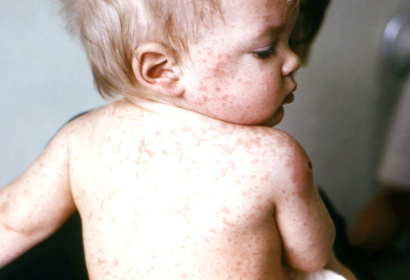
- подъем температуры тела до 40 градусов;
- насморк, чихание, сухой кашель, осиплость голоса;
- конъюнктивит;
- красные пятна на небе;
- появление на 2 день в области маляров на слизистой щек мелких белых пятен, окруженных красноватой каймой;
- на 4 день появление мелкой сыпи на лице, за ушами, шее, затем на туловище, пальцах, сгибах ног, рук, склонной к слиянию.
Препаратов для лечения инфекции не существуют. Ребенку могут быть назначены жаропонижающие, противовоспалительные, отхаркивающие препараты, спазмолитики.
Распространенная и очень заразная вирусная инфекция, передающаяся воздушно-капельным путем. Также заражение ребенка может произойти внутриутробно от матери, которая не болела инфекцией и заразилась ей при беременности. Возбудитель ветряной оспы — Варицелла-зостер.
Ветряная оспа у детей протекает по разному. В большинстве случаев ребенок переносит болезнь легко, его общее состояние не ухудшается и наблюдаются единичные элементы сыпи. Но из-за незрелости иммунитета некоторые малыши тяжело переносят ветряную оспу с повышением температуры тела, многочисленными высыпаниями, сильным зудом, ухудшением самочувствия. Также болезнь протекает тяжело у новорожденных, заразившихся вирусом внутриутробно.
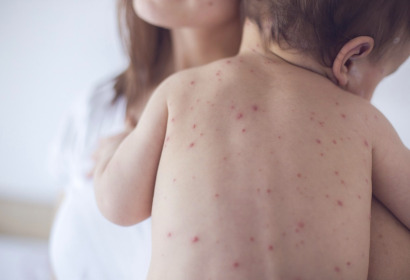
Совместно с появлением сыпи у ребенка ухудшается общее состояние, он становится капризным, отказывается от еды, наблюдается повышение температуры тела до 38 градусов.
Лечение ветряной оспы легкой степени не требуется. Ребенку назначают жаропонижающие, антигистаминные препараты. При тяжелом течении лечение проводят в стационаре, где применяют препараты, оказывающие губительное влияние на вирус.
Важно не допускать расчесывание ребенком сыпи, иначе это чревато инфицированием или образованием рубцов. В этом случае малышам рекомендуется надевать специальные рукавички, а детям постарше — коротко состригать ногти.
Необходимо ежедневно менять постельное белье, избегать перегрева ребенка (это усиливает зуд). Каждый новый прыщик рекомендуется обрабатывать зеленкой. Это делается не для лечения, а чтобы выявлять появление нового пузырька. Ребенок становится не заразным спустя 5 дней после появления последнего прыщика.
После болезни в организме образуется стойкий иммунитет.
Сыпь на лице у ребенка служит серьезным поводом для обращения к врачу. Каждая патология или инфекция имеет разные причины появления и симптомы, поэтому требует специального лечения.
источник
Чем меньше ребенок, тем более чувствителен его организм. Нежная кожа младенца является неким индикатором внешнего проявления внутренних изменений.
Чаще всего это отражается на коже лица, особенно в месячном возрасте, когда на лице появляется сыпь.
Но причин может быть несколько, наиболее важные из которых следующие:
Природа этих высыпаний носит индивидуальный характер, а значит и меры стоит принимать различные.
Если у грудного ребенка в месячном возрасте на лице возникла мелкая сыпь, то это не что иное как неонатальный цефалический пустулез. Это сложное название в народе принято называть «цветением», которое проявляется в виде мелкой сыпи желтого или красного цвета.
Позже кожа у ребенка становится жирной, поры на лице младенца закупориваются и в результате появляется угревая сыпь. А причиной данного процесса является то, что находясь в утробе матери ребенок получает от нее различные гормоны и вещества, которые через месяц после рождения выводятся из организма малыша в виде милий (еще одно название процесса). Цветение длится от 4 недель до 3 месяцев.
Хотя для того, чтобы не произошло воспаление милий (когда вокруг них появляются красные венчики), необходим особый уход за кожей малыша, а именно:
- ежедневное протирание личика ребенка кипяченной водой (в жару можно несколько раз в день);
- регулирование температуры и влажности воздуха в помещении (18-21 градусов и 40-70% соответственно);
- использование противогрибкового крема при чрезмерной жирности кожи, особенно если ребенку это доставляет неудобство, но не более 5 дней и желательно проконсультировавшись с педиатром.
Что делать, если низкий гемоглобин у ребенка в 3 месяца? Опасна ли детская анемия?
Узнайте, как развивать малыша в 7 месяцев, об особенностях режима дня.
В этой статье описывается, как обучать, играть и развивать малыша в 9 месяцев.
Запрещается использовать в качестве обработки и лечения милий: какие-либо спиртовые растворы (например, зеленку, настойка календулы), антигистаминные препараты в любой форме выпуска, антибиотики, гормональные препараты, адсорбенты, раствор марганцовки, присыпки, жирные крема и мази.
Совсем немного времени и «цветение» исчезает, а кожа малыша становится гладкой и чистой.
В месячном возрасте у младенца бывают случаи появления красной сыпи. Причин может две — либо у грудничка потница, либо диатез.
Если покраснение появилось не только на лице, но и на других участках тела, то у ребенка потница.
Возникает она чаще всего от перегревания и при нарушении норм гигиены ухода за грудничком.
На лице потница возникает в том случае, если уже шея покрылась высыпаниями, а локализуется она в области подбородка и ушных раковин.
Потница опасна тем, что к ней легко может присоединиться инфекционная болезнь. Сама по себе эта сыпь часто приносит беспокойство малышу, так как сопровождается зудом.
Обсуждения, что должен уметь ребенок в 10 месяцев, время для прогулок, сна, питания.
Основные причины повышенного слюноотделения у грудников в два месяца, норма или отклонения — http://mamavika.com/razvitie/umeniya/chto-dolzhen-umet-rebenok-v-10-mesyatsev.html
Чтобы избежать возникновения потницы, стоит хорошо проветривать комнату, в жару чаще купать ребенка и протирать складки, делать воздушные ванны, а главное правильно одевать малыша.
Это значит не кутать его чрезмерно и выбирать одежду из натуральных тканей. Но избежать потницы у младенца месячного возраста, особенно в жаркое время года бывает сложно, так как кожа детей очень тонкая.
Поэтому при появлении сыпи в виде красных точек необходимо делать следующие:
- держать кожу ребенка в чистоте;
- использовать присыпки, а не жирные крема;
- делать компрессы или протирания содовым раствором для устранения зуда (1 чайная ложка на стакан теплой кипяченной воды).
Второй причиной красной сыпи является диатез. Не стоит его путать с аллергией, так как диатез не заболевание, а лишь предрасположенность к заболеванию. Чаше всего появления диатеза на лице малыша говорит о его предрасположенности к аллергическим реакциям, пониженной сопротивляемости к инфекциям или ответ на обычные раздражители.
Все это заложено генами и является индивидуальным для каждого ребенка. Такое внешнее проявление на воздействие условий среды проявляется лишь у тех детей, у которых это заложено генами.
Аллергическая реакция может возникнуть у ребенка как следствие нарушения иммунной системы ребенка. До года очень сложно отличить аллергию от диатеза, так как часто после года все признаки могут исчезнуть.
Но если иммунитет ошибочно считает некоторые вещества опасными, то он начинает борьбу с ними ,что и вызывает аллергию даже в месячном возрасте.
Обычно проявляется аллергия на лице ребенка в виде сыпи, шелушения, покраснения, прыщиком и зуда. Аллергия может возникнуть у грудничка на пищу (при любом вскармливании), укусы насекомых и лекарства. А так же вероятен контактный дерматит (от соприкосновения с одеждой).
Для того, чтобы избежать аллергической реакции у ребенка необходимо правильное питание матери при грудном вскармливании, тщательный выбор смеси при искусственном вскармливании, осторожное применение лекарств, избежание укусов насекомых и применение только безопасных моющих средст (детское мыло, детский порошок и др.)
Таким образом, природа высыпаний на лице грудничка может быть самой различной. Выявить причину сыпи легче всего врачу, поэтому прежде чем заняться лечением, лучше обратиться к специалисту.
источник
Внезапно появляющиеся изменения на коже именуют сыпью. Есть множество болезней, при которых она возникает обязательно, еще больше – при которых может быть, а может и не быть.
Если появилась сыпь на шее у грудничка, вероятнее всего, это акне новорожденных или потничка, но иногда причина сыпи гораздо страшнее. Разберемся вместе, когда уже нужно паниковать, а когда еще стоит подождать.
Вопреки расхожему утверждению, что кожа новорожденного абсолютно чистая, практически у каждого появляются те или иные высыпания. Достаточно часто встречается т.н. акне новорожденных или гормональная неонатальная угревая сыпь (в мед.литературе — неонатальный цефалический пустулез).
Проявляется акне на лице грудничка – нос, подбородок, лоб, щеки, очень редко можно встретить на шее и ушах. Это физиологическая прыщевая сыпь, связанная с избыточной концентрацией материнского гормона экстрогена и недостаточно совершенной работой сальных желез новорожденного. Проходит она в течение 2-3 месяцев, иногда сохраняется в течение полугода.
Важно! Неонатальные прыщики появляются исключительно на лице и шее, тогда как другие высыпания, в том числе и аллергические – по всему телу.
Если сомневаетесь, есть 100% способ самому установить диагноз. Осматриваете внимательно ту часть попки, которая закрыта подгузником. Если там нет высыпаний – у грудничка акне, есть – аллергия.
Внешне акне могут иметь разный вид:
- папулы — красноватые уплотнения, возвышающиеся над кожей, но без гнойной крышечки;
- комедоны – закрытая сыпь, напоминает жировики;
- гнойнички – красноватые уплотнения со светлой крышечкой, гноем.
Категорически запрещено сдирать, выдавливать и иным образом травмировать высыпания. Неонатальные прыщики, неважно, будет это сыпь на шее грудничка или личике, пройдут сами. Их не лечат!
Очень часто неонатальное акне путают с потницей. Это следствие нарушения термообмена, когда ребенка одевают не по погоде (сильно укутывают), не купают каждый день, не ухаживают за кожей в целом и складками в частности, в комнате слишком тепло и сухо и т.д.
Высыпания на шее грудничка и всем теле возникает в тех ситуациях, когда ребенок начинает потеть, но поскольку потовые железы еще тоже не достаточно хорошо работают, раздражается кожа.
Потничка бывает нескольких видов:
Чаще всего встречается у грудничков и малышей до полугода. Отдельные прыщики с красным ореолом возникают в местах затрудненной теплоотдачи – складки, пах, подмышки, шея, локтевые и коленные сгибы. Для грудничка такая сыпь, особенно на шее очень болезненна, и нужно сразу же предпринимать меры по ее удалению.
Миниатюрные белесые папулы, сливающиеся в крупные пятна. Появляются на лице, шее, груди, внутренней поверхности бедер. Лопаясь, они быстро подсыхают, остаются небольшие пигментированные участки. Малышу беспокойства не доставляют, не чешутся и не болят. Проходят обычно за 3-4 дня без какого-либо вмешательства.
Чаще его называют мгновенной потничкой новорожденных. Она появляется буквально через пару часов после того, как ребенок вспотел. Папулки небольшие, по цвету не отличаются от кожи, а поверхность слегка шершавая. Как только теплоотдачу отрегулировали, сразу пропадают.
Итак, становится понятно, что тяжелее всего для малыша именно красная потница. Избавиться, а еще лучше не допустить ее помогут следующие действия:
- Ребенок каждый день должен принимать водные процедуры – ванночка с успокаивающим отваром подойдет идеально. После не вытирают, но просушивают полотенцем, уделяя внимание каждой складочке. Можно 2-3 раза в неделю смазывать маслом и обрабатывать присыпкой.
Поскольку очень часто при нарушении гигиены появляется сыпь у грудничка на шее, даже в течение дня, если жарко или душно, можно аккуратно протирать эти складочки, чтоб они были сухими.
- На прогулку не укутывайте так, словно отправляетесь в недельный поход на Камчатку. Ребенок должен быть одет также, как родитель + 1 одежка. Чаще всего это х/б нательный комбинезон.
- В комнате с кроваткой температура должна быть не выше +20°С, при этом нужно обеспечить оптимальную влажность. Кто-то покупает для этого парогенераторы, кто-то ставит чаши с водой. Выбор за вами. Но не забывайте ежедневно делать в комнате влажную уборку и перед сном проветривать ее.
Потницу и опрелости часто путают. Они действительно обе возникают из-за раздражения кожи, но сама природа и последствия отличаются.
Разбираемся, что такое опрелости и причины их образования. Это участки воспаления кожи, длительное время контактирующие с раздражителем. Это пот, моча, кал, остатки воды после купания.
Опрелости появляются при постоянном ношении подгузников, выборе одежды из синтетических материалов, причем может возникнуть, например, только сыпь у малыша на шее, а попка будет чистой.
К появлению опрелостей склонны такие дети:
- у которых диагностирована аллергия, в том числе диатез;
- светлокожие;
- с избыточной массой тела;
- с нарушениями работы эндокринной системы.
При отсутствии лечения опрелости довольно быстро увеличиваются, появляются гнойники, трещины, эрозии. У ребенка ухудшается общее состояние здоровья – на фоне зуда и жжения в месте опрелости появляется температура, вялость, может присоединиться вторичная инфекция.
- пеленочный или контактный дерматит — наблюдается в области ягодиц и внутренней поверхности бедер, связан с некачественным подгузником, длительным ношением, синтетикой и пр.;
- импетиго – кожное заболевание, вызванное стафилококками или стрептококками, иногда их комбинацией;
- экзема – проявляется в виде больших воспалительных очагов на кожном покрове.
Лечение опрелостей зависит от стадии, на которой родители «спохватились».
Если высыпания у новорожденного на шее, красные пятна в складочках только-только появились, можно обойтись нормализацией гигиены.
- ежедневные водные процедуры;
- тщательное удаление воды;
- воздушные ванны после купания, после сна – чем чаще, тем лучше;
- складочки обрабатывают маслом, детским кремом или присыпкой;
- чистые пеленки;
- частая смена подгузника, обязательно сразу же после испражнения.
Если опрелости стали более интенсивными, нужны уже специальные крема и мази:
- Цинковая мазь, Деситин и другие крема на основе цинка;
- Бепантен, Пантенол – обезболивают, подсушивают и ускоряют регенерацию кожи;
Если к опрелостям добавилась кандидозная инфекция, понадобится мазь Клотримазол – противогрибковый препарат (назначает только врач).
Откроем вам страшный секрет: диатез – это не болезнь, и он не лечится. Это собирательный термин, означающий склонность конкретного ребенка к конкретным болезням.
Характерен диатез только для детей (вряд ли вы видели когда-нибудь взрослого, у которого после пары ягод клубники заалели щечки) и зависит его появлению исключительно от генетики и образа жизни окружающий его людей.
Различают следующие виды диатеза:
- экссудативно-катаральный (аллергический) – предрасположенность организма малыша к аллергическим и воспалительным заболеваниям;
- лимфатико-гипопластический – склонность к инфекциям, вызванная снижением функции вилочковой железы или дисфункцией лимфоузлов;
- нервно-артритический – склонность к полноте, сахарному диабету, повышенному давлению и сердцебиению, нервная возбудимость.
Чаще всего диагностируют аллергический дерматит, особенно от рождения и до года. Причем такая сыпь у крохи на шейке, щечках и за ушами встречается настолько часто, что в сознании молодых мамочек диатез и аллергическая сыпь слова-синонимы.
Основная задача родителей в данном случае понять, что именно спровоцировало аллергию и избавить от этого аллергена своего ребенка.
Важно! При постоянном контакте с аллергенами количество переходит в качество. Еще недавно от клубники или бананов у малыша просто краснели щечки, а позднее подростку врач ставит диагноз анемия или бронхиальная астма. Это очень серьезно!
Очень часто причиной появления сыпи на шее грудничка, лице и теле является аллергия. То, что мы видим – это не болезнь, это реакция организма на аллергены. То есть лечение должно касаться не сыпи, но того, что провоцирует ее появление.
Врач в данной ситуации может точно диагностировать аллергическую реакцию, определить с учетом аллергопроб группу аллергенов и дать рекомендации. Но только от родителей зависит, справится малыш или нет.
Можно, конечно, кормящей маме продолжать есть апельсины и сокрушаться, что у грудничка появилась сыпь на шее и щечках, а можно (и нужно!) просто прекратить поедание цитрусовых, и тогда все пройдет.
Аллерген попадает в организм ребенка 3 способами:
- с едой и напитками – в этом случае речь идет о пищевой аллергии;
- при контакте с кожей – контактная;
- с дыханием – респираторная.
Если наверняка не понятна причина аллергии, нужно идти методом исключения.
Помните! Проявления аллергии тесно связаны с перегревом — чем больше ребенок потеет, тем сильнее симптомы дерматита.
При нехватке жидкости уменьшается выведение аллергенов с мочой. В итоге будет не просто высыпания на шее грудничка, но и на всем теле появятся алые пятна и папулы.
В продолжение темы аллергии мы не можем не упомянуть и о таком неприятном заболевании эпидермиса.
- Появление мигрирующих волдырей. Водянистые пузырьки меняют дислокацию в течение суток, иногда сохраняются на одном месте до 48 часов, после чего пропадают и возникают уже на другом участке.
- На второй стадии диагностируется отек Квинке, причем он начинается с лица и груди, а после переходит на дыхательные пути.
- Тяжелая форма – отеки, общая интоксикация. Дети в таких случаях попадают сразу в реанимацию.
Большая опасность крапивницы в сложности диагностики. Именно ее симптомы можно встретить не только при аллергии, хотя это характерно для 80% малышей, но и на фоне сахарного диабета, онкологии и заражения паразитами.
Лечение крапивницы аллергического характера заключается в приеме антигистаминных препаратов, местном обезболивании мазями и исключении аллергенов.
Лечение любых высыпаний должно начинаться с посещения педиатра. Даже если вы на 100% уверены, что сыпь на шее грудничка – потница, и уже приготовили присыпку, именно врач поставит точный диагноз и даст рекомендации.
Обязательно соблюдайте гигиену, ежедневно гуляйте с ребенком, не кутайте его и не пренебрегайте правилами питания соответственно возрасту.
источник
В течение первых недель жизни кожа грудничка подвергается значительным изменениям. Одной из самых распространённых проблем является сыпь на лице у новорожденного в возрасте 1 месяц, основные причины и лечение, которой могут быть разными. Высыпания на лице у ребенка могут быть в виде пятен, красноватых прыщей, пузырей, появляющихся на здоровой коже.
При проявлении кожных высыпаний, ребенка нужно показать врачу, для того чтобы обнаружить точную причину возникновения и сдать соответствующие анализы. Но и родителям рекомендуется обладать определенными знаниями, которые помогут им выявить причину высыпаний. Сыпь на лице у новорожденного в 1 месяц может иметь причины, носящие крайне разнообразный характер:
- Гормональная сыпь. Обычно проявляются в виде маленьких красных прыщей с гнойниками по центру, которые возникают в области щек;
- Потница. Появляется в виде высыпания из красных точек. Причиной возникновения потницы является несоблюдение основных правил личной гигиены малыша;
- Аллергические реакции. Такие реакции проявляются в виде красных пятнышек из-за неправильного режима питания матери в период беременности и кормления грудью. Сильным раздражителем в таком случае выступает белок, находящемся в коровьем молоке;
Большинство из высыпаний носит доброкачественный характер и исчезает в течение определенного промежутка времени. Остальные виды кожной сыпи требуют медицинской диагностики.
Если вы обнаружили сыпь на лице у новорожденного в 1 месяц жизни, что нужно делать в таком случае? Прежде, чем паниковать при виде у младенца пятнышек, нужно понять причину высыпаний и вовремя начать их лечение.
Опрелости – это покраснение кожи на попе, в паху и между ягодицами малыша, возникающие из-за влаги и трения. Поэтому для комфорта ребенка желательно менять подгузник каждые 3-4 часа. На чувствительные места наносить детский нежирный крем или тальк.
Потница – это самая распространённая проблема у малышей, сопровождающаяся зудом и сыпью. Методы борьбы, с потницей могут быть следующими: купание малыша, увлажнение кожи детским лосьоном, регулярное проветривание помещения.
Крапивница – это аллергическая сыпь в виде красных волдырей, проявляющаяся на щеках и подбородке грудничка. Чтобы избежать крапивницы, матери нужно исключить из рациона аллергены: цитрусы, орехи, коровье молоко, рыбу, томаты, морепродукты.
Ветряная оспа – это доброкачественная сыпь в виде красных пузырей с жидкостью внутри. Вылечить ветрянку можно с помощью зеленки, концентрированного раствора марганцовки и желтого риванола.
Если сыпь не проходит или состояние малыша ухудшается – необходимо срочно обратиться к педиатру.
Метод лечения кожной сыпи зависит от причин, вызвавших ее и степени выраженности на коже. Если возникла сыпь на лице у новорожденного в 1 месяц жизни, её лечение может стать длительным процессом. Иногда сыпь проходит сама по себе и, как правило, быстро и безболезненно для грудничка.
Наиболее правильным лечением и профилактикой высыпаний станет элементарное соблюдение правил личной гигиены.
- Необходимо ежедневно купать малыша, желательно с отварами трав: ромашки, череды, шалфея, крапивы, лаванды, можжевельника;
- Рекомендуется подстригать ногти малыша по мере их роста, для того чтобы он не расцарапывал воспалительные места и не заносил инфекцию в ранки;
- В спальне новорождённого нужно поддерживать комфортную температуру воздуха, составляющую 20-22 градуса. При этом в помещении, где находится малыш влажность воздуха должна быть в диапазоне 70-80%;
- Шелушащееся высыпание может стягивать кожу, что доставляет малышу дискомфорт. В таком случае нужно обязательно смазывать кожу увлажняющим кремом, который имеет ранозаживляющее свойство;
- Высыпания с признаками инфекции лечатся антибактериальными и противовирусными препаратами, выписанные врачом;
- Постельное белье малыша необходимо стирать детским гиппоаллергенным порошком;
- Чтобы обезопасить своего малыша, необходимо регулярно посещать педиатра.
Возникнувшая сыпь на лице у новорожденного в 1 месяц жизни, как считает Комаровский – это проявление всевозможных болезней, которые сопровождаются разными высыпаниями на лице малыша. Некоторые из них безвредны, а другие могут быть опасными. Поэтому доктор Комаровский достаточно подробно рассказывает молодым мамам о видах сыпи и действиях, которые они должны принять..
Кожные высыпания – вполне обычное дело у младенцев, однако следует понимать, когда сыпь является признаком определенной болезни. В любом случае появление мелкой сыпи – это повод обязательно проконсультироваться у детского врача, для того чтобы вовремя остановить развитие последующих реакций.
источник
Сыпь может быть следующих типов:
- Физиологическая (неонатальный пустулез, или акне новорожденных). Ее появление связано с гормональными изменениями и указывает на адаптацию детского организма к новым условиям жизни.
- Иммунологическая сыпь – развивается как реакция на воздействие аллергенов, высокой или низкой температуры, а также может появляться в результате трения или недостаточной гигиены.
- Сыпь инфекционного характера.
Его регистрируют примерно у 30% детей. Причиной развития является избыток материнских гормонов и функциональная незрелость сальных желез. Это мелкая сыпь, которая представляет собой появление пустул розовой окраски или гнойничков с белым центром. В основном элементы сыпи появляются на 2 – 3 неделе жизни ребенка и размещаются на лице и голове. Изредка пустулы появляются на шее, спинке или груди. Иногда элементы сыпи настолько мелкие, что визуально незаметны. Их обнаруживают на ощупь. Такой пустулез не является заразным и не требует лечения. Ни в каком случае не следует наносить на область высыпаний гормональные мази, обрабатывать кожу антисептиками, давать ребенку антибиотики или другие лекарства.
Если у грудничка появляются мелкие прыщи розового цвета и зоны гиперемии на щеках (реже на теле), то это может свидетельствовать об аллергической реакции. При грудном вскармливании маме нужно следить за своим рационом и исключить цитрусовые, мед и шоколад, красные фрукты и овощи, а также любые консервы и цельное молоко. При искусственном вскармливании следует поменять смесь.
Может развиваться контактная аллергия. Высыпания появляются в местах контакта с аллергеном и быстро проходят, если устранить влияние аллергена. Наиболее часто аллергические проявления на коже вызывают пищевые продукты, шерсть животных, пыль, различные кремы и лосьоны, подгузники и салфетки с ароматизаторами, а также бытовая химия (например, стиральные порошки и ополаскиватели для белья). Аллергическая сыпь иногда локализуется под глазами. При этом сопутствующими проявлениями являются покраснение глаз, слезотечение и отек век.
Среди иммунологических высыпаний следует назвать лекарственную аллергию, которая развивается в результате приема витаминов, антибиотиков или других групп препаратов, а также крапивницу, которая представляет собой тяжелую форму аллергической реакции. Если высыпание по внешнему виду напоминает ожог крапивой, следует немедленно вызвать скорую помощь. Крапивница может развиваться на действие любого аллергена. Она опасна быстрым развитием отеков век, губ и языка, что может спровоцировать удушье. При развитии отека Квинке у детей также регистрируют сопутствующие менингеальные признаки, возможны рвота и судороги.
Сыпь на подбородке может говорить о чрезмерной чувствительности кожи к раздражениям (особенно при избыточном слюноотделении) или о нарушении баланса влаги при длительном пребывании на морозе или ветре. У новорожденного при чрезмерном перегреве или недостаточной гигиене кожи развивается потница, которая может локализоваться на любом участке тела. Чаще всего поражается кожа на шее и в области естественных складок. У месячного ребенка часто обнаруживают кристаллическую потницу, при которой появляются белые пузырьки, которые могут сливаться и образовывать большие патологические элементы. Такие пузырьки легко разрушаются и вызывают появление зон шелушения.
Как правило, такая сыпь локализуется на верхней половине туловища. Если появляются однородные пузырьки или небольшие узелки, вокруг которых кожа краснеет – это красная потница. При такой форме поражения элементы сыпи не сливаются между собой. Зоны поражения зудят, а при пальпации возникают болевые ощущения. При воздействии влажного и горячего воздуха симптомы ухудшаются.
У детей 1 месяц (чаще в возрасте 1 – 2 недели) иногда диагностируют болезнь Риттера. Это поражение кожи, которое развивается вследствие инфицирования золотистым стафилококком. Оно проявляется появлением вокруг рта покраснения, которое быстро распространяется по всему телу. Эритему обнаруживают в складках кожи, на шее, вокруг пупочной раны, в аногенитальной области. Впоследствии появляются большие пузыри, которые при разрушении оставляют обширные эрозии. Кроме проявлений на коже, у ребенка регистрируют высокую температуру и рвоту. Воспалительный процесс в отдельных случаях переходит на слизистые оболочки.
Стоит отметить, что в области рта сыпь может представлять собой реакцию на раздражение кожи латексной пустышкой. При высыпаниях вокруг носа или рта можно также заподозрить периоральный дерматит. При появлении такого раздражения следует проконсультироваться с педиатром, так как болезнь Риттера осложняется менингитом, отитом, пневмонией, что в сложных случаях может завершиться летальным исходом.
Розеола – вызывается вирусами герпеса, проявляется появлением розовых пятен. Они имеют неровные края и несколько возвышаются над уровнем кожи. Перед появлением высыпания у детей регистрируется трехдневная лихорадка с поднятием температуры до 39 – 40 С. Пятна располагаются сначала на спине и груди, но впоследствии появляется сыпь на лице и руках. Также регистрируют увеличение лимфоузлов за ушами, вялость, плохой аппетит и плаксивость.
Скарлатина – проявляется мелкой сыпью, которая зудит и размещается практически по всему телу. Особо интенсивные высыпания сосредоточены в локтевых сгибах, в паховых складках, а также в подмышечной области. Характерным признаком болезни является бледность носогубного треугольника (участка под носом). Среди других инфекционных заболеваний, которые протекают у детей с высыпаниями, следует назвать краснуху и корь.
Читайте так же и другие статьи про новорожденных
источник