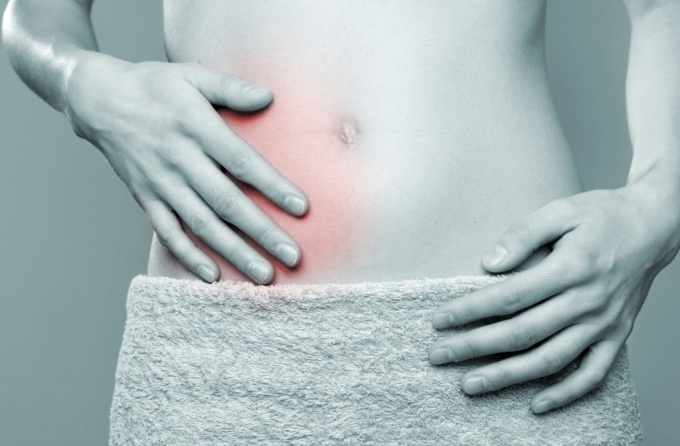
Придаток слепой кишки (аппендикс) каждый год воспаляется у пятерых из 1000 человек. После первых симптомов и диагностики его воспаления (аппендицита) для исключения осложнений выполняют хирургическое удаление (аппендэктомию), особенно в случае острой формы. Отсутствие лечения приводит к воспалению брюшины (перитониту). Состояние тяжелое, требует экстренной медицинской помощи, задержка приводит к печальными последствиям.
Червеобразный отросток слепой кишки расположен справа внизу живота, немного выше паха.
Исследователи предполагают, что изначально придаток слепой кишки выполнял пищеварительную функцию. Но в ходе эволюции приобрел специализацию, поэтому считать его рудиментарным органом не вполне корректно.
Одно время в США ввели практику вырезать отросток слепой кишки всем младенцам, чтобы в дальнейшем исключить его воспаление, другие неприятности. Скоро оказалось, что после удаления аппендикса младенцы хуже усваивают материнское молоко. От хирургического исправления «ошибок природы» пришлось отказаться.
Некоторые ученые полагают, что одна из функций придатка – помогать организму восстанавливать популяцию полезной микрофлоры в кишечнике, особенно после перенесенных заболеваний.
Исследование подтверждает, что придаток содержит небольшое количество лимфоидных клеток, которые аналогичны расположенным в миндалинах. Данный факт позволил выдвинуть предположение, что рудиментарный орган выполняет или потенциально способен к защитной функции в составе иммунной системы.
Высказано предположение, что аппендикс производит гормоны, которые участвуют в перистальтике кишечника.
Также считается, что придаток слепой кишки в ходе развития плода выполняет функции эндокринной железы. По завершении формирования «настоящих» желез данная функция угасает.
Первые признаки неотчетливые – боли во всем животе или возле пупка. Затем болевые ощущения концентрируются справа-внизу. Иногда начинает сразу болеть внизу правого бока.
Болеть может несколько дней или часов. При попытке описать место локализации дискомфортных ощущений хочется совершить круговое движение в области середины живота.
Болезненные ощущения вначале терпимы, развитие воспалительного процесса их усиливает. В определенной стадии боль прекращает гибель клеток в отростке.
В острой форме аппендицит развивается в течение 24-48 часов в направлении к наружной оболочке, затем к тонкой пленке изнутри живота (брюшине). Признак воспаления брюшины – боль локализована в одном месте.
В отсутствие лечения разрыв аппендикса происходит в течение 36 часов.
Аппетит отсутствует, боль в правом боку усиливают изменение положения тела, ходьба, кашель, чихание. Удобней лежать на левом боку. Желание опорожнить кишечник для уменьшения дискомфорта.
Прием слабительных препаратов при признаках аппендицита может стать причиной разрыва придатка.
Воспалительный процесс может сопровождать повышение температуры до 37-38С, но не всегда – симптомы аппендицита в отсутствие повышения температуры не исключают острую форму.
Непроходимость кишечника – причина возможной рвоты, частых позывов в туалет, жидкого стула, сухости и обложености языка.
Данные симптомы наблюдают примерно в половине случаев, в остальных боль слабая или отсутствует. Может болеть в спине. Если боль не проходит несколько часов, обратиться к врачу.
Простейшая домашняя диагностика: несильно надавить на живот справа – брюшная стенка не должна быть напряжена. Ее твердость признак аппендицита. Ослабление давления не должны сопровождать дискомфорт или боль.
Данным способом удобно диагностировать воспаление у маленьких. Если во время сна осторожно надавить на область аппендикса, ребенок не должен просыпаться, его живот остается мягким. Признаки аппендицита – ребенок во сне хватает руку, отводит от больного места, брюшная стенка напряжена.
В обзоре представлены признаки и симптомы у детей до 5 лет, кто перенес аппендэктомию, а также скорость прободнения аппендикса.
У младенцев и маленьких детей боль при аппендиците – причина раздражительности или вялости – может распространяться шире, а не только на правую нижнюю часть живота.
У детей до 2 лет аппендицит почти не встречается. Воспаление вероятно в возрасте от 15 до 30 лет, чаще у мужчин.
Аппендикс более подвержен разрыву у беременных женщин.
Разрыв аппендикса и проникновение инфекции – причины воспаления брюшины. Болит весь живот. Ухудшение состояния требует экстренной медицинской помощи.
Несмотря характерные признаки и симптомы воспаления аппендикса, диагностировать должен врач. В ряде случаев это нетривиальная задача даже для специалиста.
Самостоятельно ставить диагноз аппендицит, особенно в острой форме, тем более заниматься самолечением опасно для жизни.
Наиболее распространена острая форма воспаления придатка слепой кишки.
Хроническая форма встречается редко, примерно в 1,5% случаев, обычно после перенесенной острой формы. У нее несколько разновидностей. Причина хронического аппендицита не всегда ясна, иногда связана с частичной закупоркой просвета. Признаки: острая или тупая боль справа внизу живота, которая может отдавать в сторону пупка.
Другие симптомы хронического аппендицита: общее недомогание, диарея, отечность живота, тошнота, повышение температуры, упадок сил. Признаки могут повторяться, что затрудняет диагностику.
Классификация воспаления аппендикса представлена ниже.
При данной разновидности острой формы, также называемой катаральной, симптомы раздражения брюшины слабые или отсутствуют, что затрудняет диагностику. Болеть может вверху живота. В отсутствие лечения на стенках и в полости придатка скопление гноя, боль опускается ниже.
Врач наблюдает состояние пациента, проводит дополнительные исследования:
- увеличение лейкоцитов – возможный признак аппендицита;
- рентгеновское исследование помогает выявить кусочек фекалий, который закупорил выход придатка – другую причину воспаления;
- ультразвуковое сканирование примерно у половины пациентов помогает определить изменение размера придатка. Если аппендикс не удалось разглядеть, это не подтверждает отсутствие воспаления.
Наиболее точный способ диагностики аппендицита – лапароскопия. Через отверстие в стенке живота вводят оптико-волоконную трубку (миниатюрная видеокамера + источник освещения), чтобы визуально осмотреть воспаленный придаток, другие органы брюшной полости и таза.
Флегмонозная
Признаки: болевые ощущения справа внизу выражены сильнее, температура повышена, пульс учащен, язык сухой и обложенный. При надавливании в месте аппендикса больно, мускулатура брюшной стенки напряжена.
Размер аппендикса увеличен, внутри гной, стенки в язвах, отечность.
Данная разновидность опасна здоровью – через несколько часов напитанный гноем аппендикс может лопнуть, стать причиной перитонита.
Перфоративная
На ранних стадиях данная разновидность схожа с простой. В брюшную полость через отверстия в придатке проникают каловые камни, дурно пахнущее содержимое, причину местного перитонита. В крови токсины, что еще больше ухудшает самочувствие.
Тошнит, язык сухой и обложенный, давление понижено, сердце «частит», живот напряжен, в дыхании не участвует.
Из-за интоксикации организм не всегда правильно реагирует на распространение перитонита на весь живот. Отравление притупляет болевые ощущения, что может улучшить состояние.
Гангренозная
Данная разновидность острой формы аппендицита самая опасная, схожа с флегмонозной, но с более выраженными признаками ухудшения состояния. Клетки аппендикса погибают, поэтому болезненные ощущения ослаблены или отсутствуют.
Сильная интоксикация: бледность лица, ухудшение состояния, сердцебиения с частотой 100 ударов в минуту, озноб. Живот незначительно напряжен, иногда вздут.
Простая разновидность аппендицита после первых признаков развивается в течение 6-12 часов, флегмонозная – 12-24 часов.
Гангренозная – 24-48 часов, после прободнения содержимое придатка изливается в брюшную полость, вызывает гнойное воспаление тканей (абсцесс), заражение крови (сепсис).
Данное осложнение – причина летального исхода в отсутствие экстренной медицинской помощи. Привести к данному осложнению может самостоятельный прием обезболивающих для устранения симптомов аппендицита.
Язвенная болезнь. Аналогичные симптомы ухудшения состояния наблюдают при обострении заболевания, но боль длительно не опускается вправо-вниз. Поэтому при диагностике необходимо учитывать язвенную болезнь.
Гинекологические заболевания. У женщин болит справа в случае кисты правого яичника, воспалительного процесса в органах малого таза, других заболеваниях, при внематочной беременности.
Панкреатит. Признаки острого аппендицита наблюдают при данном заболевании. Отличие – в опоясывающем характере боли.
Холецистит. Приступ воспаления желчного пузыря можно спутать с симптомами воспаления аппендикса – живот справа становится твердым. Чтобы исключить неверный диагноз, врач может поставить с правой стороны живота лед. Но самостоятельно при остром аппендиците запрещено его охлаждать и тем более греть, дождаться врача.
Почечная колика. Признаки воспаления аппендикса можно спутать с заболеванием мочевыводящих путей, камнями или инфекцией в почках, циститом, грыжей.
Инфекционные заболевания. Первые признаки аппендицита легко спутать, особенно неспециалисту, с токсикоинфекцией – отравлению продуктами, которые содержат микроорганизмы и их токсины.
Приступ связан с перекрытием просвета между аппендиксом и слепой кишкой сгустками слизи, каловыми камнями.
Риск воспаления придатка увеличивают частые запоры, кишечные паразиты, инородные или не до конца переваренные частички пищи – семечки, косточки, зернышки, их нередко обнаруживают в удаленных отростках, а также преобладание в ежедневном рационе мяса.
Для очищения кишечника полезно включать в рацион продукты, богатые клетчаткой.
Возможная причина нагноения аппендикса – разрастание изнутри лимфоидной ткани, которая закупоривает отверстие. Иногда свойства ткани изменяются, что приводит к разрыву придатка, инфекция проникает в брюшную полость, вызывает приступ.
Ослабление иммунитета, осложненное заболеваниями верхних дыхательных путей, частыми простудами, кариесом – другие возможные причины проникновения инфекции через кровь, развитие аппендицита.
Стресс и связанный с ним спазм сосудов придатка, травма живота – причины недостаточного кровообращения, застоя содержимого, признаков аппендицита.
- Затруднение похождения через кишечник каловых масс, газов.
- Преждевременные роды в случае хирургического удаления аппендикса, особенно в случае прободнения.
- Инфекция. Вероятность инфицирования при открытой аппендэктомии выше, чем при лапароскопической хирургии.
В очень редких случаях возможна инфекция мочевыводящих путей, сердечный приступ, образование кровяного сгустка, пневмония.
источник
Понос при аппендиците — это признак нарушения всасывания жидкости в полости кишечника из-за хронических воспалительных реакций. Диарея при воспалении аппедикулярного отростка слепой кишки встречается гораздо реже, чем задержка стула и другие нарушения.
Первичные признаки воспаления аппендикулярного отростка:
- боль;
- повышенная температура;
- лейкоцитоз;
- позывы к испражнениям;
- понос;
- рвота без облегчения.
Важно своевременно обратиться в лечебное учреждение для диагностики и лечения аппендицита. Часто пациент принимает симптомы за пищевое отравления, обострение болезней органов ЖКТ или симптомы, вызванные стрессовыми факторами, и не обращается к медицине. Это увеличивает риск осложнений заболевания и угрозу летального исхода.
Предвестник аппендицита — понос до 2-3 раз, который сопровождается усилением болевых ощущений, напряжением мускулатуры живота. Единичные явления разжижения стула не воспринимают как диагностический показатель.
Симптом развивается чаще у детей, чем у взрослых, что связано с анатомическими особенностями строения организма. При атипичном расположении аппендикулярного отростка – между петлями тонкого кишечника — понос в 90% случаев будет сопровождать развитие аппендицита.
Лечение аппендицита исключительно хирургическое – в условиях стационара хирург проводит оперативное вмешательство. В ходе операции проводится полное удаление аппендикса из абдоминальной полости.
Жидкий стул после удаления аппендицита возникает часто. Причины поноса после аппендэктомии:
- нарушение диеты после операции или неправильно подобранная схема питания;
- замедленное восстановление кишечника после хирургического вмешательства, что связано с регенераторными способностями организма;
- постоянный понос на протяжении длительного времени может быть вызван медикаментозным воздействием — после операции назначают антибактериальную терапию, это способствует нарушению микрофлоры, повышает риск возникновения симптома, особенно в детском возрасте.
Если понос после аппендицита продолжается более трех суток на фоне гипертермии, в испражнениях кровь – это показание к экстренной госпитализации. Врач проводит дополнительную диагностику, определяет возможные осложнения.
В норме диарея после аппендицита на протяжении короткого времени от проведения аппендэктомии не является грозным признаком нарушений, а лишь свидетельствует о процессе восстановления нормального пищеварения и проходимости кишечника.
Клиническая картина, которая при сопутствующем поносе при аппендиците опасна для здоровья:
- Рвота – многократные и единичные эпизоды могут вести к обезвоживанию, нарушению электролитного баланса, усугублению интоксикации.
- Понос и температура после удаления аппендицита указывают на массивный процесс воспаления, особенно если температура долго держится и плохо сбивается противовоспалительными, жаропонижающими препаратами: возможна сопутствуящая патология и риск разрыва аппендикса.
- Боль в животе, особенно разлитого характера — признак острой фазы воспалительного процесса. Локализированная в правой подвздошной области боль с иррадиацией над пупком, особенно при наличии специфических симптомов раздражения брюшины и усилении болезненности при физической нагрузке, помогает вовремя заподозрить аппендицит, устранить патологию до развития осложнений. Внезапное исчезновение боли свидетельствует о разрыве отростка и прорыве его содержимого в брюшную полость с развитием перитонита, что увеличивает риск летального исхода.
- Важно состояние языка пациента: в острой стадии язык обильно обложен белесым налетом, отмечается сухость слизистой оболочки рта.
Первичные симптомы аппендицита и клиническая картина в постоперационном периоде могут сопровождаться поносом в связи с нестабильной кишечника, его воспалением. Важно вовремя диагностировать заболевание, направить человека на лечение во избежание опасных осложнений.
При возникновении поноса после аппендэктомии нужно обратиться к лечащему врачу для подбора диетического стола и медикаментозной коррекции расстройств желудочно-кишечного тракта.
Правильный рацион при поносе включает ограничение некоторых продуктов и приоритет легкоусвояемых блюд, чтобы обеспечить максимально щадящий режим работы ЖКТ пациента после аппендицита.
| Запрещенные продукты | Рекомендации по питанию |
| Молочные продукты, особенно цельное молоко и жирные сорта кисломолочной продукции – сливки, сметана. | Блюда в запеченном виде и на пару, желательно в перетертом виде для исключения травматизации слизистой ЖКТ. |
| Алкогольные напитки, газированная вода. | Вода без газа, узвар при удалении аппендицита. |
| Жирные сорта мяса и птицы, рыбы. | В небольшом количестве белая нежирная рыба, мясо кролика, индейка. |
| Употребление продуктов, вызывающих брожение – капуста, бобовые, редис, дрожжевая выпечка, горох. | Крупы помогают избавиться от поноса – рис, овсяная, гречневая каша. |
| Специи, соусы, кетчупы. | Тушеные овощи, запеченные яблоки. |
После устранения аппендицита хирургическим путем строго запрещается есть первые 12 часов после операции. Первый прием пищи — маленькими порциями, важно следить за ощущениями во время еды, при возникновении боли или любой атипичной симптоматики нужно сообщить врачу.
Народные методы лечения поноса при аппендиците применяют только после предварительного согласования с лечащим врачом: высок риск спровоцировать осложнения заболевания, негативные последствия.
Среди рецептов народной медицины от поноса эффективны травяные настои:
- Зверобой сушенный — 1 ст. л. — заливают стаканом кипятка — 250-270 мл. Настаивают 45-60 минут. Принимают внутрь по 80-100 мл трижды в сутки. Курс лечения — до 5-7 дней.
- Отвар коры дуба обладает вяжущим действием, готовят с расчета 5 столовых ложек сухого вещества на 100 мл кипяченой воды. Варят на слабом огне и настаивают до 30 минут. Принимают по 45 мл трижды в день. Продолжительность терапии — до 7-10 дней.
В случае поноса при аппендиците у ребенка используют рисовый отвар: воду после варки риса сливают в эмалированную емкость, дают больному пить по 100 мл три раза в сутки. Курс лечения — не больше 5-9 дней непрерывного приема отвара.
Медикаменты для купирования поноса при аппендиците применяют только по назначению врача, самопроизвольный прием опасен, может спровоцировать нарушения в организме, интоксикацию, прорыв аппендикса в брюшную полость со смертельным исходом.
Для устранения поноса и поддержания работы внутренних органов применяют:
- Препараты для регидратации, восстановления водно-электролитного баланса: Регидрон, Хумана-Электролит, Оралит, Трисоль.
- Сорбирующие препараты от поноса. Помогают вывести токсины, устранить нарушения всасывания жидкости в полости кишечника, сформировать каловые массы: активированный уголь, Белый уголь, Атоксил, Энтросгель, Лактофильтрум, Смекта.
- Противорвотные, помогают справиться с тошнотой и рвотой, остановить обезвоживание организма после аппендицита: Онандосетрон, Осетрон, Церукал.
- Спазмолитические лекарства — снимают спазмы брюшной мускулатуры, но не устраняет причину патологии, прием до обследования у врача нежелателен: действие медикамента может маскировать симптомы и повысить риск более поздней постановки правильного диагноза. К лекарствам относят: Но-шпа, Дротаверин.
- Ферментативные таблетки и капсулы для улучшения процесса переваривания и устранения поноса. В основном назначают после аппендицита для налаживания процессов восстановления ЖКТ и помощи в переваривании пищи: Панкреатин, Креон, Панзинорм.
- Противодиарейние медикаменты устраняют избыточную секрецию жидкости: Лоперамид, Имодиум.
Схему терапии поноса медикаментозными средствами определяет врач исходя из возраста, массы пациента, тяжести постоперационного периода.
источник
Профессиональные навыки: Гидроколонотерапия, лечение заболеваний желудочно-кишечного тракта
Воспалительный процесс, протекающий в червеобразном отростке — придатке слепой кишки (аппендиксе), имеет множество характерных признаков. Именно они позволяют своевременно выявить опасную патологию и приступить к лечению. В первую очередь человека беспокоит острая боль в околопупковой зоне живота справа, увеличение температуры тела, тошнота и головокружение. Понос при аппендиците – частое явление. Иногда он возникает после хирургического вмешательства и расценивается как послеоперационное осложнение.
Аппендицит может развиться в любом возрасте, и в большинстве случаев требует хирургического вмешательства. Истинной причины его появления специалистам установить не удалось.
Протекает недуг поэтапно, проходя через такие стадии:
- Катаральная. Патологический процесс затрагивает слизистую оболочку придатка. Развивается бессимптомно.
- Поверхностная. Характеризуюется появлением сильной боли в кишечнике. При этом слизистая оболочка отростка повреждается, начинаются внутренние кровотечения.
- Флегмонозная. На этой стадии затрагиваются все слои слизистой оболочки аппендикса. На этом этапе развития аппендицита появляется сильная тошнота, рвота и понос.
- Флегмонозно-язвенная. Выражается в поражении всех слоев аппендикса и изъязвлении слизистой. Увеличивается риск его разрыва, иммунная система угнетается и уже не может противостоять заболеванию.
- Апостематозная. Образуются абсцессы и некроз тканей.
- Гангренозная. Заканчивается окончательным некрозом (отмиранием) стенок отростка, разрывом его стенок, выходом гноя наружу и перитонитом. Даже опытный хирург в этом случае не всегда способен остановить патологию и спасти пациента от смерти.
Прежде чем выяснять, может ли быть понос либо запор при аппендиците, необходимо уточнить, какие основные признаки недуга еще бывают. Человеку нужно обратить внимание на:
- Боль – первый и ощутимый симптом аппендицита. Тупая, ноющая, постоянная, различной интенсивности, она доставляет дискомфорт и поражает правую подвздошную зону. При физических нагрузках, кашле, чихании ее острота увеличивается. Постепенно болевой синдром смещается к области аппендикса. Если болезненность внезапно прекратилась, высока вероятность того, что отросток уже разорвался. Это чревато смертельным исходом.
- Увеличенная температура тела (37-38⁰C). В некоторых случаях болезнь протекает без гипертермии.
- Появление белесого налета на языке, сухость в ротовой полости, жажда.
При аппендиците диарея случается как правило в начальной стадии заболевания. По мере развития воспаления пациенты чаще жалуются на запор, тошноту, эпизоды рвоты, утрату аппетита.
В основном понос при развитии аппендицита наблюдают у детей, не достигших трехлетнего возраста. У взрослых жидкий стул проявляется реже. Основными его причинами служат:
- Воспаление, затрагивающее слизистую кишечника.
- Повышенная температура.
- Интоксикация.
Пищеварительное расстройство возникает из-за ухудшенного всасывания питательных веществ. Аппендикс воспаляется, и каловые испражнения выходят наружу неоформленными.
Важно! На вопрос, бывает ли понос у человека при аппендиците, специалисты дают утвердительный ответ. Но считать его типичным признаком данного заболевания нельзя.
Достаточно часто у больных наблюдают жидкий стул после удаления аппендикса, в периоде реабилитации, когда операция уже проведена. Связывают его с:
- Вынужденной щадящей диетой, пищу при которой нужно употреблять в жидком, желеобразном виде.
- Аллергией на применяемые лекарственные средства.
- Нарушением микрофлоры кишечной среды – дисбактериозом.
- Интенсивной терапией с использованием противомикробных препаратов.
- Паразитарными инвазиями.
- Ослабленной иммунной системой.
Каловые массы приобретают жидкую консистенцию под воздействием антибактериальных препаратов, необходимых для успешного послеоперационного восстановления. В это время в стуле обнаруживаются элементы непереваренной пищи.
На фоне перенесенного стресса, недавней операции и пережитого воспаления обостряются хронические болезни, поражающие пищеварительную систему. Именно из-за них у пациентов бывает понос после перенесенного аппендицита. Чтобы прояснить ситуацию и выяснить причину недомогания, необходимо сдать анализы, сделать УЗИ органов брюшной полости, пройти эндоскопию.
Важно! При обнаружении кровянистых выделений в каловых массах нужно обращаться к врачу.
Жидкий стул в послеоперационном периоде не всегда носит характер осложнения. Чаще его связывают с очищением организма от токсичных частиц и шлаков. Лечение диарейного синдрома направлено на нормализацию кишечной среды.
- Лоперамид – симптоматический антидиарейный медпрепарат, применяемый при расстройстве пищеварения.
- Имодиум – аналог предыдущего лекарства. Используется при хроническом и остром диарейном синдроме.
- Регидрон – раствор, восстанавливающий водно-солевой баланс и предотвращающий развитие обезвоживания. Его принимают порционно в течение суток.
- Панкреатин – ферментное средство, поставляющее необходимые организму ферменты. Улучшает переваривание, нормализует метаболизм, способствует восстановлению после операции.
- Смекта – адсорбент, впитывающий в себя ядовитые вещества. Стабилизирует работу слизистой.
- Линекс, Бифиформ – пробиотики, содержащие полезные бактерии, восстанавливающие кишечный баланс.
У ребенка понос после аппендицита купируют энтеросорбентами и солевыми растворами. Дозировку, название лекарств и длительность лечения определяет врач в зависимости от возраста пациента, степени тяжести патологии, и других индивидуальных особенностей.
Прием травяных отваров, способных остановить диарею, необходимо согласовывать с врачом. При неправильном использовании они могут спровоцировать осложнения, запор, аллергию.
- Столовую ложку зверобоя настаивают в стакане кипятка 30 минут. Процеживают и принимают по 80 мл трижды/сутки. Средство снимает воспаление и обладает укрепляющим эффектом.
- В стакан кипятка добавляют две столовые ложки дубовой коры. Кипятят полчаса, процеживают и принимают по 75 г после еды трижды/сутки.
Основным осложнением учащенного жидкого стула является обезвоживание. Утрата жидкости понижает защитные функции организма, вызывает различные болезни и патологические состояния. Работа кровеносной системы нарушается, негативно влияя на все внутренние органы и системы.
- Темная моча.
- Рвотные позывы.
- Сниженная концентрация внимания.
- Вялость, бессилие.
Для лечения используют солевые растворы и увеличивают количество потребляемой жидкости. В профилактических целях придерживаются диетического питания.
Чтобы свести к минимуму развитие поноса у детей и взрослых после удаления аппендикса, необходимо выполнять все рекомендации врача-терапевта. В рационе пациента должны присутствовать:
- Нежирный куриный бульон.
- Отварной рис.
- Картофельное, овощное пюре.
- Вареное нежирное мясо.
- Нежирная, приготовленная на пару, рыба.
- Кисломолочные продукты с низким процентом жирности (например, кефир).
Важно поддерживать обильный питьевой режим, исключить употребление свежих овощей и фруктов, не есть острую и жирную пищу. Больному полагается отдыхать достаточное количество времени, избегать физических нагрузок. Первые 12 часов после операции принимать пищу запрещается. Уже через сутки можно вставать, есть бульон, пить несладкий чай.
источник
Основным симптомом аппендицита является боль, носящая разнообразный характер. Она может возникать внезапно, наблюдаться в области пупка, пояснице, в правой нижней половине живота и эпигастральной области. Боль в большинстве случаев появляется острая, реже тянущая и схваткообразная. Усиливается она при кашле и при напряжении передней брюшной стенки во время ходьбы и подъемов. Возникают неприятные ощущения преимущественно утром и ближе к вечеру.
Отсутствие аппетита, жидкий стул, тошнота, рвота – все это относится к самым распространенным причинам возникновения аппендицита. Нередко они могут сопровождаться болезненным и частым мочеиспусканием. Это возникает вследствие того, что заболевание прогрессирует. Воспаления начали переходить на мочевой пузырь и мочеточник.
Для того, чтобы снизить болевые ощущения можно принять спазмолитический препарат. Однако нельзя выпивать более 2-х таблеток. Допустимо только однократное употребление. Нельзя для снижения боли делать холодные компрессы на живот и использовать грелки. Все это приведет только к усилению воспаления.
Нарастание слабости и недомогания – это также симптомы аппендицита. Их отмечают больные, когда в червеобразном отростке наблюдаются сильные воспалительные процессы. Наряду с такими симптомами может присутствовать высокая температура с ознобом. Как правило, сбить ее обычными медикаментами не удается.
Неправильная походка тоже является симптомом аппендицита. Больные при ходьбе сгибаются в правую сторону, а рукой придерживают живот, тем самым предохраняя его от сотрясений и уменьшая боль. При глубоком вдохе они отмечают резкие боли в надлобковой области, которые носят кратковременный характер.
Изменение цвета кожных покров – это еще один основной симптом аппендицита. Наряду с этим у больного может отмечаться слабый пульс и низкие показатели артериального давления. При нажатии на живот пальцем возникает локализованная болезненность, а мышцы сильно напрягаются.
Обнаружив у себя один или несколько симптомов аппендицита, как можно скорее обратитесь к врачу. Необходимо пройти тщательное обследование для того чтобы подтвердить наличие такого заболевания. На основе его результатов будет ясно, требуется ли оперативное вмешательство, либо причина кроется не в наличии аппендицита, а в чем-то другом.
Аппендикс играет весомую роль в иммунообразовании, но не выполняет жизненно важной функции. В большинстве случаев аппендицит возникает после придавления грыжи, сопровождаясь сильной болью в брюшной полости. После этого заболевшему обязательно требуется медицинская помощь в виде хирургического вмешательства. А если судить по возрастным категориям, то люди от 9 и до 35 лет чаще всего болеют данным недугом.
У большинства заболевших аппендицит не проходит бесследно, они чувствуют тошноту, боли в животе, а именно в нижней части правого бока. Боли могут быть не только в боку, но и возле пупка, после чего возникает рвота.
После истечения определенного времени, боли в животе могут прекращаться на некоторое время. Если доктор диагностировал заболевание, то при нажатии на больное место, боль может исчезать или немного повышаться, а после отпускания руки живот сильно начинает болеть, повышается температура до 39 градусов.
Если аппендицит возникает у детей на первом году жизни, то боль может быть не только конкретно в правом боку, а разливаться по всему животу. А если аппендицитом заболел пожилой человек или беременная женщина, то боль будет намного меньше, а при хирургическом вмешательстве не столь ощутима.
Причины аппендицита могут быть совершенно разными, но всё приводит к закупорке просвета на аппендиксе. Этому могут посодействовать различные мелкие предметы, которые попадают в организм, каловые массы, опухоли, паразиты и так далее.
Если просвет в аппендиците будет закупорен, то сильное скопление слизи будет мешать его работе, что приведет к воспалению слизистой оболочки.
При данной болезни нужно сразу обращаться к врачу, потому что разрыв аппендикса, если его вовремя не оперировать, приведет к серьёзным последствиям и иным болезням. Например:перитонит.
Симптомы и признаки аппендицита у взрослых заметно отличаются от детских. В основном взрослые люди сначала жалуются на болевые ощущения в левой стороне тела (в области подвздошной кости), а затем справа к низу живота. Врачи не советуют ориентироваться только на этот признак, поскольку у всех людей воспаление аппендикса проявляется по-разному.
К примеру, одни люди могут испытывать первоначальную боль в области пупка, а другие – в любой другой области тела. Это объясняется индивидуальным расположением червеобразного отростка слепой кишки: у каждого человека он формируется с небольшими смещениями в ту или иную сторону.
Одним из постоянных признаков воспаленного аппендикса являются болезненные ощущения, усиливающиеся при кашле или смене положения тела. В основном человек с приступом аппендицита вынужден принимать определенное положение своего тела – позу эмбриона (с подогнутыми под живот ногами).
Боль заставляет брюшную стенку постоянно напрягаться. Нажатие на нее также вызывает определенные болевые ощущения. Из-за широкого спектра распространения боли пациенты зачастую не могут точно указать, где у них болит. Нередко приступ аппендицита сопровождается тошнотой, рвотой и запорами. Температура тела при этом достигает 38оС.
Аппендицит можно диагностировать самостоятельно. Для этого на низ живота справа нужно довольно сильно и резко надавить пальцами, а затем резко отпустить. При надавливании боль не ощущается, она наступает сразу после него.
Особенность проявления аппендицита у детей заключается в наиболее быстром нарастании у них воспалительных процессов, нежели у взрослых. Симптоматика воспаления червеобразного придатка слепой кишки у детей выражена более ярко, но поставить точный диагноз врачам бывает очень трудно, поскольку зачастую ребенок не может точно сказать, где у него именно болит.
Пик детского аппендицита чаще всего выпадает на период с 2-х до 4-х лет и с 7-ми до 9-ти лет. В разном детском возрасте признаки и симптоматика аппендицита имеют свои особенности. Например, дети до 5 лет не могут определить точное месторасположение боли, вместо этого они сворачиваются в позу эмбриона и начинают громко плакать, еще больше провоцируя болевые ощущения.
Дети не дают взрослым дотронуться до своих животов, что свидетельствует о локализации боли именно в этом месте. Кроме того, ребенок испытывает неимоверную жажду, постоянно прося воды. Температура тела при этом повышается, начинается приступ лихорадки. Врачей в этом случае следует вызывать как можно скорее.
Воспаленный аппендикс опасен своей молниеносной динамикой! Поэтому при появлении первых признаков и симптомов, а также при малейшем подозрении на аппендицит нужно скорее вызывать врачей. Это касается как детей, так и взрослых.
Дети подросткового возраста испытывают те же признаки и симптомы аппендицита, что и взрослые люди, но в большинстве случаев боли возникают не в области живота, а в прямой кишке, со стороны спины или позвоночника и в боку. Девочки-подростки нередко путают боль, вызванную приступом аппендицита, с нарушениями в женском здоровье (менструальная боль).
источник
Аппендицит – самое распространенное хирургическое заболевание органов пищеварения, и одно из самых опасных. Опасность заболевания заключается, прежде всего, в его скоротечности и неизбежности появления серьезных, угрожающих жизни осложнений. Вероятность столкнуться с острым аппендицитом в течение жизни довольно высока. Он диагностируется у 5-10% людей.
Аппендицит может возникнуть в любом возрасте и у людей любого пола. Однако статистика показывает, что чаще всего он воспаляется у людей в возрасте 5-40 лет. Среди заболевших в возрасте 20-40 лет в два раза больше женщин, чем мужчин, в то время как среди больных в возрасте до 20 лет преобладают мужчины. Женщины в целом болеют несколько чаще мужчин. После 40 лет вероятность возникновения заболевания значительно уменьшается, но не становится нулевой. Поэтому аппендицит может встретиться и у пожилых людей. Также аппендицит изредка диагностируют и у детей младше 5 лет.
Аппендицитом называют воспаление червеобразного отростка – аппендикса, расположенного в нижней части кишечника. В нормальном состоянии аппендикс – это небольшая трубочка диаметром в 7-10 мм и длиной в 50-150 мм. Она ответвляется от слепой кишки, при этом постепенно сужаясь, и не имеет сквозного прохода.
Функции аппендикса точно не выяснены. Раньше аппендикс рассматривался как простой рудимент, заимствованный человеком у его далеких животных предков с травоядным рационом и ныне функционально бесполезный. Теперь есть серьезные основания полагать, что он играет важную роль в эндокринных и иммунных процессах, а также в формировании микрофлоры кишечника. Доказано, что люди с удаленным аппендиксом имеют проблемы с достаточным количеством полезных микроорганизмов в кишечнике. Однако все же аппендикс не относится к числу жизненно важных органов, без которых организм не может существовать.
Как правило воспаление аппендикса носит острый характер. В результате болезни в отростке скапливается гной, который не может свободно выйти наружу из-за узости отростка. Аппендикс увеличивается в размерах и становится болезненным. В конечном итоге это приводит к разрыву стенки аппендикса и выходом гноя наружу. Это, в свою очередь, влечет за собой острый перитонит (воспаление брюшины), сепсис или абсцессы в брюшной полости, которые с высокой степени вероятности могут привести к летальному исходу. Самым тяжелым осложнением является пилефлебит – приводящее к тяжелому поражению печени воспаление воротной вены, летальность при котором особенно высока.
Болезнь протекает очень быстро и обычно длится не более 2-4 дней, редко более недели. Случаи самопроизвольного излечения острого аппендицита нечасты. Иногда вокруг пораженного аппендикса может образоваться защитный инфильтрат из окружающих тканей, однако это образование тоже может привести к абсцессу. Поэтому болезнь требует врачебного вмешательства и оперативного лечения. При своевременном лечении заболевания прогноз благоприятный.
Изредка встречается и хронический аппендицит, характеризующийся то появляющимися, то снова отступающими симптомами, обычными для острого аппендицита. Частота возникновения этого состояния примерно в 100 раз реже, чем у острого. Как правило, она не требует оперативного лечения.
Острый аппендицит делится на простой (катаральный) и деструктивный, чреватый осложнениями. Без соответствующего лечения простой аппендицит почти всегда переходит в деструктивный.
Основные стадии развития аппендицита:
- Катаральная
- Флегмонозная
- Гангренозная
- Перфоративная
Причины возникновения аппендицита у взрослых до сих пор точно не установлены. Однако ученые сходятся в том, что не существует одной-единственной причины аппендицита, общей для всех пациентов. У каждого больного причина может быть своей собственной. В большинстве случаев аппендицит вызывается закупоркой входа червеобразного отростка в прямую кишку. Причины закупорки могут быть разными – например, попадание в отросток каловых камней или инородных тел. Она может быть вызвана и сдавливанием верхней части отростка из-за спаечных процессов, являющихся следствием холецистита или энтерита.
Также большую роль в возникновении аппендицита играют бактерии – энтерококки, стрептококки, стафилококки и кишечная палочка. Чаще всего имеет место сочетание обоих этих факторов. Застой содержимого отростка приводит к ослаблению его внутреннего иммунитета и внедрению болезнетворных бактерий в слизистую оболочку. Также существует теория, согласно которой основная причина аппендицита – спазм сосудов, питающих червеобразный отросток кровью. Еще одна возможная причина – травмы области живота, повлекшие за собой повреждение или перемещение отростка.
К факторам, способствующим заболеванию, следует отнести склонность к запорам, плохую перистальтику кишечника, недостаток растительных волокон в пище, переедание, многие инфекционные заболевания желудочно-кишечного тракта, наличие паразитов. На появление болезни могут влиять и наследственные факторы, а также снижение иммунитета из-за вредных привычек, стрессов, недостатка витаминов и микроэлементов.
Также отмечена повышенная частота возникновения аппендицита у беременных женщин – из-за смещения отростка, вызванного увеличением размеров матки. В случае некоторых заболеваний матки возможно перенос с нее очага воспаления на аппендикс.
Для ранней диагностики аппендицита симптомы имеют важнейшее значение. Их знание позволяет отсечь прочие заболевания ЖКТ, не имеющие отношения к воспалению аппендикса.
Основные признаки аппендицита у взрослых включают:
- Острую боль в животе, в том числе и при надавливании
- Повышение температуры
- Тошноту
- Рвоту
Первые симптомы и признаки острого аппендицита не всегда позволяют однозначно идентифицировать это заболевание. Первоначально болезнь может маскироваться под другую, не столь опасную, и человек может принять приступ аппендицита за почечные колики или гастрит.
Главный симптом аппендицита – постоянные острые боли в области живота. Как правило, резкая боль появляется неожиданно, чаще всего ночью или утром. В катаральной стадии боль сначала разлита по всему животу или появляется в его верхней части (в эпигастральной области). Но затем боль концентрируется в правой нижней части живота, ниже пупка и чуть выше бедра (в подвздошной области).
Процесс перемещения очага боли носит название симптома Кохера и является одним из главных определяющих признаков болезни. В большинстве случаев он свидетельствует именно об аппендиците, а не о каком-либо другом заболевании желудочно-кишечного тракта. Этот процесс происходит в течение нескольких часов после начала болезни. Характер болей со временем также меняется, они усиливаются, становятся пульсирующими и ноющими. Боль усиливается при смехе и кашле, глубоком вдохе, немного стихает при повороте на правый бок или в положении, когда ноги подогнуты к животу. Боль может также иррадировать в правую ногу и ощущаться при ходьбе. При надавливании на подвздошную область боль обычно почти не ощущается, однако если резко отпустить живот, то появляется сильная боль. Отмечается напряженность брюшной стенки.
С развитием заболевания боль может на некоторое время утихнуть. Но это свидетельствует не об излечении, а лишь о некрозе тканей стенки отростка, в том числе и его нервных окончаний. Однако надавливание на подвздошную область по-прежнему чрезвычайно болезненно. После этой стадии обычно происходит перфорация стенки, гной растекается по брюшине и боль возвращается, усиленная во много раз.
Следует иметь в виду, что иногда аппендикс может быть расположен слева, поэтому в таком случае болеть будет левая часть живота. В некоторых случаях боли могут ощущаться в правом подреберье, в области лобка, таза, поясницы.
Симптомы аппендицита у взрослых также включают расстройства желудочно-кишечного тракта. Прежде всего, это тошнота. Иногда могут отмечаться рвота и понос, не приносящие облегчения. Однако диарея при аппендиците характерна, прежде всего, для детей, у взрослых она встречается реже. Также отмечаются задержка стула, ощущение сухости во рту. При нестандартном положении отростка может появиться задержка мочеиспускания (дизурия). Часто отмечается тахикардия – до 90-100 ударов в минуту.
В начальной фазе заболевания температура повышается незначительно – до +37-38 ºС. Впоследствии температура может даже падать до нормальной, однако в заключительной стадии, предшествующей прорыву гноя наружу, она опять повышается до высоких показателей – +39-40 ºС. При этом боли существенно усиливаются.
В случае появления аппендицита у пожилых людей его симптомы могут быть стерты и незаметны вплоть до перехода заболевания в деструктивную стадию. Боли могут носить тупой характер, тошнота быть незначительной, а такая особенность, как повышенная температура, может вообще отсутствовать. Однако это не значит, что аппендицит протекает у пожилых людей легче. Наоборот, в пожилом возрасте гораздо чаще наблюдаются осложнения аппендицита.
Затруднена диагностика аппендицита и у маленьких детей (до 5 лет). Это связано с тем, что признаки аппендицита у взрослых обычно выражено четче, чем у детей. Иногда аппендицит у ребенка маскируется под простое расстройство желудка. Боли часто не локализованы в подвздошной области, да и порой ребенок не может объяснить где именно у него болит живот. В этом случае следует ориентироваться на такие признаки, как повышение температуры до +38 ºС, обложенность языка, диарею. Однако все эти симптомы могут появляться и при других заболеваниях, поэтому ребенка необходимо показать специалисту.
Фото: plenoy m/Shutterstock.com
Также существует несколько форм атипичного аппендицита, при котором симптомы могут отличаться от стандартных.
- Эмипиема. Форма аппендицита с медленным развитием, при котором симптом Кохера отсутствует, а боль сразу появляется в подвздошной области.
- Ретроцекальный аппендицит. Характеризуется слабыми признаками воспаления брюшины, жидким стулом. Боли часто ощущаются в области поясницы и иррадируют в область бедра.
- Левосторонний аппендицит. Имеет классическую клиническую картину, однако боли ощущаются в левой подвздошной области.
- Тазовый аппендицит. Больше характерен для женщин. Отмечается слабое повышение температуры, дизурия, боль иррадирует в область пупка.
При малейшем подозрении на аппендицит следует вызвать врача. Основанием для обращения к врачу являются любые постоянные боли в области живота, не проходящие в течение 6 часов. До осмотра врача не следует принимать слабительные, антибиотики или прочие желудочно-кишечные препараты, и особенно анальгетики, так как все эти лекарства могут смазать клиническую картину и затруднить постановку диагноза. Также запрещена установка грелки на правую часть живота, поскольку внешний источник тепла способен ускорить развитие болезни. Показан постельный режим. Следует воздержаться от приема пищи. При приходе врача необходимо рассказать ему про все симптомы, о том, как болит живот, и позволить ему провести осмотр.
Для диагностики используется в первую очередь визуальный осмотр и пальпация. Основными симптомами являются напряженный живот, болезненность в правой нижней его части. Однако эти методы не всегда надежны. Используются также такие методы диагностики, как УЗИ, МРТ и компьютерная томография, анализы крови и мочи. При просмотре анализа крови основное внимание обращают на повышенный уровень лейкоцитов в крови (лейкоцитоз). Может проводиться также диагностическое лапароскопическое обследование через отверстие в стенке живота.
Следует учесть, что распознавание недуга может быть затруднено, поскольку симптомы острого аппендицита во многом сходны с другими заболеваниями желудочно-кишечного тракта. К ним относятся острый гастроэнтерит, панкреатит, язва (особенно в случае ее прободения), кишечные или почечные колики, воспалительные процессы матки, растяжение или разрыв мышц живота. Поэтому важно дифференцировать аппендицит от других заболеваний, которые в большинстве не требуют срочного оперативного вмешательства.
Аппендицит обычно лечится хирургическим методом. Он состоит в удалении аппендикса (операции аппендэктомии). В некоторых случаях ему может предшествовать терапия при помощи антибиотиков. Иногда возможно и консервативное лечение, без удаления отростка – в этом случае назначают антибиотики. Как правило, к нему прибегают в том случае, если есть какие-то противопоказания к операции.
Операция по удалению отростка проводится либо традиционным путем, при помощи открытого разреза, либо лапароскопическим методом. Первые 12 часов после операции следует соблюдать постельный режим и избегать приема пищи. В восстановительный период также возможна терапия последствий заболевания при помощи антибиотиков. Длительность восстановительного периода зависит от того, на какой стадии болезни была проведена операция и обычно составляет 1-2 недели.
источник
В течение жизни люди сталкиваются с разными заболеваниями. Расстройство кишечника может случиться из-за банального отравления, а может стать тревожным сигналом. Бывает ли понос при аппендиците? Как отличить симптомы аппендицита от обычной диареи? Насколько опасно такое состояние?
Хотя современная медицина шагнула далеко вперёд, даже в наше время ежегодно умирает множество людей из-за аппендицита. Сама операция по удалению слепой кишки несложна. Однако проблема в том, что люди не обращаются к специалистам своевременно, не умея распознать тревожные признаки заболевания.
Если аппендикс воспалился, без адекватного медицинского лечения облегчения не наступит. Поэтому бесполезно, и даже опасно в таком случае применять болеутоляющие или спазмолитические медицинские препараты.
Удаление аппендикулярного отростка проводится и у детей, и у взрослых. Невозможно предугадать, в какой момент жизни разовьётся это состояние. Если появились первые симптомы аппендицита, необходимо незамедлительно обратиться к врачу.
Если пациенту не оказать своевременную медицинскую помощь, может наступить смерть. Аппендэктомия – это операция по удалению воспалённого отростка кишечника. По мере развития процесса, он нагнетается и может произойти разрыв. В таком случае диагностируется гнойный перитонит, который как раз и представляет опасность для человека.
Своевременное оперативное вмешательство при аппендиците может спасти человеку жизнь. Но как обнаружить состояние в начальной стадии, когда жизни человека ещё ничего не угрожает?
Разовьётся ли понос после удаления аппендицита, зависит от человека и от того, насколько точно он будет следовать рекомендациям хирурга. Однако признаки развития этого состояния у большинства людей схожи.
Примечательно, что хотя удаление аппендикса выполняется у взрослых, с этим сталкиваются далеко не все. Медики не могут понять истинной причины, почему вдруг начинается это заболевание. На одном этапе истории врачи даже планировали удалять этот рудиментарный орган ещё у ребёнка до того, как он воспалится. Однако от этой идеи отказались, так как невозможно точно предугадать, как такая хирургия скажется на развитии человека.
Симптомы у женщин с воспалённым аппендиксом такие же, как и мужчин. Стоит отметить, что люди в старшем возрасте порой слабее чувствуют боль, из-за чего не всегда просто быстро диагностировать заболевание. Хроническая форма течения болезни встречается крайне редко. Чем дольше сохраняются симптомы аппендицита у взрослых и люди не обращаются в больницу, тем выше риск смертельного исхода.
Все этапы развития аппендицита можно разделить на следующие:
- катаральный;
- поверхностный;
- флегмозный;
- флегмозно-язвенный;
- гангренозный.
У взрослых симптомы аппендицита схожи. Катаральный аппендицит – начальный этап развития заболевания. Патологические процессы затрагивают только слизистую оболочку кишечника. Продолжительность этого этапа – несколько часов. Ощутимых симптомов обычно ещё нет.
При наступлении поверхностной стадии у взрослых людей ощущается сильная боль в кишечнике. В воспалённой слизистой оболочке появляются повреждения. Могут появляться незначительные внутренние кровотечения.
На этом этапе возрастает риск для жизни человека. Флегмозная стадия затрагивает все слои кишечной стенки аппендицита. У некоторых бывает понос, другие же страдают от сильной тошноты и рвоты.
При флегмозно-язвенном аппендиците на стенках кишечника образуются язвы. Она становится уязвимей. Риск разрыва повышается. Иммунная система человека становится неспособной противостоять заболеванию.
К счастью, гангренозная стадия развития аппендицита развивается крайне редко, так как медицинскую помощь оказывают раньше. На этом этапе ткани аппендикса подвергаются окончательному некрозу. В большинстве случаев происходит разрыв, а скопившийся гной выходит наружу в кишечную полость. Сейчас даже опытный хирург не всегда способен остановить процесс и спасти человеку жизнь.
Чтобы безотлагательно обратиться к врачу, важно суметь отличить признаки развития аппендицита. Стоит обратить внимание на:
- боль;
- температуру;
- состояние языка;
- диспепсические явления.
Боль – это первый признак того, что может быть аппендицит. Характер ощущений – тупой, ноющий, постоянный. Чаще локализация боли расположена немного выше пупка. Редко дискомфорт отдаёт в правую подвздошную область.
Болевые ощущения становятся сильнее при выполнении каких-либо активных занятий, например, при беге, чихании или кашле. Лишь через несколько часов после появления первых симптомов боли перемещаются непосредственно в зону отростка.
Если боли внезапно прекратились, высок риск, что аппендикс уже разорвался. Есть вероятность наступления смерти.
При аппендиците поднимается температура. Однако отметки, как правило, не критичны. Жар может достигать 37–38 градусов. В некоторых случаях заболевание протекает вообще без роста температуры.
Значительное повышение температуры до критических отметок предупреждает человека о близком разрыве аппендикса. Помочь может только вызов бригады скорой помощи и экстренная хирургическая операция.
О наличии воспалительного процесса в рудиментарном отделе кишечника свидетельствует состояние языка. Если он побелел или покрылся налётом, важно насторожиться. По мере прогрессирования болезни, во рту усиливается сухость.
Жидкий стул после аппендицита бывает часто, но в процессе развития воспалительного процесса обычно присутствуют другие явления. Люди, у которых начинается аппендицит, чаще отмечают запоры. Случаются приступы рвоты, но это однократное явление.
Чтобы оказать качественную своевременную помощь, необходимо быстрее обнаружить патологию. Диагностика может осложниться нестандартным расположением аппендикса. Из-за размещения этого отростка в области кишечных петель, пациентов порой по ошибке определяют в инфекционное отделение. Пока с помощью процедур уточняется диагноз, можно потерять драгоценное время, нужное для лечения.
Диарея после аппендицита развивается достаточно часто. Чтобы предотвратить такое состояние или снизить его интенсивность, после операции пациенту даются рекомендации, следуя которым восстановление происходит быстрее.
Пациентам назначается диета. Применяют антибактериальную терапию. Как хирургическое вмешательство, так и использование антибиотиков сказывается на состоянии микрофлоры кишечника. Из-за этого нарушаются процессы всасывания полезных веществ и пищеварения.
Нельзя исключать, что понос может начаться по причинам, не связанным с недавним хирургическим удалением аппендикса. Это бывает:
- пищевое отравление;
- дисбактериоз;
- заражение гельминтами;
- кишечные инфекции;
- аллергия на продукты;
- болезни желудка и двенадцатипёрстной кишки;
- эмоциональный стресс.
Чем бы ни были вызваны расстройства кишечника, важно оставаться внимательными к своему самочувствию, чтобы не пропустить серьёзных нарушений.
Что делать, чтобы свести к минимуму риск развития диареи после удаления аппендицита? Основу рациона должны составлять такие продукты:
- куриный бульон;
- проваренный рис;
- пюре;
- варёное нежирное мясо;
- кисломолочные продукты(кефир).
Положительный эффект на работу пищеварительной системы оказывают тушёные овощи и печёные фрукты. Важно пить воду.
Зная, как начинается аппендицит и какая помощь необходима пациенту, можно защитить своё здоровье и жизнь.
Информация на нашем сайте предоставлена квалифицированными врачами и носит исключительно ознакомительный характер. Не занимайтесь самолечением! Обязательно обратитесь к специалисту!
Гастроэнтеролог, эндоскопист. Доктор наук, высшая категория. Стаж работы 27 лет.
источник

Чтобы помощь была адекватной, надо знать основные причины возникновения этих болезней, клиническую картину, симптомы, при которых больного нужно как можно быстрее госпитализировать в ближайшую больницу для интенсивного оказания медицинской помощи.
Для того чтобы лучше понять разницу между этими распространенными патологиями пищеварительной системы человека сначала нужно разобраться в их этиологии. Пищевое отравление возникает, когда патогенные микроорганизмы и их токсины поступают вместе с продуктами питания в просвет кишечника. Там они проникают в стенку органа, где провоцируют развитие локального воспаления.
Микроорганизмы способны активно размножаться, что увеличивает продукцию токсинов. Они поступают в системный кровоток, чем и обусловливают развитие типичной клинической картины. В последующем больной теряет огромное количество жидкости, что приводит к развитию грозного осложнения – дегидратации. Степень её тяжести прямо зависит от выраженности рвоты и диарею у пациента.
При аппендиците наблюдается активация бактерий, которые в небольшом количестве находятся в каждого человека. Это происходит как следствие обтурации (закупорки), повышения давления внутри полости кишечника, нарушения кровоснабжения, моторики органа или сопутствующей эндокринной патологии. Воспалительный процесс, который быстро развивается, приводит к инфильтрации и отеку червеобразного отростка.
В дальнейшем, в половине случаев развивается гнойная деструкция, и его содержание вместе с бактериями попадает в брюшную полость, провоцируя её воспаления – перитонит. Именно поздняя диагностика, несвоевременное начало хирургического лечения и приводят к развитию этого опасного для жизни человека состояния.
Знаете ли вы, о чем говорит горечь во рту после пищевого отравления? Основные причины появления горечи.
При пищевом отравлении существует комплекс классических симптомов, которые наблюдаются в подавляющем большинстве случаев и доминируют в клинической картине заболевания:
- тошнота;
- многократная рвота;
- неоднократные эпизоды диареи (см. Понос при отравлении);
- повышение температуры.
Следует обратить внимание, что можно установить, расспросив у больного, после употребления какого продукта ему стало плохо. Нередко есть несколько потерпевших, которые вместе обедали. Также настораживает прием алкоголя, консервов или продуктов, которые хранились в ненадлежащих условиях.
При отравлении меняются характеристики стула. Он теряет свою обычную форму, стает редким, бесцветным (или зеленым при сальмонеллезе). Рвотные массы содержат частицы еды. Болевой синдром если и присутствует, то локализируется, либо над желудком, либо в районе пупка и имеет преимущественно спазматический характер (см. Боли в животе при отравлении).
Если пробовать пальпировать переднюю стенку живота, то можно обнаружить, что он остается мягким, берет участие в дыхательных движениях и напряжения мышц отсутствует. Температура, несмотря на выраженное общее недомогание, редко превышает 38,0 °С.
На первый план выходят симптомы дегидратации. Это состояния проявляется сухостью и снижением эластичности кожи и слизистых оболочек, постоянной жаждой у пациента в промежутках между тошнотой и рвотой. Такие больные жалуются на головокружение (см. Головокружение при отравлении), сильную общую усталость. Показатель артериального давления у них снижается, а частоты сердечных сокращений – увеличивается. Также для них нет особенного положения в кровати, обычно они просто лежат на спине или предпочитают сидеть.
Для аппендицита характерно острое начало. Если первые признаки появились днем, то больной может конкретно назвать время, когда они начали его беспокоить. На передний план практически всегда выходит болевой синдром. Пациенты чувствуют тупую боль, которая возникает в правой подвздошной области. Она со временем способна или нарастать, или оставаться на одном уровне интенсивности. При развитии перитонита болезненность распространяется на всю переднюю стенку живота.

Важно! При подозрении на острый аппендицит или отравления обязательно обратитесь к врачу.
При пальпации можно обнаружить болезненность в правой подвздошной области. Если развивается перитонит, то возникает напряжение мышц передней стенки живота. Довольно часто больной занимает в кровати положение, которое уменьшает его страдание. Он лежит на правом боку, с подогнутыми ногами. Эта поза уменьшает напряжение внутренних органов брюшной полости, что автоматически снижает интенсивность болевого синдрома.
Острый аппендицит очень редко проходит сам по себе. Как правило, это заболевание имеет нарастающее течение и больному постепенно становится со временем хуже. Но симптомы интоксикации часто появляются на поздней стадии болезни. Симптоматика дегидратации для этой нозологии нехарактерна.
Независимо от общего состояния, все больные с подозрением на острый аппендицит должны быть немедленно направлены в стационар. Это положение внесено в национальный протокол лечения этой болезни. В условиях больницы пациента должен осмотреть хирург и назначить ему дополнительные методы визуализации червеобразного отростка, после чего поставить окончательный диагноз. В случае подтверждения аппендицита больной направляется на оперативное вмешательство по удалению воспаленного отростка.
При пищевом отравлении нужно доставить пациента в стационар при наличии в него следующих симптомов:
- непрерывной рвоты;
- более 10 эпизодов рвоты в сутки;
- наличии в рвотных массах крови;
- нарушении сознания (ступор, сопор, кома);
- лихорадки выше 39,0 °С, которая не поддается терапии;
- одышке;
- острой боль в животе;
- снижении эластичности сухих кожных покровов;
- появлении на коже элементов сыпи.
Что делать, если после отравления тошнит несколько дней? Медикаментозное лечение, народные методы от тошноты.
Узнайте как лечить запор после отравления. Диета и медикаментозные препараты.
Иногда даже специалисту трудно с уверенностью сказать, аппендицит или отравление у пациента. Но в подавляющем большинстве случаев это сделать очень просто. Помните, что при аппендиците доминирует болевой синдром различной интенсивности в правой подвздошной области, а при отравлении – рвота, диарея и дегидратация организма. Больше узнать о том, как отличить отравление от аппендицита, вы сможете из видео.
источник











 Знаете ли вы, о чем говорит горечь во рту после пищевого отравления? Основные причины появления горечи.
Знаете ли вы, о чем говорит горечь во рту после пищевого отравления? Основные причины появления горечи. Что делать, если после отравления тошнит несколько дней? Медикаментозное лечение, народные методы от тошноты.
Что делать, если после отравления тошнит несколько дней? Медикаментозное лечение, народные методы от тошноты.