Женщина, ожидающая ребенка, может сильно испугаться, впервые почувствовав неприятные ощущения. Тонус матки при беременности – симптом, опасный на протяжении всех трех триместров, причину которого необходимо выявить как можно скорее, чтобы избежать серьезных осложнений. Почему возникает такая проблема, в чем ее опасность, что предпринять для нормализации положения, как определить патологию – необходимо разобраться в этих вопросах.
Природа приготовила для вынашивания малыша специальный полый орган. Матка, состоящая из нескольких слоев, имеет мышечную ткань, оберегающую растущий плод, способную сокращаться в период родов, помогая ребенку появиться на свет. В нормальном состоянии она расслаблена. К сожалению, существует множество причин, по которым происходит опасное сокращение мышечных волокон.
Что такое гипертонус матки во время беременности? Это симптом, требующий точной диагностики причин возникновения патологии и немедленного лечения. Появление опасных признаков означает:
- происходит сильное сжатие мышечного слоя;
- повышается давление в полости матки;
- появляется угроза для вынашивания малыша;
- высока вероятность преждевременных родов.
Будущие мамы должны внимательно наблюдать за своим состоянием весь период беременности. Женщинам полезно знать, почему матка в тонусе, какие при этом бывают симптомы, чтобы при их появлении обратиться к доктору. Это поможет избежать серьезных проблем. Активность матки опасна во всех триместрах беременности. На ранних сроках высокий тонус может:
- вызвать трудности процесса имплантации плодного яйца;
- повлечь за собой отслойку плаценты, нарушающую питание плода, вызывающую замершую беременность;
- спровоцировать выкидыш.
Не менее опасна матка в тонусе при беременности в последующие периоды:
- Во втором триместре сокращение мышечных волокон уменьшает кровоток в сосудах плаценты, ограничивает питание плода кислородом, что ведет к замедленному развитию.
- В третьем триместре возможно прерывание беременности – преждевременные роды из-за раннего раскрытия шейки матки. У малыша наблюдается развитие гипоксии вследствие сдавливания сосудов пуповины.
Чтобы ребенок в утробе матери развивался правильно, матка должна быть податливой и расслабленной. Как и любой мышечный орган, она имеет физиологические сокращения. Какие сжимания маточных стенок считаются нормальными? Специалисты выделяют тонус, который возникает на ранних сроках беременности и является условно-безопасным. В этом случае сокращение матки:
- происходит не чаще 6 раз за сутки;
- способствует активизации кровообращения, нормальному развитию ребенка;
- может быть вызвано небольшими физическими нагрузками.
Свои особенности имеют последующие сроки беременности:
- Во втором триместре, начиная с 20 недели, наблюдаются безболезненные схватки, которые считают тренировочными, подготовкой к будущим родам, происходят несколько раз за сутки.
- С началом третьего триместра сокращениям матки помогает малыш, который начинает активно двигаться. К концу срока гипертонус трудно отличим от начала родовой деятельности.
Точно установить тонус может только гинеколог. При появлении первых симптомов угрозы, что исключить опасные последствия, нужно посетить врача. Какие могут наблюдаться признаки тонуса матки при беременности? Патология сопровождается:
- ноющими, сжимающими болями внизу живота;
- сокращениями мускулатуры матки;
- ощущением тяжести, дискомфорта;
- кровянистыми выделениями;
- напряжением, окаменением живота;
- болезненностью в области поясницы, крестца;
- ощущением схваток.
Существует большое количество поводов для возникновения тонуса. Они связаны с состоянием организма и внешними факторами. Выделяют такие причины тонуса матки:
- пониженное количество гормона прогестерона, расслабляющего гладкую мускулатуру;
- сильный токсикоз с рвотой, вызывающей сокращения мышц;
- повышенный уровень пролактина и мужских половых гормонов;
- патологии щитовидной железы;
- аномалии развития матки;
- резус-конфликт крови родителей;
- инфекционные заболевания;
- патологии плаценты;
- миома матки;
- воспалительные процессы репродуктивных органов.
Гипертонус матки при беременности провоцируют:
- психологические проблемы;
- постоянные стрессы;
- физические нагрузки;
- далекие переезды;
- занятия спортом;
- авиаперелеты;
- недосыпания;
- сильное газообразование;
- неправильное питание;
- ожирение;
- возраст после 35 лет;
- неверное положение плода;
- нарушение перистальтики кишечника;
- растяжение матки при многоплодной беременности;
- многоводие или большой размер ребенка;
- секс до 12 недели беременности;
- предыдущие выкидыши;
- опухоли;
- аборты.
Спровоцировать повышенный тонус может неправильное питание. Есть продукты, которые вызывают такое состояние. К ним относятся:
- бобовые, капуста, провоцирующие повышенное газообразование;
- сыр с плесенью, содержащий опасный для беременных грибок;
- кофе, быстро выводящий из организма жидкость, повышающий давление;
- яйца в сыром виде, способные вызвать развитие сальмонеллеза – рекомендуется термическая обработка;
- черный чай, содержащий много кофеина.
Повышение маточного тонуса вызывают специи. Врачи рекомендуют ограничить употребление во время беременности базилика, лаврового листа, фенхеля, корицы, мускатного ореха, тмина. Опасность представляют блюда, не прошедшие длительную термическую обработку. Они могут стать источником инфекционных болезней. К ним относятся:
- стейки из мяса с кровью;
- вяленые деликатесы;
- паштеты;
- быстро приготовленная печень;
- суши;
- сало.
Первые неприятные симптомы должна определить сама беременная и обратиться к доктору. С большой точностью повышенный тонус выявляется при осмотре гинеколога. Диагностика включает:
- внешний контроль, фиксирование жалоб;
- прощупывание живота в положении лежа на спине;
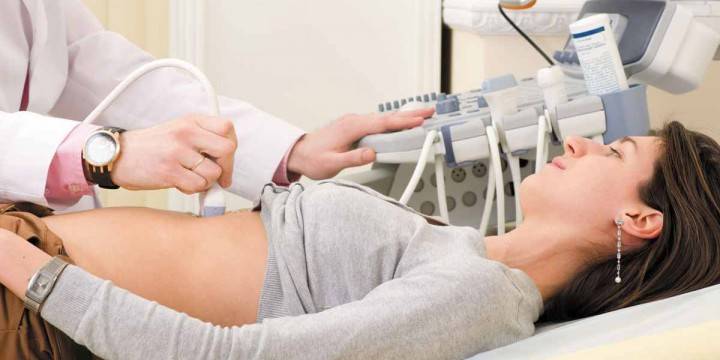
- УЗИ, выявляющее утолщение гладкой мышечной ткани, тонус передней или задней стенки в зависимости от места прикрепления плода;
- тонусометрию с использованием специальных датчиков.
Женщина должна уметь сама диагностировать маточный тонус. Это поможет своевременному выявлению причин патологии и назначению лечения, чтобы ее умерить. Важно различать симптомы, сигнализирующие о появлении проблемы. Узнать, есть ли тонус мышц, можно в домашних условиях. Для этого необходимо лечь на спину, расслабиться, аккуратно ощупать живот, проверить состояние мышц. В этой ситуации:
- ощущение мягкости говорит об отсутствии тонуса и оснований для беспокойства;
- твердый, упругий живот отличается повышенным сокращением мышц, требует вмешательства доктора.
Как должна себя вести женщина, что предпринять, если возникли опасные симптомы? Гинекологи рекомендуют для расслабления мышц соблюдение режима, прием лекарственных препаратов, которые снизят тонус. Чтобы избежать угрозы выкидыша, беременным требуются:
- снятие стресса;
- полное прекращение половой жизни;
- исключение физических нагрузок;
- обеспечение постельного режима;
- ароматерапия, которая способствует расслаблению;
- использование теплых ванн и душа;
- иглорефлексотерапия;
- лечение резус-конфликта;
- нормализация питания;
- сеансы психотерапии.
При появлении маточного тонуса необходимо решить две важные задачи – снять неприятные симптомы и воздействовать на причины их возникновения. Врачи назначают препараты магния с витамином В6, расслабляющие маточные стенки. Рекомендуют принимать:
- настойку пустырника, валерианы, успокаивающие, способствующие снятию стресса;
- Утрожестан, Дюфастон – препараты прогестерона при недостатке гормона на ранних сроках беременности.
Чтобы уменьшить маточный тонус, снять спазмы, убрать опасные симптомы, назначают спазмолитики – таблетки Нош-па, а также препараты:
- Генипрал – расслабляет мышцы, не рекомендован на ранних сроках;
- Нозепам – седативное лекарство, действуют успокаивающе;
- Курантил – улучшает плацентарное кровообращение;
- Рибоксин – активизирует обменные процессы;
- Пирацетам – повышает устойчивость нервных клеток у плода к дефициту кислорода;
- Дицинон – останавливает кровянистые выделения.
Очень быстро приводить повышенный маточный тонус в нормальное состояние помогают ректальные суппозитории. Свечи вводят в прямую кишку, оставляют до рассасывания. Действующее вещество попадает в кровь, снижает возбуждение стенок матки. Врачи назначают:
- Вибуркол – обладает спазмолитическим, болеутоляющим действием;
- Папаверин – расслабляет гладкую маточную мускулатуру, расширяет кровоток, понижает напряжение;
- Индометацин – применяется при угрозе прерывания беременности, но только с 16 по 32 неделю.
Можно дома справиться с повышенным маточным тонусом, если выполнить несложные упражнения. Это поможет расслабить напряженные мышцы. Рекомендуется сделать комплекс:
- Встать на четвереньки, прогнуть спину, подняв голову, вернуться в исходное положение. Повторить несколько раз, затем полежать не меньше часа.
- Сидя на стуле, опустить голову, расслабить мышцы шеи и лица, подышать ртом.
- Постоять несколько минут на четвереньках, чтобы живот был в подвешенном положении. Дышать спокойно.
Избежать появления неприятных симптомов помогает профилактика гипертонуса. Несложные мероприятия способствуют нормальному течению беременности без патологий. Женщине необходимо:
- избегать стрессов;
- начать правильно питаться;
- не употреблять алкоголь;
- соблюдать режим дня;
- обеспечить полноценный сон;
- не допускать физических перегрузок;
- меньше волноваться;
- не курить;
- регулярно посещать гинеколога.
источник
Как определяется тонус и гипертонус матки при беременности? Симптомы в 1 триместре. Стоит ли обращаться к врачу?
Во время беременности любая женщина прислушивается к своему организму. К сожалению, новые ощущения не всегда приносят радость. Беременная может чувствовать дискомфорт и даже боли, которые могут стать угрозой прерывания беременности.
Тонус – сокращения матки, которые необходимы для нормального течения беременности. Естественные сокращения носят нерегулярный характер, быстро проходят и не сопровождаются сильными болями и выделениями.
Незначительное увеличение силы и частоты сокращений является нормой. Матка должна находиться в тонусе, в противном случае полноценное развитие плода было бы невозможно.
Гипертонус – опасное состояние организма, которое угрожает нормальному течению беременности, а также может спровоцировать ее прерывание. В большинстве случаев гипертонус является следствием какого-либо заболевания или воздействия внешних факторов. В таких случаях беременной необходима медицинская помощь.
Между тонусом и гипертонусом матки существует значительная разница. Если руководствоваться медицинскими терминами, то:
Тонус матки – нормальное состояние этого органа, при котором плод вынашивается и развивается в благоприятных условиях. Тонус матки обеспечивает полноценное существование плода в утробе матери. Время от времени тонус матки может увеличиваться и это тоже является нормой. Такое состояние характерно для последних недель беременности, когда женщина ощущает тренировочные схватки.
Гипертонус матки – ее частые сокращения, которые могут возникнуть на любом сроке беременности. Гипертонус матки требует срочного лечения под наблюдением врача. В противном случае появляется угроза прерывания беременности. Очень часто повышенный гипертонус возникает на ранних сроках и требует срочного вмешательства специалиста. Как правило, в первые недели беременности с таким диагнозом беременной рекомендуется лечь на сохранение в больницу.
Тонус матки в 1 триместре – явление совершенно обычное и проходит само по себе без принятия каких-либо лекарственных препаратов. Основные симптомы тонуса: несильные боли, легкая напряженность в нижней части живота и его периодическое окаменение. В таких случаях беременной достаточно будет принять удобное положение и расслабиться. Через несколько минут тонус матки становится мало ощутим.
Проявление гипертонуса матки сводится к тому, что беременная ощущает боли, и тяжесть в нижней части живота. За счет частых сокращений живот каменеет, а в пояснице тянет. Возможно появление тошноты и рвоты.
В первом триместре гипертонус может привести к гибели плода, если во время не обратиться за помощью к специалистам. На последних сроках беременности тонус матки может спровоцировать выкидыш или преждевременные роды.
В некоторых случаях повышенный тонус матки может стать причиной кровотечения. Это состояние крайне опасно как для плода, так и для самой беременной.
В настоящее время практически у каждой беременной наблюдается гипертонус, а симптомы тонуса становятся более болезненными. И это совсем неудивительно, так как экология и образ жизни накладывает серьезный отпечаток на состояние здоровья людей. Выделим основные причины, провоцирующие возникновение опасных сокращений.
- нервозность, стрессовое состояние во время беременности;
- тяжелые физические нагрузки;
- гормональные сбои в организме (нарушения функций яичников, плаценты);
- появление новообразований в матке (опухоли, миомы);
- перенесенные в период беременности инфекционные заболевания;
- наследственные заболевания;
- сбои в иммунной системе организма;
- пороки органов в женской половой системе (двурогая матка);
- употребление алкогольных напитков;
- употребление антибиотиков и других лекарственных препаратов, противопоказанных при беременности;
- сделанные ранее аборты;
- осложнения в период предыдущей беременности.
Если в период вынашивания ребенка женщина испытывает болевые ощущения в области живота или спины, то лучше будет обратиться к врачу. Сделать это нужно в срочном порядке, если у беременной появились кровянистые выделения.
Врач проведет необходимый осмотр, даст направление на анализы и уже после этого назначит лечение. Для более детального осмотра матки, а также для оценки состояния плода рекомендуется сделать УЗИ.
В случаях, когда беременности ничего не угрожает, врач назначает препараты для снятия тонуса матки. Также беременной рекомендуется вести спокойный образ жизни и свести к минимуму физические нагрузки. В тяжелых случаях, когда гипертонус угрожает прерыванием беременности, а также при кровотечениях – больную кладут на сохранение в больницу.
При возникновении тонуса или гипертонуса матки беременной разрешается принимать ряд препаратов, которые помогут снять спазмы, и облегчить состояние женщины.
Наиболее распространенные из них:
- спазмолитические средства (устраняют сокращения матки);
- успокоительные средства (приводят в равновесие эмоциональное состояние беременной);
- препараты, в состав которых входит магний;
- в случае если причиной тонуса является какое-либо заболевание, то назначаются препараты, направленные на его лечение.
На появление тонуса и гипертонуса в первую очередь влияет общее состояние здоровья женщины. Именно поэтому в период планирования беременности лучше будет пройти обследование у специалистов и определить «слабые» зоны организма.
Отличной профилактикой гипертонуса является полноценное и здоровое питание. В его состав обязательно должны входить витаминные комплексы, свежие овощи и фрукты, белки и углеводы. Лучше будет ограничить употребление жирной и острой пищи, а также отказаться от употребления алкогольных напитков.
В рацион беременной обязательно должна входить жидкость. Необходимо употреблять в сутки не менее 1.5 литров воды. Очень полезно выпивать 1 стакан воды каждое утро до приема пищи.
Одежда должна быть удобной, из натуральных тканей и свободного покроя. Категорически запрещается носить тесную, сковывающую движения одежду! Особенно это касается нижнего белья.
Избегать стрессовых ситуаций и волнений. Если нервы дают о себе знать – займитесь дыхательной гимнастикой, и спокойствие вернется.
При первых проявлениях тонуса необходимо проконсультироваться с врачом, чтобы исключить возможные осложнения и развеять опасения будущей мамочки. Душевное равновесие, полноценное питание, умеренные физические нагрузки – главные составляющие легкой беременности.
источник
Беременность – состояние практически волшебное, ну, по крайней мере, точно чудесное. Естественно, что в этом время женщина просто обязана быть внимательна к себе и очень осторожна. Во время беременности женщину подстерегает огромное количество опасностей и неприятных диагнозов. Один из наиболее часто встречающихся диагнозов является так называемый тонус матки при беременности, или гипертонус матки. Что же означает «Матка в тонусе»?
Матка – это полый мышечный орган, состоящий из трех слоев: наружной слизистой оболочки – периметрий, средний мышечный слой – миометрий и внутренняя слизистая оболочка – эндометрий. Миометрий – это гладкая мышечная ткань, способная к сокращением, например, она сокращается во время родов. Впрочем, в естественном состоянии эта мышца должна быть расслаблена, такое состояние и принято назвать нормальным тонусом матки.
Если же во время беременности, но до начала родовой деятельности, матка начинает сокращаться, говорят, что тонус матки при беременности повышен. Тут стоит оговориться: поскольку процесс сокращения мышц является естественным, вовсе не всегда то, что матка в тонусе является проблемой.
В западной медицине такое состояние считается нормальным физиологическим процессом. Конечно, в том случае, если данный диагноз не сопряжен с другими симптомами, доставляющими дискомфорт, а также свидетельствующих о серьезных нарушениях. Доля здравого смысла в таком рассуждении есть, ведь даже в процессе чихания или смеха сокращаются почти все мышцы, в том числе и матка. Тоже самое касается и обыкновенного оргазма. Влияет на состояние матки и психологическое состояние беременной. Очень часто напряжение мышц матки наблюдается именно во время гинекологического осмотра.
Однако, особенность тонуса матки во всех этих случаях заключается в его кратковременности. Да и неприятных ощущений обычно такое состояние не доставляет. Другое дело, если матка находится в тонусе длительное время. Постоянный тонус матки при беременности чреват самыми неприятными последствиями для плода, да и для сохранения беременности тоже.
Последствия гипертонуса матки могут быть весьма плачевными, вплоть до самопроизвольного выкидыша, если речь идет о тонусе матки на ранних сроках беременности, до преждевременных родов, если говорят о тонусе матки во втором или третьем триместре беременности.
Чаще всего тонус матки наблюдается именно на ранних сроках, когда напряжение матки может затруднить процесс имплантации плодного яйца, а также может вызвать его отторжение или смерть. В этом случае говорят о самопроизвольном выкидыше.
Иногда возникает тонус матки перед родами, в том случае принято говорить о тренировочным схватках. Они, как правило, не опасны. Таким образом матка готовится к процессу родов, грубо говоря, тренируется.
Может угрожать тонус матки и состоянию малыша. Так, из-за того, что напряженные мышцы матки пережимают сосуды пуповины, плод может недополучать кислорода, что влечет за собой развитие гипоксии. Если же по этой же причине малыш не дополучит питательных веществ, то возможно развитие гипотрофии, остановка роста.
Причины тонуса матки при беременности могут быть самыми разнообразными. Так, выше мы уже описали, почему матка может приходить в тонус по естественным причинам. К сожалению, во многих случаях причины гипертонуса кроются в разнообразных проблемах, связанных с течением беременности.
Перечислить и описать все причины гипертонуса в рамках одной статьи практически не возможно, но мы попытаемся дать читательницам как можно больше информации о столь распространенном диагнозе. Как-никак более чем 60% женщина хотя бы раз за всю беременность ставится диагноз: повышенный тонус матки.
На ранних сроках причиной матки в тонусе чаще всего является недостаток гормона прогестерона. Этот гормон во время беременности до 4 месяца вырабатывается так называемым желтым телом, образовавшимся на месте, лопнувшей во время выхода, созревшей яйцеклетки фолликулы. Главная функция прогестерона заключается в подготовке эндометрия к имплантации плодного яйца, а также расслаблении гладкой мускулатуры, в целях предотвращения развития тонуса матки. Нехватка прогестерона, таким образом, может стать причиной гипертонуса.
Бывают и другие гормональные нарушения, последствием которых может стать тот же диагноз. В частности, избыток некоторых мужских гормонов. Именно поэтому очень важно во время беременности внимательно следить за гормональным фоном женщины.
Сильный токсикоз также влияет на состояние матки. Особенно, если сопровождается обильной и часто рвотой. Во время рвоты сокращаются многие мышцы тела, в частности, брюшной полости. Затрагивает этот процесс и матку. К сожалению, токсикоз на ранних сроках нельзя снять совсем, можно лишь немного облегчить состояние женщины, но и это имеет смысл сделать.
Гипертонус, а также в целом невынашиваемость плода может быть связан с наличием аномалий развития матки: матка моет быть двурогой или седловидной, а также иметь другие нарушения. Люба аномалия развития матки создает трудности для вынашивания ребенка, а иногда делает его невозможным.
Очень важно, чтобы к моменту зачатия женщина была в курсе всех своих проблем, а также на протяжении всей беременности женщина должна быть под постоянным наблюдением врача. Все аномалии развития матки дадут о себе знать на самых ранних сроках беременности.
В некоторых случаях причиной тонуса матки может стать так называемый резус-конфликт. В случае, если у матери резус-фактор крови отрицательный, а у отца ребенка положительный, организм женщины может отторгать плод, как инородное тело. Процесс отторжения и будет выражаться в повышении тонуса.
Некоторые инфекционные заболевания и воспалительные процессы половых органов или в полости матки также вызывают повышение тонуса матки. Обычно инфекции сопровождаются и другими симптомами, как то: изменение характера выделений, болевые ощущения, зуд и так далее.
Причиной тонуса может стать чрезмерное растяжение матки. Такое состояние наблюдается в случае, если плод имеет слишком большие размеры или беременность многоплодная. Также растяжение матки возникает при многоводии.
Перечислять можно практически бесконечно: опухоли, аборты/выкидыши до настоящей беременности и так далее – все это также может вызывать тонус матки и другие болезненные состояния. Это мы еще не коснулись психологических проблем, напряжения и стрессов, которые тоже сказываются на состоянии гладкой мускулатуры.
Бывают и вовсе прозаические причины. Так, часто развивается тонус матки из-за кишечника, точнее, из-за сильного газообразования и измененной перельстатики кишечника.
Главное, что необходимо понять и запомнить из этого раздела: тонус матки – это симптом, поэтому в корне неверно будет лечить его как самостоятельное заболевание. Всегда необходимо проводить дополнительные исследования и устанавливать точный диагноз, и только после этого назначать лечение.
Как определить тонус матки самостоятельно? В большинстве случаев сделать это не составит большого труда. Симптомы тонуса матки при беременности просты и понятны, хотя и различаются на разных сроках.
Симптомы повышения тонуса матки на ранних сроках беременности – это тяжесть в нижней части живота, тянущие боли, как при месячных, иногда эти боли отдают в поясницу или в область крестца. Симптомы тонуса матки во втором и третьем триместре практически такие же, кроме того, на таких сроках гапертонус можно заметить даже визуально: живот сжимается, становится твердым, матка «каменеет». В общем, каждая женщина легко поймет, как ощущается тонус матки при беременности.
В некоторых случаях тонус матки проявляется мажущими кровянистыми выделениями. Это очень тревожные симптомы, необходимо сразу же вызвать скорую, постараться успокоиться. В большинстве случаев, при своевременном обращении, беременность удается спасти. Остается добавить, что в ряде случаев тонус матки протекает бессимптомно, точнее, женщина может их не ощущать.
Способов медицинской диагностики гипертонуса матки несколько. Часто он заметен даже при простом гинекологическим осмотре. Впрочем, наиболее распространенным методом диагностики – это ультразвуковое исследование. УЗИ показывает состояние мускулатуры матки. В частности, именно УЗИ показывает такие патологии, как тонус матки по задней или передней стенке 1 или 2 степени. Дело в том, что тонус по одной из стенок матки выражается изменением ее формы, а степень напрямую зависит от того, к какой стенке прикреплен плод.
Существуют и специальные приборы, измеряющие именно тонус матки. Однако они не имеет большого распространения в связи тем, что диагностика данной проблемы не оставляет труда. Гораздо сложнее бывает определить причину возникновения тонуса.
Но вот, диагноз известен, матка в тонусе. Что делать? Прежде всего, слушать советы вашего врача. Выбор лечения во многом зависит от того, насколько сильный тонус матки при беременности имеет место, а также от того, чем он вызван. В случае, если ситуация не связанна с серьезным риском, лечение тонуса матки при беременности проводится амбулаторно.
Женщине рекомендуют соблюдать постельный режим, прописывают спазмолитики, обычно, но-шпу или папаверин. Часто назначают при тонусе матки магний Б6 и содалитовые средства, например, пустырник. Обратите внимание, все это средства должны только снять тонус матки при беременности, кроме этого вам наверняка назначат другие лекарственные препараты, которые должны вылечить причину появления тонуса.
Так, если речь идет о недостатке прогестерона, то женщине назначают препарат с его содержанием. Если же причиной тонуса матки является избыток мужских гормонов, то назначаются их антиподы. При токсикозе делают все необходимое, чтобы облегчить данное состояние, а если причина – проблемы с кишечником, необходимо снизить газообразование. Свое лечение имеется и в случае резус-конфликта, и на любой другой диагноз.
Если тонус матки долго не удается снять, или же изначально ситуация складывается очень серьезно, врачи будут настаивать на госпитализации и дальнейшем лечении в стационаре. В стационаре больная не сможет систематически нарушать постельный режим, как обычно делают женщины, находясь дома: уборка, готовка и прочие домашние дела не дают покоя хозяйкам. Кроме того, только в больнице врачи смогут боле внимательно следить за состоянием матери и ребенка, а также своевременно сбить усилившийся тонус, чтобы не дать начаться преждевременным родам.
Тут стоит сделать небольшое отступление, в котором расскажем о том, почему, начиная с 28 недели, говорят именно о преждевременных родах, хотя ребенок еще явно не доношен. Дело в том, что при нынешнем состоянии медицины именно с 28 неделе можно пробовать спасти жизнь новорождённому. Конечно, это далеко не самый лучший исход, всегда желательно продлить беременность еще хотя бы на один день.
Так, если тонус матки на 26 неделе беременности спровоцирует начало родовой деятельности, то врачи будут всеми силами останавливать ее. Для этого проводят токолитическую терапию, то есть всячески расслабляют матку при помощи соответствующих схем и препаратов. И это очень важно начать вовремя, так как на таком сроке ребенок, скорее всего, не выживет. Именно поэтому врачи в стационарах борются за каждый день сохранения беременности. Все-таки, тонус матки на 36-38 неделе беременности не столь рискованны, хотя и угрожает состоянию плода. Поэтому и после 28 недели, прежде всего, стараются сохранить беременность.
Очень часто у женщин встает вопрос: насколько необходима госпитализация? Обычно этим вопросом задаются те, у кого есть старшие дети или же те, кто опасается потерять работу из-за долгого отсутствия, мол, ребенка нужно кормить, деньги нужно зарабатывать, а но-шпу и папаверин принимать можно и дома.
К сожалению, единственно верного ответа здесь нет. Все зависит от конкретной ситуации: насколько велик риск выкидыша или преждевременных родов, насколько силен тонус и так далее. Женщина должна понимать, что от госпитализации она отказывается на свой страх и риск, и рискует она, прежде всего, своим нерожденным ребенком. Стоит ли, например, работа такого риска? А за старшим ребенком можно попросить присмотреть мужа, родственников или близкую подругу. Решение ситуации есть практически всегда.
В некоторых случаях тонус действительно можно снять в домашних условиях, причем не только медикаментозными средствами, хотя и от них отказывать слишком поспешно не стоит. Как снять тонус матки в домашних условиях?
Лучший способ сделать это – это упражнения для снятия тонуса матки. Например, «Кошка». Нужно встать на четвереньки, поднять голову и прогнуть спину, постоять в этой позе несколько секунд, а затем не спеша вернуться в исходное положение. Это упражнение необходимо повторить несколько раз, а после полежать в течение часа.
Давно замечено, что расслаблению мышц матки способствует расслабление мышц лица. Именно поэтому второе упражнение, рекомендуемое при тонусе матки связанно именно с лицом. Нужно опустить голову и максимально расслабить все мышцы лица и шеи. Дышать при этом нужно только ртом.
Иногда для того, чтобы избавиться от появившихся неприятных ощущений и симптомов гипертонуса, достаточно просто встать в такую позу, чтобы матка оказалась в подвешенном положении: то есть, опять же, на четвереньки, с упором на локти.
Сочетая этот простой комплекс упражнений с успокоительными и спазмолитиками, тонус матки можно снять довольно быстро. Однако не забывайте о том, что важно не просто снять тонус матки, но и устранить причину, а для этого важно точно соблюдать все указания лечащего врача. Кроме того, считаем своим долгом напомнить, что если данное состояние наедается снять, или же дискомфорт усиливается, все же придется согласиться на госпитализацию.
Профилактика гипертонуса – дело очень простое. Главное, избегать лишних физических нагрузок и стрессов. Полезно также правильно питаться и соблюдать режим дня: ложиться и вставать примерно в одно и то же время. В это время очень важен полноценный отдых и здоровый сон.
Отдельно стоит упомянуть о разнообразных вредных привычках, таких, как употребление алкоголя и курение. И то и другое, как известно, увеличивают, в том числе, и риск возникновения тонуса матки, да и других, еще более неприятных патологий. Поэтому от табака и алкоголя лучше отказаться на стадии планирования беременности.
Огромное значение для профилактики и своевременного выявления имеет постоянное наблюдение у гинеколога, а также своевременное прохождение вех сопутствующих исследований: анализов, УЗИ, осмотры узких специалистов и так далее. Особенно это актуально в том случае, если женщина относится к одной из групп риска.
Ну, и самое главное, меньше волноваться. Особенно, если вы все-таки не убереглись. Тонус матки, конечно, не приговор. В подавляющем большинстве случаев беременность удается сохранить, последствия для ребенка — минимизировать. А вот волнение никоим образом не будет способствовать улучшению состояния беременной при тонусе матки.
Редакция: Mama66.ru,
Лада Сергеева, практикующий гинеколог
источник
Беременность, особенно, если она желанная и долгожданная – время волшебное. Мечтая о ребенке и планируя зачатие, большинство женщин не задумываются о проблемах и правильно делают, ведь спокойное, радостное ожидание малыша залог благополучного родоразрешения. Современный подход к вынашиванию оптимален: будущая мама настроена позитивно, хорошо осведомлена о нюансах – позитивных и тех, которые требуют пристального внимания медиков. Одним из таких нюансов, требующих внимания, является тонус матки.
Идеальное состояние для беременной женщины – хорошее настроение и чувство радости от того, что в её чреве зародилась новая жизнь. К сожалению, на деле все не так безоблачно, зачастую, процесс вынашивания ребёнка сопровождается как минимум слабостью и недомоганием.
Во избежание, каких бы то ни было проблем со здоровьем, во время беременности будущей роженице стоит быть чуть более внимательной к сигналам своего организма. Любое незнакомое, не поддающееся объяснению ощущение должно быть вынесено на рассмотрение врачу.
Напряженность живота, тошнота, головокружение, слабость, могут свидетельствовать о чрезмерном тонусе мышц матки, пониженном давлении, недостатке необходимых микроэлементов в рационе. Любая аномалия процесса беременности может навредить малышу на одном из важных для него этапов развития.
Одной из наиболее частых проблем беременных является излишняя напряженность, тонус или гипертонус мышц матки. Статистика утверждает, что этим специфическим недугом страдают 65% всех беременных женщин. Что же это за явление? Чтобы разобраться – пойдем от истоков.
Матка – центр женской репродуктивной системы, именно в этом полом мышечном органе зарождается и развивается новая человеческая жизнь. Матка трехслойна: гладкая мышечная ткань среднего ее слоя защищена наружной и внутренней слизистыми оболочками. В медицине каждый слой имеет свое название, наружный называют периметрием, средний – миометрием, а внутренний – эндометрием.
Миометрий в естественном своем состоянии должен быть расслаблен, поэтому ситуацию, в которой он теряет стабильность своего стандартного состояния, а именно то напрягается, то расслабляется вновь, называют тонусом. При тонусе матка как бы сокращается, происходит имитация схваток, для которых время еще не пришло. Длительное пребывание мышц матки в слишком напряженном состоянии может привести к плачевным последствиям, вплоть до прерывания беременности.
В норме матка для вашего малыша спокойная обитель, внутри которой он может без помех развиваться, покачиваясь в околоплодной водичке, когда мама движется, прислушиваться к стуку маминого сердца, ее голосу и другим звукам, которые с определенного момента доносятся до него извне. Любое беспокойство органа, являющегося основной защитой новой жизни – не нормально и требует особого внимания.
Матка должна напрягаться только тогда, когда наступит время, регулярными спазмами она запускает процесс рождения. Именно поэтому несвоевременное беспокойство мышц матки, особенно в первом триместре беременности должно привлечь внимание, насторожить и отправить женщину на консультацию к наблюдающему ее врачу.
К сожалению, матка может испытывать нагрузку в наиболее ответственное время, к примеру тогда, когда яйцеклетка находится в стадии имплантации. Излишняя напряжённость способна усложнить процесс внедрения яйцеклетки либо, попросту, не позволить ей имплантироваться. В последнем случае итог очевиден – не сумевшая выполнить свою задачу яйцеклетка погибает, а беременность не наступает.
На более поздних сроках, такой инцидент не останется незамеченным и будет иметь более трагичную окраску. Одно дело не имплантировавшаяся яйцеклетка, и совсем другое – преждевременно родившийся ребёнок. И пусть сегодня медицина прогрессивна, малышу всё же намного лучше развиваться в материнской утробе.
Важно заметить, что активность матки не всегда свидетельствует о проблемах, непосредственно перед родами, матка, тренируясь, спазмирует и это не просто нормально, но и полезно. Такое явление называют тренировочными схватками, таким способом организм подготавливает женщину и малыша к родам.
Расслабляться, однако, не стоит, активность в процессе подобных маточных тренировок может навредить ребёнку, лишив его достаточного количества кислорода. Дело в том, что излишнее напряжение миометрия не позволяет пуповинным сосудам полноценно функционировать, а ведь именно они являются поставщиками обогащенной кислородом крови в детский организм.
Напряжение матки, возникающее на ранних сроках беременности небезосновательно. В большинстве случаев матка спазмирует из-за проблем с женским здоровьем. Поэтому на ощущения в виде сдавливающих сокращений внизу живота нужно непременно обратить внимание своего врача. Подобные симптомы не всегда опасны, однако право диагностировать состояние будущей роженицы нужно оставить специалистам.
Во время обычного осмотра гинеколог может безоговорочно определить напряжена ли матка, и рекомендовать методы диагностики, чтобы выявить истинную причину. К примеру, изучить гормональное состояние беременной, ведь за эластичность мышц матки, как и за многое другое, отвечает прогестерон. Из-за сбоев женского организма прогестерон может вырабатываться в недостаточном количестве, а его недостаток, в свою очередь, приводит к нарушению маточных функций.
Что же мешает организму женщины правильно работать? Известно множество состояний, влияющих на гормональный баланс. Одно из них – недоразвитость или инфантилизм репродуктивных органов. В этом случае маленькая, не выросшая до нужных размеров матка, напрягается из-за непосильного на неё давления.
Бывает так, что надпочечники женщины производят слишком большое количество мужских гормонов. Эту проблему можно заметить еще до беременности. У женщин, страдающих гиперандрогенией, нерегулярный менструальный цикл, несвойственная женскому полу растительность на лице, раздраженная, склонная к высыпаниям кожа.
Вырабатываемый гипофизом гормон пролактин также может присутствовать в крови женщины в большем, чем необходимо, количестве. Медики называют это отклонение – гиперпролактинемия. Пролактин также вводит организм беременной в заблуждение и заставляет матку излишне напрягаться. И это очень серьёзная ситуация, способная повлечь за собой самопроизвольное прерывание беременности.
Достаточно известной патологией среди беременных является эндометриоз. Эндометрий – внутренний слизистый слой матки иногда разрастается за пределы своего поля, чем, безусловно, нарушает нормальную работу главного органа репродуктивной системы.
Распространенная ныне миома матки – доброкачественное новообразование, возникающее в миометрии. Гормональный сбой влияет на клетки матки, а в результате их слишком активного деления образуется лишняя ткань. Медики до сих пор не пришли к единому мнению относительно этого явления, однако доказано, что рост миомы стимулируют женские половые гормоны – эстрогены. А беременность очень благоприятный период для образования и роста миомы, как раз из-за гормональной активности.
К слову, сильный токсикоз также влияет на состояние матки. Если женщину сильно тошнит, во время рвоты мышцы напрягаются, что также способствует повышению маточного тонуса. Также, впрочем, как и кашель, возникающий у подхватившей вирусную инфекцию будущей мамы. Дабы не обострить ситуацию, стоит поинтересоваться у врача о наиболее приемлемых способах облегчения тошноты и кашля.
Резус-фактор или резус-конфликт также может стать проблемой. Нередки случаи, когда отрицательный и положительный резусы родителей не уживаются, а организм, чувствуя опасность, пытается избавиться от плода. Сокращение матки или ее тонус, в данном случае – предупреждающий сигнал. Напряжение и спазмы матки могут возникнуть также из-за излишка воды, удерживаемого организмом беременной, многоплодной беременности или большого размера ребёнка.
Есть еще группа причин, к которым, к сожалению, беременные и их семьи не склонны серьезно относиться. Целый ряд психологических состояний способны вызывать серьезное напряжение, а стрессы и различные переживания очень влияют на нервную систему. Как результат напрягается и сбоит весь организм. Центральная нервная система может пострадать также от излишней физической нагрузки либо воспалительных заболеваний.
Подведем промежуточный итог: каждая, вынашивающая ребенка женщина должна знать о том, как понять, что ее матка в тонусе и какие симптомы при таком состоянии особенно опасны. Итак, тянущая боль и ощущение тяжести в нижней области живота, а также дискомфорт в области поясницы и крестца с большей вероятностью являются свидетельством того, что матка в тонусе. А ситуация в которой маточные спазмы сопровождаются кровянистыми выделениями из влагалища требует немедленного обращения к врачу – чем быстрее, тем лучше.
Какой бы ни была причина – главное спокойствие. Страх и мысли об осложнениях не улучшают ситуацию при маточном гипертонусе. Чаще всего для устранения данной проблемы врачи рекомендуют постельный режим, успокоительные и спазмолитики. В общем все то, что снизит мышечную активность.
Важно помнить: какова бы не была причина тонуса матки, нервозность и тревогу нужно оставить при себе и в срочном порядке обратиться к лечащему врачу. Любое напряжение в этом периоде грозит еще большими осложнениями.
Беременная женщина, матка которой находится в состоянии напряжения, может оставаться дома, однако ей придется строго соблюдать все рекомендации лечащего врача. Опыт показывает, к сожалению, что домашняя терапия редко исправляет ситуацию к лучшему, так как беременная женщина без должного контроля часто нарушает элементарные правила лечения. Самое элементарное и важное условие – постельный режим, вне стационара также сложно соблюсти. Поэтому лучшее, что может рекомендовать врач это стационарное лечение. В стационаре женщина лишена бытовых забот, находится в спокойствии и под присмотром.
Одним из важных преимуществ госпитализации и пребывания в клинике предусматривает незамедлительную реакцию на малейшее изменение состояния здоровья мамы и малыша. Дело в том, что вплоть до 26 недели беременности, вынашиваемый женщиной плод находится в группе риска, ведь в случае преждевременно начавшейся родовой деятельности на этом сроке спасти ребенку жизнь практически невозможно. Это та причина, по которой, даже в самых сложных ситуациях, связанных с мышечным поведением матки, медики стараются оттянуть несвоевременное рождение на максимально возможный срок.
В зависимости от причины, вызывающей тонус специалист назначает нужный препарат. К примеру, при прогестероновой недостаточности рекомендуют препараты, в состав которых входит этот важный гормон, а в случае переизбытка прогестерона – медикаменты с веществами, угнетающими его выработку. При лёгком тонусе, часто рекомендуют свечи папаверина, но-шпу (дротаверин), магний b6, в более тяжелых и опасных случаях, в рамках стационарного лечения назначают магнезию, гинепрал и прочие, аналогичные по воздействию на проблемную зону, препараты.
В качестве резюме, напомним, что благополучие женщины, выполняющей важную миссию, полностью в ее собственных руках. Осторожность и особое внимание к собственным ощущениям должны получить приоритет в жизни беременной. Любое напряжение требует расслабления и незамедлительного обращения, в первую очередь, к медицинскому специалисту. Это простое, однако очень важное правило.
источник
Решение осветить данную проблему было не случайно, ведь срыгивание — это самая частая причина обращения к педиатру родителей грудничков.
Около 67% 4-х месячных детей делают это хотя бы один раз в сутки. А у 86% детей первого полугодия этот синдром является универсальным клиническим проявлением неблагополучия верхних отделов желудочно-кишечного тракта.
Рвота — это сложнорефлекторный акт, во время которого происходит непроизвольное выбрасывание содержимого желудка через пищевод, глотку и рот. Обычно ей предшествует тошнота, сопровождающаяся побледнением, слабостью, головокружением, слюноотделением, потливостью.
Срыгивания — это разновидность рвоты у детей первого года жизни. Происходит это за счет пассивного заброса желудочного содержимого в глотку и ротовую полость. Самочувствие ребенка при этом не нарушается.
Частота срыгиваний и рвоты у детей грудного возраста объясняется особенностями строения их желудочно-кишечного тракта:
- относительно короткий пищевод;
- форма пищевода, напоминающая воронку, обращенную расширением кверху;
- слабовыраженные физиологические сужения пищевода;
- недоразвитие мышечного сфинктера у входа в желудок («открытая бутылка»);
- недостаточное развитие мышечной оболочки желудка, повышенная чувствительность слизистой оболочки.
Морфофункциональная незрелость в большей степени характерна для недоношенных детей, но в той или иной степени может присутствовать и у малышей рожденных в срок.
Причин, вызывающих срыгивание и рвоту, огромное количество. Это может быть и вариант нормы и, к сожалению, свидетельствовать о серьезной патологии. Давайте, начнем с причин функциональных, которые являются вариантом нормы.
- Перекорм или неправильное и беспорядочное кормление приводят к растяжению желудка и вызывают у грудничка срыгивание.
- Гастроэзофагальный рефлюкс – это непроизвольный заброс желудочного и желудочно-кишечного содержимого в пищевод.
- Аэрофагия – заглатывание воздуха во время кормления. При вертикальном положении туловища воздушный пузырь, выделяясь из желудка, выталкивает небольшое количество молока, смеси.
- Метеоризм – повышенное газообразование, кишечные колики повышают давление в брюшной полости, провоцируя срыгивания.
- Неадекватный подбор смеси.
- Быстрая перемена положение тела, особенно после кормления.
- Тугое пеленание.
Что касается патологичных срыгиваний, которые происходят по органическим причинам, то они могут быть вызваны следующими причинами.
- Аномалии желудочно-кишечного тракта (пилоростеноз, диафрагмальная грыжа). Пилоростеноз — это сужение пилорического отдела желудка. Эта патология проявляется через 2-3 недели после рождения, чаще у мальчиков. Характер срыгиваний упорный, продолжительный, малыш быстро теряет в весе.
- Перинатальное поражение центральной нервной системы (тяжелое течение беременности и родов, низкие цифры показателей шкалы Апгар, повышенное внутричерепное давление). У крохи могут наблюдаться беспокойство, тремор ручек и подбородка и другие неврологические симптомы.
- Инфекционные процессы (сепсис, менингит, гепатит) сопровождаются изменением общего состояния ребенка — вялость, изменение окраски кожных покровов, монотонный плач.
- Наследственные нарушения обмена (фенилкетонурия, галактоземия, адреногенитальный синдром).
- Патология почек (почечная недостаточность).
Кроме того, причиной рвоты у малыша может быть отравление различными веществами.
Тем не менее, чаще всего синдром срыгиваний и рвоты на первом году жизни обусловлен перинатальной энцефалопатией (ПЭП). Она возникает в результате острой или хронической гипоксии (нехватки кислорода) плода и травм во время родов. Это так называемый синдром вегето-висцеральных дисфункций (СВВДФ).
Срыгивания и рвота не только доставляют сильное беспокойство родителям, они могут так же провоцировать развитие разных проблем у малыша: дефицит веса ребенка, нарушения обмена веществ, развития воспаления пищевода – эзофагита. При упорной рвоте организм младенца теряет большое количество воды, возникает дегидратация. Самым грозным осложнением является аспирация (попадание рвотных масс в дыхательные пути), с возможным развитием асфиксии новорожденных и синдрома внезапной смерти или аспирационной пневмонии (воспаление легких вследствие аспирации).
Для малышей первых трех месяцев жизни появление отрыжки или срыгивания после приема пищи при хорошем самочувствии и нормальной прибавке в весе является вариантом нормы. В основе этого лежит недоразвитие анатомических структур, характерное для новорожденных. Данная картина встречается у 40-65% здоровых младенцев. В этом случае по мере созревания организма срыгивания проходят самостоятельно, лишь иногда требуется диетическая коррекция для снижения степени их выраженности.
Если же и после этого срока срыгивания носят упорный характер, то ребенка необходимо проконсультировать у педиатра.
Современные аспекты лечения напрямую зависят от причины синдрома, но есть общие мероприятия, используемые при консервативном лечении.
- Родителям рекомендуется увеличить кратность кормления на 1-2 по сравнению с возрастной нормой, соответственно уменьшая объем пищи.
- Кормить малыша следует в полувертикальном положении, используя перерывы, во время которых надо держать ребенка вертикально.
- Хорошей профилактикой срыгивания является выкладывание малыша на животик перед каждым приемом пищи.
- Во время кормления следите, чтобы кроха не упирался носиком в вашу грудь, захватывал ротиком и сосок и ареолу. При искусственном вскармливании соска должна быть заполнена молоком полностью.
- По окончании кормления следует держать ребенка в вертикальном положении до отхождения воздуха.
- Устраните факторы, повышающие внутрибрюшное давление: тугое пеленание, запоры. Кормящей маме нужно исключить из рациона продукты, усиливающие метеоризм (черный хлеб, бобовые, капуста, яблоки).
Для устранения срыгиваний используется лечебное питание — «антирефлюксные смеси». В своем составе они имеют неперевариваемую добавку (загуститель) в виде натуральных диетических волокон, которые получают из бобов рожкового дерева (камедь). Попадая в желудок, эти волокна образуют мягкий пищевой сгусток, который механически препятствует срыгиванию. Далее, продвигаясь по кишечнику, волокна принимают на себя воду, увеличивая вязкость кишечного содержимого, и перистальтика стимулируется механическим путем. Для данных лечебных смесей характерно пониженное содержание жиров. Ведь известно, что жирная пища задерживает опорожнение желудка.
Антирефлюксный эффект смесей определяет также казеиновая доминанта. Большое значение имеет и ее белковый состав, точнее, соотношение сывороточных белков к казеину. В материнском молоке оно составляет 60-70/40-30, в коровьем молоке — 20/80, в большинстве адаптированных смесей — 60/40. Увеличение доминанты казеина препятствует срыгиванию, образуя в желудке густую массу.
К самым современным смесям, отвечающим данным требованиям относятся «Нутрилон антирефлюкс», «Фрисовом».
Функциональные нарушения желудочно-кишечного тракта могут потребовать и медикаментозного лечения. Наиболее эффективными лекарственными средствами, которые используются в педиатрии при лечении синдрома срыгиваний и рвоты, являются прокинетики. К ним относятся: Церукал, Координакс, Мотилиум, Дебридат. Их действие заключается в ускорении опорожнения желудка и усилении антропилорической моторики.
К сожалению, некоторые пороки желудочно-кишечного тракта не обходятся без операционного вмешательства. Это безуспешное лечение гастроэзофагального рефлюкса, аномалии желудочно-кишечного тракта, кишечная непроходимость, перитонит новорожденных. Оперативное лечение проводят в специализированных центрах детской хирургии.
В заключение еще раз хочется подчеркнуть, что лечение синдрома срыгиваний и рвоты — это крайне сложная задача. Для ее решения необходимо детальное обследование ребенка, выявление конкретной причины возникшего синдрома и тщательный подбор различных методов лечения, основой которых является применение современных антирефлюксных смесей.
источник
Самый частый «навешанный» диагноз в Российском акушерстве это «гипертонус матки». Почему «навешанный»? Потому, что:
— во-первых этого диагноза не существует ни в одной стране мира с хорошей медициной; этого диагноза нет в перечне «Международной классификации болезней» — один из основных международных медицинских документов, с которым сверяются все медицинские системы мира;
— во-вторых за этим диагнозом ровным счетом ничего не стоит (не повышается риск самопроизвольного выкидыша/преждевременных родов).
Матка по своему строению — это мышца. Есть поперчнополосатые мышцы — мышцы рук, ног например. Есть гладкие мышцы. Они входят в строение мочевого пузыря, кишечника, матки. Какое основное свойство мышцы (не важно поперечнополосатой или гладкой)? Основное свойство любой мышцы — это сокращение. Итак матка — это мышца, а не кисель. Мыщце свойственно сокращение. Следовательно, матка имеет право на сокращение. Если бы это было не так, то человечество рожало бы каким-то совершенно другим способом.
Вы чихаете или кашляете — матка сокращается (вы можете это чувствовать в виде напряжения внизу живота, а можете никак не чувствовать). Вам делают узи — мышца матки может сократиться (опять же Вы можете это почувствовать или нет; доктор может это увидеть на УЗИ). Вы долго ходили — мышца матки может сократиться. Все это говорит о том, что Вы живой человек и матка как и любой другой орган реагирует на внешние и внутренние стимулы. Причем это абсолютно нормально. Так же нормально как кишечник начинает сокращаться в ответ на поступление в него пищи (это называется «перистальтика»), как мочевой пузырь сокращается в ответ на накопление определенного объема мочи (называется «позыв на мочеиспускание»). Таким образом, сокращения матки (то, что в Российской медицине называют «гипертонус матки) — это часть нормальной физиологии матки.
Но ведь самопроизвольный выкидыш и преждевременные роды тоже сопровождаются сокращениями матки. А ведь и то и другое не является нормой. И выкидыш и преждевременные роды — это патология. Так как же различить где гипертонус матки — это норма, а где — патология?
Действительно, регулярные маточные сокрашения характерны для самопроизвольного выкидыша и преждевременных родов. Когда у женщины есть тянущие боли внизу живота и/или схваткообразные ощущения внизу живота или чувство напряжения живота трудно понять по внешним проявлениям — это что, нормальные физиологические сокращения или начало самопроизвольного выкидыша или преждевременных родов? Разобраться в ситуации помогает УЗИ и консультация гинеколога. Если по данным УЗИ шейка матки длинная (как правило 3 см и более) и внутренний зев закрыт, сердцебиение у плода есть, то значит беспокоящие Вас симптомы — физиологические маточные сокращения. Если шейка матки резко укорочена и внутренний зев открыт более чем на 5 мм или нет сердцебиение у плода, тогда гинеколог сделает заключение о начале прерывания беременности ( в зависимости от срока либо выкидыш, либо преждеверменные роды).
Физиологические маточные сокращения — очень, очень часто возникают на протяжении беременности. Причем, чем больше срок беременности, тем чаще. Считают, что матка так тренируется перед предстоящими родами. Физиологические маточные сокращения могут возникать в связи с физической активностью. Они, как правило, не имеют какой-либо регулярности, появляются от случая к случаю и проходят в состоянии покоя. Основным отличием физиологических маточных сокращений от патологических — это, то, что они никогда не приводят к укорочению шейки матки и раскрытию внутреннего зева по данным УЗИ.
Поэтому, если у Вас появились боли внизу живота или чувство напряжения матки или схваткообразные ощущения внизу живота — прилягте, постарайтесь расслабиться, выпейте сладкого чаю. Если на этом фоне Ваши симптомы драматически уменьшились (интенсивность снизилась более, чем на 50%) или они совсем прошли, то значит у Вас был эпизод физиологического гипертонуса матки.
Если несмотря на отдых, симптомы сохраняются, приобретают регулярность (частота ощущений возрастает, уменьшается временной интервал между ощущениями), появляются дополнительные симптомы (например тошнота/рвота, кровянистые выделения из половых путей), то нужно быстрее встретиться с врачом гинекологом и сделать УЗИ, что бы оценить сердцебиение плода и состояние шейки матки.
Физиологический гипертонус не повышает частоту самопроизвольных выкидышей, не повышает частоту преждевременных родов. Проблема в том, что ни один гинеколог сразу и без УЗИ не может сказать: это что, физиологический гипертонус или нет. Только время (симптомы были, но прошли) или УЗИ (шейка матки — длинная и закрыта) являются подспорьем, которое может отличить физиологический тонус от угрозы прерывания беременности.
В норме в заключение УЗИ должна быть информация не о наличии или отсутствии гипертноуса матки, а информация о состоянии шейки матки/сердцебиении плода (если это первые 12 недель беременности).
Резюме:
— не бойтесь диагноза „гипертонус матки“ если есть длинная ( 3 и более см) и закрытая шейка матки
Консультация гинеколога
Акушер-гинеколог, к.м.н. Борисова Александра Викторовна
источник
Беременность — это волнительное состояние для каждой женщины, но ранние сроки могут принести не только радость осознания новой жизни, но и непривычные и неприятные ощущения, в том числе и токсикоз. Это патологическое состояние, возникающее, как правило, в сроке 4-7 недель и проявляющееся рядом симптомов: тошнота, рвота, гиперсаливация (слюнотечение), изменение пищевых и обонятельных пристрастий, изменение эмоционального фона в сторону повышенной лабильности настроения.
Тошнота и рвота беременных — это состояние весьма распространенное и не всегда требующее лечения. По статистике проявления раннего токсикоза присутствуют примерно у 60% беременных. Однако только 8 — 10% требуется какое — либо лечение.
Отсутствие тошноты на ранних сроках – это тоже абсолютно нормальное явление и не говорит о том, что беременность не прогрессирует или развивается неправильно.
Тошнота относится к сомнительным признакам беременности. То есть сама по себе тошнота не указывает на беременность напрямую, но в сочетании с другими признаками (задержка менструации, нагрубание молочных желез, изменение обоняния и вкусовых пристрастий, головокружения и другое) требует подтверждения/исключения беременности.
Если рассматривать тошноту, как один из признаков беременности, то умеренные проявления ее могут начаться уже с нескольких дней задержки месячных.
Гормональные причины тошноты и рвоты беременной – это, прежде всего, повышение в крови уровня хорионического гонадотропина и прогестерона. Максимальный прирост ХГЧ приходится на 6 — 7 недель беременности, именно в этом сроке большинство женщин испытывает разные по интенсивности проявления токсикоза. Также в подтверждение гормональных причин тошноты и рвоты приводим тот факт, что при многоплодной беременности, когда уровень ХГЧ выше (см. статью Анализ на хорионический гонадотропин) проявления токсикоза более интенсивные. Гормональная перестройка вызывает возбуждение в подкорковых структурах (ретикулярная формация, регуляторные центры продолговатого мозга). В продолговатом мозге центры дыхания, обонятельный и рвотный центры расположены рядом, поэтому все проявления токсикоза взаимосвязаны. Также повышение в крови прогестерона ведет к снижению тонуса гладкой мускулатуры во всем организме, для мышц матки это благо (нет гипертонуса), а вот излишнее расслабление мускулатуры пищевода и желудка приводит к забросу кислого содержимого, изжоге и рвоте.
Гормональный фон женщины во время беременности заметно изменяется, и направлен на сохранение и вынашивание плода, поэтому из гормональных причин вытекают иммунные причины тошноты и рвоты . Происходит естественная иммуносупрессия (снижение иммунитета), что служит профилактикой отторжения плода организмом матери.
Психологические причины тошноты и рвоты беременных не поддаются четкой классификации, однако есть данные, что ранний токсикоз чаще встречается у женщин, психологически не готовых к материнству, у беременных с неблагоприятной обстановкой в семье и тех, у кого исходно имелись проявления астении (психологического истощения, утомляемости).
Сопутствующие тошноте заболевания:
1. Заболевание желудочно — кишечного тракта (гастрит, язвенная болезнь, холецистит, панкреатит, гепатиты). У пациенток с заболеваниями ЖКТ рвота при беременности встречается значительно чаще, начинается раньше и протекает тяжелее.
2. Другие заболевания (анемия, аллергические заболевания и другие) способствуют общему ослаблению организма и могут утяжелять состояние при токсикозе.
3. Прием некоторых препаратов (например, химиотерапия ВИЧ-инфекции, лечение системных заболеваний) может провоцировать тошноту и усиливать проявления токсикоза на ранних сроках.
Периодическая умеренная тошнота на ранних сроках (до 11 — 12 недель), которая не приводит к снижению веса, полному отказу от пищи, не вызывает изменений в анализах крови и мочи, относится к патологическому состоянию весьма условно и лечению не подлежит.
Все беременные обследуются согласно Приказу Минздрава России от 12 ноября 2012 года № 572н, и если по результатам обследования не выявляется патологических изменений, сопутствующих заболеваний, плод развивается нормально, то такая беременность считается нормально протекающей и подлежит плановому наблюдению в женской консультации.
Тошнота и рвота беременных может продолжаться до 22-х полных недель беременности. Выделяют также отдельные формы рвоты (рвота, начавшаяся после 22-х недель беременности и другие формы рвоты), которые встречаются редко.
Наличие рвоты относит текущую беременность к осложненной, тактика ведения и наблюдения зависит от тяжести состояния.
1) тошнота и рвота беременной легкой степени:
— рвота повторяется не более 5 раз в сутки
— общее состояние удовлетворительное
— потеря массы тела до 2 — 3 кг
— тахикардии нет
— анализы крови и мочи в пределах нормы
— стул и мочеиспускание в норме
2) рвота беременной средней степени тяжести:
— рвота 6 — 10 раз в сутки
— жалобы на слабость
— головокружение
— снижение аппетита
— тахикардия до 100 ударов в минуту
— потеря веса около 3 кг за 7 — 10 дней
— субфебрильное повышение температуры тела (до 37.2°С)
— бледность кожи и слизистых, желтушность кожи и слизистых у 5 – 7%
— в общем анализе мочи — положительная реакция на ацетон
— мочеиспускание в норме
— стул 1 раз в 2 – 3 дня
3) рвота беременной тяжелой степени или чрезмерная:
— рвота более 10 раз (может достигать 20 — 25 раз в сутки)
— слюнотечение
— снижение веса до 8 — 10 кг и более
— АД понижено (90/60 мм.рт.ст и менее)
— тахикардия (частота сердечных сокращений более 100 в минуту)
— беспокоят выраженная слабость, головокружения, обмороки, нарушен сон
— повышение температуры тела до 37.5 — 38°С
— сухость и бледность кожи и слизистых, желтушность кожи и склер у 20 – 30%
— запах ацетона изо рта
— в общем анализе мочи повышение белка и резко положительная реакция на ацетон (+++ или ++++, либо более 0.03)
— в общем анализе крови наблюдается сгущение крови и анемия, в биохимическом анализе повышается креатинин, мочевина, билирубин, АлАТ, АсАТ
— диурез снижен, стул с задержками до 5 и более дней.
В настоящее время тяжелая рвота встречается довольно редко, это связано с бОльшим охватом беременных женщин медицинским наблюдением, чем раньше.
— Если вы предполагаете возможность беременности, и вас подташнивает, то первое, что вы должны сделать – это тест на беременность (как и в какие сроки правильно выполнять тест, читайте в статье «Тест на беременность»). В случае положительного результата теста немедленно запишитесь на прием к врачу акушеру – гинекологу. В случае отрицательного результата, но при наличии нескольких сомнительных признаков беременности, следует выполнить тест повторно через 48 часов.
— Если вы знаете о своей беременности, и вы начали испытывать признаки раннего токсикоза, то следует проследить за своим состоянием.
Если тошнота не вызывает значительного ограничения повседневной активности, вы можете выполнять свою обычную работу, объем употребляемой пищи снизился незначительно, нет обмороков и выраженного головокружения (легкая слабость и головокружение могут быть), то беспокоиться не стоит, но плановое наблюдение у врача женской консультации необходимо.
Многие недоумевают, зачем беременным так часто делают общий анализ мочи. На самом деле, диагностическую значимость ОАМ трудно переоценить в любом сроке беременности. При токсикозе патологические изменения в первую очередь появляются в моче (изменяется удельный вес, появляются кетоновые тела/ацетон, белок).
Если вас беспокоит рвота пищей до 5 раз в день, но при этом общее состояние страдает незначительно (слабость, легкое головокружение, изменение вкусовых пристрастий, отвращение к некоторым продуктам), то вы должны сообщить о своем состоянии лечащему врачу. При отсутствии изменений в анализах крови и мочи, наличии по УЗИ сердцебиения плода, такое состояние подлежит домашней коррекции (ниже мы расскажем о диете и других приемах, облегчающих течение токсикоза).
— Если рвота по клиническим проявлениям относится к средней тяжести (ориентировочно, это рвота 6 – 10 раз в сутки и 2 и более сопутствующих симптома), то показано лечение в дневном стационаре женской консультации или гинекологического отделения (в зависимости от оснащенности медицинского учреждения) либо в круглосуточном стационаре.
Если вы недавно были на приеме, вам рекомендовано домашнее лечение, но тяжесть состояния прогрессирует, то следует внепланово посетить акушера – гинеколога. Никогда не стесняйтесь беспокоиться о своем здоровье. Отсутствие нормального питания и обезвоживание вызывает биохимические сдвиги в жидкостях организма (в первую очередь в крови), а это не может не влиять на будущего малыша.
— Рвота тяжелой степени подлежит лечению строго в круглосуточном стационаре. Выполняются все виды лечения, контролируется сердцебиение плода и, в зависимости от динамики состояния, решается вопрос о возможности вынашивания беременности. Рвота тяжелой степени при длительном течении и отсутствии эффекта от лечения угрожает жизни матери и потому является показанием для прерывания беременности.
В первую очередь следует принять тот факт, что тошнота (если речь идет о неопасном состоянии, см. выше) будет какое-то время сопутствовать вашей беременности. Психологическая самоподготовка играет определенную роль в домашнем лечении токсикоза. Спросите у близких родственниц (мама, бабушка, сестры) о течении их беременностей, интенсивность и длительность токсикоза может иметь наследственность.
Пища принимается дробно, малыми порциями. Если это означает, что вы будете есть 10 раз в день по нескольку ложек, то значит на данный период – это ваш режим питания. Большие порции еды могут вызывать рвоту рефлекторно, просто из- за растяжения стенок желудка объемом.
Пища должна быть прохладной, попробуйте блюда, которые вы раньше привыкли есть в горячем виде, употреблять комнатной температуры или даже охладить (например, гречневая каша не горячая и с соусом, а прохладная с молоком и сахаром/медом и так далее).
Пища должна быть щадящей консистенции (жареную и грубую пищу отложите на потом), легкоусвояемой, содержать большое количество витаминов и соответствовать желаниям женщины. Молоко и молочные продукты, как это ни странно, провоцируют тошноту, и на ранних сроках их следует ограничить или вовсе исключить, а кальций получать из брокколи, зеленой фасоли и кунжута.
Острые и обильно сдобренные специями блюда могут приглушить чувство тошноты, но зато стимулируют выраженное слюнотечение и могут спровоцировать боли в эпигастрии (раздражающее действие), поэтому их употребление стоит ограничить.
Не следует принимать сухую пищу и жидкость одновременно. То есть, если вы поели кашу или макароны, то не следует запивать их чаем. Лучше разобщить жидкость и плотную пищу на 1.5 — 2 часа.
Некоторым женщинам приглушить чувство тошноты помогает «сухая» диета: печеный картофель, запеченная тыква (тыква обладает противорвотным действием), каши, хлеб и сухарики.
Также следует употреблять достаточное количество соли, так как при рвоте будущая мама ее постоянно теряет, что сказывается на основном обмене веществ и водно — солевом обмене.
Большинство женщин испытывают приступы утренней тошноты, и если ее не купировать, то плохое самочувствие может длиться весь день. Приготовьте с вечера легкий завтрак (горсть орехов, витаминная смесь из порезанных изюма, кураги и чернослива с медом, апельсин, прохладный чай с мелиссой или лимоном), есть следует маленькими порциями, не вставая с постели. После того, как перекусите, не спешите вставать, лучше находиться в положении полулежа еще 20 – 30 минут.
Мятные конфеты и мятный чай помогут справиться с приступами тошноты в общественных местах и в транспорте.
В целом по продуктовому составу диета беременной не несет значительных ограничений, все рекомендации вписываются в основы рационального питания.
Но есть продукты, которые следует строго исключить: газированные напитки (особенно сладкие), консервированные продукты, алкоголь.
Восполнение (регидратация) потерянной жидкости – это даже важнее приема пищи. В большинстве случаев ограничение в еде на короткое время не несет урона организму, а вот без воды и суток нельзя провести. Вода – это естественный растворитель и субстрат для всех химических реакций в организме. С рвотными массам теряется в основном вода и минеральные вещества, поэтому вы должны ответственно подойти к регуляции питьевого режима. Если нет проблем с повышенным артериальным давлением, то объем жидкости в сутки должен составлять не менее 2-х литров. Сюда включаются: минеральная вода без газа, натуральные соки, разведенные водой 1:1 (соки из пакетов не имеют никакой пищевой ценности, зато содержание сахара слишком велико), некрепкий чай, компоты из фруктов и сухофруктов и отвар мелиссы, шиповника и имбиря.
Используется препарат Регидрон: один пакет порошка растворяют в 1 л воды, раствор принимают внутрь очень маленькими порциями в охлажденном виде. Если нет уверенности, что вода пригодна для питья, ее следует вскипятить и охладить перед приготовлением раствора, раствор следует хранить в прохладном месте и использовать в течение 24 ч. Доза препарата рассчитывается, исходя из примерных потерь жидкости (потеря 500 мл, значит, следует выпить 1 литр и так далее).
Помимо диеты беременной, страдающей токсикозом, можно самостоятельно применить энтеросорбенты (энтеросгель, полифепан, полисорб) для снижения интоксикации, но чрезмерно ими увлекаться не стоит, так как сорбент поглощает также и полезные вещества, выводя их из организма.
Также всем беременным показано применение фолиевой кислоты еще на этапе предгравидарной подготовки и далее до 12 недель. Есть данные, что беременные, принимавшие фолиевую кислоту или комплексные витамины с фолатами (фемибион наталкеа I), реже страдают от тошноты и рвоты беременных. Доза фолиевой кислоты для беременных составляет 400 мкг в сутки, если вы купили фолиевую кислоты с дозировкой 1 мг (самый распространенный вариант), то принимайте по 1 таблетке через день.
Самостоятельно можно также применять растительные препараты (хофитол по 2 таблетки 3 раза в день в течение 2 — 3 недель), которые облегчают работу печени и за счет этого снижают проявления токсикоза.
Среди немедикаментозных методов лечения целесообразно использовать:
1) Ароматерапию (масло перечной мяты снимает приступы утренней тошноты и тошноту в транспорте, масла цитрусовых также помогают снять позывы к рвоте; маслом смачивают кусочек ваты или ткани и кладут возле кровати, либо используют ингаляции эфирным маслом в момент приступа тошноты)
2) длительные прогулки на свежем воздухе
3) исключение стрессовых ситуаций, домашний режим .
Если облегчения состояния от лечения в домашних условиях не наступает и прогрессирует тяжесть состояния, то показано продолжение лечения в условиях стационара.
Инфузионная терапия — это внутривенное введение кристаллоидных растворов (физиологического раствора (натрия хлорид 0.9%), раствора Рингера, раствора глюкоза 5%, реже комбинированных растворов трисоль, ацесоль и т.д.) с целью восполнения объема циркулирующей плазмы.
Объемы вводимых растворов рассчитываются исходя из тяжести состояния и массы тела, но обычно не превышают 1200 мл. За счет введения растворов устраняется обезвоживание, сгущение крови, нормализуются процессы тканевого обмена.
При токсикозе потребность в водорастворимых витаминах повышается на 40%, депо их в организме создать невозможно, поэтому дефицит восполняется медикаментозно. Используются инъекционные монопрепараты (витамин В1, витамин В6) и таблетированные комплексные препараты (магнелис, Магне-В6 форте).
Длительность применения и режим введения определяет врач. Бездумное применение даже, казалось бы, безопасных витаминов во время беременности может привести к непредсказуемым последствиям.
Витамин С также является водорастворимым витамином и легко теряется при рвоте. В организме выполняет антиоксидантную функцию. Используется внутривенное капельное ведение аскорбиновой кислоты на физиологическом растворе, дозировку и длительность введения определяет лечащий врач.
Церукал (метоклопрамид), мотилиум (домперидон) вводятся инъекционно при неукротимой рвоте. Вводятся они строго по показаниям, так как при передозировке провоцируют гипертонус матки.
1) Применяется все вышеперечисленное, инфузионная терапия применяется в больших объемах под контролем цифр артериального давления и общего состояния пациентки.
2) Гепатопротекторы (эссенциале в растворе) применяются при повышении печеночных ферментов, билирубина в биохимическом анализе крови. Применение строго по показаниям, польза для матери должна превышать риск для плода.
3) Различные виды физиотерапевтического лечения. Сейчас используются реже (электросон, электроаналгезия и т.д.), назначения делаются врачом – физиотерапевтом.
Пациентки с чрезмерной рвотой беременных находятся на динамическом наблюдении, производится контроль общих анализов крови и мочи и биохимических показателей крови. Беременные регулярно осматриваются, и по необходимости собирается консилиум для решения вопроса о возможности пролонгировании беременности.
При состоянии, угрожающем здоровья и жизни матери предлагается прерывание беременности, но окончательное решение всегда принимает женщина.
В большинстве случаев ранний токсикоз проходит без значительных последствий для будущей мамы и малыша, шанс на неосложненное течение беременности повышает предгравидарная подготовка (компенсация хронических заболеваний, прием фолатов, дополнительные обследования по показаниям). Не занимайтесь самолечением, вы можете использовать наши рекомендации для облегчения состояния и сразу же обратитесь к своему врачу, своевременно принятые меры могут предотвратить неблагоприятные последствия. Следите за собой и будьте здоровы!
источник