Тошнота и сильные боли в левом боку, особенно неизвестной природы, очень тревожат человека и всегда несут риск стремительного развития событий по опасному сценарию. Знание их вероятных причин поможет сохранить присутствие духа и грамотно оказать помощь в критической ситуации.
Причины болей в левом боку в сочетании с тошнотой условно можно поделить на следующие категории:
- травмы органов и слизистых инородными телами, в том числе проходящими почечными камнями;
- воспалительные процессы, особенно вызывающие кровотечения или приводящие к скоплению жидкости в брюшине;
- стойкие спазмы мускулатуры полых органов ЖКТ;
- нарушения проходимости ЖКТ;
- ситуативные боли, связанные с перееданием и так называемым несварением — дефицитом пищеварительных ферментов.
Если исключить травмы живота, эти причины крайне редко проявляются в чистом виде и зачастую являются следствием друг друга. Так, воспалительные очаги на стенках кишечника провоцируют спазмы кишечной мускулатуры. И, напротив, застой пищи по причине динамических (связанных с повышенным тонусом мышц) запоров вызывает разложение пищи, бурное размножение патогенной микрофлоры и создает благоприятные условия для дополнительного инфицирования слизистых.
К спазматическим причинам болей, так или иначе имеющим нейрогенную природу, относят спазм привратника, препятствующий продвижению пищи в тонкий кишечник, синдром раздраженной толстой кишки и метеоризм.
Причины болей в левом боку, связанные с нарушением проходимости:
- локализованные слева крупные опухоли кишечника, опухоль привратника;
- кишечные спаечные процессы, ограничивающие его перистальтику;
- развитие непроходимости кишечника различной этиологии (попадание инородного тела, перепутывание кишечных петель, закупорка каловыми камнями).
Важно! Тошнота в сочетании с болями в левом боку является явным признаком нарастания интоксикации и (или) вовлеченности в патологический процесс пищеварительной системы.
Первопричины болей в левом боку воспалительного характера:
- обострение хронического панкреатита;
- заболевания селезенки;
- обострение язвенной болезни желудка или двенадцатиперстной кишки;
- воспаление участка ущемленной кишечной грыжи или грыжи пищеводного отверстия диафрагмы, кишечного, пищеводного дивертикула — мешкообразного выпячивания стенки;
- приступ острого аппендицита;
- обострение хронических урологических или гинекологических заболеваний, внематочная беременность.
Первые 3 причины наиболее вероятны, поэтому на них стоит остановиться подробнее.
Поджелудочная железа — «дирижер» пищеварительных процессов, настоящая фабрика ферментов, производящая 2 л секрета в сутки (это в 10 раз больше, чем необходимо для переваривания). От ее бесперебойной работы зависит уровень глюкозы в крови и способность ЖКТ переваривать жиры: сок поджелудочной железы и выделяемая печенью желчь работают только в связке.
Регулярное переедание, избыток жиров в рационе и алкоголь (к которому железа очень чувствительна) приводит к ее перегрузке, воспалению и отекам. Продукты воспаления тканей активируют ее собственный секрет, и железа начинает «переваривать» сама себя. Если не принять мер, развивается некротический панкреатит, вызывающий необратимые трагические изменения органа.
Положение усугубляет близость желчных протоков — она облегчает попадание желчи в выводные протоки железы (так называемый билиарный панкреатит). Воспаление тканей нарушает функцию железы, качество секрета, препятствует его оттоку и нормальному перевариванию пищи. С течением времени продукты ее распада начинают отравлять организм, вызывая тошноту.
Именно отеки, перекрывая внутренние протоки и кровеносные сосуды, вызывают характерные сильные боли, которые получили название опоясывающих. Они действительно отдают за спину.
Обратите внимание! Воспалительный процесс в головке железы сопровождается болями в области пупка (эпигастрия), которые легко спутать с желудочными.
Опасность заболеваний поджелудочной железы в том, что их начало протекает практически бессимптомно, и они поддаются лечению с большим трудом.
Селезенка не является жизненно важным органом человека, но активно участвует в кроветворении и формировании иммунных реакций. Она не имеет отношения к пищеварительному процессу, но ее близость к желудку вызывает определенные диагностические трудности, делая сходной симптоматику их заболеваний. Косвенным признаком патологий селезенки может стать необъяснимое «проседание» иммунитета: тяжелое протекание и постоянные рецидивы инфекционных болезней.
Поражения селезенки чаще всего являются следствием травм, заболеваний крови, развития опухолей или нарушений кровоснабжения. Боли, сосредоточенные в левой части живота, может вызывать:
- инфаркт селезенки — острый дефицит кровоснабжения, он развивается как осложнение лейкоза или ряда инфекций, перекручивания так называемой ножки селезенки, содержащей питающие орган сосуды;
- абсцесс — последствие воспаления локализованной поблизости сердечной оболочки, сепсиса;
- разрыв органа — происходит только в результате травмы, он опасен внутренним кровотечением, приводящим к перитониту.
Селезенка, как и печень, обладает уникальной способностью восстанавливаться при частичном удалении.
Независимо от причины язвенной болезни — неврогенной (на нервной почве), онкогенной (следствие опухолевого процесса) или алиментарной (пищевой) — никто не станет спорить, что это опаснейшая патология, несущая угрозу жизни и требующая врачебного наблюдения и лечения.
Она вызывает характерные тянущие боли в желудке после еды, которые иррадируют (отдают) влево, так как язвы возникают чаще всего вдоль малой кривизны желудка. Дефекты слизистой не только парализуют его способность продвигать пищу, вызывают спазм привратника и застойные явления. Нарушаются секреторные способности, и в какую бы сторону не качнулись показатели кислотности, они нарушают хрупкий баланс, тон которому задает именно желудок. Колебания кислотности нарушают всю пищеварительную цепочку, неизбежно приводя к интоксикации и к ее главному симптому в виде тошноты.
Опаснейшее осложнение язвы — ее прободение, приводящее к перитониту, или кровотечение, способное вызвать шок и летальный исход.
Если состояние человека не является неотложным, врач в ходе беседы и осмотра выясняет:
- характер и время появления болей;
- обстоятельства, после которых они начались;
- характер вкусовых ощущений, стула и кала.
- какие симптомы, кроме тошноты, беспокоят пациента.
Особое значение приобретает пальпация (в случае тяжелой патологии селезенка буквально выпирает из-под левого ребра).
В рамках лабораторных исследований определяется количество специфических клеток крови, уровень гемоглобина, кислотности. При необходимости делают копрограмму развернутый анализ кала, позволяющий диагностировать паразитарные, инфекционные поражения, наличие в стуле крови и слизи.
Фиброгастродуоденоскопия позволяет обследовать состояние слизистых оболочек верхних отделов ЖКТ, а фиброколоноскопия — слизистой кишечника.
Эффективная первая помощь не может быть оказана без понимания причин, вызвавших боль с левой стороны живота. Стратегия борьбы с ней основывается на 3 условиях:
- исключаются тепловые процедуры, даже если человека знобит. Горячая ванна разрешается, если нет температуры, но есть полная уверенность, что причиной является желчный камень;
- необходим полный покой;
- полное воздержание от пищи, по крайней мере, до выяснения полной картины заболевания.
Симптомы, при которых нужно немедленно обращаться за врачебной помощью:
- бледность кожи, холодный проливной пот, резкое снижения кровяного давления, посинение ногтевых пластин (признаки обильного внутреннего кровотечения);
- спутанность сознания;
- высокая (выше 39ºC) температура;
- рвота с примесью крови, желчи, слизи, кала;
- нестерпимые боли;
- прогрессирующее ухудшение состояния.
Обратите внимание! Немного облегчить боль при остром аппендиците поможет холодный компресс, грелка со льдом, но надо соблюдать меру и не допускать переохлаждения больного.
Даже при сильной тошноте ни в коем случае не следует вызывать рвоту, по крайней мере, до приезда врача (только если есть подозрение на отравление). Таблетка но-шпы, дротаверина или инъекция платифиллина помогут ненадолго облегчить состояние, не «смазав» клинических проявлений.
Терапевтическая схема зависит от симптоматики и тяжести состояния пациента, его возраста и сопутствующих заболеваний. Она уточняется в условиях стационара по результатам обследования.
Когда состояние стабилизировано, назначается щадящая диета, предполагающая полный отказ от жирных, острых и соленых блюд, вызывающих задержку натрия и отеки, особенно опасные при почечных патологиях. При поражениях слизистых очень важна температура и консистенция пищи, высокая степень кулинарной переработки, максимально облегчающая пищеварение.
Средства народной медицины в случаях тяжелых патологий приобретают вспомогательное значение, являясь дополнением традиционного лечения. Обычно показаны антисептические травяные отвары, средства, корректирующие кислотность желудочного сока.
Лучшей профилактикой болей в животе, интоксикаций являются регулярные обследования, здоровый образ жизни и сбалансированный рацион питания — надежные гаранты крепкого иммунитета. К сигналам, которые подает организм, следует относиться внимательно. Это залог того, что многие серьезные заболевания удастся диагностировать вовремя.
В подавляющем большинстве случаев предвестниками сильных болей в животе являются другие симптомы, которые человек считает несущественными и длительно игнорирует (например, незначительную потерю веса, изменение запаха кишечных газов), превращая воспалительные заболевания в мину замедленного действия.
Надо также понимать, что боль не всегда тождественна болезни, и что причина тошноты и боли в правом боку может находиться далеко за пределами живота. Облегчить понимание того, что скрывается за ярким пугающим симптомом, под силу только врачу, который в состоянии заметить малозаметные, но показательные признаки возможной патологии.
источник
Боль в левом боку — симптом, который характеризуется болезненными ощущениями с левой стороны, нередко отдает в область спины, на всю полость живота и в область ребер. Чаще всего выступает проявлением определенного гастроэнтерологического заболевания, но не исключаются патологические процессы и другой природы.
Если имеет место неприятное ощущение в левом боку, следует обращаться за консультацией к врачу, а не проводить самостоятельное симптоматическое лечение.
О предположительном первопричинном факторе может говорить локализация болевого ощущения, его характер. Что касается сопутствующей клинической картины, ее характер будет зависеть от первичного патологического процесса.
Диагностически причины того, что человека беспокоит боль в левом боку, определяются посредством физикального осмотра, лабораторных и инструментальных диагностических мероприятий. Только после этого врач может определить, как именно устранить симптом. Самостоятельное лечение настоятельно не рекомендуется.
Прогноз будет носить только индивидуальный характер, так как многое зависит от первопричинного фактора, степени тяжести патологического процесса, своевременности начатого лечения.
Если болит бок слева определенное время, это будет говорить о развитии определенного патологического процесса. В большинстве случаев боль в левом боку обусловлена гастроэнтерологическими заболеваниями, но не исключаются болезни мочеполовой системы.
Боль в левом боку с локализацией спереди может быть обусловлена следующими этиологическими факторами:
- пищевое отравление;
- острая кишечная инфекция;
- гастроэнтерологические заболевания нижнего отдела пищевода.
Данная локализация может говорить о заболеваниях репродуктивной системы у женщин. В таком случае будет присутствовать ноющая боль в левом боку. При физических нагрузках и перенапряжении дискомфорт может только усиливаться.
Сильная боль в левом боку с локализацией сзади может быть следствием таких патологических процессов в организме:
В двух последних случаях будет присутствовать резкая боль в левом боку. При увеличении селезенки и хронических болезнях ЖКТ будет тянущая боль в левом боку. При таком клинической признаке рационально как можно скорее обратиться за медицинской помощью, а не проводить симптоматическое лечение.
Боль в боку слева на уровне талии может быть проявлением таких клинических признаков:
- панкреатит;
- непроходимость толстого кишечника;
- колит с осложнением (образование язв);
- внутреннее кровотечение в брюшной полости;
- образование камней в почках (боль в области ребер будет отдавать в спину, низ живота);
- воспалительные процессы в почках;
- воспаление мочеточников.
Может болеть в левой стороне вследствие таких заболеваний:
- непроходимость кишечника;
- язвенный колит;
- воспаление придатка маточной трубы;
- киста яичника — будет присутствовать боль внизу;
- внематочная беременность — будет болеть внизу живота и ниже, нередко отдает в поясницу и нижние конечности;
- пиелонефрит;
- у мужчин — заболевания предстательной железы;
- мочекаменная болезнь.
Если при кашле болит левый бок, это может указывать на травму печени или селезенки, разрыв органа. Как правило, присутствует острая, пульсирующая боль в левом боку, скоротечная по времени, но сильно выраженная.
Причин, которые могут привести к тому, что присутствует острая боль в левом боку, достаточно много, и не все связаны с гастроэнтерологией. При наличии симптома нужно обращаться к врачу.
По характеру проявления рассматривают такую классификацию боли в левом боку:
- висцеральная — как правило, присутствует при нарушении активности желудка;
- перитонеальная — может быть следствием воспалительных процессов в брюшине, чаще всего присутствует колющая боль в левом боку;
- отраженная — первопричинный фактор не имеет отношения к желудочно-кишечному тракту, может возникать на фоне пневмонии и заболеваний схожего типа.
Клиническая картина будет зависеть от того, что стало причиной проявления дискомфорта. Если клинический признак имеет место чаще всего после еды, вполне возможно, что это следствие гастроэнтерологического заболевания.
Собирательный симптоматический комплекс следующий:
- при хронических заболеваниях — тупая боль в левом боку;
- тошнота, которая не всегда сопровождается рвотой;
- ухудшение аппетита или его полное отсутствие;
- повышенный метеоризм, урчание в животе;
- нарушение частотности акта дефекации, изменение консистенции каловых масс;
- боль в животе может быть постоянной или носит приступообразный характер, чаще всего возникает после приема пищи или если длительное время человек ничего не ел — последнее носит название «голодные боли»;
- изжога, отрыжка с неприятным запахом — тухлый запах будет говорить о том, что в кишечнике застаивается пища и начинается процесс гниения;
- слабость, иногда может быть субфебрильная температура тела;
- бледность кожи, нездоровый вид;
- вздутие живота, ощущение переполненности даже при небольшом количестве употребляемой пищи;
- кровь в каловых массах, что может говорить о внутреннем кровотечении, язве и тому подобных патологических процессах.
Симптомы присутствуют практически при любом гастроэнтерологическом заболевании, поэтому самостоятельно пытаться их устранить не следует. Это может привести к крайне негативным последствиям.
Если причиной того, что сильно болит в левом боку с локализацией спереди или сзади, стало заболевание мочеполовой системы, могут присутствовать такие клинические признаки:
- боль в левом боку при вдохе усиливается;
- учащенное мочеиспускание, которое может не приносить облегчения;
- затрудненное мочеиспускание, анурия;
- болевые ощущения локализуются ниже живота, нередко отдают в паховую область;
- у женщин возможно нарушение менструального цикла;
- снижение полового влечения, дискомфорт во время полового акта.
Установить причину боли можно только путем диагностических мероприятий, так как клиническая картина не всегда носит специфический характер.
Может понадобиться консультация таких специалистов:
- гастроэнтеролог;
- инфекционист;
- хирург;
- гинеколог/уролог.
В первую очередь проводится физикальный осмотр больного, в ходе которого врач выясняет следующее:
- как давно начал проявляться симптом, характер боли, длительность;
- какие дополнительные признаки имеют место;
- как питается человек;
- есть ли хронические заболевания, принимает ли в настоящий момент пациент какие-либо препараты без назначения врача;
- перенес ли в ближайшее время операции на брюшной полости, мочеполовой системе.
Могут проводиться такие диагностические мероприятия:
- общий клинический и биохимический анализы крови;
- общий анализ мочи и кала;
- анализ кала на скрытую кровь;
- УЗИ брюшной полости;
- УЗИ мочеполовой системы;
- эндоскопические исследования желудочно-кишечного тракта.
В зависимости от текущей клинической картины диагностическая программа может меняться.
Курс базисной терапии будет полностью зависеть от первопричинного фактора. Вопрос о госпитализации решается в индивидуальном порядке. Метод лечения может быть как консервативным, так и радикальным — в зависимости от поставленного диагноза.
Если причиной боли в левом боку стало гастроэнтерологическое заболевание, в обязательном порядке будет назначена диета. Если болезнь перешла в хроническую форму, соблюдение специального питания должно быть пожизненным.
Могут назначаться физиотерапевтические процедуры, санаторно-курортное лечение и соблюдение режима дня. Как правило, при соблюдении всех рекомендаций врача удается достичь улучшения самочувствия и даже полного устранения первопричинного фактора.
Что касается самой боли в левом боку, ее могут лечить попутно с проведением терапевтических мероприятий относительно первопричинного заболевания симптоматически. Врач может назначить обезболивающие, спазмолитики для снятия неприятного ощущения.
Специфических методов профилактики нет, так как это только симптом, а не отдельное заболевание. Чтобы свести к минимуму риск развития дискомфорта в левом боку, следует проводить профилактику болезней, которые входят в этиологический перечень. Нелишним будет систематически проходить профилактический медицинский осмотр.
источник
Болезненные ощущения различного характера, локализующиеся в животе или левом подреберье, могут являться первыми признаками серьезных патологий. Если при интенсивных, продолжительных болях в левом боку добавляется тошнота, стоит обратиться к специалисту, а в тяжелых случаях вызвать скорою помощь.
Острый гастрит – возникает при развитии воспалительного процесса слизистой желудка. Проявляется в случае отравления (пищевого, кислотного, щелочного) или вследствие неправильного питания.
Характерными симптомами заболевания являются:
- Чувство тяжести и распирания в области желудка, связанное с приемом пищи.
- Боль носит постоянный, ноющий характер, усиливается при физической нагрузке. Локализуется по всей эпигастральной области, но может болеть левый бок и отдавать в левое подреберье.
- Тошнота и многократная рвота.
- Отрыжка за счет повышения давления внутри желудка.
- Диспептические расстройства стула (понос).
Диагностировать заболевание может только врач, он же решает, стоит ли лечить пациента в стационаре или можно вылечиться дома собственными силами. Лечение острого гастрита направлено на устранение причин болезни, снятие болевого синдрома и удаления диспептических расстройств:
- Промыть желудок. Можно использовать простую теплую воду или добавить в нее 5 – 6 растворенных кристаллов марганцовки. Промывание проводят до чистых вод.
- Назначение сорбентов для быстрого выведения токсинов из организма (активированный уголь, Энтеросгель).
- Спазмолитики при сильном болевом синдроме (Но-Шпа, Пенталгин).
- Регидратационные солевые растворы для предотвращения обезвоживания организма при рвоте и диарее (Регидрон, Оралит).
- Щадящая диета (овощные бульоны, протертые каши, кисломолочные продукты).
Острое воспаление, связанное с нарушением секреции поджелудочной железы и выработки пищеварительных ферментов. У здорового человека желчь и токсины, выделяемые поджелудочной, выбрасываются в толстый кишечник. При панкреатите нарушается отток всех жидкостей, орган не справляется с нагрузкой и начинает выбрасывать их в коронарный кровоток. Человек нуждается в экстренной госпитализации, так как заболевание может закончиться летальным исходом.
- Острая пронзительная боль в желудочной области, отдающая в левый бок. Локализуется на 4-5 сантиметров вверх от пупка и постепенно разливается по всему эпигастрию.
- Многократная рвота.
- Непроходящая тошнота.
- Окрашивание кала в светлый цвет, а мочи – в темный.
- Желтизна склер глаз и кожных покровов.
- Симптом Воскресенского. При интенсивном нажатии на живот не выявляется пульсация аорты, проходящей в брюшной области.
- Симптом Мейо-Робсона. При нажатии в область левого позвоночного угла определяется напряжение мышц спереди брюшной стенки.
- Симптом Кача. При пальпации брюшины возникает резкая боль, иррадиирующая под левое ребро.
Лечение панкреатита проводится в стационаре с применением антибиотиков цефалоспоринового ряда для предотвращения развития осложнений (Цефтриаксон, Цефазолин), которые вводятся внутривенно или внутримышечно в зависимости от тяжести заболевания. Если происходит полная закупорка протоков желчными камнями, то возможно хирургическое вмешательство.
При не осложненном панкреатите врачи назначают строгую диету (нежирные супы, злаковые, кисломолочные продукты) и минеральную воду (Ессентуки 17). Также могут применяться спазмолитические (для устранения болевого синдрома) и ферментативные (для улучшения работы железы) препараты.
Селезенка – это плоская, длинная сфера, часть которой находится под левым ребром, а другая половина соприкасается с желудком. Выполняет защитную функцию организма, продуцирует желчь и способствует обновлению крови. Основной причиной боли под ребрами является воспаление селезенки. Это патологический процесс, который вызывают инфекции, вирусы, болезни кроветворной системы (лейкоз), физические травмы (удары, ранения).
- увеличение размера органа. Определяется на аппарате УЗИ или при пальпации;
- ноющая, непроходящая, изматывающая боль в левом боку. Может возникать в области желудка, внизу живота и отдавать под лопатку;
- слабость;
- головокружение;
- субфебрилитет (температура до 38,5 градусов);
- отсутствие аппетита и постоянно тошнит.
- Антибактериальная терапия.
- Купирование боли спазмолитиками.
- Строгая диета (исключение жирного, соленого, сладкого).
- Витаминотерапия (B6, B12, витамин E).
- Физиотерапия (магниты и УВЧ).
- Спленэктомия (удаление селезенки). При тяжелых абсцессах и новообразованиях. Если у ребенка на месте селезенки возникает грыжа, то ее тоже удаляют хирургическим путем.
Язва желудка – дегенерация слизистой оболочки под воздействием кислоты или желчи. Основная причина возникновения дефекта в стенке желудка – бактерия хеликобактер пилори. Но есть и много других факторов, способных вызвать болезнь (долгий прием медикаментов, курение, алкоголь, новообразования, инфекции).
Чередуется периодами обострения (осеннее – весенний период) и ремиссии. Если вовремя оказана медицинская помощь, начато лечение и отсутствуют осложнения, то прогноз обычно благоприятный.
Симптомы при язве желудка:
- Режущая, колющая боль слева от грудины. Хорошо снимается спазмолитиками, проходит после еды.
- Небольшая тошнота.
- Отрыжка. Может иметь горьковатый или кислый привкус.
- Напряжение брюшной стенки.
- Потеря аппетита.
Язвенная болезнь доставляет массу неприятных и болевых ощущений, но самое опасное – это развитие осложнений, вызванных данным заболеванием, которые могут являться причиной смерти человека.
Прободение язвы желудка – язвенный дефект разрушает стенку желудка, и все содержимое просачивается в брюшину. Возникает перитонит. Характеризуется приступообразными режущими болями внизу живота, усиливающимися в положении лежа на левом боку, симптомами интоксикации организма, резкой слабостью, учащением пульса, липким потом. Показана экстренная госпитализация и незамедлительное лечение.
Характеризуется резкой болью различного характера, темно – коричневой рвотой, окрашиванием стула в черный цвет, резким снижением гемоглобина, бледностью кожных покровов, потливостью, потерей сознания. До приезда скорой помощи пациент должен находиться в состоянии полного физического покоя, не употреблять пищу, ничего не пить. При быстром и правильно поставленном диагнозе, оказании помощи и лечении, заболевание, как правило, переходит в стадию ремиссии.
Примерно в 5% случаев язва способна трансформироваться в рак.
Лечение язвенной болезни желудка:
- Антибактериальные препараты узкого спектра действия (Амоксициллин, Кларитромицин), направленные на устранение Хеликобактер пилори. Обычно назначают несколько курсов для достижения максимального эффекта.
- Препараты, понижающие выработку соляной кислоты (Маалокс, Фосфалюгель).
- Препараты, улучшающие работу слизистой желудка (Вентер, Имодиум).
- Антацидные лекарственные средства (Ренни, Гастал, Альмагель).
- Альгинаты (Натальсид, Ламинал).
- Репаративные препараты способствуют заживлению поврежденных тканей и обладают регенерирующими свойствами (Гастрофарм, Ацемин).
Частые, не купирующиеся спазмолимтиками боли в любой части эпигастрия должны насторожить и служат веской причиной для обращения к профильному врачу.
источник
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Боль в левом боку, то бишь, в левом сегменте, может быть вызвана по причине заболевания органов, находящихся в этой области живота.
Живот можно условно разделить на четыре сегмента, или квадранта – левый верхний квадрант, левый нижний сегмент, правый верхний квадрант, правый нижний сегмент. Одной из наиболее частых и важных в диагностическом плане жалоб при заболеваниях пищеварительной системы является боль в левом боку сверху, снизу и боль в левом подреберье.
Боль в левом боку встречается не только при различных заболеваниях органов пищеварения, но и при болезнях других органов брюшной полости и забрюшинного пространства (селезенки, почек, мочеточника, мочевого пузыря, придатков матки и др.), заболеваниях органов дыхания и кровообращения (острая левосторонняя пневмония, плеврит, инфаркт миокарда), болезнях брюшной стенки (например, грыжи), заболеваниях периферической нервной системы (остеохондроз позвоночника, нейросифилис), болезнях крови (порфирии, геморрагический васкулит), коллагенозах (узелковый периартериит), эндокринных заболеваниях (сахарный диабет), отравлениях тяжелыми металлами и т.д. Отсюда становится понятным, что лишь тщательный анализ боли в левом боку с выявлением тех или иных его особенностей позволит избежать ошибочного диагностического заключения.

Боль в левом боку чаше всего связана с заболеваниями нисходящей части толстой кишки, сигмовидной кишки, левой почки, поджелудочной железы, селезенки.
Рассмотрим более детально возможные источники этой боли.
- селезенка, которая располагается в абсолютной близости к поверхности тела. Данный орган выполняет функцию по удалению отживших свою «жизнь» эритроцитов (в норме 120 дней). Поглотив эти состарившиеся красные кровяные тельца, селезенка разрушает их. Продукты распада кровяных шариков попадают в костный мозг, где зарождаются новые эритроциты. При возникновении какого-либо заболевания капсула селезенки значительно увеличивается в размере, доставляя своему «хозяину» мученическую боль в левом боку. Вследствие очень близкого расположения селезенки к поверхности тела, этот орган имеет очень высокий процент быть разорванным. «Провокаторами» разрыва селезенки могут послужить различные травмы и заболевания, к примеру, инфекционный мононуклеоз. Данные факторы делают селезенку мягкой и увеличенной в размере, что и вызывает ее разрыв. Однако зафиксированы случаи, когда селезенка разрывалась самостоятельно. Основным признаком разорвавшегося органа является посиневшая кожа вокруг пупка – это следы скопившейся под кожным покровом крови. Разумеется, сопутствующими признаками данного обстоятельства становятся чувствительность больного места при нажатии и сильная боль;
- больной желудок – еще один источник боли в левом боку. Функциональная диспепсия или гастрит сопровождаются болью в желудке, иррадиирующей в левый бок. Присутствует ноющая, с приступами тошноты и рвоты боль. Болезненные ощущения также могут быть следствием язвы желудка и двенадцатиперстной кишки или рака желудка;
- диафрагмальная грыжа. Диафрагма разделяет грудную и брюшную полости. Сквозь отверстие проходит пищевод, приводящий к желудку. Ослабленные мышцы, контролирующие размер отверстия, больше не могут выполнять заданную им функцию, вследствие чего размер отверстия начинает увеличиваться. В итоге желудок перебирается через этот проход из брюшной полости — в грудную. Это как раз и называется диафрагмальной грыжей. Кислый желудочный сок вызывает боль в левом боку и не только там;
- поджелудочная железа также может служить поводом для болезненности в левой части брюшной полости. Эта железа проходит через весь верхний отдел желудка и в случае ее воспаления человек ощущает болевой синдром в середине, левой или правой части живота. Рак поджелудочной железы, разнообразные токсины и воспалительные заболевания (панкреатит) могут спровоцировать возникновение боли в левом боку. Болезненные ощущения могут сопровождаться рвотными позывами, тошнотой, повышенной температурой тела. Боль, носящая ноющий, тянущий характер, может иррадиировать в спину. Особое внимание на возникшую резкую боль в левой части брюшной полости должны обратить люди, имеющие склонность к панкреатической болезни (проблемы желчного пузыря), а также люди, чрезмерно увлекающиеся алкоголем и курением сигарет, страдающие сахарным диабетом, принимающие стероидные и мочегонные препараты (эти средства зачастую назначаются при онкологических и кое-каких хронических заболеваниях, артрите, астме).

По механизму возникновения болей в левом боку выделяют висцеральные, перитонеальные и отраженные боли.
Висцеральные боли в левом боку появляются при нарушении моторики желудка, кишечника (спазме или растяжении гладко-мышечных волокон). Эти боли бывают либо схваткообразными (например, при кишечной колике), либо, наоборот, тупыми, ноющими (метеоризме) и сопровождаются нередко иррадиацией в различные участки тела.
Перитонеальные (соматические) боли в левом боку возникают при раздражении париетального листка брюшины, например, при прободной язве желудка. Такие боли бывают обычно четко локализованными, постоянными; носят острый, режущий характер, усиливаются при движении и дыхании, сопровождаются напряжением мышц передней брюшной стенки.
Отраженные боли в левом боку являются своеобразным вариантом иррадиации болевых ощущений, которая может наблюдаться, в частности, при левосторонней нижнедолевой пневмонии, плеврите, некоторых других заболеваниях.

Колики в левом боку могут сигнализировать о болезнях селезёнки, почек, желудка, поджелудочной железы, кишечника. Они часто связаны с нарушениями в работе желудка и поджелудочной железы.

Воспалительный процесс в поджелудочной железе – может возникать из-за переедания, неправильного питания, употребления алкоголя, острой, жирной пищи, полуфабрикатов. Основные симптомы: боль в эпигастрии, колики в левом боку, в некоторых случаях наблюдаются размытые боли по всему животу, может возникать рвота, запор, метеоризм. Лечение проводится в стационаре, вводятся внутривенные инъекции, назначается абсолютное голодание, в зависимости от формы панкреатита может быть показано хирургическое вмешательство.
Воспалительный процесс слизистой оболочки желудка. Главными признаками гастрита являются следующие: изжога, тошнота, потеря аппетита, неприятный привкус в полости рта, боль, возникающая после принятия пищи. Если в желудке появляются эрозивные образования, слизистая оболочка может кровоточить. Лечение заболевания: препараты для снижения продукции соляной кислоты и её нейтрализации — омепразол, эзомепразол, алмагель, фосфалюгель, маалокс. Больным назначается диета и дробное питание.
При данной патологии возникают боли в области эпигастрия или около пупка, колики, чувство вздутия и распирания в животе. При отхождении газов или опорожнении кишечника может наступить временное облегчение. Затем болевой синдром возрастает, колики сменяются острой болью, усиливающейся при ходьбе, глубоких вдохах, любой физической активности. При первом же подозрении на аппендицит необходимо безотлагательно вызвать скорую помощь.

Боль в левом боку сверху может быть вызвана грыжей диафрагмы — широкой мышцы, разделяющей грудную и брюшную полости. Вокруг отверстия, соединяющего пищевод с желудком, увеличивается просвет и происходит выпячивание верхней части желудка в грудную полость, в результате чего возникает боль.

Воспаление почек — сопровождается высокой температурой, болью в пояснице, общей слабостью, тошнотой, нарушением мочеиспускания. Лечение проводится при помощи антибактериальных препаратов. Назначается также специальная диета, исключающая кофе, алкогольные напитки, острую, жирную, жареную и соленую пищу.

Колики в левом боку могут быть связаны с чрезмерным газообразованием. Такое состояние часто сопровождается вздутием живота, ощущением тяжести и болью. Чрезмерное скопление газов может появиться при употреблении в пищу определённых продуктов, среди которых капуста, яблоки, горох, фасоль, чёрный хлеб, др. В качестве лечения используют препараты, нормализующие перистальтику кишечника. Высокой эффективностью обладает препарат эспумизан, применяют внутрь во время или после еды по две чайные ложки.
Так как колики в левом боку могут иметь связь с различными органами и заболеваниями, для точной диагностики может понадобиться консультация таких специалистов, как травматолог, хирург, гастроэнтеролог, гинеколог, эндокринолог, невропатолог.
источник
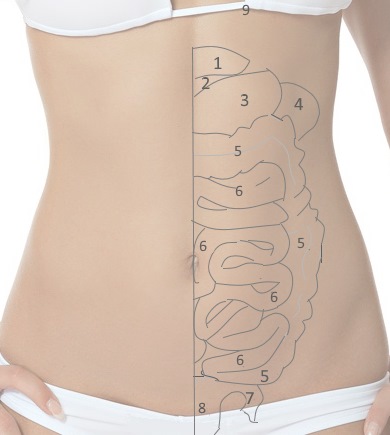
Боли в левом боку живота часто возникают после переедания или приема вредной для здоровья пищи. Причиной боли в кишечнике может стать и стресс и переутомление. В данной статье мы рассмотрим заболевания, которые приводят к левосторонним болям в подвздошной области, в подреберной области живота и внизу живота слева.
1 — левая доля печени
9 — верхняя подреберная часть
Если боли ощущаются слева в верхней части живота, то они могут быть вызваны больным желудком, поджелудочной железой или селезенкой. Причиной воспаления этих органов, как правило, являются болезнетворные бактерии, а также нездоровый образ жизни и стресс.
Кроме того, колющие боли могут возникать при физической нагрузке, и за этим не стоит никакое заболевание. Причиной является неправильное распределение нагрузки.
Если ноющая боль в животе слева чаще всего возникает после еды, то это является признаком воспаления слизистой оболочки желудка (гастрита). Эта боль появляется тогда, когда желудок наполнен едой. Далее по мере прохождения пищи дальше в кишечник боли стихают. Стресс также может способствовать появлению боли в животе при гастрите.
Если боль в левом подреберье острая, возникает после еды и сопровождается кислой отрыжкой, рвотой, изжогой, чувством давления, то это может свидетельствовать о язве желудка.
Одной из причин воспаления слизистой оболочки желудка может быть бактерия под названием Helicobacter pylori. Ее можно обнаружить при медицинском обследовании.
На такую боль следует обратить внимание и пройти обследование, так как она может быть следствием вялотекущего заболевания желудочно-кишечного тракта. Ноющие боли в левом подреберье могут вызвать и ряд аутоиммунных заболеваний.
Если болит под ребром слева, то причиной может быть поджелудочная железа. Ее воспаление вызывает нестерпимые жгучие боли в левом подреберье, которые отдают в спину. Иногда воспаление вызывает опоясывающую боль вверху живота. Боль может немного стихнуть при наклоне туловища вперед в сидячем положении.
Боль сопровождается такими симптомами как горечь во рту, рвотой желчью, потемнением мочи и осветлением кала. Распространенными причинами воспаления поджелудочной железы являются камни в желчном пузыре, сигареты и алкоголь.
Одной из причин таких болей может быть межреберная невралгия. При этом создается впечатление боли под ребрами. Боль может иметь различный характер, тупая, покалывание, перемещаться в различные области.
Увеличение и инфаркт селезенки при тромбозе артерии являются причиной сильной боли, которая может отдавать в левое плечо. Но как правило у этих заболеваний проявляются дополнительные симптомы: лихорадка, боли в мышцах, головная боль, увеличение лимфатических узлов.
Если болит живот слева и эта боль сопровождается отрыжкой и жгучей болью, распространяющейся по всему пищеводу, то в медицине это заболевание называется рефлюкс. Изжога может быть вызвана и повышенной кислотностью желудка, и стрессом, и перекусом на ходу и слишком жирной пищей.
Такой симптом бывает и при слабых мышцах диафрагмы.
Если вы страдаете от болей в верхней части живота, непосредственно под ребрами, то скорее всего их причиной не являются органы брюшной полости. Нижние отделы легких и сердце располагаются в этой верхней части брюшной полости. Поэтому вполне возможно, что боль под ребром слева может быть вызвана воспалением легких или даже инфарктом.
Однако при таких заболеваниях боль в животе не является основным симптомом и обязательно проявляются и другие признаки заболеваний.
При инфаркте это такие симптомы, как боль в груди, слабость, одышка и холодная испарина. Боль может довольно быстро подняться до плеча с левой стороны. При воспалении легких — боль при дыхании.
Если вы ощущаете боль в левой нижней части живота, то это может указывать на заболевания толстой кишки, мочеточников или почек. Боль внизу живота у женщин может быть вызвана проблемами с маткой и яичниками. У мужчин такие боли вызывает предстательная железа или яички.
Одним из самых частых заболеваний толстой кишки является дивертикулез. Часто дивертикулы остаются незамеченными при диагностике. Их воспаление может вызвать колющие боли в животе.
Камни в мочеточниках или в мочевом пузыре вызывают резкие, приступообразные, изнуряющие боли. Они иногда могут отдавать в спину.
У женщин всегда надо учитывать, что внутренние половые органы — маточные трубы, яичники и матка находятся в брюшной полости. Воспаление этих органов или рак приводят к постоянным резким болям внизу живота.
На гинекологический характер болей могут указывать и сбои в менструальном цикле, и патологические выделения из влагалища.
При постоянных болях внизу живота следует обратиться к гинекологу.
У мужчин эти боли могут свидетельствовать о воспалительных процессах или раке предстательной железы или яичек.
Причинами таких болей могут быть и аппендицит и пищевая непереносимость.
Аппендицит может проявлять себя и острой болью внизу живота слева. Хотя анатомически он находится в правой нижней части живота, но на начальной стадии воспаления боли проявляются в середине живота, около пупка. Потом она перемещается в низ живота и может ощущаться и в левой и в правой частях брюшной полости.
Иногда появляется рвота и тошнота, и заболевание можно спутать с кишечным гриппом.
Если состояние ухудшается, сопровождается лихорадкой, то необходимо вызвать скорую медицинскую помощь.
Боли в животе после еды в средней области живота может указывать на непереносимость продуктов питания. Чаще всего боль возникает через некоторое время после еды.
Пищевая непереносимость проявляется через чувство переполненности или колющих болей после еды. Часто появляется понос или метеоризм.
Среди типичных видов непереносимости выделяют непереносимость фруктозы, непереносимость молочного сахара или непереносимости глютена. Глютен — это белок, который часто содержится в хлебобулочных или макаронных изделиях.
При кишечных инфекциях на первых этапах заболевания боли могут появиться в левом боку живота, так как более узкая левая часть толстой кишки быстрее сигнализирует болями о проблемах. С развитием заболевания боли распространяются на правую нижнюю часть и затем охватывают всю брюшную полость.
При кишечной инфекции опасной может быть потеря жидкости в результате рвоты и диареи. Поэтому важно много пить жидкости.
| Область живота | Симптомы | Причины |
|---|---|---|
| 2 –левая верхняя часть живота | Острая боль в животе слева, которая может иррадировать в спину | Воспаление поджелудочной железы из-за болезни или большого количества спирта/сигарет |
| 3 – левое подреберье | Частая отрыжка, жжение/покалывание за грудиной | Изжога из-за стресса, суеты, еды с высоким содержанием жиров, слишком слабых мышц диафрагмы |
| 4 –левая верхняя часть живота до плеча | Боли в верхней части живота могут иррадировать в левое плечо | Инфаркт селезенки при тромбозе артерий или увеличение селезенки |
| 5 – левая нижняя часть живота | Колющая боль в животе с левой стороны | Дивертикул кишечника |
| 4 — левая нижняя часть живота | Острая боль внизу живота слева, иногда боль в спине | Мочекаменная болезнь, выход камней или песка из левой почки |
| 5,6 – левый бок или весь живот | Болит живот слева или боль во всей брюшной полости, тошнота, рвота, диарея | Кишечная инфекция |
| 6 — левая сторона живота в середине | Боли около пупка, в левой или правой нижней части живота, рвота и тошнота, проблемы с пищеварением, лихорадка | Аппендицит |
| 6 — левая сторона живота в середине | Боли после еды | Пищевая непереносимость (непереносимость фруктозы, лактозы, глютена) |
| 7,8 – левая нижняя часть живота | Боли в левой нижней части живота у женщин, выделения из влагалища | Воспаление или рак фаллопиевых труб, яичников или матки |
| 9 – под ребрами | Боль в груди и в плечах, угнетение, одышка, холодный пот | Инфаркт сердца |
| 9 — под ребрами | Боль в груди при дыхании | Пневмония |
Внимание! Наш сайт предоставляет Вам первичную информацию на тему боли в животе слева. Однако, эта информация не может заменить консультацию врача. Любые боли в животе требуют медицинского обследования.
источник
Тупая, острая, ноющая или колющая боль с левой стороны в нижней части живота обычно тревожит и настораживает человека. Действительно, в этой области расположено множество жизненно важных органов, и неприятные ощущения могут свидетельствовать о самых разных заболеваниях и состояниях — в том числе и потенциально опасных для жизни, требующих немедленной госпитализации. Каковы самые распространенные причины левосторонних болей внизу живота и что делать при их появлении? В этом стоит разобраться подробнее.
Брюшная полость вмещает в себя многие жизненно важные органы человека. В частности, с левой стороны находится селезенка, толстый и тонкий кишечник и органы мочеполовой системы. И в каждом из этих органов может произойти сбой — они воспаляются, травмируются, деформируются, на них развиваются опухоли и т. д. Большая часть болезней и состояний, дающих левостороннюю боль внизу живота, требует безотлагательного лечения.
В селезенке происходит образование и утилизация кровяных клеток. Любые патологии этого органа способны давать левосторонние боли внизу живота. В частности, речь идет о таких болезнях и состояниях селезенки, как:
- Острое расширение селезенки — патология может возникнуть в результате воспаления или нарушения оттока крови, в любом случае пациента будет беспокоить боль внизу живота слева, не исключено появление симптомов в виде тошноты, рвоты, повышения температуры тела.
- Инфаркт селезенки — закупорка артерии и образование некрозного очага, окружающего тромб; резкая боль появляется в левом подреберье и опускается вниз, ее интенсивность увеличивается при движении, кашле и даже глубоком дыхании, у пациента так же отмечается высокая температура тела (около 39 градусов).
- Заворот селезенки — иногда (чаще всего из-за врожденных особенностей строения брыжеечных связок человека или вследствие травмы) селезеночная артерия перекручивается, вызывая тем самым постепенно опускающуюся вниз боль в левом боку; боль сопровождается и такими симптомами, как вздутие кишечника, запоры, рвота, ухудшение общего самочувствия.
- Абсцесс селезенки — потенциально опасны для жизни крупные абсцессы: вскрываясь в брюшную полость, они вызывают разлитую боль, которая вполне может ощущаться и внизу живота слева.
- Лимфолейкоз и миелолейкоз (хронические формы) — онкология органов кроветворения начинается безболезненно, но по мере роста опухоли боли нарастают: сначала они появляются после еды и при пальпации.
Со стороны кишечника левосторонние боли внизу живота могут возникать по различным причинам — от банального метеоризма до куда более серьезных состояний и болезней:
- Мальабсорбция — заключается в неспособности слизистой оболочки тонкого кишечника воспринимать определенный продукт (или группу продуктов), например, фрукты или молоко; протекает с распирающей болью внизу живота слева (объясняется скоплением газов) и схваткообразной болью в той же области (в результате спазмирвания сосудов и мышц стенок кишечника).
- Болезнь Крона — узелковое воспаление ЖКТ проявляется не только левосторонней болью в низу живота, но еще и рвотой, поносом, общей усталостью, снижением аппетита.
- Синдром раздраженной кишки — сопровождается болями, которые могут беспокоить и слева внизу живота, а так же метеоризмом, поносом или запором. Для заболевания характерно наличие периодов ремиссии и обострений.
- Неспецифический язвенный колит — протекает с морфологическими изменениями стенок кишечника, сопровождается приступообразными коликами разной интенсивности.
- Полипоз — появление на слизистых некоторых отделов кишечника доброкачественных образований (полипов) способно провоцировать левосторонние боли внизу живота.
- Непроходимость кишечника- сопровождается выраженной болью, а так же скоплением в кишечнике газов и запорами, тошнотой и рвотой, вздутием живота и явной асимметрией.
- Заворот кишок — сопровождается сильными приступообразными болями, которые на время совсем отступают, а затем возвращаются вновь, а так же рвотой.
- Онкология.
Существует ряд причин, провоцирующих боли в нижней части живота слева именно у женщин. К их числу относятся следующие недуги:
- Воспаление маточных труб — помимо резкой боли в паху (в том числе, локализация возможна и слева) пациентки страдают от влагалищных выделений, болезненных месячных и высокой температуры.
- Эндометриоз — при этой патологии клетки эпителия размножаются и за пределами матки, возможно их разрастание и в кишечнике.
- Разрыв и\или перекручивание ножки яичника — это опасное состояние проявляется болями очень высокой интенсивности и нарушениями общего состояния пациентки: бледность кожных покровов, падение давления, повышение температуры, рвота. В этом случае больная нуждается в экстренной помощи.
- Аднексит и сальпингоофорит — воспаление придатков сопровождается острыми болями внизу живота, которые усиливаются при прощупывании.
- Внематочная беременность — это опасное для жизни женщины состояние проявляется схваткообразными болями, интенсивность которых постепенно нарастает; в случае разрыва маточной трубы боль становится непереносимой, пациентке при этом необходима срочная медицинская помощь.
- Синдром Аллена-Мастерса — возникает вследствие разрыва связок матки из-за тяжелых либо стремительных родов, аборта и т.д.
Еще одной из множества причин, провоцирующих левостороннюю боль в нижней части живота как у мужчин, так и у женщин, со стороны мочеполовой системы является расширение почечной лоханки.
Левосторонние боли внизу живота могут иметь разный характер, по которому и можно заподозрить развитие того или иного заболевания.
Тупая боль обычно сопровождает односторонние «женские» заболевания. Если притупленные болевые ощущения сочетаются с повышением температуры, быстрой утомляемостью, общей слабостью то, скорее всего, речь идет о воспалительных патологиях.
Тянущая левосторонняя боль обычно характерна для гнойных патологий органов малого таза, она возникает при растяжении связок в паху и ущемленных грыжах, а так же сопровождает онкологические заболевания (в этом случае ее интенсивность нарастает со временем).
Резкие боли слева внизу живота бывают вызваны спазмами, прохождением уралитов по мочевым путям, разрывом паховых связок, воспалениями, разрывом яичника, расширением почечной лоханки или мочевого пузыря.
Колющая боль может быть предвестником разрыва яичника, последствием распирания кишечника газами, спутником болезней почек или изъязвления слизистых уретры или мочеточников.
В любом случае наличие таких болей должно стать основанием для обращения за помощью к врачу. При этом важно уделить внимание и сопутствующим симптомам — повышенной температуре тела, поносу, рвоте, бледности, вялости и т. д. О них обязательно нужно сообщить специалисту – эта информация пригодится для постановки точного диагноза.
Левосторонние боли внизу живота игнорировать нельзя. Они могут свидетельствовать о развивающейся острой патологии, требующей экстренной медицинской помощи. Поэтому прием болеутоляющих с целью снятия болевого синдрома в этом случае не вариант. Причина никуда не денется, а притупленные ощущения могут осложнить постановку диагноза.
Ощутив боль любой интенсивности и любого характера слева внизу живота необходимо действовать следующим образом:
- Обеспечить себе покой и принять наиболее комфортную позу, при которой боль не ощущается или, по крайней мере, не усиливается.
- Оценить боль с позиции имеющихся хронических заболеваний, состояния организма в целом и наличествующих других симптомов (беременность, понос, рвота, высокая температура и т. д.).
- В случае первичного возникновения боли (если раньше человек никогда не испытывал подобных ощущений внизу живота слева) рекомендуется вызвать скорую помощь.
- Если боль уже заявляла о себе ранее, решение о целесообразности обращения за экстренной медицинской помощью пациент способен принять самостоятельно — вызвать «скорую» при явном ухудшении состояния, вызвать участкового врача на дом в случае стабильности состояния или обратиться в поликлинику за направлением на обследование при кратковременном приступе.
Важно помнить о том, что даже если интенсивность боли внизу живота слева не высока, это ощущение может свидетельствовать о развитии серьезного заболевания.
Разумеется, само лечение направлено не на снятие болевого синдрома, а на устранение его причины. Очень часто пациентам, страдающим левосторонними болями внизу живота, требуется экстренная медицинская помощь и госпитализация. Лечение может быть как консервативным (при помощи различных препаратов), так и хирургическим.
Чаще всего занимаются пациентами с левосторонними болями внизу живота врачи следующих специальностей:
- гинеколог;
- хирург;
- травматолог;
- гастроэнтеролог;
- инфекционист.
Как правило, для постановки точного диагноза требуется осмотр и опрос пациента, лабораторные анализы крови и мочи, анализы ферментов печени и поджелудочной железы, а так же рентгенографические, ультразвуковые и эндоскопические исследования. На основании полученных результатов обследования для каждого пациента разрабатывается индивидуальный план лечебных мероприятий.
источник
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Такой симптом, как боль в животе, может быть признаком большого числа различных заболеваний. Необходимо принимать во внимание то, что живот не является отдельным органом – это лишь название анатомической области человеческого тела. В животе расположено множество внутренних органов, состоящих их разнообразных тканей и структур, поэтому причина боли может значительно варьироваться.
Большинство органов, находящихся в брюшной полости — полые: желудок, кишечник, желчный пузырь, мочеполовые органы. Если по причине воспаления, травмы или нарушения проходимости выводящих путей таких органов, происходит их закупорка – это может привести к ситуации, угрожающей не только здоровью, но и жизни человека.
В первую очередь, следует обратить внимание на внезапно возникшие резкие боли в животе. Они могут оказаться первым признаком серьезной патологии, требующей немедленного врачебного вмешательства. Термин «острый живот» значит, что человеку необходима первая медицинская помощь, чтобы исключить опасность для его жизни. Поводом для вызова «скорой» должны служить внезапно возникшие резкие боли в животе, которые продолжаются более получаса.
Для правильной диагностики болей в животе, прежде всего, необходимо уточнить такой важной признак, как их локализация. В свою очередь, верно локализовать болевые ощущения можно только в случае, если вы хорошо представляете себе области живота.
Переднюю брюшную стенку делят на 9 областей. По высоте условно выделяют три «этажа» – верхний, средний и нижний. Кроме того, две вертикальные линии, которые проводятся по наружным краям прямых мышц живота, делят каждый этаж еще на три области:
1. Верхний «этаж» состоит из следующих областей:
- надчревная (эпигастральная);
- правая подреберная;
- левая подреберная.
2. Средний «этаж» включает следующие области:
- пупочная область;
- правый боковой отдел;
- левый боковой отдел.
3. Нижний «этаж» делится на следующие области:
- лобковая область;
- правая подвздошная область;
- левая подвздошная область.
Определение точной локализации боли во многих случаях позволяет сразу предположить наличие патологического процесса в том или ином органе.
В левой половине живота объединяются три области:
1. Левая подреберная.
2. Левый боковой отдел.
3. Левая подвздошная.
Следовательно, боль в животе, возникающая в проекции данных трех областей, и будет именоваться болью в левом боку.
Боли в левом боку живота могут возникать как вверху, ближе к ребрам, так и внизу. Зачастую она является симптомом заболеваний органов пищеварения:
- желудок;
- поджелудочная железа;
- печень;
- желчный пузырь;
- тонкий кишечник;
- толстая кишка.
Патология любого из этих органов может проявляться возникновением боли в левой половине живота. Кроме того, нужно помнить, что причиной такой боли могут служить не только заболевания желудочно-кишечного тракта. Данный симптом может также возникнуть при следующих патологиях:
- болезни почек, селезенки, мочевого пузыря и мочеточника, придатков матки;
- патологии органов дыхания (диафрагмы, легких и плевры);
- заболевания сердца и системы кровообращения;
- болезни брюшной стенки (грыжи);
- патологии периферической нервной системы;
- болезни крови и соединительной ткани;
- эндокринные заболевания (сахарный диабет).
Все боли в левом боку можно разделить по механизму их возникновения. Они различаются по своим характеристикам, что предоставляет дополнительные диагностические признаки при определении заболевания.
1. Висцеральные боли. Они характеры для нарушений моторики желудка и кишечника при спазмах или растяжениях их мышечных волокон. Такая боль бывает либо схваткообразной (как, например, при кишечных коликах), либо наоборот — тупой и ноющей (при метеоризме). Нередко она отдает в близлежащие участки тела.
2. Перитонеальные боли. Такая боль обычно четко локализована и постоянна. Вызывается раздражением брюшины — например, при прободении язвы желудка. В этом случае боль в левом боку при движении и дыхании усиливается, и носит острый, режущий характер.
3. Отраженные боли. Такая боль в левом боку возникает из-за иррадиации болевых ощущений. Отдавать в эту область живота может боль при левосторонних нижнедолевых пневмониях, плевритах и некоторых других заболеваниях.
Острый болевой синдром
Кинжальная резкая боль в левом боку под ребрами, появившаяся внезапно – повод для срочного вызова скорой медицинской помощи. Чаще всего такая внезапная режущая боль в левом боку свидетельствует о перфорации стенки желудка или петель тонкого кишечника, разрыве селезенки или почечной лоханки. Острая боль в левом боку под ребрами при вдохе – признак серьезного повреждения внутренних органов при падениях или автомобильных авариях. Все эти состояния являются угрожающими для жизни.
Тупая боль в левом подреберье
Тупая разлитая боль в левом подреберье на протяжении длительного периода времени является признаком хронического вялотекущего заболевания желудочно-кишечного тракта. Предварительно можно сделать заключение о наличии панкреатита, гастрита, холецистита и других патологий в хронической форме. В дальнейшем диагноз необходимо уточнить при помощи лабораторных анализов и других способов исследования.
Ноющая боль в левом боку под ребрами
Нудная постоянная боль в левом боку под ребрами также свидетельствует о вялотекущем воспалительном процессе. Ее вызывают дуодениты и колиты. Кроме того, ноющая изматывающая боль в сопровождении рвоты – признак язвы желудка. Достаточно часто ноющие боли в левом подреберье являются симптомом стенокардии, ишемической болезни сердца и предынфарктного состояния.
Клинически гастрит проявляется местными и общими признаками, которые имеют наибольшую выраженность в периоды обострений:
Местные расстройства – это:
- чувство давления, тяжести и полноты в подложечной области, которые появляются или усиливаются во время, или вскоре после еды;
- отрыжка, тошнота, появление неприятного привкуса во рту, жжение в эпигастрии;
- нередко изжога, свидетельствующая о нарушении выведения пищи из желудка, и забросе его содержимого в пищевод;
- иногда – расстройства дефекации в виде запоров или поносов.
Общие расстройства проявляются следующими симптомами:
- раздражительность и слабость;
- нарушения сердечно-сосудистой системы (боли в сердце и нарушения сердечного ритма);
- бледность, сонливость и потливость, возникающие вскоре после еды;
- развитие В12-дефицитной анемии;
- жжение и боли во рту и на языке;
- симметричные нарушения чувствительности в верхних и нижних конечностях.
Язвенная болезнь желудка
Другие симптомы язвенной болезни:
- изжога и отрыжка кислым содержимым;
- снижение массы тела;
- тошнота и рвота после еды.
Прободение язвы желудка
Прободная язва желудка возникает при образовании отверстия в желудочной стенке. Это серьезное состояние, угрожающее жизни пациента. Основной симптом данной патологии – внезапная, острая, кинжальная боль, а также резкое побледнение, общая слабость, иногда – потеря сознания. При возникновении такого осложнения необходимо срочно вызвать скорую медицинскую помощь.
Опухоли желудка
Если боль в левом боку носит постоянный характер, и никак не взаимосвязана с приемами пищи, то необходимо исключить наличие опухолевых заболеваний. Рак желудка на ранней стадии, как правило, не имеет выраженных клинических проявлений. Характеризуется в основном неспецифическими симптомами, или так называемыми «малыми признаками»:
- снижение аппетита;
- диспепсические явления;
- астенизация организма и потеря веса;
- отвращение к мясной пище;
- анемические проявления;
- быстрое насыщение и чувство переполненности желудка после принятия малых количеств пищи.
На поздних стадиях заболевания присоединяются болевые ощущения, рвота «кофейной гущей» и появление черного кала (мелены) по причине возникновения кровотечений при изъязвлениях и распадах опухоли.
Помимо всего вышеперечисленного, боль в левом боку могут вызывать запоры, употребление большого количества пищи, а также разнообразные физические повреждения желудка.
Спленомегалия (увеличение селезенки)
Боль в левом боку под ребрами может быть связана с увеличением селезенки и, как следствие, с перерастяжением ее капсулы. Данный симптом особенно часто наблюдается при инфекционном мононуклеозе. Кроме того, для данного заболевания характерны следующие симптомы:
- общая слабость;
- частые головные боли, головокружения, мигрень;
- боль в суставах и мышцах;
- повышение температуры тела;
- увеличение потоотделения;
- боль в горле при глотании, ангины;
- увеличение и воспаление лимфатических узлов;
- увеличение печени;
- увеличение чувствительности к ОРВИ и другим респираторным заболеваниям;
- частое поражение кожных покровов вирусом простого герпеса, обычно в области нижней или верхней губы.
Разрывы селезенки
Причиной разрыва селезенки чаще всего служат физические воздействия на нее. Основной симптом данной патологии – резкая боль в левом боку под ребрами при травме от удара. Также характерный признак разрыва – синюшность кожи вокруг пупка, которая обусловлена скоплением большого количества крови в этой области.
Посинение может наблюдаться также в левой части живота, а боль — отдавать из подреберья в спину. Подобные состояния очень опасны для жизни пациента, поэтому при появлении подозрения на разрыв селезенки необходимо срочно вызвать скорую помощь.
Боль в левом подреберье, а также изжога, обусловлены забросом кислого желудочного содержимого в пищевод. Для диафрагмальной грыжи характерна тупая, ноющая боль в левом боку под ребрами, которая носит постоянный характер, и иногда сопровождается тошнотой. Спровоцировать возникновение диафрагмальной грыжи могут чрезмерные физические усилия, ожирение, а иногда и беременность. Также это состояние наблюдается у пожилых людей в связи с общим ослаблением мышечного аппарата.
Кроме того, при диафрагмальной грыже возможно защемление желудка, в результате чего возникают острые и резкие боли в левом боку.
Кардиомиопатии
Это целая группа заболеваний сердечной мышцы, при которых она изменяется структурно, происходит нарушение ее функции. Однако это никак не связано с патологией сердечных сосудов, клапанного аппарата и артериальной гипертензией. Боль в левом подреберье зачастую возникает во время физических нагрузок на организм. Помимо болевого синдрома, для кардиомиопатии характерно учащение пульса и быстрая утомляемость.
Ишемическая болезнь сердца
Ишемическая болезнь сердца — это патологическое состояние, в основе которого лежат нарушения кровоснабжения сердечной мышцы по причине поражения коронарных артерий. Кроме ноющей боли в левом боку, может наблюдаться чувство тяжести и жжения в груди, одышка и повышение частоты сердечных сокращений, иногда сопровождающееся тошнотой.
Болезненные ощущения в левом боку вверху могут возникать при развитии воспаления легочной ткани в нижних долях левого легкого. Обычно такая боль носит характер тупой и невыраженной, но при кашле больные могут жаловаться на сильные «колющие» боли в левом боку и груди.
Начало пневмонии характеризуется сухим кашлем и второстепенными симптомами – головной болью, болью в мышцах, першением в горле, слабостью и общим недомоганием. Развернутая клиническая картина заболевания включает резкое увеличение температуры тела и кашель с обильным отделением гнойной мокроты.
Левосторонний плеврит
Плеврит – это воспаление оболочки легких, с выпадением на ее поверхности фибрина (сухая форма) или скоплением в плевральной полости жидкости различного характера (экссудативная форма). Боль в левом боку, груди и подреберье при плевритах обычно связана с дыханием, кашлем, наклонах в противоположную сторону.
Для сухого плеврита также характерны следующие симптомы:
- повышение температуры (преимущественно в вечернее время);
- потливость;
- учащенное, поверхностное дыхание;
- вынужденное положение больного (он лежит на больном боку для того, чтобы уменьшить боль от движений грудной клетки при дыхании).
Экссудативный плеврит, кроме болевых ощущений, сопровождается также:
- чувством тяжести в левой половине грудной клетки;
- сухим или содержащим небольшое количество мокроты кашлем;
- одышкой;
- вынужденным положением тела;
- бледностью или синюшностью лица и конечностей;
- набуханием шейных вен;
- отставанием пораженной половины грудной клетки при дыхательных движениях;
- выпячиванием межреберных промежутков.
Межреберная невралгия возникает при раздражении или сдавливании межреберных нервов. Болевые ощущения при этом заболевании характеризуются широким спектром проявлений: острая и пронзительная, ноющая, тупая и жгучая приступообразная боль в левом боку в области ребер. Приступы могут также сопровождаться:
- мышечными подергиваниями;
- повышенным потоотделением;
- колющей болью в левом боку и грудной клетке;
- покраснением или побледнением кожи.
Боль в левом боку под ребрами усиливается при вдохе, кашле, чихании, резких движениях, изменении положения тела. Кроме этого, болезненные ощущения могут наблюдаться при надавливаниях на определенные точки, которые расположены на спине, вдоль позвоночника, на грудной клетке, в области межреберных промежутков.
При невралгии боль наблюдается не только слева в груди – болевые ощущения могут отдавать под лопатку (что похоже на патологию сердца) и в область поясницы.
Непосредственно в месте повреждения нервных путей наблюдается онемение, а боль в груди сохраняется и днем, и ночью на протяжении длительного периода.
Боль под левым ребром может быть вызвана механическими причинами. Травмирование мягких, костных и хрящевых тканей происходит при сильных физических внешних воздействиях (падениях, ударах и т.д.).
Травма может носить различную выраженность – от небольшого ушиба, который сопровождается гематомой, до трещин и переломов ребер, способных вызывать разрывы внутренних органов и тканей.
Типичный признак острого панкреатита – это интенсивная боль в надчревной области и в левом боку. Болевые ощущения возникают достаточно быстро, характеризуются выраженностью и постоянством. Болевой синдром часто сопровождается неукротимой рвотой с примесями желчи, которая не приносит облегчения пациенту.
При поражении и увеличении головки поджелудочной железы часто встречается механическая желтуха, которая сопровождается желтизной кожи, окраской мочи в темный цвет и осветлением каловых масс.
При хроническом панкреатите больные жалуются на тупую ноющую боль слева под ребрами. Эти болевые ощущения усиливаются после погрешностей в рационе питания и употребления больших количеств жирной пищи (синдром «праздничного застолья»). К ним присоединяется повышение температуры, чувство тяжести в верхнем отделе живота, наблюдается тошнота и ощущение горечи во рту, возможно появление рвоты.
Для новообразований в поджелудочной железе характерна продолжительная и интенсивная боль в левом подреберье, и по центру живота. Она нередко усиливается в положении пациента на спине – это вынуждает больного принимать полусогнутую позу.
Вообще симптомы раковой опухоли поджелудочной железы часто не имеют яркого выражения. В связи с этим во многих случаях подобные опухоли обнаруживаются только на поздних стадиях процесса.
Один из наиболее ранних и постоянных признаков кишечной непроходимости – боль в животе. Симптомы могут возникнуть внезапно, в любое время суток. Они не имеют зависимости от приемов пищи, и не предваряются какими-либо предвестниками. Характер боли в левом боку при кишечной непроходимости — схваткообразный. Связано это с тем, что болевые приступы инициируются волной сокращений кишечника (перистальтикой), а значит повторяются через каждые 10-15 мин. При прогрессе заболевания острая боль, как правило, стихает на 2–3 сутки. Но это служит плохим прогностическим признаком, т.к. свидетельствует о прекращении перистальтической активности кишечника.
Помимо боли, для кишечной непроходимости характерны:
- задержка стула и накопление газов в кишечнике;
- асимметрия и вздутие живота;
- предваряемая тошнотой или внезапная неоднократная рвота.
Дивертикулит наиболее характерен для детей грудного возраста, возникая особенно часто в периоде от 4 до 9 месяца жизни у детей с избыточной массой тела. Его причина – внедрение одной части кишечной трубки в просвет другой.
Начало заболевания неожиданное – ребенок вдруг становится беспокойным, начинает плакать, корчиться, поджимать ноги. Заканчивается приступ столь же внезапно, как и начинается – ребенок быстро успокаивается, даже начинает играть, но по прошествии некоторого времени болевой приступ повторяется снова. Возникновение боли соответствует волнам перистальтики кишечника, которые постепенно продвигают завернутую часть кишки дальше. Вскоре после первого болевого приступа наблюдается рвота, которая впоследствии будет возникать периодически. В начале заболевания у ребенка отмечается одно- или двукратный нормальный стул, но позднее в испражнениях появляется примесь крови, и они постепенно приобретают характерный внешний вид «малинового желе».
Болевые ощущения при раке кишечника зачастую весьма смазаны и плохо выражены. Тем не менее, они обладают постоянством, и не связаны с приемами пищи. При подобных опухолях на первый план клинической картины выходят симптомы затруднения продвижения каловых масс по кишечной трубке. Примерно у 50% больных они выражаются в стойких запорах, которые плохо поддаются медикаментозному и диетическому лечению. Запоры нередко сопровождаются урчанием и вздутием кишечника, и постоянным чувством тяжести в нем. После редкого, но обильного отхождения газов и кала, данные симптомы временно исчезают.
При выраженном сужении просвета кишки опухолью у больных наблюдаются явления хронической кишечной непроходимости. Кроме того, весьма характерно наличие в кале примесей крови. Кровь попадает в испражнения в результате травмирования суженного опухолью участка, при прохождении через него твердых каловых масс.
Одним из наиболее распространенных симптомов, который свидетельствует о развитии гинекологического заболевания у женщины, является боль внизу живота. В случае, если патологический процесс локализуется в левой части малого таза, болевой синдром будет беспокоить пациентку именно в этой области.
Аднексит
Аднексит, или сальпингоофорит – это воспаление придатков маточных труб. Острая форма данной патологии сопровождается появлением резкой боли в нижней части живота, в паху и в пояснице.
Также для данного заболевания характерны следующие симптомы:
- повышение температуры тела до 38-38,5 o С;
- озноб;
- потливость;
- общее недомогание;
- напряженность стенки живота в нижних отделах;
- болезненность при ощупывании живота;
- общая интоксикация, проявляющаяся в виде головной или мышечной боли;
- могут встречаться нарушения мочеиспускания.
Постепенное снижение выраженности болевых ощущений свидетельствует о переходе заболевания в подострую, а затем в хроническую форму.
Признаки хронического левостороннего сальпингоофорита:
- тупые, ноющие боли в левом боку внизу живота, в паховой области, иногда во влагалище;
- отраженные боли, возникающие по ходу тазовых нервов;
- нарушения менструального цикла, связанные с изменениями функций яичников, возникающими в результате воспаления;
- слишком продолжительные и нерегулярные менструации;
- обильные, болезненные месячные, зачастую возможны выделения со сгустками;
- иногда – обратная картина: скудные выделения и сокращение длительности менструаций;
- нарушения половых функций, снижение полового влечения.
Перекруты и разрывы кисты яичника
Левосторонние боли, которые локализуются в нижней части живота, у женщин могут свидетельствовать о перекруте ножки кисты яичника. Это патологическое состояние сопровождается сильной болью, нарушениями общего состояния организма, падением артериального давления, подъемом температуры, иногда – рвотой. При перекруте ножки кисты яичника необходимо экстренное медицинское вмешательство.
При данной патологии боль отмечается внизу живота с левой стороны, и имеет ноющий или тянущий характер. При развитии осложнений в виде острого воспаления или разрыва, боль может становиться интенсивной, а также сопровождаться тошнотой и рвотой. Болевые ощущения распространяются по всему животу, и отдают в прямую кишку. Кроме того, болезненность может появляться или усиливаться при половом акте. Для этого характерны заболевания и нарушения менструального цикла в виде задержек менструации или дисфункциональных маточных кровотечений.
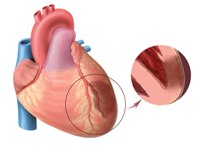
Инфаркт миокарда также проявляется резкой болью в области сердца, но основным его отличием являются очень частые переходы болевых ощущений на заднюю часть тела в лопатку, а также левую руку, левый бок и шею. Кроме этого, наблюдаются следующие симптомы:
- обильное потоотделение холодным липким потом;
- тошнота;
- одышка;
- головокружение;
- предобморочное состояние.
При возникновении подобных симптомов необходимо в самые короткие сроки вызвать скорую помощь, чтобы исключить развитие инфаркта миокарда.
Болевые ощущения слева со стороны поясницы могут возникать в случае наличия заболеваний левой почки.
Пиелонефрит
Это воспалительная патология почек, которая возникает преимущественно при бактериальных инфекциях. Боль в поясничной области слева обычно носит тупой, ноющий характер, может быть невыраженной или иметь высокую интенсивность, принимая приступообразный вид. Последнее наблюдается при закупорке мочеточника камнем и развитии мочекаменного пиелонефрита.
Кроме боли, в клиническую картину пиелонефрита входят:
- развитие интоксикационного синдрома;
- общая слабость;
- ознобы;
- увеличение температуры тела до 38-40 o C;
- тошнота, иногда рвота.
Хронический левосторонний пиелонефрит постоянно беспокоит пациента тупой ноющей болью в пояснице. Этот болевой синдром приобретает особенную выраженность в сырую и холодную погоду. Кроме того, у больного наблюдается учащенное болезненное мочеиспускание, так как при этой болезни поражение зачастую затрагивает и мочевой пузырь.
Мочекаменная болезнь
Мочекаменная болезнь – это заболевание, которое проявляется формированием камней в органах мочевыделительной системы. Вне острого приступа данная патология протекает не выражено, с тупой болью в левом боку в поясничной области, которая усиливается после тряской езды, длительной ходьбы и физических нагрузок.
Закупорка мочеточника сдвинувшимся камнем проявляется острыми спастическими болями в поясничной области, а также тошнотой, рвотой и появлением крови в моче. Резкие и интенсивные болевые ощущения в левом боку как впереди, так и сзади, могут свидетельствовать о продвижении камня по мочеточнику.

Необходимо в срочном порядке вызвать врача, или же направиться в клинику самостоятельно, если:
- резкая боль в боку возникла внезапно на фоне общего благополучия организма;
- болевые ощущения продолжаются больше 20-25 минут;
- их интенсивность стремительно нарастает;
- к ним присоединяются бледность кожи, слабость, влагалищные кровотечения, потеря сознания.
Боль в левом боку внизу живота, сопровождаемая подобными симптомами, может свидетельствовать об угрозе преждевременного прерывания беременности – выкидыша. Поэтому ее появление требует неотложного медицинского вмешательства с целью спасения как жизни матери, так и ее ребенка.
Если же срок беременности еще небольшой, и боль тянущая, давящая, но не имеет большой интенсивности, то вероятнее всего, ее причиной является матка, которая увеличивается в размерах и начинает давить на прилегающие органы. Например, причиной боли в левом боку может быть несколько сдвинутый из-за растущего плода кишечник. Как следствие, пища продвигается по нему неравномерно. Кроме того, гормоны беременности, которые оказывают расслабляющее действие на мускулатуру матки, влияют и на мускулатуру кишечника, что нарушает еще и его перистальтику. Это вызывает образование застоя пищи в разных отделах кишечника, что проявляется периодическими запорами.
Автор: Пашков М.К. Координатор проекта по контенту.
источник