Селезенка, для организма человека, маленький, но важный элемент. Она помогает наладить обмен веществ, выполняет функцию кроветворения и очищает кровь от бактерий. Если селезенка болит, значит, нарушены ее функции. Это может негативно сказаться на общем состоянии человека.
Селезенка – непарный, овальный орган. Длина – около 16 см, ширина – до 6 см, толщина – 1,5 – 2 см. Весит здоровый орган 150 – 200 грамм.
Заняла селезенка место ниже диафрагмы, в верхнем левом отделе брюшной полости, которое принято называть левое подреберье. Впереди нее находится желудок, соприкасается селезенка с поджелудочной, почкой и толстым кишечником.
Селезенка не является жизненно важным органом, но она в организме нелишняя. На все органы, в том числе и на селезенку, возложено выполнение своих функций.
Небольшой овальный орган – склад для крови. В нем собирается, обогащенная кислородом и питательными веществами кровь, до тех пор, пока не понадобится. Тогда начинается ее выброс в общий кровяной поток. Например, у человека при беге бывает приступ боли, ноет и колит в левом подреберье. Болит при беге не только у тех кто только начал заниматься, но и у тех, кто подвергал себя физическим нагрузкам. Эта проблема не страшна, выброс крови при беге легко предотвратить. Восстановление нарушенного баланса крови – главная функция органа, но не единственная.
- Обеспечение защитной функции. Действуя, как очищающий фильтр, селезенка пропускает все необходимое для активной жизнедеятельности и блокирует патогенные вещества. В кровь не проходят вирусы и бактерии. Удалив орган, иммунитет человека понижается во много раз, и прежде чем он отреагирует, в организм проникнут сотни вирусов и бактерий.
- Контроль деятельности живых клеток. Перерабатывать остатки орган не в состоянии, поэтому обнаруживая старые эритроциты, удаляет их. Отходы направляет в печень. Самое удивительное, что она способна отделять только часть клетки, разделяя красное тело и железо.
- Выполнение важных иммунных процессов в организме. Синтез иммуноглобулина, без которого иммунитет не сможет быть активным защитником, невозможен без селезенки.
- Во время обменных процессов, селезенка отвечает за выработку железа.
- В период беременности образование лейкоцитов и эритроцитов – главная функция органа. После рождения малыша, эту обязанность берет на себя костный мозг.
Вернуться к оглавлению
Орган не наделен болевыми рецепторами, но его близость к желудку, поджелудочной железе, почке вызывает неприятные ощущения при воспалительном процессе. Эта реакция вызвана увеличенной в размере селезенкой. Сила болевых ощущений зависит от заболевания. Описание основных симптомов поможет отличить первичные признаки заболевания и определить, почему болит селезенка:
Резкая, беспричинная боль в левом боку – сигнал от селезёнки.
- Внезапная боль, в левом боку, которая может отдавать под лопатку является следствием повреждения органа, причиной тому может быть травма. Кроме болевого симптома, у больного бледнеет кожа, выступает холодный пот, понижается давление, появляется тошнота, рвота и постоянное чувство жажды.
- Ноет, тянет в боку и отдает в область поясницы. Усиливаться неприятные ощущения могут во время вдоха. Болевые признаки указывают на инфаркт, а сопровождающие симптомы ничем не отличаются от тех, которые появляются при травмах.
- Сильная боль слева под ребрами, плавно переходящая в область грудной клетки, отдает в плечо указывает на развитие абсцесса. Появление гнойничков сопровождают следующие симптомы: высокая температура тела, озноб. Селезенка увеличивается, что легко при осмотре обнаруживает врач.
- При сильном увеличении органа, боли становятся невыносимыми. Иногда увеличение доходит до таких размеров, что ощущается даже в правой стороне брюшной полости. Подобные признаки характерны для туберкулеза. Само по себе заболевание редкое, чаще провоцируется туберкулезом легких. Проявления дополнительных симптомов нет.
- Тупая, непрекращающаяся боль характерна для новообразований внутри органа. Аллергия – параллельный симптом, при таком неприятном заболевании. У человека снижается активность, появляется субфебрильная температура, пропадает аппетит.
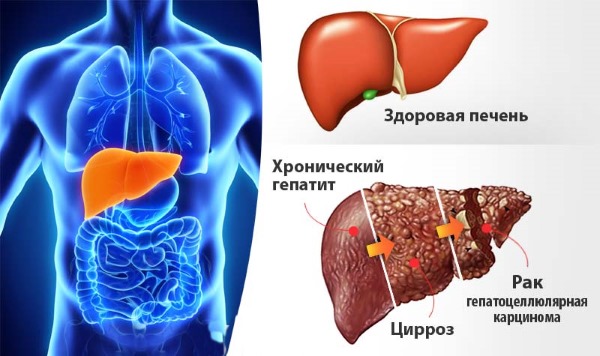
- Боли в селезенке, совмещенные с дискомфортом в области печени могут быть признаком начинающегося цирроза.
Вернуться к оглавлению
Боль в селезенке явление – редкое и появляется оно только при растянутой капсуле, внутри которой находится орган. Причины могут быть как внешнего характера, так и внутреннего. Ниже рассмотрены наиболее распространенные.
Легче всего врачу диагностировать причину развившейся боли после удара, падения. Если была, даже незначительная травма, нужно пройти обследование. Часто под травматическим воздействием происходит повреждение артерии. Открывается кровотечение внутри органа, но постепенно, кровь попадает в брюшную полость.
Частые тренировки, большие физические нагрузки – причины увеличенной в размере селезенки, как следствие, появления боли.
Первичное поражение селезенки встречается редко, гораздо чаще оно вторично. Если колит в боку слева и эти ощущения не проходят, доставляют дискомфорт и являются спутником вашей жизни долгое время. Не пытайтесь установить диагноз самостоятельно, обратитесь к врачу. Он рассмотрит, какие причины подобного состояния могут быть.
Редко, но встречается полное отсутствие органа с рождения, причем такое отклонение не единственное, всегда сопровождается патологиями других органов. Заметить изъян непросто, необходимо инструментальное обследование.
Гораздо чаще встречаются отличия в размерах органа, тогда форма, строение не соответствует норме. В случае ослабления связок, которые выступают соединителем с окружающими тканями, она начинает “блуждать” из стороны в сторону по брюшине. Такое отклонение не требует лечения, но может возникнуть перекручивание основания, что вызовет острую боль и придется проводить хирургическую операцию.
Инфаркт – опасное осложнение. Бывают случаи внезапного проявления болезни, но чаще всего ему предшествует другое заболевание, которое негативно воздействует на весь организм. Инфаркт не всегда сопровождают симптомы: боль, тошнота, лихорадка, напряжение мышц брюшины. Бывает бессимптомное течение заболевания, что говорит о небольшой площади поражения. Хирургическое лечение в таком случае не понадобится.
Нарывы, скопление гноя в органах пищеварения – тяжелые и непредсказуемые болезни. Абсцесс селезенки сопровождают характерные симптомы: невозможные боли, тошнота, кружится голова, повышенная температура. Характерная черта гнойного воспаления – острая боль. При ее появлении необходимо срочно вызывать скорую и находиться под постоянным наблюдением врачей.
Зачастую, селезёнка заражается палочками Коха от соседних органов. Вернуться к оглавлению
Осложнение не относится к первичному. Больной уже какое-то время был заражен палочкой Коха. В селезенку она попадает или из легких, или из почек. Диагностировать такую патологию сложно. Связано это с тем, что никаких проявлений на ранней стадии не наблюдается. Можно заметить незначительное повышение температуры. При активном процессе развития осложнения диагностируется изменение размера органа.
У женщин данная патология появляется гораздо чаще, нежели у мужчин. Как и повреждения, причиной кисты являются травмы или перенесенные инфекции. На формирование кисты может понадобиться не один год. В течение этого времени больная может о ней и не подозревать. Боль слева под ребрами, в желудке, кишечнике – характерное проявление кисты. Иногда в кисте скапливается гной, что влечет за собой ее разрыв. Гной попадает в брюшную полость, отчего могут произойти опасные осложнения.
Больные с подобным диагнозом должны быть под постоянным контролем врача. Нет необходимости делать операцию при небольшой кисте. Пациент проверяется несколько раз в год при помощи инструментального обследования.
Появление новообразования доброкачественного или злокачественного характера встречается нечасто. Но чтобы убрать подозрение, при первых болевых симптомах слева в боку, приступах рвоты, дискомфорте после приема пищи, необходимо пройти обследование у специалиста.
Данная патология относится к паразитарным кистам. Ее образование вызвано паразитным червем эхинококком. Опасность представляют не взрослые особи, а личинки. Внешне они напоминают оболочку пузыря, внутри какой тоже пузыри меньшей величины, где и находятся паразиты. Попадая и укрепляясь в любом органе, личинки полностью разрушают его изнутри.
Выявить заболевание крайне сложно. Боли, беспокоящие человека, тупые, ярко не выражены. В левом боку ощущается тяжесть, иногда накатывает тошнота, появляется расстройство стула, проявляется аллергия. При осмотре ощущаются изменения органа.
Обнаружить паразитов в кале невозможно, диагностировать патологию можно только проведя инструментальное исследование.
Патологии кровеносной системы в первую очередь негативно влияют на селезенку. Существенных изменений приносят болезнь Верльгофа, Гоше, гипопластическая анемия, лейкоз. Слабость, головокружение, кровоточивость слизистых оболочек сопровождают эти болезни. Одними чаще заболевают женщины, другие появляются в раннем детском возрасте, но каждая патология пагубно влияет на состояние селезенки и функциональные процессы в ней.
Чувство дискомфорта в селезенке могут вызывать воспалительные процессы в других органах, которые постепенно переходят на весь организм. Малярия, брюшной тиф, сифилис, сепсис, колит, мононуклеоз, гепатит, цирроз печени, камни в почках и многие другие болезни приводят к ее поражению. Происходит гепатолиенальный синдром, так как параллельно заболевает печень. Ноет, болит с двух сторон, тошнит, иногда нарушается стул, проявляется аллергия.
Часто воспаленная поджелудочная железа окутана группой характерных особенностей, которые называются синдромом сдавливания. Растянутая селезенка – характерная черта синдрома. Хронический панкреатит, аномалии развития поджелудочной железы, рак могут провоцировать болезненность органа.
Распространенным осложнением обмена веществ являются камни в желчном пузыре. Характерное отличие заболевания желчного – колики (печеночные и желчные). Воспалительный процесс, при камнях в желчном, захватывает соседние органы и концентрируется в различных областях организма.
Иногда появление осложнений органов малого таза является виновником тупой боли левого подреберья. Чаще отклонениям подвержены женщины. Почки, мочевой пузырь, яичники взаимосвязаны между собой. Воспалительный процесс одного органа приводит к нарушениям работы других. Тупая боль – характерная особенность гинекологических патологий.
Нарушения работы кишечника (колит) сопровождаются неприятным чувством боли. Их легко перепутать с болезненностью селезенки, если не обращать внимания на небольшое отличие – при колите чаще болит внизу брюшной полости.
Важно вовремя понять причину нарушения. Увеличатся шансы на выздоровление и можно вовремя предотвратить травмирование соседних органов, на которые происходит давление.
Боль застала врасплох. Первое, что необходимо делать – вызывать скорую помощь, а дальше действовать согласно схеме:
- лечь;
- успокоиться и расслабиться.
Нельзя пить обезболивающие препараты, прикладывать теплое или холодное. Эти действия не только ухудшат состояние, но и нарушат клиническую картину.
Важным моментом в лечении любой патологии является установка правильного диагноза. Специалистом используются следующие диагностические методы:
- Расспрос. Важен анамнез пациента: перенесенные острые инфекции, хронические процессы, место в котором чувствуется боль.
- Осмотр. Имеет значение при больших изменениях формы органа, когда она выпячивается и выступает под ребрами.
- Пальпация. Один из главных методов диагностики. Проводится в положении лежа на спине, правом боку. Важен объем, четкие края, консистенция, подвижность, чувствительность.
- УЗИ селезенки, органов малого таза и рентгенологический метод, пункция позволяют получить четкую картину о состоянии органа. Проводятся для дифференциации опухолей, подтверждения или опровержения нарушения функциональности.
- Обязательны лабораторные исследования: анализ крови, специальный анализ на определение стойкости эритроцитов.
Вернуться к оглавлению
Ситуация – непростая, вероятность ошибочного диагноза велика. Назначать лечение должен только специалист. Характер назначения зависит от диагноза.
Диетическое питание – быстрый способ наладить правильное функционирование. Главным компонентом диеты являются продукты, обогащенные железом, которые участвуют в процессе кроветворения. Разрешены к употреблению жирная рыба, орехи, мед, гранат, капуста, цитрусовые, яблоки, авокадо.
Необходимо сократить потребление соли и сливочного масла, кофе, кислые фрукты и овощи, копченые и соленые блюда. Категорически запрещено употребление алкоголя.
Питаться желательно небольшими порциями, а количество приемов пищи довести до 5-6 раз.
Терапия лекарствами направлена на восстановление функциональности и устранения симптомов осложнения. Подбор лекарства требует индивидуального подхода:
- при инфаркте достаточно обезболивающих препаратов, спокойного образа жизни;
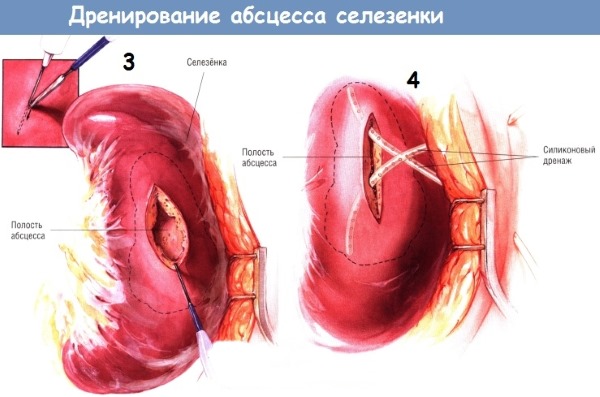
- гнойные процессы лечат вскрытием и дренированием, пункцией.
Вернуться к оглавлению
Когда не помогают лекарства, нарушена целостность поверхности, у врачей становится вопрос о хирургическом вмешательстве. Принимаются следующие меры:
- абсцесс нужно лечить при помощи хирургического вмешательства – спленэктомией;
- селезенка беспокоит из-за опухолей, кисты, будет проводиться хирургическая операция.
В терапии главное – не игнорировать проблему и понять отчего произошло осложнение. Быстрая реакция помогает избежать дополнительных патологий и удаления органа.
Лечить селезенку народными средствами ничуть не хуже, чем лекарственными препаратами. Распространенные рецепты:
- Сбор трав: череда, цветы фиалки, крапива и листья земляники берут в равных пропорциях и смешивают. 2 ст. л. сбора залить 0,5 л кипятка, настаивать 1 час. Полученный настой пить по стакану утром, днем и вечером.
- Настой из пастушьей сумки – эффективное средство. 10 г травы на стакан При заболевании селезенки помогают отвары лекарственных трав
кипятка, настаивать 20 минут. Обязательно процедить, остудить и принимать на протяжении дня (5 приемов).
Вернуться к оглавлению
Здоровый образ жизни – лучшая профилактика. Эффективные меры:
- стоит ограничить употребление алкоголя, проходить полный курс терапии инфекций, вести подвижный образ жизни (бег, легкие физические упражнения, прогулки) для укрепления иммунитета;
- бег после еды – вредно для здоровья, не злоупотребляйте;
- оберегайте область живота от возможных подтверждений;
- важно периодически делать анализ крови, что позволит проверять и контролировать показатели здоровья.
Вернуться к оглавлению
Возможности возмещения организма очень велики. Поэтому без селезенки прожить получится, важно понять, как это сделать. Ведь отсутствие элемента, отвечающего за инфекционную защиту, – большая потеря. Выполнение обязанностей селезенки, после ее удаления, возлагаются на печень и костный мозг. Нарушается функция очистки крови. Погибшие тромбоциты не выводятся, а продолжают находиться в организме, что может вызвать тромбоз. Именно поэтому пациентам, перенесшим операцию, прописывают специальные медикаменты. Такие пациенты обязаны быть под постоянным наблюдением специалистов.
источник
Боль в животе может сигнализировать не только о нарушениях в работе желудка, кишечника или почек, но и о повреждении селезенки. Информацию о том, где находится орган, и какие нарушения могут возникать в его работе, полезно получить перед тем, как обращаться к врачу. Это облегчит специалисту сбор жалоб и последующую диагностику.
Этот непарный орган имеет форму сплющенной и чуть вытянутой полусферы длиной от 12 см. Располагается селезенка в левом подреберье (в верхнем отделе брюшной полости), под диафрагмой.
Орган находится на одном уровне с желудком, но позади него – ближе к спинной части ребер, выше левой почки и толстой кишки.
Селезенка покрыта полупрозрачной оболочкой брюшины и защищена от травм ребрами. Здоровый орган (не увеличенный) не выходит за пределы ребер – в норме селезенка не прощупывается.
Селезенка и ее роль в организме человека не изучена в полной мере до сих пор.
Согласно исследованиям, у взрослых людей орган выполняет следующие функции:
- кроветворение – производство лимфоцитов – клеток крови, ответственных за иммунный ответ организма;
- очистка крови от старых или поврежденных эритроцитов и тромбоцитов – железо затем используется повторно, а отходы следуют в печень, где участвуют в образовании желчи;
- регулирование клеточного состава крови – отдельно следует отметить накопление и выброс тромбоцитов, обеспечивающих свертываемость крови. В норме селезенка хранит от трети до половины всех тромбоцитов;
- поддержание иммунитета – в органе происходит фильтрация крови от бактерий, простейших и вредных продуктов их жизнедеятельности, тяжелых металлов, а также веществ, образовавшихся в ходе распада тканей при ожогах и травмах. Селезенка вырабатывает антитела – особые белки крови, обезвреживающие чужеродные микроорганизмы и токсины;
- временное хранение крови – при нарушении кровотока селезенка впитывает избыток крови, увеличиваясь в размерах. Когда сбой сходит на «нет», кровь выбрасывается обратно в общее русло.
Селезенка может полностью выполнять кроветворную функцию, это происходит:
- в ходе эмбрионального развития – незадолго до появления ребенка на свет кроветворение переходит под контроль костного мозга;
- у взрослых – при сбоях в функционировании костного мозга.
Существует теория об участии селезенки в обмене веществ и регуляции кроветворения и у здоровых людей – однако полноценно эти механизмы не описаны.
Селезенка – где находится и как болит этот орган, интересует многих. Селезенка (как и печень) лишена болевых рецепторов, однако при наличии воспаления она может увеличиваться в размерах и давить на близлежащие органы или сосуды.
Результатом становятся следующие виды болевого синдрома:
- острая резкая боль в левом боку, отдающая в область лопатки;

Поскольку основная причина боли – увеличение органа (спленомегалия), ее часто характеризуют как щемящую, сдавливающую или распирающую.
Селезенка беспокоит человека болевым синдромом сравнительно редко.
Среди основных причин, провоцирующих увеличение органа:
- воспалительные процессы – чаще с присоединением инфекции. Отдельно следует выделить септический спленит (воспаление селезенки), развивающийся на фоне тяжелого заражения крови (сепсиса);
- абсцесс – гнойное воспаление тканей с их расплавлением;
- травмы – в результате ушиба, проникающего ранения или перелома ребер;
- инфаркт селезенки – закупорка селезеночной артерии;
- нетравматический разрыв – может происходить у людей с увеличенным органом даже при стандартных физических нагрузках;
- заворот (перекручивание ножки) – приводит к нарушению кровоснабжения селезенки;
- тромбоз селезеночной вены и последующие застойные явления в тканях органа;
- кисты селезенки – в том числе паразитарные и осложненные нагноением или разрывом;
- опухолевые поражения;
- заболевания крови – малокровие, лимфомы;
- аутоиммунные нарушения – ревматоидный артрит, хронический гепатит, амилоидоз.
Более редкими причинами боли могут быть туберкулез селезенки или пурпура – появление в тканях органа множества кист, заполненных кровью. В большинстве случаев увеличение органа вторично – его провоцирует основное заболевание кроветворной системы или инфекционное поражение организма.
Порой дискомфорт в селезенке сочетается с болью в печени – тогда причиной может быть печеночный цирроз.
Боль в области селезенки не всегда говорит о наличии заболевания – нормой с точки зрения физиологии является:
- боль при быстрой ходьбе или беге – вызвана накоплением и выбросом крови;
- боль при беременности – связана с давлением плода на внутренние органы матери.
Селезенка – где находится и как болит этот орган знать необходимо, но не достаточно для того, чтобы заподозрить нарушения именно в его работе.
Заболевания селезенки могут сопровождаться рядом клинических признаков, среди них:
- появление в левой верхней части живота прощупываемой поверхности увеличенного органа или опухолевидного образования на его поверхности – оно может быть мягким или более упругим, гладким или бугристым, иногда болезненным при пальпации;
- повышение температуры – чаще субфебрильная лихорадка (до 37,1 градуса);
- вялость или постоянная усталость;
- ощущение переполнения желудка;
- бледность;
- проявления малокровия;
- резкое снижение иммунитета;
- признаки отравления – тошнота, боли в мышцах и суставах;
- резкое истощение;
- вздутие живота при заполнении брюшной полости жидкостью.
Эти симптомы не являются специфическими и требуют тщательной диагностики.
Отдельно выделяют признаки травмы селезенки – они часто сопряжены с другими повреждениями и проявлениями кровопотери:
- тошнотой и рвотой;
- жаждой;
- холодным потом;
- нарушениями сердечного ритма и дыхания;
- понижением давления;
- головокружением;
- лихорадкой;
- общей бледностью и кровоподтеками в области селезенки;
- утратой сознания.
Наличие даже части острых симптомов должно стать поводом для срочного обращения за медицинской помощью.
Если сильная боль в органе появилась резко, то, независимо от того, имела ли место травма, следует действовать по такому алгоритму:
- Аккуратно обеспечить человеку горизонтальное положение тела. При травмировании следует стремиться минимально передвигать пострадавшего.
- Если присутствует кровотечение, нужно наложить чистую тугую повязку, не прикладывать к больному месту грелку или лед.
- Успокоить человека (в ряде случаев допустимы легкие седативные средства) – это призвано способствовать восстановлению дыхания.
- Не допускать приема обезболивающих препаратов – это помешает врачу в осуществлении диагностики.
Параллельно необходимо вызвать скорую помощь – независимо от наличия открытых ран, такое состояние угрожает жизни.
Селезенка – где находится и как болит этот орган, а также, какие симптомы могут сопровождать боль, описано выше.
Если симптомы неострые, следует планово обратиться к терапевту с целью проведения первичной консультации и назначения ряда мероприятий:
- сбор данных об имеющихся или перенесенных заболеваниях, инфекциях, недавних травмах, возможности наличия паразитарного заражения;
- осмотр – эффективен при значительном увеличении селезенки или крупных кистах/опухолях;
- пальпация – проводится в положении лежа на правом боку или на спине. Врач оценивает положение нижней границы органа, которая при наличии заболевания может выступать из-под ребер, консистенцию и болезненность;
- анализы крови – общие и специализированные исследования. Они позволяют выявить нарушения состава крови (баланса лейкоцитов, тромбоцитов и эритроцитов), анемические состояния, наличие в крови болезнетворных микроорганизмов, положительную реакцию на антитела к паразитам;
- рентген и УЗИ-обследования – служат для предварительной оценки состояния органов брюшной полости, выявления опухолевых или рубцовых изменений;
- компьютерная томография – проводится при недостаточной информативности предыдущих методик, может сочетаться с ангиографией – оценкой состояния сосудов (при подозрении на опухоли);
- пункция тканей с гистологическим исследованием – если допускается злокачественный процесс.
В ходе проведения исследований могут требоваться консультации гематолога, инфекциониста или онколога.
Принято выделять первичный тромбоз (закупорку) селезеночной вены, когда нарушение локализуется именно в этой части венозной сети, и вторичный, когда имеются предпосылки в виде негативных процессов в брюшной полости.
Причиной тромбоза могут стать:
- инфекционные заболевания – заражение крови (сепсис), сифилис, туберкулез, малярия;
- спазмы сосудов;
- хронические воспаления в области брюшины (печени или желудке);
- травмы.
Течение болезни включает 2 этапа:
- скрытый (когда наблюдается увеличение органа) – боли и какие-либо выраженные нарушения отсутствуют. При благоприятных обстоятельствах может наступить самоизлечение;
- период кровотечений – его отличает кровавая рвота, кал, кровотечения из носа и десен. Смерть может наступить из-за потери крови или снижения иммунитета.
Методика лечения заболевания – удаление селезенки (спленэктомия).
Наиболее частый характер болей – небольшие, с чувством тяжести в животе, слева, усиливающиеся при движении. Реже могут наблюдаться интенсивные боли в левом подреберье, с отдачей в лопатку.
Травмировать орган можно при падении, ранении или сдавлении области живота. Разрыв увеличенной или избыточно полнокровной селезенки может наступить даже при незначительном по силе воздействии (агрессивной пальпации, рвоте). При травме может иметь место сотрясение или полное разрушение тканей органа с образованием омертвевшей клеточной массы.
Разрыв может быть:
- одномоментным – капсула и функциональные ткани повреждаются одновременно, вызывая кровотечение;
- двухмоментным – разрыв капсулы и/или тканей дает знать о себе кровотечением через некоторое время.
При травматических разрывах допустимы два основных подхода к лечению:
- радикальный – удаление селезенки. Применяют в большинстве случаев, по возможности с сохранением части органа с целью профилактики нарушений кроветворения;
- органосберегающий – уместен при незначительных разрывах. Наиболее эффективна остановка кровотечения с помощью электрокоагулятора, «запаивающего» сосуды.
Отличительные черты болевого синдрома при разрыве следующие:
- локализация болей в левом подреберье и их усиление при надавливании на грудину;
- отдача в левую лопатку или ключицу;
- болезненные позывы к опорожнению кишечника.
В 90% случаев абсцесс развивается вследствие проникновения в орган инфекции из других органов и систем через кровоток при:
- послеродовом заражении крови;
- гнойных процессах в костном мозге;
- язвенном воспалении сердечных оболочек (эндокардите);
- инфекциях (тиф, малярия, скарлатина);
- абсцессе печени или почек;
- гнойных кровоизлияниях.
Клинически абсцесс органа выражается субфебрильной температурой, слабостью и истощением.
В зависимости от объема гнойного расплавления тканей возможно:
- вскрытие абсцесса и откачивание гноя;
- удаление селезенки.
При абсцессе боль локализуется в левом подреберье или грудной клетке, слева. Пальпация выявляет выпячивание и болезненность области селезенки.
Туберкулезное поражение органа диагностируется очень редко, может затрагивать только селезенку или сочетаться с общим туберкулезом (чаще).
Заболевание может протекать:
- остро – со значительным повышением температуры и признаками отравления;
- хронически – с температурой до 37, слабостью, потерей аппетита, увеличением органа, нарушением состава крови. Снижение тромбоцитов может провоцировать внутреннее кровотечение.
Основных методик лечения две:
- медикаментозная терапия противотуберкулезными препаратами;
- удаление органа – при локализации туберкулезной инфекции только в селезенке и неэффективности консервативного лечения.
Болезнь может протекать без боли, либо выражаться тяжестью в левом подреберье и болезненной, увеличенной селезенкой.
Причиной инфаркта может стать закупорка сосудов органа воздушной пробкой или тромбом.
Это состояние часто сопровождает:
- воспаление сердечных оболочек;
- портальную гипертензию;
- брюшной тиф.
Заболевание может протекать:
- скрыто (мелкие инфаркты, склонные к самоизлечению);
- остро – с высокой температурой, сердцебиением, рвотой и кишечными спазмами и интенсивными болями в левом подреберье.
При обширных инфарктах или присоединении инфекции с образованием гноя может требоваться удаление селезенки.
Этим термином обозначают комплекс болезненных симптомов, характерных для отсутствия селезенки, включающий:
- одышку;
- сердцебиение;
- нарушения кровообращения и артериального давления;
- пониженную сопротивляемость инфекциям;
- повышенное тромбообразование.
- врожденную асплению – встречается редко, преимущественно у мальчиков, сопровождается недоразвитостью других органов и систем, в 95 % случаев несовместима с жизнью;
- приобретенную – возникает после удаления селезенки, чаще у мужчин 30–45 лет. Тяжелая аспления не является обязательным следствием операции.
Врожденные пороки требуют операции, при приобретенной форме показаны:
- профилактика инфекций путем вакцинации;
- прием препаратов, снижающих вязкость крови.
Аспленический синдром боли в области селезенки не вызывает.
Новообразования органа представлены полостями (кистами), заполненными кровью (кистозные гемангиомы), лимфой (лимфангиомы) или смешанным содержимым.
Кисты могут быть:
- врожденными;
- приобретенными в результате инфекций, воспалений, травм.
По мере роста кисты могут смещать соседние органы или приводить к атрофии селезенки.
Большие кисты сопровождаются болями в левой стороне живота, с отдачей в плечо, опасны осложнениями и кровотечением.
Методики лечения полых новообразований:
- удаление органа или его части;
- откачивание содержимого полости.
Отличительной чертой опухоли является изменение механизма роста и деления клеток.
Среди опухолей селезенки выделяют:
- доброкачественные – гемангиома, лимфангиома, фиброма, хондрома, остеома;
- злокачественные – различные саркомы и рак селезенки. Могут быть следствием метастаз опухолей других органов.
Опухоли селезенки встречаются крайне редко, симптоматика типична для увеличенного органа – слабость, малокровие, субфебрильная температура. Болевой синдром может варьировать от неприятных ощущений до резкой боли в левом боку. При росте или озлокачествлении показано удаление органа.
Заболевание характеризуется образованием в тканях органа паразитарных кист. Возбудитель заражения – эхинококк – проникает в организм при недостаточной гигиене или с зараженными продуктами питания.
Развитие паразита протекает медленно, в три этапа:
- Бессимптомный (скрытый) – может длиться до 20 лет.
- Выраженные проявления – пациенты отмечают тяжесть и тупую боль в области левого подреберья, одышку, рвоту после приема пищи.
- Осложнения – абсцесс органа с соответствующими симптомами.
Предпочтительная тактика лечения – удаление органа полностью. В некоторых случаях возможно вскрытие паразитарной кисты, частичное иссечение стенок и наложение швов.
Это состояние является одним из признаков общего тяжелого заражения организма (чаще всего стафилококком или синегнойной палочкой). Сепсис (заражение крови) может стать итогом резкого снижения иммунной защиты при большой кровопотере, тяжелом заболевании.
Набухание и размягчение селезенки является основным признаком сепсиса, однако оно характерно и для других тяжелых инфекций:
- брюшного тифа;
- малярии;
- инфекционного мононуклеоза.
Акцент на болях именно в селезенке при сепсисе сделать трудно – общее заражение часто сопровождается признаками воспаления брюшины – острыми болями в животе. При остром сепсисе селезенка становится исключительно уязвимой для разрыва. Основное лечение должно быть направлено на борьбу с общим воспалением.
Селезенка – где находится и как болит этот орган – не такой простой вопрос, ведь фактически причиной боли чаще всего являются близлежащие органы, нервы или сосуды.
Назначаемые медикаменты призваны корректировать основное заболевание, среди них:
- антибактериальные препараты – для борьбы с инфекцией – одной из главных причин увеличения органа;
- противовоспалительные средства – в комплексе снимают воспаление, способствуют нормализации размеров селезенки;
- препараты, смягчающие проявления цирроза печени – гепатопротекторы, желчегонные, корректоры обмена веществ;
- противотуберкулезные средства;
- антипаразитарные препараты – их применение в терапии эхинококкоза часто дополняет хирургический этап.
Заболевания селезенки могут требовать коррекции состава крови с использованием антианемических или разжижающих кровь медикаментов. Прием обезболивающих допустим только после проведения диагностики.
Рекомендации по питанию при болях в селезенке направлены на стабилизацию состава крови (устранение малокровия) и минимизацию фильтрационной нагрузки на орган. Питаться желательно небольшими порциями до 5–6 раз в день.
Информация о нюансах рациона представлена в таблице:
| Разрешенные продукты | Продукты, которые следует ограничить или убрать из меню |
| Рыба, в том числе жирная | Рыбные консервы, икра |
| Нежирная курица | Жирное мясо и птица, сало |
| Супы из овощей и фруктов | Наваристые бульоны |
| Кисломолочные продукты и сыры без специй | Цельное молоко и сливочное масло, мороженое |
| Орехи | Грибы, яйца |
| Греча и пшеничная каша без молока, макароны | Жареные блюда, острые приправы |
| Чечевица, фасоль, горох | Майонез, пряности, горчица, соусы, уксус, соленья, маринады, копчености |
| Вчерашний хлеб | Свежий пшеничный хлеб, сдоба |
| Капуста – цветная и белокочанная, морковь, свекла, укроп, петрушка, томаты, имбирь | Редька, хрен, репа, щавель, ревень |
| Земляника, черника, арбуз, смородина, виноград и инжир | Фрукты и ягоды с высокой кислотностью |
| Некрепкий чай, цикорий | Кофеинсодержащие напитки и алкоголь, шоколад |
| Свежевыжатые соки, особенно яблочный. | Газированные напитки |
Для нормализации иммунитета и кроветворения полезно включить в меню мед, клюкву, гранаты. Допустимость употребления цитрусовых и мясных субпродуктов нужно уточнять у врача.
В основе таких рецептов лежит применение трав и пищевых продуктов. Заменить ими медикаменты нельзя, однако они способны снизить токсическую нагрузку на орган.
В комплексном лечении и профилактике используют:
- цикорий – способствует выводу токсинов и улучшению обмена веществ. Можно приобрести экстракт в аптеке или приготовить настой, залив 20 гр. (1 ст. ложка с горкой) 200 мл кипятка. Через 40 мин настой нужно процедить и пить по 2 ст. ложки за 30 мин до еды 3 раза в день;
- настой шишек хмеля. 1 ст. ложку шишек нужно залить 200 мл кипятка и выдержать 30 минут. Режим приема – 2 ст. ложки 3 раза в день перед едой;
- настой зверобоя – обладает желчегонным и антимикробным действием, способствует снятию сосудистых спазмов. Нужно залить 10 гр. 1 стаканом (200 мл) кипятка и настаивать полчаса. Процеженный настой следует принимать по 2 ст. ложки перед едой 3 раза в день;
- изюм с уксусом – оказывает положительное действие при кровотечениях и опухолях. 50 г изюма залить 200 мл виноградного уксуса на ночь. С утра необходимо съесть все ягоды и выпить не более 30 мл (чуть больше столовой ложки) жидкости;
- полынный сироп. 100 гр. полыни необходимо замочить в воде на 24 часа, затем довести до кипения и варить 30 мин. После процеживания следует добавить мед или сахар – 400 грамм. Сироп нужно принимать от 3 раз в сутки по 2 ст. ложки.
Перед применением народных средств необходима консультация врача.
Удаление селезенки (спленэктомия) – всегда крайняя мера, уместная в случаях, когда сохранение органа принесет организму больше вреда, чем пользы.
К таким состояниям относят:
- негативное влияние органа на состав крови – гемолитические анемии, тромбоцитопеническая пурпура, нарушение концентрации гемоглобина или эритроцитов;
- дискомфорт при растущих или злокачественных опухолях или кистах;
- тормозящее действие селезенки на кроветворную систему при апластической анемии;
- травмы органа с кровотечением;
- крупные или осложненные абсцессы;
- увеличение селезенки, грозящее разрывом;
- инфаркт органа;
- аутоиммунные заболевания – когда защитная система организма атакует не чужеродные, а здоровые ткани.
Противопоказаниями к операции являются сердечные и легочные заболевания, а также невозможность добиться необходимой свертываемости крови.
Удаление селезенки может быть плановым или экстренным – разница будет в объеме подготовительных обследований (анализов, аллергопроб). Независимо от типа доступа операция требует общей анестезии. Существует два основных методики проведения спленэктомии.
Для операции с открытым доступом алгоритм следующий:
- Выполнение разреза брюшной стенки и мышц.
- Отсечение связок, удерживающих орган, «запаивание» поврежденных сосудов.
- Извлечение селезенки.
- Проверка ложа органа – на наличие кровотечений, остатков впитывающих материалов.
- Соединение кожи и мышц скобками.
- Наложение шва и повязки.
При лапароскопичекой операции доступ осуществляют через несколько небольших отверстий в брюшной стенке.
Дополнительно потребуются такие манипуляции:
- Закачивание в брюшную полость углекислого газа для подъема кожи и мышц и получения пространства для движения инструментов.
- Ввод лапароскопа, передающего «картинку» на экран.
- Ввод 2–4 инструментов для рассечения.
Лапароскопическая спленэктомия обеспечивает быструю реабилитацию и меньшую травматичность, однако требует от хирурга большего опыта.
Селезенка не входит в число жизненно важных органов. После ее удаления часть функций переходит под контроль других органов, однако компенсировать отсутствие селезенки в полной мере удается не всегда.
- снижается иммунная защита;
- возможны нарушения свертываемости крови, закупорка тромбами сосудов печени;
- увеличивается риск воспаления поджелудочной железы;
- могут возникать сбои в вентиляции легких.
Для улучшения качества жизни после спленэктомии следует уделять внимание:
- профилактике инфекций – вакцинация, отказ от посещения без необходимости мест большого скопления людей;
- диете, снижающей нагрузку на печень и поджелудочную железу;
- контролю свертываемости крови.
Где находится и как болит селезенка, возможно, интересует многих. Однако не менее полезно узнать, как снизить вероятность появления такого дискомфорта.
Для этого следует:
- не подвергать «испытанию на прочность» иммунную систему – избегать стрессов и переохлаждений;
- стремиться к разнообразию в рационе, принимать поливитамины (в том числе, железосодержащие). Питаться следует не менее 5 раз в день, регулярно, небольшими порциями;
- контролировать артериальное давление и уровень холестерина в крови;
- поддерживать оптимальный уровень физической активности – гулять на свежем воздухе, заниматься спортом. Это важно для профилактики застоя во внутренних органах;
- избегать ношения тугой одежды, нарушающей кровоток;
- свести к минимуму риск травмы брюшной полости.
Боль в области селезенки недопустимо купировать самостоятельно при помощи обезболивающих препаратов, особенно если присутствует общее недомогание или интоксикация. Обращаясь к врачу, следует уточнить, где локализуется и как выражается дискомфорт.
Оформление статьи: Лозинский Олег
Роль селезенки в организме и можно ли прожить без нее:
источник
Болит селезенка: причины и симптомы возможных болезней. Как помочь, если сильно болит селезенка: основы лечения
Селезенка являет собой непарный внутренний орган, задача которого заключается в выполнении фильтрационной и иммунной функций.
Расположена она в брюшной полости человека под левым ребром.
Боль в селезенке трудно распознать, однако при ее появлении человека беспокоят очень сильные и неприятные симптомы.
Рассмотрим более подробно, почему может болеть селезенка и как с этим справиться.
Боль в селезенке может возникать по таким основным причинам:
1. Механические травмы селезенки. Они могут быть как открытыми, так и закрытыми.
Открытые типы повреждений могут случиться при сильных колотых, резанных или пулевых ранениях. Что касается закрытых повреждений, то обычно они возникают вследствие тупого удара в левую часть брюшной полости, падения с высоты или сильного сдавливания живота.
При таких опасных травмах селезенка может разорваться или образовать трещины разной глубины.
2. Боль в селезенке, вызванная серьезными инфекционными болезнями. Чаще всего к такому симптому приводят следующие заболевания:
• острый (хронический) гепатит;
• острые инфекционные болезни дыхательной системы;
• инфекции кровяной системы.
3. Инфаркт селезенки. Он может развиться вследствие таких факторов:
• закупорка основной артерии (образование кровяного тромба) в селезенке;
• атеросклероз сосудов (может вызвать инфаркт, если его не лечить);
• лейкоз, вызвавший тромбоз сосудов;
• диффузные заболевания соединительной ткани.
Протекание инфаркта и его симптоматика зависят от обширности и общего поражения органа.
Маленькие инфаркты могут и вовсе не давать о себе знать на протяжении достаточно долгого времени. Обширные инфаркты могут вызывать воспаление, боль в зоне левого ребра, которые усиливаются при вдохе.
4. Абсцесс селезенки. Он может развиться при:
• бактериальном поражении селезенки;
5. Паразитарные поражения селезенки эхинококком.
6. Туберкулез селезенки. Он может развиться при поражении палочкой Коха, которая проникает в селезенку из легких при несвоевременном лечении туберкулеза. На первых этапах протекания болезни такой туберкулез не проявляет каких-либо особенных симптомов, кроме незначительного повышения температуры тела. Со временем он начинает провоцировать острые боли в данном органе, а также увеличение его размеров.
7. Развитие онкологической патологии. Первичные опухоли селезенки могут проявлять себя повышением температуры тела, слабостью, болью и общим истощением организма. Чаще всего врачи диагностируют гемангиому, лимфангиому ли фиброму.
8. Киста селезенки. Она может быть паразитарной и непаразитарной.
Главным признаком нарушения работы селезенки и наличия в ней болезни является ее увеличение. Случается это из-за особенностей анатомического строения данного органа, который при создании условий может значительно увеличивать свой объем.
Дополнительными симптомами заболеваний селезенки являются:
1. Скопление крови в селезенке. Увидеть это наружно невозможно, только при проведении диагностических процедур.
2. Боль в данном органе. Характер такой боли может быть:
• отдающим в спину, лопатку или ключицу.
3. Уплотнение селезенки при пальпации.
4. Понижение артериального давления.
6. Частая тошнота и позывы к рвоте.
8. Возникновение холодного пота.
9. Нарушение работы сердца и его ритма (возникновение аритмии, тахикардии, стенокардии).
12. Ощущение распирания в левом боку.
14. Появление кровоподтеков или посинения кожи в зоне расположения селезенки.
Кроме того, важно знать, что при травмах селезенки (закрытых и открытых) человек может ощущать и дополнительные ощущения:
При возникновении хотя бы двух из вышеперечисленных симптомов рекомендуется обратиться к врачу.
После первичного осмотра доктор назначит такие методы диагностики:
1. Пальпация. Она является основным физическим методом обследования состояния селезенки. Пальпировать данный орган нужно после того, как пациент будет в лежачем положении и расслабит брюшной пресс.
При пальпации важно обращать внимание не только на общий размер селезенки, но и также на ее объем, край (ровный или острый), уплотненность (мягкая, плотная), поверхность (гладкая, бугристая) и чувствительность (болезненная или неболезненная).
2. Рентгенография селезенки. Она даст возможность увидеть контуры данного органа.
3. Пункция селезенки. Она проводиться при ее значительном увеличении и подозрении на разрыв, онкологическую патологию или инфаркт. Важно знать, что непосредственно перед проколом селезенки больной должен сделать глубокий вдох и задержать дыхание, иначе при перитонеальном рефлексе его селезенка может сместиться, что приведет к разрыве капсулы и кровотечению.
6. Подкожное впрыскивание адреналина. Данный метод диагностики покажет общее состояние селезенки. При этом если данный орган пребывает в нормальном состоянии, то он будет уменьшаться. Если же наоборот, селезенка увеличиться, то это верный признак наличия патологии.
При внезапно возникшей боли в селезенке нужно действовать по такой схеме:
1. Принять лежачее положение.
2. Успокоиться (если не выходит, то выпить легкий успокоительный препарат).
Важно знать, что при болях в данном органе нельзя прикладывать к нему грелку или лед, так как это может только ухудшить состояние. Лучше всего как можно скорее обратиться к врачу.
После обнаружения болезни лечащий доктор подберет подходящее лечение (исходя из установленного диагноза).
При инфаркте селезенки или ее травме пациенту прописываются обезболивающие препараты. Также ему рекомендуется соблюдать диету и постельный режим.
При абсцессе или выявлении онкологической патологии больному потребуется хирургическое вмешательство. Наиболее эффективной операцией считается спленэктомия. При этом важно знать, что такой метод лечения будет действенен только на ранних стадиях опухоли. В более запущенном состоянии пациенту нужно будет доводить химиотерапию.
При особо тяжелом состоянии пациента (после абсцесса) ему будет применено дренирование и чрескожная пункция.
Дополнительные медицинские препараты назначаются человеку исходя из его показаний и симптомов.
Наиболее эффективными методами против боли в селезенки являются такие рецепты:
1. Мазь из меда. Для ее приготовления необходимо:
• смешать измельченный имбирь, мед и топленое масло в одинаковых количествах;
• нанести густым слоем готовую смесь на область селезенки;
• сберегать средство в защищенном от света месте.
2. Настой из трав:
• Чайную ложку трав зверобоя и ромашки заваривать в 250 мл горячей воды;
• настоять в течение получаса;
• затем процедить и перелить в стеклянную емкость;
• принимать по 1 ст. л. три раза в день.
3. Средство из шишек хмеля поможет снять воспаление и боль в селезенке. Готовиться таким образом:
• залить 100 г шишек хмеля 200 мл спирта;
• настоять в течение недели;
• принимать ежедневно по 30 капель, пока средство не закончиться.
4. Настойка из сбора целебных трав:
• в равных количествах взять цветки ромашки, кору дуба, череду, сушеные листья крапивы и малины;
• все травы вымыть и высушить;
• измельчить их и залить 0,5 литра кипятка;
• принимать по 2 столовые ложки трижды в день.
5. Рецепт из трав «народный». Для его приготовления следует:
• взять по столовой ложке цветков ромашки, чистотела, зверобоя, крапивы и бессмертника;
• смешать все компоненты и залить сбор двумя стаканами кипятка;
• настоять в течение трех часов;
• принимать ежедневно по столовой ложке перед приемом пищи.
Данное средство поможет снять острую боль и воспаление в селезенке.
Перед использованием рецептов народной медицины рекомендуется проконсультироваться с врачом.
источник
Тошнота и сильные боли в левом боку, особенно неизвестной природы, очень тревожат человека и всегда несут риск стремительного развития событий по опасному сценарию. Знание их вероятных причин поможет сохранить присутствие духа и грамотно оказать помощь в критической ситуации.
Причины болей в левом боку в сочетании с тошнотой условно можно поделить на следующие категории:
- травмы органов и слизистых инородными телами, в том числе проходящими почечными камнями;
- воспалительные процессы, особенно вызывающие кровотечения или приводящие к скоплению жидкости в брюшине;
- стойкие спазмы мускулатуры полых органов ЖКТ;
- нарушения проходимости ЖКТ;
- ситуативные боли, связанные с перееданием и так называемым несварением — дефицитом пищеварительных ферментов.
Если исключить травмы живота, эти причины крайне редко проявляются в чистом виде и зачастую являются следствием друг друга. Так, воспалительные очаги на стенках кишечника провоцируют спазмы кишечной мускулатуры. И, напротив, застой пищи по причине динамических (связанных с повышенным тонусом мышц) запоров вызывает разложение пищи, бурное размножение патогенной микрофлоры и создает благоприятные условия для дополнительного инфицирования слизистых.
К спазматическим причинам болей, так или иначе имеющим нейрогенную природу, относят спазм привратника, препятствующий продвижению пищи в тонкий кишечник, синдром раздраженной толстой кишки и метеоризм.
Причины болей в левом боку, связанные с нарушением проходимости:
- локализованные слева крупные опухоли кишечника, опухоль привратника;
- кишечные спаечные процессы, ограничивающие его перистальтику;
- развитие непроходимости кишечника различной этиологии (попадание инородного тела, перепутывание кишечных петель, закупорка каловыми камнями).
Важно! Тошнота в сочетании с болями в левом боку является явным признаком нарастания интоксикации и (или) вовлеченности в патологический процесс пищеварительной системы.
Первопричины болей в левом боку воспалительного характера:
- обострение хронического панкреатита;
- заболевания селезенки;
- обострение язвенной болезни желудка или двенадцатиперстной кишки;
- воспаление участка ущемленной кишечной грыжи или грыжи пищеводного отверстия диафрагмы, кишечного, пищеводного дивертикула — мешкообразного выпячивания стенки;
- приступ острого аппендицита;
- обострение хронических урологических или гинекологических заболеваний, внематочная беременность.
Первые 3 причины наиболее вероятны, поэтому на них стоит остановиться подробнее.
Поджелудочная железа — «дирижер» пищеварительных процессов, настоящая фабрика ферментов, производящая 2 л секрета в сутки (это в 10 раз больше, чем необходимо для переваривания). От ее бесперебойной работы зависит уровень глюкозы в крови и способность ЖКТ переваривать жиры: сок поджелудочной железы и выделяемая печенью желчь работают только в связке.
Регулярное переедание, избыток жиров в рационе и алкоголь (к которому железа очень чувствительна) приводит к ее перегрузке, воспалению и отекам. Продукты воспаления тканей активируют ее собственный секрет, и железа начинает «переваривать» сама себя. Если не принять мер, развивается некротический панкреатит, вызывающий необратимые трагические изменения органа.
Положение усугубляет близость желчных протоков — она облегчает попадание желчи в выводные протоки железы (так называемый билиарный панкреатит). Воспаление тканей нарушает функцию железы, качество секрета, препятствует его оттоку и нормальному перевариванию пищи. С течением времени продукты ее распада начинают отравлять организм, вызывая тошноту.
Именно отеки, перекрывая внутренние протоки и кровеносные сосуды, вызывают характерные сильные боли, которые получили название опоясывающих. Они действительно отдают за спину.
Обратите внимание! Воспалительный процесс в головке железы сопровождается болями в области пупка (эпигастрия), которые легко спутать с желудочными.
Опасность заболеваний поджелудочной железы в том, что их начало протекает практически бессимптомно, и они поддаются лечению с большим трудом.
Селезенка не является жизненно важным органом человека, но активно участвует в кроветворении и формировании иммунных реакций. Она не имеет отношения к пищеварительному процессу, но ее близость к желудку вызывает определенные диагностические трудности, делая сходной симптоматику их заболеваний. Косвенным признаком патологий селезенки может стать необъяснимое «проседание» иммунитета: тяжелое протекание и постоянные рецидивы инфекционных болезней.
Поражения селезенки чаще всего являются следствием травм, заболеваний крови, развития опухолей или нарушений кровоснабжения. Боли, сосредоточенные в левой части живота, может вызывать:
- инфаркт селезенки — острый дефицит кровоснабжения, он развивается как осложнение лейкоза или ряда инфекций, перекручивания так называемой ножки селезенки, содержащей питающие орган сосуды;
- абсцесс — последствие воспаления локализованной поблизости сердечной оболочки, сепсиса;
- разрыв органа — происходит только в результате травмы, он опасен внутренним кровотечением, приводящим к перитониту.
Селезенка, как и печень, обладает уникальной способностью восстанавливаться при частичном удалении.
Независимо от причины язвенной болезни — неврогенной (на нервной почве), онкогенной (следствие опухолевого процесса) или алиментарной (пищевой) — никто не станет спорить, что это опаснейшая патология, несущая угрозу жизни и требующая врачебного наблюдения и лечения.
Она вызывает характерные тянущие боли в желудке после еды, которые иррадируют (отдают) влево, так как язвы возникают чаще всего вдоль малой кривизны желудка. Дефекты слизистой не только парализуют его способность продвигать пищу, вызывают спазм привратника и застойные явления. Нарушаются секреторные способности, и в какую бы сторону не качнулись показатели кислотности, они нарушают хрупкий баланс, тон которому задает именно желудок. Колебания кислотности нарушают всю пищеварительную цепочку, неизбежно приводя к интоксикации и к ее главному симптому в виде тошноты.
Опаснейшее осложнение язвы — ее прободение, приводящее к перитониту, или кровотечение, способное вызвать шок и летальный исход.
Если состояние человека не является неотложным, врач в ходе беседы и осмотра выясняет:
- характер и время появления болей;
- обстоятельства, после которых они начались;
- характер вкусовых ощущений, стула и кала.
- какие симптомы, кроме тошноты, беспокоят пациента.
Особое значение приобретает пальпация (в случае тяжелой патологии селезенка буквально выпирает из-под левого ребра).
В рамках лабораторных исследований определяется количество специфических клеток крови, уровень гемоглобина, кислотности. При необходимости делают копрограмму развернутый анализ кала, позволяющий диагностировать паразитарные, инфекционные поражения, наличие в стуле крови и слизи.
Фиброгастродуоденоскопия позволяет обследовать состояние слизистых оболочек верхних отделов ЖКТ, а фиброколоноскопия — слизистой кишечника.
Эффективная первая помощь не может быть оказана без понимания причин, вызвавших боль с левой стороны живота. Стратегия борьбы с ней основывается на 3 условиях:
- исключаются тепловые процедуры, даже если человека знобит. Горячая ванна разрешается, если нет температуры, но есть полная уверенность, что причиной является желчный камень;
- необходим полный покой;
- полное воздержание от пищи, по крайней мере, до выяснения полной картины заболевания.
Симптомы, при которых нужно немедленно обращаться за врачебной помощью:
- бледность кожи, холодный проливной пот, резкое снижения кровяного давления, посинение ногтевых пластин (признаки обильного внутреннего кровотечения);
- спутанность сознания;
- высокая (выше 39ºC) температура;
- рвота с примесью крови, желчи, слизи, кала;
- нестерпимые боли;
- прогрессирующее ухудшение состояния.
Обратите внимание! Немного облегчить боль при остром аппендиците поможет холодный компресс, грелка со льдом, но надо соблюдать меру и не допускать переохлаждения больного.
Даже при сильной тошноте ни в коем случае не следует вызывать рвоту, по крайней мере, до приезда врача (только если есть подозрение на отравление). Таблетка но-шпы, дротаверина или инъекция платифиллина помогут ненадолго облегчить состояние, не «смазав» клинических проявлений.
Терапевтическая схема зависит от симптоматики и тяжести состояния пациента, его возраста и сопутствующих заболеваний. Она уточняется в условиях стационара по результатам обследования.
Когда состояние стабилизировано, назначается щадящая диета, предполагающая полный отказ от жирных, острых и соленых блюд, вызывающих задержку натрия и отеки, особенно опасные при почечных патологиях. При поражениях слизистых очень важна температура и консистенция пищи, высокая степень кулинарной переработки, максимально облегчающая пищеварение.
Средства народной медицины в случаях тяжелых патологий приобретают вспомогательное значение, являясь дополнением традиционного лечения. Обычно показаны антисептические травяные отвары, средства, корректирующие кислотность желудочного сока.
Лучшей профилактикой болей в животе, интоксикаций являются регулярные обследования, здоровый образ жизни и сбалансированный рацион питания — надежные гаранты крепкого иммунитета. К сигналам, которые подает организм, следует относиться внимательно. Это залог того, что многие серьезные заболевания удастся диагностировать вовремя.
В подавляющем большинстве случаев предвестниками сильных болей в животе являются другие симптомы, которые человек считает несущественными и длительно игнорирует (например, незначительную потерю веса, изменение запаха кишечных газов), превращая воспалительные заболевания в мину замедленного действия.
Надо также понимать, что боль не всегда тождественна болезни, и что причина тошноты и боли в правом боку может находиться далеко за пределами живота. Облегчить понимание того, что скрывается за ярким пугающим симптомом, под силу только врачу, который в состоянии заметить малозаметные, но показательные признаки возможной патологии.
источник