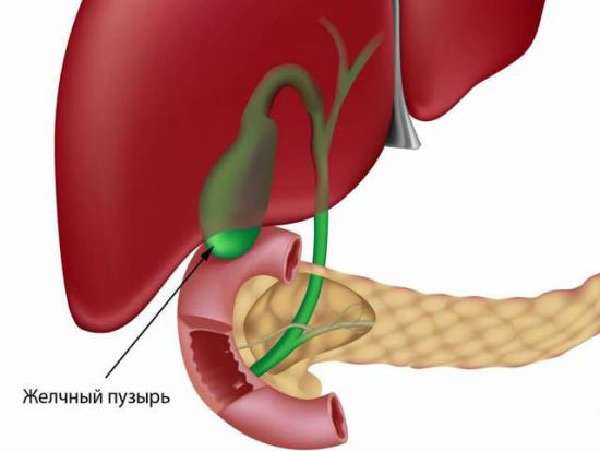
Причины заболевания часто бывают связаны с:
- включением в рацион острой и жирной пищи;
- большими интервалами между приемом еды;
- перееданием или злоупотреблением сладостями на фоне гиподинамии – малоподвижного образа жизни.
Также спровоцировать приступы дискинезии способны:
- лямблиоз кишечника;
- пищевая аллергия;
- интоксикация организма;
- гельминтозы;
- болезни ЖКТ (язва, гастрит);
- стрессы, неврозы;
- вирусные гепатиты;
- сахарный диабет;
- генетическая предрасположенность.
В развитии ДЖВП особую роль отводят неврозам ЦНС, при которых нарушается процесс регуляции желчеобразования и выделения. Доминирование тонуса симпатического и парасимпатического отделов НС провоцирует спазмы или гипотонию сфинктеров желчевыводящих путей, по причине чего отток желчи нарушается, а ее состав и свойства претерпевают изменения.
Симптомы патологии проявляются по-разному, в зависимости от ее формы. Всего существуют две разновидности болезни: гипертоническая и гипотоническая ДЖВП.
Боль в правом подреберье — один из самых частых симптомов ДЖВП
Гипертоническая дискинезия сопровождается гипертонусом желчного пузыря и его протоков. Симптомы этой формы патологии проявляются:
- периодическими приступообразными болями в правом подреберье и зоне пупка, которые иногда способны иррадиировать в плечо или лопатку;
- непродолжительными диспептическими расстройствами: тошнотой, вздутием, изменением стула;
- приступами ВСД: упадком сил, перепадами настроения, плаксивостью, вспыльчивостью, цефалгией, тахикардией.
При пальпаторном исследовании зоны желчного пузыря определяется его болезненность, размеры печени находятся в пределах нормы.
У детей с гипотонической формой болезни наблюдается гипотонус и угнетение сократительной функции пораженного органа. Симптомы этой разновидности патологии проявляются:
- персистирующими, ноющими и распирающими болями в области правого подреберья или пупка;
- сухостью и чувством горечи во рту;
- отвращением к жирной и «тяжелой» пище;
- отрыжкой;
- тошнотой;
- рвотой (иногда);
- расстройствами стула — запорами или поносами.
Больной ребенок страдает от вегетативного синдрома. При пальпации живота может прослеживаться увеличение и атония больного органа.
Еще одна форма заболевания – смешанная. Для нее характерны сочетания проявлений гипертонической или гипотонической разновидностей дискинезии.
Приступ дискинезии можно заподозрить по субъективным жалобам ребенка или родителей. Подтвердить или опровергнуть диагноз помогут УЗИ желчного пузыря и его протоков, цистография.
При гиперфункции желчного пузыря фиксируется уменьшение органа в размерах, параллельно с этим отмечается ускорение процесса его опорожнения.
При гипокинезии орган, напротив, становится больше. Процесс его опорожнения протекает в нормальном или немного замедленном темпе.
В данных лабораторного исследования крови отклонения от нормальных показателей для ребенка отсутствуют.
В качестве дополнения к основной схеме обследования больному назначается копрограмма (анализ кала) для выявления яиц гельминтов и изучения общих параметров стула.
Клинические рекомендации даются индивидуально, с учетом формы заболевания и степени выраженности симптоматики
ДЖВП может иметь первичную и вторичную этиологию. Во второй ситуации важно выяснить и устранить причины расстройства. По-другому полностью восстановить работу ЖП будет проблематично.
Схема основной терапии разрабатывается индивидуально, с учетом формы заболевания и степени выраженности симптоматики.
При гипертонической дискинезии детям назначают спазмолитические препараты с платифиллином, дротаверином или папаверином. Целесообразно использовать желчегонные средства, стимулирующие секрецию желчи. Подбираются преимущественно лекарства растительного происхождения – Аллохол, Холагон и др. Разрешено применять травяные отвары и фитосборы.
Основное лечение дополняется использованием седативных средств на основе валерианы лекарственной, пустырника, брома. Обязательно проводятся тепловые процедуры (сеансы озокерита или парафиновых аппликаций), физиотерапия, теплые хвойные ванны. При завершении острой фазы заболевания детям назначается курс ЛФК, проводимый под руководством инструктора.
Гипотоническая форма патологического процесса лечится при помощи медикаментов, ускоряющих отток желчи. Такой эффект достигается за счет употребления яичного желтка, ксилита, сорбита, сульфата магния. Устранить холестаз удается благодаря тюбажу по методике Демьянова. Детям назначаются препараты, обладающие тонизирующими свойствами: элеутерококк, Пантокрин. При стихании патологического процесса проводится курс стимулирующей физиотерапии, ЛФК и теплые углекислые ванны.
Диета является неотъемлемой частью терапии дискинезии ЖП у детей. В этом случае назначается диетический стол №5. Рацион должен быть щадящим, основываться на продуктах, обогащенных лицетином и обладающих липотропным воздействием:
При гипотоническом типе дискинезии диета должна основываться на включении в меню:
- домашних свежевыжатых соков с мякотью;
- фруктов;
- овощей;
- ягод;
- сливочного и растительного масла;
- минеральных вод: Ессентуков 17, Арзни и др (Ссхему приема минеральных вод надо взять у лечащего врача).
Родители должны обеспечить больному ребенку дробное питание. Принимать пищу нужно маленькими порциями по 5 раз в день. Еду следует готовить на пару, продукты перед термической обработкой необходимо измельчать, а если от дискинезии желчевыводящих путей страдают годовалые дети – перетирать до состояния пюре.
При гипертоническом типе болезни рекомендуется употребление вод низкой минерализации – Славянской, Ессентуков 4 или 20, Смирновской, Нарзана 7. Для ребенка напиток следует подогреть до температуры 40 °С.
При выраженном болевом синдроме ребенок должен соблюдать постельный режим. Если у пациента были выявлены инфекционно-воспалительные заболевания желудочно-кишечного тракта, назначается соответствующая терапия.
При ДЖВП действенными будут такие народные средства:
- Залить ложку геркулесовых хлопьев 50 мл крутого кипятка и настоять до тех пор, пока они не «набухнут». После остывания полученную кашицу можно давать ребенку. Употреблять блюдо необходимо за полчаса до основного приема пищи 2 раза в день – утром и вечером. Проводить такое лечение рекомендуется на протяжении всего курса медикаментозной терапии.
- Полезны для желчного пузыря и плоды шиповника. 1 ст. л. ягод размять до получения сока, залить стаканом кипятка и накрыть крышкой. Поставить смесь на медленный огонь и прокипятить 3–4 мин. Затем лекарство снять с плиты и настоять еще 3–4 часа. Готовый настой хорошо профильтровать и довести до первоначального объема кипяченой водой. Давать лекарство ребенку нужно 3 раза в день за полчаса до еды. Разовая доза – 100 мл настоя. В теплый, но не горячий, напиток можно добавить немного меда – он улучшит вкусовые качества лекарства. Шиповник обладает противовоспалительными свойствами и регулирует деятельность органов пищеварительного тракта.
Эти рецепты можно чередовать на протяжении всего курса лечения. Допускается также их сочетание, но перед этим родители больного ребенка должны проконсультироваться с педиатром или гастроэнтерологом.
При отсутствии лечения такое заболевание способно спровоцировать развитие у ребенка:
- заболеваний 12-перстной кишки;
- гастрита;
- холецистита;
- печеночных патологий.
При гипотонической форме болезни возникает холестаз – застой желчи. Он способен привести к другим, не менее опасным, осложнениям – печеночной колике и желчнокаменной болезни. К тому же воспалительный процесс с желчного пузыря способен перейти на поджелудочную железу с последующим развитием острого панкреатита.
Диета — основной помощник в лечении и профилактике дискинезии желчевыводящих путей
Для предотвращения первичного или повторного развития болезни у детей, врачи-педиатры и гастроэнтерологи рекомендуют уделить особое внимание рациону ребенка. Следует оградить его от употребления холодной или горячей пищи. Вместо этого в меню рекомендуется включить продукцию растительного происхождения – фрукты, овощи, ягоды, крупы и злаки.
Полезно употреблять кисломолочные изделия – творог, сметану, ряженку, кефир. По возможности, они должны быть не покупными, а домашними. Если у ребенка нет аллергии, ему нужно давать яйца – вареные или в виде парового омлета.
При отсутствии гиперчувствительности можно включать в рацион детей сливочное и растительные масла. Наряду с вышеперечисленными продуктами они помогают поддерживать тонус желчного пузыря в норме.
Дискинезия желчевыводящих путей – серьезное функциональное расстройство, симптомы которого трудно выявить на начальных стадиях развития болезни. Но если они были замечены, игнорировать их нельзя.
Если родители своевременно обратятся за врачебной помощью, патологию удастся излечить без последствий для детского здоровья. Главное – неотступно следовать клиническим рекомендациям, данным педиатром или детским гастроэнтерологом.
источник
Рвота желчью у ребенка: причины, симптомы и лечение. Дискинезия желчевыводящих путей у детей лечение и симптомы
При помощи рвоты организм человека избавляется от вредных и токсических веществ, которыми может отравиться. Этот рефлекс вызван резким сокращением мышц и опущением диафрагмы.
Рвота желчью у ребенка может иметь разные причины, начиная от неправильного питания и заканчивая проблемами с печенью, желчным пузырем, кишечником, вирусными заболеваниями или гепатитом. В любом случае рвота может быть тревожным сигналом. Для того чтобы установить причины явления, нужно учитывать возраст ребенка и знать, что он ел в последние сутки.
В первую очередь нужно усадить ребенка: такая поза не позволит рвотным массам попасть в дыхательные пути. Если ребенок еще маленький, его можно уложить, но голова должна быть повернута набок. Необходимо обеспечить доступ свежего воздуха в помещение.
После того как рвотные массы прекратят выходить, ребенку нужно прополоскать рот и выпить немного воды. Можно дать ему небольшое количество раствора фруктозы, глюкозы, Атоксил или Регидрон. Эти вещества помогут успокоить воспаленную слизистую и остановить обезвоживание, но не стоит давать пить много.
Принимать их необходимо по чайной ложке раз в десять минут; можно реже, в зависимости от самочувствия. Не следует давать малышу лекарственные препараты, особенно сильного антибиотического действия, до того, как его осмотрит врач.
Если ребенка продолжает тошнить, следует соблюдать определенную диету. Младенцу, пока не прекратятся рвоты, необходимо отменить любые искусственные смеси и оставить в меню только грудное молоко.
Старших малышей желательно не кормить ближайшие пять часов после приступа. После этого можно давать кашу из риса, овощное пюре. Пища не должна быть жирной, острой, жареной или иметь крупные частицы.
Рвота желчью может возникать по различным причинам, и прежде чем, что-то предпринимать, необходимо установить, что ее вызвало.
- Приступ может быть вызван неправильной работой желчного пузыря. Его провоцируют такие заболевания, как желчнокаменная болезнь и холецистит. Большое количество желчи при этих заболеваниях отправляется в желудок, из-за чего происходит рвотный рефлекс.
- Распространенной причиной является вирусный гепатит. При острой стадии этого заболевания, помимо основного симптома, наблюдается появление жидкого стула. Вирус негативно воздействует на желчные протоки и печень.
- Вызывать рвоту могут кишечные инфекции. В организме срабатывает рефлекс защиты, и желудок срочно опорожняется. Лишняя желчь попадает в желудок, и тоже выходит, когда остатков пищи уже нет.
- Самой распространенной причиной является неправильное питание: чаще всего это жирные и острые блюда. Маленьких детей нельзя кормить теми продуктами, которые не соответствуют их возрастной группе. Нарушение режима питания для маленьких детей часто заканчивается рвотой. Ферментная система ребенка развивается до 9 лет и часто она не в состоянии усваивать то, что способен усвоить взрослый человек. В организме малыша такие продукты не перевариваются. Из-за их задержки в желудке начинается гниение съеденной пищи, от которой желудок избавляется при помощи рвоты.
- Рвотные массы также могут свидетельствовать об отравлении. Дети часто тянут в рот что попало. В организм могут попасть вредные вещества, бактерии, несвежие продукты.
Рвота, как и понос, вызывает обезвоживание организма. Для того чтобы это предотвратить, ребенок должен выпивать достаточное количество воды. Однако пить сразу много нельзя, это может вызвать приступ повторно, так как стенки желудка раздражены.
Можно предложить ребенку раствор глюкозы или солей из аптечных порошков. Подобный раствор можно изготовить и самостоятельно: для этого нужно смешать сахар, соль и соду. Вещества в небольшой количестве размешать в стакане воды. Употреблять раствор нужно раз в 10 минут по чайной ложке.
После того как рвота желчью у ребенка прекратится, нужно следить за его питанием. Жирную, копченую, острую и жареную пищу исключить. Также потребуется убрать из меню фрукты и овощи в любом виде.
Ближайшие несколько дней ребенку можно давать бульон из курицы, травяной чай, кисель. Привычные продукты добавлять можно постепенно, спустя 2-3 дня.
Первые 7–12 часов ребенку необходимо восполнить запас жидкости из расчета 50 мл на 1 кг массы. Затем количество жидкости может быть снижено до 10 мл на 1 кг массы тела. Подойдёт для этого простая кипяченая вода, отвары различных трав или шиповника. Эти процедуры продолжать 4 дня.
При рвоте не следует делать промывание желудка, его слизистая и так воспалена. Ни в коем случае нельзя проводить процедуру при помощи марганцовки: это может серьезно навредить малышу.
У детей рвота может быть вызвана различными причинами, поэтому для постановки точного диагноза все-таки потребуется обратиться к врачу. Только специалист способен установить причину и назначить правильное лечение.
Срочное обращение к врачу необходимо, если ребенка беспокоит острая боль в животе, вы заметили повышение температуры, рвота не прекращается долго и сопровождается поносом. В этом случае, возможно отравление лекарственными средствами или некачественными продуктами.
Важно следить за правильным питанием ребенка, однако, если рвота вызвана другими причинами, требуется немедленное обращение к врачу.
Не следует заниматься самолечением, так как самостоятельно не удастся поставить правильный диагноз, а неверные действия могут закончиться экстренной госпитализацией. Перед тем как дать ребенку какие-либо лекарства, следует проконсультироваться со специалистом.
Дискинезия желчевыводящих путей у детей (ДЖВП) является функциональным расстройством, в результате которого возникает нарушение желчеотделения, желчеобразования и застой желчи.
Дискинезия возникает в результате нарушения регуляции тонуса сфинктеров и моторики желчного пузыря. Нормальное сокращение сфинктеров и моторику желчного пузыря регулируют гормоны гипофиза. Но под влиянием определенных факторов механизмы регуляции нарушаются.
Если усиливается влияние вегетативной нервной системы, то моторика пузыря угнетается, а сфинктеры спазмируются. Если преобладает влияние блуждающего нерва, моторика пузыря усиливается, а сфинктеры расслабляются.
- систематические эмоциональные перегрузки, стресс;
- нарушение режима и качества питания, в частности чрезмерное употребление жирной пищи, переедание;
- сниженная физическая активность, вегето-сосудистая дистония;
- врожденные аномалии желчевыводящей системы;
- наследственность;
- инфекционные болезни печени и пищеварительных органов;
- заболевания ЖКТ.
Проявления болезни зависят от ее вида.
При гипертонической форме наблюдаются следующие симптомы:
- резкая боль в области печени при физических нагрузках;
- ощущение жжения при употреблении сладкого;
- понос;
- тошнота, у грудничков;
- желтый ;
- слабость, головные боли;
- отсутствие аппетита.
Гипотоническая форма заболевания у детей встречается редко и проявляется следующими признаками:
- тяжесть в правом подреберье, у грудничков желчный пузырь прощупывается через брюшную стенку;
- проблемы со стулом;
- потеря аппетита, грудные дети плохо набирают вес.
Смешанная форма имеет следующие симптомы:
- запор;
- тяжесть в правом подреберье;
- снижение аппетита с одновременным повышением массы тела;
- горечь во рту;
- печень болезненна при пальпации;
- отрыжка с запахом тухлых яиц;
- отеки на лице и теле.
При любом виде ДЖВП новорожденные и груднички часто беспокойны, напряжены, поджимают ножки к животу, чтобы уменьшить боль. Дети до года плохо набирают в весе.
В зависимости от характера нарушения моторики выделяют 3 вида дискинезии:
- ДЖВП по гипокинетическому типу – характеризуется атонией и увеличением объема желчного пузыря, нарушением состава желчи и ее застоем.
- ДЖВП по гиперкинетическому типу – желчный пузырь постоянно напряжен и реагирует на поступление пищи в двенадцатиперстную кишку резким сокращением.
- Смешанная форма – характеризуется хаотичными сменами гипотонии и гипертонии желчного пузыря.
В зависимости от причин и времени возникновения дискинезия бывает:
- Первичной, возникающей вследствие врожденных аномалий желчевыводящей системы. Первичная ДЖВП наиболее часто встречаются у грудных детей и новорожденных.
- Вторичной, возникающей под влиянием внешних факторов и других заболеваний ЖКТ. Чаще встречается у подростков.
ДЖВП при несвоевременном лечении может вызвать ряд последствий:
- Хронический .
- Желчнокаменная болезнь.
- Холангит.
- Дуоденит.
- Потеря массы тела.
Диагноз ДЖВП может поставить детский гастроэнтеролог. Диагностика заболевания состоит из следующих этапов:
- Осмотр и сбор анамнеза.
- Лабораторная диагностика:
- общий и ;
- общеклинический анализ мочи;
- анализ крови на вирусные гепатиты;
- исследование кала на яйца глист;
- липидограмма (исследование содержания липидов в крови).
- Инструментальная диагностика:
- ультразвуковое обследование органов брюшной полости;
- дуоденальное зондирование;
- контрастная рентгенография желчного пузыря;
- УЗИ желчного пузыря с нагрузкой (первое УЗИ делается натощак, повторное через 40 – 60 минут после употребления желчегонных продуктов);
- фиброгастродуоденоскопия.
Прежде всего, родителям необходимо позаботиться о режиме дня ребенка:
- прогулки на свежем воздухе;
- чередование физической и умственной деятельности;
- засыпание не позже 23 часов, 8-часовой сон.
Вылечить ДЖВП можно с помощью комбинации медикаментозного лечения и диеты. Ребенок должен кушать до 6 раз в день дробными порциями.
Больным полезны желчегонные продукты: растительное и сливочное масло, сметана, молоко, огурцы, капуста, свекла, морковь.
В терапию ДЖВП входит назначение антибиотиков при наличии хронического воспалительного процесса и противоглистных таблеток, если болезнь возникла вследствие . Специфическое лечение отличается в зависимости от вида дискинезии
- лекарства, стимулирующие моторику ЖКТ (прокинетики) – Домперидон, Метаклопрамид;
- препараты, стимулирующие образование желчи (холеретики) – Аллохол, Фебихол, Холензим, Фламин;
- препараты, способствующие желчеотделению и расслаблению сфинктеров (холекинетики) – Ксилит, Магния сульфат, Сорбит, Маннит;
- ферментные препараты – Мезим, Фестал;
- гепатопротекторы – Эссенциале.
При сниженной моторике эффективны народные средства — тюбажи с отваром кукурузных рылец, шиповника, магнезией или теплой минеральной водой.
- диадинамические токи Бернара;
- электрофорез с Магнезии сульфатом, Кальция хлоридом и Прозерином;
- синусоидальные модулированные токи;
- гальванизация.
- ферментные препараты;
- гепатопротекторы;
- холеспазмолитики – Метеоспазмил, Но-шпа, Риабал;
- гидрохолеретики (низкоминерализованные воды);
- седативные препараты по показаниям (экстракт валерианы).
- индуктотермия;
- ультразвук с высокой интенсивностью;
- парафиновые аппликации;
- СВЧ-терапия;
- электрофорез со спазмолитиками;
- радоновые или хвойные ванны.
Хирургическое лечение ДЖВП не проводится.
После лечения дети должны соблюдать режим нагрузок и отдыха, питания, сна. С целью восстановления показаны:
- санаторно-курортное оздоровление;
- курсы минеральных вод;
- массаж;
- профилактические курсы противорецидивной терапии.
Основные меры профилактики включают:
- Соблюдение режима дня.
- Правильное питание.
- Исключение эмоциональных перегрузок и стрессов.
- Плановые профилактические осмотры врача педиатра.
Советы нашего специалиста
- После еды детям с дискинезией желательно полежать на правом боку. Можно подложить под бок теплую грелку.
- Не нужно насильно кормить ребенка.
- Детям до года прикорм следует вводить согласно возрастным и количественным нормам.
- Не нужно заниматься самолечением дискинезии. Как лечить конкретный случай заболевания может сказать только врач.
Дискинезию желчевыводящих путей достаточно часто диагностируют у детей. Лечение ее достаточно длительное, но прогноз благоприятный. Своевременная диагностика болезни в клинике и проведение лечебных мероприятий исключают возможность развития осложнений.
Дискинезия желчевыводящих путей — это сбои в функционировании желудочно-кишечного тракта, проявляющиеся несвоевременным попаданием желчи в начальный отдел тонкой кишки. Это приводит к сбоям в деятельности органов пищеварительной системы и отрицательно влияет на жизнедеятельность всего организма в целом. Данное отклонение является одной из главенствующих аномалий пищеварительной системы у детей и сопровождается тупыми, ноющими болями в животе, в основном под ребрами с правой стороны. Желчь как биохимическое вещество, состоящее из нескольких компонентов, способствует качественному выполнению различных процессов в организме.
Дискенезия свойственна не только взрослым, но и детям.
Дискинезия желчного пузыря бывает: гипертоническая и гипотоническая. При последней разновидности заболевания происходит нарушение в сокращении пузыря, в результате чего безостановочно вытекает желчь. При гипертонической форме осуществляется сокращение пузыря, из-за чего желчь не выделяется и происходит ее застой.
Болезнь возникает в результате возможных аллергических реакций, не соблюдения режима употребления пищи, интоксикации, болезней органов системы пищеварения, неправильной работоспособности ЦНС человека, вирусного гепатита, а также после перенесенных инфекций кишечника. Помимо этого, дискинезия желчевыводящих путей у детей может возникнуть в результате дисбактериоза пищеварительного тракта или при отсутствии естественного выведения желчи в орган пищеварения. Таким повреждениям может послужить аномальный онтогенез желчных протоков и пузыря.
Поспособствовать образованию дискинезии желчевыводящих путей у детей может незрелость нервной системы малыша, наследственность, связанная c перевозбудимостью и неустойчивостью нервной системы, которые проявляются в нарушении тонуса и слабостью мышц.
Нарушение оттока желчи от печени по желчевыводящим путям называют дискинезией желчевыводящих путей. Возникнуть эта болезнь может как у новорожденных, так и у людей преклонного возраста. Но если взрослый может четко описать симптомы и сразу же отправиться к врачу, то у детей, особенно у новорожденного, чтобы распознать дискинезию, нужно родителям обратить внимание на следующие признаки:
- рвота;
- малыш жалуется на тошноту и резкие болевые ощущения при физических нагрузках в области печени;
- при поедании сладкого ощущается жжение;
- понос;
- у грудничков срыгивания;
- слабое состояние, вялость;
- ребенок стал плохо кушать;
- груднички плохо прибавляют в весе;
- ощущается тяжесть в области правого подреберья.
При наличии вышеперечисленных симптомов, которые не сопровождаются повышенной температурой тела, родителям незамедлительно следует обратиться к врачу за уточнением диагноза и срочным лечением.
ДЖВП в зависимости от нарушения моторной функции может быть трех форм:
- гипокинетическая;
- гиперкинетическая;
- смешанная.
Исходя из времени и причины образования, ДЖВП подразделяют на:
Первичная форма болезни возникает у малышей с нейроциркуляторной дистонией, неврозами, при психосоматическом синдроме. Помимо этого большое значение имеет питание, а именно: переедание, большие промежутки между приемами пищи, частое употребление жирной, жареной и острой пищи. Вторичная форма возникает под воздействием внешних факторов, а также других болезней кишечно-желудочного тракта, что чаще всего наблюдается у подростков.
Дискинезия у детей при несвоевременном лечении и запущенной форме может спровоцировать такие болезни:
- хронический холецистит;
- гастрит;
- желчнокаменную болезнь;
- атопический дерматит;
- панкреатит;
- снижение массы;
- холангит.
Желчевыводящие пути с нарушенным оттоком желчи требуют своевременного обращения к гастроэнтерологу, который проведет осмотр больного и соберет информацию о развитии болезни, условиях жизни, травмах, операциях и аллергических реакциях.
Врач направит больного на сдачу крови и мочи, кала на исследование яиц глиста. Для подтверждения диагноза гастроэнтерологу понадобится ультразвуковое исследование брюшной полости, зондирование и рентген органа пищеварения, в котором накапливается желчь.
Лечение дискинезии желчевыводящих путей у детей проводится следующим образом:
- устраняется основная причина болезни, которая поспособствовала развитию ДЖВП;
- убираются различные последствия;
- на протяжении долгого времени после выздоровления должна соблюдаться диета.
В процессе терапии дискинезии желчевыводящих путей следует оградить ребенка от физических нагрузок, которые могут спровоцировать разрыв пузыря и капсулы в печени. Грудничков с таким заболеванием необходимо лечить в стационаре под наблюдением врачей, деток старшего возраста можно оставить дома, но под наблюдением медицинского работника.
Правильное питание — залог здоровья органов пищеварения.
Лечение этой болезни основано не только на приеме лекарственных препаратов, но и, главным образом, на правильном питании. Больному следует расписать диету, которой он будет придерживаться и после выздоровления. Употребление пищи должно быть дробным, т. е. небольшими порциями каждые три часа.
На завтрак и ужин малышу следует подавать кисломолочные продукты, которые необходимы для восстановления микрофлоры кишечника. Важно, чтобы малыш не переедал, вставал после приема пищи с чувством легкого голода и не кушал перед сном позже, чем за два часа. При ухудшении состояния малыша нужно исключить из рациона грибы, мясо, пряности, чеснок, жирное, лук, соленое и кислое.
Лишними в течении болезни будут сладости и свежевыпеченная сдоба. Температура приготовленных блюд должна быть теплой, не рекомендуется употреблять слишком горячую или наоборот, холодную пищу. Если у маленького пациента дискинезия желчевыводящих путей гипотонического типа, тогда в рацион больного следует добавить растительное и сливочное масло, сметану, яйца и другие продукты с желчегонным действием.
На время лечения следует исключить из рациона больного воду с газами и красителями, свежее молоко. Не разрешается употреблять свинину, сало, сливки, фасоль, горох и яйца. Не следует давать малышу холодные блюда и продукты, они способны спровоцировать спазм желчных путей. Пищу следует готовить на пару или отварить. Врачи рекомендуют включить в рацион больного кисели из ягод и фруктов, каши из овсяных хлопьев на воде, творог и кисломолочную продукцию. Продолжительность курса диеты составляет год и больше.
Детям при хворях желчевыводящих путей категорически запрещается употреблять жирные продукты, консервирования, соленья, копчености, соленое, сладкое, острую и обжаренную пищу.
Полезным будет применение настоев из целебных растений.
Терапия ДЖВП возможна с помощью народных средств:
- Больному следует принимать оливковое масло в объеме одной столовой ложки и запить его сахаренным лимонным соком.
- Еще одним рецептом является каша из геркулесовых хлопьев, которую нужно залить кипятком и остудить. Употреблять два раза в сутки за 30 минут до приема пищи.
- Хорошим народным средством является отвар из шиповника, плоды которого нужно тщательно измельчить, залить водой и поставить на огонь закипать. Кипеть жидкость должна три минуты, после чего ее убирают в теплое место на три часа. Когда отвар остынет, его процеживают и употребляют по половине стакана 3 раза в сутки до приема пищи. При желании в шиповниковый отвар можно добавить мед.
Когда малыш пошел на поправку, ему следует обеспечить режим дня, который будет состоять из необходимых нагрузок, отдыха, правильного питания. Реабилитация может включать в себя оздоровление в санаториях, курсы минеральных вод, массажи и курсы с целью профилактики против повторного возникновения болезни.
Чтобы избежать дискинезии желчевыводящих путей у малышей, следует регулярно посещать педиатра, правильно и сбалансировано питаться. Не стоит насильно заставлять ребенка кушать, а малышам, которым нет еще года, нужно вводить продукты, согласно возрасту и рекомендуемым порциям. Важно своевременно обратиться к врачу, чтобы выявить болезнь, поставить правильный диагноз и приступить к лечению.
– это, защитная функция организма, действующая рефлекторно. Обычно, сначала рвоте предшествует тошнота, начинаются спазмы в желудке, появляется повышенное слюноотделение. Выход в кишечник закрывается, но расширяется пищевод и открывается входное отверстие.
Желудок выталкивает содержимое через пищевод и рот. Этот процесс регулирует рвотный центр, разместившийся в продолговатом мозге. В процессе рвоты из желудка выбрасываются остатки еды, желудочный сок, слизи, иногда желчь. Еще реже –кровь или гнойные выделения.
У здорового ребенка рвоты не будет!
Рвота возникает в следующих случаях:
- Воспалительный процесс в желудке, вызванный инфекцией.
- печени, ЖКТ.
- Повышенное внутричерепное давление вследствие родовой травмы.
Рвота может возникнуть как у взрослого, так и у маленького ребенка. Она не появляется просто так. Всегда есть причины, и это – серьезный повод для беспокойства. Особенно, если рвота у ребенка.
Причиной рвоты у грудничков зачастую является неправильный захват груди при сосании. Малыш заглатывает воздух, который и вызывает подобную реакцию желудка. Рвоту у малышей находящихся , провоцирует переедание при неправильном расчете нормы кормления. Зачастую на упаковке норма кормления бывает завышена. Поэтому необходимо провести такие расчеты вместе с педиатром.
Но если у младенца в первые 2-4 недели рвота бьет фонтаном, если рвотное содержимое имеет желчно-зеленоватый цвет и превышает количество съеденного, если у малыша моча кроваво-красного цвета, а стул крайне редкий, есть все основания, чтобы насторожиться. Налицо все признаки – патологии выходного отверстия желудка. Это выходное отверстие, соединяющее желудок с кишечником, настолько узкое, что даже жидкая пища младенца не в состоянии пройти через него.
Иногда без госпитализации не обойтись
Патология очень опасная для жизни грудничка, поэтому надо немедленно обращаться в детское медучреждение. Потому что исправить данную патологию можно только хирургическим путем. Другая, не столь опасная, но крайне неприятная проблема у грудничков, – пилороспазм, или спазм привратника, тоже может вызывать частые приступы рвоты и срыгиваний у младенцев, особенно у девочек.
Причиной данной патологии является незрелость нервно-мышечных связок, которые приводят к преждевременному расслаблению мышцы после кормления. В рвотном содержимом присутствуют остатки питания с желчью. Такие малютки очень медленно набирают вес. Единственной мерой профилактики пилороспазма могут быть частые кормления, но уменьшенными порциями. И постоянное наблюдение у педиатра и детского невролога.
Еще одна серьезная патология, возникающая у младенцев, сопровождаемая рвотой с желчью, отсутствием стула и кровотечением из ануса – инвагинация кишечника. Проще говоря, непроходимость. При первых признаках такой патологии малыша немедленно надо везти в больницу и оперировать. Понять, что у малыша непроходимость кишечника можно еще, по тому, что ребенок бледнеет, не пускает трогать животик, перистальтика не прослушивается.
Каждая мамочка должна знать, что рвота у малыша не возникает просто так. Здоровый ребенок, как правило, не рвет. Рвота у младенца – это сигнал SOS его организма, и надо срочно принимать меры.
Не занимайтесь самолечением, не экспериментируйте над малышом. Груднички очень нежные создания, не все органы малышей сформированы полностью, поэтому вырастить здорового ребенка можно только в тесном союзе с участковым педиатром.
Замечательно, если у мамы в телефонной записной книжке на первых позициях записан телефонный номер участкового педиатра, и она в подобных случаях будет советоваться в первую очередь со своим врачом, а потом только искать ответы на форумах в интернете.
Повышенная температура при рвоте – тревожный симптом
Рвота с наличием желчи сопровождается горечью во рту. Содержимое имеет зеленоватый цвет. Возникает в следующих случаях:
- Злоупотребление жирными, жареными продуктами питания;
- Развивается или поджелудочной железы;
- Желудочные патологии;
- Острые кишечные инфекции;
- Болезни печени;
- Отравления химическими веществами, и даже алкогольными напитками.
При подозрении на инфекцию мамы нередко дают антибиотики тетрациклинового ряда. Но препараты этой группы антибиотиков часто сами провоцируют тошноту и рвоту. Это надо знать и учитывать в процессе лечения ребенка.
Ребенка вырвало желчью? Необходимо, прежде всего, не впадать в панику. Если вы догадываетесь о причине рвоты и подозреваете отравление, сделайте промывание желудка. А потом дайте ему Если уверены, что отравления не могло быть, то лучше дать прохладной кипяченой воды с мятными каплями. Ребенка уложите в постель. При наличии повышенной температуры дайте ему жаропонижающее. В такие моменты, обычно, люди не хотят есть.
Не настаивайте, дайте желудку больного очиститься, не кормите 5-6 часов. Если рвота продолжается часто, давайте ребенку пить теплую кипяченую воду во избежание обезвоживания организма. Можно также, и это рекомендуют народные целители, развести кипяченой водой апельсиновый сок, и давать ребенку такой напиток. Не оставляйте ребенка одного, без присмотра, пока он болеет. В случае если в течение 12-18 часов состояние маленького пациента не улучшится, или начнет ухудшаться, следует немедленно обратиться к врачу.
Не отказывайтесь положить малыша в больницу, если врач рекомендует стационар. В больничных условиях будет поставлен правильный диагноз, и врач назначит лечение.
В желчном пузыре концентрируется вещество, именуемое желчью и принимающее активное участие в пищеварении, и в частности, в расщеплении жиров. По общему желчному протоку желчь проникает в где и выполняет свои функции.
Нередко причиной рвоты с небольшим количеством желчи становится загиб желчного пузыря. Эта патология в последние годы стала встречаться у детей 6 -10 лет все чаще. Часто протекает бессимптомно, но если загиб полностью перекрывает желчевыводящие пути, то болезнь может сопровождаться острой болью, потерей аппетита, и рвотой. При появлении комплекса подобных симптомов надо немедленно идти в больницу. Врач назначит лечение, определит диету. Если ребенку поставили диагноз загиб желчного пузыря, паниковать не стоит.
Как правило, ребенок перерастает эту патологию. Внутренние органы тоже растут и обычно выравнивается. Диета важна для того, чтобы желчный пузырь не работал с перегрузкой, не вырабатывал желчи больше, чем может сбросить в кишечник, и чтобы не произошло образования камней.
Нельзя оставлять ребенка без присмотра, когда его рвет
Отравление могут вызвать не только случайно выпитые химикаты, но и банально несвежие продукты. Поэтому, покупая продукты в магазине, всегда проверяйте сроки годности и даты выпуска продуктов. Прежде чем давать что-то ребенку, убедитесь сами в их качестве. Чем младше ребенок, тем больше осторожности надо проявлять при выборе продуктов питания.
Химические вещества, и лекарственные препараты убирайте подальше от глаз ребенка. А лучше, если шкаф с химией будет запираться ключом. Едва научившись ползать, маленькие дети стремятся познавать мир. И единственным источником такого познания для них остается рот. Все, что попадает в их руки, они норовят попробовать на вкус. Помните это, и для малышей выбирайте безопасные игрушки. Чаще их мойте. Убирайте из поля зрения все, что может причинить малышу вред.
В меню ребенка должно быть как можно меньше жареной, копченой и жирной еды. Детская пищеварительная система не приспособлена к частым нагрузкам.
Кормите своих детей супами на мясном или курином бульоне, ухой. Давайте больше фруктов, отварных или сырых овощей. А такие блюда, как котлеты, жареная рыба, или даже жареная пусть перейдут в разряд воскресных деликатесов. Для детей, у которых есть проблемы с желчным пузырем и поджелудочной железой, эти продукты следует исключить вовсе.
Народные целители рекомендуют в качестве лечебно-профилактического средства давать ребенку приготовленный из расчета 1ст. ложка измельченного шиповника на 1стакан кипятка. Этот настой необходимо прокипятить в течение 2-3 минут, залить в термос, где он будет настаиваться 3-4 часа. Пить по пол стакана 3 раза в день.
Рвота, срыгивания у ребенка первого месяца жизни, какие заболевания нужно исключить? Ответы в видеоконсультации:
Заметили ошибку? Выделите ее и нажмите Ctrl+Enter , чтобы сообщить нам.
Расскажите друзьям! Расскажите об этой статье своим друзьям в любимой социальной сети с помощью социальных кнопок. Спасибо!
Желчь – это особое , благодаря которому жиры в организме перерабатываются и усваиваются. Иногда, у детей случаются проблемы именно тут. Дискинезия желчевыводящих путей – это нарушение двигательных функций , благодаря которым желчь выходит из него.
Содержание:
Дискинезия у детей встречается не так часто, так как заболевание это достаточно серьезное. Обычно, к основным причинам его появления относят:
Генетическую предрасположенность, то есть наследственность. Очень часто у детей, у родителей или бабушек и дедушек которых имеется такая проблема, повышаются шансы на ее проявление. Нередко родители специально ходят к генетику, чтобы узнать, передаться ли это ребенку или же нет.
- Неправильное питание. Детский организм очень восприимчив к пище, так как желудок и другие важные органы, которые принимают участие в пищеварении, еще до конца не сформировались и не готовы к большим нагрузкам.
- Так, употребление ребенком очень жирной и жареной пищи может привести к развитию этой болезни. Не всегда родители придерживаются специальных диет и кормят своих дочерей и сыновей исключительно пареной и вареной пищей. Большинство придерживается мнения, что после года малыш может кушать с «общего» стола. Это большая ошибка, так как организм малыша не готов к таким нагрузкам.
- Проблемы с органами пищеварения. Очень часто дискинезия желчевыводящих путей сопутствует таким болезным, как гастрит, панкреатит и т.д.
- Гепатит. Сегодня много детей является носителями этого вируса.
- . Как правило, глисты наносят большой урон детскому организму, так как они забирают все необходимые питательные вещества. Да и к тому же, из-за своих разрушительных действий могут начаться проблемы с желчным пузырем.
- Кишечную инфекцию. Когда в организм малыша попадает какая-то палочка, то она сразу же развивается, тем самым провоцируя появление симптомов, таких как тошнота, слабость, рвота. Главным симптомом кишечных инфекций является интоксикация организма, из-за которой малыш может сильно пострадать. Да и кишечная инфекция может спровоцировать развитие осложнений, которые, как правило, бывают намного серьезнее первоначальной проблемы
- Проблемы с гормонами. Нередко в детском возрасте могут появиться гормональные нарушения, которые провоцируются множеством факторов. И из-за таких нарушений повышается вероятность того, что может возникнуть дискинезия желчевыводящих путей
- Расстройства нервной системы. Нервная система ребенка очень уязвима, и любое эмоциональное напряжение может спровоцировать развитие проблем, которые в дальнейшем могут стать причиной развития других болезней
- Физические нагрузки. Практически все педиатры говорят, что детей ни в коем случае нельзя перегружать, особенно физически, так как их организм не рассчитан и не готов к таким нагрузкам
- Быстрый рост. Иногда причиной развития дискинезии желчевыводящих путей может стать быстрый рост ребенка. Обычно это случается после 10 лет, когда наступает переходный период. Чаще всего это случается у мальчиков, потому что за 2-3 года они вырастают и становятся примерно такого же роста, как и их родители. Вот только не всегда организм успевает приспособиться к такому изменению
- Аллергическая реакция. Многим кажется, что аллергия – это не страшно, и она не приносит большого вреда организму. Но это серьезное заблуждение, так как проявляться она может по-разному, и случается так, что причиной простого шелушения кожи может быть не недостаток воды в организме, а именно аллергия. Стоит знать, что все начинается с кишечника, и нередко аллергены проникают в другие органы, провоцируя развитие серьезных осложнений. А, как правило, на легкие проявления родители не обращают внимания, хотя именно в этот момент можно предотвратить неприятные последствия
- Врожденные дефекты желчного пузыря
Очень часто дискинезия желчевыводящих путей у етей – это временное явление, которое при правильном лечении способно быстро пройти. Главное, обратить внимание на ребенка, если он начал жаловаться на свое самочувствие, так как в большинстве случаев дети это не придумывают.
Принято выделять две формы данной болезни: гиперкинетическая и гипокинетическая. В зависимости от того, какая форма болезни у ребенка, симптомы проявления будет различаться.
Гиперкинетическая форма. Эта форма возникает как следствие излишних сокращений желчного пузыря. Основными симптомами в этом случае будут:
- Боль в районе печени. Она может быть как ноющей, так и носить приступообразной характер. Все зависит от того. Насколько серьезное повреждение. Обычно боль появляется спустя час после приема пищи. Если ребенок покушал много, и при этом пища была довольно жирной, то и болевой приступ будет намного сильнее, чем, если бы он скушал что-то более полезное и менее вредное. К тому же, сильная боль может отдавать и в близлежащие органы, тем самым доставляя еще больший дискомфорт ребенку
- , а иногда и рвота. Это случается как следствие сильного болевого приступа
- Нарушение стула. Это может быть как жидкий стул, так и наоборот запоры. Все зависит от индивидуальных особенностей и реакции на такую проблему
- Понижение артериального давления
- Учащенный пульс, то есть сердцебиение, которое случается в основном в момент приступа боли
- Проблемы со сном. Очень часто детей с этим заболеванием тяжело уложить спать, так как их постоянно беспокоят боли. Да и спят они не очень хорошо
- Усиленное потоотделение, которое может быть как в момент приступа боли, так и просто в течение дня
- Головные боли
- Помимо вышеперечисленных симптомов, при осмотре врача ребенок будет жаловаться на боль в области правого предреберья, когда он дотронется до этого место. Нужно отметить, что при таких симптомах, никакого повышения температуры тела не будет.
- Гипокинетическая форма. Проявления этой формы немного отличаются от гиперкинетической, так как боль обычно не распространяется на другие органы и не проявляется так остро. Обычно, ребенок жалуется на неприятные болевые ощущения в области печени (показывает на это место ручкой). Нередко, при переживании стресса или каких-то других сильных эмоций, боль может заметно усилиться и появится ощущение давления в области желчного пузыря.
Помимо боли, к симптомам гипокинетической формы можно отнести:
- Отсутствие аппетита, причем ребенок может не обращать внимания даже на то, что ему так нравится, например, не хотеть конфету или банан
- Горький привкус во рту
- Тошнота, которая может быть как изнуряющей слабой, так и очень сильной
- Проблемы со стулом, чаще всего это запор
- Метеоризм, из-за которого ребенок может жаловаться на боли в животе
Если у ребенка появились хотя бы один из вышеперечисленных симптомов, то необходимо срочно обратится к врачу, так как в этой случае требует хорошая квалифицированная медицинская помощь. Детский организм очень восприимчив к различного рода заболеваниям и к проявлениям боли. Поэтому не стоит тянуть, чем раньше установлена причина, тем эффективнее будет лечение.
Выше были перечислены все основные симптомы проявления дискинезии желчевыводящих путей у детей. Но, следует отметить, что их проявление немного отличается от того, если бы эта болезнь была обнаружена у взрослого.
Главное отличие состоит в том, что ребенок может не почувствовать некий дискомфорт, так как болезнь на начальной стадии, на первых этапах протекает практически незаметно.
Во-первых, это происходит потому, что дети не воспринимают боль так, как ее воспринимают взрослые.
И во-вторых, иногда дети не могут точно показать, где у них болит, потому что так устроена их нервная система, и процесс восприятия боли. Если у ребенка болит сбоку, то он вполне может показать на живот, считая, что болит именно тут.
И из-за этого многие родители начинают замечать только уже более серьезные симптомы, тогда когда болезнь перешла в более тяжелую стадию.
Обратить внимание у детей стоит на их стул. В том случае, если имеются предпосылки к развитию дискинезии (наследственность и т.д.), то при появлении жидкого стула или же наоборот, частых запоров, сразу же стоит обратиться к специалисту, который проведет ряд исследований и назовет точную причину дискомфорта.
Очень часто в детском возрасте этот недуг провоцируется неправильным питанием, а именно очень жирной пищей, которую разрешают кушать ему взрослые. Так, например, у ребенка начинает болеть живот, если он поел:
- Много за один раз. Это случается тогда, когда нет системного питания, а есть только перекусы
- Большое количество пищи, перекармливание малыша. Это случается с теми детьми, родители которых маниакально относятся к размеру порции и считают, что должен съедать практически столько же, сколько взрослый. Да и отказываться от еды он не должен
- Фастфуд. Всем известно, что фастфуд – это самая вредная пища, которая только может быть. Готовятся такие блюда в огромном количестве растительного масла, делая продукт опасным для здоровья ребенка
Что касаемо времени проявления дискомфорта, то обычно боль у детей усиливается после приема жирной пищи, занятий спортом, бега и т.д. Поэтому, каждому родителю нужно знать о некоторых особенностях проявления симптомов этой болезни у детей, так как они немного отличаются.
При обнаружении хотя бы одного из вышеперечисленных симптомов у ребенка, необходимо сразу же обратится к врачу для того, чтобы он провел все необходимые исследования и назначил правильное лечение, так ка чем раньше оно будет начато, тем лучший эффект будет достигнут.
Для того чтобы поставить точный диагноз, врач должен будет провести несколько процедур:
- Ультразвуковое исследование желчного пузыря. Во время проведения этой процедуры доктор полностью изучает строение пузыря, его протоки, записывает размеры, рассматривает, нет ли каких-то врожденных дефектов, которые могут вызвать боль и т.д. Все результаты записываются и отдаются непосредственно лечащему врачу
- Ультразвуковое исследование до и после завтрака. Если на первоначальном УЗИ были замечены каике-то отклонения, то доктор должен будет провести следующее исследование: ребенка делает УЗИ до того, как он позавтракает. Затем, ребенку дают покушать, причем жирную пищу, и уже через полчаса или сорок минут проводят еще одно ультразвуковое исследование. Во время его проведения будет видно, насколько сократится пузырь, и какая форма болезни присутствует у малыша
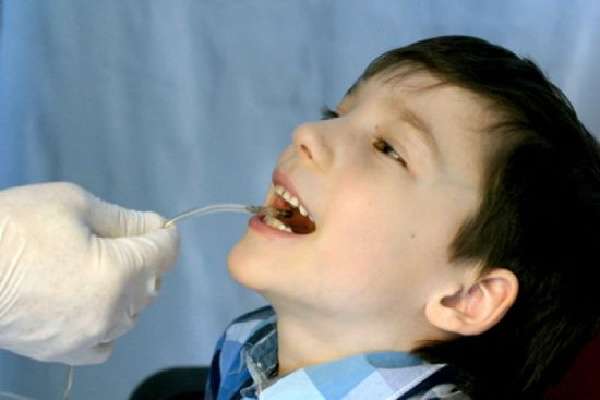
- Дуоденальное зондирование. Для проведения этого исследования нужно хорошо подготовить ребенка, так как занимает оно довольно долго времени, да и процедура очень неприятная. Так, в двенадцатиперстную кишку вводится зонд, с помощью которого проводится исследование желчи. Для этого берется несколько образцов. Правда, такой метод используется сегодня очень редко, так как редкий ребенок сможет выдержать эту процедуру
- . Это исследование делается не всем детям, а только тем, у кого по результатам ультразвукового исследования были обнаружены врожденные пороки развития желчного пузыря и его протоков
- Эндоскопическая ретроградная холангиопанкреатография. это исследование очень серьезное и проводится очень редко, только по специальному назначению специалиста
К тому же, очень часто у ребенка берется кровь на анализ, где будут видны отклонения в некоторых значениях.
После того, как пациенту провели все основные исследования, доктор делает заключение и ставит окончательный диагноз.
Самым основным в лечении дискинезии желчевыводящих путей у детей будет соблюдение строгой диеты. Конечно, это не значит, что нужно малыша ограничить во всем. Необходимо просто перейти к правильному и рациональному питанию.
Итак, основные принципы, которыми нужно руководство во время соблюдения диеты:
- Кушать малышу нужно примерно 4 или 5 раз в день и небольшими порциями, чтобы нагрузка на желчный пузырь была как можно меньше
- Кормить ребенка нужно строго в определенные часы, причем перерыв между кормлениями должен быть всегда одинаковым (примерно 3 часа)
- Готовить лучше всего на пару, или же просто варить. К тому же, предпочтение лучше отдавать пюре образной пище или же хорошо размельченной
- Исключить нужно такие продукты, как сало, жареные блюда, бобовые, орехи, конфеты, булочки из сдобного теста, газированную воду и т.д.
- Включить в питание нужно легкоусвояемые углеводы, которые можно получить из зефира, пастилы, варенья. А также другие продукты – сметану, масло, сыр, причем не острый, свеклу, морковь, все свежие фрукты, а также клубнику и малину
Диета должна быть долговременной. Не менее полугода, иначе она не принесет никакого лечебного эффекта, и нужный положительный результат, достигнут, не будет.
Выше было сказано. Что различают две формы этой болезни: гипомоторную и гипермоторную.
В зависимости от того, какая форма была обнаружена у малыша, будет назначено индивидуальное лечение.
Лечение гипермоторной формы. Ребенку назначается диета, и рекомендуется давать продукты, которые способны помочь снижению тонуса. Помимо диеты, также могут быть назначены медикаменты:
- , которые помогают расслабить гладкую мускулатуру. Обычно это Но-шпа, Одестон
- Лекарственные препараты, которые успокаивают нервную систему. Обычно это валерьянка или пустырник
- Магний
- Только доктор может назначить то или иное лекарственное средство, так как у всех у них имеются побочные эффекты и противопоказания.
Если у ребенка обострения случаются редко, да и его не беспокоят боли, то врач может рекомендовать пить минеральную воду, такую как Славяновская, Ессентуки.
- Лечение гипомоторной формы. Для детей, у которых обнаружены именно это форма болезни, существует несколько другие рекомендации. Так, нужно соблюдать режим дня, четко чередовать периоды бодрствования и сна для того, чтобы успокоить нервную систему. Также, рекомендован активный образ жизни, конечно, без больших нагрузок.
- При этой форме тонус наоборот понижен. И поэтому в питании должны преобладать продукты, которые помогут для его повышения. Так, лучше кушать молоко, сметану, фрукты.
Дискинезия желчевыводящих путей – достаточно неприятная. Но при своевременном ее обнаружении, а также соблюдений всех рекомендации врачей, ее можно вылечить. Правда, потратить на это нужно будет много времени и сил!
источник
Дискинезия желчевыводящих путей у детей — заболевание функционального характера. Это означает, что болезнь не сопровождается какими-либо анатомическими изменениями. Расстройство регуляции мышечного тонуса желчного пузыря и протоков приводит к нарушению двигательной активности в билиарной (желчевыводящей) системе, вызывает срыв поставок желчных кислот в двенадцатиперстную кишку. В результате страдает весь процесс пищеварения ребенка.
Функциональные расстройства включают дисфункцию желчного пузыря, накапливающего желчь, пограничных сфинктеров и каналов (печеночный проток, холедох). В структуре поражения желчевыводящей системы у детей дискинезии занимают прочное первое место, далее следуют: воспаления (холецистит, холангит), врожденные аномалии и желчекаменная болезнь.
Среди детей с болезнями органов пищеварения на дискинезии желчевыносящих путей (ДЖВП) приходится до 90% случаев. Без своевременного лечения, заболевание в дальнейшем провоцирует и способствует воспалению у ребенка желчного пузыря, загустению желчи с выпадением в осадок солей, образующих камни, поражению поджелудочной железы.
Причины дискинезии желчного пузыря и путей в раннем детском возрасте объясняются недоразвитием регуляции сокращений циркулярных и продольных мышечных волокон со стороны нервной системы. В грудничковом периоде они считаются последствием поражения головного мозга малыша во время родов, тяжелой беременности матери, кислородной недостаточности (гипоксии, асфиксии).
Аномалии желчных протоков и пузыря закладываются в эмбриональном периоде. Могут быть вызваны болезнями матери, недостаточностью питания. Различают следующие виды нарушения развития, сопровождающиеся затруднением оттока желчи:
- дисхолия, связанная с формированием печеночной ткани;
- патология сфинктеров;
- перегибы и изменение формы желчного пузыря;
- заращение протоков.
Педиатры придают большое значение образованию дискинезии желчевыводящих путей у ребенка на фоне перенесенных острых инфекционных заболеваний (вирусного гепатита типа А, сальмонеллеза, дизентерии, паразитарных кишечных инфекций (гельминтозов, амебиаза, лямблиоза), хронического тонзиллита, гайморита, нервно-артритического диатеза.
В старшем возрасте у школьников и подростков основными причинами становятся:
- неврозы и вегетососудистая дистония;
- нестабильные психоэмоциональные реакции;
- несоблюдение требований правильного питания (длительные перерывы, увлечение фастфудом, перекусывание всухомятку);
- отсутствие физической нагрузки;
- гормональная перестройка.
Анатомическое положение пузыря и протоков сопровождается повышенным риском нарушения функции при поражении соседних органов
Установлено, что на сокращение желчного пузыря в значительной мере влияют пищеварительные гормоны (гастрин, холецистокинин, секретин, глюкагон). Их выработка нарушена при заболеваниях воспалительного характера — гастрите, гастроэнтерите, дуодените, энтероколите, панкреатите.
В таких случаях дискинезию желчевыводящих путей у детей можно рассматривать как осложнение. Наличие у ребенка сахарного диабета и других эндокринных заболеваний является важным фактором риска дискинезии. Педиатры придают значение наследственной предрасположенности в семье, склонности к аллергическим реакциям.
В Международную статистическую классификацию включены только 2 формы: спазм сфинктера Одди (является входным отверстием для желчи и панкреатического сока в кишечник) и дискинезия желчного пузыря с главным протоком. По причине нарушений принято все дискинезии делить:
- на первичные — образованы нарушением нервной и гормональной регуляции сократительной функции;
- вторичные — следуют за другими заболеваниями органов пищеварения, нервной и эндокринной системы, в механизме задействованы рефлекторные пути передачи импульса.
Дискинезии у детей различаются по характеру тонуса и двигательной активности мышц:
- гипермоторная (гиперкинетическая, гипертоническая) — сопровождается повышением тонуса, спастическими быстрыми сокращениями мышечного слоя желчного пузыря и протоков, повышенным объемом поставляемой в кишечник желчи;
- гипомоторная (гипокинетическая, гипотоническая) — вызывается расслаблением мускулатуры, редкими сокращениями, провоцирует застой желчи в пузыре, недостаток в кишечнике;
- смешанная — характеризуется отсутствием постоянства признаков, чередованием чрезмерных спазмов с застоем.
Провоцирование болевого приступа, возможно, приведет к переводу ребенка в подготовительную группу с сокращением нагрузки
Симптомы дискинезии желчевыводящих путей зависят от вида нарушений функции. В детском возрасте редко возникает гипотоническая форма. Все проявления принято объединять в синдромы. Различия можно проследить по таблице.
Основная симптоматика ДЖВП у детей
| Название синдрома | Описание симптомов при гиперкинетическом типе | Описание симптомов при гипокинетическом типе |
| Болевой | Боли носят характер внезапных схваток, колик, длятся не дольше 15 минут, локализуются в подреберье справа, склонны к иррадиации в спину, лопатку. Если спазмируется зона сфинктера Одди, носят выраженный опоясывающий характер как при панкреатите. Провоцируются употреблением жирной или жареной пищи, физической нагрузкой (возникают после бега на уроке физкультуры). В межприступный период самочувствие ребенка хорошее. | Боли постоянные, ноющие, тупые, распирающие, длятся днем и ночью. Имеют локальный характер в подреберье справа, не иррадиируют. |
| Диспепсический | Отказ от еды, тошнота, возможна рвота на высоте приступа, частый жидкий стул, слабость. Старшие дети жалуются на усталость, головную боль, чувство горечи во рту. Ребенок часто худеет. | Потеря аппетита, переход от поноса к запорам, вздутие живота, отрыжка, частое срыгивание у грудничков. Возможно небольшое повышение температуры. |
При гиперкинетической дискинезии пальпация в зоне желчного пузыря болезненна даже вне приступа, врач выявляет «пузырные» симптомы при поколачивании по правой реберной дуге, в зоне проекции пузыря. Обращает внимание на обильное мочевыделение. Выраженный приступ сопровождается сердцебиением, аритмией, побледнением кожи, похолоданием кистей рук, паническим состоянием.
В случае атонии и перерастяжения с застоем желчи возможно увеличение печени, но край мягкий безболезненный. Тяжелой степенью проявлений является механическая желтуха. Кожа и склеры становятся желтыми, моча темнеет, кал обесцвечивается.
При смешанной форме на первый план выходят признаки вегетососудистого невроза. Ребенок становится плаксивым, капризным, невнимательным. У школьников нарушается запоминание и усвоение материала, падает успеваемость.
Важно поддержать ребенка, а не упрекать в симуляции
Дети с неясными болями в зоне желчевыводящих путей должны обязательно осматриваться гастроэнтерологом. Чтобы правильно поставить диагноз, необходимо исключить прежде всего воспалительные заболевания, аномалии развития, выявить такие причины, как лямблиоз, глистная инвазия. В комплекс обследования включают лабораторные и инструментальные методы.
Анализ крови — не показывает специфических отклонений, но дает возможность по лейкоцитозу, росту СОЭ предположить воспалительный процесс. Эозинофилия указывает на паразитарное заражение. В сыворотке венозной крови проверяют уровень билирубина, показатели печеночных проб (аспарагиновую и аланиновую трансаминазы), щелочную фосфатазу, альдолазу. Повышенные значения говорят за гепатит, воспаление поджелудочной железы.
В анализе кала проверяется копрограмма (показатели перевариваемости пищи). Диспепсия проявляется непереваренными волокнами, повышенным содержанием слизи. При микроскопии возможно выявление глистов, лямблий. Дуоденальное зондирование необходимо для исследования желчи. Оценивается объем, химический состав (повышенное содержание солей при застое выпадает в осадок и формирует камни). Под микроскопом можно увидеть лямблии, грибы.
Рекомендуется сделать бак посев кала и дуоденального содержимого для более детального исследования инфицирования желчевыводящих путей.
Для облегчения проглатывания зонда проводят предварительную анестезию корня языка специальным раствором
УЗИ желчного пузыря и протоков позволяет проверить размеры, форму желчного пузыря, проходимость путей, выявить аномалии, камни. Чтобы определить нарушение сократимости мышечного слоя и сфинктеров, УЗИ повторяют после провокации (дают съесть яйцо, выпить раствор Ксилита).
Фибродуоденогастроскопию проводят детям старшего возраста, маленьким только под наркозом. Метод позволяет осмотреть верхние отделы пищеварительного тракта, взять анализ желчи из двенадцатиперстной кишки, проверить кислотность желудочного сока.
Рентгенологическое исследование с применением контрастирующих веществ, магниторезонансная томография детям практически не проводится, поскольку сложно обеспечить неподвижность во время снимков. В обследовании ребенка подросткового возраста можно использовать холецистохолангиографию, магниторезонансную методику.
Желчный пузырь и протоки хорошо контрастируются. Видны контуры, возможные расширения или спайки, изменения формы.
Лечение дискинезии желчевыводящих путей требует комплексного подхода и терпения. Обычно дети лечатся амбулаторно под наблюдением гастроэнтеролога. При сильных болях необходимо вызвать «Скорую помощь», поскольку даже при выясненном диагнозе остается вероятность одновременного возникновения холецистита, аппендицита и других заболеваний.
Ребенок любого возраста нуждается во внимании к своим жалобам. Такая неврологическая симптоматика, как повышенная раздражительность, плач, плохой сон вызвана сбоем процесса пищеварения и неврозоподобным состоянием. Спокойные игры, совместные прогулки, убеждение, что все можно исправить лечением, оказывают значительное воздействие на неокрепшую психику.
Организация диетического питания для ребенка с дискинезией желчевыводящих путей требует:
Диета при заболевании печени и желчного пузыря
- категорического отказа от перекусов всухомятку, употребления орешков, чипсов, газированной воды;
- кормления через каждые 4 часа;
- исключения любых жареных, жирных блюд, острых соусов, сладостей, газированной воды;
- подачи на стол только теплых блюд (горячие блюда и мороженое запрещены);
- мясо и рыба готовятся в пароварке или отварными, при хорошей переносимости допускается тушение;
- в пище должно быть достаточно растительной клетчатки, витаминов (каши, фрукты, овощные салаты);
- в готовые блюда добавляется растительное масло (оливковое, подсолнечное, соевое), сливочное масло используется реже;
- для поддержки баланса кишечной флоры рекомендуются йогурты, «Растишка», кисломолочные смеси с бифидо- и лактобактериями.
Нет сомнений, что этого малыша ожидают все возможные расстройства пищеварения из-за халатности родителей
Для детей врачи стараются подобрать наименее тяжелые препараты растительного происхождения, дозу таблеток рассчитывают по весу и возрасту. При гипертоническом типе дискинезии рекомендуются успокаивающие сборы с валерианой, пустырником.
Боли снимают спазмолитиками (Папаверин, Но-шпа, Дротаверин), холеспазмолитиками (сухая желчь, Фламин). Дети охотно лечатся методами физиотерапии. Эффективны аппликации теплого парафина, диатермия, электрофорез, индуктотермия. Массаж шейно-воротниковой зоны назначает при выраженной неврологической симптоматике.
При редкой гипокинетической форме дискинезии необходимы стимулирующие процедуры и медикаменты. Рекомендуется ЛФК, массаж. Выбираются желчегонные препараты, способные усилить «проталкивание» желчи, сократимость путей. Подобным эффектом обладают холинокинетики (Ксилит, раствор магнезии, Сорбит), сульфат магния).
Из растительных средств подходят отвары шиповника, кукурузных рылец, календулы. Для предотвращения застоя и очищения желчного пузыря рекомендуется раз в неделю делать тюбаж (слепое зондирование) с минеральной водой, Ксилитом, магнезией, растительным маслом.
Стимуляция с помощью физиотерапевтических способов проводится гальванизацией, токами Бернара, электрофорезом с сульфатом магния. Очень полезно ребенку раз в год пить натуральные минеральные воды на курортах Пятигорска, Кисловодска, Ессентуков. Можно приобрести бутилированную воду, но она лишена биологических активных веществ, которые не сохраняются, да и происхождение вызывает сомнения.
Народная медицина использует советы по включению в питание ребенка некоторых полезных продуктов. Например,
- кисель из овсяных хлопьев;
- натощак при гипотонической форме выпить столовую ложку оливкового масла и запить чаем с лимоном;
- вареную брюкву (перетертую брюкву рекомендуют есть понемногу до кормления);
- отвар шиповника.
Если организовать правильный уход и питание ребенка, то удается преодолеть причины дискинезии. Особого внимания требуют подростки. Самостоятельный выбор продуктов часто провоцирует, а не излечивает болезнь. В воспитание ребенка необходимо включить разъяснение целесообразности правильного питания.
Многие врачи считают дискинезию начальным этапом разных заболеваний органов пищеварения. Особенно она характерна для последующего развития холецистита, панкреатита, желчекаменной болезни, дисбактериоза. Поэтому так важно лечить дискинезию желчевыводящих путей в детском возрасте.
Соблюдение режима и питания зависит от стараний и контроля окружающих взрослых людей. Исследования, назначаемые педиатром, гастроэнтерологом следует проводить регулярно. Возможно, врач направит ребенка к неврологу для необходимой коррекции поведения. Своевременное лечение поможет предотвратить патологию при взрослении.
источник