Запоры у пожилых людей возникают, когда долгое время пища остается в кишечном содержимом желудочно-кишечного тракта. Для правильной работы считается стул один раз в день (каждый день), но на практике люди имеют дефекации по крайней мере 3 раза в неделю, при условии, что они имеют правильную консистенцию, цвет и объем, и, следовательно, вес.
Запор является длительным сохранением содержимого кишечника в области желудочно-кишечного тракта (как правило, в толстой кишке) или проблемы с ликвидацией стула из заключительной части желудочно-кишечного тракта, то есть прямой кишки. В результате длительного удержания в кишечном содержимом толстой кишки проявляется чрезмерной плотностью (с помощью абсорбции воды), а стул существенно уменьшаются в объеме, становится все труднее и более плотным. Человек дает жесткий стул, как правило, один раз в несколько дней после фармакологической провокации или чистящих средств.
- Случайный: появляется из-за различных ситуаций (например , путешествия, внезапного изменения в диете).
- Недолговечный: имеет характер периодически и рецидивирующие. Характеризуется тем, что запор смешивается с этапами нормальной дефекации.
Этот тип запора, если он не будет устранен, требует проверки желудочно-кишечного тракта, чтобы определить объективные причины.
- Хронический запор часто называют рецидивирующим.
Большинство пожилых людей встречаются с запорами, которые вызваны нарушениями функционирования желудочно — кишечного тракта. Этот тип запоров диагностируется около 90% людей. Он связан с плохим питанием, низкой физической активностью и небольшой гидратацией.
Среди возможных причин запоров следует заметить:
- Неврологические заболевания (рассеянный склероз, болезнь Паркинсона, опухоли спинного мозга или цереброваскулярные заболевания, диабетическая невропатия).
- Удлинение расстройства толстой кишки иннервации.
- Расширение толстой кишки из-за отсутствия в ганглиях.
- Ситуационные причины (долгосрочные путешествия, отсутствие дефекации).
- Сужение просвета опухоли расширяющейся внутри кишечника.
- Функциональные расстройства (например, привычный запор сфинктер).
- Сахарный диабет.
- Гипотиреоз.
- Эндометриоз,
- Рак яичников.
- Грыжа.
- Геморрой.
Внимание! Некоторые лекарства могут также вызвать запор. Рекомендуется проверять анальгетики, антидепрессанты, противосудорожные препараты, содержащие кальций или алюминий, обезболивающие, препараты для гипертонии, контрацептивы на наличии такого побочного эффекта.
Количество и объем стула зависит от целого ряда причин, не обязательно связанных с заболеванием, таким как образ жизни, диета, напряжение нервной системы.
Среди признаков, которые сопровождают запоры чаще всего различают:
- выведение твердых фекалий, сопровождается болью,
- тошнота,
- вздутие живота,
- отсутствие аппетита,
- головокружение,
- отрыжка,
- ощущение полноты (вызванная газом, накопленный в кишечнике, что не может выйти, потому что маленький стул),
- небольшой стул со слизью (из-за раздражения слизистой оболочки кишечника),
- лихорадка,
- потеря в весе,
- кровь в стуле,
- анемия,
- ночные боли в животе.
Пациент, который идет к врачу с симптомами запора подвергаются медицинскому опросу. Специалист задает ряд вопросов, которые разработаны, чтобы помочь найти причины болезни. Примеры вопросов:
- Как часто пациент совершает дефекацию?
- Внешний вид, выделяемый в стуле?
- Запоры происходят время от времени или все время?
- Принимает ли пациент принимает какие-либо лекарства?
- Отдельно от проблем кишечника, есть и другие симптомы?
Конечно, в диагностике запора также используется ряд дополнительных тестов: анализ крови, СОЭ, СРБ, глюкозы, мочевины и TSH уровней, креатинин, тестирование кала на скрытую кровь.
Также полезны эндоскопии и радиологии, особенно у пациентов, которые старше 50 лет. Колоноскопия выполняется, когда запор сопровождается другими симптомами. Случается, что врачи выполняют аноректальную манометрию — тест, который оценивает, как функционируют мышцы, ответственные за дефекации. Когда возникает страх болезни Гиршпрунга, ректальная биопсия выполняется.
Чтобы избежать запоров следует стремиться:
- регулирование образа жизни, если вы можете посмотреть его в причинных условиях запоров,
- диетические изменения, если это вызывает ошибки содействия формированию и сохранению запора, например, диеты, содержащие высокое содержание клетчатки (хлеб из муки грубого помола, гречка, салаты),
- едят утром, сразу после пробуждения, чашка теплой воды, кефира, ряженки, тушеная с черносливом, 1/2 стакана квашеной сока или 2 столовые ложки меда затопленной ранее (в вечернее время) стакан прохладной кипяченой водой и съесть полноценный завтрак ,
- рефлекс восстановления регулярных движений кишечника, пытаясь к дефекации каждый день в то же время суток,
- принимать три раза в день 1 чайную ложку естественного непропаренного льна.
При запорах следует принимать препарат, например, глицерин или лактулозу, которые уменьшают плотность стула. Лактулоза часто рекомендуется специалистами. Но люди, которые имеют непереносимость галактозы не должны принимать его.
Другие народные методы, рекомендованные для исключения запора:
- алоэ вера,
- подорожник средиземноморский,
- семена облепихи,
- смазочные составы в виде парафинового масла, стимулирующая активность толстой кишки (антраноид, бисакодил),
- лекарственные средства, смягчающий стул.
Прием препаратов, которые стимулируют перистальтику может вызвать спазмы в животе или электролитные нарушения, эти препараты могут быть приняты только в течение короткого периода времени.
Что делать, если вы страдаете от привычного запора? Он должен изменить привычки во время дефекации. Он стремится расслабиться анального сфинктера во время дефекации. Запор, который вызывает мышечную дисфункцию обрабатывает препараты или осмотические ректальные слитки, которые предназначены, чтобы очистить прямую кишку фекальной областиы.
Пациенты, у которых рак не следует принимать препараты, которые увеличивают размер стула. Устойчивое фекальные массовое изгнание выходит иногда вручную.
источник
Запор и тошнота – это распространенные симптомы, которые встречаются при множестве заболеваний. Их возникновение может быть связано с расстройствами питания человека – недостаточным употреблением клетчатки, неправильным рационом. Симптомы возникают при патологиях пищеварительной системы, в первую очередь кишечника и желудка. Своевременное определение причины расстройства обеспечивает его быстрое излечение. Некоторые состояния, при которых имеются запоры, требуют неотложной помощи врачей. Поэтому при наличии нарушений со стороны пищеварения рекомендуется обратиться к гастроэнтерологу и пройти обследование.
При развитии пищевого отравления желудочно-кишечный тракт пациента резко реагирует на токсины в составе вредного продукта. В большинстве случаев у больного возникает диарея, однако у некоторых пациентов возможно развитие запора из-за нарушения активности кишечной перистальтики. Действие токсина вызывает также появление рвоты. Она представляет собой защитный механизм, с помощью которого из организма может удаляться вредное вещество.
Помимо запоров и рвоты, у больного могут возникать проявления интоксикации:
- Повышение температуры тела;
- Общая слабость;
- Потливость;
- Головные боли.
Пищевые отравления легкой степени могут быть вылечены в домашних условиях. Для этого используются промывания желудка, энтеросорбенты (например, активированный уголь). При тяжелой форме отравления необходимо в обязательном порядке обратиться к врачу, чтобы провести специфическое лечение.
Кишечная непроходимость – это состояние, которое характеризуется нарушением прохождения пищевых масс по желудочно-кишечному тракту. Причиной этого состояния могут быть:
- Закупорка кишечника инородным телом, например, каловым камнем;
- Сдавление петли органа извне опухолью;
- Образование грыжи – выход кишки во внешнюю среду через кожу;
- Вдавление одной петли кишечника в другую (инвагинация).
На фоне этих состояний возникают следующие клинические проявления:
- Запор;
- Тошнота;
- Боль в животе;
- Постоянная рвота;
- Отрыжка;
- Изжога.
Кишечная непроходимость – это острое состояние, которое требует экстренного вмешательства со стороны врачей. Без своевременного лечения заболевание осложняется тяжелыми последствиями – перфорацией кишки и развитием перитонита. На фоне ухудшения состояния больного возможен летальный исход. Поэтому при обнаружении симптомов нужно срочно обратиться к врачу.
«Острый живот» — это комплекс симптомов, который включает ряд острых хирургических заболеваний. К ним относятся:
- Аппендицит;
- Холецистит;
- Перитонит;
- Панкреатит;
- Перфорация кишечной петли.
Перечисленные заболевания имеют сходную клиническую картину, для которой характерно внезапное возникновение острой боли в животе. Позже появляется запор, вздутие, тошнота. Состояние пациента резко ухудшается, его температура тела возрастает.
Характерным проявлением заболеваний из группы «острого живота» является напряжение мышц передней брюшной стенки. При давлении на живот больного отмечается резкое напряжение пресса. Прощупывание очень болезненно ощущается пациентом.
Синдром раздраженного кишечника (СРК) – это состояние, которое характеризуется нарушением перистальтики пищеварительной системы. Заболевание является функциональным расстройством, то есть, данный диагноз может быть установлен только при исключении всех органических патологий в пищеварительной системе.
Характерными синдромами синдрома раздраженного кишечника являются:
- Тошнота;
- Вздутие живота;
- Запор;
- Тенезмы – позывы к ложной дефекации;
- Выделение слизи из заднего прохода.
Синдром раздраженного кишечника является хроническим заболеванием, которое преследует пациента на протяжении всей жизни. Его течение состоит из эпизодов обострений и периодов ремиссий, когда симптомы уменьшаются или исчезают полностью. Обострение заболевания может быть спровоцировано стрессами, кишечными инфекциями, расстройствами питания.
Причиной ухудшения состояния пациента может быть рак кишечника. Это состояние характеризуется нарушением работы как пищеварительной системы, так и всего организма в целом. Клиническая картина заболевания включает следующие симптомы:
- Повышенная температура;
- Тошнота;
- Запор;
- Снижение массы тела пациента;
- Нарушение аппетита;
- Обезвоживание;
- Общая слабость.
Рак кишечника чаще всего возникает у пациентов пожилого возраста. После 60 лет людям рекомендуется проходить регулярное обследование, чтобы исключить наличие опасного заболевания.
Дисбактериоз – это состояние, которое характеризуется нарушением состава нормальной микрофлоры кишечника. В норме у человека в толстой кишке обитают полезные лакто- и бифидобактерии, которые способствуют нормальному пищеварению. При их замещении другими микроорганизмами нарушается переваривание еды, что приводит к появлению неприятных симптомов. К ним относятся:
- Тошнота;
- Запор;
- Отрыжка;
- Неприятный привкус во рту;
- Дискомфорт или боль в нижней части живота;
- Метеоризм, вздутие живота.
При наличии дисбактериоза необходимо пройти анализ кала на микрофлору. Если у пациента имеется легкая форма расстройства, то ему назначаются пребиотики – препараты, стимулирующие размножение полезных бактерий в кишечнике. При более тяжелом течении дисбактериоза используются пробиотики – средства, в состав которых непосредственно входят микроорганизмы из полезной микрофлоры.
Гельминтоз — это заболевание, при котором в кишечнике человека обитают черви-паразиты, которые неблагоприятно влияют на его пищеварение. Наиболее часто гельминтозы встречаются у детей. Часто заболевания могут протекать без каких-либо клинических проявлений. При продолжительном течении у больного возникают симптомы со стороны пищеварительной системы:
- Запор;
- Изжога;
- Тошнота;
- Дискомфорт в области кишечника, особенно после приема пищи;
- Вздутие живота.
Некоторые формы гельминтозов могут сопровождаться общими симптомами – повышением температуры тела, слабостью, признаками анемии. Наличие гельминтов в организме могут провоцировать аллергические реакции, которые проявляются в виде кожного зуда, ринита или крапивницы.
Таким образом, запоры и тошнота – это частые симптомы, которые свидетельствуют о расстройстве пищеварения. При возникновении клинических проявлений со стороны желудочно-кишечного тракта необходимо в обязательном порядке обратиться к врачу и пройти обследование, которое позволит установить причины нарушений.
источник
Запоры в последнее время являются довольно распространенной проблемой. Особенно часто такая патология встречается у женщин из-за гормональных сбоев, малоподвижного образа жизни и неправильного питания. Кроме того, подвержены запорам пожилые люди. По статистике после 60 лет каждый второй человек страдает от затруднения дефекации. Многие не обращаются при этом к врачу, справляясь с проблемой самостоятельно. Но прием слабительных препаратов без устранения причины запоров приводит только к ухудшению состояния. Поэтому очень важно на начальном этапе обратиться к врачу для прохождения обследования.
Запоры у пожилых людей чаще всего бывают хроническими. Связано это с замедлением обменных процессов и перистальтики кишечника с возрастом. Часто больной не сразу понимает, что у него проблема с опорожнением кишечника, только когда запор вызывает болезненные ощущения, он начинает принимать слабительное. Но такой подход приводит к еще большему ухудшению состояния, так как под влиянием таких препаратов кишечник перестает работать самостоятельно.
Поэтому желательно обнаружить проблему на раннем этапе. Обращать внимание нужно не только на частоту стула. В пожилом возрасте дефекация может быть 3-4 раза в неделю, но, если такая частота стула не доставляет человеку проблем и не вызывает болезненных ощущений, это нормально. Если же редкое опорожнение кишечника сопровождается тяжестью, болями в животе, вздутием и тошнотой, нужно принимать меры.
На наличие запора может также указывать изменение консистенции кала. Он становится сухим, выходит небольшими комочками. Кроме того, при запоре после дефекации возникает ощущение неполного опорожнения кишечника, могут возникнуть тошнота, отрыжка. Иногда появляются ложные позывы.
Запоры могут быть острыми, возникающими после употребления определенных продуктов или лекарственных препаратов, или же хроническими. Острый запор сопровождается болями в животе, метеоризмом, вздутием. Он может возникнуть при воспалительных заболеваниях, непроходимости кишечника, дивертикулезе или образовании опухолей.
Но в старческом возрасте чаще всего развиваются хронические запоры. Это связано с естественными процессами старения организма, когда снижается тонус гладких мышц кишечника. Особенно часто этому подвержены люди с сахарным диабетом, атеросклерозом, ожирением, воспалительными заболеваниями органов желудочно-кишечного тракта.
Длительные запоры приводят к неприятным последствиям, сильно ухудшая состояние здоровья пожилого человека. Скопление каловых масс в кишечнике вызывает интоксикацию организма, так как через его стенки всасываются токсины, которые должны быть выведены наружу. Это приводит к снижению работоспособности, головным болям, тошноте.
Кроме того, постоянное присутствие каловых масс может вызвать образование дивертикулов в стенках кишечника. В этих карманах скапливается пища, при этом возникает воспаление. Такое состояние может стать причиной раковой опухоли.
Другие неприятные последствия, к которым приводят хронические запоры, это повреждение слизистой прямой кишки. Чаще всего это трещины заднего прохода, возникающие из-за повреждения его твердыми каловыми массами. Кроме сильных болей при дефекации такая проблема может привести к воспалению, инфицированию и развитию абсцесса. Кроме того, постоянное натуживание вызывает появление геморроя. Иногда также может развиться выпадение прямой кишки. У многих же людей запоры сопровождаются психологическими проблемами, бессонницей, депрессией.
Есть разные причины запоров у пожилых людей, ведь с возрастом ухудшается работа всех органов, человек меньше двигается. Но чаще всего запор вызывается атонией кишечника. Это состояние характеризуется снижением тонуса мышц стенок толстой кишки. Вместе с этим ухудшается передача сигнала в головной мозг о необходимости опорожнения кишечника.
Развивается атония кишечника у многих женщин и мужчин с возрастом, но не у всех. Предрасполагающими факторами к этому может стать дисбактериоз, воспалительные заболевания органов пищеварения, нарушение кровообращения в брюшной полости, частые инфекционные заболевания и гельминтозы. Чаще всего испытывают трудности с опорожнением кишечника люди после инсульта или операций на органах ЖКТ, имеющие нарушение функций щитовидной железы, употребляющие в пищу мало клетчатки.
Так как перистальтика кишечника напрямую связана с активностью человека, часто встречаются запоры у лежачих больных. Пожилые люди мало двигаются, поэтому и кишечник у них работает хуже. Кроме того, причиной запоров у пожилого человека может стать нарушение жевательной функции, так как в пищеварительный тракт попадает плохо измельченная пища и пищеварение замедляется.
Многие лекарственные препараты, которые вынужденно принимают большинство пожилых людей, тоже могут вызвать запоры. Это могут быть средства для снижения артериального давления, мочегонные, железосодержащие или обезболивающие препараты, антидепрессанты. Или же сорбенты, лекарства для снижения кислотности желудочного сока. Их часто принимают без назначения врача.
Причиной запора может также стать спазм кишечника. Он может возникнуть из-за воспалительного процесса, сильного стресса, паразитарного заболевания, аллергии или неправильного питания. Престарелый человек часто не может употреблять в пищу овощи и фрукты. А если питаться в основном мясом, яйцами и хлебом, запоры обеспечены.
Невозможно однозначно ответить, как бороться с запорами у пожилых людей, так как каждый человек индивидуален. Поэтому нет какого-то определенного лекарства, которое поможет наладить стул. Прежде всего, необходимо устранить причину запоров, поэтому важно обратиться к врачу и пройти обследование. Только после этого будет выбрана тактика лечения.
Оно должно быть комплексным. Кроме назначения специальных препаратов для облегчения процесса дефекации и устранения причин запора, необходимо менять образ жизни и питание пожилого человека. Если больной борется с запорами с помощью лекарств, но при этом мало двигается и не употребляет в пищу растительную клетчатку, его состояние будет только ухудшаться.
Поэтому для лечения запоров применяют лекарственные средства в виде таблеток, сиропа или ректальных свечей, особую диету, лечебную гимнастику. Кроме того, дополнительно можно воздействовать на работу кишечника народными средствами, массажем или физиопроцедурами.
При хроническом запоре пожилой человек может себя чувствовать достаточно хорошо. Но острый запор может привести не только к серьезному дискомфорту, но и к осложнениям. Поэтому важно знать, что делать, чтобы помочь пожилому человеку. Обычно рекомендуется в таком случае поставить больному клизму. Вода в ней должна быть прохладной, теплая сразу всосется в кровь, а слишком холодная может спровоцировать остановку сердца. Клизма может содержать добавки, но лучше всего использовать чистую воду. Можно также использовать слабительные свечи или таблетки, если к этому нет противопоказаний.
Помощь при запоре заключается также в создании положительной атмосферы в доме, обеспечении покоя больному человеку, правильного питания и питьевого режима. Нужно следить, чтобы он выпивал не менее 2 литров воды. А лучше – отвара изюма или чернослива. Из питания нужно исключить рис, бобовые, хлеб, яйца, цельное молоко, крепкий чай. Хорошо бы как можно чаще делать массаж или самомассаж живота, проводя по нему рукой круговыми движениями без нажима.
источник
Проблема запора встречается у 60-70% людей в возрасте старше 60 лет. Своевременное выявление патологии позволяет провести адекватное лечение и избежать развития осложнений.
В норме у взрослого человека опорожнение кишечника должно происходить 1-2 раза в день или через день. При дефекации не должно быть болей, дискомфорта, сильного натуживания. При отклонении от нормы можно говорить о развитии запора.
Частота дефекации индивидуальна. Если человек ходит в туалет редко, но это состояние не причиняет ему дискомфорта, нет причин для тревоги. И напротив, регулярное, но болезненное опорожнение кишечника – повод для визита к врачу.

- Стул редкий, менее 3 раз в неделю.
- В 25% случаев и чаще кал твердый или фрагментированный.
- В 25% и чаще нужно натуживаться при дефекации.
- В 25% случаев и чаще есть чувство неполного опорожнения кишечника, ректальной блокады.
- В 25% случаев и чаще нужна помощь для выделения кала.
О хроническом запоре говорят в том случае, если на протяжении хотя бы 3 месяцев наблюдаются 2 и более симптома из списка. Эти критерии актуальны и для пожилых людей.
В пожилом возрасте частота дефекаций уменьшается, но четких критериев развития запора у людей старше 60 лет не предложено. Специалисты рекомендуют ориентироваться на индивидуальную норму. Если опорожнение кишечника стало происходить реже, чем несколько месяцев назад, и появились иные симптомы запора из списка Римских критериев, стоит запланировать визит к врачу.
-
Снижение тонуса мышц пищеварительного тракта. Это состояние связано с замедлением обмена веществ и малоподвижным образом жизни. С возрастом также меняется выработка ферментов, развивается склероз соединительной ткани и уменьшается число нейронов в сплетениях кишечника. Все это способствует замедлению перистальтики пищеварительного тракта и появлению запора.
- Питание. Развитие запора связано с употреблением легкоусовяемой пищи, бедной клетчаткой.
- Гормональные перестройки. Запоры в пожилом возрасте связаны с изменением работы желез внутренней секреции. Провоцирующим фактором может стать сахарный диабет и гиперпаратиреоз – частота этой патологии растет после 60 лет. У женщин запоры возникают при вступлении в климакс.
- Патология кишечника. С возрастом увеличивается частота развития заболеваний пищеварительного тракта, в том числе опухолей и геморроя.
- Прием лекарств. После 60 лет растет риск возникновения патологии внутренних органов. Пожилой человек вынужден принимать лекарственные средства – курсами или пожизненно. Некоторые медикаменты ведут к развитию запоров.
Все эти факторы нарушают нормальную работу кишечника и ведут к появлению запоров в возрасте после 60 лет.
По современным критериям запор рассматривается как болезнь цивилизации. Важно не только вовремя выявить патологию, но и начать лечение с учетом возраста, сопутствующих заболеваний и вероятной причины такого состояния.
- Коррекция питания.
- Физическая активность.
- Поведенческая терапия.
- Медикаментозное лечение.
Перед началом медикаментозной терапии больному предлагается наладить кишечный транзит с помощью диеты. Если смена образа жизни не приносит результата, показан прием лекарственных препаратов.
Общие принципы питания при запоре:
-
Частое дробное питание. Рекомендуется есть в интервале с 8 утра до 8 вечера каждые 2,5-3 часа. Объем блюд пропорционально уменьшается. Последний прием пищи должен быть за 2-3 часа до сна.
- Акцент на пищу, богатую растительными волокнами.
- Исключение продуктов, способствующих развитию запоров.
- Пищу следует готовить на пару или отваривать. Исключаются жареные блюда.
- Питьевой режим. Рекомендуется пить 1,5-2 литра жидкости в сутки. Лучше всего пить простую негазированную воду в течение всего дня. Если есть патология сердца или почек, следует проконсультироваться со специалистом – возможны противопоказания.
- Ограничение соли до 2 г в сутки.
| Рекомендованные продукты | Нерекомендованные продукты |
|
|
-
некрепкий черный и зеленый чай;
- фруктовые и овощные соки;
- компот из сухофруктов;
- ягодный морс;
- минеральная вода;
- кисломолочные продукты.
В пожилом возрасте довольно сложно начать заниматься спортом и кардинально изменить свой образ жизни. Сказывается ограничение подвижности из-за хронической патологии, выработанные привычки и иные факторы. Резкие перемены не пойдут на пользу и могут привести к обострению уже имеющихся заболеваний. Менять образ жизни следует постепенно с учетом возможностей своего тела и имеющихся ресурсов.
-
Ежедневные пешие прогулки. Гулять лучше всего после еды и перед сном.
- Йога. Рекомендуется заниматься в специальных группах для пожилых людей и под руководством опытного тренера.
- Лечебная гимнастика. Разработаны схемы тренировок, позволяющие нормализовать работу пищеварительного тракта и избавить от запоров.
- Катание на велосипеде – с осторожностью и при отсутствии заболеваний позвоночника и сердца.
- Плавание. Полезно не только для кишечника, но и для разгрузки позвоночника, профилактики и лечения варикозного расширения вен.
Перед началом любых тренировок нужно проконсультироваться с врачом и убедиться в отсутствии противопоказаний.
- Исходное положение (И. п.) – стоя, руки свободно вдоль туловища. Втянуть глубоко живот. Медленно отпустить, считая до 10.
- И. п. – сидя на стуле или лежа. Поднять одну ногу, согнуть в колене. Оттянуть бедро как можно дальше. Удержать в такой позиции не менее 5 секунд. Медленно опустить ногу.
- И. п. – лежа на спине. Ноги согнуть в коленях. Сымитировать езду на велосипеде. Повторить не менее 30 оборотов.
- И. п. – лежа на спине. Приподнять ноги, согнуть в коленях. Развести ноги, удержать в таком положении 5-10 секунд. Медленно отпустить ноги.
- И. п. – стоя, руки вдоль туловища. Вдохнуть воздух, втянуть живот. Выдохнуть, живот отпустить.
У многих пожилых людей запор связан с подавлением позывов на опорожнение кишечника. Причиной становится страх боли, возникающей на фоне геморроя и иных патологических состояний. В этой ситуации важно выработать привычку опорожнять кишечник регулярно. Восстановление рефлекса на дефекацию позволяет обойтись без лекарственной терапии.
-
Утром выпить натощак 1 стакан прохладной простой (можно с медом, сахаром, лимоном) или минеральной воды.
- Позавтракать. Завтрак должен состоять из списка разрешенных продуктов.
- Через 30 минут после завтрака пойти в туалет и попытаться опорожнить кишечник в течение 10 минут. Мышцы брюшного пресса должны участвовать в натуживании. Для этого нужно сесть на корточки или поставить ноги на скамейку, притянув их к животу. Можно наклониться вперед, сидя на унитазе.
- За 5 минут до дефекации полезен массаж живота. Можно выполнить одно из упражнений по нормализации работы кишечника: сжатие и расслабление анального сфинктера, втягивание заднего прохода и мышц живота на вдохе с быстрым выталкиванием вперед на выдохе.
В течение дня искусственно провоцировать дефекацию нельзя. Если добиться опорожнения кишечника не удается, нужно повторить процедуру на следующее утро. К предложенной схеме добавляется прием местных слабительных. Они не только разжижают каловые массы, но и раздражают прямую кишку, провоцируя выработку рефлекса.
При успешной дефекации на фоне слабительных средств терапию продолжают до 5 дней. Далее препарат отменяют и возвращаются к выработке рефлекса по предложенной схеме без медикаментов. Эффект у пожилых пациентов наблюдается спустя 8-10 дней в 85% случаев (по данным обзора РМЖ «Медицинское обозрение», 2015 год).
- нельзя игнорировать позывы на дефекацию в течение дня;
- не следует оставаться в туалете более 10 минут;
- нельзя слишком сильно натуживаться;
- важно посещать туалетную комнату в одно и то же время.
Критерием эффективности считается появление стула нормальной консистенции ежедневно или через день. Затруднений при дефекации быть не должно.
Лекарственные препараты назначаются в том случае, если иные методы не принесли желаемого эффекта. Прием медикаментов возможен только по назначению врача. Самолечение недопустимо и грозит развитием тяжелых осложнений.
Для лечения запоров у пожилых людей используются ректальные суппозитории. Свечи вводятся в прямую кишку. Они мягко воздействуют на кишечник, размягчают каловые массы и облегчают дефекацию. Чаще всего в терапии используются такие препараты:
- Дульколакс. Препарат на основе бикасодила. Обладает только местным действием, что уменьшает потери жидкости. Раздражает рецепторы толстого кишечника и усиливает перистальтику. Действует через 30 минут после введения.
- Глицелакс. Препарат на основе глицерина. Раздражает слизистую кишечника и запускает дефекацию. Не эффективен при наличии плотных каловых масс. Действует через 20-40 минут.
- Облепиховые свечи. Обладают слабым раздражающим действием на толстую кишку. Эффективны только при умеренном кратковременном запоре. Действуют через 30-40 минут.
- Ферролакс. Препарат на основе натрия бикарбоната и лактата железа. Относится к газообразующим средствам. Применяется при подавлении дефекации и для выработки условного рефлекса. Действует через 20-30 минут.
Микроклизма – еще один метод решения проблемы. Популярностью пользуются микролизмы «Микролакс». Препарат не обладает системным воздействием на организм. Действует только местно: разжижает каловые массы, усиливает перистальтику кишечника, облегчает дефекацию. Выпускается в тубах, вводится в прямую кишку. Эффект наступает через 5-15 минут. Может использоваться регулярно, поскольку не вызывает привыкания.
Осмотические слабительные замедляют всасывание воды и увеличивают объем содержимого кишечника. Не всасываются и не вызывают привыкания. Восстанавливают естественный рефлекс на опорожнение кишечника. Выделяют две группы препаратов:
-
На основе лактулозы (Дюфалак, Нормазе). В толстом кишечнике лактулоза превращается в уксусную и молочную кислоту и снижает pH. Является пребиотиком – стимулирует рост полезных лакто- и бифидобактерий. Начальная дозировка – 30-45 мл до 4 раз в день. После нормализации стула переходят на поддерживающую дозировку. Во время терапии нет необходимости дополнительно принимать воду.
- На основе макрогола (Форлакс). Принимается с большим количеством воды и во время приема пищи. Дозировка рассчитывается индивидуально.
Секреторные слабительные действуют на эпителий и нервно-мышечный аппарат кишечника. Стимулируют выделение воды в просвет кишечника и блокируют ее всасывание. Могут стать причиной обезвоживания. Необходим дополнительный прием жидкости. Примеры препаратов:
- На основе бикасодила (Дульколакс, Бикасодил). Выпускаются в драже и в виде суспензии. Эффект при приеме внутрь наступает через 5-10 минут.
- На основе сенны (Сенаде, Агиолакс). Назначаются внутрь после еды. В легких случаях достаточно 2 приема в сутки. При упорных запорах применяются через каждые 6 часов. В пожилом возрасте назначаются с осторожностью – возможно развитие дистрофии кишечника.
Балластные слабительные работают как пищевые волокна. Они увеличивают объем каловых масс, усиливают перистальтику и нормализуют транзит в кишечнике. Представители этой группы:
- Мукофальк. Препарат на основе подорожника. Кроме основного действия, является пребиотиком. Стимулирует развитие лакто- и бифидобактерий и восстанавливает микрофлору кишечника.
- Метилцеллюлоза. Не всасывается, не вызывает привыкания. По механизму действия препарат схож с Мукофальком.
В лечении запора важно не только устранить симптомы, но и убрать причину такого состояния. Только так можно добиться стойкого результата и предупредить рецидив.
источник
Запор – это ситуация, при которой у человека в течение более чем 24 часов отсутствует стул, или дефекация происходит, но после нее остаётся чувство неполного опорожнения кишечника.
У здорового человека частота опорожнения кишечника зависит от питания, привычек и образа жизни. Люди, которые страдают запорами, часто жалуются на хроническую усталость, неприятный привкус во рту, чувство тошноты, снижение аппетита. У больных запором живот вздут, нездоровый желтовато-коричневый оттенок кожи, может наблюдаться небольшая анемия и дефицит витаминов по причине невсасывания полезных веществ из-за частого применения слабительных.
Запорами (констипацией) страдает до 20% населения планеты, преимущественно жители развитых стран. Проблема дизритмий кишечника актуальна для всех возрастных групп. Наиболее часто запоры развиваются у людей 25-40 лет, а дальше проблема только усугубляется. В фертильном возрасте констипации более характерны для женщин. В период мужского и женского климакса статистические различия минимальны. Запоры у людей в пожилом возрасте встречаются примерно в 5 раз чаще, чем у молодых. Эти наблюдения признаются большинством исследователей, занимающихся проблемами возрастной гастроэнтерологии.
В клинической медицине различают органические и функциональные запоры:
1. Органические запоры. Обусловлены либо морфологическими и анатомическими изменениями в кишечнике (чаще всего, диагностируются еще в детстве), либо патологическими и ятрогенными причинами (вероятность развития одинакова в молодом и зрелом возрасте).
Органические запоры являются результатом:
Врожденных аномалий (долихоколон, долихосигма, колоноптоз);
Осложнений после оперативного вмешательства на кишечнике;
Воспалительных (спаечных) процессов в кишках или сальнике;
Инвагинаций (вхождений кишки в кишку), ущемления сальника, заворота кишок, непроходимости кишечника;
Новообразований в кишечнике или прилегающих органах, давящих на кишечник.
2. Функциональные запоры. Связаны с расстройством психоэмоциональной сферы человека, моторной, секреторной, экскреторной и всасывающей функций слизистой оболочки толстого отдела кишечника. Морфологические изменения кишечника при этом не выражены. Функциональные запоры входят в группу патологий, объединенных в синдром раздраженного кишечника (СРК). Синдром – это объединение симптомов с единым патогенезом и разной этиологией (причиной). Болезнь, как нозологическую единицу, всегда объединяет общая этиология и патогенез.
Органические запоры, особенно связанные с хирургическими патологиями, обычно проявляются в острой форме и бывают обусловлены врожденными особенностями строения кишечника. В отдельных случаях приходится прибегать к оперативному устранению дефектов. Если органические запоры развиваются вследствие инвагинаций, рубцов, заворота кишок, закупорки просвета кишечника или сдавливания его инородным телом, клиническая картина развиваются стремительно, и для спасения пациента требуется немедленное врачебное вмешательство. Клинические проявления острого запора достаточно яркие и относительно легко определяются инструментальными методами.
Функциональные расстройства имеют более многообразную этиологию и патогенез, при этом запоры часто принимают хроническую форму и не всегда легко поддаются устранению. Большинство людей, страдающих функциональными дизритмиями кишечника, не признают себя больными.
Клиницисты выделяют две категории лиц с СРК:
«Не пациенты», имеют симптомы констипации, но к врачу по разным причинам не обращаются. Патология не оказывает заметного влияния на их образ жизни;
Пациенты, испытывают чувство дискомфорта, обращаются к врачу. Патология в разной степени влияет на качество их жизни.
Функциональные расстройства желудочно-кишечного тракта выявляются на основании характерных симптомов (методом исключения) с использованием всего спектра диагностических приемов. В отдельных случаях устранить симптоматику хронических запоров трудно.
Для диагностики функциональных запоров используют следующий набор симптомов:
Диагностические Римские критерии третьей версии. Ранее существовали первая и вторая версии. Такое название обусловлено том, что первая версия принята в Риме по инициативе Международной рабочей группы изучения функциональной патологии желудочно-кишечного тракта;
Бристольская шкала формы кала, тип 1 и 2. Разработана исследователями из Бристольского университета. Кал первого типа – в виде твердых орешков. Кал второго типа – в виде спаянных комков. Кал третьего и четвертого типа – норма, кал пятого и шестого типа – понос. Кал седьмого типа – водянистый, возможный признак секреторной или инвазивной или осмотической диареи.
В клинической практике диагностические критерии, как правило, дополняются методами лабораторной, инструментальной и функциональной диагностики.
Нормальная дефекация – показатель здоровья человека. В разных источниках указаны примерные физиологические нормы частоты дефекации, объема каловых масс, образуемых за сутки, формы и консистенции кала.
Правильная работа ЖКТ характеризуется следующими признаками:
Опорожнение кишечника у здорового человека происходит с частотой от трех раз в сутки до трех раз в неделю;
Вес каловых масс составляет от 100 до 200 граммов в сутки, минимальная норма – 40 граммов;
Форма кала – в виде цилиндра (колбасовидная);
Нарушения дефекации в некоторых случаях являются вариантом нормы и носят случайный характер. Между тем, констипации – это почти всегда признак желудочно-кишечных патологий, проявляющихся запорами и другими признаками.
При клинической диагностике СРК запору соответствуют следующие типы дефекации:
Объем кала менее 40 грамм;
Акт сопровождается сильным натуживанием и заканчивается выделением небольших плотных кусочков кала круглой формы;
В отдельных случаях дефекация возможна только методом принудительного опорожнения прямой кишки.
Субъективные критерии запора у пациентов с синдромом функциональной констипации:
Чувство неполного опорожнения кишечника после дефекации;
Ощущение закупорки (наличия пробки) в прямой кишке.
Запор не всегда носит истинный характер, он может быть временным и кратковременным.
Случайное происхождение дизритмий кишечника исключается:
Выявлением двух и более вышеперечисленных клинических признаков запора и субъективных ощущений у пациентов;
Длительностью симптомов констипации. Общепринято считать запоры истинными, если они продолжаются двенадцать недель в течение шести месяцев, предшествующих дате обращения к доктору (в указанное время возможны краткие периоды ремиссии).
Исходя из степени влияния запоров на качество жизни и здоровье человека, их делят на три типа:
Компенсированный. Запор не оказывает заметного влияния на гомеостаз организма. Многие исследователи считают эту стадию верхней границей физиологической нормы;
Субкомпенсированный. Пограничное состояние между нормой и патологией. Граница с компенсированной стадией запора условна. Низкая или средняя опасность для организма;
Декомпенсированный. Патологический запор, часто связанный с заболеванием. Оказывает патофизиологическое влияние на организм, в отдельных случаях вызывает морфологические изменения во внутренних органах. Средняя или высокая опасность для организма.
Большинство лиц, страдающих этой стадией запора, не обращаются к докторам. Лечатся средствами народной медицины или лекарственными препаратами безрецептурного отпуска, профилактику проводят, экспериментируя с диетами. Стадия наиболее характерна для лиц от 25 до 45 лет, страдающих функциональными запорами. У детей компенсированный запор чаще имеет органическое происхождение, а именно – является следствием необычного удлинения некоторых отделов кишечника. Патологические изменения в организме, связанные с запором, при этом не выражены. Страдает, в первую очередь, качество жизни.
Стадия компенсированного запора характеризуется следующими диагностическими признаками:
При опросе у пациентов выявляют неврозы, стрессы, психические и эмоциональные расстройства, а также своеобразные условия жизни, когда человек длительное время вынужден сдерживать позывы к дефекации;
При углубленных функциональных и лабораторных исследованиях желудочно-кишечного тракта возможно выявление признаков нарушения всасывающей функции кишечника, в отдельных случаях регистрируются начальные стадии дисфункции внутренних органов, связанных с ЖКТ.
Клинически стадия компенсированного запора проявляется следующими симптомами:
Отсутствие дефекации два-три дня, редко дольше;
Боль и вздутие живота, интенсивность напрямую зависит от длительности запора;
Позывы к дефекации длительны, акт обычно всегда заканчиваются успехом;
Форма кала по Бристольской шкале соответствует второму, реже первому типу.
Для лечения компенсированного запора целесообразно обратиться к клиническому диетологу или гастроэнтерологу с целью коррекции пищевого поведения и подбора оптимального слабительного средства. В этот период важно нормализовать психоэмоциональную сферу жизни. По показаниям рекомендовано обращение к неврологу или психологу.
Часто это продолжение негативного сценария компенсированного запора. Иногда развивается как самостоятельная патология или симптом иного заболевания. Функциональные субкомпенсированные запоры диагностируется в старшей возрастной группе (50-60 лет), возможны возрастные колебания (в раннем возрасте при органических запорах). Клинически субкомпенсированный запор диагностируется методом исключения. Дифференциальная диагностика проводится с помощью инструментальных и лабораторных исследований и функциональных проб. Углубленное обследование, безусловно, показано, если запор ранее не наблюдался в анамнезе больного.
Патологические изменения выражены умеренно:
При опросе пациентов на фоне неврозов, стрессов и тому подобного выявляют патологии внутренних органов и систем (повреждение печени, желчного пузыря, геморрой, трещины заднего прохода);
При углубленных исследованиях ЖКТ обнаруживают признаки нарушения моторной, секреторной и экскреторной функций, иногда – симптомы повреждений внутренних органов и систем.
Клинически стадия субкомпенсированного запора проявляется следующими признаками:
Отсутствие дефекации три-семь дней подряд и более;
Боли в животе (необходимо дифференцировать боли в желудке, кишечнике, прямой кишке и анусе);
Позывы к дефекации длительные, акт сильно затруднен, иногда необходима помощь для опорожнения кишечника;
Форма кала по Бристольской шкале соответствует первому или второму типу.
Для коррекции субкомпенсированной констипации необходимо регулярное углубленное обследование, в том числе, колоноскопия (эндоскопический осмотр дистальных отделов кишечника).
Сопровождается патологическими изменениями в организме. Диагностируется обычно в возрасте 50-60 лет (возможны возрастные отклонения). Может быть продолжением субкомпенсированной стадии или выступать симптомокомплексом основного заболевания. Наиболее тревожный признак – стремительное развитие запора на фоне предшествующей нормотонии кишечника и отсутствия СРК в анамнезе. Целесообразна госпитализация (по показаниям) и углубленное обследование. После устранения причин запора нужно продолжать обследования на регулярной основе с периодичностью, рекомендованной доктором.
Патологические изменения выражены умеренно или ярко:
При опросе выявляют ранее перенесенное заболевание ЖКТ или хроническое заболевание внутренних органов. Особое внимание обращают на стремительность патогенеза;
При углубленных исследованиях ЖКТ регистрируют признаки повреждения внутренних органов и систем.
Клинически стадия декомпенсированного запора проявляется следующими признаками:
Боли и вздутие живота сопровождаются утратой кишечной перистальтики;
Позывы к дефекации отсутствуют, необходима помощь для опорожнения кишечника;
Форма кала по Бристольской шкале соответствует первому или второму типу (при клизмировании может быть иной формы).
Лечению декомпенсированной констипации предшествуют углубленные обследования ЖКТ и других систем организма.
Исходя из влияния запоров на гомеостаз, выделяют близкие и отдаленные последствия, снижающие качество жизни пациента:
Близкие последствия запоров – интоксикация организма каловыми массами, нарушение функций органов ЖКТ, дисбактериоз;
Отдаленные последствия запоров – геморрой, воспаление кишечника, кровоточивость при дефекации, непроходимость кишечника, инвагинация кишок, полипы и новообразования в прямой кишке.
Снижение качества жизни – каломазание, постоянные неприятные ощущения, недержание кала.
Органические изменения кишечника – не самые распространенные причины запоров у взрослых. Ранее вообще считалось, что органические изменения могут быть только врожденными и, соответственно, они должны вызывать запоры у детей. Однако медицинские исследования второй половины прошлого века в некоторой части опровергают это утверждение.
Причины органических запоров у взрослых – врожденные и приобретенные аномалии кишечника:
Долихоколон – ободочная кишка длиннее нормальных размеров, наблюдается изменение ганглиев мышечных стенок кишки. Вследствие этого удлиняется и замедляется пассаж каловых масс. Запоры в случае врожденного долихоколона без лечения продолжаются и в зрелом возрасте. У взрослых долихоколон – следствие злоупотреблений клизмами и слабительными препаратами, а также нарушений обменных процессов в стенках толстого отдела кишечника;
Мегаколон – расширение ободочной кишки. У взрослых причины те же. Приобретенным мегаколон считается, если отсутствуют врожденные изменения в стенках кишечника (структура, атрезия). Признаком приобретенной патологии являются запоры с этиологией мегаколона, проявившиеся во взрослом возрасте;
Долихосигма – удлинение сигмовидного отдела ободочной кишки. Удлинение и расширение – мегадолихосигма. В этом отделе происходит накопление каловых масс, переместившихся из тонкого отдела кишечника. Приобретенная долихосигма – следствие процессов брожения и гниения в кишечнике при малоподвижном образе жизни. Изменения размеров и морфологии этого отдела – частая причина врожденных запоров. Как следствие порочного круга патогенеза, долихосигма – причина приобретенных запоров;
Дополнительные петли сигмовидной кишки. Наблюдаются при аномальном увеличении длины сигмовидной кишки, обычно на две-три петли. Причины те же, что и при долихосигме. Наличие дополнительных петель сопровождается упорными запорами;
Колоноптоз – врожденная или приобретенная аномалия, следствие опущения ободочной кишки (слабость связочного аппарата брыжейки), у женщин развивается после родов. Характеризуется замедлением перистальтики кишечника и, как следствие, запором. Диагностируется ирригографией – рентгенологическим методом изучения кишки с помощью заполнение её контрастным веществом;
Трансверзоптоз – опущение в тазовую область поперечного отдела ободочной кишки. Нормальное положение – в проекции над пупком. Трансверзоптоз сопровождается болями, спайками, нарушением иннервации и, как следствие, запорами. Способствуют развитию этого заболевания лордоз, сколиоз и другие виды искривлений позвоночного столба;
Недостаточность илеоцекального клапана (баугиниевой заслонки). Илеоцекальный клапан – морфологическое образование на границе тонкого и толстого отделов кишечника, которое предотвращает заброс содержимого толстой кишки в тонкую. Различают врожденную и приобретенную аномалию. Клинически она проявляется многообразием симптомов, в частности, чередованием запоров и поносов;
Дивертикулез сигмовидной кишки. Дивертикул – это грыжеподобное выпячивание стенки кишки, результат дистрофических процессов в стенках толстого отдела кишечника на фоне высокого давления в кишке. Развивается обычно в возрасте старше 50 лет. Клинически проявляется склонностью к запорам, анальным кровотечениям, метеоризму (частому отхождению кишечных газов), чувством тянущей боли и тяжести в левом боку, которое исчезает после дефекации.
Причинами органических запоров у взрослых также могут быть спаечные воспалительные процессы, острая непроходимость кишечника (инвагинация, ущемление кишок, заворот, а также динамическая и компрессионная непроходимость, как следствие воздействия новообразований на стенку кишечника).
Функциональные нарушения кишечника – частые причины запоров у взрослых. Запоры функционального генеза являются разновидностью дискинезии толстого отдела кишечника. Дискинезии могут сопровождаться поносами и/или запорами.
Дискинезии с преобладанием в патогенезе запоров разделяют на:
Атонические – результат патологического расслабления гладкой мускулатуры кишечника;
Спастические – результат рефлекторного спазма анального сфинктера или другого отдела толстой кишки.
В клинической практике возникают трудности при дифференциации атонических и спастических запоров вследствие взаимного влияния факторов, обуславливающих их проявления.
Между тем, принято считать атоническими запоры у людей:
Ведущих малоподвижный образ жизни;
Находящихся в депрессивном состоянии при психических расстройствах и различных психосоматических заболеваниях;
Употребляющих в основном высококалорийную пищу, содержащую животный белок;
Регулярно подавляющих естественные позывы к дефекации.
Спастические запоры обычно развиваются у лиц, имеющих:
Проблемы в области анального сфинктера (трещины, геморрой) и дисфункции органов, вызывающих рефлекторный спазм отделов кишечника;
Признаки хронической интоксикации солями тяжелых металлов;
Эндокринные заболевания (аутоиммунные поражения щитовидной железы, сахарный диабет);
Хронические болезни в анамнезе и периоды длительного лечения препаратами, нарушающими функцию кишечника, в том числе, антибиотиками.
Применение антибиотиков, безусловно, приводит к нарушению функций кишечника. В некоторых случаях последствием антибиотикотерапии являются запоры. Патогенез до конца не изучен, вероятно, происходит нарушение основных функций толстого отдела кишечника.
Основные физиологические функции толстого кишечника:
Образование каловых масс перед калоизвержением, участие в акте дефекации;
Реабсорбция электролитов (воды) – эта функция кишечника уникальна, всасывание воды происходит только в толстом отделе;
Формирование эндоэкологического биоценоза сапрофитной микрофлоры кишечника, выполняющей функции усиления физиологической активности кишечника, синтез гормонов, обеззараживание метаболитов и активация иммунной системы.
Следовательно, длительный приём антибиотиков (от 30 дней) сопровождаемый дискинезиями в виде запора, вероятно обусловлен:
Дисбактериозом, из-за которого ослабляется физиологическая активность кишечника (сокращение в виде ритмической сегментации, маятникообразных, перистальтических и антиперистальтических движений);
Усилением реабсорбции воды, в результате чего формируется обезвоженный химус;
Замедленной перистальтикой толстой кишки, и, как следствие, задержкой содержимого толстого отдела кишечника.
Как происходит процесс нормального очищения кишечника? Дефекация необходима для того, чтобы завершить процесс пищеварения и избавить организм от переработанных продуктов.
Когда прямая кишка наполняется каловыми массами, она естественным образом растягивается. В мозг поступают сигналы от чувствительных клеток кишечника. Чем старше человек, тем ниже чувствительность этих рецепторов. Поэтому для начала процесса дефекации людям в возрасте требуется большее растяжение кишечника. Нижняя часть прямой кишки обладает наибольшей чувствительностью, что объясняет усиление позывов в вертикальном положении. Именно по этой же причине от запоров страдают практически все лежачие больные.
Следующим этапом акта дефекации является начало непроизвольных сокращений мышц прямой и сигмовидной кишки, благодаря чему каловые массы продвигаются к анальному отверстию. Повлиять на силу сокращения мышц кишечника человек не может, если для этого он не принимает какие-либо препараты.
Зато человек может усилием воли контролировать расслабление и напряжение круговых мышц анального отверстия. Благодаря этому можно сдерживать акт дефекации до того времени, пока не наступит подходящий момент. Однако, бесконечный или очень длительный контроль все-таки невозможен.
Когда человек решил, что пора освободить кишечник от каловых масс, происходит расслабление лоно-прямокишечной мышцы, тазовое дно опускается и аноректальный угол расширяется. Если мышцы ануса в данный момент времени не напряжены, то происходит опорожнение кишечника.
Оптимальным положением тела для полного опорожнения кишечника является такая поза, когда человек сидит на корточках. В народе такое положение тела называют «позой орла». Хотя унитаз – это некий элемент комфорта, он способствует тому, что у людей возникают хронические запоры. Ведь на унитазе невозможно сесть в «правильною» позу, при которой будет достигнута оптимальная деятельность всех тазовых мышц. Между тем, очень часто бывает достаточно лишь сменить позу и запоры самостоятельно пройдут.
Отношение к акту дефекации в некоторых странах мира. Большинство народов мира не относятся к процессу опорожнения кишечника, как к чему-то неэстетичному или неприличному. Например, в Африке не только каждый ребенок, но и каждый взрослый может опорожнить кишечник там, где его застигла нужда. В Индии продолжают продавать такие унитазы, на которых можно занять так называемую «позу орла» и максимально качественно опорожнить кишечник.
Роль вегетативной нервной системы в опорожнении кишечника. Вегетативная нервная система принимает непосредственное участие в акте дефекации. Так, симпатический отдел способствует тому, что у человека возникает аппетит, а также оказывает влияние на задержку стула. Что касается парасимпатического отдела вегетативной нервной системы, то она, напротив, стимулирует процессы опорожнения кишечника и угнетает аппетит.
Эти два отдела вегетативной нервной системы находятся в постоянном противоборстве. Однако, такая оппозиция не вредит организму человека, а напротив, оказывает положительное влияние на акт дефекации. Симпатическая система защищает и мобилизирует организм, быстро реагируя на любые изменения. Парасимпатическая система работает медленнее, она отвечает за увлажнение всех слизистых оболочек в организме, в том числе за увлажнение кишечника. Благодаря ее работе запускаются такие механизмы, как рвота и диарея, а также дефекация.
Основным нейромедиатором, который регулирует работу парасимпатической системы является ацетилхолин. Это возможно благодаря его воздействию на мускариновые и на никотиновые холинергические рецепторы. За работу симпатической нервной системы отвечает такой нейромедиаторный пептид, как холецистокинин.
Если происходит сбой в работе этих сложных систем, страдает процесс нормального опорожнения кишечника. Особенно остро это замечают курящие люди, которые без сигареты не в состоянии совершить акт дефекации. Это объясняется тем, что никотин оказывает сильное стимулирующее воздействие на парасимпатическую нервную систему и является своеобразным «слабительным средством».
Естественная активация парасимпатической системы происходит в утренние часы (в промежутке от 5 до 7 часов). Если не препятствовать этому процессу, то опорожнение кишечника должно происходить именно в это время. Если утром акт дефекации отсутствует – это свидетельствует о сбое биологических ритмов.
Очень хорошо изучены и освещены биоритмы человека китайской медициной. Максимальное время активности энергии Инь приходится именно на утренние часы. Очень плохо, если человек сдерживает естественные позывы к опорожнению кишечника. Особенно это опасно для женщин. В то же время принудительно совершать акт дефекации не менее вредно.
Желчный пузырь анатомически и физиологически близок к печени. Оперативное удаление желчного пузыря сопровождается развитием постхолецистэктомического синдрома (ПХЭС). При неосложненном течении послеоперационного процесса функция желчного пузыря компенсируется желчными протоками печени, и через некоторое время состояние больного нормализуется.
ПХЭС клинически выглядит как временное или постоянное (при осложненном течении послеоперационного заживления) нарушение:
Секреции желчи, изменение её физико-химического и биологического состава;
Тонуса сфинктера общего желчного протока (сфинктера Одди);
Выброса желчи в двенадцатиперстную кишку, сопровождаемое стазом или остановкой движения желчи, воспалением, рефлюксом или обратным импульсивным течением желчи, расстройством функции двенадцатиперстной кишки с симптомами СРК (запором или диареей).
Причины запоров при дисфункции желчного пузыря сосредоточены в тонком отделе кишечника и двенадцатиперстной кишке. Патология проявляется снижением тонуса кишечника, нарушением перистальтической активности и, как следствие, непроходимостью кишечника.
Ведущие клинические признаки закупорки двенадцатиперстной кишки – рвота непереваренной пищей через некоторое время после её приема и отсутствие дефекации. ПХЭС диагностируется инструментальными методами.
Операции на кишечнике многообразны, однако принцип оперативной техники един – оперативное разъединение тканей кишки и различные варианты соединения.
Основные типы операций на кишечнике:
Подшивание случайной (травматической) раны кишки;
Разъединение тканей стенки кишки, проведение оперативных манипуляций, зашивание стенок;
Выполнение анастомоза – наложение искусственного свища для соединения разных частей кишечника;
Резекция (частичное удаление) отдела кишки и последующее соединение концов для сохранения непрерывности кишечника.
Практически всегда манипуляции на открытом кишечнике относят к операциям с высоким риском заражения хирургической раны патогенной и условно патогенной микрофлорой. Результат инфицирования – экссудативные воспалительные реакции, образование спаек, развитие перитонита и других грозных осложнений.
Послеоперационные запоры могут сопровождаться:
Кишечными кровотечениями (скрытая кровь при операциях на тонком кишечнике и кровь в кале, видимая невооруженным глазом при кровотечениях, чаще всего, в прямой кишке или анусе).
Симптомы запоров, сформулированные Международной рабочей группой изучения функциональной патологии желудочно-кишечного тракта в Риме и Бристольской группой исследователей, приняты повсеместно и признаны стандартным набором. Между тем, физиологические и патофизиологические процессы, происходящие в организме, не всегда встраиваются в единый набор признаков. Сходный патогенез может быть вызван разными причинами и наоборот, разные причины заболевания могут сопровождаться одинаковыми признаками.
Рассмотрим более подробно симптомы, которые в некоторых случаях сопровождают констипации.
При запорах кровотечение из анального отверстия диагностируется в виде:
Кала с прожилками алого цвета или льющейся из анального отверстия крови алого цвета;
Ректальных выделений или кала дегтеобразного цвета;
Иногда скрытая кровь в кале не видна, и определяется только лабораторными исследованиями.
При кровотечениях в нижнем отделе толстого кишечника кровь обычно алая. Особенно это характерно для обильных кровотечений, когда кровь не успевает подвергнуться действию среды кишечника. Такая картина наблюдается при нижних кишечных кровотечениях, вызванных различными причинами (трещина прямой кишки, геморрой, травмы ануса, дивертикулез (выпячивание) стенки толстого отдела кишки, повреждение капилляров стенок ануса твердым сухим каловым комом).
При кровотечениях в верхнем и среднем отделах ЖКТ кровь либо темно-коричневая (из тонкого отдела кишечника), либо дегтеобразная (из желудка).
Обильные анальные кровотечения могут быть:
Самостоятельной причиной запоров;
Признаком серьезного заболевания ЖКТ.
Заболевания и патологии, которые могут сопровождаться запорами с кровью:
Новообразования на стенках кишечника;
Воспаление прямой кишки (парапроктит);
Кишечные инфекции (запор и понос);
Дивертикулез толстой кишки;
Опасность для здоровья представляют обильные анальные кровотечения с прогрессирующим ухудшением самочувствия пациента, сопровождаемые болями.
Боль – это частый симптом, сопровождаемый запоры различного происхождения. Различают несколько вариантов проявления болевой реакции при запорах.
Боль, сопровождающая акт дефекации при:
прохождении калового кома через анальный сфинктер,
сразу после опорожнения кишечника.
Боль в области живота между позывами к дефекации, может быть разлитой (распространяется на проекцию всех областей брюшной стенки) и локальной:
под углом правой лопатки – боль в сигмовидной кишке;
правое подреберье и область поясницы – боль в двенадцатиперстной кишке;
область пупка – боль в поперечной ободочной кишке в нормальной проекции;
правая часть брюшной стенки – боль в восходящей части ободочной кишки;
левая часть брюшной стенки – боль в нисходящей части ободочной кишки.
Ориентация на топографические проекции весьма условна, в некоторых случаях источник боли может быть в указанной проекции, однако причина совсем в другом органе.
Боль при запорах, не связанная с затруднением эвакуации каловых масс из кишечника, сопровождает следующие заболевания:
Тошнота – это неприятное ощущение, которое предшествует рвоте. Тошнота часто сопровождает запоры и другие заболевания ЖКТ, в тоже время, она может быть признаком патологии, никак не связанной с пищеварением. Тошнота является одним из симптомов интоксикации, заболеваний выделительной системы, неврозов и т. д.
Выделяют пять факторов, которые провоцируют тошноту и рвоту при запоре:
Механическое препятствие к прохождению кала;
Скопление кала в кишечнике и интоксикация;
Паралич перистальтики кишечника при завороте кишок или сальника;
Замедленная перистальтика кишечника на фоне дисбактериоза;
Нарушение акта дефекации, как следствие сочетания натуживания с каловой интоксикацией.
Нарушения температурного режима (гипертермия – повышенная, и гипотермия – пониженная температура тела) для запоров не характерны. Сопровождение запоров изменением температуры – грозный сигнал о включении в патогенез дополнительных факторов.
Возможные причины отклонений от нормальной температуры тела при запоре:
Повышение температуры при запоре – признак вовлечения в патогенез воспалительных реакций (стадия альтеративного и экссудативного воспаления);
Понижение температуры при запоре – предвестник коллапса (шока).
Длительно не проходящий запор (хронический запор) относится к группе функциональных нарушений. Для дифференциальной диагностики хронической формы запора от острой используются традиционные способы обследования .
Физикальные методы – первоначально изучается соответствие фактических симптомов Римским критериям III. Сведения, получаемые при опросе больного, дополняются внешним осмотром с использованием перкуссии и пальпации живота.
Перкуссия (постукивание) – метод определения характера звука, издаваемого брюшной стенкой в ответ на удар перкуссионным молоточком или пальцем:
Тимпанический (барабанный) звук свидетельствует о скоплении газов (жидкостей) в кишечнике;
Тупой звук свидетельствует о переполнении брюшной полости плотным содержимым.
Пальпация (ощупывание) – метод, который используется для определения болезненности брюшной стенки и степени увеличения внутренних органов. Ректальной пальпацией определяют состояние и наполнение ампулообразного расширения прямой кишки. Переполненное содержимым расширение – свидетельство хронического течения запора.
Лабораторные методы исследования крови, мочи и кала используют для тонкой дифференциальной диагностики хронического запора, они включают в себя:
Определение общего билирубина (ОБ);
Анализ щелочной фосфатазы (ЩФ);
Анализ аспартатаминотрансферазы (АСТ);
Анализ аланинаминотрансферазы (АЛТ);
Анализ гамма-глутамилтранспептидазы (ГГТП);
Правильная интерпретация лабораторных исследований даёт ценную информацию для исключения серьезных патологий ЖКТ.
Инструментальные методы дифференциальной диагностики хронических запоров включают в себя:
Колоноскопию. Для осмотра толстого отдела кишки используют эндоскопический зонд (колоноскоп). Метод даёт ценную информацию о состоянии слизистой оболочки прямой кишки и наличии новообразований на ее поверхности;
Аноректальную манометрию. Используют для определения тонуса и сократительной способности прямой кишки и ануса;
Электрогастроэнтерографию. Применяют для оценки моторной функции кишечника;
Рентгеновские исследования (ирригоскопию). При дифференциальной диагностике запоров используют сульфат бария – рентгенконтрастное вещество.
Основные направления лечебно-профилактических мероприятий при запорах:
Устранение негативных факторов, изменение образа жизни, восстановление естественного рефлекса дефекации;
Организация регулярной умеренной физической нагрузки;
Коррекция пищевого поведения (включение в рацион клетчатки);
Лекарственная терапия слабительными препаратами;
Физиотерапевтические средства (массаж кишечника, электростимуляция).
Первые три пункта лечебной стратегии зависят от пациента. При организации комфортных условий проживания большую роль может сыграть ближайшее окружение больного, посвященное в проблему. При организации физических нагрузок рекомендовано обращать внимание на индивидуальные особенности организма. Показаны регулярные прогулки на свежем воздухе. При достаточном уровне физической подготовки можно заниматься бегом и плаванием. Велосипедные прогулки противопоказаны.
Что касается диеты при запорах, то продуктами, разрешенными для употребления в период обострения заболевания, являются чернослив, курага, фруктовые нектары (желательно приготовленные из фруктов, распространенных в местности проживания пациента), кисломолочные продукты, минеральные воды, растительное и сливочное масло, запаренные пшеничные и ржаные отруби. В стационаре обычно используется специальная диета № 3 по Певзнеру.
Важными факторами регуляции стула являются:
Соблюдение режима питания (трапезы в установленное время);
Употребление жидкостей в достаточном количестве (до 2 литров в сутки);
Самомассаж живота (круговые движения ладонями по часовой стрелке);
Формирование правильного рефлекса дефекации (посещение туалета в одно и то же время после завтрака, дефекация в комфортных условиях без спешки в удобной позе).
Есть также много особых продуктов, благодаря которым можно нормализовать стул — что помогает при запорах?
Несмотря на широкий выбор слабительных препаратов безрецептурного отпуска, следует помнить о необходимости их правильного подбора и использования строго по показаниям, и только на первом этапе терапии.
Слабительные препараты по механизму фармакологического действия делятся на четыре группы:
Препараты, оказывающие слабительный эффект путем раздражения рецепторов толстого кишечника. Терапевтическое действие начинается через 6 часов, прием вызывает однократную дефекацию;
Препараты, обладающие способностью удерживать воду в кишечнике и размягчать содержимое толстой кишки;
Препараты, способствующие увеличению содержимого кишечника, помогают вызвать дефекацию при недостаточном объеме фекального кома;
Масла (к примеру, тыквенное масло), оказывают смазывающее действие и облегчают прохождение кала.
Пробиотики. К ним относятся: Энтерол, Экспортал, Аципол, Линекс, Бифидумбактерин.
Физиотерапевтические средства при запорах у взрослых применяют по назначению врача:
Электростимуляция кишечника – эффективный метод, принцип заключается в замене естественного нервного импульса, вызывающего перистальтику, электрическим сигналом с определенным ритмом повтора. Процедура позволяет усилить кровоснабжение и улучшить моторную функцию кишечника;
Массаж при запорах. Имеет ограничения так же, как электростимуляция. К проведению массажа допускаются лица, прошедшие специальное обучение;
МОК – мониторинговая очистка кишечника. Процедура контролируемого удаления каловых камней из просвета толстой кишки. Не оказывает влияния на полезную флору кишечника. Иногда сочетается с курсовым приемом бифидобактерий. Показана при некоторых формах запора.
Для профилактики запоров питайтесь регулярно и разнообразно, употребляйте в пищу как можно больше продуктов, богатых клетчаткой, опорожняйте кишечник регулярно по желанию. Старайтесь не принимать слабительное слишком часто, так как происходит привыкание, кишечник теряет способность к естественной дефекации, и в самых тяжелых случаях это оборачивается тем, что человек уже не может самостоятельно, без слабительного, опорожнить кишечник.
Автор статьи: Волков Дмитрий Сергеевич | к. м. н. врач-хирург, флеболог
Образование: Московский государственный медико-стоматологический университет (1996 г.). В 2003 году получил диплом учебно-научного медицинского центра управления делами президента Российской Федерации.
Эффективное лечение гипертонии без лекарств!
источник




 Снижение тонуса мышц пищеварительного тракта. Это состояние связано с замедлением обмена веществ и малоподвижным образом жизни. С возрастом также меняется выработка ферментов, развивается склероз соединительной ткани и уменьшается число нейронов в сплетениях кишечника. Все это способствует замедлению перистальтики пищеварительного тракта и появлению запора.
Снижение тонуса мышц пищеварительного тракта. Это состояние связано с замедлением обмена веществ и малоподвижным образом жизни. С возрастом также меняется выработка ферментов, развивается склероз соединительной ткани и уменьшается число нейронов в сплетениях кишечника. Все это способствует замедлению перистальтики пищеварительного тракта и появлению запора. Частое дробное питание. Рекомендуется есть в интервале с 8 утра до 8 вечера каждые 2,5-3 часа. Объем блюд пропорционально уменьшается. Последний прием пищи должен быть за 2-3 часа до сна.
Частое дробное питание. Рекомендуется есть в интервале с 8 утра до 8 вечера каждые 2,5-3 часа. Объем блюд пропорционально уменьшается. Последний прием пищи должен быть за 2-3 часа до сна. некрепкий черный и зеленый чай;
некрепкий черный и зеленый чай; Ежедневные пешие прогулки. Гулять лучше всего после еды и перед сном.
Ежедневные пешие прогулки. Гулять лучше всего после еды и перед сном.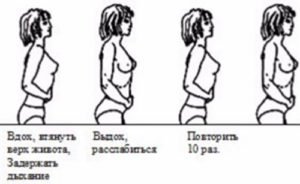



 Утром выпить натощак 1 стакан прохладной простой (можно с медом, сахаром, лимоном) или минеральной воды.
Утром выпить натощак 1 стакан прохладной простой (можно с медом, сахаром, лимоном) или минеральной воды.

 На основе лактулозы (Дюфалак, Нормазе). В толстом кишечнике лактулоза превращается в уксусную и молочную кислоту и снижает pH. Является пребиотиком – стимулирует рост полезных лакто- и бифидобактерий. Начальная дозировка – 30-45 мл до 4 раз в день. После нормализации стула переходят на поддерживающую дозировку. Во время терапии нет необходимости дополнительно принимать воду.
На основе лактулозы (Дюфалак, Нормазе). В толстом кишечнике лактулоза превращается в уксусную и молочную кислоту и снижает pH. Является пребиотиком – стимулирует рост полезных лакто- и бифидобактерий. Начальная дозировка – 30-45 мл до 4 раз в день. После нормализации стула переходят на поддерживающую дозировку. Во время терапии нет необходимости дополнительно принимать воду.