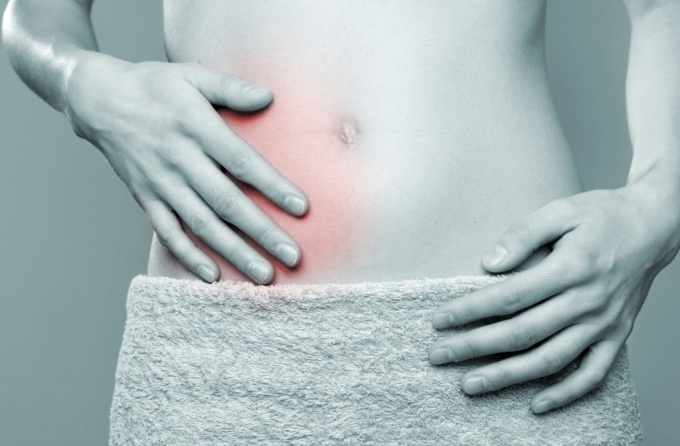
Чтобы помощь была адекватной, надо знать основные причины возникновения этих болезней, клиническую картину, симптомы, при которых больного нужно как можно быстрее госпитализировать в ближайшую больницу для интенсивного оказания медицинской помощи.
Для того чтобы лучше понять разницу между этими распространенными патологиями пищеварительной системы человека сначала нужно разобраться в их этиологии. Пищевое отравление возникает, когда патогенные микроорганизмы и их токсины поступают вместе с продуктами питания в просвет кишечника. Там они проникают в стенку органа, где провоцируют развитие локального воспаления.
Микроорганизмы способны активно размножаться, что увеличивает продукцию токсинов. Они поступают в системный кровоток, чем и обусловливают развитие типичной клинической картины. В последующем больной теряет огромное количество жидкости, что приводит к развитию грозного осложнения – дегидратации. Степень её тяжести прямо зависит от выраженности рвоты и диарею у пациента.
При аппендиците наблюдается активация бактерий, которые в небольшом количестве находятся в каждого человека. Это происходит как следствие обтурации (закупорки), повышения давления внутри полости кишечника, нарушения кровоснабжения, моторики органа или сопутствующей эндокринной патологии. Воспалительный процесс, который быстро развивается, приводит к инфильтрации и отеку червеобразного отростка.
В дальнейшем, в половине случаев развивается гнойная деструкция, и его содержание вместе с бактериями попадает в брюшную полость, провоцируя её воспаления – перитонит. Именно поздняя диагностика, несвоевременное начало хирургического лечения и приводят к развитию этого опасного для жизни человека состояния.
Знаете ли вы, о чем говорит горечь во рту после пищевого отравления? Основные причины появления горечи.
При пищевом отравлении существует комплекс классических симптомов, которые наблюдаются в подавляющем большинстве случаев и доминируют в клинической картине заболевания:
- тошнота;
- многократная рвота;
- неоднократные эпизоды диареи (см. Понос при отравлении);
- повышение температуры.
Следует обратить внимание, что можно установить, расспросив у больного, после употребления какого продукта ему стало плохо. Нередко есть несколько потерпевших, которые вместе обедали. Также настораживает прием алкоголя, консервов или продуктов, которые хранились в ненадлежащих условиях.
При отравлении меняются характеристики стула. Он теряет свою обычную форму, стает редким, бесцветным (или зеленым при сальмонеллезе). Рвотные массы содержат частицы еды. Болевой синдром если и присутствует, то локализируется, либо над желудком, либо в районе пупка и имеет преимущественно спазматический характер (см. Боли в животе при отравлении).
Если пробовать пальпировать переднюю стенку живота, то можно обнаружить, что он остается мягким, берет участие в дыхательных движениях и напряжения мышц отсутствует. Температура, несмотря на выраженное общее недомогание, редко превышает 38,0 °С.
На первый план выходят симптомы дегидратации. Это состояния проявляется сухостью и снижением эластичности кожи и слизистых оболочек, постоянной жаждой у пациента в промежутках между тошнотой и рвотой. Такие больные жалуются на головокружение (см. Головокружение при отравлении), сильную общую усталость. Показатель артериального давления у них снижается, а частоты сердечных сокращений – увеличивается. Также для них нет особенного положения в кровати, обычно они просто лежат на спине или предпочитают сидеть.
Для аппендицита характерно острое начало. Если первые признаки появились днем, то больной может конкретно назвать время, когда они начали его беспокоить. На передний план практически всегда выходит болевой синдром. Пациенты чувствуют тупую боль, которая возникает в правой подвздошной области. Она со временем способна или нарастать, или оставаться на одном уровне интенсивности. При развитии перитонита болезненность распространяется на всю переднюю стенку живота.

Важно! При подозрении на острый аппендицит или отравления обязательно обратитесь к врачу.
При пальпации можно обнаружить болезненность в правой подвздошной области. Если развивается перитонит, то возникает напряжение мышц передней стенки живота. Довольно часто больной занимает в кровати положение, которое уменьшает его страдание. Он лежит на правом боку, с подогнутыми ногами. Эта поза уменьшает напряжение внутренних органов брюшной полости, что автоматически снижает интенсивность болевого синдрома.
Острый аппендицит очень редко проходит сам по себе. Как правило, это заболевание имеет нарастающее течение и больному постепенно становится со временем хуже. Но симптомы интоксикации часто появляются на поздней стадии болезни. Симптоматика дегидратации для этой нозологии нехарактерна.
Независимо от общего состояния, все больные с подозрением на острый аппендицит должны быть немедленно направлены в стационар. Это положение внесено в национальный протокол лечения этой болезни. В условиях больницы пациента должен осмотреть хирург и назначить ему дополнительные методы визуализации червеобразного отростка, после чего поставить окончательный диагноз. В случае подтверждения аппендицита больной направляется на оперативное вмешательство по удалению воспаленного отростка.
При пищевом отравлении нужно доставить пациента в стационар при наличии в него следующих симптомов:
- непрерывной рвоты;
- более 10 эпизодов рвоты в сутки;
- наличии в рвотных массах крови;
- нарушении сознания (ступор, сопор, кома);
- лихорадки выше 39,0 °С, которая не поддается терапии;
- одышке;
- острой боль в животе;
- снижении эластичности сухих кожных покровов;
- появлении на коже элементов сыпи.
Что делать, если после отравления тошнит несколько дней? Медикаментозное лечение, народные методы от тошноты.
Узнайте как лечить запор после отравления. Диета и медикаментозные препараты.
Иногда даже специалисту трудно с уверенностью сказать, аппендицит или отравление у пациента. Но в подавляющем большинстве случаев это сделать очень просто. Помните, что при аппендиците доминирует болевой синдром различной интенсивности в правой подвздошной области, а при отравлении – рвота, диарея и дегидратация организма. Больше узнать о том, как отличить отравление от аппендицита, вы сможете из видео.
источник
Понос при аппендиците — это признак нарушения всасывания жидкости в полости кишечника из-за хронических воспалительных реакций. Диарея при воспалении аппедикулярного отростка слепой кишки встречается гораздо реже, чем задержка стула и другие нарушения.
Первичные признаки воспаления аппендикулярного отростка:
- боль;
- повышенная температура;
- лейкоцитоз;
- позывы к испражнениям;
- понос;
- рвота без облегчения.
Важно своевременно обратиться в лечебное учреждение для диагностики и лечения аппендицита. Часто пациент принимает симптомы за пищевое отравления, обострение болезней органов ЖКТ или симптомы, вызванные стрессовыми факторами, и не обращается к медицине. Это увеличивает риск осложнений заболевания и угрозу летального исхода.
Предвестник аппендицита — понос до 2-3 раз, который сопровождается усилением болевых ощущений, напряжением мускулатуры живота. Единичные явления разжижения стула не воспринимают как диагностический показатель.
Симптом развивается чаще у детей, чем у взрослых, что связано с анатомическими особенностями строения организма. При атипичном расположении аппендикулярного отростка – между петлями тонкого кишечника — понос в 90% случаев будет сопровождать развитие аппендицита.
Лечение аппендицита исключительно хирургическое – в условиях стационара хирург проводит оперативное вмешательство. В ходе операции проводится полное удаление аппендикса из абдоминальной полости.
Жидкий стул после удаления аппендицита возникает часто. Причины поноса после аппендэктомии:
- нарушение диеты после операции или неправильно подобранная схема питания;
- замедленное восстановление кишечника после хирургического вмешательства, что связано с регенераторными способностями организма;
- постоянный понос на протяжении длительного времени может быть вызван медикаментозным воздействием — после операции назначают антибактериальную терапию, это способствует нарушению микрофлоры, повышает риск возникновения симптома, особенно в детском возрасте.
Если понос после аппендицита продолжается более трех суток на фоне гипертермии, в испражнениях кровь – это показание к экстренной госпитализации. Врач проводит дополнительную диагностику, определяет возможные осложнения.
В норме диарея после аппендицита на протяжении короткого времени от проведения аппендэктомии не является грозным признаком нарушений, а лишь свидетельствует о процессе восстановления нормального пищеварения и проходимости кишечника.
Клиническая картина, которая при сопутствующем поносе при аппендиците опасна для здоровья:
- Рвота – многократные и единичные эпизоды могут вести к обезвоживанию, нарушению электролитного баланса, усугублению интоксикации.
- Понос и температура после удаления аппендицита указывают на массивный процесс воспаления, особенно если температура долго держится и плохо сбивается противовоспалительными, жаропонижающими препаратами: возможна сопутствуящая патология и риск разрыва аппендикса.
- Боль в животе, особенно разлитого характера — признак острой фазы воспалительного процесса. Локализированная в правой подвздошной области боль с иррадиацией над пупком, особенно при наличии специфических симптомов раздражения брюшины и усилении болезненности при физической нагрузке, помогает вовремя заподозрить аппендицит, устранить патологию до развития осложнений. Внезапное исчезновение боли свидетельствует о разрыве отростка и прорыве его содержимого в брюшную полость с развитием перитонита, что увеличивает риск летального исхода.
- Важно состояние языка пациента: в острой стадии язык обильно обложен белесым налетом, отмечается сухость слизистой оболочки рта.
Первичные симптомы аппендицита и клиническая картина в постоперационном периоде могут сопровождаться поносом в связи с нестабильной кишечника, его воспалением. Важно вовремя диагностировать заболевание, направить человека на лечение во избежание опасных осложнений.
При возникновении поноса после аппендэктомии нужно обратиться к лечащему врачу для подбора диетического стола и медикаментозной коррекции расстройств желудочно-кишечного тракта.
Правильный рацион при поносе включает ограничение некоторых продуктов и приоритет легкоусвояемых блюд, чтобы обеспечить максимально щадящий режим работы ЖКТ пациента после аппендицита.
| Запрещенные продукты | Рекомендации по питанию |
| Молочные продукты, особенно цельное молоко и жирные сорта кисломолочной продукции – сливки, сметана. | Блюда в запеченном виде и на пару, желательно в перетертом виде для исключения травматизации слизистой ЖКТ. |
| Алкогольные напитки, газированная вода. | Вода без газа, узвар при удалении аппендицита. |
| Жирные сорта мяса и птицы, рыбы. | В небольшом количестве белая нежирная рыба, мясо кролика, индейка. |
| Употребление продуктов, вызывающих брожение – капуста, бобовые, редис, дрожжевая выпечка, горох. | Крупы помогают избавиться от поноса – рис, овсяная, гречневая каша. |
| Специи, соусы, кетчупы. | Тушеные овощи, запеченные яблоки. |
После устранения аппендицита хирургическим путем строго запрещается есть первые 12 часов после операции. Первый прием пищи — маленькими порциями, важно следить за ощущениями во время еды, при возникновении боли или любой атипичной симптоматики нужно сообщить врачу.
Народные методы лечения поноса при аппендиците применяют только после предварительного согласования с лечащим врачом: высок риск спровоцировать осложнения заболевания, негативные последствия.
Среди рецептов народной медицины от поноса эффективны травяные настои:
- Зверобой сушенный — 1 ст. л. — заливают стаканом кипятка — 250-270 мл. Настаивают 45-60 минут. Принимают внутрь по 80-100 мл трижды в сутки. Курс лечения — до 5-7 дней.
- Отвар коры дуба обладает вяжущим действием, готовят с расчета 5 столовых ложек сухого вещества на 100 мл кипяченой воды. Варят на слабом огне и настаивают до 30 минут. Принимают по 45 мл трижды в день. Продолжительность терапии — до 7-10 дней.
В случае поноса при аппендиците у ребенка используют рисовый отвар: воду после варки риса сливают в эмалированную емкость, дают больному пить по 100 мл три раза в сутки. Курс лечения — не больше 5-9 дней непрерывного приема отвара.
Медикаменты для купирования поноса при аппендиците применяют только по назначению врача, самопроизвольный прием опасен, может спровоцировать нарушения в организме, интоксикацию, прорыв аппендикса в брюшную полость со смертельным исходом.
Для устранения поноса и поддержания работы внутренних органов применяют:
- Препараты для регидратации, восстановления водно-электролитного баланса: Регидрон, Хумана-Электролит, Оралит, Трисоль.
- Сорбирующие препараты от поноса. Помогают вывести токсины, устранить нарушения всасывания жидкости в полости кишечника, сформировать каловые массы: активированный уголь, Белый уголь, Атоксил, Энтросгель, Лактофильтрум, Смекта.
- Противорвотные, помогают справиться с тошнотой и рвотой, остановить обезвоживание организма после аппендицита: Онандосетрон, Осетрон, Церукал.
- Спазмолитические лекарства — снимают спазмы брюшной мускулатуры, но не устраняет причину патологии, прием до обследования у врача нежелателен: действие медикамента может маскировать симптомы и повысить риск более поздней постановки правильного диагноза. К лекарствам относят: Но-шпа, Дротаверин.
- Ферментативные таблетки и капсулы для улучшения процесса переваривания и устранения поноса. В основном назначают после аппендицита для налаживания процессов восстановления ЖКТ и помощи в переваривании пищи: Панкреатин, Креон, Панзинорм.
- Противодиарейние медикаменты устраняют избыточную секрецию жидкости: Лоперамид, Имодиум.
Схему терапии поноса медикаментозными средствами определяет врач исходя из возраста, массы пациента, тяжести постоперационного периода.
источник
Основным симптомом аппендицита является боль, носящая разнообразный характер. Она может возникать внезапно, наблюдаться в области пупка, пояснице, в правой нижней половине живота и эпигастральной области. Боль в большинстве случаев появляется острая, реже тянущая и схваткообразная. Усиливается она при кашле и при напряжении передней брюшной стенки во время ходьбы и подъемов. Возникают неприятные ощущения преимущественно утром и ближе к вечеру.
Отсутствие аппетита, жидкий стул, тошнота, рвота – все это относится к самым распространенным причинам возникновения аппендицита. Нередко они могут сопровождаться болезненным и частым мочеиспусканием. Это возникает вследствие того, что заболевание прогрессирует. Воспаления начали переходить на мочевой пузырь и мочеточник.
Для того, чтобы снизить болевые ощущения можно принять спазмолитический препарат. Однако нельзя выпивать более 2-х таблеток. Допустимо только однократное употребление. Нельзя для снижения боли делать холодные компрессы на живот и использовать грелки. Все это приведет только к усилению воспаления.
Нарастание слабости и недомогания – это также симптомы аппендицита. Их отмечают больные, когда в червеобразном отростке наблюдаются сильные воспалительные процессы. Наряду с такими симптомами может присутствовать высокая температура с ознобом. Как правило, сбить ее обычными медикаментами не удается.
Неправильная походка тоже является симптомом аппендицита. Больные при ходьбе сгибаются в правую сторону, а рукой придерживают живот, тем самым предохраняя его от сотрясений и уменьшая боль. При глубоком вдохе они отмечают резкие боли в надлобковой области, которые носят кратковременный характер.
Изменение цвета кожных покров – это еще один основной симптом аппендицита. Наряду с этим у больного может отмечаться слабый пульс и низкие показатели артериального давления. При нажатии на живот пальцем возникает локализованная болезненность, а мышцы сильно напрягаются.
Обнаружив у себя один или несколько симптомов аппендицита, как можно скорее обратитесь к врачу. Необходимо пройти тщательное обследование для того чтобы подтвердить наличие такого заболевания. На основе его результатов будет ясно, требуется ли оперативное вмешательство, либо причина кроется не в наличии аппендицита, а в чем-то другом.
Аппендикс играет весомую роль в иммунообразовании, но не выполняет жизненно важной функции. В большинстве случаев аппендицит возникает после придавления грыжи, сопровождаясь сильной болью в брюшной полости. После этого заболевшему обязательно требуется медицинская помощь в виде хирургического вмешательства. А если судить по возрастным категориям, то люди от 9 и до 35 лет чаще всего болеют данным недугом.
У большинства заболевших аппендицит не проходит бесследно, они чувствуют тошноту, боли в животе, а именно в нижней части правого бока. Боли могут быть не только в боку, но и возле пупка, после чего возникает рвота.
После истечения определенного времени, боли в животе могут прекращаться на некоторое время. Если доктор диагностировал заболевание, то при нажатии на больное место, боль может исчезать или немного повышаться, а после отпускания руки живот сильно начинает болеть, повышается температура до 39 градусов.
Если аппендицит возникает у детей на первом году жизни, то боль может быть не только конкретно в правом боку, а разливаться по всему животу. А если аппендицитом заболел пожилой человек или беременная женщина, то боль будет намного меньше, а при хирургическом вмешательстве не столь ощутима.
Причины аппендицита могут быть совершенно разными, но всё приводит к закупорке просвета на аппендиксе. Этому могут посодействовать различные мелкие предметы, которые попадают в организм, каловые массы, опухоли, паразиты и так далее.
Если просвет в аппендиците будет закупорен, то сильное скопление слизи будет мешать его работе, что приведет к воспалению слизистой оболочки.
При данной болезни нужно сразу обращаться к врачу, потому что разрыв аппендикса, если его вовремя не оперировать, приведет к серьёзным последствиям и иным болезням. Например:перитонит.
Симптомы и признаки аппендицита у взрослых заметно отличаются от детских. В основном взрослые люди сначала жалуются на болевые ощущения в левой стороне тела (в области подвздошной кости), а затем справа к низу живота. Врачи не советуют ориентироваться только на этот признак, поскольку у всех людей воспаление аппендикса проявляется по-разному.
К примеру, одни люди могут испытывать первоначальную боль в области пупка, а другие – в любой другой области тела. Это объясняется индивидуальным расположением червеобразного отростка слепой кишки: у каждого человека он формируется с небольшими смещениями в ту или иную сторону.
Одним из постоянных признаков воспаленного аппендикса являются болезненные ощущения, усиливающиеся при кашле или смене положения тела. В основном человек с приступом аппендицита вынужден принимать определенное положение своего тела – позу эмбриона (с подогнутыми под живот ногами).
Боль заставляет брюшную стенку постоянно напрягаться. Нажатие на нее также вызывает определенные болевые ощущения. Из-за широкого спектра распространения боли пациенты зачастую не могут точно указать, где у них болит. Нередко приступ аппендицита сопровождается тошнотой, рвотой и запорами. Температура тела при этом достигает 38оС.
Аппендицит можно диагностировать самостоятельно. Для этого на низ живота справа нужно довольно сильно и резко надавить пальцами, а затем резко отпустить. При надавливании боль не ощущается, она наступает сразу после него.
Особенность проявления аппендицита у детей заключается в наиболее быстром нарастании у них воспалительных процессов, нежели у взрослых. Симптоматика воспаления червеобразного придатка слепой кишки у детей выражена более ярко, но поставить точный диагноз врачам бывает очень трудно, поскольку зачастую ребенок не может точно сказать, где у него именно болит.
Пик детского аппендицита чаще всего выпадает на период с 2-х до 4-х лет и с 7-ми до 9-ти лет. В разном детском возрасте признаки и симптоматика аппендицита имеют свои особенности. Например, дети до 5 лет не могут определить точное месторасположение боли, вместо этого они сворачиваются в позу эмбриона и начинают громко плакать, еще больше провоцируя болевые ощущения.
Дети не дают взрослым дотронуться до своих животов, что свидетельствует о локализации боли именно в этом месте. Кроме того, ребенок испытывает неимоверную жажду, постоянно прося воды. Температура тела при этом повышается, начинается приступ лихорадки. Врачей в этом случае следует вызывать как можно скорее.
Воспаленный аппендикс опасен своей молниеносной динамикой! Поэтому при появлении первых признаков и симптомов, а также при малейшем подозрении на аппендицит нужно скорее вызывать врачей. Это касается как детей, так и взрослых.
Дети подросткового возраста испытывают те же признаки и симптомы аппендицита, что и взрослые люди, но в большинстве случаев боли возникают не в области живота, а в прямой кишке, со стороны спины или позвоночника и в боку. Девочки-подростки нередко путают боль, вызванную приступом аппендицита, с нарушениями в женском здоровье (менструальная боль).
источник
Многих людей интересует, бывает ли понос при аппендиците. Воспаление аппендикса требует срочного хирургического вмешательства, другие варианты при этом не рассматриваются. Распознать симптомы вовремя важно для спасения жизни, симптомы аппендицита требуется знать каждому. Боль при аппендиците локализуется в правой части живота, может быть в околопупковой области, на уровне лобка, особенно в запущенных случаях. Боль – не единственный признак, возникающий при аппендиците. Воспаление может сопровождаться однократной рвотой, жидкий стул – редкая реакция у взрослых, некоторый процент таких случаев есть.
Симптомы рекомендуется знать заранее, аппендицит – серьёзное заболевание, чреватое смертельным исходом у детей, не каждый взрослый способен пережить воспаление. Хроническое течение – редкость, аппендицит может начинаться как несерьёзный недуг, его сопровождает рвота, боль в животе. Однако при неоказании медицинской помощи гнойное содержимое отростка изливается в брюшную полость, вызывая перитонит, воспаление брюшной полости, смерть пациента.
Рассматривая ситуацию до операции, необходимо отметить, что аппендицит в развитии проходит пять стадий. Болезнь может являться как аппендицит:
- Катаральный;
- Поверхностный, затем флегмонозный;
- Флегмонозно-язвенный, затем гангренозный.
На первом этапе симптомов нет, первые часы болезнь затрагивает только слизистую, не вызывая серьёзных эффектов.
Боль в животе возникает на второй стадии, острый симптом отмечается у всех пациентов, возникают локальные внутренние кровотечения. Третья флегмонозная стадия создаёт серьёзные риски для здоровья, жизни, затрагивает все слои кишечника. Возникает диарея, рвота, тошнота. Далее на кишечнике появляются язвы, организм теряет способность противостоять болезни. До гангренозной стадии обычно не доходит, в современном мире люди успевают получить помощь до её наступления. Стадия характерна разрывом некротических тканей, изливанием гнойного содержимого в полость живота. При изливании гноя наружу предоставление помощи человеку проблематично, не все хирурги успешно справляются с задачей.
Главный признак аппендицита – боль. Ноющие тупые ощущения преследуют постоянно, боль не отступает. При любом движении от чихания до бега боль усиливается. Изначально она ощущается повсеместно, затем локализуется в районе отростка, остаётся там.
Температура сопровождает воспалительный процесс, не поднимаясь высоко. При аппендиците показатель не превышает 37,5-38,5 градусов. Температура может не подниматься. При разрыве аппендикса возрастает резко до критических отметок.
Симптом аппендицита – сухость во рту, белый налёт на языке. Симптом – однократная рвота, может быть понос, но чаще возникает запор.
На первых стадиях заболевания понос возникает редко, обычно симптом проявляет себя в остром течении болезни при локализации воспалительного процесса в области слепой кишки. При воспалении орган не может выполнять ряд своих функций, плохо справляется со всасыванием жидкости. На фоне невозможности всасывания возникает понос, значительная часть жидкости, естественным образом поступившей в организм, выводится с калом.
До операции характерен запор, после удаления воспалённого органа диарея становится распространённым недугом. Понос после удаления аппендицита возникает часто, врачи дают специальные рекомендации, исключающие данную проблему, им необходимо следовать.
От диареи после операции спасает антибактериальная терапия, которую часто проводят по назначению. Важна специальная диета, назначаемая врачом – нагрузка с организма снимается, ЖКТ не перегружается, восстановление идёт быстрее. При назначении антибиотиков предлагаются препараты, восстанавливающие микрофлору кишечника. Поносы могут следовать после приёма антибиотиков, для противодействия назначаются специальные препараты с лакто-, бифидобактериями.
Поносы происходят по независимым от операции причинам. Отравление пищевыми продуктами, гельминты, аллергия, стресс, болезни желудка – могут привести к диарее. Целесообразно проявить внимание к самочувствию, выявить причины кишечного нарушения. Врачебное вмешательство позволит найти причину болезни, устранить расстройство.
Чтобы исключить риск диареи после операции, следует внимательно отнестись к рекомендациям врача. Важно придерживаться предписанного рациона, в основе которого будут бульоны, каша. Рекомендуется пюре, кефир, нежирное мясо. Необходимо пить много воды, пользу приносят тушёные продукты в рационе.
Нормы гигиены важны, их целесообразно соблюдать. Мытьё рук и чистая посуда – это минимум, защищающий от множества рисков. Соблюдать необходимо до, после операции. При возникновении симптома следует немедленно обратиться к врачу. Любые нарушения работы желудочно-кишечного тракта после операции становятся поводом для обращения к врачу.
Операция – стресс, после которого организму необходимо научиться работать по-новому, восстановиться. Осложнения, трудности в лечении проявляют себя по-разному, иногда – дисбактериозом.
Стоит знать, что первые три дня после операции диарея считается нормальным симптомом для взрослого человека, организм так реагирует на произошедшее. Проблема связывается с операцией, с полученными антибиотиками. После удаления отростка кишечник ослаблен, возникает риск поражения вирусами, понос становится свидетельством их активности. Вызвать диарею может наркоз, проблемы ферментации, аппендикулярный инфильтрат, попавший в кишечник. Это нормальное явление.
Обращение к врачу необходимо, когда понос длится более трёх дней с момента проведения операции.
Нужна диагностика и постановка точного диагноза, после чего – назначенный курс лечения, исчерпывающий проблему. Сопровождающийся кровью понос, диарея с повышением температуры, приступами слабости, другими эффектами – повод обратить внимание, немедленно вызвать врача.
Понос после аппендицита у ребёнка – тревожный признак, помощь врача также востребована. Сильный понос стимулирует обезвоживание, актуально соблюдать питьевой режим, предоставлять организму необходимую влагу.
Диарея при аппендиците – редкое явление, характерное для серьёзного этапа течения заболевания, подчеркивающее востребованность операции в срочном порядке. В послеоперационном течении симптом является нормой для первых трёх дней, дальнейшее проявление сигнализирует об опасности, требует принятия соответствующих мер, обращения к медикам.
На фоне выраженных, опасных симптомов подчеркивается целесообразность обращения к врачу – ситуация опасная, с необходимостью экстренного лечения, с риском летального исхода.
источник
Профессиональные навыки: Гидроколонотерапия, лечение заболеваний желудочно-кишечного тракта
Воспалительный процесс, протекающий в червеобразном отростке — придатке слепой кишки (аппендиксе), имеет множество характерных признаков. Именно они позволяют своевременно выявить опасную патологию и приступить к лечению. В первую очередь человека беспокоит острая боль в околопупковой зоне живота справа, увеличение температуры тела, тошнота и головокружение. Понос при аппендиците – частое явление. Иногда он возникает после хирургического вмешательства и расценивается как послеоперационное осложнение.
Аппендицит может развиться в любом возрасте, и в большинстве случаев требует хирургического вмешательства. Истинной причины его появления специалистам установить не удалось.
Протекает недуг поэтапно, проходя через такие стадии:
- Катаральная. Патологический процесс затрагивает слизистую оболочку придатка. Развивается бессимптомно.
- Поверхностная. Характеризуюется появлением сильной боли в кишечнике. При этом слизистая оболочка отростка повреждается, начинаются внутренние кровотечения.
- Флегмонозная. На этой стадии затрагиваются все слои слизистой оболочки аппендикса. На этом этапе развития аппендицита появляется сильная тошнота, рвота и понос.
- Флегмонозно-язвенная. Выражается в поражении всех слоев аппендикса и изъязвлении слизистой. Увеличивается риск его разрыва, иммунная система угнетается и уже не может противостоять заболеванию.
- Апостематозная. Образуются абсцессы и некроз тканей.
- Гангренозная. Заканчивается окончательным некрозом (отмиранием) стенок отростка, разрывом его стенок, выходом гноя наружу и перитонитом. Даже опытный хирург в этом случае не всегда способен остановить патологию и спасти пациента от смерти.
Прежде чем выяснять, может ли быть понос либо запор при аппендиците, необходимо уточнить, какие основные признаки недуга еще бывают. Человеку нужно обратить внимание на:
- Боль – первый и ощутимый симптом аппендицита. Тупая, ноющая, постоянная, различной интенсивности, она доставляет дискомфорт и поражает правую подвздошную зону. При физических нагрузках, кашле, чихании ее острота увеличивается. Постепенно болевой синдром смещается к области аппендикса. Если болезненность внезапно прекратилась, высока вероятность того, что отросток уже разорвался. Это чревато смертельным исходом.
- Увеличенная температура тела (37-38⁰C). В некоторых случаях болезнь протекает без гипертермии.
- Появление белесого налета на языке, сухость в ротовой полости, жажда.
При аппендиците диарея случается как правило в начальной стадии заболевания. По мере развития воспаления пациенты чаще жалуются на запор, тошноту, эпизоды рвоты, утрату аппетита.
В основном понос при развитии аппендицита наблюдают у детей, не достигших трехлетнего возраста. У взрослых жидкий стул проявляется реже. Основными его причинами служат:
- Воспаление, затрагивающее слизистую кишечника.
- Повышенная температура.
- Интоксикация.
Пищеварительное расстройство возникает из-за ухудшенного всасывания питательных веществ. Аппендикс воспаляется, и каловые испражнения выходят наружу неоформленными.
Важно! На вопрос, бывает ли понос у человека при аппендиците, специалисты дают утвердительный ответ. Но считать его типичным признаком данного заболевания нельзя.
Достаточно часто у больных наблюдают жидкий стул после удаления аппендикса, в периоде реабилитации, когда операция уже проведена. Связывают его с:
- Вынужденной щадящей диетой, пищу при которой нужно употреблять в жидком, желеобразном виде.
- Аллергией на применяемые лекарственные средства.
- Нарушением микрофлоры кишечной среды – дисбактериозом.
- Интенсивной терапией с использованием противомикробных препаратов.
- Паразитарными инвазиями.
- Ослабленной иммунной системой.
Каловые массы приобретают жидкую консистенцию под воздействием антибактериальных препаратов, необходимых для успешного послеоперационного восстановления. В это время в стуле обнаруживаются элементы непереваренной пищи.
На фоне перенесенного стресса, недавней операции и пережитого воспаления обостряются хронические болезни, поражающие пищеварительную систему. Именно из-за них у пациентов бывает понос после перенесенного аппендицита. Чтобы прояснить ситуацию и выяснить причину недомогания, необходимо сдать анализы, сделать УЗИ органов брюшной полости, пройти эндоскопию.
Важно! При обнаружении кровянистых выделений в каловых массах нужно обращаться к врачу.
Жидкий стул в послеоперационном периоде не всегда носит характер осложнения. Чаще его связывают с очищением организма от токсичных частиц и шлаков. Лечение диарейного синдрома направлено на нормализацию кишечной среды.
- Лоперамид – симптоматический антидиарейный медпрепарат, применяемый при расстройстве пищеварения.
- Имодиум – аналог предыдущего лекарства. Используется при хроническом и остром диарейном синдроме.
- Регидрон – раствор, восстанавливающий водно-солевой баланс и предотвращающий развитие обезвоживания. Его принимают порционно в течение суток.
- Панкреатин – ферментное средство, поставляющее необходимые организму ферменты. Улучшает переваривание, нормализует метаболизм, способствует восстановлению после операции.
- Смекта – адсорбент, впитывающий в себя ядовитые вещества. Стабилизирует работу слизистой.
- Линекс, Бифиформ – пробиотики, содержащие полезные бактерии, восстанавливающие кишечный баланс.
У ребенка понос после аппендицита купируют энтеросорбентами и солевыми растворами. Дозировку, название лекарств и длительность лечения определяет врач в зависимости от возраста пациента, степени тяжести патологии, и других индивидуальных особенностей.
Прием травяных отваров, способных остановить диарею, необходимо согласовывать с врачом. При неправильном использовании они могут спровоцировать осложнения, запор, аллергию.
- Столовую ложку зверобоя настаивают в стакане кипятка 30 минут. Процеживают и принимают по 80 мл трижды/сутки. Средство снимает воспаление и обладает укрепляющим эффектом.
- В стакан кипятка добавляют две столовые ложки дубовой коры. Кипятят полчаса, процеживают и принимают по 75 г после еды трижды/сутки.
Основным осложнением учащенного жидкого стула является обезвоживание. Утрата жидкости понижает защитные функции организма, вызывает различные болезни и патологические состояния. Работа кровеносной системы нарушается, негативно влияя на все внутренние органы и системы.
- Темная моча.
- Рвотные позывы.
- Сниженная концентрация внимания.
- Вялость, бессилие.
Для лечения используют солевые растворы и увеличивают количество потребляемой жидкости. В профилактических целях придерживаются диетического питания.
Чтобы свести к минимуму развитие поноса у детей и взрослых после удаления аппендикса, необходимо выполнять все рекомендации врача-терапевта. В рационе пациента должны присутствовать:
- Нежирный куриный бульон.
- Отварной рис.
- Картофельное, овощное пюре.
- Вареное нежирное мясо.
- Нежирная, приготовленная на пару, рыба.
- Кисломолочные продукты с низким процентом жирности (например, кефир).
Важно поддерживать обильный питьевой режим, исключить употребление свежих овощей и фруктов, не есть острую и жирную пищу. Больному полагается отдыхать достаточное количество времени, избегать физических нагрузок. Первые 12 часов после операции принимать пищу запрещается. Уже через сутки можно вставать, есть бульон, пить несладкий чай.
источник
В течение жизни люди сталкиваются с разными заболеваниями. Расстройство кишечника может случиться из-за банального отравления, а может стать тревожным сигналом. Бывает ли понос при аппендиците? Как отличить симптомы аппендицита от обычной диареи? Насколько опасно такое состояние?
Хотя современная медицина шагнула далеко вперёд, даже в наше время ежегодно умирает множество людей из-за аппендицита. Сама операция по удалению слепой кишки несложна. Однако проблема в том, что люди не обращаются к специалистам своевременно, не умея распознать тревожные признаки заболевания.
Если аппендикс воспалился, без адекватного медицинского лечения облегчения не наступит. Поэтому бесполезно, и даже опасно в таком случае применять болеутоляющие или спазмолитические медицинские препараты.
Удаление аппендикулярного отростка проводится и у детей, и у взрослых. Невозможно предугадать, в какой момент жизни разовьётся это состояние. Если появились первые симптомы аппендицита, необходимо незамедлительно обратиться к врачу.
Если пациенту не оказать своевременную медицинскую помощь, может наступить смерть. Аппендэктомия – это операция по удалению воспалённого отростка кишечника. По мере развития процесса, он нагнетается и может произойти разрыв. В таком случае диагностируется гнойный перитонит, который как раз и представляет опасность для человека.
Своевременное оперативное вмешательство при аппендиците может спасти человеку жизнь. Но как обнаружить состояние в начальной стадии, когда жизни человека ещё ничего не угрожает?
Разовьётся ли понос после удаления аппендицита, зависит от человека и от того, насколько точно он будет следовать рекомендациям хирурга. Однако признаки развития этого состояния у большинства людей схожи.
Примечательно, что хотя удаление аппендикса выполняется у взрослых, с этим сталкиваются далеко не все. Медики не могут понять истинной причины, почему вдруг начинается это заболевание. На одном этапе истории врачи даже планировали удалять этот рудиментарный орган ещё у ребёнка до того, как он воспалится. Однако от этой идеи отказались, так как невозможно точно предугадать, как такая хирургия скажется на развитии человека.
Симптомы у женщин с воспалённым аппендиксом такие же, как и мужчин. Стоит отметить, что люди в старшем возрасте порой слабее чувствуют боль, из-за чего не всегда просто быстро диагностировать заболевание. Хроническая форма течения болезни встречается крайне редко. Чем дольше сохраняются симптомы аппендицита у взрослых и люди не обращаются в больницу, тем выше риск смертельного исхода.
Все этапы развития аппендицита можно разделить на следующие:
- катаральный;
- поверхностный;
- флегмозный;
- флегмозно-язвенный;
- гангренозный.
У взрослых симптомы аппендицита схожи. Катаральный аппендицит – начальный этап развития заболевания. Патологические процессы затрагивают только слизистую оболочку кишечника. Продолжительность этого этапа – несколько часов. Ощутимых симптомов обычно ещё нет.
При наступлении поверхностной стадии у взрослых людей ощущается сильная боль в кишечнике. В воспалённой слизистой оболочке появляются повреждения. Могут появляться незначительные внутренние кровотечения.
На этом этапе возрастает риск для жизни человека. Флегмозная стадия затрагивает все слои кишечной стенки аппендицита. У некоторых бывает понос, другие же страдают от сильной тошноты и рвоты.
При флегмозно-язвенном аппендиците на стенках кишечника образуются язвы. Она становится уязвимей. Риск разрыва повышается. Иммунная система человека становится неспособной противостоять заболеванию.
К счастью, гангренозная стадия развития аппендицита развивается крайне редко, так как медицинскую помощь оказывают раньше. На этом этапе ткани аппендикса подвергаются окончательному некрозу. В большинстве случаев происходит разрыв, а скопившийся гной выходит наружу в кишечную полость. Сейчас даже опытный хирург не всегда способен остановить процесс и спасти человеку жизнь.
Чтобы безотлагательно обратиться к врачу, важно суметь отличить признаки развития аппендицита. Стоит обратить внимание на:
- боль;
- температуру;
- состояние языка;
- диспепсические явления.
Боль – это первый признак того, что может быть аппендицит. Характер ощущений – тупой, ноющий, постоянный. Чаще локализация боли расположена немного выше пупка. Редко дискомфорт отдаёт в правую подвздошную область.
Болевые ощущения становятся сильнее при выполнении каких-либо активных занятий, например, при беге, чихании или кашле. Лишь через несколько часов после появления первых симптомов боли перемещаются непосредственно в зону отростка.
Если боли внезапно прекратились, высок риск, что аппендикс уже разорвался. Есть вероятность наступления смерти.
При аппендиците поднимается температура. Однако отметки, как правило, не критичны. Жар может достигать 37–38 градусов. В некоторых случаях заболевание протекает вообще без роста температуры.
Значительное повышение температуры до критических отметок предупреждает человека о близком разрыве аппендикса. Помочь может только вызов бригады скорой помощи и экстренная хирургическая операция.
О наличии воспалительного процесса в рудиментарном отделе кишечника свидетельствует состояние языка. Если он побелел или покрылся налётом, важно насторожиться. По мере прогрессирования болезни, во рту усиливается сухость.
Жидкий стул после аппендицита бывает часто, но в процессе развития воспалительного процесса обычно присутствуют другие явления. Люди, у которых начинается аппендицит, чаще отмечают запоры. Случаются приступы рвоты, но это однократное явление.
Чтобы оказать качественную своевременную помощь, необходимо быстрее обнаружить патологию. Диагностика может осложниться нестандартным расположением аппендикса. Из-за размещения этого отростка в области кишечных петель, пациентов порой по ошибке определяют в инфекционное отделение. Пока с помощью процедур уточняется диагноз, можно потерять драгоценное время, нужное для лечения.
Диарея после аппендицита развивается достаточно часто. Чтобы предотвратить такое состояние или снизить его интенсивность, после операции пациенту даются рекомендации, следуя которым восстановление происходит быстрее.
Пациентам назначается диета. Применяют антибактериальную терапию. Как хирургическое вмешательство, так и использование антибиотиков сказывается на состоянии микрофлоры кишечника. Из-за этого нарушаются процессы всасывания полезных веществ и пищеварения.
Нельзя исключать, что понос может начаться по причинам, не связанным с недавним хирургическим удалением аппендикса. Это бывает:
- пищевое отравление;
- дисбактериоз;
- заражение гельминтами;
- кишечные инфекции;
- аллергия на продукты;
- болезни желудка и двенадцатипёрстной кишки;
- эмоциональный стресс.
Чем бы ни были вызваны расстройства кишечника, важно оставаться внимательными к своему самочувствию, чтобы не пропустить серьёзных нарушений.
Что делать, чтобы свести к минимуму риск развития диареи после удаления аппендицита? Основу рациона должны составлять такие продукты:
- куриный бульон;
- проваренный рис;
- пюре;
- варёное нежирное мясо;
- кисломолочные продукты(кефир).
Положительный эффект на работу пищеварительной системы оказывают тушёные овощи и печёные фрукты. Важно пить воду.
Зная, как начинается аппендицит и какая помощь необходима пациенту, можно защитить своё здоровье и жизнь.
Информация на нашем сайте предоставлена квалифицированными врачами и носит исключительно ознакомительный характер. Не занимайтесь самолечением! Обязательно обратитесь к специалисту!
Гастроэнтеролог, эндоскопист. Доктор наук, высшая категория. Стаж работы 27 лет.
источник
Понос – проблема, знакомая каждому не понаслышке, и нередко на продолжительную диарею не обращают внимания, принимая простые препараты или народные средства для избавления от неприятного симптома. Не следует так небрежно относиться к появлению жидкого стула – чаще всего он свидетельствует о воспалительных процессах в организме или оповещает о тяжелом заболевании, которое требует медицинского вмешательства. Нередко тревожит понос при аппендиците, и нужно знать, какие дополнительные признаки свидетельствуют о болезни, ведь промедление может привести к летальным последствиям.
Воспалительный процесс на аппендиксе развивается в любом возрасте, но у маленьких детей и пожилых людей встречается он гораздо реже. Несмотря на стремительное развитие медицины, справляется с заболеванием только оперативное вмешательство – щадящего лечения не существует. Важно своевременно распознать признаки воспаления на аппендиксе и обратиться за медицинской помощью, не допуская проникновения гноя в брюшину.
Может ли быть понос при аппендиците и следует ли считать проблему со стулом верным признаком воспаления? Появление диареи бывает в одном случае – если аппендикс находится вблизи петлеобразных витков толстого кишечника, что случается редко. Воспалительный процесс распространяется на слепую кишку, что становится причиной разжижения каловых масс. Пища выделяется в наполовину переваренном виде, поскольку всасываемость жидкости ухудшается.
После оперативного вмешательства диарея появляется довольно часто. Причина в терапии антибактериальными препаратами, которые стимулируют жидкий стул. Реакция организма на интоксикацию тоже завершается продолжительной диареей. В период реабилитации важно подобрать правильное питание. Если рацион включает запрещенные продукты, вполне возможно, что появятся расстройства стула.
Если понос после аппендицита длится более трех дней, в каловых массах наблюдаются кровянистые сгустки, повышается температура, следует немедленно обратиться к доктору.
Ориентироваться только на диарею, чтобы определить воспалительный процесс на аппендиксе, не стоит. Есть общие признаки заболевания, которые несложно распознать самостоятельно:
- болезненные ощущения в нижней правой (редко, но случается, что боль появляется слева) части живота;
- приступы тошноты, переходящие в рвоту;
- повышение температуры тела на 1-3 градуса;
- сильная сухость в ротовой полости;
- толстый слой белого налета на языке.
Диарея появляется при хронической форме заболевания, тогда как при остром воспалении, которое длится всего два дня, понос просто не успевает проявиться. На диагностику жидкий стул никак не влияет.
К второстепенным признакам аппендицита относится не только диарея, но и запор, который появляется из-за воспалительного процесса в кишечнике. С высокой точностью диагностирует аппендицит врач, поэтому не следует медлить с обращением к доктору, если наблюдается сочетание нескольких тревожных сигналов организма.
Справиться с поносом необходимо еще до оперативного вмешательства и даже до диагностики, поскольку расстройства стула сильно затрудняет осмотр. Врачи предупреждают – при подозрении на аппендицит самостоятельно к лечению диареи приступать категорически запрещено. Даже безобидные составы причиняют вред организму. Только после обращения в стационар и предварительного осмотра доктор назначает препараты, которые облегчат состояние и избавят от неприятных признаков поноса.
Чаще всего против диареи, развивающейся на фоне аппендицита, рекомендуются такие препараты:
- Иммодиум, Лоперамид (противодиарейные лекарства);
- Панкреатин, Креон (благодаря высокому содержанию липазы препараты приводят в норму работу пищеварительных органов);
- Регидрон (нормализует уровень жидкости в организме, предотвращает обезвоживание, наступающее при сильном поносе);
- Линекс, Энерожермина (принимаются только в случае появления диареи после операции, пробиотики нейтрализуют отрицательное воздействие на кишечник антибактериальных препаратов);
- Смекта, Энтеросгель (способствуют выведению токсинов, избавляют от поноса, возникшего после оперативного вмешательства по удалению воспалившегося аппендикса);
- Нифуроксазид (принимается только в том случае, если возбудителем поноса является инфекция).
Назначать препараты может только врач, поскольку они отличаются воздействием и имеют ряд противопоказаний, к которым не следует небрежно относиться. Длительность лечения и дозировка, особенно если назначен курс применения антибактериальных препаратов, также рассчитывается специалистом.
Категорически не рекомендуется применять против поноса домашние средства, если есть подозрение на аппендицит! Даже щадящие безопасные составы на растительной основе могут спровоцировать быстрое распространение воспаления.
Повторная диагностика после проведения операции на аппендиксе необходима в случае, когда диарея длительное время не проходит и не теряет интенсивности, а в каловых массах присутствуют кровянистые вкрапления. Случается, что диарея сопровождается сильными болезненными ощущениями, рвотой, высокой температурой. Чаще всего наблюдаются такие симптомы у взрослых.
Проведенный анализ кала поможет определить наличие паразитов, инфекции, микробов, вирусов. При исследовании также выясняются аллергены, которые спровоцируют понос. Только после проведения лабораторных анализов врач определит, какое лечение лучше предпринять. Если особого повода для беспокойства нет, иногда просто достаточно подкорректировать ежедневный рацион, убрать из него продукты, вызывающие аллергию. При вирусах или бактериях назначаются соответствующие препараты. Только в крайних случаях рекомендуется госпитализация и продолжительное лечение под наблюдением врача.
Избежать поноса после удаления аппендицита несложно, если соблюдать простые правила и рекомендации. Первое, что нужно помнить – после операции запрещено принимать какую-либо пищу или питье в продолжение 10–12 часов. Незначительная часть кишечника при удалении аппендикса была повреждена, поэтому нужно позволить ему частично восстановиться.
Первые дни после оперативного вмешательства употреблять нужно только пищу, которая легко переваривается и усваивается организмом. В меню должны присутствовать:
- пюре из картофеля;
- каша из злаков (рекомендуется использовать для ее приготовления бурый нешлифованный рис, который сгущает каловые массы и предотвращает развитие поноса);
- бульоны на основе нежирного мяса;
- тушеные овощи;
- кефир с минимальным процентом жирности;
- компоты на основе фруктов, ягод;
- отварное диетическое мясо (обязательно измельчать перед едой);
- бананы;
- запеченные яблоки.
Запрещено употреблять свежие фрукты или ягоды, зелень – они провоцируют расстройство стула. Они обязательно должны проходить термическую обработку. Отказаться от сахара, соли, специй. В приготовлении пищи следить за тем, чтобы блюда не состояли из овощей, провоцирующих повышенное газообразование (бобовые, фасоль, капуста, горох).
Обязательное условие – употребление большого количества теплой прокипяченной воды. Можно дополнить ее жидким чаем или растительными отварами, но только с разрешения врача или изучив противопоказания – не все травяные напитки благотворно влияют на организм, обессиленный оперативным вмешательством.
Принимать пищу небольшими порциями, не превышающими 150–200 гр. В день питаться 5–7 раз, каждый раз запивая еду обильным питьем (компотом из высушенных яблок или плодов шиповника). Следить за тем, чтобы блюда были теплыми (45–50 градусов).
Понос редко появляется без причин, обычно нарушения стула происходят из-за проблем с пищеварительным трактом. Не следует небрежно относиться к этому симптому, оповещающему о серьезных заболеваниях, одно из которых – аппендицит. Только тщательный медицинский осмотр и точная диагностика определят, что именно спровоцировало диарею и какое лечение будет наиболее эффективным.
источник
Воспаление червеобразного отростка слепой кишки называют аппендицит. Заболевание отличается разнообразием и сложностью симптомов. Текст содержит информацию о том, что нужно знать об аппендиците, как самостоятельно определить признаки аппендицита, на какие симптомы обращает внимание врач при дифференциальной диагностике заболевания. Показаны особенности симптомов аппендикса у мужчин, детей, женщин, в том числе беременных.
Аппендицит человека – распространенный диагноз хирургических патологий. Воспаление червеобразного отростка чаще диагностируют у женщин в возрасте от 20 до 40 лет. Заболеваемость мужчин, того же возраста, в два раза ниже. В возрасте от 12 до 20 лет чаще болеют мальчики и юноши.
Основной метод лечения острой формы заболевания – хирургическое удаление червеобразного отростка (аппендэктомия).
Ежегодно в стране делается более миллиона подобных хирургических операций. Осложнения на этапах лечения выявляют примерно у 5% прооперированных лиц молодого возраста и 30% пожилых пациентов. Основная причина осложнений – перитонит.
Если не проводить активную терапию, перитонит при острой форме развивается в течение одного-двух дней.
Осложнения – это, часто, результат смутного представления человеком опасных признаков аппендицита, отсрочка, затягивание времени обращения к врачу, самонадеянность на благоприятный исход патологии после снятия неприятных ощущений.
Он проявляется болями в области живота, высокой температурой, тошнотой, рвотой, расстройством дефекации (понос или запор). Аналогичные симптомы наблюдают при:
интоксикациях, отравлениях;
инфекциях, воспалениях желудочно-кишечного тракта;
инфекциях, воспалениях женских, мужских половых органов;
воспалениях, инфекциях почек, мочеточников, мочевого пузыря;
болезненных женских циклах, внематочной беременности, климаксе;
непроходимости двенадцатиперстной кишки;
разрывах артерий брюшной полости, других.
В медицине существует термин – »синдром острого живота», который объединяет патологические состояния, сопровождаемые болями в области брюшной полости, интоксикациями, повышением температуры тела.
Многообразие синдрома острый живот делает диагностику аппендицита сложной медицинской задачей. В период постановки диагноза врач, в зависимости от пола, возраста пациента, должен исключить признаки инфекционных, урологических, гинекологических, акушерских, мужских, детских, других патологий. Сложность добавляет нестабильное расположение органа в брюшной полости. У разных людей аппендикс определяют в разных проекциях брюшной стенки. Анатомическая особенность проявляется разнообразием исходящих точек боли.
Практически каждый взрослый человек, знает расположение в организме внутренних органов – сердце, печень, почки, легкие. Сложнее с определением локализации отделов желудочно-кишечного тракта. Общая длина кишечника человека, компактно расположенного в брюшной полости, составляет 4-5 метра. Топографические ориентиры проекции аппендикса находят внутри перекрестия двух воображаемых линий:
- горизонтальной, от пупка и вокруг живота;
- вертикальной, от правого грудного соска и вниз.
Область живота, правее вертикальной и ниже горизонтальной линии до паха и правой ноги – это правая подвздошная область. Правый подвздох считают наиболее вероятным местом проекции на брюшную стенку червеобразного отростка.
К сожалению это не единственное место локализации аппендикса. Благодаря длинной брыжейке, аппендикс может смещаться, на некоторое расстояние, от нормального расположения. Перед операцией с помощью УЗИ врач определяет расположение органа и оптимальный доступ к нему. Расположение органа важно для хирурга и практически не имеет значения для пациента.
До сих пор нет единого представления о причинах аппендицита. Почему только часть людей страдает от воспаления червеобразного отростка? Предложено несколько теорий причин развития аппендицита.
В основе наиболее распространенной лежит инфекционный фактор. При остром аппендиците выделяют патогенные штаммы кишечной палочки, золотистого стафилококка, стрептококка, других гноеродных бактерий. В обычных условиях они являются нормальными обитателями кишечника. Патогенными становятся в результате действия сопутствующих внешних или внутренних причин.
Основные факторы провоцирующие развитие микрофлоры при аппендиците:
закупорка (сужение) просвета червеобразного отростка – врожденные аномалии (изгибы, сужения), новообразования, каловые камни, инородные тела);
сосудистые реакции, дефекты питающих стенку кишки кровеносных сосудов, снижающих кровоснабжение стенок, вызывает застой крови и далее некроз аппендикса;
нейрогенные реакции, замедление перистальтики стенок кишечника, сопровождаемое обильным слизеобразованием, острым расширением просвета кишки.
Аппендицит чаще развивается у людей страдающих: запорами, заболеваниями сердечно-сосудистой системы, некоторыми инфекционными заболеваниями (кишечные формы туберкулеза, амебиаз, другие инфекции). У мужчин аппендицит может быть свидетельством вредных привычек, скрытых инфекций малого таза. Он может быть результатом гинекологических воспалительных заболеваний женщин. У детей развивается на фоне врожденных сужений просвета слепой кишки, тяжелой ангины.
Различают острую и хроническую формы аппендицита. Наиболее частая форма воспаления аппендикса – острая. Она проявляется ярко выраженными симптомами. Хроническая форма встречается редко, симптомы стерты.
Симптомы аппендицита проявляются главным образом резкой болью в животе. Обычный патогенез аппендицита проявляется следующими последовательно развивающимися симптомами: боль, тошнота, рвота, повышение температуры, диспепсия.
Подробно о каждом симптоме в дебюте аппендицита
Внезапная боль в области солнечного сплетения или над пупком – наиболее характерный первый симптом острой формы аппендицита. В этот период также возможна боль в области живота без определенной локализации. Характеризуется болями различной интенсивности (сильная, слабая) и характера (постоянная, перемежающаяся). Далее отмечается смещение акцента боли в правый подвздох, то есть, в область топографической проекции аппендикса. Характер боли, постоянный, интенсивность умеренная, усиливается при кашле, движении, перемене положения тела в пространстве.
Тошнота и рвота. Рвотные массы состоят из ранее принятой пищи с примесью желчи. Рвотные массы при пустом желудке в виде жидкости, слизи желтого цвета. Рвота при аппендиците развивается как рефлекс на боль, сопровождается снижением аппетита, чаще однократная.
Лихорадка. Частый спутник аппендицита – повышение температуры тела. Обычно она не поднимается выше показателей фебрильной лихорадки (37,0-38,00С).
Диспепсия. Нарастание интоксикации сопровождается расстройством акта дефекации – диспепсией в виде запоров, чаще, поносов. Диспепсия происходит на фоне частого мочеиспускания, результат вовлечения мочевого пузыря в патогенез. Цвет мочи интенсивный, темный.
Коварство аппендицита может проявиться дебютом с приоритетом иных симптомов, на фоне слабой болевой реакции. Кроме того боль может стихать под действием обезболивающих лекарств, а также при некрозе стенки червеобразного отростка.
Несмотря на очевидность болей в области живота при аппендиците, возникают сложности с диагностикой.
Опасными, при аппендиците, могут быть симптомы:
отвлекающие от основного заболевания;
начинающегося перитонита.
У женщин боль сопровождает многие воспалительные гинекологические патологии, у детей – кишечные инфекции, колики. Клинические признаки, при язве желудка, воспалении поджелудочной железы, желчного пузыря, других патологий брюшной полости и органов малого таза, также напоминает симптомы аппендицита.
С помощью диагностических методов врач легко отличит источник боли. Для облегчения работы врача информируйте его о ранее перенесенных заболеваниях, необычных проявлениях организма в период заболевания, в том числе не имеющих отношения к основному патогенезу, например:
ранее перенесенные половые инфекции – возможный скрытый микробный очаг в организме – провокатор аппендицита или источник воспаления мочеполовых органов;
длительное отсутствие месячных у женщины – возможный признак внематочной беременности;
кал черного цвета – признак желудочного или кишечного кровотечения прободной язвы;
отрыжка, изжога, газообразование, объемный кал – признак воспаления поджелудочной железы;
рвотные массы без желчи – признак холецистита или закупорки желчного пузыря.
Опасность названных симптомов в том, что они отвлекают от постановки правильного диагноза, направляют врача по ложному пути постановки диагноза, удлиняют время его постановки. Другая группа симптомов свидетельствует о тяжелом состоянии больного – перитоните (воспалении брюшной стенки) при аппендиците.
стихшая на несколько часов боль – может быть связана с разрывом стенок аппендикса внутри брюшной полости, последующее резкое усиление интенсивности боли, не поддается купированию – свидетельство перитонита;
постоянные рвотные позывы, рвота не приносящая облегчение больному;
резкое повышение температуры выше 390С, либо наоборот быстрое падение до критически низких значений;
напряжение мышц, болезненность в момент прикосновений, постукиваний кожи живота;
измененное сознание (спутанность, бред, угасание рефлексов).
Во избежание искажения клинической картины нельзя обезболивать заболевшего перед исследованием врача.
Локализация боли. Многие заболевания сопровождаются неприятными ощущениями в виде боли. По её локализации определяют какой орган поражен. Боль с четким источником импульсов, бывает если орган близко прилегает стенке брюшины. Поэтому воспаление почек чаще ощущается в области поясницы, сердца – в левой стороне груди. При остром аппендиците обследуемый как правило не может показать на себе где локализуется боль. Другой важный диагностический признак – смещение боли неясной локализации через 3-4 часа в правую подвздошную область.
Если боль сразу ощущается в правом подвздохе значит аппендикс расположен в близкой проекции. Если аппендикс в брюшной полости смещен, используют косвенные методы. Диагностические приемы основаны на выявлении чрезмерной ответной болевой реакции на слабое воздействие (прикосновение, постукивание) определенной точки.
При неосложненном аппендиците усиление боли появляются если больной пытается втягивать живот в положении лежа, а также если надавить пальцами:
на живот в области правого подвздоха;
в нескольких точках, по горизонтальной линии, справа от пупка;
в нескольких точка по диагональной линии от пупка до правого подвздошного бугорка (это костный выступ тазовых костей определяется спереди в подвздошной области).
При аппендиците больной испытывает боль при дефекации в области ануса, поднятии правой ноги, правой руки, глубоком вдохе, кашле. В положении больного лежа на спине – болезненность ощущается в правом подвздохе, изменение положения на левый бок – источник боли смещается к пупку;
Опасные признаки аппендицита – это повышенная болезненность при легком надавливании пальцами в области пупка, прощупывании живота определяются мышцы в виде напряженных тяжей. При лабораторном исследовании крови выявляют увеличение количества лейкоцитов выше 14 тыс. Лейкоциты – маркер воспаления, практически всегда, при любом остром процессе увеличивается количество лейкоцитов, участвующих в иммунной защите организма. Низкое количество лейкоцитов (лейкопения) – признак истощения иммунной системы. Это признаки перитонита – воспаления брюшной стенки.
Локализация воспаленного аппендицита всегда подтверждается инструментальными исследованиями (УЗИ) брюшной полости
Отраженные боли. При аппендиците иногда диагностируют боль проявляемую далеко от воспаленного органа. Иррадиирующие (отраженные) боли диагностируют при:
аппендиците – в правой ноге, также обращать внимание на появление правосторонней хромоты;
тазовом расположении аппендицита – отдается у мужчин, мальчиков в мошонку, расположение его ближе к спине – отдается там же;
Характер боли. Различают висцеральную и соматическую боль. Висцеральная формируется во внутренних органах при внезапном повышении давления в полом органе, при растяжении стенок органа, натяжениях связок брыжейки. Соматическая боль обусловлена патологией в стенке брюшины, прилегающей к органу и соединенной с ней нервами. При аппендиците может быть постоянная и схваткообразная боль.
Продолжительность боли. Характерно один-два пика болевых реакций. Первый приступ связан с воспалением аппендикса. Второй пик наблюдают с развитием перитонита, в запущенных случаях. Боль при остром аппендиците продолжается от нескольких часов до нескольких дней. Длительная, сохраняющаяся несколько дней, недель ноющая боль не характерна для аппендицита.
В течении 1-2 дня развивается некроз с высокой вероятностью разрыва стенки червеобразного отростка. В первые часы после растекания гнойного содержимого в брюшную полость боль исчезает, наступает мнимое выздоровление.
Вторая волна боли интенсивная и связана с развитием воспаления брюшины. Перитонит, без лечения, длится семь – десять дней, часто заканчивается гибелью больного. При лечении возможно образование спаек внутренних органов, которые вызывают постоянные боли.
Интенсивность боли. Боль субъективное ощущение, зависит не только от силы травмирующего фактора, но и индивидуальных особенностей человека. Для аппендицита характерны внезапные интенсивные боли. В некоторых случаях возможна стертая картина боли. Интенсивность боли не может служить критерием аппендицита. Важнее сочетание боли с другими симптомами, высокая температура, тошнота, рвота, диспепсия. Интенсивность боли высокая, у молодых людей, часто сопровождается вынужденными позами, раздражительностью, головными болями.
Лихорадка фебрильного типа (37-380С) характерный симптомом. Чаще аппендицит протекает на фоне умеренной гипертермии. Температура при аппендиците – важный симптом для дифференциации от других похожих заболеваний. При кишечных, почечных коликах температура в пределах нормы или ниже. Иногда наблюдают интересный феномен, когда температура, измеряемая обычным ртутным термометром, с правой стороны на 0,5-1,00С градуса выше температуры определяемой в левой подмышечной впадине. Лучше попробовать измерить температуру в подмышечной впадине и сразу после – ректально. Различия более наглядны.
Симптоматика данной категории больных не отличается. В возрасте до двадцати лет чаще болеют юноши и мальчики. Замечено, что у мужчин чаще диагностируются разрывы и некроз слепого отростка кишечника.
Диагностические приемы выявления признаков аппендицита у мальчиков и мужчин, проявляются:
самопроизвольным подтягиванием вверх правого яичка при пальпации живота в правом подвздохе, прекращение ощупывания участка наибольшей болезненности – яичко опускается, обоих яичек при давлении на живот;
болью правого яичка при легком потягивании мошонки;
В возрасте старше двадцати лет чаще болеют женщины. У девочек с двенадцати лет и старше, при клиническом обследовании, следует обязательно учитывать гинекологический статус. Острые боли могут быть обусловлены у девочек в подростковом возрасте болезненными месячными. У женщин следует исключать воспаление придатков, яичников, внематочную беременность, выкидыш, заболевания почек.
Ребенок младшей возрастной группы не позволяет проводить исследование, не может объяснить патологические ощущения, боль сопровождается не прекращающимся плачем, страхом. Это вносит путаницу в диагностику аппендицита.
Заболевание проявляется острым дебютом. Боль в правой подвздошной зоне определяют с помощью простого приема – правую ножку ребенка попытаться согнуть в колене. Слабая попытка, проявляется сильной реакцией. Другой диагностический прием – после убирания руки исследующего давящей на живот в правой подвздошной зоне возникает ответная сильная болевая реакция. При ощупывании живот напряженный, но не вздут вследствие газообразования.
Ребенок отказывается вставать, предпочитает лежать и поменьше двигаться. Боль усиливается при движении, беге, прыжках. При стоянии отмечается вынужденная поза с целью облегчения боли на правой стороне тела. Рвота, в отличие от взрослых больных, возникает как результат интоксикации, а не вызвана сильной болью. У ребенка рвота может быть первым симптомом аппендицита, предшествовать болевым ощущениям.
Окончательный диагноз может поставить врач на основании инструментальных и лабораторных методов исследования.
У маленьких деток часто при аппендиците отмечают подтягивание к себе правой ножки. Симметричное прощупывание живота проявляется бурным реагированием на прикосновение правой стороне. Можно применить другие аналогичные методы определения локализации боли.
Высокая температура 38-39С, пульс учащен, язык обложен – напоминают признаки инфекции. Сложность исследованию добавляет понос и рвота. При отсутствии признаков расстройства кишечника, газы отходят свободно. Иногда температура в норме. В этом случае одной из причин боли может быть инвагинация тонкого кишечника. Инвагинация – это вхождение кишки в кишку, встречаются у детей. В результате инвагинации на кишечнике образуется манжетка, вызывающая сильную боль, вздутие кишечника, непроходимость, рвоту. Успех диагностики зависит от внимательности врача к деталям.
На инфекцию могут указывать увеличенные лимфатические узлы, сыпь, на коже и слизистых оболочках. В тяжелых случаях требуется консультация детского инфекциониста, экспресс-методы лабораторного исследования крови.
Примерно с этого возраста ребенок способен на примитивном уровне описывать патологические ощущения. Клиническая картина такая же как у детей младшей возрастной группы.
Первоначальные признаки аппендицита у ребенка. На локализацию боли указывают вынужденные позы ребенка, напряженность брюшной стенки при ощупывании с правой стороны живота в области подвздоха. Щадящая, правую сторону, походка, удерживание руками правой подвздошной области. Не пытайтесь снять боль медикаментами, прикладыванием холодного компресса к больной области.
Пальпацией устанавливают болезненность, напряженность стенки живота с правой стороны. Дифференциальный диагноз проводят с целью исключения: скарлатины, кори, ангины, глистных инвазий, инвагинаций тонкого кишечника. Локализацию боли определяют с помощью опосредованных методов, которые используют при диагностике аппендицита у взрослых.
Затухание болевых ощущений может быть грозным симптомом прободения аппендикса. Рвота предшествует тошноте, чаще бывает однократной.
Проявляется спокойным дебютом. Общее состояние удовлетворительное. Боль в правой подвздошной зоне, чаще разлитая, неясной локализации, не интенсивная. Температура в норме или незначительно повышена.
Путаницу в диагностику вносит возможный парез кишечника. Парез кишечника – это состояние, когда кишечник перестает функционировать, проявляется явлениями непроходимости (рвота, отсутствие дефекации, вздутие кишечника). Рвота в этом случае возникает всякий раз после принятия пищи. Рвотные массы содержат непереваренную пищу. Диагностические методы, применяемые для определения локализации боли неясные.
Стертость признаков заболевания не означает легкий патогенез. У лиц старших возрастных групп чаще наблюдаются осложнения и летальные исходы.
В первые месяцы беременности сложность в диагностике на обычном уровне. Сложности диагностики возникают после четвертого месяца вынашивания плода, когда увеличивающаяся матка смещает пели кишечника. Обычно аппендикс смещается к верху, ближе к печени. Поэтому возникает трудность дифференциации аппендицита и воспаления желчных путей печени. Иногда аппендицит при беременности иррадиирует в область правой почки. Стенка живота напряжена в результате растяжения матки, поэтому ощупывание не эффективный диагностический прием при беременности.
Диагностика аппендицита беременной представляется трудной задачей, характеризуется множеством нюансов.
Клинические методы диагностики аппендицита у беременных проявляются болями:
в положение лежа на правом боку – следствие давления матки на очаг воспаления;
в положение лежа на спине при надавливании на левое ребро;
В этот период предпочтительнее использовать эффективные методы инструментальной диагностики УЗИ, МРТ, рентгенография (введение контрастных для рентгеновских лучей фармакологических средств в исследуемые полости). При подтверждение острой формы аппендицита показано срочное оперативное вмешательство. Срок беременности в этом случае не имеет значения. Приоритет в операции – сохранение беременности.
источник
 Знаете ли вы, о чем говорит горечь во рту после пищевого отравления? Основные причины появления горечи.
Знаете ли вы, о чем говорит горечь во рту после пищевого отравления? Основные причины появления горечи. Что делать, если после отравления тошнит несколько дней? Медикаментозное лечение, народные методы от тошноты.
Что делать, если после отравления тошнит несколько дней? Медикаментозное лечение, народные методы от тошноты.