Возбудители скарлатины – стрептококки, а переносчики – заболевшие люди. Инкубационный период длится примерно неделю, после чего у ребенка отмечаются характерные симптомы. Из-за не полностью сформированного иммунитета дети переносят скарлатину тяжелее, чем взрослые, заболеть могут даже в возрасте и одного года. Скарлатина у детей опасна быстрым распространением, иногда, даже эпидемическим.
Основная причина появления — попадание в организм детей бета-гемолитического стрептококка из А-группы, заселяющего носоглотку и кожные покровы. Микробы проникают сквозь слизистую рта (изредка сквозь царапины), провоцируя ангину. Бактерии разносятся по организму, отрицательно влияя на почки, сердце, нервную систему. После этого, токсины стрептококков вызывают в организме аллергию, из-за чего случаются аутоимунные поражения тканей.
Заражение происходит, как правило, воздушно-капельным путем. Микробы передаются контактно-бытовым путем (напрямую, либо через личные вещи, посуду в столовой) и пищевым. Заразны дети с первого дня болезни по 22-ой день. Пик скарлатины приходится на осенне-зимний период. Особенно опасны заболевшие со скрытой бессимптомной формой заболевания, что тяжело диагностировать. В результате таких больных попросту не изолируют. Чаще на скарлатину у детей симптомы выражены ярко.
В прошлом веке эпидемические вспышки отмечались повсеместно. Теперь тяжелые случаи болезни стали редкими и она обычно проходит в легкой форме, что упрощает лечение. Если ребенок никогда скарлатиной не болел, в 80 % случаев, при попадании бактерий в организм, начнется заболевание.
Дети заражаются в детских садах, школах и кружках из-за халатности родителей. При первых же признаках болезни необходимо ребенка изолировать в домашних условиях, поместить на постельный режим и вызвать врача для лечения.
Инкубационный период длится от 3-7 дней. Какой будет его продолжительность — зависит от иммунитета. Болезнь начинается с резкого снижения самочувствия у малыша. Ребенок делается сонливым, вялым, может жаловаться на озноб и мигрень. Длительность скрытого периода зависит от состояния организма при заражении (переохлаждения, простуды, усталости) и от приема антибиотиков, которые увеличивают инкубационный период до 2 недель.
Скарлатина начинается остро. В первый день температура способна вырасти до 40 градусов. Ребенка тошнит, рвет, начинаются боли в горле. Иногда к этому примешиваются тахикардия и боли в животе. С тяжелой формой болезни дети в первые дни подвижны, очень возбуждены, сколько угодно готовы гулять на улице. При легкой – можно заметить, что детишки сонливы и апатичны. Рвота возникает из-за интоксикации стрептококком.
В первые дни у заболевшего появляется на лице сыпь, переходящая на шею, туловище и конечности. Изредка сыпь заметна на 2-3 день. Сыпь мелкоточечная, способна сливаться. На лице сыпь особенно заметна в виде красных пятен.
Заметим, что при скарлатине сыпь может быть сколько угодно разнообразной. Иногда это мелкие пузырьки с жидкостью, или геморрагическая, или папулезная сыпь.
Сыпь у ребенка держится примерно 7 дней. К 5-ому дню самочувствие улучшается и температура спадает. К началу второй недели сыпь сменяется шелушением, особенно в местах с тонкой кожей (но у малышей до года его может и не происходить). Ангина обычно проходит за неделю.
У больных детей ярко-красные миндалины, язычок. На твердое небо цвет не распространяется. Из-за сухой слизистой дети постоянно хотят пить. Две недели наблюдается «синдром малинового языка».
Лимфатические узлы увеличиваются, делаются плотными и болезненными. Тяжелое течение болезни сопровождается лихорадкой, температурой под 40 градусов, иногда судорогами. Если при легкой форме температура проходит за трое суток, то при тяжелой — бывает до недели.
Вегетативная нервная система также поражается. В первые дни увеличивается частота сокращений сердца и артериальное давление. Затем пульс замедляется, может случаться аритмия. Изменения в работе сердца длятся до месяца, затем проходят без последствий для малыша. При таких симптомах ребенка лучше не купать.
Из наиболее распространенных осложнений скарлатины отмечают гнойные и аллергические осложнения. Гнойные осложнения (отит, лимфаденит) отмечаются во всем периоде болезни, обычно у маленьких детей. Аллергические (артрит, нефрит) уже возникают на 2-3 неделе и распространены у детишек постарше.
При соблюдении постельного режима в домашних условиях и раннем лечении антибиотиками осложнения можно уменьшить. Иногда после выздоровления можно диагностировать у школьников аллергические волны (псевдорецидивы). Температура на пару суток повышается, может возникнуть бледная сыпь. Появляется кашель, насморк, слезотечение, легкая ангина рта. Такие аллергические волны могут возникать неоднократно.
Замечены и реальные рецидивы после первой скарлатины, с характерной сыпью, ангиной и температурой. Случаются они на 3-4 неделе болезни и вызываются повторным попаданием стрептококков в организм. В остальных случаях, после перенесенной до конца скарлатины у детей возникает иммунитет. Исключение – заражение стрептококками другой группы, причем, и в старшие годы.
Когда скарлатина у детей проходит типично, диагноз малышу поставить нетрудно – рвота в начале, высокая температура, мелкоточечная сыпь, ангина. На поздних этапах диагностика затруднена потому, что сыпь бледнеет. Лишь на подколенных ямках высыпания держатся гораздо дольше.
При стертом течении заболевания особенно сложно поставить диагноз, чтобы правильно лечить. Сыпь отсутствует и главный симптом – характерное поражение зева, не затрагивающее твердое небо. При скрытой скарлатине обычно у детей случается обильная рвота – это постоянный симптом данной болезни. У малышей до года иногда заболевание диагностируется ошибочно. В этом периоде сколько угодно препаратов могут вызывать мелкоточечную сыпь.
Токсическая тяжелая форма болезни по симптомам схожа с менингитом. Внешне отличить эти заболевания бывают тяжело. Лабораторные исследования не имеют практического значения. Диагноз не подтверждается при стрептококковой высевке, так как этот микроб обитает и в нормальной микрофлоре человека, а еще бывает возбудителем множества недугов, со скарлатиной не связанных.
При крайней необходимости можно сделать анализ крови. В лабораторных условиях диагностируют изменения гемограммы, типичные для бактериального заболевания: повышение СОЭ, лейкоцитоз. Для быстрой диагностики применяют РКА, чтобы выявить антигены стрептококков.
Врач решает, нужно ли стационарное лечение. Ребенок с тяжелой скарлатиной нуждается в госпитализации, равно как и малыши из закрытых детских учреждений (из-за невозможности изолировать их дома). При легкой и средней форме скарлатины вполне можно устроить лечение в домашних условиях. Главное – на весь период сыпи, и еще на 5 дней, нужен постельный режим, чтобы избежать осложнения скарлатины у детей.
Больному ребенку необходимо обеспечить щадящую диету – жидкие и полужидкие блюда, а также продукты в вареном или протертом виде. Противопоказано слишком холодное, горячее. Побольше нужно пить для выхода токсинов из организма. Когда острые симптомы исчезнут, постепенно можно ребенка возвращать к обычной еде.
Лечение скарлатины – главным образом с помощью антибиотических средств. Стрептококки чувствительны к лекарствам пенициллиновой группы. Дома лекарства принимают в виде таблеток, в стационаре – в виде прививок, по возрастным дозировкам. Доктор Комаровский советует колоть пенициллин от 20 т до 50 т на каждый килограмм веса внутримышечно в сутки. По методике Комаровского, антибиотики вводят три дня, после чего — однократно бициллин-5 внутримышечно в дозе 20 т ЕД/кг. Если у детей непереносимость пенициллина, при лечении помогает эритромицин.
Также назначаются для лечения противоаллергические препараты (фенкарол, димедрол), глюконат кальция, витамин С. Ангину можно лечить полосканиями раствором фурацилина, настойками календулы, шалфея и ромашки.
- Если першит и болит горло, можно приложить теплый шейный компресс;
- Побольше пить теплого липового чая, можно купать в теплой ванне;
- От мигрени, судорог на голову делают прохладную примочку, как и от воспаления глаз – на глаза.
Вакцины от скарлатины, созданные еще полвека назад, уже не применяются. Прививки обладают аллергическими свойствами и могут вызывать осложнения. Сейчас профилактика болезни делается с помощью гамма-глобулина человека. Его используют после контакта с больным.
На ранней стадии болезни, при неотложном лечении антибиотиками, дома или в стационарах деток изолируют на срок до 10 дней. Палаты заполняют в течение двух дней одновременно, чтобы поправляющийся ребенок не мог контактировать с больным, и не пришлось его лечить повторно. В стационар подхватившего болезнь отправляют и тогда, когда дома есть еще маленькие дети. Заболевший скарлатиной ребенок должен обязательно находиться в собственной комнате, если кто-то из родителей ею не болел. Взрослым без иммунитета при уходе за малышом нужно плотно питаться, тщательно мыть посуду, и, по возможности, заходить в марлевой повязке.
Из больницы ребенка выписывают только после абсолютного выздоровления. После выписки в детские сады и начальные классы малыши допускается только через пару недель. Если больной малыш находится дома, квартиру нужно продезинфицировать и сохранять чистоту. После выздоровления дополнительная дезинфекция уже не требуется.
В данном видео вы сумеете узнать, каковы симптомы у детей при подозрении на скарлатину и как вылечить данный недуг.
Скарлатина — заболевание, вызываемое определенным видом стрептококка (разновидность патогенных бактерий). Заболеваемость скарлатиной наиболее высокая в странах с холодным и умеренным климатом; в жарких странах скарлатина наблюдается редко. Нарастает заболеваемость скарлатиной в осенне-зимние месяцы. Чаще всего скарлатиной болеют дети дошкольного и раннего школьного возраста. В последние десятилетия отмечается отчетливая тенденция к снижению общего уровня заболеваемости скарлатиной, уменьшению периодических подъемов и тяжести проявлений. Более чем в 80% случаев скарлатина протекает в легкой форме.
Скарлатина у детей 1-го года жизни случается крайне редко, это связано с передачей иммунитета от мамы к ребёнку. Вызывают скарлатину, стрептококки группы А (кроме скарлатины вызывают ангину). Стрептококки вырабатывают вещество, которой называется экзотоксином, в ответ на экзотоксин в организме ребёнка вырабатывается антитоксический иммунитет. Получается, что у ангины и скарлатины один и тот же возбудитель – стрептококк.
Так почему же в одном случае у детей развивается ангина, а в другом – скарлатина? Дело в том, что скарлатина – это первая встреча организма ребёнка со стрептококком, то есть, впервые попав в организм ребёнка, стрептококк продуцирует экзотоксин. Так как малыш раньше не встречался со стрептококком, то его иммунной системе нечем защититься от врага, поэтому экзотоксин вызывает развитие всех симптомов скарлатины у детей в полном объёме. В течение болезни, в ответ на экзотоксин вырабатывается антитоксический иммунитет, который при повторном попадании стрептококка в организм ребёнка не позволяет экзотоксину оказывать пагубное влияние и поэтому возникает ангина (или фарингит), но не скарлатина.
Заразиться скарлатиной можно от человека, который болен любой формой стрептококковой инфекции. Основной путь передачи – воздушно-капельный (то есть распространяется с потоком воздуха). Распространению заболевания способствует скученность детей в помещении. Больной скарлатиной заразен с самого начала болезни. Особенно большую эпидемиологическую опасность представляют больные со стертой формой скарлатины, а также больные с другими формами стрептококковой инфекции – ангиной, назофарингитом.
Первые симптомы скарлатины обычно появляются через 4 дня после заражения. Покрытая сыпью кожа больного скарлатиной на ощупь может напоминать наждачную бумагу. Сыпь появляется, как правило, в одном месте, а затем распространяется на другие участки или даже на все тело. Часто сыпь при скарлатине сопровождается зудом. Лицо больного в большинстве случаев не покрывается сыпью, однако оно становится алым, при этом кожа вокруг рта остается белой. Сильнее всего сыпь при скарлатине поражает кожу:
- на ушах,
- шее,
- груди,
- локтях,
- внутренних сторонах бедер,
- в паху.
Обычно сыпь сохраняется на протяжении шести дней, а затем постепенно начинает уменьшаться, начиная с верхней части туловища. При самых мягких формах заболевания сыпь является единственным симптомом скарлатины.
В других случаях наблюдаются при скарлатине такие симптомы, как:
- головная боль,
- воспаление лимфатических узлов в шее,
- отсутствие аппетита,
- тошнота и рвота,
- боль в желудке;
- повреждения тонких кровеносных сосудов в складках кожи, например, подмышками, из-за чего на коже появляются красные полосы — так называемые линии Пастиа;
- белый налет на языке (несколько дней спустя он сойдет, оставив язык еще более красным, чем обычно, и опухшим);
- общее недомогание.
Ангина является постоянным признаком скарлатины. Только в некоторых случаях скарлатины у взрослых ангина может отсутствовать. Во время скарлатины ангина может быть различного вида, однако чаще всего развивается гнойная ангина, которая помимо миндалин может захватить небные дужки и заднюю стенку носоглотки (это проявляется в виде бело-желтоватого налета на миндалинах и стенках носоглотки). Ребенок жалуется на сильную боль при глотании, отказывается от пищи. Из поврежденных миндалин могут появиться кровотечения. Лимфатические узлы шеи резко увеличены и болезненны.
Если помимо перечисленных симптомов скарлатины вы ощущаете сильные мышечные боли, у вас появились понос и рвота, обратитесь к врачу, чтобы исключить или как можно раньше выявить стрептококковые инфекции, такие как синдром токсического шока. На ранних стадиях эти заболевания лечатся довольно легко. Верхние слои кожи, обычно на руках, отшелушиваются в течение шести недель после того, как прошла сыпь.
После тщательного обследования, диагностики, что в основном базируется на анализах, доктор прописывает, в первую очередь, постельный режим больного, которого срочно нужно изолировать, дабы скарлатина не поразила членов его семьи. Если лечение скарлатины осуществляется амбулаторно (дома), то ежедневно необходимо дезинфицировать и проветривать помещение больного, который должен кушать и пить с отдельной постоянной посуды, иметь свои средства гигиены.
Конечно, стабилизировать температуру тела при скарлатине смогут только антибиотики, которые стоит принимать 5-7 дней. Если же у больного наблюдается индивидуальная непереносимость антибиотических медицинских препаратов, назначают пенициллин. Уже на следующий день после начала серьёзного лечения скарлатины больной отмечает улучшения состояния.
Лечение скарлатины временно меняет и питание больного, обязательно обогащая рацион продуктами с высоким содержанием витамина В:
- яйца,
- дрожжи (пивные),
- семечки (подсолнечника, тыквы),
- орехи (грецкие, арахис),
- молочная продукция (молоко, йогурт, сыр),
- злаки (каши, отруби, хлеб),
- овощи (шпинат, капуста, морковь),
- субпродукты (печень, почки).
Поскольку скарлатина провоцирует постоянную жажду, необходимо обильное питьё:
- свежевыжатые овощные и фруктовые соки,
- компоты из сухофруктов,
- чай (чёрный, зелёный) с лимоном и без сахара,
- негазированная минеральная вода.
Дети допускаются в коллектив через 12 дней после выписки из стационара при отрицательных результатах посева со слизистой оболочки носа и ротоглотки на р-гемолитический стрептококк группы А. Взрослые реконвалесценты, работающие в детских учреждениях, детских больницах, родильных домах, хирургических отделениях, после контрольного бактериологического исследования переводятся на другую работу сроком до 12 дней.
Обычно осложнения после скарлатины появляются ориентировочно на третьей неделе после начала болезни. Осложнения могут быть разнообразны и затрагивать многие органы или даже системы органов, однако, после того, как для лечения скарлатины стали использовать антибиотики, они возникают не так уж и часто. Наиболее распространенным осложнением скарлатины является лимфаденит. Умеренное увеличение размеров лимфатических узлов — это обычное явление при скарлатине. Однако известны случаи, когда развивается тяжелый лимфаденит, сопровождаемый некрозом зева.
При этом заболевании наблюдается болезненность лимфоузлов и сильная лихорадка, а при отсутствии лечения вполне вероятно нагноение узлов. Иногда осложнением скарлатины выступает воспаление среднего уха (отит), которое является следствием ангины. Без лечения возможен некроз и распад тканей среднего уха, что в большинстве случаев является причиной глухоты. Отит может переходить в мастоидит, при котором происходят воспалительные процессы в придаточных пазухах. Распространенным осложнением является скарлатинозный ревматоид, сопровождаемый сильными болями в суставах.
При этом осложнении может развиться настоящий ревматизм или эндокардит. Иногда происходит поражение сердечной мышцы. Нарушается проводимость сердца и происходит сбой сердечного ритма. Крайне редко встречается диффузный миокардит, который приобретает затяжной и хронический характер. Еще одним осложнением скарлатины является нефрит, однако сейчас это заболевание встерчется достаточно редко и диагностируется только у тех пациентов, лечение которых осуществлялось без применения антибиотиков.
Легкая форма отличается слабой интоксикацией, мало нарушенным общим состоянием больных, незначительной и непродолжительной лихорадкой. Ангина носит катаральный характер. Сыпь типичная, но скудная, лимфаденит умеренный. Изменения со стороны периферической крови небольшие. Клеткой форме относится стертая скарлатина, при которой все симптомы слабо выражены и кратковременны, некоторых из них может не быть.
Среднетяжелая форма диагностируется тогда, когда имеют место полный симптомокомплекс болезни, интоксикация, высокая температура (до 39 °С), многократная рвота, тахикардия, ангина с налетами, иногда небольшие некрозы. Сыпь яркая, обильная.
Тяжелой форме болезни свойственна ярко выраженная симптоматика с сочетанием симптомов токсического и септического характера. Температура повышается до 40 °С и более, появляются ангина с распространением некрозов на мягкое небо и носоглотку, лимфаденит с периаденитом. Сыпь геморрагическая, обильная. В крови нередко обнаруживается стрептококк, который может вызвать септикопиемические метастазы. Отчетливы гематологические сдвиги, могут быть миокардит, септический эндокардит, гломерулонефрит, пневмония, увеличение печени и селезенки. К, тяжелой форме относится гипертоксическая скарлатина, при которой интоксикация развивается молниеносно до появления типичных признаков болезни.
Вопрос: Здравствуйте, подскажите пожалуйста, моему сыну (2,6 лет) поставили диагноз скарлатина, моему второму ребенку 3 месяца. Как сделать так, чтобы он не заразился и как он может заразиться от старшего брата ?
Ответ: Здравствуйте! Скарлатина — это тяжелое инфекционное заболевание, которое сопровождается ангиной, симптомами интоксикации, в том числе тошнота и рвота. Инкубационный период составляет около недели. Чаще всего болеют дети 6-7 лет. Заболевание передается воздушно капельным путем. Иногда через вещи больного. Поэтому чтобы избежать инфицирования, детей необходимо изолировать друг от друга. Стараться соблюдать гигиену, у болеющего ребенка должна быть своя посуда, полотенца. Для здорового малыша необходимо проводить все возможные меры профилактики, промывание носа аквамарисом, использование противовирусных профилактических препаратов (например, гель виферон). Любое ОРВИ может ослабить работу иммунитета здорового ребенка и стрептококк, который является возбудителем скарлатины с легкостью может вызвать скарлатину.
Вопрос: Ребенок переболел скарлатиной 1,5 года назад, сейчас 10 лет, диагноз хронический тонзилит, антистрептолизин в крови 800, сейчас заболела, весь рот красныый, может быть повторно скарлатина?
Ответ: Здравствуйте. К сожалению, иммунитет после скарлатины непродолжительный и повторно переболеть этой болезнь вполне возможно.
Вопрос: У дочери 38 была один день, дали 1 свечу эффералгана, т.к была рвота и таблетки принимать не могла. Через день появилась сыпь которая сильно зудела (ребенок просыпался по ночам). Супрастин зуд не снимал. Прошло через 4 дня. Диагноз врача: ангина и провериться на чесотку. Через неделю новый диагноз: скарлатина или псевдотуберкулез. Выписали левомецитин. Анализы будут готовы только через 4 дня. На скарлатину указывает характерное шелушение подушечек пальцев рук, малиновое горло и воспаленные сосочки на языке. Начала давать ребенку «Амоксиклав» и «Линекс» т.к. племяннице (с которой контактировали на кануне заболевания) выписывали эти препараты. Не навредит ли такое домашнее лечение? Врачу доверять не могу. Заранее спасибо за ответ.
Ответ: Здравствуйте. Конечно, в вашей ситуации лучше «рискнуть» и прибегнуть к самолечению, чем оставить ребенка без лечения при подозрении на скарлатину. Однако, рекомендуем, найти опытного специалиста, под контролем которого будет поставлен диагноз и будет проведена профилактика осложнений скарлатины.
Вопрос: Когда после заболевания скарлатиной ребенок перестает быть заразным?
Ответ: Максимальное выделение микробов при скарлатине наблюдается на 7-10 день болезни. Ребенок может оставаться заразным в течение 3 недель с момента начала болезни.
Вопрос: Мне 28 лет. В детстве не болела скарлатиной. Сейчас мой ребенок заболел и мне кажется, что и я заразилась. Температура 37.5. Горло болит — больно глотать. На миндалинах гнойный налет. Сыпи нет.
Ответ: Даже если бы и вы переболели скарлатиной в детстве вы все равно могли бы заразиться скарлатиной сейчас. Однако у взрослых скарлатина наблюдается довольно редко и потому очень мало вероятно, что ваша ангина перерастет в скарлатину. Тем не менее ангина как таковая уже является достаточным поводом для обращения к врачу. Настоятельно рекомендуем вам обратиться к врачу (вместе с ребенком) и попросить прописать лечение. Лечение ангины нужно проводить антибиотиками — это залог выздоровления и профилактики осложнений.
Вопрос: Муж купил Амоксиклав 250+125 мг в таблетках. Вопрос: как правильно разделить таблетку? Ребенку 4 года, вес 16 кг, диагноз — скарлатина. Спасибо.
Ответ: Здравствуйте, нужная вам доза лекарства содержится в половине таблетки
Вопрос: У моего сына (2,6 лет) после перенесенной скарлатины недели через две за ушами и внутри, на спине и голове появилось скопление маленьких красных прыщиков они у него зудят он постоянно чешется, подскажите: золотуха может быть следствием скарлатины?
Ответ: Здравствуйте, маловероятно, чтобы описанные вами высыпания на коже головы были последствием скарлатины, однако они могут быть вызваны какой-нибудь другой гноеродной инфекцией.
Вопрос: Моя дочь заболела, поставили диагноз скарлатина, живем в 1 комнате, можно ли в 35 лет заболеть тоже?
Ответ: Заболеть скарлатиной можно в любом возрасте, так как болезнь не оставляет весьма ненадежный иммунитет, а восприимчивость к стрептококковой инфекции сохраняется всю жизнь, однако взрослые как правило, болеют скарлатиной крайне редко, и только на фоне сильного спада активности иммунной системы. На время болезни целесообразно выделить для ребенка отдельную посуду и полотенце.
Вопрос: Есть риск заразиться скарлатиной в 15, в 45 лет?
Ответ: Заболеть скарлатиной можно в любом возрасте, однако дети и подростки болеют значительно чаще взрослых.
Вопрос: Ребенку 7 лет. Сутки назад у него была рвота 3 раза, на утро у него поднялась температура 37.8. Днем появилась в паховой зоне сыпь. На горле ярко-красная сыпь и миндалины увеличены. Больно глотать. Участковый врач говорит, что это ротовирусная инфекция, но по описаниям симптомов я думаю, что это скарлатина. Врач посоветовал мне прийти с ребенком к лору, если у него не будет температуры. Могли бы вы по описанным мной симптомам сказать скарлатина ли это? И нужно ли мне идти с больным ребенком в поликлинику к лору? Спасибо!
Ответ: Описанные вами симптомые не совсем похожи на классические проявления скарлатины, однако не исключают возможность наличия у ребенка этой болезни. Обязательно покажите ребенка ЛОР врачу.
Вопрос: Ребенку 7 лет. Сначала была рвота, затем жалобы на боль в горле, затем повышение температуры до 38 ,8, язык с белым налетом, горло красное. На вторые сутки — покраснение щек. Отсутствие аппетита. Врач диагносцировал — ангина. Назначен антибиотик Сумамед на 5 дней. Есть небольшой зуд под коленками, но нет сыпи. В школе был карантин по скарлатине в декабре. Это может быть скарлатина или нет ?
Ответ: Полностью исключить возможность скарлатины у ребенка нельзя, однако и типичных проявлений болезни нет. Антибиотик сумамед активен и против возбудителей скарлатины, поэтому даже если у ребенка и была стертая форма этой болезни, лечение пойдет ему на пользу.
Вопрос: Здравствуйте! Моему молодому человеку 23 года. Он лет 5 назад болел скарлатиной, как он сказал. И у него сейчас постоянно ломит кости, тело. Это как-то ненормально. На него даже руку нельзя положить — у него сразу тело начинает выкручивать. Жаль так. Очень хотелось бы помочь. Вот почитала — вроде как витамин Д необходим? Дело в том что сейчас болезни нет, но видимо последствия остались. Подскажите могу ли я чем-то помочь? Пожалуйста.
Ответ: Одним из частых осложнений скарлатины является ревматизм. Однако в лечении этой болезни витамин Д не используется. Из вашего письма не совсем понятно какие именно симптомы есть у вашего молодого человека и потому кроме ревматизма мы подозреваем и Хорею. Все осложнения ревматизма требуют квалифицированной медицинской помощи, поэтому, если вы хотите помочь вашему другу убедите его проконсультироваться у ревматолога.
Вопрос: Дочери поставили диагноз после того, как сыпь уже побледнела, стрептококки не выявлены, после 5-ти дневного курса «флемаксин-салютаб» она стала отекать, пили мочегонное, анализы крови и мочи хорошие, а сейчас по истечению 14 дней Т-39, и не спадает, приходила участковый и не увидела совсем никаких признаковДля повышения температуры. У меня паника: Что с моей малышкой? Осложнение? Или новый вирус из поликлиники.
Ответ: Обязательно покажите ребенка нефрологу. Появление отеков и температуры может указывать на развитие одного из осложнений скаралатины — гломерулонефрита (воспаление клубочков почек). Другой причиной повышения температуры может ретротонзиллярный абсцесс (осумкованный гной позади миндалин) лечение подобных осложнений скарлатины занимается ЛОР врач. Обязательно покажите ребенка специалистам и пройдите курс профилактического лечения после скарлатины.
источник

В сегодняшней статье мы рассмотрим с вами такое инфекционное заболевание, как – скарлатина, а также ее первые признаки, симптомы, пути передачи, причины, диагностику, лечение, лекарства, народные средства, профилактику и фото скарлатины. Итак…
Скарлатина – острое инфекционное заболевание, которое сопровождается интоксикацией организма, сыпью по всему телу, лихорадкой, покраснением языка и горла.
Основной причиной скарлатины является попадание в организм стрептококковой инфекции – стрептококка пиогенного (Streptococcus pyogenes), входящего в серогруппу А, который инфицирует человека преимущественно воздушно-капельным путем. Однако стоит учесть, что стрептококки не могут спровоцировать развитие какого-либо заболевания при хорошем иммунитете, и потому, ослабленная иммунная система или ее отсутствие является вторым условием для развития скарлатины.
Исходя из этого можно сказать, что скарлатина у детей появляется наиболее часто, особенно в возрасте от 2 до 10 лет. Скарлатина у взрослых тоже может возникнуть, но для этого должно быть выполнено ряд дополнительных условий, о которых мы поговорим в пункте «Причины скарлатины».
Как мы уже и сказали – скарлатина передается воздушно-капельным путем, например – при чиханье, кашле, разговоре на близкой дистанции, поцелуях. Также заразиться можно в период простудных заболеваний, когда концентрация инфекции в воздухе помещения, в котором человек пребывает достигает критического уровня. Именно поэтому нужно не забывать, даже в холодную погоду проветривать помещения, в которых человек находиться большое количество времени – спальня, офисное помещение, классы и игровые комнаты в школах и детских садиках.
Другим популярным способом попадания возбудителя скарлатины в организм человека – контактно-бытовой путь. Это может быть одновременное использование с инфицированным человеком общей посуды, столовых приборов, постельных принадлежностей (подушка, одеяло, постельное белье), игрушек, рукопожатие.
Среди более редких методов заражения стрептококковой инфекцией, и соответственно скарлатиной, можно выделить:
- воздушно-пылевой путь — при редких влажных уборках в помещении;
- медицинский путь, когда осмотр или лечение человека производится загрязненными инструментами;
- через порезы, когда инфекция попадает в организм через нарушение целостности кожного покрова;
- половой путь.
Развитие скарлатины начинается с попадания инфекции в носовую полость или ротоглотку. При этом, инфицированный человек ничего не чувствует, т.к. инкубационный период – от попадания инфекции в организм до первых признаков заболевания составляет от 24 часов до 10 дней. В месте оседания бактерии, развивается воспалительный процесс, который обусловлен токсинами, вырабатываемыми стрептококком в процессе своей жизнедеятельности. Если говорить о внешнем виде, то воспаление отображается в виде покрасневшего горла, воспаленных небных миндалин и языка малинового оттенка, с увеличенными сосочками, иногда с характерным белым налетом у корня.
Эритрогенный токсин, или как его еще называют «токсин Дика», производимый инфекцией, проникает в кровеносную и лимфатическую системы, разрушает эритроциты (красные кровяные тельца), вызывая признаки интоксикации (отравления) организма. В борьбу с инфекцией включается подъем температуры тела, которая направлена на «выжигание» бактерий. При этом, токсин в кровеносных сосудах, преимущественно мелких, провоцирует их генерализованное расширение, из-за чего на слизистых оболочках и кожных покровах появляется характерная сыпь.
Далее, по мере выработки организмом антител, которые связывают отравляющие вещества и выводят их из организма больного, сыпь начинает проходить, однако в это же время еще происходит отечность кожи, появление из прыщиков жидкого экссудата, которые затем пропитывает пораженную кожу, на месте которой появляется ороговение. Со временем, по мере прохождения сыпи и заживления кожи, эти места начинают шелушиться. Особенно большое количество отделения ороговевшей кожи происходит на ладонях и подошвах ног.
Если не предпринять необходимых мер, инфекционные агенты и их токсины распространяются по всем органам и системам, вызывая ряд осложнений, в некоторых случаях весьма опасных – эндокардит, ревматизм, гломерулонефрит, тонзиллит, некрозы, гнойные отиты, поражение твёрдой мозговой оболочки и другие.
Конечно, вышеописанный процесс развития скарлатины весьма поверхностный, но отобразить суть заболевания он способен.
Инкубационный период скарлатины (от момента попадания стрептококка в организм до первых признаков заболевания) составляет от 24 часов до 10 дней. Человек после инфицирования становится носителем инфекции, и способен ее передать в последующие 3 недели, с момента заражения.
В первые дни развития болезни, носитель инфекции является наиболее заразным.
Заболевание скарлатина наиболее часто наблюдается у детей дошкольного возраста. Это связано прежде всего с еще не до конца развитой иммунной системой, которая выполняет защитную функцию организма от различной инфекции. Врачи обращают внимание на то, что дети возраста до 2х лет, при частом нахождении в группе из других детей, болеют до 15 раз чаще, нежели те, которые больше времени проводят дома. В период с 3 до 6 лет, этот показатель составляет до 4 раз.
Скарлатина имеет и свою определенную сезонность – осень, зима и весна. Это неразрывно связано с двумя факторами – недостаточное количество витаминов и период острых респираторных заболеваний (ангина, грипп, ОРВИ и др.), что дополнительно ослабляет иммунитет.
МКБ-10: A38;
МКБ-9: 034.

- Резкое повышение температуры тела до 39 °С;
- Общее недомогание, слабость;
- Головная боль;
- Небольшое количество сыпи в верхней части тела;
- Повышенная и/или высокая температура тела 37,5-39 °С;
- Общее недомогание, слабость;
- Тахикардия;
- Головные боли;
- Повышенная возбудимость или наоборот, апатия ко всему и сонливость;
- Тошнота, иногда с болями в животе и рвотой;
- Боль в горле;
- «Пылающий зев» — гиперемия (покраснение) слизистых ротоглотки (язычка, миндалин, неба, дужек и задней стенки глотки), причем интенсивность цвета более выражена, чем при ангине;
- На языке присутствует беловато-сероватый налет, который через несколько дней очищается, после чего можно наблюдать язык ярко-красного с малиновым оттенком цвета, с увеличенными на нем сосочками;
- Возможно формирование фолликулярно-лакунарной ангины, которая выражается в увеличенных гиперемированных миндалинах со слизисто-гнойным налетом, хотя характер поражения миндалин может быть различным;
- Увеличение передних шейных лимфатических узлов (лимфаденопатия), которые при пальпации твердые и болезненные;
- Немного повышенное артериальное давление;
- Сыпь по всему телу, которая развивается, начиная с верхней части тела, и постепенно опускается вниз, покрывая человека полностью;
- Увеличенное количество сыпи в местах кожных складок и естественных сгибов частей тела – подмышечные впадины, паховая область, локти;
- В некоторых местах наблюдаются мелкие точечные кровоизлияния, везикулы и макуло-папулёзные элементы;
- Верхний носогубный треугольник бледный, без сыпи (симптом Филатова);
- После исчезновения сыпи, обычно через 7 дней, кожа становится очень сухой, а на ладонях и подошвах ног отслаиваться крупными пластами.
Важно! В некоторых случаях, течение скарлатины может проходить без наличия сыпи!
Скарлатина у взрослых чаще проходит менее выражено – немного быстро проходящей сыпи, повышенная температура тела, покраснение горла, легкая тошнота и недомогание. Однако, в некоторых случаях, при обильном инфицировании на фоне очень ослабленного иммунитета (после перенесенного иного инфекционного заболевания с осложнениями), это заболевание может протекать крайне тяжело.
Наиболее распространенными и опасными осложнениями скарлатины могут быть:
Для того, чтобы заболеть скарлатиной, должно быть выполнено два условия – попадание инфекции в организм и ослабленная иммунная система, которая не смогла вовремя устранить инфекцию.
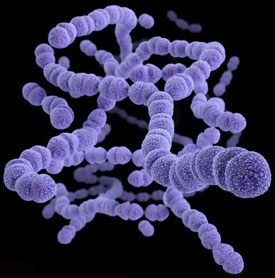
Механизм заражения – попадание бактерии в организм воздушно-капельным, контактно-бытовым, через травмирование кожного покрова или слизистой оболочки, медицинский и половой пути. Подробнее о процессах заражения мы рассмотрели в начале статьи, в пункте «Как передается скарлатина».
Стрептококковая инфекция практически всегда в умеренных количествах окружает жизнедеятельностью людей и животных, однако, когда ее количество повышается, а организм в это время не в лучшей форме, именно тогда и начинается развитие стрептококковых заболеваний – тонзиллит, фарингит, ларингит, трахеит, бронхит, пневмонии, менингит, эндокардит, скарлатина и другие.
Наибольший пик концентрации вирусной и бактериальной инфекций – осень, зима и весна.
Теперь давайте рассмотрим, какие факторы способствуют ослаблению иммунной системы (защиты) человека:
- у детей иммунная система полностью сформировывается к 5-7 году их жизни, поэтому, зачастую дети чаще всего и болеют на различные инфекционные заболевания, в том числе и скарлатину;
- переохлаждение организма;
- недостаточное количество в организме витаминов и микроэлементов (гиповитаминозы);
- отсутствие здорового отдыха, сна;
- наличие хронических заболеваний, особенно инфекционного характера – ангины, пневмонии, ОРВИ, гриппа, ОРЗ, сахарный диабет, туберкулез, злокачественные опухоли и т.д.;
- подверженность постоянным стрессам, эмоциональным переживаниям;
- малоподвижный образ жизни;
- злоупотребление некоторыми лекарственными препаратами;
- вредные привычки – алкоголь, курение.
Здесь еще стоит отметить, что после перенесенной скарлатины, иммунитет вырабатывает к ней стойкость, благодаря чему, заболеть этой болезнью второй раз сложнее. Однако, бактериальная инфекция имеет свойство мутировать, поэтому, повторное заболевание данной болезнью возможно. Это все сказано к тому, что не стоит пренебрегать правилами профилактики скарлатины.
Согласно классификации по А.А. Колтыпину, скарлатину можно разделить следующим образом:
- Типичная форма – классическое течение болезни со всеми свойственными ей симптомами;
- Атипичная форма – течение заболевание может проходить без характерных для скарлатины симптомов;
Типичная форма также классифицируется по тяжести и течению заболевания…
- Легкая форма, переходная к форме средней тяжести;
- Среднетяжелая форма, переходная к тяжелой форме;
- Тяжелая форма скарлатины:
— Токсическая;
— Септическая;
— Токсико-септическая.
- без аллергических волн и осложнений болезни;
- с аллергическими волнами заболевания;
- с осложнениями:
— аллергического характера — нефрит, синовит, реактивный лимфаденит;
— гнойными осложнениями и септикопиемией; - абортивное течение.
Стертые формы — развитие и течение заболевания свойственно больше взрослым лицам, и проходит в легкой форме, достаточно быстро, без особых клинических проявлений – легкая, быстро проходящая сыпь, покраснение горла, легким недомоганием и тошнотой, слегка повышенной температурой тела. Однако бывает достаточно сложное течение – при токсико-септической форме.
Формы с аггравированными симптомами:
Экстрабуккальная скарлатина — течение заболевания происходит без общих клинических проявлений (симптомов). Обычно это небольшая слабость и сыпь, преимущественно в месте пореза или ожога, т.е. где была нарушена целостность кожного покрова, и куда проникла инфекция.
Токсико-септическая форма — развивается редко и, как правило, у взрослых лиц. Характерны бурное начало с гипертермией, быстрое развитие сосудистой недостаточности (глухие тоны сердца, падение артериального давления, нитевидный пульс, холодные конечности), нередко возникают геморрагии на коже. В последующие дни присоединяются осложнения инфекционно-аллергического генеза (поражения сердца, суставов, почек) или септического характера (лимфадениты, некротическая ангина, отиты и др.).
Диагностика скарлатины обычно включает в себя следующие методы обследования:
Материалом для исследования являются – мазки из носовой и ротовой полости, кровь, соскоб с кожи пациента.

Лечение скарлатины включает в себя следующие пункты:
1. Постельный режим.
2. Медикаментозная терапия:
2.1. Антибактериальная терапия;
2.2. Поддерживающая терапия.
3. Диета.
Постельный режим при скарлатине, как и при многих других заболеваниях, особенно инфекционного характера необходим для аккумулирования сил организма на борьбу с инфекцией. Кроме того, таким образом больной, и причем носитель стрептококковой инфекции, изолируется от общества, что является превентивной мерой по безопасности последних.
Соблюдение постельного режима должно происходить в течение 8-10 дней.
Помещение, где лежит больной, нужно хорошо проветривать и следить, чтобы он находился в покое.
Важно! Перед применением лекарственных препаратов, обязательно проконсультируйтесь с лечащим врачом!
Как мы уже неоднократно отмечали, возбудитель скарлатины – бактерия стрептококк. В связи с этим, лечение этой болезни включает в себя обязательное применение антибактериальных препаратов (антибиотиков).
Антибиотики способствуют купированию инфекции от дальнейшего распространения, а также воздействую на бактерию, уничтожают их.
Среди антибиотиков при скарлатине можно выделить: пенициллины («Амоксициллин», «Ретарпен», «Феноксиметилпенициллин»), макролиды («Азитромицин», «Эритромицин»), цефалоспорины I поколения («Цефазолин»).
При наличии противопоказаний к вышеперечисленным препаратам, назначаются полусинтетические пенициллины или линкозамиды.
Курс антибактериальной терапии – 10 дней.
Важно! Очень важно пропить антибиотики весь курс лечения, даже если симптомы скарлатины исчезли. Это связано с тем, что малое количество бактерий может еще остаться, и со временем выработать иммунитет к антибактериальному препарату, из-за чего, при повторном заболевании этой болезнью, ранее применяемый антибиотик может оказать необходимого результата.
Для того, чтобы течение заболевание было благоприятным, а выздоровление максимально быстрым, вместе с антибактериальной терапией, рекомендуется поддерживающая терапия.
Укрепление иммунной системы. Если заболевание получило в организме свое типичное развитие, значит с иммунитетом что-то не в порядке и его нужно укрепить. Для укрепления иммунной системы и стимулирования ее деятельности назначают иммуностимуляторы — «Иммунал», «Имудон», «Лизобакт».
Природным иммуностимулятором является витамин С (аскорбиновая кислота), который присутствует в большом количестве в шиповнике, клюкве, калине, облепихе, лимоне и других цитрусовых.
Помимо витамина С, рекомендуется дополнительный прием и других витаминов, особенно группы В, каждый из которых способствует нормализации деятельности всех органов и систем в целом. Для этого можно применить витаминные комплексы – «Ундевит», «Квадевит», «Компливит» и другие.
Восстановление нормальной микрофлоры кишечника. Антибиотики, вместе с патологической микрофлорой, попадая в организм человека, часто уничтожают частично и полезную микрофлору, которая находясь в органах пищеварения способствует нормальному пищеварению. Чтобы ее восстановить, в последнее время применяют – пробиотики.
Среди пробиотиков можно выделить: «Аципол», «Бифиформ», «Линекс».
Детоксикация организма. Находясь в организме, бактериальная инфекция вырабатывает токсин, которые отравляя организм и вызывает ряд клинических проявлений скарлатины. Чтобы вывести токсин (отравляющие вещества) из организма, применяют детоксикационную терапию, которая подразумевает под собой:
- обильное питье, не менее 2 л жидкости в сутки, желательно, чтобы часть питья была с витамином С – отвар из шиповника, клюквенный морс, чай с малиной и калиной и другие;
- полоскание носо- и ротоглотки слабо-соляным или фурациллиновым (1:5000) раствором, а также настоями ромашки аптечной или календулы;
- применение детоксикационных препаратов внутрь, которые связывают токсины внутри организма и способствуют их быстрейшему выведению — «Атоксил», «Альбумин», «Энтеросгель».
При аллергических реакциях. При приеме антибактериальных препаратов могут возникнуть аллергические реакции, кроме того, скарлатиновая сыпь тоже может вызывать зуд кожи. Чтобы купировать эти процессы, применяют антигистаминные препараты.
Среди антигистаминных препаратов можно выделить: «Кларитин», «Супрастин», «Цетрин».
При высокой температуре тела. Очень важно температуру тела не понижать, если она не поднимается выше 38,5 °С, т.к. повышенная температура тела является ответной реакцией организма на болезнетворную микрофлору, благодаря чему, он буквально «выжигает» инфекцию. Если же температура выше 38,5 °С или присутствует у больного дольше 4х дней, тогда необходимо обратиться к врачу.
Среди понижающих температуру тела препаратов можно выделить: «Парацетамол», «Ибупрофен», «Диклофенак», «Нимесил».
У вышеперечисленных препаратов есть ограничение по возрасту.
Детям температуру лучше понижать с помощью влажных прохладных компрессов — на лоб, шею, запястья, область подмышек, икроножные мышцы, «уксусные носочки».
При тошноте и рвоте можно применить: «Мотилиум», «Пипольфен», «Церукал».
Очень важно при лечении скарлатине соблюдать диетические рацион.
Следует ограничить от употребления жирной, острой, жаренной и копченной пищи, которые нагружают и без того ослабленный инфекцией организм. Исключите также из рациона газировки, шоколад, кофе и другие продукты, раздражающие воспаленные слизистые ротовой полости.
Отдавайте в пище предпочтение легким жидким бульонам, супам, жидким кашам, а также растительной пище – свежим овощам и фруктам, которые помогут обеспечить организм необходимым запасом витаминов и микроэлементов.
В целом, при скарлатине можно применять лечебное питание, разработанное М.И. Певзнером – диета №2 (стол №2).

Лимонная кислота. При начальной стадии скарлатины сделайте 30% раствор лимонной кислоты, которым нужно полоскать ротовую полость и горло, в течение дня, каждые 1-2 часа.
Валериана. Для купирования развития скарлатины, добавляйте в пищу 1-2 г измельченных корней валерианы, 3-4 раза в день.
Кедр. Измельчите кедровых веточек с хвоей, после чего 10 ст. ложек средства засыпьте в термос и залейте его 1 литром кипятка. Отставьте средство для настаивания, часов на 10, после чего процедите его, и пейте вместо воды, в течение дня. Курс лечения – 3-6 месяцев, но между каждым месяцем нужно делать 2х недельный перерыв.
Петрушка. 1 ст. ложку измельченных корней петрушки залейте 250 мл кипятка, накройте стакан и отставьте на 30 мнут для настаивания, после чего процедите средство, и принимайте по 1 ст. ложке 3-4 раза в день.
Ромашка, шалфей, календула. Данные средства обладают антисептическим эффектом, поэтому полощите настоями из этих даров природы ротоглотку каждые 3 часа, в течение дня. Чтобы приготовить настой из этих растений, нужно 1 ст. ложку измельченного высушенного сырья залить стаканом кипятка, дать настояться около 30 минут, процедить и можно начинать применять.

- при вспышках инфекции в детском садике или школе, оставьте ребенка на своем попечении;
- в осенне-зимне-весенний период дополнительно пополняйте свой организм витаминами и микроэлементами – свежие овощи и фрукты, а также витаминные комплексы;
- соблюдайте правила личной гигиены;
- приучите ребенка не трогать своего лица, носа или ротовой полости немытыми руками, например, во время прогулки на улице;
- избегайте в период вспышки ОРЗ-заболеваний мест большого скопления людей – общественный транспорт, места общественного гулянья/отдыха в закрытых помещениях;
- не допускайте переохлаждения организма;
- не используйте на работе или других местах общую посуду для питья или еду – бутылку, кружку, тарелку, столовые принадлежности;
- если дома есть заболевший скарлатиной, выделите ему для личного пользования кухонные и столовые приборы, постельные и банные принадлежности;
- при общении с кем-либо, старайтесь держаться определенной дистанции, чтобы при разговоре слюна собеседника не могла достигнуть Вашего лица;
- после выздоровления от скарлатины, детям дошкольного возраста и первых двух классов школ можно помещать учебные заведения только спустя 12 дней;
- чаще проветривайте помещение, в котором Вы часто находитесь, а также делайте в нем влажную уборку, не менее 3х раз в неделю;
- если в доме установлен кондиционер, воздухоочиститель, есть пылесос, не забывайте их периодически чистить, т.к. их фильтры со временем становятся местом жительства и размножения различной инфекции;
- старайтесь больше двигаться, чтобы кровь в Вашем организме всегда отменно циркулировала;
- избегайте стрессов, если нужно, смените работу;
- не оставляйте на самотек заболевания, чтобы они не переходили в хроническую форму.
источник

В начале инкубационного периода после заражения болезнь никак себя не проявляет. Активность попавшего в организм стрептококка начинает ощущаться обычно лишь на 5-7 день от момента заражения, которое в подавляющем большинстве случаев происходит воздушно-капельным путем.
Первым характерным симптомом скарлатины является острая боль в горле в совокупности с резким подъемом температуры тела до отметок 38,5-41 градусов. При этом заболевший человек полностью может отказываться от пищи (боль в горле настолько сильная, что глотание пищи значительно затрудняется), становится раздражительным, сонливым и пассивным.
Таким образом, к первым и главным симптомам скарлатины можно отнести отечность и воспаление ротоглотки, головные боли, слабость, гипертермию.
При легком течении скарлатины интоксикация может выражаться только повышением температуры тела до 38,5 градусов. При этом несколько снижается аппетит, нарушается общее состояние, редко возникает рвота, может повыситься тонус симпатической нервной системы. При среднетяжелой и тяжелой форме скарлатины вышеназванная симптоматика, характеризующая интоксикацию, может усилиться многократно. При этом она дополняется выраженными сердечно-сосудистыми и расстройствами ЦНС.

Для скарлатинозной интоксикации характерны и явления, свидетельствующие о нарушениях в функционировании центральной нервной системы пациента. Такие явления всегда будут присутствовать при тяжелых формах болезни. При этом, в зависимости от типа нервной системы, у одних пациентов будет преобладать беспокойство, раздражение, бессонница, судороги, бред, а у других, напротив, апатия, вялость, сонливость, состояния, граничащие со ступором.
Довольно распространены при интоксикации в случае течения скарлатины симптомы нарушений работы вегетативной нервной системы. Чаще всего в первые 5 суток заболевания у пациентов возникает тахикардия, повышается артериальное давление, наблюдается отрицательный феномен Ашнера и прочее. В случае тяжелой формы скарлатины такие нарушения выражены в резкой бледности, адинамии, цианозе, вялой вазомоторной реакции, слабо реагирующем на свет зрачке, нитевидном пульсе, низком артериальном давлении.
Под влиянием интоксикации на 4-5 день от начала заболевания тонус симпатической нервной системы снижается, а вместо этого повышается тонус парасимпатической. Пациент начинает ощущать брадикардию, резко положительный и долгий симптом Ашнера, понижение давления, активный белый дермографизм. Только на стадии реконвалесценции равновесие вегетативной нервной системы начинает восстанавливаться.
Гипертермия может проявиться в самые первые часы заболевания. Иногда температура может сразу же достигнуть показателя в 40-41 градус. В процессе подъема температуры у пациента выраженный озноб разной степени. При этом на протяжении первых дней болезни температура имеет тенденцию к росту, после 3-6 суток ее колебания могут наблюдаться в обе стороны, а после 10 дня она всегда уже возвращается к нормальным отметкам.
Если в ходе скарлатины развиваются осложнения, то температура может быть высокой значительно более долгий срок. В конце первого периода заболевания гипертермия может находиться в рамках субфебрильных показателей. В начале второго периода болезни если повторно возникает температура, то можно сделать вывод о присоединении осложнений, которые во многом будут влиять на степень подъема и характер колебаний температурного столбика.

Язык становится обложенным с самого начала заболевания. Уже ко 2-3 суткам от начала болезни обложенность начинает исчезать и к 4-5 дню его цвет становится ярко-малиновым, а сосочки гипертрофируются и придают еще больший вид ягоды малины самому языку. Изменения языка при скарлатине являются следствием десквамативного катара слизистых оболочек.
Изменения языка могут держаться до 9-10 суток болезни, а затем постепенно отступать. Тяжелые септические формы патологии приводят к обширным некрозам, язык может оставаться обложенным в течении долгого периода.
Характерным симптомом скарлатины выступает сыпь по всему телу, за исключением носогубного треугольника, который, наоборот, приобретает выраженную бледность при данной патологии. Сначала высыпания начинаются на шее и верхней половине туловища, но быстро распространяются и на остальное туловище, и на конечности, и на лицо. Сыпь выглядит как слитая воедино краснота, но при внимательном взгляде можно заметить мелкоточечные близко расположенные пятнышки по всей поверхности тела. Пятна имеют яркий алый либо розовый окрас, который более выражен в центре и немного бледнее по краям каждого высыпания. Сыпь располагается на гиперемированном фоне, местами она обильная (внутренние сгибы конечностей, пах, ягодицы) и ее элементы сливаются, создавая ощущение сплошной эритемы. Если на высыпания надавливать пальцем, то они на короткое время исчезают, образуя белое пятно, а затем принимают свою окраску снова. Эта сосудистая реакция свидетельствует о благоприятном прогнозе заболевания. При тяжелом протекании скарлатины она очень вялая и медленно восстанавливается.
На ощупь кожа с высыпаниями сухая, в некоторых местах она слишком гладкая (сыпь не выступает над поверхностью), но в большинстве своем на коже ощущается шероховатость из-за мелкого макулопапулезного характера. Иногда папулезность легко заметна даже при обычном осмотре – на сгибах конечностей, например.
На лице сыпь выглядит особым образом. На висках, лбу ее окраска более розовая, а на щеках сыпь выглядит как сплошное красное пятно. При этом нос и носогубный треугольник отличаются бледностью и чистотой от высыпаний.

Как уже упоминалось, для скарлатиновой сыпи характерен кожный дермографизм, выражающийся в возникновении белых пятен или полос на коже с сыпью при надавливании на нее пальцем. Белая полоса возникает через 10 секунд после надавливания и иногда может держаться настолько долго, что на коже пациента можно делать надписи. Обильная скарлатиновая сыпь почти всегда сопровождается зудом, поэтому на коже больного часто заметны следы расчесов.
В очень редких случаях сыпь при скарлатине возникает не сразу, а лишь на 3-4 сутки после развитии патологии. Иногда сыпи вообще может не быть, также известны случаи милиарной сыпи при скарлатине, когда на теле пациента возникают мелкие пузырьки, наполненные прозрачным (иногда мутным) содержимым. Еще реже может встретиться сыпь при скарлатине, которая представляет собой соединение обыкновенной мелкоточечной сыпи и пятнистых элементов неправильной формы различного размера. Такие пятна по интенсивности окраски могут быть ярче остальной сыпи, они способны выступать над поверхностью кожи, принимать макулопапулезный вид. Редко встречается и геморрагическая сыпь с обширными кожными кровоизлияниями, что свидетельствует об очень тяжелой форме скарлатины.
В случаях легкой формы инфекции сыпь держится на теле часы, одни сутки, максимум 2-4 дня, а при тяжелых формах – 6-8 дней. Угасает сыпь постепенно, теряя яркость, становясь бурой. После исчезновения высыпаний на коже остается пигмент, вызывающий эффект грязной кожи. В суставных складках на протяжении нескольких суток остаются пигментные полоски. После того, как сыпь совсем сходит, кожа начинает активно шелушиться.
Весьма распространенным симптомом тяжелой формы скарлатины является классическая ангина с типичными некрозами, возникающими после 3-4 суток болезни.
Некротическая ангина постоянно сопровождает септическую скарлатину. При ней на поверхности миндалин образуются грязно-белые некрозы, распространяющиеся по всей поверхности глотки – на миндалины, небные дужки, глоточные стенки, мягкое небо, язычок. На начальной стадии некрозы имеют неровную и выступающую над поверхностью слизистой поверхность. Затем после гнойного расплавления они становятся как бы углубленными, с гладкой поверхностью. Окружающая слизистая имеет отечность и гиперемию. Обширные некрозы вызывают неприятный запах изо рта, сухость и обложенность языка. Распространение некроза в область носоглотки вызывает симптоматику некротического назофарингита – затруднение носового дыхания, слизисто-гнойные выделения из носа, трещины кожи вокруг ноздрей, экскориации.

Достаточно часто при скарлатинозной ангине возникает и шейный лимфаденит. Верхние шейные лимфатические узлы увеличиваются с первого дня болезни, уплотняются, вызывают боль при прощупывании. Если воспалительные явления лимфаденита ярко выражены, то болезнь относится к осложнению скарлатины.
Неправильное ороговение пропитанного экссудатом эпидермиса (паракератоз) приводит к скарлатинозному шелушению кожи. Возникает шелушение в конце первой недели болезни или в начале второй. Чем ярче была выражена и окрашена сыпь при скарлатине, тем активнее начнет шелушиться кожа. При слабо выраженной и бледной сыпи шелушения наступают позднее, могут не возникать вовсе или практически не ощущаются.
Сначала шелушение возникает в области шеи, груди, ушных раковин, затем распространяется вниз по всему туловищу. На кистях шелушение обычно развивается с кончиков пальцев от ногтей или с тыльной части боковых поверхностей ладоней. Лицо и шея шелушатся мелкими фракциями, а на теле отделяются более крупные чешуйки, на конечностях же эпидермис может отпадать крупными пластами в районе ступней и ладоней. В среднем, шелушиться кожа после скарлатины может до 2-3, а иногда и до 5-6 недель.
У взрослых скарлатина может протекать и в атипичной форме. Среди атипичных форм инфекции выделяют:
- стертую форму скарлатины, когда патология характеризуется исключительно болезненностью горла, а сыпь может возникать лишь в местах проникновения инфекции;
- экстрабуккальную форму, при которой стрептококк в организм заболевшего проник сквозь раневую поверхность (иногда при родах бактерии проникают в слизистую половых органов женщины), и только в области проникновения инфекции возможно появление мелкоточечной сыпи;
- аггравированную форму, являющуюся наиболее тяжелой, при которой может развиться токсико-септический шок или ДВС-синдром.

Также явным признаком скарлатины при атипичном протекании может выступать дермографизм кожи, когда при надавливании на место высыпания на нем образуется белый след, который не сразу проходит.
Чаще всего в последнее время скарлатина протекает у пациентов в легкой форме. Симптоматика легкой формы заболевания умеренная, она выражается гипертермией до показателей 38,5 градусов, умеренной головной болью. Катаральные симптомы при легкой форме патологии в виде ангины или фарингита протекают без осложнения в виде гнойного налета на миндалинах. Основным ярким симптомом скарлатины при легкой форме остается гипертрофия языковых сосочков и его малиновый цвет. Кожной сыпи может не быть либо она выражена малочисленными и блеклыми высыпаниями. Шелушится кожа на стадии выздоровления также не сильно. Острые симптомы обязательно прекращаются в течении первых 5 суток болезни – за 3 дня проходит интоксикация и лихорадка, затем исчезает сыпь, в последнюю очередь проходит ангина. Состояние языка нормализуется через 10 дней с момента начала болезни. Поздних осложнений при легкой форме скарлатины, как правило, не бывает.
Среднетяжелая форма скарлатины характеризуется повышением температуры тела до показателей 39-40 градусов, слабостью, головной болью, тошнотой. Повышение температуры тела до значительных показателей может вызывать бред или галлюцинации. Выраженная интоксикация будет провоцировать рвоту, учащение сердцебиения, симптоматику «скарлатинового сердца» (одышку, болезненность за грудиной). Возникающая ангина часто сопровождается гнойными налетами в горле. Сыпь весьма обильная, ярко выраженная, вызывающая впоследствии значительное шелушение кожного покрова. Начальная симптоматика скарлатины среднетяжелой формы исчезает только спустя неделю от момента заболевания, в этот же период должна нормализоваться и температура.
Скарлатина среднетяжелой формы может сопровождаться ранними осложнениями заболевания, связанными с распространением инфекции в тканях и органах. Реже, но бывают, и поздние осложнения инфекционного процесса в виде суставного ревматизма, миокардита, нефрита. Для предупреждения их возникновения и своевременного выявления симптомов рекомендуется после выздоровления обязательно сделать электрокардиограмму, сдать общие анализы крови и мочи. При среднетяжелой скарлатине у детей с яркой симптоматикой стоит рассмотреть вариант лечения патологии в стационарных условиях. Данное решение обычно принимает врач-педиатр.
Очень редко в современной медицине встречаются случаи тяжело протекающей скарлатины. Этот факт объясняется улучшением уровня жизни населения и своевременным приемом антибиотиков, которые не позволяют допустить глобальное развитие инфекции. Однако иногда тяжелое протекание скарлатины все же может встречаться. При этом гипертермия пациентов достигает показателя 41 градуса, что часто приводит к галлюцинациям и бреду, психическим нарушениям. Интоксикация очень выражена, она проявляется в сильнейшей тошноте, частой рвоте, учащении пульсации, головных болях. Ангина может распространяться из области зева в ротовую полость, небо, в зону среднего уха. Сыпь на коже пациента очень обильная и яркая.
Тяжелая форма скарлатины имеет несколько разновидностей. Токсическая скарлатина связывается с выделением и воздействием стрептококкового эритротоксина. Он активно отравляет организм больного, вызывая крайнюю гипертермию. Форма интоксикации может выражаться в очень тяжелом инфекционно-токсическом шоке. При септической скарлатине может развиваться обширное гнойно-некротическое поражение носоглотки и прилегающих к ней тканей. Самой опасной считается токсико-септическая форма болезни, объединяющая в себе признаки двух вышеназванных разновидностей тяжелых форм скарлатины.
Тяжелая форма скарлатины представляет опасность для здоровья и жизни пациента, поэтому ее протекание нельзя пускать на самотек, а при первых признаках такой патологии больного следует срочно госпитализировать.
В возрасте до года скарлатина у малышей практически не встречается. Это связывается с получением материнской иммунной защиты из грудного молока, ограничением контактов с другими детьми у малышей до годовалого возраста. Но и в этом случае развитие болезни возможно. Источником заражения может выступать заразившийся член семьи либо посторонний человек, с которым ребенок находился в контакте. При заболевании в возрасте до 1 года признаки скарлатины практически не отличаются от общеизвестных. У малыша начинается ангина, повышается температура, возникают кожные высыпания, язык приобретает малиновую окраску. После того, как болезнь переходит в стадию выздоровления, ребенка начинают мучить кожные шелушения. Сложность заключается здесь в том, что малыш любые изменения самочувствия может выражать только криком, и мамы не всегда могут отследить, реагирует ребенок таким образом на уже существующие симптомы или у него возникают симптомы ранних осложнений болезни, которое дифференцировать очень важно. Ранние осложнения у маленьких детей обычно выражаются в возникновении «скарлатинового сердца», воспалении внутренних органов, кровоизлияниях. Поздние осложнения у маленьких детей могут быть выражены в суставном ревматизме, гломерулонефрите, миокардите.
Симптоматика и ход заболевания отлично известны педиатрам, поэтому только они должны полностью контролировать скарлатину у маленьких детей. Также важно помнить, что многие жаропонижающие лекарства и антибиотики нельзя принимать младенцам без наблюдения врача, поскольку развитие болезни в возрасте до 1 года может принимать стремительный характер, и чтобы этого избежать, важно постоянно контролировать любые перемены в клинической картине ребенка.

О возникновении у беременной скарлатины может сказать мелкоточечная сыпь в первые или вторые сутки после ухудшения общего самочувствия. При этом при надавливании пальцем на сыпь, она исчезает, а спустя некоторое время снова проявляется. Обильность сыпи превалирует в области лица, где остается чистым и бледным лишь носогубный треугольник, а также в зонах суставных сгибов. Спустя 4-5 суток сыпь бледнеет и исчезает, на ее месте начинается шелушение кожи. Помимо сыпи при скарлатине у беременной женщины будут присутствовать все типичные симптомы скарлатины – ангина, температура, малиновый язык. Могут увеличиться и шейные лимфатические узлы.
Часто при скарлатине у беременных возникает сильная и частая рвота.
Этот симптом в период после окончания первого триместра беременности всегда говорит о глобальных патологиях. После скарлатины у беременной женщины может возникнуть гнойный отит либо некротический лимфаденит. Также могут возникать инфекционно-аллергические осложнения болезни, развиться ревматизм, гипертония, тахикардия.
Скарлатина при беременности не может угрожать только женщине, которая ранее переносила данную инфекцию и имеет иммунитет к ней. В остальных случаях при выявлении контакта с заболевшим скарлатиной беременную необходимо срочно госпитализировать.
Больше свежей и актуальной информации о здоровье на нашем канале в Telegram. Подписывайтесь: https://t.me/foodandhealthru
Специальность: врач педиатр, инфекционист, аллерголог-иммунолог .
Общий стаж: 7 лет .
Образование: 2010, СибГМУ, педиатрический, педиатрия .
Опыт работы инфекционистом более 3 лет.
Имеет патент по теме «Способ прогнозирования высокого риска формирования хронической патологии адено-тонзиллярной системы у часто болеющих детей». А также автор публикаций в журналах ВАК.
источник





