- Сроки: до выздоровления/пожизненно
- Стоимость продуктов: 2800-4500 руб. в неделю
Современные методы лечения онкологического процесса любой степени выраженности и локализации предусматривают проведение химиотерапии специальными противоопухолевыми препаратами (цитостатики). Несмотря на адекватность современных протоколов химиотерапии для конкретного вида опухоли, в которых определены оптимальные дозы/режимы применения химиотерапевтических препаратов, избежать их негативного влияния на состояние пациента не удается.
Наиболее частыми осложнениями химиотерапии являются:
- Нарушения метаболических процессов (изменения белкового/жирового/углеводного обмена веществ), способствующие снижению общего потребления пищевых нутриентов и развитию нутритивной недостаточности (потеря массы тела на 5%) или синдрома анорексии-кахексии (более чем на 10%).
- Диспепсические расстройства (снижение аппетита, отвращение к еде, изменение вкуса, неконтролируемая тошнота/рвота), расстройства стула, депрессивные состояния. Особенно сильно страдает пищеварительный тракт — развиваются стоматиты, язвы, кровоизлияния в слизистой оболочке, нарушается абсорбционная способность кишечника и усваиваемость пищевых нутриентов.
Правильно организованное питание после химиотерапии онкобольных, особенно, в раннем периоде является основным компонентом реабилитации пациентов. Поэтому, основной задачей восстановительного периода онкологических больных после химиотерапии является восстановление нутритивного статуса пациента, устранение белково-энергетической недостаточности, очищение организма от продуктов распада белков, профилактика/лечение иммунодепрессий, улучшение качества жизни пациентов. Именно правильное питание способно минимизировать побочные эффекты цитостатиков и ускорить период реабилитации.
Большое значение на нутритивный статус пациента после химиотерапии оказывает питание во время химиотерапии. Диета во время химиотерапии направлена прежде всего на предупреждение потери белка и массы тела, поскольку частота нутритивной недостаточности у таких пациентов колеблется в пределах 46-88% (при лимфоме, саркомах различной локализации, гемобластозах, лейкозе), достигая максимальных проявлений в форме синдрома анорексии-кахексии. С этой целью в рационе питания увеличивается доля продуктов, содержащих белок из расчета 1,5-2 г/белка на кг массы тела, а энергетические потребности рациона питания из расчета 35-55 ккал/кг/сутки в виде диетических сортов мяса, молочных продуктов, бобовых, морской/речной рыбы, яиц, орехов, соевых продуктов.
Диета при химиотерапии злокачественных опухолей для адекватного восполнения затрат энергии должна содержать достаточное количество простых/сложных углеводов (мед, хлеб, бобовые овощи, крупы), различные фрукты и жиры (нерафинированные растительные масла, рыбий жир, орехи). Особо важно включение в рацион продуктов, богатых полиненасыщенными жирными кислотами (проросшие зерна пшеницы, рыбий жир, красная икра/рыба), оказывающих противовоспалительное/иммуномодулирующее действие. С целью профилактики обезвоживания и нарушения водно-электролитного баланса, особенно в случаях неконтролируемой рвоты, необходима постоянная коррекция потребление свободной жидкости.
Акцент в этом периоде необходимо делать не столько на увеличение объема пищи, сколько на включение в рацион высококалорийных продуктов (красную рыбу/икру, сливки, шпроты, кремы, паштеты, яйца, шоколад, орехи, мед) и частоту их приема, особенно в межкурсовые периоды, принимая пищу при любом желании кушать. Поскольку химия — терапия сопровождается отсутствием аппетита рацион питания должен быть максимально разнообразным как по набору продуктов, так и по вкусовым ощущениям, что достигается включением в рацион специй, огородной зелени, соусов, сока лимона.
Диета после химиотерапии и лучевого облучения любого органа (органов малого таза, молочной железы, кожи, щитовидной железы и других) определяется рядом факторов, а именно:
- наличием/отсутствием белково-энергетической недостаточности и дефицита массы тела;
- наличием конкретных осложнений;
- периодом реабилитации (ранний/отдаленный период).
Как такового для больных прошедших курс химиотерапии специального диетического стола не существует. Скорее можно говорить об индивидуальном подходе к каждому онкольному и об общих принципах организации лечебного питания, основными из которых являются:
- калорийность блюд на уровне 2700–2800 ккал/сутки при отсутствии дефицита массы тела и 3500-4000 ккал/сутки при ее наличии;
- сбалансированность рациона питания по содержанию основных пищевых нутриентов;
- повышенное содержание в рационе витаминов/микроэлементов;
- разнообразие блюд и вкусов;
- дробный прием пищи 5-6 раз/день небольшими порциями;
- соблюдение водно-питьевого режима (1,5-2 литра свободной жидкости за день).
В рационе питания таких больных должны присутствовать в достаточном количестве диетические сорта мяса/птицы, морская/речная рыба и морепродукты, крупяные изделия и бобовые, яйца и молочные продукты, фрукты/овощи и ягоды, сухофрукты, орехи/семечки, витаминизированные напитки. Перечисленные продукты позволят получить физиологическую норму всех основных пищевых нутриентов и насытят организм витаминами/микроэлементами.
Для улучшения аппетита и функции работы обонятельных/осязательных рецепторов рекомендуется вводить в рацион продукты/блюда, вызывающие аппетит и обладающие приятным ароматом и разнообразным вкусом, используя для этого различные маринады, закуски, приправы, специи, соусы, огородную зелень.
При появлении тошноты необходимо натощак рассосать дольку лимона, ягоды клюквы или кусочек соленого огурца. После курса химиотерапии следует по возможности избегать участия в приготовлении пищи.
Категорически не рекомендуется в раннем периоде перегружать пищеварительный тракт, для чего из рациона питания следует исключить жирные, жареные блюда, консервированные продукты, копчёности, твердые животные жиры, полуфабрикаты и продукты, содержащие пищевые добавки, кофеинсодержащие и алкогольные напитки.
При появлении после курса химиотерапии таких осложнений, как сухость и язвенные стоматиты пища готовится на пару/методом отваривания с подачей блюд в пюреобразном состоянии или тщательно измельченными для достижения максимального щажения слизистой пищевода и ЖКТ. Из рациона исключается острые, соленые, горячие, кислые и сухие блюда. В рационе должны присутствовать слизистые супы, мясные паровые котлеты, паровые омлеты, каши, кисели и молочные продукты. Исключаются жареные/цельно кусковые блюда, хлеб, острые соусы и пряности, горячая/холодная пища.
При появлении диареи в рационе питания необходимо увеличить долю продуктов, содержащих много растительной клетчатки, ограничить сладости, жареную и молочную пищу. При запорах в рационе должны присутствовать продукты питания, оказывающие слабительное действие (овощи/фрукты, бобовые культуры, чернослив, свекла, орехи, банан). Обязателен прием препаратов, содержащих набор витаминов/минералов. В более отдаленном периоде диета строится на принципах рационального питания с учетом состояния пациента.
Диетическое питание после химиотерапии предусматривает включение в рацион:
- продуктов, содержащих полноценные легкоусвояемые животные/растительные белки — мясо диетических сортов (нежирная говядина/телятина, курица, индейка, мясо кролика), речная/морская рыба, стручковые бобовые, куриные яйца, орехи, молочные и соевые продукты;
- злаковых продуктов и блюд (хлеб зерновой, каши, рис коричневый, хлеб из муки грубого помола);
- продуктов, содержащих ненасыщенные жирные кислоты (нерафинированные растительные масла, рыбий жир, красную рыбу);
- овощей (спаржа, цуккини, брокколи, столовая свекла, морковь, цветная капуста, картофель, баклажаны, кольраби, огородная зелень, ростки пшеницы помидоры, огурцы);
- фрукты/ягоды — яблоки, бананы, груши, мандарины, клубника, виноград, малина, персики, абрикосы, дыни, арбуз;
- продукции пчеловодства, семечек, сухофруктов;
- сухих/крепленых вин для стимуляции аппетит (в количествах 20-30 мл);
- из напитков — травяные чаи на основе ромашки, шалфея, крапивы, мяты, отвар шиповника, зеленый чай, негазированная минеральная вода.
источник
Тошнота при химиотерапии является одним из ключевых проявлений побочных реакций. Она развивается по причине интоксикации организма препаратами, чье действие направлено на уничтожение раковых клеток. При наличии острых приступов тошноты и рвоты подбирают симптоматическое лечение.
Основная причина, при которой развивается тошнота и рвота после химиотерапии – это интоксикация организма. В процессе введения химиотерапевтических препаратов и их накоплении в организме, выделяется большое количество токсинов, которые являются продуктами распада клеток. По причине замедленного обмена веществ развивается зашлакованность, что вызывает отсутствие аппетита, тошноту и рвоту. Желудок и кишечник наиболее подвержены этому процессу, а при наличии ранее диагностированных патологий этих органов, последствия химиотерапии могут сохраняться продолжительное время.
Вторая причина, которая также может вызывать тошноту и рвоты после химиотерапии – это раздражение нервной системы. Отделы головного мозга, отвечающие за контролирование рвотного рефлекса, начинают работать неправильно под воздействием высокотоксичных препаратов. Создается ложный сигнал о необходимости опорожнения желудка, что практически невозможно купировать без помощи специальных медикаментов, подавляющих этот процесс.
Учитывая клинические проявления и интенсивность симптомов, тошнота при химиотерапии имеет несколько видов:
- Острая – развивается в течение первых суток химиотерапии, сопровождается сильной рвотой и обезвоживанием.
- Отсроченная – возникает спустя 2-3 дня после введения препаратов, сопровождается умеренным течением, а частота рвоты не превышает 2-3 раз в сутки.
- Предшествующая – развивается перед началом курса лечения, что может быть спровоцировано как психологическим фактором, так и действием предшествующего лечения, после которого организм не успел восстановиться.
- Внезапная – развивается без каких-либо предпосылок. Практически не контролируется организмом и требует комплексного лечения. Вызвана обширной интоксикацией организма и поражением центральной нервной системы. В некоторых случаях не может быть полностью купирована.

В аннотации к препарату всегда указываются побочные реакции, поэтому врач оповещает пациента о возможных последствиях.
Существует несколько провоцирующих факторов, от которых зависит появление и интенсивность тошноты:
- Доза препарата – чем она выше, тем сильнее страдает организм, и тем продолжительнее будет сохраняться тошнота и рвота.
- Тип препарата – некоторые лекарства вызывают лишь легкое подташнивание, в то время как другие провоцируют затяжные приступы рвоты.
- Способ введения – при капельном и струйном введении риски тошноты снижаются, а при использовании таблеток и раздражении желудочно-кишечного тракта симптомы будут более яркими и продолжительными.
- Индивидуальные особенности организма – некоторые пациенты жалуются на тошноту, а остальные не могут справиться с затяжной рвотой.
- Промежуток между курсами и их продолжительность – чем дольше идет химиотерапия, тем дольше сохраняются побочные реакции.
Тошнота и рвота после химиотерапии у разных пациентов имеет свои особенности. Наиболее подвержены развитию осложнений следующие категории пациентов:
- Дети и люди преклонного возраста.
- Пациенты со слабым вестибулярным аппаратом, которые укачиваются в автобусах.
- При наличии хронических заболеваний органов пищеварительного тракта.
- При склонности к аллергическим реакциям.
- Если между курсами химиотерапии прошло менее 2 недель времени, и организм не успел восстановиться.
Установлено, что тошнота после химиотерапии зависит от степени и формы рака. Чем меньше опухоль, тем проще организм справляется с неприятными проявлениями лечения.
Для каждого пациента временные рамки и интенсивность сугубо индивидуальны. Нельзя с точностью определить, сколько будет длиться тошнота после химиотерапии. Все зависит от состояния организма, возраста и наличия осложнений.
В среднем, процесс реабилитации занимает 2-3 недели. Тошнота и рвота снижаются спустя 3-4 дня после последнего введения лекарства. За это время остатки лекарства выводятся из организма, и человек чувствует себя гораздо лучше.
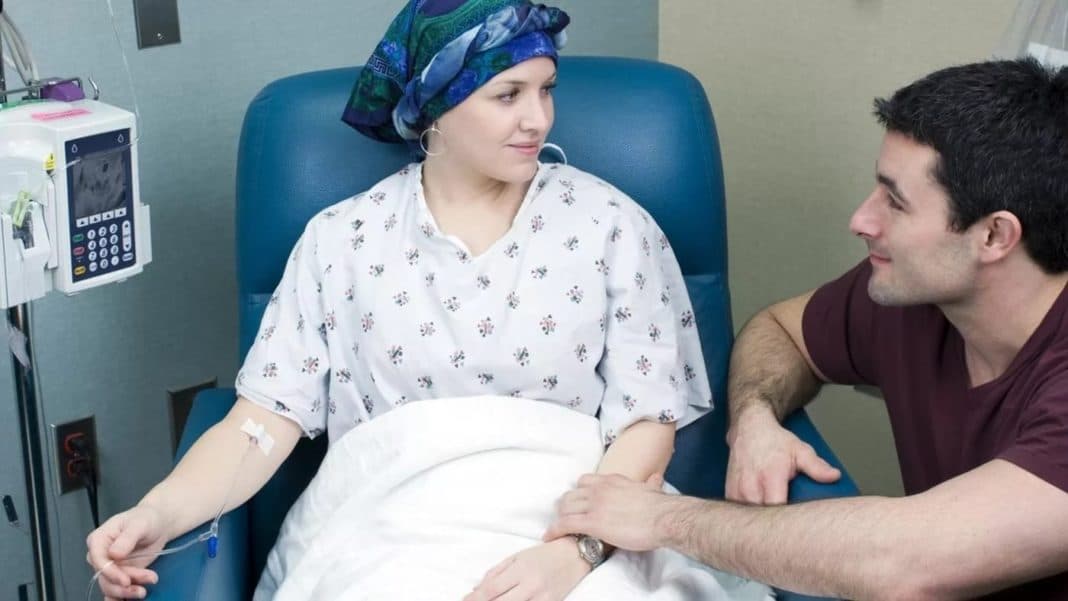
В том случае, когда приступы тошноты и рвоты сохраняются продолжительное время, необходимо установить причину и подобрать наиболее оптимальное лечение. Самостоятельно бороться с тошнотой не стоит, так как прием лекарств в период реабилитации может навредить и без того ослабленному организму.
Только комплексный подход в устранении неприятных симптомов позволит улучшить общее самочувствие больного. Для этого используется медикаментозная терапия, диета и некоторые рекомендации относительно образа жизни.
Назначаются препараты, блокирующие формирование рвотного рефлекса в коре головного мозга, среди которых:
- Церукал;
- Дексаметазон;
- Преднизолон;
- Китрил;
- Метоклопрамид.
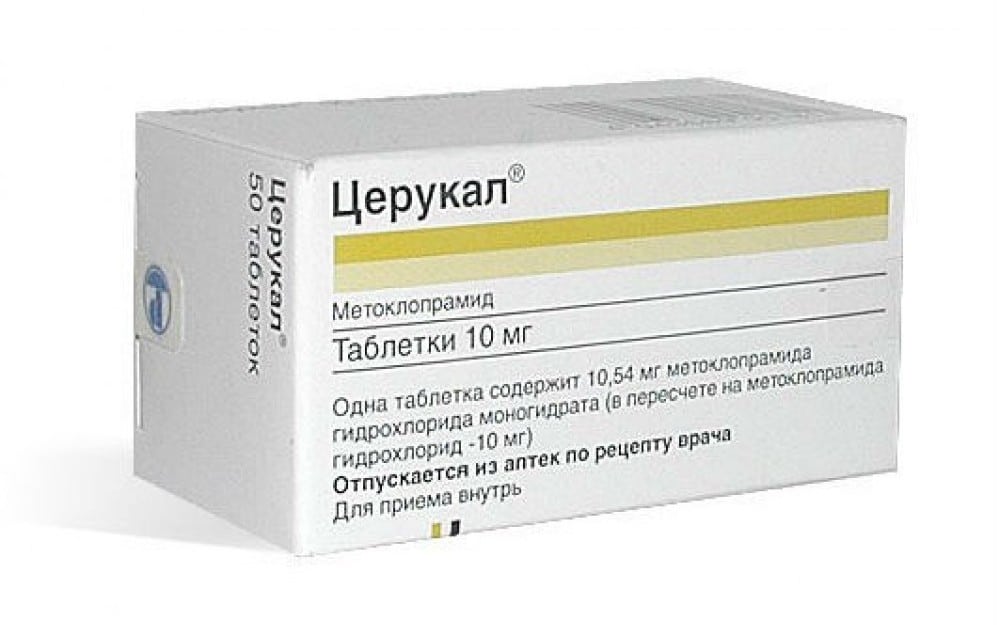
Выбор дозировки и продолжительность лечения зависит от степени проявления тошноты. В среднем медикаменты используются 2-3 дня, после чего состояние пациента стабилизируется.
Таблетки от тошноты при химиотерапии должны сочетаться с основным лечением, не вызывая развития контр-реакций и аллергических проявлений. Для этого все назначения ведет врач, основываясь на данных анамнеза.
Питаться следует дробно, но часто. Маленькие объемы порций позволят сократить нагрузку на пищеварительный тракт, а также облегчат переваривание пищи. Из рациона исключают все продукты и блюда, способные раздражать желудок: пряности, соленья и маринады, грибы, острые приправы и специи, жирная и сладкая пища.
После приема пищи следует находиться в вертикальном положении еще 20-30 минут, что поможет пище беспрепятственно продвигаться по пищеварительному тракту. Перед введением химиопрепаратов есть запрещается.
Кушать нужно те продукты, которые не вызывают отвращения. После химии некоторые вкусовые предпочтения меняются, поэтому следует учитывать пожелания больного.
Очень важно пить большое количество жидкости. Чистая минеральная вода является универсальным растворителем, с помощью которого из организма выводятся все шлаки и токсины. Пить нужно мелкими глотками, но часто. Переполненный желудок может спровоцировать рвоту, поэтому не стоит увеличивать его объемы.
Компоты и морсы, особенно в состав которых входят клюква, брусника, черная смородина и брусника, помогут побороть тошноту даже без лекарств. Подкисленная жидкость благоприятно сказывается на процессе пищеварения, а также насыщает организм витамином С.
Некоторые продукты могут подавлять рвоту и тошноту:
- лимон;
- мята;
- мороженное;
- холодная вода со льдом;
- замороженные фрукты;
- банан.

Не нужно носить сдавливающую одежду в поясе, так как это усилит тошноту. Комплексный подход в лечении позволит в кротчайшие сроки побороть неприятные побочные реакции химиотерапии.
Средства от тошноты после химиотерапии могут быть самыми различными, но такой опасный симптом побочной реакции должен контролироваться врачом. К сожалению, полностью предотвратить появление тошноты невозможно. Облегчить состояние помогут:
- Холодные напитки из лимона и мяты.
- Дробное питание.
- Исключение переедания.
- Ношение свободной одежды, полноценный отдых и сон.
- Частое проветривание комнаты.
Как бороться с тошнотой при химиотерапии и не навредить организму, подскажет врач. Только с его разрешения можно принимать лекарства, блокирующие рвотный рефлекс. Самолечение следует полностью исключить, так как это опасно для здоровья.
источник
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.

После химиотерапии большинство больных сталкивается с проявлением тошноты – постоянным или периодически тягостным ощущением, которое локализуется в подложечной области и области рта. При этом подобным симптомам сопутствует слабость, потливость, «дурнота», сильное отделение слюны, озноб и бледность кожи. Иногда тошнота возникает, как реакция на определённые запахи, например, аромат готовящейся еды.
Причиной появления тошноты после химиотерапии является воздействие препаратов на рвотный центр, расположенный в головном мозге. Также к причинам появления тошноты относится выделение опухолью токсинов, которые могут воздействовать на вышеупомянутый рвотный центр.
Специалисты прописывают после окончания лечения приём препаратов, убирающих симптомы тошноты. О них будет рассказано ниже в разделе о рвоте после химиотерапии.
Чтобы избежать проявления тошноты, необходимо минимизировать употребление жирных, жареных и острых блюд, а также солёной и сладкой пищи. Употребление еды должно быть частым и дробным, в малых порциях по пять – шесть раз в сутки.

Хорошим средством от тошноты после химиотерапии является питьё воды. Если нет возможности осилить целый стакан, нужно пить воду маленькими глотками, но часто.
При постоянной тошноте хорошо включить в свой рацион следующие блюда и напитки:
- прозрачные бульоны из овощей и курицы,
- варёную и запеченную без кожи курицу,
- овсяную кашу, манную кашу, рисовые хлопья и белый рис,
- варёный картофель,
- лапшу и макароны,
- крекеры и сухое печенье,
- бананы,
- консервированные фрукты, к которым относятся персики и груши, а также яблочное пюре,
- натуральные йогурты,
- кисели,
- клюквенный и виноградный соки,
- фруктовый лёд и щербет,
- газированная вода.
Рвота после химиотерапии – это акт рефлекторной природы, который приводит к резкому опорожнению содержимого желудка, а иногда, и кишечника, в обратном направлении, посредством рта. Иногда рвота может происходить и через нос.
Рвота после химиотерапии возникает в результате воздействия препаратов на рвотный центр, находящийся в головном мозге. Рвота, также может наблюдаться, как последствие продуцирования опухолью токсинов, влияющих на вышеуказанный рвотный центр.
Рвотный центр представляет собой зону в головном мозге, который несёт ответственность за появление тошноты и рвоты. Клетки данного центра проявляют реакцию на наличие токсинов, химических лекарственных средств и других веществ в организме. Подобная реакция выражается в защитной функции рвотного центра на вышеперечисленные опасные для жизни человека вещества. Поэтому, из головного мозга пищеварительной системе посылается команда избавиться от подобных агентов путём запуска механизма извержения этих веществ наружу, если эти агенты имеются в желудке или кишечнике.
В течение первых суток после окончания курса химиотерапии у пациентов появляется симптомы острой рвоты. После окончания первых суток у больных, прошедших лечение, наблюдается симптомы отсроченной рвоты.
Препараты химиотерапии обладают определённым свойством, названным эметогенностью, то есть «тошнотворностью». Данное свойство выражается в способности лекарственного средства провоцировать возникновение тошноты и рвоты. Препараты для химиотерапии, в соответствии с уровнем эметогенности, делятся на средства с низким, средним и высоким уровнем.
Чаще всего, рвота после химиотерапии возникает у пациентов следующих групп:
- У больных, которым не была проведено противорвотное лечение.
- У пациентов женского пола.
- У больных молодого возраста.
- У пациентов, которые страдают от непомерного употребления алкоголя.
Имеется несколько категорий лекарственных средств, помогающих избавиться от симптомов тошноты и рвоты. У данных препаратов наблюдается разная степень эффективности.
- Медикаменты фенотиазиновой группы – прохлоперазин и этилперазин.
- Препараты бутирфеноновой группы – галоперидол и дроперидол.
- Лекарства бензодиазепиновой группы – лоразепам.
- Медикаменты каннабиноидной группы – дронабинол и маринол.
- Группа кортикостероидов – дексаметазон и метилпреднизолон.
- Препараты метоклопроамидной группы – реглан.
- Группа антагонистов серотониновых рецепторов – ондансетрон, гранисетрон, китрил, трописетрон, новобан, палосетрон.
- Группа антагонистов рецепторов нейрокинина – эменд и апрепитант.
Чтобы облегчить состояние после химиотерапии и уменьшить симптомы тошноты и рвоты, необходимо придерживаться следующих рекомендаций:
- Перед началом сеанса введения препаратов химиотерапии нужно мало есть и пить.
- Во время курса лечения пища употребляется маленькими порциями, но часто.
- Из рациона больного исключаются сильно солёные и острые продукты питания.
- Еда должна быть умеренной температуры – не горячая.
- Охлаждённая пища способствует уменьшению симптомов тошноты. Можно кушать холодное мясо, творог и фрукты, а также продукты с кислым вкусом – замороженные ломтики лимона, клюкву, ломтики сливы.
- Исключается жареные, жирные и сладкие продукты питания.
- Употреблять еду нужно в медленном темпе, тщательно пережёвывая и в небольшом количестве.
- Нужно попросить родственников готовить пищу больному, поскольку запахи готовящейся еды могут спровоцировать реакцию рвоты.
- Не стоит находиться в местах с резкими запахами, особенно, готовящейся пищи, дыма от табачных изделий, парфюмерии и бытовой химии.
- Наличие инородных предметов во рту провоцирует симптомы рвоты. Зубные протезы на время лечения должны быть сняты.
- То помещение, в котором находится пациент после проведения химиотерапии, должно быть хорошо проветриваемым, со свежим и прохладным воздухом.
После прохождения сеансов химиотерапии и всего курса лечения у многих пациентов наблюдаются симптомы изжоги. Изжога представляет собой ощущения жжения или дискомфорта за грудиной, начинающиеся от проекции желудка и распространяющиеся вплоть до шеи.

Хорошо помогают справиться с изжогой антацидные лекарственные средства – Маалокс, Алка-зельтцер, Алмагель, Фосфалюгель, Викалин и так далее.
Между курсами химиотерапии нужно принимать препарат Ласепролол в течение трёх недель. Вместо него можно пользоваться лекарственными средствами – кваиателом, ранитидином, омепразолом.
Из народных средств нужно пользоваться киселями, которые можно пить в больших количествах. Хорошо также пить отвар овса, который можно принимать по два литра в сутки.
Помогает также употребление нежирных десятипроцентных молочных сливок – во время приступа изжоги необходимо сделать один или два глотка. Приступы также хорошо снимаются двумя – тремя ложками свежего картофельного сока. Длительный курс лечения картофельным соком заключается в употреблении четверти стакана напитка три – четыре раза в день за пятнадцать – двадцать минут до еды. В данном случае лечится необходимо в течение двух – трёх недель.
Народная медицина также предлагает пользоваться гречневой крупой с целью устранения изжоги. Гречка пережаривается на сухой сковороде до появления тёмно-коричневого цвета, после чего перемалывается в порошок. Принимается по одному – два грамма три – четыре раза в сутки.
Длительные проявления изжоги хорошо купируются порошком корневищ аира болотного. Одна треть чайной ложки порошка запивается половиной стакана воды. Принимается три раза в день в течение одного месяца.
Помогает при изжоге и настой льняного семени. Готовится он следующим образом: две столовые ложки семян заливаются половиной стакана кипящей воды. После чего настой оставляется в термосе на два часа и процеживается. Напиток нужно принимать в тёплом виде. Принимается по половине стакана три раза в день (в том числе и перед отходом ко сну).
Хорошо пользоваться отварами и настоями лекарственных трав:
- Взять листьев подорожника — двадцать граммов, травы зверобоя – двадцать граммов, травы сушеницы топяной – двадцать граммов, всё тщательно перемешать. Одну столовую ложку смеси заливают стаканом кипящей воды, настаивают полчаса. Принимают по половине стакана три – четыре раза в день.
- Берётся травы тысячелистника обыкновенного – двадцать граммов, травы зверобоя – двадцать граммов, травы сушеницы топяной – двадцать граммов. Три столовые ложки смеси заливаются одним стаканом кипятка и оставляются до остывания. После чего настой процеживается и принимается по половине стакана четыре — пять раз в день.
- Взять листьев подорожника, измельчённого корня алтея, травы душицы, травы зверобоя, плодов тмина в равных количествах. Одна столовая ложка смеси заливается одним стаканом воды и доводится до кипения на маленьком огне, после чего кипятится пятнадцать минут. Отвар принимается по две столовые ложки четыре раза в день за пятнадцать минут до приёма пищи. Используется при пониженной желудочной секреции.
- Берётся десять граммов измельчённого корня солодки и шесть граммов измельчённых корочек апельсина. Смесь заливается двумя стаканами воды и выпаривается до половины исчезновения жидкости на маленьком огне. После чего остужается до тёплой температуры, и в напиток добавляется шестьдесят граммов мёда. Принимается отвар три раза в день за десять – пятнадцать минут до употребления пищи. Напиток нужно пить в течение месяца. Отвар полезен при повышенной кислотности желудка.
Икота после химиотерапии представляет собой спазм диафрагмальной мышцы непроизвольного характера. Обычно, икота длится в течение нескольких минут и может быть легко устранена. Но бывает, что приступы икоты не прекращаются два или три часа, и здесь уже можно говорить о том, что больного беспокоит хроническая икота (или затянувшаяся). В некоторых случаях икота не прекращается месяц или более, тогда данное явление называют непрекращающимся приступом.
Тридцать процентов больных после химиотерапии наблюдают появление постоянной икоты. При этом мужчины жалуются на данный симптом чаще, чем женщины. Икота после химиотерапии может длиться настолько долго, что это мешает пациенту принимать пищу и говорить.
Одной из причин хронической икоты после химиотерапии является поражение волокон нервов периферической нервной системы. Икоту может вызывать электрические импульсы, которые проходят по блуждающему нерву, располагающемуся от ствола головного мозга до брюшной полости. В функции данного нерва входит контроль за деятельностью сердца, уровнем желудочного сока, функционированием кишечника, работы горловых мышц и других функций организма.
Иногда причиной хронической икоты считается постоянное раздражение грудобрюшного нерва, который контролирует сократительную функцию диафрагмы, а также дыхательный ритм.

У некоторых пациентов после проведённого курса химиотерапии возникает ощущение горечи во рту. Данные ощущения свидетельствуют о нарушении работы печени, которая испытала поражение токсичным действием препаратов. Помимо горечи больной будет также испытывать боль в области правого подреберья.
При поражении печени специалисты назначают соответствующее лечение, о котором было сказано в разделе о состоянии печени после химиотерапии.
Горечь во рту после химиотерапии также свидетельствует о нарушении функционирования жёлчного пузыря. Подобные вкусовые ощущения во рту связаны с выбросом желчи в пищевод. В данном случае необходимо установить, в каком состоянии находятся желчевыводящие пути с помощью проведения обследования. После чего специалист может назначить применение лекарственных препаратов желчегонного действия.
Горечь во рту часто связана с появлением воспалительных процессов в органах пищеварения. Чтобы обобщить все возможные случаи возникновения горечи во рту, приведём список заболеваний, при которых может наблюдаться данное явление:
- Дискинезия желчевыводящих путей.
- Холецистит – воспаление жёлчного пузыря.
- Панкреатит – воспалительные процессы в поджелудочной железе.
- Гастрит – воспалительный и дистрофический процесс, возникающий в слизистой оболочке, желудка.
- Печёночная недостаточность.
Следует напомнить, что данные заболевания могут возникнуть (или обостриться) после введения в организм больного препаратов химиотерапии, имеющих сильный токсичный и разрушительный эффект на внутренние органы.

При имеющихся проблемах с пищеварением или функционированием печени, когда наблюдается горечь во рту, можно попробовать нормализовать состояние больного с помощью средств народной медицины:
- Нужно растереть льняное семя и отварить из него кисель. После чего напиток принимают по стакану в утреннее и вечернее время.
- Берётся десять граммов календулы и заваривается в стакане кипятка, настаивается полчаса, процеживается и выпивается. В сутки нужно выпить четыре таких стакана.
- Можно натереть хрен и сделать смесь из одной части хрена и десяти частей молока. После чего всю массу немного подогревают, затем убирают с огня, оставляют настаиваться на пятнадцать минут и процеживают. Целебный напиток принимается по одному глотку пять или шесть раз в сутки в течение трёх дней.
- Хорошим противовоспалительным действием обладает ромашка. Берётся одна столовая ложка сухих цветков и заваривается в стакане кипятка. После чего напиток настаивается в течение часа и выпивается по половине стакана три – четыре раза в день за двадцать минут до еды в тёплом виде.
источник
Курс химиотерапии часто связан с приступами тошноты, а иногда и рвоты. Это состояние провоцируется влиянием определенных противоопухолевых средств. У некоторых людей неприятные ощущения возникают вскоре после сеанса лечения. У других тошнота после химиотерапии может проявиться на протяжении 48 часов.
В зависимости от вероятности возникновения побочных эффектов в виде тошноты или рвоты, препараты для проведения противоопухолевой терапии делятся на 4 категории: высокий уровень возможного осложнения, средний, низкий или минимальный.

Низкая доза обычно не вызывает тошноту, но она не эффективна в борьбе с болезнью. Поэтому требуется боле высокая доза, чтобы убить и предотвратить деление раковых клеток.
Применение иных методов лечения, особенно радиации во время проведения химиотерапии, способствует возникновению осложнений со стороны головного мозга и центральной нервной системы.
Рак можно лечить разными препаратами. Существует более чем 100 различных средств для терапии онкозаболеваний. Некоторые из них чаще вызывают тошноту и рвоту, нежели другие. Поэтому нужно посоветоваться с врачом, чтобы выбрать наиболее щадящий метод терапии.
Более уязвимыми к возникновению тошноты и рвоты являются:
- женщины, особенно моложе 50 лет;
- люди, которые использовали химиотерапию и имели указанные побочные эффекты;
- пациенты с высоким уровнем беспокойства;
- женщины, которые испытывали тошноту и рвоту во время беременности;
- люди со слабым вестибулярным аппаратом;
- пациенты, склонны к употреблению алкоголя.
- Прежде всего, нужно выяснить у врача о поставщике медицинских препаратов и расспросить его о возможных побочных действиях.
- Если среди указанных побочных явлений значится тошнота и/или рвота, следует узнать, как долго эти состояния обычно длятся.
- Получить информацию о возможном способе лечения тошноты и рвоты.
- Употребляйте много жидкости в течение дня (воды и сока). После химиотерапии требуется выпивать как минимум 2 литры жидкости в день. Кроме того, если тошнота и рвота после химиотерапии уже возникли, нужно замещать потерянную утрату жидкости. Но во время еды лучше воздержатся от приема воды.
Если при химиотерапии возникают нежелательные побочные эффекты, следует соблюдать некие простые правила питания и жизнедеятельности:
- в течение дня принимать не слишком много пищи;
- питаться через короткие промежутки времени, то есть не допускать голодовки;
- употреблять сухие продукты, такие как зерновые, тосты, крекеры без жидкости, особенно с утра;
- избегать тяжелых блюд с высоким содержанием жира и углеводов перед химиотерапией;
- избегать сильных запахов;
- по крайней мере, не ложится в течение двух часов после еды. Отдыхать нужно сидя или полулежа с приподнятой головой;
- обеспечить доступ достаточному количеству свежего воздуха, особенно после употребления пищи;
- после химиотерапии расслабиться, можно включить успокаивающую любимую музыку.
При наличии побочных эффектов целесообразно применять медикаментозное лечение, которое предотвращает тошноту и рвоту. Такие средства обычно выпускаются в форме таблеток, но могут также быть в виде пластыря, который наклеивается на кожу.
Наиболее распространенные препараты от тошноты и рвоты включают:
- апрепитант;
- дексаметазон;
- дименгидрант;
- доласетрон;
- гранисетрон;
- ондасетрон;
- прометазин;
- лоразепам;
- метоклопрамид;
- фамотидин;
- оланзапин.
Возможные побочные эффекты:
Раковые заболевания необходимо лечить с помощью курса химиотерапии. Поэтому врач может рекомендовать принимать препараты до, во время или после курса химиотерапии. Однако, эти препараты также способны вызывать ряд побочных эффектов:
- сонливость или спутанность сознания;
- головные боли;
- понос или запор;
- общее недомогание и усталость;
- мышечные спазмы.
Не все средства одинаково влияют на пациентов, поэтому, возможно, потребуется попробовать несколько препаратов с наименее ощутимыми побочными эффектами.
Средства против тошноты и рвоты работают по-разному. Онкология предвидит обязательный курс химиотерапии, поэтому следует быть осведомленным о всех возможных проблемах, связанных с ней. Некоторые блокируют в мозге химические вещества, которые контролируют рвоту. Другие снижают отек в части мозга, отвечающей за тошноту. Существуют препараты, которые замедляют работу центральной нервной системы.
Иногда тошнота и рвота при раке могут быть не связанными с курсом химиотерапии. Поэтому следует обратить внимание на следующие явления:
- приступы продолжаются, несмотря на прием антитошнотных и противорвотных лекарств;
- тошнота, которая препятствует питанию;
- рвота 4-5 раз в течение 24 часов;
- боль и опухание живота.
источник
Ни вы, ни ваш лечащий врач не можете точно предсказать, как химиотерапия повлияет на ваш аппетит. Возможно, вы продолжите наслаждаться приготовлением и приемом пищи и сохраните нормальный аппетит. Но также у вас могут настать дни, когда вы не будете чувствовать вкус пищи, запах еды будет вызывать отвращение или аппетит полностью пропадет.
Что делать в таких ситуациях и как справиться с изменяющимися потребностями вашего организма, мы расскажем в этой статье.
Правильное питание после химиотерапии должно быть полноценным и сбалансированным по поступлению белков, жиров, углеводов и микроэлементов. Это важно для того, чтобы восстановительные процессы и способность противостоять различным инфекционным агентам у организма сохранялись. Диета должна преследовать цель уменьшить неблагоприятное воздействие противоопухолевого лечения на организм.
Каким должно быть питание после химиотерапии? Что делать, если нет аппетита после химиотерапии? Как его вернуть?
Во время курсов химиотерапии одной из основных проблем является снижение и полная потеря аппетита. При проведении химиотерапии современными препаратами снижение массы тела на 1-2 кг считается нормой. Снижение аппетита после химиотерапии может наблюдаться с первого дня ее проведения и в течение нескольких дней по ее окончании. Прием пищи должен осуществляться при появлении минимального аппетита, даже если время завтрака, обеда или ужина еще не пришло.
Если после химиотерапии пропал аппетит, нужно употреблять высококалорийные продукты с большим количеством питательных веществ. Принимать такую пищу следует маленькими порциями (при отсутствии противопоказаний со стороны желудочно-кишечного тракта). К ним относятся икра рыбы, соленая рыба, орехи, мед, взбитые сливки, мороженое, шоколад и другие. При этом пища не должна быть сильно жирной, так как будет появляться быстро чувство насыщения и тошноты, возможно диареи. Пища должна вызывать аппетит, а не отвращение.
Большое внимание следует уделить специям. Любые, даже самые простые блюда приобретают с правильным использованием специй пикантный вкус. Различные специи, ароматические растения (петрушка, укроп, кинза, базилик (в свежем и сухом виде), а также имбирь, мята, цедра лимона) способствуют выделению желудочного сока и таким образом повышению аппетита и приятному приему пищи.
Если нет противопоказаний со стороны желудочно-кишечного тракта, также повышению аппетита после химиотерапии способствуют различные маринованные овощи, перец, горчица, соленая сельдь, копченая красная рыба, употребление в пищу небольшого количества винного или яблочного уксуса. Даже при отсутствии противопоказаний перечисленные продукты следует употреблять небольшими порциями и пробовать исключительно в моноварианте.
При появлении такой проблемы, как диарея после химиотерапии, необходимо выбирать легко усваиваемые продукты с целью пощадить слизистую оболочку кишечника. При этом диета и питьевой режим должны быть направлены на восстановление водно-минерального обмена. Продукты должны проходить определенную термическую обработку — варка, тушение, паровая обработка, запекание в духовом шкафу.
Во время диареи после химиотерапии необходимо исключить следующие продукты: хлеб грубого помола, свежие ягоды, свежие овощи (помидоры, огурцы, редис, редька и т.д.), бобовые, цельное молоко и кисломолочные продукты, грибы, различные виды солений, кондитерские изделия (торты, пирожные, кремы), чеснок, лук.
Что нужно есть при диарее после химиотерапии: к рекомендуемым продуктам относятся паровые и запеченные котлеты, рулеты, тефтели, суфле из нежирных сортов мяса (куриная грудка, индейка, телятина, белая рыба), рисовый суп, рисовая каша, паровой омлет, банан, кисели.
Тошнота и рвота при химиотерапии является следующей проблемой, с которой сталкивается пациент. Для облегчения состояния пациента лечащий врач обычно назначает прием противорвотных препаратов.
Существует ряд рекомендаций по питанию после химиотерапии, которые могут позволить избежать явления тошноты и рвоты. Помимо режима дробного питания маленькими порциями и методом «пробы продукта» (смотреть за собственной реакцией на прием определенного продукта), перед приемом пищи можно попробовать пососать лед, замороженный лимон. Натощак можно в первый прием пищи употреблять сухие продукты — сушки, галеты, тосты и т.д. Избегайте продуктов с сильным запахом, исключите из своего рациона излишне соленую или сладкую пищу. Максимально старайтесь не допускать переедания и приема воды во время еды. Некоторым пациентам снизить тошноту после химиотерапии помогают соленые огурцы или помидоры.
Также следует уделить особое внимание водному режиму с целью снижения токсического воздействия химиотерапии на организм. Очень важно в этот период употреблять жидкости не менее 2-х литров в сутки, сюда включены вода (негазированная), различные компоты, отвары из сухофруктов и шиповника, морс, некрепкие чаи, нежирные бульоны.
Если после химиотерапии у пищи появились вкусовые изменения, то, возможно, в этой ситуации сработает определенный режим приема пищи. Питание должно быть дробным — 5-6 раз в сутки, а не при появлении голода. Но помните, что эти моменты индивидуальны, здесь лучше проконсультироваться с гастроэнтерологом-нутрициологом или лечащим врачом.
Некоторые химиопрепараты вызывают появление неприятного металлического вкуса во рту. В таких случаях рекомендуется использовать пластмассовые приборы: вилки и ложки. Пластмассовые приборы будут снижать эффект неприятного металлического привкуса. До приема пищи и во время него не следует пить жидкость, чтобы не заполнять объемом желудок.
Если возникло ощущение отвращения от еды после химиотерапии, то перед приемом пищи нужно больше двигаться. Например, можно немного погулять (помогает в качестве повышения аппетита). Прием пищи можно попробовать осуществлять в непривычных для себя условиях. Перед приемом пищи можно съесть кусочек свежего лимона или выпить стакан кислого сока (микс апельсина и лимона, без грейпфрута).
Разнообразьте питание, начните употреблять продукты, которые до лечения вы употребляли в меньшем объеме или не ели вообще. Иногда пациентам помогает не есть в одиночестве. Прием пищи в компании, за непринужденным разговором может отвлечь от неприятных ощущений.
Если после химиотерапии появились запоры, то необходимо исключить из рациона следующие продукты: острые, соленые, жареные блюда, различные копчености, закусочные консервы, жирные сорта мяса и рыбы, овощи, богатые эфирными маслами и грубой клетчаткой (лук, чеснок, редис, редька, репа, шпинат, перец и др.), грибы, тугоплавкие жиры животного происхождения (свиное сало, внутренний жир, бараний жир и др.), маргарин, кулинарные жиры, очень холодные блюда и напитки.
В этот период для нормализации работы кишечника следует увеличить прием пищевых волокон (из овощей — кабачок, баклажан, тыква, цветная капуста, брокколи, морковь, свекла; из фруктов — яблоко, персик, цитрусовые, киви, виноград, манго), грубоволокнистой клетчатки (сюда относят цельнозерновой хлеб, каши (овсяная, льняная, гречневая и т.д., кроме рисовой и кукурузной!). При отсутствии эффекта от диетотерапии, необходимо проконсультироваться с лечащим врачом с целью назначения медикаментозной терапии (например, препарат Дюфалак).
Можно (и нужно ли) принимать БАДы и витамины после химиотерапии для улучшения аппетита и общего самочувствия?
Для улучшения общего самочувствия во время проведения курсов химиотерапии нужно параллельно проводить инфузионную симптоматическую (дезинтоксикационную, противорвотную и т.д.) терапию, а не заниматься самолечением. О назначении витаминов бытует много мнений. На сегодняшний день, нет никаких доказательств того, что витамины способствуют излечению рака. Более того, витамины по-разному могут взаимодействовать с химиопрепаратами.
В нескольких исследованиях было установлено, что прием витамина E в высоких дозах недостоверно снижает риск развития колоректального рака, но при этом достоверно повышаются шансы заболеть раком мочевого пузыря, раком желудка и раком предстательной железы. Лучевая терапия и параллельный приём витамина E и бета-каротина повышает смертность от опухолей головы и шеи. Врачи также считают, что антиоксиданты могут взаимодействовать с химиопрепаратами и ухудшать эффект лучевой терапии. При исследовании витамина D3, не было замечено улучшения действия химиопрепаратов при лечении опухолей предстательной железы, но был отмечен незначительный спад в темпах роста ПСА у наблюдаемых пациентов, принимавших витамин D3.
В заключении хотим подчеркнуть – не занимайтесь самолечением, а при появлении любых симптомов, вызывающих беспокойство, обращайтесь к лечащему врачу или (по вопросам питания или нормализации работы желудочно-кишечного тракта) к гастроэнтерологу-нутрициологу.
источник

От сбалансированности рациона питания зависит, насколько быстро пациент справится с неприятными последствиями химиотерапии.
После химиотерапии могут появиться такие осложнения, как:
- Потеря аппетита и снижение веса;
- Тошнота, запоры или диарея;
- Чувство усталости;
- Ощущение сухости во рту;
- Изменения в восприятии запахов и вкусов.
В день проведения очередного сеанса надо снизить потребление пищи и увеличить прием воды. Врачи не рекомендуют прием пищи непосредственно перед началом процедуры. Рекомендуется принять жидкую пищу, желательно холодную, за час до начала терапии и выпить чай.
Что кушать для восстановления организма после химиотерапии? Что делать, если нет аппетита?

При снижении аппетита после химиотерапии необходимо обогатить свой рацион питания калорийными продуктами, содержащими большое количество питательных веществ. Нужно употреблять продукты, содержащие белок (рыба, мясо, орехи, куриные и перепелиные яйца, бобовые), фрукты и овощи, молочные продукты (сыр, творог, йогурты, сливочное масло), крупы (кукуруза, овсянка, гречка). При этом, следует есть небольшими порциями, чтобы не появилось отвращение к пище.
Повысить аппетит можно, употребляя различные специи. Они придают блюдам приятный вкус и аромат, что способствует выделению желудочного сока, следовательно, и повышению аппетита. Чтобы повысить аппетит, добавляйте в еду базилик, петрушку, кинзу, укроп, корень имбиря, лимонную цедру, мяту в сушеном или свежем виде.
Общие рекомендации по питанию после химиотерапии:
- Пить 8-10 стаканов воды в день;
- Ополаскивать рот соленым раствором после каждого приема пищи;
- Исключить кофе, алкогольные напитки и завязать с курением;
- Отказаться от различных сухариков, орешков и крекеров;
- Хорошо разжевывать пищу;
- Исключить острое, соленое, маринованное, кислое и приторно-сладкое;
- Есть больше овощей, фруктов и зелени.
После химиотерапии достаточно часто появляется сухость во рту. Явление это длится от двух недель до двух месяцев и может повысить риск появления инфекций в ротовой полости. Поэтому необходимо включить в свой рацион следующие продукты:
- Сочные фрукты и овощи: арбуз, дыня, цитрусовые, персики, капуста, огурцы;
- Белоксодержащие продукты: рыба, мясо птицы;
- Молочные продукты;
- Зернобобовые, крупы, макароны с молоком либо бульоном;
- Примерное количество жидкости — 8 стаканов в день: вода, чай, неконцентрированные соки (в особенности гранатовый сок).
А вот от фастфуда, чипсов, сухариков, сухофруктов и постного сухого мяса следует отказаться.
Применение химии при лечении онкологии может вызвать расстройства ЖКТ. Чтобы не повредить слизистую кишечника, следует исключить трудно усваиваемые продукты. Рекомендуется употреблять вареную, пареную, тушеную пищу: котлеты на пару, тефтели, супы, каши, рыбу, курицу, телятину, бананы.
Запрещенные продукты: бобовые, сырые фрукты и овощи, пирожные с кремом, молоко и кисломолочные продукты, грибы, соленья.

Для восстановления функций кишечника стоит потреблять пищу, богатую клетчаткой. Сюда можно включить свеклу, морковь, баклажаны, кабачки, капусту, персики, яблоки, виноград, цитрусовые, злаковый хлеб и крупы.
Если запоры не прекращаются длительное время, то врачом назначаются слабительные препараты.
Еще одним неприятным последствием химиотерапии являются отрыжка, тошнота и рвота. Чтобы не тошнило после химиотерапии необходимо выполнить такие действия, как рассосать кусочек льда или замороженного лимона перед приемом пищи, питаться дробно. Не стоит есть слишком соленую и сладкую пищу. Следует потреблять не менее двух литров жидкости, в том числе воду, чай, компоты и соки. Пациент также может по рекомендации врача принимать противорвотные препараты.

- Фрукты, лучше мягкие и тертые овощи;
- Супы-пюре;
- Измельченное мясо, рыбу и птицу;
- Чай и неконцентрированные соки.
Нельзя есть:
- Острую и соленую пищу;
- Не протертые овощи, цитрусовые;
- Алкогольные напитки и кофе.
У онкологических больных после курса химиотерапии часто изменяется вкус и возможно появление неприятного металлического привкуса во рту. Чтобы вернуть прежние вкусовые ощущения необходимо кормить больного дробно 5 раз в день. Перед приемом пищи можно съесть дольку лимона или веточку мяты. Полезно будет также добавлять специи, пряности и травы в пищу. Они усиливают вкусовые ощущения.
* Только при условии получения данных о заболевании пациента, представитель клиники сможет рассчитать точную цену на лечение.
При возникновении чувства отвращения от еды, необходимо повысить физическую активность для повышения аппетита. Полезным будет разнообразить свое лечебное меню, и включить в него рецепты тех блюд, которые раньше не употребляли или ели довольно редко. Поднять аппетит поможет прием апельсинового сока или дольки лимона. В список рекомендуемых продуктов входят также:
- Белковые продукты: мясо, яйца, орехи, сыр;
- Высококалорийные закуски.
Будет правильным снизить количество потребляемой жидкости, так как она способствует быстрому насыщению.
Снижение массы тела наблюдается при проведении химиотерапии при лейкозе, лимфоме, раке желудка, печени, легких. Повышение массы тела может спровоцировать повторное развитие рака молочной железы. Поэтому следует придерживаться определенных рекомендаций по контролю массы тела.
При снижении веса рекомендуется есть:
- Сладкие фрукты и выпечку;
- Калорийные белковые продукты (мясо, рыба, яйца, бобовые);
- Жирные молочные продукты и употреблять разные масла.
При увеличении массы тела следует:
- Исключить сладости и выпечку;
- Ограничить потребление мяса, заменив его на нежирное мясо птицы и рыбу;
- Есть нежареную пищу. Полезны будут блюда на пару, вареные либо запеченные, предпочтительно без масла;
- Потреблять крупы и злаки.
Лечение химиотерапией, применяемое при раковых заболеваниях, губительно сказывается на организме в целом. Поэтому питание во время химиотерапии и после нее должно быть грамотно составленным. Правильное сбалансированное питание помогает организму быстрее вернуть силы и активнее бороться с болезнью.
Диета после химиотерапии строится на основе дробного, полноценного питания. Онкобольной должен соблюдать следующие рекомендации:
- Потреблять не менее 2 литров воды;
- Еда должна быть вареной, пареной или запеченной, но не жареной;
- Питаться дробно (5 раз в день);
- Есть полезные для пищеварения фрукты и овощи;
- Отказаться от чрезмерно соленой, острой и сладкой пищи;
- Тщательно пережевывать пищу.
О пользе приема витаминов после химиотерапии нет доказательств. Напротив, прием БАДов и витаминов может снизить эффект лечения и спровоцировать возобновление роста раковых клеток. Нельзя самостоятельно принимать витамины, не проконсультировавшись с врачом.
После химиотерапии не рекомендуется перегреваться. Поэтому больному не желательно во время лечения стоять у плиты, длительное время находиться вблизи нагревательных приборов и под прямыми солнечными лучами.
В заключение можно сказать, что правильное питание играет большую роль в восстановлении организма после химиотерапии. Какое именно питание вам подходит, определит лечащий врач исходя из осложнений, возникших вследствие процедуры.
источник
Химиотерапия обычно сопровождается проявлениями тошноты – постоянное либо периодическое тягостное ощущение, с локализацией в подложечной области и области рта. Сопровождается она слабостью, сильным отделением слюны, «дурнотой», бледностью кожи и ознобом. Тошнота порой становится реакцией на появление определенных запахов.
Причина тошноты после химиотерапии заключается в воздействии препаратов на рвотный центр, находящийся в головном мозге. К числу причин тошноты относятся выделение опухолью токсинов, воздействующих на данный рвотный центр.
Специалисты рекомендуют премедикацию для профилактики рвоты и последующий прием препаратов для избавления от симптомов тошноты. Для предотвращения тошноты необходимо минимизировать прием жареных, жирных и острых блюд, сладкой и соленой пищи. Следует придерживаться дробного и частого питания, в малых порциях – по 5-6 раз в сутки.
При сохранении постоянной тошноты следует дополнить свой рацион определенными напитками и блюдами:
- Запеченная и вареная курица без кожи.
- Прозрачные бульоны из курицы и овощей.
- Лапша и макароны.
- Вареный картофель.
- Овсяная и манная каши, белый рис, рисовые хлопья.
- Макароны и лапша.
- Бананы.
- Сухое печенье, крекеры.
- Кисели.
- Натуральные йогурты.
- Консервированные фрукты – включая груши, персики, яблочное пюре.
- Фруктовый лед, щербет.
- Виноградный и клюквенный соки.
Рвота после химиотерапии является рефлекторным актом, провоцируя резкое опорожнение содержимого желудка, порой и кишечника, в обратном направлении – через рот. Порой возможна и рвота через нос.
В первые сутки по завершении курса химиотерапии у пациента возникают симптомы острой рвоты. После первых суток наблюдаются симптомы отсроченной рвоты.
Препараты химиотерапии имеют определенное свойство, известное как эметогенность – «тошнотворность». Это свойство предполагает способность лекарства провоцировать тошноту и рвоту. Препараты для химиотерапии могут быть с высоким, средним и низким уровнем эметогенности.
Рвота после химиотерапии обычно возникает у пациентов следующих категорий:
- У женщин.
- Больные, которым не проводилось противорвотное лечение перед выполнением химиотерапии.
- Молодые пациенты.
- Пациенты с непомерным употреблением алкоголя.
Существуют несколько категорий лекарственных препаратов, с помощью которых устраняется рвота и тошнота при химиотерапии. Данные препараты различаются по степени своей эффективности:
- Фенотиазиновые медикаменты – этиллеразин и прохлоперазин.
- Бензодиазепиновые лекарства – лоразепам.
- Бутирфеновые препараты.
- Каннабиноидные препарады.
- Кортикостероиды – метилпреднизолон и дексаметазон.
- Метоклопроамидные препараты – реглан.
- Антагнонисты рецепторов нейрокинина.
В каждом случае лечение рвоты и тошноты после химиотерапии строится по индивидуальной программе, с учетом показаний и состояния пациента.
Для облегчения состояния после химиотерапии, уменьшения симптомов рвоты и тошноты, нужно соблюдать некоторые полезные советы:
- В ходе курса лечения употреблять пищу нужно небольшими, но частыми порциями.
- Важно исключить из рациона пациента сильно острые и слишком соленые продукты питания.
- Рекомендуется негорячая еда, умеренной температуры.
- Охлажденная пища снижает симптомы тошноты. Можно дополнить свой рацион холодным мясом, фруктами, творогом, продуктами с кислым вкусом – замороженными ломтиками лимона, ломтиками сливы, клюквой.
- Отказ от жирных, жареных и сладких продуктов питания.
- Следует кушать не спеша, медленно, с тщательным пережевыванием в небольшом количестве.
- Попросите родственников пациента готовить еду. Ведь запахи готовящейся еды могут приводить к позывам рвоты.
- Не следует находиться в местах с резкими запахами, особенно готовящихся продуктов, парфюмерии, табачного дыма, бытовой химии.
- Инородные предметы во рту приводят к позывам рвоты. Лучше на время снять зубные протезы.
- Следует находиться в хорошо проветриваемом помещении, с прохладным, свежим воздухом.
При затяжной повторной рвоте с появлением метаболических нарушений необходимо обращение за помощью врача, с введением электролитов и жидкостей.
источник
